Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Hipercortisolismo e Insuficiencia Suprarrenal
Cargado por
Montserrat GonzalezTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Hipercortisolismo e Insuficiencia Suprarrenal
Cargado por
Montserrat GonzalezCopyright:
Formatos disponibles
Hipercortisolismo e insuficiencia suprarrenal
Cortisol principal cortico esteroide
Hipotálamo produce => hormona liberadora liberadora de corticotropina (CRH) a través =>
sistema portahipofisariol llega => Hipófisis lugar en el cual aumenta la secreción de la
hormona adrenocorticotrópica (ACTH) (ACTH) => corteza suprarrenal (Estimula producción
de Cortisol).
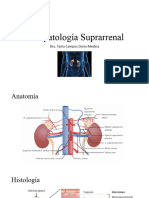
Las glándulas suprarrenales se sitúan arriba de los riñones, tienen una corteza y una
médula.
La corteza consta de tres capas:
+ La más externa (glomerulosa) produce aldosterona.
+ La capa fascicular produce cortisol y la reticular, precursores androgénicos
(dehidroepiandrosterona [DHEA], en forma periférica puede convertirse en
testosterona) y pequeñas cantidades de estrógenos.
La médula suprarrenal produce catecolaminas (adrenalina y noradrenalina) que participan
en la regulación del tono vascular.
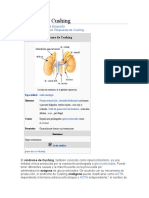
Síndrome de Cushing:
Exceso de acción glucocorticoide Causa más frecuente Cushing iatrogénico.
Acciones fisiológicas excesivas de los glucocorticoides:
-Aumento de producción hepática de glucosa
- Inhibición de síntesis de glucógeno - Aumento en síntesis de tejido adiposo.
-Disminuye el proceso de cicatrización. -Resistencia a la insulina -
- Favorece síntesis VLDL
Cushing por alimentos: Existen receptores al péptido insulinotrópico dependiente de glucosa
(GIP)
-Cada vez que el individuo ingiere alimento, el GIP se une a receptores en la corteza
adrenal y se induce la producción de cortisol
Manifestaciones Clínicas:
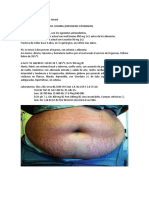
1. Cara redonda
2. Obesidad troncal
3. Astenia
4. Fatiga de músculos de las cintura escapular y pélvica (dificultad por subir escaleras)
5. Equimosis
6. Giba dorsal
7. Estrías violáceas en abdomen
8. Caida de cabello y piel delgada
9. Aparecen o empeoran Diabetes Mellitus / Hipertensión Arterial
10. Osteoporosis secundaria
11. Depresión
Diagnóstico y diagnóstico diferencial.
Datos clínicos
Pruebas Mediciones basales de:
Cortisol sérico (8:00 am) y (14:00) + Determinacion de creatinina en orina de 24h. +
Concentraciones sericas de ACTH y Cortisol urinario de 24h.
Diagnóstico y diagnóstico diferencial
Pruebas: Mediciones basales de Cortisol sérico (8:00am) y (14:00) + Determinacion de
creatinina en orina de 24h + Concentraciones séricas de ACTH y Cortisol urinario de 24 h.
Determinación de orina de 24 hrs adecuada: 10-20 mg de creatinina urinaria /kg.
Cortisol sérico: Mayor 8:00 menor 16:00pm (valor pm es 1/3-2/3 con respecto al am).
Cushing endógeno: Se pierde ciclo circadiano ( aumentó de valores am y pm)
Cushing iatrogénico: bajo Cortisol Eje hipotálamo-hipófisis - suprarrenal detector acción p
glucocorticoide externo = estera Intebiendo, ACTH y CRH = cortisol
Síndrome de cushing los valores de cortisol se encuentran bajos
Hidrocortisona = Cortisol. Inspección: ¿Está empleando algún medicamento? (por cualquier
vía, ámpulas, acción duradera )
Valores normales:
-Cortisol am : 70-240 mg/mL (7:24 mg/dL)
-Cortisol urinario de 24h <200 mg/dL
-ACTH 9 a 52 pg/mL (2 a 11 pmol/L)
- Revisar el ciclo cardiaco
Adenomas / Carcinoma suprarrenal: ACTH suprimida.
Cushing iatrogénico: valores bajos de ACTH y Cortisol
Tumores ectópicos: ACTH muy elevada
Enf. Cushing: ACTH normales altos
Muestra de ACTH:
1) Jeringa en hielo / usa- ácido etilendiamino tetra acético (EDTA) 2) Centrifugar de
inmediato
3) Mantener suero en congelación
Medición de ACTH efectuada por:
● Radioinmunoanálisis (RIA)
● Ensayo maradómetro (IRMA):
<5pg/mL Síndrome Cushing independiente de ACTH
>15pg/mL dependiente de ACTH
Prueba de Inhibición con Dexametasona :
Administración de dosis bajas de dexametasona inhibe el eje hipotálamo-hipófisis-
suprarrenal : Producción de cortisol.
En hipercortisolismo endógeno: la inhibición ocurre en un set paint diferente o bien no existe
la inhibición (tumores suprarrenal secretores de cortisol).
Enfermedad de Cushing: Se inhibe la secreción de Cortisol a dosis altas de dexametasona
Síndrome Casting causado por tumores ectópicos carcinomas productores de ACTH, CRH
ambas : 50% de pacientes recesita dosis altas
Adenomas y Carcinomas adrenales: 50% pacientes sin inhibición de secreción de Cortisol.
Tratamientos:
El tratamiento del síndrome de Cushing depende de su causa.
Iatrogénico: la suspensión gradual del esteroide exógeno (de ser posible) soluciona el
problema.
Los tumores productores de ACTH, causa de la enfermedad de Cushing, se tratan con
procedimientos quirúrgicos:
+ El riesgo de recurrencia puede alcanzar 25% tres años después de la operación, lo
que deja claro que las recaídas o la falta de remisión de la enfermedad son
frecuentes.
+ Es necesario utilizar tratamientos adicionales: una segunda cirugía o la
administración de radioterapia externa, puede fraccionarse durante varias semanas
o en sólo 1 o 2 sesiones (
+ La radioterapia requiere de un largo tiempo (hasta 10 años) para que se presente la
respuesta completa => puede ocasionar hipopituitarismo como efecto secundario.
+ En ocasiones, puede ser necesario extirpar las dos suprarrenales para controlar el
exceso de cortisol que es la causa de la morbilidad y mortalidad de los pacientes:
Enfermedad de Cushing tratados mediante suprarrenalectomía bilateral.
+ Pasireótido: puede considerarse como una opción de tratamiento en pacientes que
no son candidatos a cirugía o que fallaron a ésta y que se encuentran en espera del
efecto de la radioterapia.
+ Los adenomas productores de ACTH, entre estos la cabergolina, el ácido retinoico y
la temozolomida.
+ Fármacos macos que inhiben la esteroidogénesis en el nivel suprarrenal en
pacientes con enfermedad de Cushing, por ejemplo: ketoconazol y mitotane =>
pueden ocasionar efectos secundarios graves cuando se utilizan a largo plazo
+ La mifepristona, un antagonista competitivo de receptores de andrógenos,
progesterona y glucocorticoides. Por su mecanismo de acción, el cortisol y la
ACTH no se pueden usar para evaluar la respuesta al tratamiento, ya que aumenta
las concentraciones circulantes de ambas hormonas. Este fármaco está aprobado
por la FDA para el control de la hiperglucemia en adultos con hipercortisolismo
secundario al síndrome de Cushing que no son candidatos a cirugía o cuando ésta
ha fallado.
Los adenomas suprarrenales productores de cortisol: se tratan con suprarrenalectomía
unilateral.
El tratamiento de los carcinomas es semejante, pero la intervención incluye la resección
amplia del tejido tumoral y de estructuras vecinas que pudieran estar implicadas en una
invasión local.
Los tumores ectópicos (por lo regular, carcinoides) se tratan con cirugía; son raros y, por
su pequeño tamaño, a menudo no se localizan, incluso cuando ya se han desarrollado
manifestaciones clínicas del síndrome de Cushing.
Pueden resecarse si se les ha identificado mediante TAC (figura 24-5), IRM o un
gammagrama con octreótido.
INSUFICIENCIA SUPRARRENAL
Primaria: es una alteración intrínseca de las glándulas que conduce a hipocortisolismo.
Causas:
- Tuberculosis: No se observan datos de enfermedad activa en otros sitios.
- Insuficiencia suprarrenal autoinmunitaria: Aislada/ Se relaciona con enfermedades
autoinmunitarias (DM1,Enfermedad tiroidea autoinmunitaria, ooforitis autoinmunitaria).
Se relaciona con hipoparatiroidismo + candidiasis mucocutánea = síndrome síndrome
APECED por alteración (Gen: AIRE )
- Suprarrenalectomía bilateral
- Hemorragia intraabdominal
Adrenoleucodistrofia y adrenomieloneuropatía: acumulación de ácidos grasos de cadena
large.
Secundaria: Trastorno de la hipófisis que impide una secreción adecuada de ACTH / Más
común interrupción eje HHS
-A menudo insuficiencia suprarrenal coexiste con insuficiencia hipófisis y del hipotálamo
Manifestaciones Clínicas :
Inicio: astenia - hiperpigmentación - hipotensión (empeora con ortostatismo)
Primera manifestación:
1) Crisis suprarrenal:
a) choque
d) hiperpotasemia
b) deshidratación
e) acidosis metabólica
c) hiponatremia
-Secreción de Cortisol y aldosterona alteradas
Esto se debe Por insuficiencia en la acción mineralocorticoide Cortisol y aldosterona.
Insuficiencia Secundaria: deficiencia de cortisol (NO aldosterona)
Diagnóstico.
Solicitar medición de electrolitos séricos (hiperpotasemia con o sin hiponatremia)
Medición de cortisol sérico a las 8:00 am y de ACTH
A) Valor bajo de Cortisol am y uno alto de ACT: Insuficiencia suprarrenal primaria
B) Cortisol y ACTH bajos: Insuficiencia Suprarrenal Secundaria
C) ↓ Cortisol y ACTH normal o elevado : Insuficiencia suprarrenal Secundaria.
Casos dudosos:
A) realizar una prueba dinámica
B) Prueba hipoglucemia Inducida por Insulina (más útil ese HHS / contraindicaciones de
hiperglucemia.
Interrupción de tratamiento con glucocorticoides → Insuficiencia suprarrenal / Crisis Suprarrenal
Suspensión debe ser graduada
Glucocorticoides > 2 semanas, Suspensión gradual <2 semana
-Dejar corticosteroides crónicas altera eje HHS hasta 1 año
Paciente debe tener receta una ampolleta de 700 mg de hidrocortisona (aplicar en casos de
estrés grave).
Tratamiento.
IRC: Administrar glucocorticoide por vía oral 2.5mg de prednisona por la mañana y 2.5my
por tarde.
También podría gustarte
- Urgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2De EverandUrgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2Calificación: 5 de 5 estrellas5/5 (1)
- CUSHINGDocumento3 páginasCUSHINGChiara MancifestaAún no hay calificaciones
- Glandula SuprarrenalDocumento12 páginasGlandula SuprarrenalShara MejiaAún no hay calificaciones
- FSP Glándula SuprarrenalDocumento39 páginasFSP Glándula SuprarrenalNeil Alex Flores ApazaAún no hay calificaciones
- Expo SuprarrenalDocumento41 páginasExpo SuprarrenalmaoldiAún no hay calificaciones
- Sindrome de CushingDocumento13 páginasSindrome de CushingJhansReáteguiAún no hay calificaciones
- Suprarrenales, Sindrome de Cushin, Insuficiencia AdrenalDocumento45 páginasSuprarrenales, Sindrome de Cushin, Insuficiencia AdrenalLucero Valdez EspinalAún no hay calificaciones
- Trastornos AdrenalesDocumento5 páginasTrastornos AdrenalesConstanzaAún no hay calificaciones
- Enfermedades de las glándulas suprarrenalesDocumento54 páginasEnfermedades de las glándulas suprarrenalesAguilar Camacho Ramses AlexisAún no hay calificaciones
- Glándulas Suprarrenales - ResumenDocumento5 páginasGlándulas Suprarrenales - ResumenLaura Cuellar LassoAún no hay calificaciones
- Cushing ImpppDocumento12 páginasCushing ImpppTP LissethAún no hay calificaciones
- Síndrome de Cushing y Enfermedad de AddisonDocumento8 páginasSíndrome de Cushing y Enfermedad de AddisonMatias Z.Aún no hay calificaciones
- Sindrome de CushingDocumento6 páginasSindrome de CushingLiz GarciaAún no hay calificaciones
- Síndrome de CushingDocumento6 páginasSíndrome de Cushing_Isil_100% (1)
- Trastornos SuprarrenalesDocumento46 páginasTrastornos SuprarrenalesisaacjcrAún no hay calificaciones
- Trastornos HormonalesDocumento6 páginasTrastornos HormonalesAli SamanthaAún no hay calificaciones
- CushingDocumento39 páginasCushingAlejandra Acuña CorsAún no hay calificaciones
- Trastornos SuprarrenalesDocumento46 páginasTrastornos SuprarrenalesAngela Castillo OlivaAún no hay calificaciones
- Patologia de La Glándula AdrenalDocumento15 páginasPatologia de La Glándula AdrenalCarolina OrdoñezAún no hay calificaciones
- Fisiopatologia de Los GlucocorticoidesDocumento5 páginasFisiopatologia de Los GlucocorticoidesMónica CalviñoAún no hay calificaciones
- Fisiología de La Enfermedad de CushingDocumento6 páginasFisiología de La Enfermedad de CushingMaría B.Aún no hay calificaciones
- Glándulas SuprarrenalesDocumento9 páginasGlándulas Suprarrenalescorey rubioAún no hay calificaciones
- El Síndrome de Cushing Atípico en El PerroDocumento23 páginasEl Síndrome de Cushing Atípico en El PerroTito Martinez100% (1)
- Caso Clínico 1 EndocrinoDocumento7 páginasCaso Clínico 1 EndocrinoNieves VargasAún no hay calificaciones
- Caso Clinico Sindrome de Cushing EndogenoDocumento13 páginasCaso Clinico Sindrome de Cushing EndogenoGerman GuadarramaAún no hay calificaciones
- Tema 12 - CorticoidesDocumento6 páginasTema 12 - CorticoidesBrian96cortezAún no hay calificaciones
- Insuficiencia CorticosuprarrenalDocumento17 páginasInsuficiencia CorticosuprarrenalItai MartinezAún no hay calificaciones
- Hipopituitarismo, síndromes y tumores hipofisariosDocumento16 páginasHipopituitarismo, síndromes y tumores hipofisariosMatias Jara ValdebenitoAún no hay calificaciones
- Cushing AddisonDocumento9 páginasCushing AddisonvanessaAún no hay calificaciones
- Sindrome de CushingDocumento7 páginasSindrome de CushingGustavo Alejandro Castro100% (1)
- Sindrome de Cushing RRDocumento8 páginasSindrome de Cushing RRIzabethel VargasAún no hay calificaciones
- Síndrome de CushingDocumento8 páginasSíndrome de CushingnataliaAún no hay calificaciones
- 9-Síndrome de CushingDocumento18 páginas9-Síndrome de CushingEmil HurtadoAún no hay calificaciones
- Síndrome de Cushing WikipediaDocumento5 páginasSíndrome de Cushing WikipediawinderAún no hay calificaciones
- Sindrome de CushingDocumento9 páginasSindrome de CushingDarwin MoraAún no hay calificaciones
- PanhipopituitarismoDocumento7 páginasPanhipopituitarismoJose Armando RiveraAún no hay calificaciones
- Gushing MedicinaDocumento6 páginasGushing MedicinaYussef Rivas AlvarezAún no hay calificaciones
- SX CushingDocumento8 páginasSX CushingBrandom Bautista RamirezAún no hay calificaciones
- Síndrome de Cushing: causas, síntomas, diagnóstico y tratamientoDocumento5 páginasSíndrome de Cushing: causas, síntomas, diagnóstico y tratamientoKarinaHernandezAún no hay calificaciones
- Corteza-Suprarrenal - AgudaDocumento23 páginasCorteza-Suprarrenal - AgudaLuis Alberto Rodriguez SalgadoAún no hay calificaciones
- Síndrome de CushingDocumento4 páginasSíndrome de CushingValentina Gelves CardenasAún no hay calificaciones
- Pract 8 Fisio IiDocumento6 páginasPract 8 Fisio IiGelson DuarteAún no hay calificaciones
- Tema 27 Fisiopatología de Las Glándulas SuprarrenalesDocumento17 páginasTema 27 Fisiopatología de Las Glándulas SuprarrenalesAna Martínez MonteroAún no hay calificaciones
- Enfermedades de La Glándula Suprarrenal (Carlos Hernández)Documento12 páginasEnfermedades de La Glándula Suprarrenal (Carlos Hernández)Victor MonsalveAún no hay calificaciones
- Fisiopatología SuprarrenalDocumento31 páginasFisiopatología SuprarrenalpandaAún no hay calificaciones
- Síndrome de Cushing: Caso clínico de paciente con aumento de peso y tamaño de caraDocumento22 páginasSíndrome de Cushing: Caso clínico de paciente con aumento de peso y tamaño de caraDiana ArequipaAún no hay calificaciones
- Hormonas de La Corteza SuprarrenalDocumento13 páginasHormonas de La Corteza Suprarrenalkathe2293Aún no hay calificaciones
- URGENCIAS ENDOCRINOLÓGICASDocumento9 páginasURGENCIAS ENDOCRINOLÓGICASLautaro Gabriel IbañezAún no hay calificaciones
- Medicina III - Síndrome de CushingDocumento36 páginasMedicina III - Síndrome de CushingUSMP FN ARCHIVOSAún no hay calificaciones
- Síndrome de Cushing: causas, síntomas y tratamientoDocumento12 páginasSíndrome de Cushing: causas, síntomas y tratamientoCristóbal Manuel López VulgarínAún no hay calificaciones
- Sindrome de CushingDocumento6 páginasSindrome de CushingLinely AbreuAún no hay calificaciones
- Enfermedad de CushingDocumento5 páginasEnfermedad de CushingGabriel HenkAún no hay calificaciones
- AdenomasDocumento8 páginasAdenomasMizukiYuAún no hay calificaciones
- Sindrome de Cushing, Enfermedad de Cushing y HipopituratismoDocumento48 páginasSindrome de Cushing, Enfermedad de Cushing y HipopituratismoPaulina GutierrezAún no hay calificaciones
- Sindrome de CushingDocumento35 páginasSindrome de CushingmarcelitovalnietAún no hay calificaciones
- EndocrinologiaDocumento161 páginasEndocrinologiaSara DelgadoAún no hay calificaciones
- HiperadrenocorticismoDocumento45 páginasHiperadrenocorticismoDaniel Ortega RoseroAún no hay calificaciones
- Sindrome de CushingDocumento6 páginasSindrome de CushingGuada Romero ChoqueAún no hay calificaciones
- SX CushingDocumento15 páginasSX CushingVictoria ArriagaAún no hay calificaciones
- Sindrome de Cushing 12Documento17 páginasSindrome de Cushing 12Adriana VillegasAún no hay calificaciones
- 3.4transtornos Adquiridos de La CoagulacionDocumento3 páginas3.4transtornos Adquiridos de La CoagulacionMontserrat GonzalezAún no hay calificaciones
- TIROIDITISDocumento4 páginasTIROIDITISMontserrat GonzalezAún no hay calificaciones
- 2.1.2. Anemias Hemolíticas Extracospusculares o ExtrínsecasDocumento4 páginas2.1.2. Anemias Hemolíticas Extracospusculares o ExtrínsecasMontserrat GonzalezAún no hay calificaciones
- Lesiones Traumáticas de La Muñeca: Fracturas Del Extremo Distal Del RadioDocumento5 páginasLesiones Traumáticas de La Muñeca: Fracturas Del Extremo Distal Del RadioMontserrat GonzalezAún no hay calificaciones
- Lesiones Traumáticas Del Pie: Fracturas Del Astrágalo Fracturas Del Cuello Del AstrágaloDocumento2 páginasLesiones Traumáticas Del Pie: Fracturas Del Astrágalo Fracturas Del Cuello Del AstrágaloMontserrat GonzalezAún no hay calificaciones
- Catálogo Condolencias PDFDocumento49 páginasCatálogo Condolencias PDFMontserrat GonzalezAún no hay calificaciones
- Planeación Didáctica: Datos GeneralesDocumento8 páginasPlaneación Didáctica: Datos GeneralesMontserrat GonzalezAún no hay calificaciones
- Fractura Diafisaria Del Fémur y Fracturas Del Fémur DistalDocumento3 páginasFractura Diafisaria Del Fémur y Fracturas Del Fémur DistalMontserrat GonzalezAún no hay calificaciones
- Moduloii Conalfa Cuaderno Lecto-Escritura - Removed - 081340Documento56 páginasModuloii Conalfa Cuaderno Lecto-Escritura - Removed - 081340Montserrat GonzalezAún no hay calificaciones
- Diagnóstico de Seguridad e Higiene en El Trabajo PDFDocumento13 páginasDiagnóstico de Seguridad e Higiene en El Trabajo PDFMontserrat GonzalezAún no hay calificaciones
- Lecturas .Fili 1docxDocumento7 páginasLecturas .Fili 1docxMontserrat GonzalezAún no hay calificaciones
- Libro de Bebes de Lois Bly, AedinDocumento226 páginasLibro de Bebes de Lois Bly, AedinJessica Alejandra Pizarro Morales92% (12)
- Naffah Neto - DecalogoDocumento18 páginasNaffah Neto - DecalogoAle UnzagaAún no hay calificaciones
- Balance PotasioDocumento56 páginasBalance PotasioDaniel Hernando Rodriguez PeraltaAún no hay calificaciones
- Coaching y El Arte de La GerenciaDocumento4 páginasCoaching y El Arte de La Gerenciaagustin0288Aún no hay calificaciones
- Ejercicios Extra Tema 2. ConduccióndocxDocumento2 páginasEjercicios Extra Tema 2. ConduccióndocxCAMILA BELEN VARGAS AGUILAAún no hay calificaciones
- Control Efectivo de Micoplasmosis en Aves - Memorias EcuadorDocumento14 páginasControl Efectivo de Micoplasmosis en Aves - Memorias EcuadorJosé Junior Pérez VelAún no hay calificaciones
- XJ6N 2013Documento75 páginasXJ6N 2013Gabriel ZamoraAún no hay calificaciones
- Seminario investigación videojuegos aprendizajeDocumento5 páginasSeminario investigación videojuegos aprendizajeJosueMezaPradaAún no hay calificaciones
- Congreso de Medicina 2019 - ProgramaDocumento18 páginasCongreso de Medicina 2019 - ProgramaSMIBA MedicinaAún no hay calificaciones
- Teoría Del EnsayoDocumento108 páginasTeoría Del EnsayoYosahara Flores ChavarriaAún no hay calificaciones
- Mapa geológico de la hoja de Nizao, República DominicanaDocumento110 páginasMapa geológico de la hoja de Nizao, República DominicanaJoel AracheAún no hay calificaciones
- Costos de producción en ExcelDocumento4 páginasCostos de producción en ExcelMariela Becerra CarrascoAún no hay calificaciones
- Examen-1Q-2022-Literatura 1BGUDocumento2 páginasExamen-1Q-2022-Literatura 1BGUFrancis UnderwoodAún no hay calificaciones
- Ejercicios Deber 5 ResoluciónDocumento6 páginasEjercicios Deber 5 Resoluciónvanessa sangoquizaAún no hay calificaciones
- Transformación lineal entre basesDocumento4 páginasTransformación lineal entre basesLeandro Mendoza VallejosAún no hay calificaciones
- Informe MitosisDocumento11 páginasInforme MitosisMario Palacio100% (1)
- E&ADocumento5 páginasE&Aanon_624322189Aún no hay calificaciones
- Sidunea - Trámites y Procedimientos AduanerosDocumento15 páginasSidunea - Trámites y Procedimientos AduanerosAlexander SanchezAún no hay calificaciones
- Modelos Epistémicos - CaracteristicasDocumento14 páginasModelos Epistémicos - CaracteristicasEder ContrerasAún no hay calificaciones
- Manual en Espanol Del HI9814Documento2 páginasManual en Espanol Del HI9814Carlos VegaAún no hay calificaciones
- Examen 20% Yacimientos IiiDocumento3 páginasExamen 20% Yacimientos IiiAinee SabinaAún no hay calificaciones
- Gauss Jordan-JHON JAIRO ARDILADocumento7 páginasGauss Jordan-JHON JAIRO ARDILAJhon Jairo Ardila GomezAún no hay calificaciones
- Cambios y Permanencias de La Expansión Europea Hacia El Mundo en Los Siglos XV y XVIDocumento2 páginasCambios y Permanencias de La Expansión Europea Hacia El Mundo en Los Siglos XV y XVIedden alegriaAún no hay calificaciones
- Cancionero Canto CatólicoDocumento8 páginasCancionero Canto CatólicoMariana Marcó del PontAún no hay calificaciones
- Cifrado Asimétrico Con MochilasDocumento17 páginasCifrado Asimétrico Con MochilasFranklin Caceres0% (1)
- Criminalistica Tarea 7Documento4 páginasCriminalistica Tarea 7Camila100% (1)
- Puntos y Planos Cefalometricos (Word)Documento4 páginasPuntos y Planos Cefalometricos (Word)cnvelasquezAún no hay calificaciones
- Una producción responsable genera alimentos saludablesDocumento7 páginasUna producción responsable genera alimentos saludablesAnderson PacaAún no hay calificaciones
- OXITETRACICLINAHCL99Documento3 páginasOXITETRACICLINAHCL99HernandezLuzAún no hay calificaciones
- Teoría Del ColorDocumento20 páginasTeoría Del ColorRogers Manrique100% (1)
- Pime 3Documento54 páginasPime 3Sergi Bel SalvadóAún no hay calificaciones