Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Guia Citorush Gratis
Cargado por
Dai García de CitorushtcDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Guia Citorush Gratis
Cargado por
Dai García de CitorushtcCopyright:
Formatos disponibles
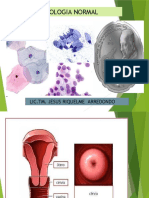
GUÍA DE CITOLOGÍA
GINECOLÓGICA
Msc. Dai García
Citotecnólogo General
CONTENIDO
Citologías. Estudio microscópico de las muestras
Técnicas del laboratorio: conocimiento y realización de
coloración de Pap-Mart y montaje de láminas.
Desarrollo del Material
Introducción Citopatología
Procesamiento general del material
Citología del Aparato Genital Femenino
Células normales de la citología Cervicovaginal.
Citomorfología Cervicovaginal
Ciclo menstrual normal
Técnicas de Laboratorio
Msc. Dai García
Citotecnólogo General
INTRODUCCIÓN A LA CITOPATOLOGÍA
La Citopatología es la parte de la anatomía patológica que,
mediante diversos procedimientos, estudia las alteraciones
morfológicas de las células desprendidas libremente de los epitelios
de revestimiento o extraídas de distintas zonas del cuerpo humano.
Los territorios orgánicos que con mayor frecuencia se estudian
mediante Citopatología exfoliativa son:
- Aparato genial femenino
- Árbol respiratorio
- Vías urinarias y próstata
PROCESAMIENTO DEL MATERIAL
El procesamiento propiamente dicho, o preparación de las
muestras para el examen microscópico, comprende tres fases
sucesivas: extensión, fijación y tinción.
La extensión se realiza en el laboratorio de Citopatología, el
técnico especialista cuando no ha sido realizada por el clínico.
La fijación consiste en una solución éter/ alcohol al 96 por 100 a
partes iguales, alcohol etílico al 96 por 100 ó mediante citospray o
fijador citológico.
La tinción consiste en aplicar diversas combinaciones de
sustancias colorantes a las extensiones previamente fijadas. El método
recomendable y más utilizado en citología exfoliativa es el de
Papanicolaou. Comprende un colorante que pone de manifiesto la
cromatina nuclear y otras sustancias que tiene afinidad tintorial por
los componentes del citoplasma.
Msc. Dai García
Citotecnólogo General
CITOLOGÍA CERVICOVAGINAL
El estudio etiológico de las muestras cervicovaginales es un
método diagnóstico útil, sencillo, y de bajo costo, que en la actualidad
se utiliza de forma rutinaria en clínica ginecológica, ya que aporta
datos de la situación hormonal de la paciente, ayuda de forma
importante en el diagnóstico de las infecciones cervicovaginales y es
de capital importancia en el diagnóstico morfológico de las lesiones
preneoplásicas del cérvix.
COMPONENTES CELULARES NORMALES
El tracto genial femenino está tapizado, por un epitelio
escamoso no queratinizado que reviste vulva, vagina y exocérvix, un
epitelio cilíndrico simple endocervical y un epitelio endometrial.
Durante el ciclo menstrual, el epitelio escamoso de la vagina y el
epitelio glandular endometrial se verán sometidos a distintos cambios
por influencia de las hormonas esteroideas.
Msc. Dai García
Citotecnólogo General
Celularidad que podemos observar en una citología normal:
Células escamosas:
En el epitelio escamoso no queratinizado, las células se agrupan
formando estratos o capas. Por tanto, en los extendidos citológicos
procedentes de su exfoliación se podrán encontrar los distintos
representantes celulares que componen el epitelio.
Células superficiales:
Se originan de la capa superficial del epitelio escamoso no
queratinizado, son las más comunes de la fase preovulatoria y reflejan
el mayor grado de madurez. Las células son grandes, poligonales, de
bordes citoplasmáticos bien definidos e irregulares. El citoplasma es
translúcido, homogéneo y preferentemente eosinófilo. El criterio
decisivo para la identificación de la célula superficial es la picnosis,
independientemente de la tinción del citoplasma.
Msc. Dai García
Citotecnólogo General
Células intermedias:
Se originan en el estrato medio del epitelio y son las células más
frecuentes en la fase post-ovulatoria. Representa la célula más
constante y numerosa en el frotis vaginal. Son células grandes aunque
algo menos que las superficiales con citoplasma transparente,
poligonal y de bordes plegados. Los núcleos son redondos u ovales,
mayores que los de las células superficiales, de apariencia vesicular
y cromatina fina. Las células intermedias tienden a mostrar histólisis
en la fase progestacional por acción de la flora lactobacilar (bacilos de
Doderlein). El glucógeno contenido en las células intermedias es
convertido en ácido láctico por acción de la bacteria vaginal. Este ácido
láctico provoca un Ph bajo que servirá de protección contra otras
bacterias e infecciones. Para que este efecto se produzca, las células
intermedias son destruidas por el bacilo provocando un frotis citolítico.
Este frotis se caracteriza por la presencia de abundantes bacilos y
células intermedias, muchas de las cuales sufren un grado variable de
disolución de su citoplasma, mostrándose como núcleos desnudos.
Las células naviculares, llamadas así por Papanicolaou por
presentar una característica forma de barca, son variantes de las
células intermedias. En un principio se las consideró exclusivas de la
gestación. Debido a su alto contenido en glucógeno, los citoplasmas
pueden adquirir un color amarillento o verde- azulado pálido con
aumento de la densidad. Los núcleos son excéntricos, de aspecto
vesicular, picnosis.
Msc. Dai García
Citotecnólogo General
Células parabasales y basales:
La descamación de células parabasales originales en el estrato
profundo es infrecuente en la mujer normal y aparecen
fisiológicamente en los estados atróficos de la infancia y menopausia.
Las células son pequeñas, poliédricas o elípticas, con
citoplasmas cianófilos y bordes celulares muy bien definidos. Los
núcleos son redondos u ovales.
Las células basales no aparecen en los frotis a menos que exista
una hiperplasia. Son las células más pequeñas del epitelio vaginal.
El citoplasma es escaso e intensamente cianófilo con bordes lisos y
definidos. El núcleo es central, redondo, relativamente grande e
hipercromático.
Msc. Dai García
Citotecnólogo General
Células endocervicales:
En los extendidos, las células del epitelio cilíndrico endocervical
pueden disponerse sueltas o formando hileras, empalizados, grupos
acinares o conglomerados. La morfología depende de la perspectiva
desde la que se las observe. Como consecuencia de su marcada
fragilidad citoplasmática, las células endocervicales aparecen
frecuentemente como núcleos desnudos.
Habitualmente expresan una morfología columnar o alargada.
Si se observen desde arriba, muestra una forma poligonal o cúbica,
adoptando cuando se agrupan una característica disposición en “panal
de abeja”
Los citoplasmas son claros, microvacuolados o están ocupados
por una gran vacuola secretora.
Msc. Dai García
Citotecnólogo General
Células endometriales:
Su aparición ocurre durante o inmediatamente después de la
menstruación. Es relativamente frecuente encontrar células
endometriales durante los primeros diez días del ciclo, superados estos
días, excepto en los casos de mujeres con dispositivos intrauterinos,
su aparición se relaciona con patología endometrial, frecuentemente
hiperplasias y adenocarcinomas.
Msc. Dai García
Citotecnólogo General
Macrófagos o Histiocitos:
Los histiocitos son huéspedes habituales de los extendidos
cervicovaginales. Acompañan a la fase menstrual y principio de la fase
folicular. Comúnmente, los histiocitos adoptan una forma redondeada
u oval con marcadas variaciones en el tamaño. El citoplasma es
microvacuolado y puede contener partículas extrañas, pigmento
hemático y gotículas de grasa.
Msc. Dai García
Citotecnólogo General
Leucocitos polimorfonucleares:
Los leucocitos polimorfonucleares se observan comúnmente en
los frotis cervicovaginales. El número de leucocitos no siempre se
correlaciona con inflamación, se considera más un reflejo del ciclo
menstrual. Un frotis con alto nivel estrogénico aparece limpio y, tras
la ovulación, el frotis suele acompañarse de una variable cantidad de
granulocitos.
El aparato genial femenino, al tener una parte importante de
sus órganos en contacto con el medio externo, presenta con
frecuencia procesos inflamatorios e infecciosos. Desde el punto de
vista clínico, suelen manifestarse por prurito, leucorrea, irritación y
dolor local.
1.1 Células inflamatorias
1.2 Cambios inflamatorios de las células epiteliales
1.3 Procesos reactivos del epitelio
1.4 Cervicovaginitis específica
1.1 Células inflamatorias:
La presencia de inflamación en las citologías vaginales se
observa mediante la presencia de leucocitos polimorfonucleares
fundamentalmente. No obstante, hay que destacar que la presencia
Msc. Dai García
Citotecnólogo General
de estos en el moco endocervical es normal, y por lo tanto no supone
la existencia de un proceso inflamatorio. En ocasiones son tan
abundantes que pueden rodear totalmente a las células escamosas,
constituyendo lo que se conoce como las estructuras moruliformes.
Los histiocitos también son elementos inflamatorios, y su
presencia es normal durante los días menstruales y en algunos frotis
atróficos de la menopausia.
1.2 Cambios inflamatorios de las células epiteliales:
Hay procesos inflamatorios que, por ulceración de los estratos
más superficiales de epitelio, ponen en contacto directo las células
profundas con la superficie, y este hecho se manifiesta por la
existencia en los frotis citológicos de gran cantidad de células basales
y parabasales.
En los procesos inflamatorios, las células escamosas presentan
cambios degenerativos que afectan a su citoplasma y núcleo. En
cuanto a su citoplasma va a adquirir un aspecto eosinófilo. En otras
ocasiones la tinción es anfófila, de tal manera que la misma célula
presenta áreas con tinción eosinófilo y áreas con tinción cianófilos,
además de la existencia de halos perinucleares.
Msc. Dai García
Citotecnólogo General
En cuanto al núcleo, puede presentar un aumento del tamaño
nuclear con presencia de nucleolos, aspecto borroso de la cromatina.
También pueden aparecer fenómenos de bi y multinucleación en
respuesta a procesos inflamatorios.
1.3 Procesos reactivos del epitelio:
Metaplasia escamosa:
Resultado de fenómenos de irritación persistentes, ya sean o no
inflamatorios, el epitelio endocervical es sustituido por epitelio escamoso.
La metaplasia escamosa puede manifestarse por epitelio escamoso
totalmente maduro, sin embargo, entre el epitelio endocervical normal y
el epitelio escamoso maduro se pueden encontrar células metaplásicas
escamosas con diferentes grados de maduración.
Su morfología será redondeada o poligonal, apareciendo bien
aisladas o formando grupos celulares en forma de empedrado con
moldeamiento de unas células con otras. Estas células metaplásicas, con
alteraciones nucleares y con fenómenos de queratinización, son
denominadas por algunos autores como metaplasia escamosa atípica, y
pueden presentar problemas de diagnóstico diferencial con carcinomas
epidermoides o lesiones preneoplásicas.
Msc. Dai García
Citotecnólogo General
Paraqueratosis:
El epitelio desarrolla en su zona más superficial varias capas de
células escamosas, de pequeño tamaño, queratinizadas, pero que
conservan su núcleo. Se manifiesta por la presencia de células
escamosas, de pequeño tamaño de forma redondeada o alargada, con
intensa orangeofilia citoplasmática, y bordes bien definidos. Estas
células descaman aisladas o en grupos.
Msc. Dai García
Citotecnólogo General
1.4 Cervicovaginitis específicas:
Existe un gran número de microorganismos que pueden producir
procesos infecciosos del aparato genital femenino; sin embargo, nos
vamos a referir exclusivamente a los que son más frecuentes en nuestro
medio y se clasificarán en cinco grandes grupos:
- Infecciones bacterianas: cándidas, lactobacilos, cocos, Actinomyces
- Infecciones por hongos: cándida albicans
- Infecciones parasitarias: Trichomonas vaginales
- Infecciones por chlamydias:
- Infecciones virales: virus papiloma humano, herpes,
citomegalovirus
1. Muestras estudiadas en las prácticas:
Cándidas:
Es el hongo que con más frecuencia infecta el aparato genital
femenino, y es una de las infecciones cervicovaginales más frecuentes,
sobre todo en el caso de las embarazadas, debido a la disminución de
las defensas en estas mujeres. Existen factores predisponentes, como
la diabetes, la gestación, el tratamiento prolongado con antibióticos,
el tratamiento con inmunosupresores y, desde luego, se asocia
extraordinariamente con el síndrome de inmunodeficiencia adquirida.
En los Frotis se pueden presentar en dos formas: esporas y pseudo
hifas, que con frecuencia se asocian. Las esporas son estructuras
pequeñas, redondeadas u ovoides, con frecuencia rodeadas por un
halo claro, que se tiñen, de forma variable, desde basófilos a una
coloración rojiza; son frecuentes los fenómenos de gemación. Las
pseudo hifas son estructuras alargadas, delgadas, y tabicadas, que
se sitúan aisladas o en agrupamientos, y que presentan una
coloración similar a la descrita para las esporas.
Msc. Dai García
Citotecnólogo General
Aunque en muchos casos la respuesta inflamatoria es
inespecífica, a veces la presencia de fragmentación de los leucocitos
polimorfos nucleares, la tendencia al aumento del tamaño de los
núcleos de las células escamosas, así como la eosinofilia
citoplasmática, acompaña a este tipo de infección.
Bacilos de Doderlein:
Los bacilos de este tipo constituyen el componente principal de la
flora vaginal normal durante el periodo reproductivo y no están
incluidos como una categoría especifica en la clasificación de Bethesda.
Constituyen un grupo heterogéneo de bacilos gram-positivos, la
mayoría de los cuales pertenecen a la especie Lactobacillus acidophilus,
aunque en algunos casos son de tipo Corynebacterium con morfología
difteroide.
El lactobacillus muestra comúnmente una morfología bacilar
alargada, como palitos o bastones, aunque pueden observarse formas
más cortas o por el contrario muy alargadas por acoplamiento
longitudinal de varios de ellos. Se asocian a un Ph vaginal ácido, con
heterólisis de las células intermedias y transformación del glucógeno
citoplásmico en ácido láctico.
Msc. Dai García
Citotecnólogo General
Las células superficiales se muestran, no obstante, resistentes a
la acción citolítica bacilar. El predominio de células intermedias puede
favorecer una histólisis exagerada, observándose un extendido de
núcleos desnudos, fragmentos citoplásmicos y abundantes bacilos
denominado frotis citolítico.
Trichomonas vaginalis:
La infestación del tracto genital bajo por este tipo de protozoo
es frecuente, y algunos autores consideran que entre el 20-25 por
100 de las mujeres adultas son portadoras de este parásito. Suele
admitirse que el varón es el portador del parásito y que la transmisión
es por vía sexual.
Desde el punto de vista morfológico, el protozoo presenta un
diámetro variable, posee aspecto de pera, con un polo anterior
redondeado y un polo posterior afilado. En el polo anterior, presenta
cuatro flagelos y una membrana ondulante, que recorre toda la longitud
del protozoo. Muestra también un núcleo pequeño ovoide y excéntrico.
Estos pueden aparecer de forma aislada, aunque en ocasiones
constituyen cúmulos alrededor de células escamosas.
Msc. Dai García
Citotecnólogo General
En estas pacientes el componente inflamatorio suele ser muy
llamativo, con leucocitos polimorfonucleares, histiocitos y detritus
celulares.
Gardnerella vaginalis:
Varios tipos de cocos gram positivos pueden producir vaginitis
inespecíficas con la tinción de Papanicolaou. En citología, se observan
extensiones inflamatorias de fondo sucio y grisáceo por la presencia de
“nubes” de bacterias de pequeño tamaño y morfología redonda u oval,
el exudado inflamatorio y alteraciones celulares asociadas suelen ser
intensos.
Msc. Dai García
Citotecnólogo General
Virus de Papiloma Humano:
La infección por el VPH se manifiesta por unos cambios
característicos en el epitelio escamoso. Se pueden reconocer tres tipos
de lesiones histológicas, y todas ellas tienen como denominador
común la presencia de unas células escamosas peculiares
denominadas coilocitos. Estos se localizan en los estratos superficiales
o intermedios, y se caracterizan por presentar unos núcleos grandes,
hipercromáticos, con membranas nucleares irregulares y unos
evidentes halos claros perinucleares.
El Coilocito es una célula escamosa madura, caracterizada por
una gran cavidad perinuclear, débilmente teñida, translúcida y de
bordes muy bien definidos, como “cortadas a pico” o “sacabocado”. El
citoplasma que rodea la cavidad es denso y puede ser intensamente
eosinófilo, de aspecto hialino, o Ciánofilo. El núcleo tiene un aspecto
variable, dependiendo del estado de degeneración celular. También
se dan fenómenos de paraqueratosis/ Disqueratosis tratándose de una
queratinización anómala de las células escamosas del cérvix. Estas
células se disponen predominantemente en grupos tridimensionales,
aunque pueden observarse también aisladas.
Msc. Dai García
Citotecnólogo General
Adenocarcinoma:
Es una neoplasia maligna invasiva compuesta por células
epiteliales de origen endocervical. Es referido a células glandulares. Su
rasgo distintivo es la descamación en grumos de células, éstas se
disponen superpuestas a modo de una distribución glandular o de
papilas.
Referido al citoplasma aparece una vacuolización, y inclusiones
secretoras citoplasmáticas. El núcleo es hipercromático, desplazado
hacia la periferia, redondos u ovoides y de contornos lisos.
Msc. Dai García
Citotecnólogo General
Lesiones escamosa intraepiteliales:
Tanto los del virus de papiloma humano, los asociados con el
cáncer y los de bajo riesgo, pueden causar el crecimiento de células
anormales en el cuello del útero, pero generalmente sólo los tipos de
virus de papiloma humano asociados con el cáncer pueden llevar al
desarrollo del cáncer del cuello del útero.
Las células cervicales anormales pueden detectarse cuando se
realiza la prueba Pap, o Papanicolaou, durante un examen
ginecológico. Se han utilizado varios términos para describir las
células anormales que pueden verse en las pruebas Pap.
En el sistema de Bethesda (el sistema principal que se utiliza
para informar los resultados de las pruebas Pap en los Estados
Unidos), las condiciones precancerosas son divididas en lesiones
intraepiteliales escamosas (LSIL-HSIL, por sus siglas en inglés) de
bajo grado y de alto grado. Las células escamosas son delgadas,
planas, y se encuentran en el tejido que forma la superficie de la piel,
en el revestimiento del conducto superior de los tractos respiratorios
y digestivos, y en la vagina y la parte exterior del cuello del útero.
Otros términos que a veces se utilizan para describir estas células
anormales son neoplasia intraepitelial cervical (CIN, por sus siglas en
inglés) y displasia.
Las lesiones intraepiteliales escamosas de bajo grado (displasias
leves) son una condición común, especialmente en las mujeres
jóvenes. La mayoría de las lesiones intraepiteliales escamosas de bajo
grado vuelven a la normalidad pasado unos meses o unos pocos años.
A veces, las lesiones intraepiteliales escamosas de bajo grado pueden
convertirse en lesiones intraepiteliales escamosas de alto grado. Las
lesiones intraepiteliales escamosas de alto grado no son cáncer, pero
eventualmente pueden convertirse en cáncer.
Msc. Dai García
Citotecnólogo General
Carcinoma escamoso:
Fondo sucio con células escamosas de capas bajas,
Pseudoeosinofilia y citoplasmas mal conservados, con
monstruosidades nucleares y con formas aberrantes, marcada
hipercromasia y cromatina irregular. Carcinoma epidermoide.
Msc. Dai García
Citotecnólogo General
2. Aspectos hormonales, morfológicos y bacteriológicos en la
citología del dispositivo intrauterino (DIU).
El DIU, es el segundo método anticonceptivo más utilizado, pero
existen una serie de alteraciones citológicas como consecuencia de la
introducción de un cuerpo extraño en el interior de la cavidad uterina.
Desde el punto de vista hormonal, las mujeres portadoras de DIU
muestran un predominio de acción estrogénica.
En cuanto a las características bacteriológicas, lo más frecuente
es la presencia de flora mixta cocobacilar, a la que siguen en orden de
frecuencia las tricomonas, las cándidas y los Actinomyces
En cuanto a la morfología celular, las células endocervicales como
las endometriales, identificadas en los frotis que poseían rasgos
hiperplásicos o atípicos, representaban una respuesta inespecífica al
cuerpo extraño.
Como conclusión, la implantación de DIU conlleva la aparición de
una inflamación aguda endometrial inicial, pasajera y no significativa,
y una inflamación crónica posterior, que suele remitir en el transcurso
del tiempo, de forma espontánea, sin producir sintomatología alguna.
Msc. Dai García
Citotecnólogo General
3. Artefactos, contaminantes y cuerpos extraños en la citología
vaginal:
Por diferentes causas, tales como una extensión y fijación
inadecuada del material, una exposición del frotis al medio ambiente,
errores en la preparación, mal filtrado de los colorantes o por una
manipulación inadecuada de los frotis durante el proceso de extensión
o fijación y tinción, es posible que e produzcan alteraciones en la
morfología normal, así como la deposición de elementos extraños.
En un caso particular observado, la contaminación seminal. En los
frotis vaginales, es posible encontrar dos tipos de elementos seminales,
los espermatozoides y las células de las vesículas seminales, estas
últimas menos frecuentes.
Los espermatozoides aparecen con relativa frecuencia, y sobre
todo incluidos en el moco endocervical. Presenta una morfología
característica, con una cabeza ovoide, de pequeño tamaño, y su
correspondiente y largo flagelo. Esto hace que puedan existir cambios
en la morfología de las células escamosas como consecuencia de su
presencia que no debemos tener en cuenta.
CICLO MENSTRUAL
La primera mitad del ciclo, del día 1 al 14, está regida por
los estrógenos producidos por el folículo ovárico maduro. A partir del
día 14 el folículo se convierte en cuerpo lúteo, que produce
progesterona, siendo la hormona predominante en la segunda mitad
del ciclo. Cuando el cuerpo lúteo deja de funcionar, aparece la
menstruación.
1-6 días: Predominio de células intermedias, agrupadas, con
plegaduras citoplasmáticas. Al final de la fase tienen tendencia a
disponerse aisladas con sus citoplasmas aplanados
.
6-14 días: Frotis preovulatorio, se observan células intermedias
y superficiales con predominio de estas últimas.
Msc. Dai García
Citotecnólogo General
14-24 días: Frotis post-ovulatorio con neto predominio de células
intermedias que se agrupan y presentan plegaduras citoplasmáticas.
24-28 días: Frotis citolítico: Característico de los últimos días
del ciclo. Gran cantidad de bacilos, con células intermedias que en
gran parte han perdido su citoplasma.
MENOPAUSIA:
En este periodo cesa la actividad cíclica del ovario, y se
manifiesta por la ausencia de la menstruación. Se asocia este proceso
con una disminución de actividad de los estrógenos, siendo estos los
encargados de la maduración del epitelio escamoso de la vagina. Se
produce la desaparición de las células superficiales del frotis, y
posteriormente las células intermedias, para que finalmente quede
representado por un frotis constituido por células basales y parabasales
prácticamente de forma exclusiva. Se denomina frotis atrófico.
Msc. Dai García
Citotecnólogo General
ASIGNACION
Nunca rendirse y ser
constante siempre…
Msc. Dai García
Citotecnólogo General
También podría gustarte
- Estrabismo (Prieto-Díaz, Julio - 2007)Documento583 páginasEstrabismo (Prieto-Díaz, Julio - 2007)Arellano Cisternas Diego Elías100% (5)
- Citologia Ginecologica - REPASO PDFDocumento45 páginasCitologia Ginecologica - REPASO PDFM' Paz RiquelmeAún no hay calificaciones
- Qué Es La CitologíaDocumento8 páginasQué Es La CitologíaLuis Meza BaltazarAún no hay calificaciones
- Producto - No. - 2 - INDICE DE MADURACIONDocumento10 páginasProducto - No. - 2 - INDICE DE MADURACIONmiriam1617Aún no hay calificaciones
- Citologia MamariaDocumento13 páginasCitologia MamariaZarela Sanchez GarciaAún no hay calificaciones
- Sesión de Aprendizaje N°09Documento11 páginasSesión de Aprendizaje N°09lourdespilarmerinoAún no hay calificaciones
- Citología VaginalDocumento5 páginasCitología VaginalTATIANA MARILU SANCARRANCO ESTELAAún no hay calificaciones
- Citologia NormaDocumento5 páginasCitologia NormaJhonny P ChAún no hay calificaciones
- Citologia NormalDocumento5 páginasCitologia NormalDai García de CitorushtcAún no hay calificaciones
- Citologa InflamatoriaDocumento11 páginasCitologa InflamatoriaDai García de CitorushtcAún no hay calificaciones
- Citologiaexfoliativacervical 110225174348 Phpapp02Documento113 páginasCitologiaexfoliativacervical 110225174348 Phpapp02luisdan20100% (1)
- Células Normales de La Citología CérvicoDocumento14 páginasCélulas Normales de La Citología CérvicoGabby Alvarez OviedoAún no hay calificaciones
- Citologia Cervico VaginalDocumento7 páginasCitologia Cervico VaginalDaniel De LuciaAún no hay calificaciones
- Secrecion de Pezon PDFDocumento3 páginasSecrecion de Pezon PDFOl Keen100% (1)
- Citologia EndometrialDocumento21 páginasCitologia EndometrialAnonymous GJmJpkTH100% (1)
- TEMA 1 Hallazgos Normales y No Neoplasicos en Muestras GinecologicasDocumento28 páginasTEMA 1 Hallazgos Normales y No Neoplasicos en Muestras GinecologicasGabriella ApAún no hay calificaciones
- Ebook Glandula MamariaDocumento19 páginasEbook Glandula MamariaDai García de CitorushtcAún no hay calificaciones
- Cáncer de Cuello UterinoDocumento8 páginasCáncer de Cuello UterinoLinda RodriguezAún no hay calificaciones
- Practica de Microbiologia Papanicolau ChristianDocumento8 páginasPractica de Microbiologia Papanicolau ChristianChristianSaldañaAún no hay calificaciones
- Guia Cit LiquidosDocumento4 páginasGuia Cit LiquidosAngibeth CamachoAún no hay calificaciones
- Practica n3Documento3 páginasPractica n3Jhon Tello CanchariAún no hay calificaciones
- Metaplasia Escamosa Del Epitelio EndocervicalDocumento8 páginasMetaplasia Escamosa Del Epitelio EndocervicalEstefania Llano VelozAún no hay calificaciones
- Células Que Se Observan Mediante La Citología Ginecológica-1Documento6 páginasCélulas Que Se Observan Mediante La Citología Ginecológica-1repm588Aún no hay calificaciones
- Citología Ginecológica Tema 4 RDocumento8 páginasCitología Ginecológica Tema 4 RJulieAún no hay calificaciones
- Practica CervicitisDocumento12 páginasPractica CervicitisManuelAún no hay calificaciones
- Ebook Citologia Exfoliativa Cervical NormalDocumento6 páginasEbook Citologia Exfoliativa Cervical NormalluismicabreraAún no hay calificaciones
- PRÁCTICA 1 (GINE) Citología GinecológicaDocumento12 páginasPRÁCTICA 1 (GINE) Citología Ginecológicapatricia mata moyaAún no hay calificaciones
- Informe Anatomia PatologicaDocumento7 páginasInforme Anatomia Patologicadianainnova2023Aún no hay calificaciones
- Cuestionario Primer Parcial de GinecologíaDocumento6 páginasCuestionario Primer Parcial de GinecologíaLuis Angel Amezcua50% (4)
- Citología CervicovaginalDocumento2 páginasCitología CervicovaginalMonserrat DiazAún no hay calificaciones
- 15 Citologia-ExfolioticaDocumento73 páginas15 Citologia-ExfolioticaStefany AtoAún no hay calificaciones
- Patología Del Tracto Genital FemeninoDocumento4 páginasPatología Del Tracto Genital FemeninoFacu CalzadaAún no hay calificaciones
- Tema 3 Patologia CervicalDocumento56 páginasTema 3 Patologia CervicalRaissa OliveiraAún no hay calificaciones
- CitologíaDocumento9 páginasCitologíaMariangel JimenezAún no hay calificaciones
- Citologia Normal e InfeccionesDocumento63 páginasCitologia Normal e InfeccionesJohn Jairo Carrión OrdóñezAún no hay calificaciones
- 8 Lesiones No Cancerosas Cuello UterinoDocumento4 páginas8 Lesiones No Cancerosas Cuello UterinoAna Karen Marquez PadillaAún no hay calificaciones
- Practica DE PAPANICOLAOUDocumento14 páginasPractica DE PAPANICOLAOUCenrique CA50% (2)
- Tema 4Documento15 páginasTema 4Noel Eduardo Molina HAún no hay calificaciones
- Citodiagnostico Clinico1Documento5 páginasCitodiagnostico Clinico1Eluz Carolina ArAún no hay calificaciones
- Exploracion VaginalDocumento14 páginasExploracion VaginalMARIOAún no hay calificaciones
- Citologia Cervico VaginalDocumento18 páginasCitologia Cervico Vaginalapi-3698281100% (8)
- Citología EndometrialDocumento13 páginasCitología EndometrialMiguel Ángel Jiménez ZapataAún no hay calificaciones
- Practica 6 CitologiaDocumento16 páginasPractica 6 CitologiaCarolina BroncanoAún no hay calificaciones
- CitopatologiaDocumento26 páginasCitopatologiaRosario Calani CanaviriAún no hay calificaciones
- Document - 2024-03-11T151348.955Documento4 páginasDocument - 2024-03-11T151348.955JEYSON LEONARDO ARISMENDY RODRIGUEZAún no hay calificaciones
- CitodiagnosticoDocumento14 páginasCitodiagnosticoMaria Concepción Chura BarónAún no hay calificaciones
- CitodiagnosticoDocumento22 páginasCitodiagnosticoFran GonzálezAún no hay calificaciones
- Guia CitoDocumento18 páginasGuia CitoGloria mardeniAún no hay calificaciones
- Taller de Anatomia CuidadoDocumento11 páginasTaller de Anatomia CuidadoCamila Isabel NatesAún no hay calificaciones
- Quistes Neoplásicos OvariosDocumento10 páginasQuistes Neoplásicos OvariosErick Mares Palafox100% (1)
- CItología CervicalDocumento12 páginasCItología CervicalCesar SanchezAún no hay calificaciones
- Citología, BiopsiaDocumento15 páginasCitología, BiopsiaZoë KxAún no hay calificaciones
- Tumor de OvarioDocumento100 páginasTumor de OvarioDulceAún no hay calificaciones
- Tumores de OvarioDocumento196 páginasTumores de OvarioMonikJaimesAún no hay calificaciones
- Citologia Tema #2Documento3 páginasCitologia Tema #2Gloria mardeniAún no hay calificaciones
- Sesión 04 - Citología ExfoliativaDocumento7 páginasSesión 04 - Citología Exfoliativafreddy.quisperuedaAún no hay calificaciones
- Citologìa e Histologìa GenitalDocumento64 páginasCitologìa e Histologìa GenitalKrisValdovinos100% (1)
- Tema 1 - Lesiones PremalignasDocumento14 páginasTema 1 - Lesiones PremalignasarletharellanoAún no hay calificaciones
- Uso de Derivados del Cannabis en Pacientes con CáncerDe EverandUso de Derivados del Cannabis en Pacientes con CáncerAún no hay calificaciones
- Citologa InflamatoriaDocumento11 páginasCitologa InflamatoriaDai García de CitorushtcAún no hay calificaciones
- Evento BiologosDocumento7 páginasEvento BiologosDai García de CitorushtcAún no hay calificaciones
- Ebook Aspectos Tecnicos de La PaafDocumento6 páginasEbook Aspectos Tecnicos de La PaafDai García de CitorushtcAún no hay calificaciones
- Ebook Histotecnologia IIDocumento17 páginasEbook Histotecnologia IIDai García de Citorushtc100% (1)
- Manual Instruccional para Paciente (Paaf)Documento4 páginasManual Instruccional para Paciente (Paaf)Dai García de CitorushtcAún no hay calificaciones
- Citologia NormalDocumento5 páginasCitologia NormalDai García de CitorushtcAún no hay calificaciones
- Ebook Guia para Ginecologos Prueba de PaptestDocumento7 páginasEbook Guia para Ginecologos Prueba de PaptestDai García de CitorushtcAún no hay calificaciones
- Ebook Sistema Bethesda Citologia AnalDocumento8 páginasEbook Sistema Bethesda Citologia AnalDai García de CitorushtcAún no hay calificaciones
- Ebook Historia Natural Del CancerDocumento6 páginasEbook Historia Natural Del CancerDai García de CitorushtcAún no hay calificaciones
- Programa CNGDocumento2 páginasPrograma CNGDai García de CitorushtcAún no hay calificaciones
- Programa GinDocumento5 páginasPrograma GinDai García de CitorushtcAún no hay calificaciones
- Programa CTLCDocumento3 páginasPrograma CTLCDai García de CitorushtcAún no hay calificaciones
- Programa BucalDocumento2 páginasPrograma BucalDai García de CitorushtcAún no hay calificaciones
- Programa Tecnicas HistologicasDocumento3 páginasPrograma Tecnicas HistologicasDai García de CitorushtcAún no hay calificaciones
- Catálogo de Programas Citorushtc 2023Documento96 páginasCatálogo de Programas Citorushtc 2023Dai García de CitorushtcAún no hay calificaciones
- La Historia de Amor Detrás Del PapanicolaouDocumento4 páginasLa Historia de Amor Detrás Del PapanicolaouDai García de CitorushtcAún no hay calificaciones
- Recomendaciones YokohamaDocumento4 páginasRecomendaciones YokohamaDai García de CitorushtcAún no hay calificaciones
- Guia de 12 Tecnicas de Recoleccion de Muestra de Citologia CervicalDocumento20 páginasGuia de 12 Tecnicas de Recoleccion de Muestra de Citologia CervicalDai García de CitorushtcAún no hay calificaciones
- Programa Training Histologia Humana de Tejidos BaseDocumento2 páginasPrograma Training Histologia Humana de Tejidos BaseDai García de CitorushtcAún no hay calificaciones
- PDF Sistema Reproductor FemeninoDocumento6 páginasPDF Sistema Reproductor FemeninoDai García de CitorushtcAún no hay calificaciones
- Programa Auxiliar de Laboratorio CitologicoDocumento3 páginasPrograma Auxiliar de Laboratorio CitologicoDai García de CitorushtcAún no hay calificaciones
- Programa Master Training HistotecnologiaDocumento5 páginasPrograma Master Training HistotecnologiaDai García de CitorushtcAún no hay calificaciones
- Programa CBLDocumento1 páginaPrograma CBLDai García de CitorushtcAún no hay calificaciones
- Revista CitorushtcDocumento48 páginasRevista CitorushtcDai García de CitorushtcAún no hay calificaciones
- Manual Instruccional Toma de Citologia CervicalDocumento6 páginasManual Instruccional Toma de Citologia CervicalDai García de CitorushtcAún no hay calificaciones
- Programa Citopatologia TiroideaDocumento2 páginasPrograma Citopatologia TiroideaDai García de CitorushtcAún no hay calificaciones
- Programa BucalDocumento2 páginasPrograma BucalDai García de CitorushtcAún no hay calificaciones
- Unidad ProtesisDocumento15 páginasUnidad ProtesisVictoria Gonzalez100% (1)
- Esquizofrenia y CannabisDocumento2 páginasEsquizofrenia y CannabisJezabel WurstenAún no hay calificaciones
- Como Se Obtienen Los Organismos Geneticamente ModificadosDocumento2 páginasComo Se Obtienen Los Organismos Geneticamente ModificadosSaarato ZerefAún no hay calificaciones
- Cuarto Grado S16Documento14 páginasCuarto Grado S16BETSABE TICONA TICONAAún no hay calificaciones
- Educacion Sanitaria - Cuestionarios Repasos 2 Parcial - ColorDocumento28 páginasEducacion Sanitaria - Cuestionarios Repasos 2 Parcial - ColorcsanjuancAún no hay calificaciones
- Solsem11 PDFDocumento99 páginasSolsem11 PDFMarielYeseniaSalazarGarcía100% (1)
- Copia de F-HSEQ-025 INSPECCION DE BOTIQUINDocumento3 páginasCopia de F-HSEQ-025 INSPECCION DE BOTIQUINStiven Mauricio Porras TrujilloAún no hay calificaciones
- Adaptacion de Una Escala para Evaluar Actitudes Empatia y Apego Hacia Los Animales en Escolares Chilenos de 9 A 12 Anos de EdadDocumento76 páginasAdaptacion de Una Escala para Evaluar Actitudes Empatia y Apego Hacia Los Animales en Escolares Chilenos de 9 A 12 Anos de EdadEsneider CadavidAún no hay calificaciones
- 1 La Alegria 6,7 y 8Documento10 páginas1 La Alegria 6,7 y 8alex muñozAún no hay calificaciones
- esquemadocentePRIMER PERIODODocumento4 páginasesquemadocentePRIMER PERIODOBereniceDeGuglielmoAún no hay calificaciones
- El Análisis Del Riesgo - Forro-Fusionado PDFDocumento277 páginasEl Análisis Del Riesgo - Forro-Fusionado PDFLucy Franco PerezAún no hay calificaciones
- Neurotransmisor DopaminaDocumento30 páginasNeurotransmisor DopaminaNatalie ChaflaAún no hay calificaciones
- 4-Programa Primeros Auxilios 2022Documento5 páginas4-Programa Primeros Auxilios 2022Alejandro ScuttiAún no hay calificaciones
- Sistema de Gestion de La Seguridad y Salud en El TrabajoDocumento3 páginasSistema de Gestion de La Seguridad y Salud en El Trabajojaime ivanAún no hay calificaciones
- El Nino Salvaje de AveyronDocumento3 páginasEl Nino Salvaje de AveyronJohnny Hodgson MoralesAún no hay calificaciones
- TV 1 Y 2 - 5. CYT Cómo Podemos AprovecharDocumento11 páginasTV 1 Y 2 - 5. CYT Cómo Podemos Aprovecharmirko dionicioAún no hay calificaciones
- ESI Desarrollo de Comportamientos de AutoproteccionDocumento2 páginasESI Desarrollo de Comportamientos de AutoproteccionCecilia MendezAún no hay calificaciones
- Prevención de Violencia EscolarDocumento59 páginasPrevención de Violencia EscolarGenHvAún no hay calificaciones
- Patologías de LaringeDocumento6 páginasPatologías de Laringegenesis1kasandraAún no hay calificaciones
- DPCC 3º Y 4º - EXP 6 - Sem 2-TodosDocumento7 páginasDPCC 3º Y 4º - EXP 6 - Sem 2-TodosSEGUNDO ELOY VALLEJOS BRAVOAún no hay calificaciones
- Lineamientos de La Vacunación Contra La Influenza ENERO 2022Documento7 páginasLineamientos de La Vacunación Contra La Influenza ENERO 2022Zully Elena Vasquez VegaAún no hay calificaciones
- Evelyn Amaguaya Tarea 5Documento6 páginasEvelyn Amaguaya Tarea 5edison guarangoAún no hay calificaciones
- TRIPTICO Cuidado de Manos 2020Documento2 páginasTRIPTICO Cuidado de Manos 2020Roberto SanchezAún no hay calificaciones
- FarmacocineticaDocumento26 páginasFarmacocineticaYarel AlbiñoAún no hay calificaciones
- Trabajo MonograficoDocumento58 páginasTrabajo MonograficoQuispe CristhianAún no hay calificaciones
- Que Es Catalepsia - Buscar Con GoogleDocumento1 páginaQue Es Catalepsia - Buscar Con Googlejose velascoAún no hay calificaciones
- Bibliografia TesinaDocumento4 páginasBibliografia TesinaKary JacksonAún no hay calificaciones
- Obturación Del Sistema de ConductosDocumento51 páginasObturación Del Sistema de ConductosAndrea LagosAún no hay calificaciones
- Actividad de Puntos Evaluables - Escenario 2 - SEGUNDO BLOQUE-TEORICO - PRACTICO - EPIDEMIOLOGIA LABORAL - (GRUPO B03)Documento5 páginasActividad de Puntos Evaluables - Escenario 2 - SEGUNDO BLOQUE-TEORICO - PRACTICO - EPIDEMIOLOGIA LABORAL - (GRUPO B03)ANA MARIA67% (3)