Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Hernias
Cargado por
Iván Roli Cóndor ElizarbeDescripción original:
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Hernias
Cargado por
Iván Roli Cóndor ElizarbeCopyright:
Formatos disponibles
Pared Abdominal y Hernias
Planos de superficie a profundidad:
1.- Piel:
a. Epidermis.
b. Dermis:
- Lineas de Langer: dirección de las fibras colágenas.
- Líneas de Kraissl: dirección que se arruga con la piel contraída.
2.- TCSC:
a. Camper: adiposa, hay venas y arterias.
b. Scarpa: membranosa (pseudoaponeurosis).
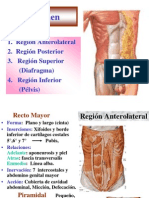
3.- Plano muscular:
Medial:
a) Recto abdominal: de la sínfisis de pubis al 5° - 6° costilla, 7° cartílago
costal y apéndice xifoides. Recubierto de una sólida vaina formada por
las aponeurosis bilaminares de los 3 músculos laterales. Desde el reborde
costal hasta un punto a media distancia entre el ombligo y el pubis
(Línea semicircular de Douglas), la vaina posterior está formada por la
lámina posterior de la aponeurosis del oblicuo interno, la aponeurosis del
transverso, y la fascia transversalis; inferior a esta altura, la pared
posterior está formada solamente por la fascia transversalis.
1. Cintura de Spiegel. 2. Músculo trasverso.
3. Hoja posterior de vaina de los rectos. 4. Línea aqueada (Douglas).
5. Línea de Spiegel. 6. Aponeurosis de Spiegel.
Corte transversal de la pared abdominal anterior: A. X arriba línea Douglas (2/3), B. X debajo (1/3).
1. Oblicuo >; 2. Oblicuo <; 3. Transverso; 4. Recto; 5. Fascia transversalis; 6. Peritoneo;
7. Ligamento redondo; 8. Arteria epigástrica; 9. Arteria umbilical; 10. Uraco; 11. Fascia prevesical.
a. Espacio preaponeurótico; b. espacio premuscular; c. espacio prefascial; d. espacio preperitoneal;
e. espacio omentoparietal.
b) Piramidal: cresta del pubis y tejidos ligamentosos de la sínfisis, se inserta en la línea alba.
Lateral: sus fibras son más o menos paralelas a medida que se aproxima a su inserción en la vaina del recto.
a) Oblicuo > o externo: del borde inf de las últimas 8 costillas hacia línea alba (apófisis xifoides al pubis),
cresta iliaca y EIAS. “Manos en los bolsillos delanteros”. La fascia oblicua ext (innominada o de
Gallaudet) en el cordón espermático forma la fascia espermática externa; la aponeurosis se une a
la del oblicuo < y transverso para formar la vaina de los rectos y la línea alba.
- Lig Inguinal (Arco crural, de Falopio, de Poupart): borde inf de la aponeurosis del O >
suspendido entre EIAS a la espina del pubis.
- Lig Gimbernat (Lacunar): extensión aponeurótica del O > sobre la espina del pubis.
- Lig Iliopectineo (Cooper): Sólida conjunción periosticoligamentosa entre la rama superior del
pubis, la fusión de la fascia transversalis y el ligamento iliopubiano,
- Anillo inguinal externo o superficial: apertura triangular a 1 – 1.5cm del borde sup y lat de la
espina del pubis. Permite el paso del cordón espermático/lig redondo.
o Pilar superior (medial): se inserta en la cara anterior de la espina, en la sínfisis y en el
hueso del pubis. Las fibras cruzan la línea media para insertarse en la espina opuesta.
o Pilar inferior (lateral): se inserta en la espina y el pecten del pubis (lig. Lacunar).
Residentes HNSEB – Cx General
b) Oblicuo < o interno: de la fascia tracolumbar y cresta iliaca hacia las 4 últimas costillas,
línea alba y pubis- “manos en los bolsillos traseros”. Forma el Cremaster.
c) Transverso abdominal: de las ultimas 6 costillas, fascia dorsolumbar y cresta iliaca hacia la línea alba
y pubis. Las fibras del transverso avanzan medialmente, las superiores se vuelven aponeuróticas
cerca de la línea media, a la altura del ombligo lo hacen lateral al recto y las inferiores hasta el
borde lateral del anillo inguinal superficial.
- Lig iliopubiano (Cintilla de Thompson): espesamiento aponeurótico inguinal del transverso,
desde la EIAS hasta la rama superior del pubis y del ligamento de Cooper, proyectado en
situación paralela y posterior al ligamento inguinal.
- Anillo Inguinal profundo.
La irrigación superficial está dada x 3 ramas de la femoral: iliaca circunfleja superficial, epigástrica superficial y
pudenda externa superficial. La profunda está dada por las intercostales posteriores 10 y 1, rama ant de la
subcostal y de las 4 lumbares y la iliaca circunfleja profunda. El recto es iirigado por las art epigástricas sup (rama
de mamaria int) e inf (rama de iliaca ext), que van posteriormente. Inervación: T7 a T12 + L1
4.- Espacio extraperitoneal o subperitoneal:
a. Espacios lateroperitoneales.
b. Espacios preperitoneales: espacio virtual situado entre el peritoneo y la fascia transversalis, está
ocupado por grasa y aloja el paquete vasculonervioso que discurre hacia la pierna, el conducto
deferente y los vasos del cordón espermático.
- Espacio de Retzius es de situación retropúbica (prevesical).
- Espacio de Bogros es la extensión lateral del
anterior (retroinguinocrurales).
c. Espacio subperitoneal o pélvico.
d. Espacios retroperitoneales
5.- Peritoneo.
Región umbilical:
Durante el periodo de circulación fetal:
- Vena umbilical izq.
- Conducto vitelointestinal.
- Arteria y vena vitelinas.
- Uraco.
- Arterias umbilicales (2).
Residentes HNSEB – Cx General
En el RN las estructuras que atraviesan el anillo umbilical son:
- Vena umbilical izq (lig redondo del hígado).
- Uraco (lig umb medio).
- Arterias umbilicales (lig umbilicales mediales).
Anillo umbilical: los lig umbilicales mediales (Art umb obliteradas) y el uraco (Conducto alantoideo obliterado)
contribuyen a la formación del anillo umbilical fibroso. El lig redondo (vena umb obliterada) se origina en el
borde inferior del anillo y pasa superiormente al lig falciforme.
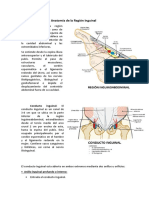
Región Inguinofemoral:
Conducto Inguinal: Hendidura oblicua de aprox 4cm de longitud, localizada entre 2 y 4cm superiormente al
ligamento inguinal, entre las aberturas de los anillos inguinales externo (superficial) e interno (profundo).
Paredes:
- Anterior: aponeurosis del oblicuo >.
- Posterior: fascia transversalis.
- Superior: tendón conjunto.
- Inferior: ligamento inguinal.
Límites de los anillos:
- Anillo externo: apertura triangular en la
aponeurosis del oblicuo >, cuya base es
parte de la cresta púbica y cuyos lados
están formados por 2 pilares: sup (medial;
formado x la a. oblicuo >, se inserta en el
borde lat de la vaina del recto y en el
tendón del recto) e inf (lat; formado por
el lig inguinal, se inserta en la espina del
pubis).
- Anillo interno: apertura en “U” o “V” invertida en la fascia transversalis, cuyos brazos ant – post son
un engrosamiento de la fascia y el bode inferior x la cintilla iliopúbica.
Contenido:
Hombre: Cordón espermático.
- Tres nervios: ramas genitales del abdominogenital mayor (iliohipogastrico), abdominogenital
menor (ilioinguinal) y genitocrural.
- Tres arterias: deferencial (rama de la vesical inferior), espermática o testicular (rama de la
aorta) y funicular o cremastérica (rama de la epigástrica).
- Dos plexos venosos: anterior (termina en la VCI a la derecha y en la vena renal izquierda a la
izquierda) y posterior (desemboca en la vena epigástrica).
- Conducto deferente.
Mujer:
- Ligamento redondo uterino (se inserta en el monte de Venus y desde ahí por el trayecto
inguinal ingresa al abdomen y termina en el cuerno uterino).
Residentes HNSEB – Cx General
Cuadrilátero de Fruchaud:
- Arriba: línea horizontal que pasa por las espinas ilíacas antero-superiores.
- Abajo: línea paralela a la anterior que pasa por la espina del pubis.
- Afuera: línea vertical que pasa a 1 cm por dentro de la espina ilíaca ant-sup.
- Adentro: línea paralela a la anterior que pasa a 1 centímetro de la línea media.
Agujero miopectíneo de Fruchaud: abertura de la pared abdominal inferior. Limites:
- Arriba: transverso y oblicuo < (tendón conjunto).
- Medial: borde lateral del músculo recto.
- Lateral: músculo iliopsoas.
- Abajo: pecten del pubis.
Esta superficie está cubierta por detrás por la fascia transversalis. El ligamento inguinal
(reforzado por el ligamento iliopubico de Thompson por detrás) lo divide en 2 sectores:
- Superior o inguinoabdominal.
- Inferior o inguinocrural.
Triangulo de Hesselbach:
- Borde lateral: Vasos epigástricos inferiores (profundos).
- Borde medial: musculo recto abdominal.
- Borde inferior: ligamento inguinal.
Conducto Femoral (Crural): conducto cónico, de 1.25 a 2cm de
longitud, diámetro transverso entre 8 y 27mm.
Límites:
- Anterior: cintilla iliopúbica (int) y lig inguinal (ext).
- Posterior: fascia iliaca y ligamento pectíneo de Cooper.
- Medial: fascia transversalis, lig lacunar (medialmente).
- Lateral: vaina femoral y vena femoral.
Residentes HNSEB – Cx General
Contenido: Tejido conectivo areolar y el ganglio linfático de
Cloquet o de Rosenmueller.
Anatomía laparoscópica de la región inguinal: en el peritoneo, se forman 3 fosas, separadas por pliegues o
ligamentos.
- Fosa supravesical: situada entre el lig o pliegue umbilical medio (uraco) y el lig o pliegue umbilical
medial (art umbilical). Acá se produce la hernia supravesical ext.
- Fosa media: entre el lig umbilical medial y el lig umbilical lateral (art y ven a epigásticas inferiores o
profundas. Acá se produce la hernia inguinal directa.
- Fosa lateral: lateral al lig umbilical lateral. Acá se produce la hernia inguinal indirecta.
Áreas de riesgo:
- Triángulo maldito: formado por los vasos gonadales lateralmente y el conducto deferente
medialmente. Estas estructuras anatómicas se unen en el anillo inguinal profundo. Contiene los vasos
iliacos externos, la vena iliaca circunfleja profunda, la rama genital de N. genitofemoral y el nervio
femoral profundo.
- Triángulo del dolor: formado por la cintilla iliopúbica inferolateralmente y los vasos gonadales
superomedialmente. Contiene N. cutáneo femoral lateral, cutáneo femoral anterior, rama femoral
del genitofemoral y femoral.
- Triángulo de la muerte (Doom): red
arterial formada por la arteria iliaca
común, iliaca ext e int, obturatriz,
obturatriz aberrante y epigástrica
inferior; junto a sus venas. Límites:
o Conducto deferente en su
cara interna.
o Vasos espermáticos en la
externa.
o Vértice en el anillo inguinal
interno.
Residentes HNSEB – Cx General
Pared posterior (Lumbar):
Hernia de Petit Hernia Grynfelt
Residentes HNSEB – Cx General
Hernias
Salida o protrusión de estructuras o tejidos rodeados de peritoneo a través de orificios naturales.
Partes: Saco, Contenido y Anillo.
Clasificación:
1. Localización.
1.1 Inguinal: mixta o en pantalón (las 2).
1.1.1 Indirecta 56% “♂”, frecuente en RN.
1.1.2 Directa 22%, frecuente en adultos mayores.
1.2 Umbilical (13%).
1.3 Crural (6% “♀”).
2. Etiología:
2.1 Congénita.
2.2 Adquirida.
3. Estadio:
3.1Reductible:
3.1.1 Coercible.
3.1.2 Incoercible.
3.2 Irreductible:
3.2.1 Incarcerada o atascada: puede haber interrupción del tránsito intestinal, sin comprometer
la irrigación sanguínea de la víscera incarcerada.
3.2.2 Estrangulada: hay bloqueo del tránsito intestinal y de la irrigación del asa herniada,
pudiendo ir la víscera a la necrosis, gangrena y perforación.
4. Órgano contenido:
4.1 Richter: peñizcamiento, borde antimesenterico intesinal, enterocele parcial.
4.2 Littré: divertículo de Meckel.
4.3 Amyard: apéndice inflamado.
5. Relación con peritoneo:
5.1 Preperitoneal (grasa extraperitoneal).
5.2 Completa.
5.3 Deslizamiento: la víscera contenida forma parte del saco, es inseparable.
CC: Tumoración y Dolor.
Maniobra de taxia: reducción manual, en menos de 6 hrs de inicio de cuadro clínico.
Maniobra de Landivar: directa vs indirecta.
Residentes HNSEB – Cx General
Hernias ventrales
Hernia Epigástrica: se caiza en la línea alba, y se extiende desde la apófisis xifoides hasta el ombligo (a 2 cm x
encima). La línea Alba se encuentra entre los bordes mediales de los rectos abdominales y se extiende desde el
Xifoides hasta la sínfisis del pubis. Consiste en una banda de tejido fibroso y denso formado por la fusión de las
aponeurosis de los oblicuos externos e internos y el músculo transverso que se une con ellos desde el lado opuesto
de la línea media. La línea Alba se amplía conforme se acerca al Xifoides llegando a veces entre 1,25 a 2,5 cm
de ancho. En la porción supraumbilical de la línea Alba las fibras entrelazadas de las aponeurosis dejan
pequeños orificios elípticos a través de los cuales pasan los vasos y nervios. Atrás de estas aperturas el tejido
graso extraperitoneal o preperitoneal se hernia hacia el TCSC, produciendo la hernia epigástrica.
Hernia Umbilical: 10% RN (> en prematuros), cierran a los 5 años, sino Cx. En los adultos descartar nódulo
paraumbilical (metástasis x adenocarcinoma pancreático) llamado signo de Sor Mary Joseph.
Hernia de Spiegel: 1%; defecto parietal que se origina en la línea semilunar de Spiegel (transición entre el sector
muscular (lateral) y el aponeurótico (medial) del músculo transverso del abdomen). La banda aponeurótica
ubicada entre esta línea y el borde lateral del recto anterior del abdomen ha sido denominada aponeurosis de
Spiegel; la mayoría se produce en la unión de la línea semilunar de Spiegel y la línea semicircular de Douglas. La
zona de mayor ancho de la aponeurosis de Spiegel se encuentra entre la línea umbilical y biilíaca ("cinturón de
Spiegel") y es allí donde tienen lugar más del 90 % de las hernias.
Hernias inguinofemorales:
Hernia Inguinal Directa: Es adquirida. La hernia protruye
por la pared posterior del conducto inguinal (debilidad
de la pared), por dentro del triángulo de Hessalbach.
Protuyen hacia delante, habitualmente no producen
encarceramiento o estrangulación, pero pueden
contener en sus paredes una víscera vecina (vejiga).
Hernia Inguinal Indirecta: Es congénita, se produce por
la persistencia del conducto peritoneovaginal
permeable y emerge por fuera de triángulo de
Hessalbach. Pasado el primer mes de nacido la
obliteración de éste es la regla, pero es frecuente que
entre los 2 a 4 años se presenten anomalías
peritoneovaginales.
Hernia Inguinal indirecta en mujeres, por defecto
congénito por falta de obliteración del proceso vaginal
o canal de Nuck. Éste se oblitera al 7mo, pudiéndose
hallar permeable entre el 8° y 10° mes de nacida.
Residentes HNSEB – Cx General
Hernia crural: Protusión de grasa preperitoneal o de vísceras intraperitoneales a través de una
debilidad de la fascia transversalis en el anillo crural siguiendo el canal femoral. El anillo comunica a
la cavidad abdominal con el triángulo de Scarpa. Este anillo da paso a los vasos iliacos, que a este nivel se
convierten en vasos femorales. Usualmente tiene un saco, pero puede estar constituida sólo por grasa
preperitoneal. Tiende a ser pequeña y asintomática o síntomas leves hasta que se complica, por incarceración
o estrangulación.
Clasificación de Nhyus:
- Tipo I: Hernia inguinal indirecta con anillo interno normal.
- Tipo 2: Hernia inguinal indirecta con aumento del tamaño del anillo interno.
- Tipo 3:
Tipo 3 a: hernia inguinal directa.
Tipo 3 b: hernia inguinal mixta o «en pantalón».
Tipo 3 c: hernias crurales
- Tipo 4: Todas las hernias recurrentes.
Clasificación de Stoppa:
- Tipo 1: Hernia indirecta con anillo interno normal continente, mide menos de 2 cm. La encontramos
sobre todo en personas jóvenes.
- Tipo 2: Hernia indirecta, anillo interno mide más de 2 cm. Las del tipo I, con factores agravantes, pueden
entrar en este grupo.
- Tipo 3: Hernias indirectas, directas y crurales con pared posterior debilitado. También tipo 2 con factores
agravantes.
- Tipo 4: Hernias recurrentes y tipo 3 complicada con factores agravantes. Subdivisión aplicando la
clasificación de Campanelli (Hernias recidivadas):
- Tipo 4 R1: 1ra recidiva de una hernia inguinal pequeña (<2cm) de un paciente no obeso.
- Tipo 4 R2: 1ra recidiva de una hernia directa pequeña (<2cm), con localización suprapúbica
en paciente no obeso.
Tipo 4 R3: hernias bilaterales recurrentes, recidivas femorales, hernias recidivadas y
estranguladas, destrucciones - eventraciones del piso inguinal, etc.
A. Aponeurosis Oblicuo Externo; B. Músculo Oblicuo Interno; C. Aponeurosis del Trasverso; D. Fascia
Transversalis; E. Peritoneo; F. Saco; G. Lig Cooper; H. Publs; I. Lig lngulnal; J. Cordon espermático; K. Malla.
Residentes HNSEB – Cx General
También podría gustarte
- Los músculos: Anatomía clínica de las extremidades (Bicolor)De EverandLos músculos: Anatomía clínica de las extremidades (Bicolor)Calificación: 2 de 5 estrellas2/5 (1)
- ABDOMENDocumento22 páginasABDOMENmargarita_ayerAún no hay calificaciones
- MORFOMACRO II Digestivo Meta TipsDocumento34 páginasMORFOMACRO II Digestivo Meta TipsblazarAún no hay calificaciones
- Las cadenas fisiológicas (Tomo VII): La cadena visceral. Tórax, garganta y bocaDe EverandLas cadenas fisiológicas (Tomo VII): La cadena visceral. Tórax, garganta y bocaAún no hay calificaciones
- Pared Anterolateral Del AbdomenDocumento24 páginasPared Anterolateral Del AbdomenGeorgina Galindo100% (2)
- El libro conciso del cuerpo en movimiento (Color)De EverandEl libro conciso del cuerpo en movimiento (Color)Calificación: 4 de 5 estrellas4/5 (6)
- Pared Abdominal-PracticaDocumento43 páginasPared Abdominal-PracticaAdriana RodriguezAún no hay calificaciones
- Paredes Del AbdomenDocumento3 páginasParedes Del AbdomenMariano Exequiel QuirozAún no hay calificaciones
- Aplicaciones prácticas cinesiterapia en MMIIDe EverandAplicaciones prácticas cinesiterapia en MMIICalificación: 5 de 5 estrellas5/5 (1)
- TP5 EsplacnoDocumento16 páginasTP5 EsplacnopabloAún no hay calificaciones
- 1 Pared AbdominalDocumento32 páginas1 Pared AbdominalJosh TapiaAún no hay calificaciones
- Fichas prácticas de anatomía palpatoria en osteopatía (Color)De EverandFichas prácticas de anatomía palpatoria en osteopatía (Color)Calificación: 4.5 de 5 estrellas4.5/5 (4)
- Anatomia de Pared AbdominalDocumento35 páginasAnatomia de Pared AbdominalOscar Diego Rossel FernandezAún no hay calificaciones
- Conceptos Y Estrategias En Terapia RespiratoriaDe EverandConceptos Y Estrategias En Terapia RespiratoriaCalificación: 4 de 5 estrellas4/5 (1)
- Músculos Del AbdomenDocumento32 páginasMúsculos Del AbdomenNorma Montoya EsquerAún no hay calificaciones
- Canal InguinalDocumento26 páginasCanal InguinalIlse BribiescaAún no hay calificaciones
- Anatomía de La Región InguinalDocumento4 páginasAnatomía de La Región InguinalNachy SalcedoAún no hay calificaciones
- Apuntes de Anatomía IIDocumento40 páginasApuntes de Anatomía IIFrancheska Michelle Cabrera SueroAún no hay calificaciones
- Banco AnfiteatroDocumento9 páginasBanco AnfiteatroLiz RamAún no hay calificaciones
- AbdomenDocumento10 páginasAbdomenGabriela Faúndez LilloAún no hay calificaciones
- Clase de Pared Anterolateral Del AbdomenDocumento5 páginasClase de Pared Anterolateral Del AbdomenAlejandro SantosAún no hay calificaciones
- 3 - Retroperitoneo PDFDocumento2 páginas3 - Retroperitoneo PDFJonas MenezesAún no hay calificaciones
- Musculos Del AbdomenDocumento7 páginasMusculos Del Abdomengabrielnicosia93Aún no hay calificaciones
- Abdomen I 258043 Downloadable 4055760Documento21 páginasAbdomen I 258043 Downloadable 4055760Alice Darphne Assis da CunhaAún no hay calificaciones
- 1era CL AbdomenDocumento53 páginas1era CL AbdomenRoman RosoAún no hay calificaciones
- AbdomeniiDocumento161 páginasAbdomeniiAlterOsPegiamAún no hay calificaciones
- ANATOMÍA DEL ABDOMEN - Unv. E.GDocumento28 páginasANATOMÍA DEL ABDOMEN - Unv. E.GOliver Euribiades Gonzalez EspinolaAún no hay calificaciones
- Topografia de La Cavidad PelvicaDocumento5 páginasTopografia de La Cavidad PelvicaEduardo Tobar LagosAún no hay calificaciones
- Aponeurosis Del AbdomenDocumento6 páginasAponeurosis Del AbdomenDana Angélica RiveraAún no hay calificaciones
- Esqueleto Del AbdomenDocumento65 páginasEsqueleto Del AbdomenSerfi1Aún no hay calificaciones
- TP2 - Parte 1 - MS1Documento16 páginasTP2 - Parte 1 - MS1romeAún no hay calificaciones
- AbdomenDocumento19 páginasAbdomenKeren SarmientoAún no hay calificaciones
- Arterias Del MMII - Sistema de La Arteria Ilíaca InternaDocumento5 páginasArterias Del MMII - Sistema de La Arteria Ilíaca InternaEstelaAún no hay calificaciones
- Area InguinalDocumento20 páginasArea InguinaledAún no hay calificaciones
- Hacer Los Ojos de Cada Tema AsignadoDocumento15 páginasHacer Los Ojos de Cada Tema AsignadoRobinson VanterpoolAún no hay calificaciones
- Canal Del PartoDocumento3 páginasCanal Del PartoGabriel JustinianoAún no hay calificaciones
- Hernias GenesisDocumento14 páginasHernias GenesisjohandryAún no hay calificaciones
- Anatomia UrologicaDocumento12 páginasAnatomia UrologicaMaria Valeria AraujoAún no hay calificaciones
- Recopi Segunda Mesa 2022Documento10 páginasRecopi Segunda Mesa 2022Fabian SánchezAún no hay calificaciones
- ANATOMIA Miembro InferiorDocumento11 páginasANATOMIA Miembro InferiorDario GiglioAún no hay calificaciones
- Cavidad Torácica y PélvicasDocumento97 páginasCavidad Torácica y PélvicasNinfa Margarita Alejo MoralesAún no hay calificaciones
- Clase Anatomia Pelvis UnmsmDocumento59 páginasClase Anatomia Pelvis UnmsmKarolLeylaAún no hay calificaciones
- Cavidad AbdominalDocumento11 páginasCavidad AbdominalJG FishingAún no hay calificaciones
- ANATOMÍA DEL ABDOMEN - Unv. E.GDocumento28 páginasANATOMÍA DEL ABDOMEN - Unv. E.GOliver Euribiades Gonzalez EspinolaAún no hay calificaciones
- Exp Uter-1 GinecologiaDocumento26 páginasExp Uter-1 GinecologiaJohn CarsonAún no hay calificaciones
- Músculos Abdominales, Linea Alba y Canal Inguinal.Documento30 páginasMúsculos Abdominales, Linea Alba y Canal Inguinal.Fernanda Valdez LeivaAún no hay calificaciones
- Anatomía de Pared AbdominalDocumento29 páginasAnatomía de Pared AbdominalMaxi MartinezAún no hay calificaciones
- Anatomia GinecologiaDocumento24 páginasAnatomia Ginecologializeth sotoAún no hay calificaciones
- Anatomia AbdomenDocumento22 páginasAnatomia Abdomenapi-370714789% (9)
- Anatomía de La Pared Abdominal (Recuperado Automáticamente)Documento11 páginasAnatomía de La Pared Abdominal (Recuperado Automáticamente)Daniela GarciaAún no hay calificaciones
- Bolillas Del 16 Al 30Documento110 páginasBolillas Del 16 Al 30Amada MagalinAún no hay calificaciones
- AbdomenDocumento14 páginasAbdomenWilliams J Valera MAún no hay calificaciones
- Hueso CoxalDocumento10 páginasHueso CoxalLuisAronRodasCamposAún no hay calificaciones
- Anatomia Tema 17Documento6 páginasAnatomia Tema 17soneska wdymAún no hay calificaciones
- Resumen Anatomia UrologicaDocumento40 páginasResumen Anatomia UrologicaLuisa Fernanda BravoAún no hay calificaciones
- Pared Anterolateral Del AbdomenDocumento14 páginasPared Anterolateral Del AbdomenRicardo TaxAún no hay calificaciones
- AbdomenDocumento91 páginasAbdomenMartha HerreraAún no hay calificaciones
- Guia Jerusalen TraduccionDocumento54 páginasGuia Jerusalen TraduccionIván Roli Cóndor ElizarbeAún no hay calificaciones
- Cavidad Peritoneal y RetroperitonealDocumento3 páginasCavidad Peritoneal y RetroperitonealIván Roli Cóndor ElizarbeAún no hay calificaciones
- Universidad Ricardo Palma Malla CurricularDocumento1 páginaUniversidad Ricardo Palma Malla CurricularIván Roli Cóndor ElizarbeAún no hay calificaciones
- San Agustin de CajasDocumento3 páginasSan Agustin de CajasIván Roli Cóndor ElizarbeAún no hay calificaciones
- CHUPACADocumento2 páginasCHUPACAIván Roli Cóndor ElizarbeAún no hay calificaciones
- San Jeronimo de TunanDocumento3 páginasSan Jeronimo de TunanIván Roli Cóndor ElizarbeAún no hay calificaciones
- Examen Essalud PiuraDocumento5 páginasExamen Essalud PiuraIván Roli Cóndor ElizarbeAún no hay calificaciones
- HUANCAYODocumento5 páginasHUANCAYOIván Roli Cóndor ElizarbeAún no hay calificaciones
- JAUJADocumento4 páginasJAUJAIván Roli Cóndor ElizarbeAún no hay calificaciones
- 2 Silabo Gerencia en Salud 012020Documento6 páginas2 Silabo Gerencia en Salud 012020Iván Roli Cóndor ElizarbeAún no hay calificaciones
- Librito Collique Sem 1.2Documento5 páginasLibrito Collique Sem 1.2Iván Roli Cóndor ElizarbeAún no hay calificaciones
- Esquemas de RepasoDocumento23 páginasEsquemas de RepasoIván Roli Cóndor ElizarbeAún no hay calificaciones
- Librito Collique Sem 1Documento10 páginasLibrito Collique Sem 1Iván Roli Cóndor ElizarbeAún no hay calificaciones
- Librito Collique Sem 2Documento16 páginasLibrito Collique Sem 2Iván Roli Cóndor ElizarbeAún no hay calificaciones
- Gimnasia AcrobáticaDocumento4 páginasGimnasia AcrobáticaIván Roli Cóndor ElizarbeAún no hay calificaciones
- Condor Elizarbe Ivan Roli - Proyecto Aprobado - Cirugia General Ultimo SetiembreDocumento30 páginasCondor Elizarbe Ivan Roli - Proyecto Aprobado - Cirugia General Ultimo SetiembreIván Roli Cóndor ElizarbeAún no hay calificaciones
- GolfDocumento2 páginasGolfIván Roli Cóndor ElizarbeAún no hay calificaciones
- Basque TDocumento2 páginasBasque TIván Roli Cóndor ElizarbeAún no hay calificaciones
- CICLISMODocumento3 páginasCICLISMOIván Roli Cóndor ElizarbeAún no hay calificaciones
- BalonmanoDocumento2 páginasBalonmanoIván Roli Cóndor ElizarbeAún no hay calificaciones
- ParapenteDocumento2 páginasParapenteIván Roli Cóndor ElizarbeAún no hay calificaciones
- InglaterraDocumento2 páginasInglaterraIván Roli Cóndor ElizarbeAún no hay calificaciones
- Muestreo 2Documento2 páginasMuestreo 2Iván Roli Cóndor ElizarbeAún no hay calificaciones
- Modelo CD 2 - Residentado MedicoDocumento2 páginasModelo CD 2 - Residentado MedicoIván Roli Cóndor ElizarbeAún no hay calificaciones
- ReligionDocumento2 páginasReligionIván Roli Cóndor ElizarbeAún no hay calificaciones
- Trigo No Me TriaDocumento2 páginasTrigo No Me TriaIván Roli Cóndor ElizarbeAún no hay calificaciones
- Ficha 1 - Conteo de SegmentosDocumento2 páginasFicha 1 - Conteo de SegmentosIván Roli Cóndor ElizarbeAún no hay calificaciones
- GEOMETRIADocumento2 páginasGEOMETRIAIván Roli Cóndor ElizarbeAún no hay calificaciones
- 6.28 Arterias y Órganos Cavidad AbdominalDocumento1 página6.28 Arterias y Órganos Cavidad AbdominalGerGvAún no hay calificaciones
- El Nervio Vago y Sus PatologiasDocumento39 páginasEl Nervio Vago y Sus PatologiasFernanda Arce Cardenas0% (1)
- Resumen AnatomíaDocumento95 páginasResumen AnatomíaAntonioAún no hay calificaciones
- 2012 3 Revista Argentina de Anatomia Online C PDFDocumento9 páginas2012 3 Revista Argentina de Anatomia Online C PDFJenniffers TorresAún no hay calificaciones
- RiñonDocumento9 páginasRiñonFabri CarbajalAún no hay calificaciones
- Proyecto Feria de Ciencias Dolor de EstomagoDocumento9 páginasProyecto Feria de Ciencias Dolor de EstomagoRicardo Robert Taiña QuispeAún no hay calificaciones
- Músculo Oblicuo Externo Del AbdomenDocumento2 páginasMúsculo Oblicuo Externo Del AbdomenMESSYAún no hay calificaciones
- Nomenclador de Cirugias, Codigos y ComplejidadDocumento27 páginasNomenclador de Cirugias, Codigos y ComplejidadSusana Liz VargasAún no hay calificaciones
- Fisiología Renal: MV. Harol Armando Areiza GarciaDocumento23 páginasFisiología Renal: MV. Harol Armando Areiza GarciaKamyla GómezAún no hay calificaciones
- Fisiopatología Digestiva LitiasisDocumento9 páginasFisiopatología Digestiva Litiasisjimmy_herpAún no hay calificaciones
- Los Puntos Yuan y Los Puntos LuoDocumento9 páginasLos Puntos Yuan y Los Puntos LuorosaAún no hay calificaciones
- PDF Esofago y EstomagoDocumento25 páginasPDF Esofago y EstomagoCarlosAún no hay calificaciones
- Radiología Intervencionista Hepatobil y Vasc TgiDocumento25 páginasRadiología Intervencionista Hepatobil y Vasc TgiAníbal J. Morillo100% (3)
- Antologia de AnatomiaDocumento48 páginasAntologia de AnatomiaYEAR35Aún no hay calificaciones
- Anatomía y Fisiología Del Estómago e Intestino DelgadoDocumento4 páginasAnatomía y Fisiología Del Estómago e Intestino DelgadoJaime CabreraAún no hay calificaciones
- Sindromes PancreaticosDocumento12 páginasSindromes PancreaticosERIKA MISHELL CASTRO ARIASAún no hay calificaciones
- Anatomia - Nutricion 2016Documento6 páginasAnatomia - Nutricion 2016Silvina BarelaAún no hay calificaciones
- QX-Tema 03-Manejo Del Paciente PolitraumatizadoDocumento8 páginasQX-Tema 03-Manejo Del Paciente PolitraumatizadoAndrea Chinchilla PiedraAún no hay calificaciones
- Sistema MuscularDocumento31 páginasSistema MuscularJosé Raúl Toro Ardiles100% (1)
- Resumen Garner Iv Parcial 2014Documento17 páginasResumen Garner Iv Parcial 2014Johan SuazoAún no hay calificaciones
- Imagenología - Hidatidosis ExtrapulmonarDocumento28 páginasImagenología - Hidatidosis ExtrapulmonarDarwin QuijanoAún no hay calificaciones
- PRIMERA EVALUACION PARCIAL - Attempt ReviewDocumento7 páginasPRIMERA EVALUACION PARCIAL - Attempt ReviewJohanna VasquezAún no hay calificaciones
- Educacion FisicaDocumento6 páginasEducacion FisicaStiven GaleasAún no hay calificaciones
- SX de Retencion GastricaDocumento6 páginasSX de Retencion GastricaYáskara MorgadoAún no hay calificaciones
- Cuadros Signotico DigestivoDocumento2 páginasCuadros Signotico DigestivoDanis VaccaAún no hay calificaciones
- Guía de Anatomía Semana 14Documento34 páginasGuía de Anatomía Semana 14Maec23100% (1)
- Ecografia RenalDocumento18 páginasEcografia RenalLobito_212150% (4)
- Resumo - Cirurgia I (Parcial)Documento138 páginasResumo - Cirurgia I (Parcial)Danillo SouzaAún no hay calificaciones
- Radiología VeterinariaDocumento150 páginasRadiología Veterinaria11md Heidy Jazmin Albarracin Tarazona100% (3)
- (Bueno) Ejercicios Abdominales Enderezar EspaldaDocumento16 páginas(Bueno) Ejercicios Abdominales Enderezar Espaldaalexclau2010Aún no hay calificaciones
- El concepto Mulligan de terapia manual (Color)De EverandEl concepto Mulligan de terapia manual (Color)Calificación: 5 de 5 estrellas5/5 (3)
- Manual de osteología de cráneo bovino y equinoDe EverandManual de osteología de cráneo bovino y equinoCalificación: 4.5 de 5 estrellas4.5/5 (7)
- UF0085 - Diagnóstico estético facial y corporalDe EverandUF0085 - Diagnóstico estético facial y corporalCalificación: 4 de 5 estrellas4/5 (5)
- Tendón: Valoración y tratamiento en fisioterapiaDe EverandTendón: Valoración y tratamiento en fisioterapiaCalificación: 5 de 5 estrellas5/5 (4)
- Neuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaDe EverandNeuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaCalificación: 4 de 5 estrellas4/5 (16)
- Anatomía del caballo: Guía práctica ilustradaDe EverandAnatomía del caballo: Guía práctica ilustradaCalificación: 4 de 5 estrellas4/5 (9)
- Artrosis & artritis: Prevención, postura, reeducación y ejercicios (Bicolor)De EverandArtrosis & artritis: Prevención, postura, reeducación y ejercicios (Bicolor)Calificación: 2.5 de 5 estrellas2.5/5 (2)
- Stretching: Dote a su cuerpo de una mayor flexibilidad y corrija molestas desviaciones posturalesDe EverandStretching: Dote a su cuerpo de una mayor flexibilidad y corrija molestas desviaciones posturalesCalificación: 5 de 5 estrellas5/5 (1)
- Las cadenas fisiológicas (Tomo II): La cintura pélvica y el miembro inferiorDe EverandLas cadenas fisiológicas (Tomo II): La cintura pélvica y el miembro inferiorCalificación: 4.5 de 5 estrellas4.5/5 (10)
- ¿Cómo correr?: Un nuevo paradigma para correrDe Everand¿Cómo correr?: Un nuevo paradigma para correrCalificación: 5 de 5 estrellas5/5 (1)
- 8 Posturas De Yoga Efectivas Para Quemar Grasas Del AbdomenDe Everand8 Posturas De Yoga Efectivas Para Quemar Grasas Del AbdomenCalificación: 3.5 de 5 estrellas3.5/5 (5)
- El gran libro ilustrado de la gimnasia y la musculaciónDe EverandEl gran libro ilustrado de la gimnasia y la musculaciónCalificación: 3.5 de 5 estrellas3.5/5 (2)
- Manual de acupuntura del deporte (Color)De EverandManual de acupuntura del deporte (Color)Calificación: 4.5 de 5 estrellas4.5/5 (7)
- Osteopatía: investigación y prácticaDe EverandOsteopatía: investigación y prácticaCalificación: 5 de 5 estrellas5/5 (1)
- Abdominales: Para un trabajo abdominal más seguro y eficazDe EverandAbdominales: Para un trabajo abdominal más seguro y eficazCalificación: 4 de 5 estrellas4/5 (2)
- Kettlebell: Ponte en forma con ejercicios simples y eficacesDe EverandKettlebell: Ponte en forma con ejercicios simples y eficacesAún no hay calificaciones
- Balance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraDe EverandBalance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraCalificación: 4 de 5 estrellas4/5 (1)
- Rejuvenecer Con El Plasma Sanguíneo De Los JóvenesDe EverandRejuvenecer Con El Plasma Sanguíneo De Los JóvenesCalificación: 5 de 5 estrellas5/5 (1)
- Hitos de la anatomía aatológica hasta el siglo XX a nivel mundial y nacionalDe EverandHitos de la anatomía aatológica hasta el siglo XX a nivel mundial y nacionalAún no hay calificaciones