Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Fisiología Del Ciclo Menstrual
Cargado por
Erick Johan Otalvaro BermudezDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Fisiología Del Ciclo Menstrual
Cargado por
Erick Johan Otalvaro BermudezCopyright:
Formatos disponibles
Fisiología
del ciclo menstrual
8/10/21 11:09 a.m.
Introducción
- Semana 3: identificación de células primordiales germinales
- Semana 4 a 6: migración saco vitelina a cresta gonadal
- Semana 7 diferenciación ovárica y multiplicación mitótica
- De 6 a 7 millones de ovogonias entre la semana 16 y 20
- Ovocitos tipo 1 primera división meiótica y se detienen en la profase 1
- Células somáticas del estroma ovárico van a rodear el ovocito 1 y se forman los folículos
primordiales
- Al momento del nacimiento la población de folículos primordiales en ambos ovarios es alrededor
de 2000000 lo que constituye el potencial reproductivo de la mujer
- Se forma un solo uno a partir de las dos divisiones meióticas del ovocito una justo antes de la
ovulación
✓ regluacion del ciclo menstrual
- Duración promedio 28 días
- Varía 28 + o - 7
- La perdida de volumen es de 35 ml
- Se divide en
○ Ciclo ovarico: folicular, ovulación y lutea
○ Ciclo endometrio: proliferariva y secretora
*fisiología del ciclo menstrual
- 4 hormonas: estrógeno, progesterona, FSH y LH
- Eje hipotálamo- hipófisis- ovarios
Hipotálamo: GnRH se libera de manera pulsatil cada 3 a 4 h en niñas y adultas cada 90 a 100 min en fase
folicular temprana y cada 60 min en fase folicular tardía
Hipófisis: FSH y LH
✓ Ciclo ovarico
A. Fase folicular
- Dura de 10 a 14 días
- Es una fase de reclutamiento, ya que la fsh impulsa los folículos al estadio pre antral: la capa
granulosa prolifera a varias capas celulares y la teca se organiza formando el ESTROMA
- La aromatasa se encarga de conversión de andrógenos y estrógenos
- La fch y los estrógenos aumentan los receptores de la hormona del folículo
- Los estrógenos y la fch aumentarán en líquido folicular el cual se acumula en los espacios
intercelulares de la granulosa formando la cavidad folículo antral
- Cuándo hay fsh los estrógenos dominan el líquido folicular
- Cuando no hay la hormona predominan los andrógenos las celulas tecales en respuesta a la lh
producen andrógenos por acción de la aromatasa se convierten a estrógenos
La selección del folículo ocurre en el quinto y séptimo día del ciclo y depende de dos acciones
estrogénicas la primera es la interacción local entre estrógenos y fsh en el folículo y la segunda el efecto
de los estrógenos en la secreción hipofisiaria de fsh
- Atresia folicular: el folículo dominante debe escapar a esta supresión de fsh
Otros factores foliculares
- Inhibina: aumenta durante la fase folicular simultáneo con la lh y suprime la secreción de fsh y
asegura la dominancia del folículo
- Activina: aumenta secreción de fsh induciendo formación de r gnrh aumentando la unión de fsh a
las células de la granulosa incrementa el estímulo de la lh para la aromatización
- Folistina: suprime actividad de fsh probablemente uniéndose a la activina
- Hormona anti- mulleriana: producida por células de la granulosa e inhibe la proliferación de
células de la granulosa y de la teca regulando negativamente el crecimiento de otros folículos
1. PREOVULACION
- Foliculo de graaf el más grande de todos
- Aumenta la secreción de estrógenos llegando producir un pico de 24 36 horas antes de la
ovulación
- La lh induce la luteinizacion de la granulosa aumentando la producción de progesterona
- La progesterona ayuda a la aparición del pico de lh haciendo quede reinicio a la meiosis en el
oocito
2. OVULACIÓN
- Sucede de 10 a 12 horas después del pico de lh y 24 a 36 horas después del pico de estradiol
- Expulsión primer cuerpo polar en el oocito
- La progesterona aumenta la distensibilidad de las paredes del folículo y junto con la lh estimulan
la actividad enzimática
- Las prostaglandinas e&f aumenta en la contracción del músculo liso ayudando a la expulsión del
oocito
B. Fase lutea
- Aumento del diámetro de las células e inclusión de lípidos lo que da aspecto amarillo: cuerpo
luteo
- Liberar relaxina y oxitocina y aumenta producción de progesterona
- La progesterona alcanzó un pico 8 días después y evita el crecimiento de nuevos folículos
- La secreción de inhibina es elevada controlada por la lh y permite la caída de fsh necesaria para el
próximo ciclo
- El cuerpo lúteo pierde función de 9 a 11 días después, para permanecer activo se requiere
hormona BHCG
- La involución final se produce casi de forma exacta hasta el final del día 12 se la fase lutea
✓ cuerpo lúteo y embarazo
- El embrión en formación libera grandes cantidades de beta hcg está estimula el cuerpo lúteo y
mantiene la secreción de progesterona alrededor de las primeras 12 semanas de embarazo
después de los primeros 3 meses la placenta reemplaza al cuerpo lúteo
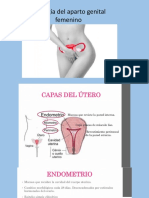
C. Fase proliferativa
- Acción estrogénica:
○ Temprana: desde el día 4 hasta el día 10 del ciclo menstrual endometrio menor de 2 mm de
espesor
○ Tardía: desde el día 5 hasta el día 14 hiperplasia glandular y aumento de la sustancia basal
estromatica
○ El espesor del endometrio alcanza un aproximado de 12 mm justo antes del pico de lh
D. Fase secretora
- Ocurre al tiempo con fase lútea
- Estrógenos producen una ligera proliferación adicional del endometrio la progesterona provoca
tumefacción y el desarrollo secretor del endometrio
- Se diferencia 3 zonas endometriales zona basal zona esponjosa isona compacto las dos últimas
forma el endometrio funcional
E. Menstruación
- Efecto directo de la caída brusca de progesterona
- Aumenta PROSTAGLANDINAS pro inflamatorias y reclutamiento de leucocitos PMN y
mononucleares
- Necrosis = vasoespasmo + perdida del estímulo horno al y disminución de nutrientes
- Descamacion: endometrio funcional
○ Primer día de menstruación marca incip de un nuevo ciclo menstrual
También podría gustarte
- Ciclo Ovarico Endometrial y MenstrualDocumento7 páginasCiclo Ovarico Endometrial y MenstrualMaria Belén OtavaloAún no hay calificaciones
- Ciclo Ovárico y EndometrialDocumento4 páginasCiclo Ovárico y EndometrialMary José RochaAún no hay calificaciones
- Fisiología de OvariosDocumento19 páginasFisiología de OvariosGustavo HuAún no hay calificaciones
- Ciclo MenstrualDocumento22 páginasCiclo Menstrualgdavid2009Aún no hay calificaciones
- Gineco - Underdog.Documento56 páginasGineco - Underdog.Alexis LavatelliAún no hay calificaciones
- Ciclo MenstrualDocumento3 páginasCiclo MenstrualAndrea Serpa Pastor100% (1)
- Ciclo MenstrualDocumento5 páginasCiclo Menstrualvianneym994Aún no hay calificaciones
- Gónadas MujerDocumento5 páginasGónadas MujerMario RiveraAún no hay calificaciones
- Ciclo Reproductor FemeninoDocumento52 páginasCiclo Reproductor FemeninoDiego ValdebenitoAún no hay calificaciones
- Fisiologa Femenina Antes Del EmbarazoDocumento15 páginasFisiologa Femenina Antes Del EmbarazoDANIELA ROMERO CUELLARAún no hay calificaciones
- Regulación Del Ciclo MenstrualDocumento6 páginasRegulación Del Ciclo MenstrualValentina Jerez FrivolaAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento7 páginasCiclo Sexual FemeninoAxel VilluendasAún no hay calificaciones
- 1.-Términos y Ciclo Ovárico - Endometrial PDFDocumento11 páginas1.-Términos y Ciclo Ovárico - Endometrial PDFCarolina DiazAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento22 páginasCiclo Sexual FemeninoPriscila EspinozaAún no hay calificaciones
- Hormonas y Ciclo Sexual Femenino y OvogenesisDocumento3 páginasHormonas y Ciclo Sexual Femenino y OvogenesisOscar Valdemar Hernandez LopezAún no hay calificaciones
- Ciclo Ovárico y Ciclo MenstrualDocumento4 páginasCiclo Ovárico y Ciclo MenstrualDenisse SarabiaAún no hay calificaciones
- Ciclo Ovarico PDFDocumento64 páginasCiclo Ovarico PDFjudithdp15Aún no hay calificaciones
- Cuestionario Primer Parcial GinecoDocumento66 páginasCuestionario Primer Parcial GinecoFrannie FerminAún no hay calificaciones
- Fisiologia Femenina Antes Del EmbarazoDocumento24 páginasFisiologia Femenina Antes Del EmbarazoGerman QuispeAún no hay calificaciones
- Fases Del Ciclo ReproductorDocumento8 páginasFases Del Ciclo ReproductorRicardo GuandiqueAún no hay calificaciones
- Fisiología de ARF (Resumen)Documento6 páginasFisiología de ARF (Resumen)Christian Saúl Cruz AlonsoAún no hay calificaciones
- Fisiologia Ii ParcialDocumento17 páginasFisiologia Ii ParcialGabriela VeraAún no hay calificaciones
- Clase 4 FISIOLOGIA APARATO FEMENINO ECOLOGICADocumento29 páginasClase 4 FISIOLOGIA APARATO FEMENINO ECOLOGICACristina OrdoñezAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento28 páginasCiclo Sexual FemeninoJulio SotoAún no hay calificaciones
- Fisiologia Del Ciclo MenstrualDocumento47 páginasFisiologia Del Ciclo Menstrualninavane100% (2)
- Ovario, Ciclo ReproductivoDocumento123 páginasOvario, Ciclo ReproductivoUSMP FN ARCHIVOS100% (1)
- Citología Ginecológica Tema 2 RDocumento4 páginasCitología Ginecológica Tema 2 RJulieAún no hay calificaciones
- FISIOLOGIA REPRODUCTORES FemDocumento12 páginasFISIOLOGIA REPRODUCTORES FemRosy Cruz RAún no hay calificaciones
- 7 - Fisiologia Femenina Ante El Embarazo y Hormonas FemeninasDocumento9 páginas7 - Fisiologia Femenina Ante El Embarazo y Hormonas FemeninasLarissa FélixAún no hay calificaciones
- Ciclo SexualDocumento3 páginasCiclo SexualMaria Belén OtavaloAún no hay calificaciones
- Clase 1 - Fisiologia Del AparatofemeninoDocumento27 páginasClase 1 - Fisiologia Del AparatofemeninoYLimbert Ticona LupatiAún no hay calificaciones
- Ciclo Sexual Femenino 1221175409619246 9Documento28 páginasCiclo Sexual Femenino 1221175409619246 9Hiram Luna SalazarAún no hay calificaciones
- Gametogénesis, Ciclo Ovarico y Ciclo SexualDocumento7 páginasGametogénesis, Ciclo Ovarico y Ciclo SexualMaia ArraizAún no hay calificaciones
- Ciclos SexualesDocumento38 páginasCiclos Sexualesjorge torricoAún no hay calificaciones
- Parto, Puerperio y LactanciaDocumento39 páginasParto, Puerperio y LactanciaYeramiel PérezAún no hay calificaciones
- Practica 12 Gonadotropina Corionica HumanaDocumento9 páginasPractica 12 Gonadotropina Corionica Humana2215237eAún no hay calificaciones
- 02FisReprGonada Femenina2018 v2Documento86 páginas02FisReprGonada Femenina2018 v2Vicente Fasce OlmosAún no hay calificaciones
- Ciclo Menstrual PPT FinalDocumento17 páginasCiclo Menstrual PPT FinalKevin Angelo Arteaga QuispeAún no hay calificaciones
- Ciclo MenstrualDocumento25 páginasCiclo MenstrualNathaniel Delano xdAún no hay calificaciones
- Ciclo Ovarico y Ciclo MenstrualDocumento14 páginasCiclo Ovarico y Ciclo MenstrualDERYLAún no hay calificaciones
- Cambios Hormonales Durante La Etapa Fértil y El EmbarazoDocumento31 páginasCambios Hormonales Durante La Etapa Fértil y El EmbarazoShely PeláezAún no hay calificaciones
- Ciclo Menstrual OváricoDocumento19 páginasCiclo Menstrual OváricoKeily Guerrero HerreraAún no hay calificaciones
- Ciclo Ovárico y Ciclo MenstrualDocumento18 páginasCiclo Ovárico y Ciclo Menstrualde killerAún no hay calificaciones
- Ciclo OvaricoDocumento38 páginasCiclo OvaricoMoises MolinaAún no hay calificaciones
- Ciclo MenstrualDocumento63 páginasCiclo MenstrualJimena Yucra JarroAún no hay calificaciones
- Examen de Biologia TEMA Reproducción 05 - 03 - 24Documento20 páginasExamen de Biologia TEMA Reproducción 05 - 03 - 24moutaiuakilnor77Aún no hay calificaciones
- Resumen Cap 80 y 81 Fisiología Humana Medicina UNC FiladdDocumento1 páginaResumen Cap 80 y 81 Fisiología Humana Medicina UNC FiladdCamila AstudilloAún no hay calificaciones
- DiapositivasDocumento5 páginasDiapositivasSENNIA ROCHELLE MONTAÑO MIRANDAAún no hay calificaciones
- Lab. EmbriologiaDocumento10 páginasLab. EmbriologiaSharon Gil MerinoAún no hay calificaciones
- Repro CerdasDocumento9 páginasRepro CerdasALEJANDRO BEDOYA ARANGOAún no hay calificaciones
- 2 - Sistema Reproductor FemeninoDocumento8 páginas2 - Sistema Reproductor Femeninolaura.surdo12Aún no hay calificaciones
- Cuestionario Embriologia - Ciclo Ovarico y EndometrialDocumento2 páginasCuestionario Embriologia - Ciclo Ovarico y EndometrialGildeteGoisAún no hay calificaciones
- Endocrínología de La ReproducciónDocumento56 páginasEndocrínología de La ReproducciónCesar BenitesAún no hay calificaciones
- 02FisReprGonada Femenina2018Documento82 páginas02FisReprGonada Femenina2018Vicente Fasce OlmosAún no hay calificaciones
- Primer Parcial Gineco MED11-FusionadoDocumento91 páginasPrimer Parcial Gineco MED11-FusionadoCarlos SosaAún no hay calificaciones
- Ciclo Menstrual, Ovarico, EndometrialDocumento5 páginasCiclo Menstrual, Ovarico, EndometrialAndrés CervantesAún no hay calificaciones
- Fisiología Del Ciclo Menstrual - GINECO IDocumento3 páginasFisiología Del Ciclo Menstrual - GINECO IAndreaAún no hay calificaciones
- Sistemas Reproductores - HistologiaDocumento10 páginasSistemas Reproductores - HistologiaAlejandroAún no hay calificaciones
- Madre Embarazada por Primera Vez: La Guía Completa Semana Tras Semana para Tener un Embarazo Tranquilo y Saludable Hasta Dar a LuzDe EverandMadre Embarazada por Primera Vez: La Guía Completa Semana Tras Semana para Tener un Embarazo Tranquilo y Saludable Hasta Dar a LuzCalificación: 5 de 5 estrellas5/5 (1)
- Ruptura Prematura de MembranasDocumento1 páginaRuptura Prematura de MembranasErick Johan Otalvaro BermudezAún no hay calificaciones
- TOXICODocumento6 páginasTOXICOErick Johan Otalvaro BermudezAún no hay calificaciones
- Intoxicación Por Acetaminofen - ParacetamolDocumento41 páginasIntoxicación Por Acetaminofen - ParacetamolErick Johan Otalvaro BermudezAún no hay calificaciones
- Musculos Del AnoDocumento11 páginasMusculos Del AnoErick Johan Otalvaro BermudezAún no hay calificaciones
- Guía-GinecologíaDocumento47 páginasGuía-GinecologíaAlejandro PerezAún no hay calificaciones
- Pre Saberes CompendioDocumento37 páginasPre Saberes CompendioAndres Mauricio RojasAún no hay calificaciones
- Cuestionarios HistologiaDocumento15 páginasCuestionarios HistologiaDrako AlvaradoAún no hay calificaciones
- Apuntes MacDocumento129 páginasApuntes MacFernanda AguileraAún no hay calificaciones
- Explicar El Aparato Reproductor de La GallinaDocumento2 páginasExplicar El Aparato Reproductor de La Gallinapedro moncadaAún no hay calificaciones
- Anatomía y Fisiología Del Aparato Reproductor Femenino.Documento36 páginasAnatomía y Fisiología Del Aparato Reproductor Femenino.Paula JacoboAún no hay calificaciones
- La Fecundación 7 Mo 8 VoDocumento5 páginasLa Fecundación 7 Mo 8 VoGRACIELAAún no hay calificaciones
- Embriologia de Los OvariosDocumento3 páginasEmbriologia de Los OvariosValentina UrquinaAún no hay calificaciones
- FOLICULOGÉNESISDocumento10 páginasFOLICULOGÉNESISDany Sagrero GarcíaAún no hay calificaciones
- Fundamentos 1 - Sesión 7Documento10 páginasFundamentos 1 - Sesión 7Soledad ZapataAún no hay calificaciones
- Embarazo TesisDocumento52 páginasEmbarazo Tesiskarla Adriana PiedrasAún no hay calificaciones
- Tesis en Proceso 1Documento90 páginasTesis en Proceso 1Jaime MamaniAún no hay calificaciones
- 2 Clase - GametogenesisDocumento66 páginas2 Clase - GametogenesisDanilo Jesús Mendoza MaldonadoAún no hay calificaciones
- Práctica de La Semana 13 - Sistema Reproductor-Yomira Ruiz Saavedra-Escuela de Enfermería-Primer CicloDocumento19 páginasPráctica de La Semana 13 - Sistema Reproductor-Yomira Ruiz Saavedra-Escuela de Enfermería-Primer CicloYomira YulissaAún no hay calificaciones
- Examen (AAB02) Cuestionario 2 Analice Los Contenidos Estudiados Sobre El Sistema Reproductivo y Desarrollo Embrionario.Documento6 páginasExamen (AAB02) Cuestionario 2 Analice Los Contenidos Estudiados Sobre El Sistema Reproductivo y Desarrollo Embrionario.Zole M.50% (2)
- Sistema Reproductor Femenino PresentacionDocumento34 páginasSistema Reproductor Femenino PresentacionAlejandra BazanAún no hay calificaciones
- Aparato ReproductorDocumento15 páginasAparato ReproductorJesús Alexánder Caballero SánchezAún no hay calificaciones
- Obstetricia ClinicasDocumento231 páginasObstetricia ClinicasEugenia BasileAún no hay calificaciones
- 3 Biología Teoría Semana15Documento24 páginas3 Biología Teoría Semana15Alicia Pamela Albujar ZavaletaAún no hay calificaciones
- Anatomia 2.Documento64 páginasAnatomia 2.Melissa PazmiñoAún no hay calificaciones
- Embriologia y Evolucion Del MundoDocumento21 páginasEmbriologia y Evolucion Del MundoMarjorie Carla Curse GrandaAún no hay calificaciones
- Guia Completa de Embriologia Uanl Contiene Temas de Primero Segundo y Tercer Parcial OrganizedDocumento84 páginasGuia Completa de Embriologia Uanl Contiene Temas de Primero Segundo y Tercer Parcial OrganizedCʜᴀɴᴛᴀʟ LᴜɴᴇAún no hay calificaciones
- Resumen Materno InfantilDocumento10 páginasResumen Materno InfantilDania AlfonsoAún no hay calificaciones
- Ensayo de Embriología IDocumento3 páginasEnsayo de Embriología IDiegoTorrenegraAún no hay calificaciones
- Ovogénesis y FoliculogénesisDocumento36 páginasOvogénesis y FoliculogénesisSusana SotoAún no hay calificaciones
- Informe (Sistema Reproductivo)Documento16 páginasInforme (Sistema Reproductivo)Milton Montes de MoyaAún no hay calificaciones
- Anatomia Del Aparato 385688 Downloadable 2735014Documento12 páginasAnatomia Del Aparato 385688 Downloadable 2735014Adriana Martínez MuñozAún no hay calificaciones
- Partes Del Aparato ReproductorDocumento3 páginasPartes Del Aparato ReproductorElizabeth CarranzaAún no hay calificaciones
- Gametogénesis y Primera Semana de DesarrolloDocumento43 páginasGametogénesis y Primera Semana de DesarrolloDayma SantamariaAún no hay calificaciones
- Curso Ecologia Reproduccion y Potencial Reproductivo en Las Poblaciones de Peces MarinosDocumento71 páginasCurso Ecologia Reproduccion y Potencial Reproductivo en Las Poblaciones de Peces Marinosblackcelfes100% (1)