0% encontró este documento útil (0 votos)
157 vistas22 páginasEdema Agudo Pulmonar: Causas y Tratamiento
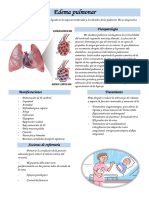
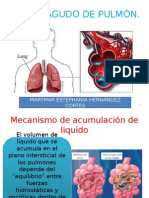
Este documento describe el edema agudo pulmonar, una emergencia médica caracterizada por disnea súbita causada por un aumento de la presión capilar pulmonar y acumulación de líquido en los pulmones. Explica la etiología, fisiopatología, manifestaciones clínicas, diagnóstico y tratamiento del edema agudo pulmonar.
Cargado por
sandyDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
157 vistas22 páginasEdema Agudo Pulmonar: Causas y Tratamiento
Este documento describe el edema agudo pulmonar, una emergencia médica caracterizada por disnea súbita causada por un aumento de la presión capilar pulmonar y acumulación de líquido en los pulmones. Explica la etiología, fisiopatología, manifestaciones clínicas, diagnóstico y tratamiento del edema agudo pulmonar.
Cargado por
sandyDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd