Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Manual Ned y NPD
Cargado por
Angela Itzel Gaxiola EspinozaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Manual Ned y NPD
Cargado por
Angela Itzel Gaxiola EspinozaCopyright:
Formatos disponibles
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
UNIVERDSIDAD AUTÓNOMA DE OCCIDENTE
UNIDAD REGIONAL GUAMÚCHIL
Lic. en Nutrición
VII Semestre
Gaxiola Espinoza Angela Itzel
Juárez Verdugo Janeth
NOVIEMBRE, 2023
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
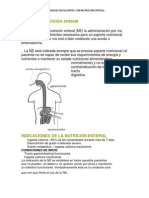
La alimentación es imprescindible para mantener la vida y la salud en el organismo
humano. Los trastornos de la deglución, digestión, absorción o metabolismo pueden
originar desnutrición, situación en la que el organismo es incapaz de mantener las
funciones vitales. Cuando se dan estas circunstancias y no es posible utilizar
alimentos de consumo ordinario, ni en su forma natural ni adecuadamente
preparados o manipulados, la nutrición artificial tiene como finalidad cubrir las
necesidades del organismo, aportando los nutrientes precisos de forma cuantitativa
y cualitativa. Las dos modalidades de nutrición artificial son la enteral (aporte de
nutrientes por vía digestiva) y la parenteral (aporte de nutrientes por vía venosa).
La nutrición enteral está indicada en pacientes que son incapaces de ingerir
cantidades adecuadas de nutrientes y tienen un tracto gastrointestinal con suficiente
capacidad funcional. Su indicación es preferible a la de la nutrición parenteral, por
ser más fisiológica, favorecer la repleción nutricional, tener menos complicaciones
y ser éstas menos graves. Existe una modalidad de nutrición enteral domiciliaria
con el fin de evitar o corregir la desnutrición de los pacientes atendidos en su
domicilio cuyas necesidades no pueden ser cubiertas con alimentos de consumo
ordinario.
Mientras que la nutrición parenteral consiste en la administración de los nutrientes
por vía endovenosa en aquellos pacientes incapaces de mantener un estado
nutricional adecuado mediante la alimentación oral o la nutrición enteral. En general,
se trata de pacientes con fallo intestinal de diferentes etiologías, siendo las más
frecuentes post resección de intestino delgado o por alteraciones de la mucosa
intestinal que provocan malabsorción de nutrientes. El desarrollo de la nutrición
parenteral domiciliaria ha estado ligado al de los catéteres de larga duración, la
seguridad de las soluciones de nutrición parenteral y la experiencia de los
profesionales en el tratamiento y prevención de las complicaciones ligadas a este.
En este manual se abarcan los conceptos principales de los que tanto el paciente
como los familiares o cuidadores deben conocer, los procedimientos y sobre todo,
los cuidados y atenciones que se debe otorgar a los pacientes sometidos a
nutrición enteral domiciliaria (NED) y nutrición parenteral domiciliaria (NPD), así
como los signos de alertas en caso de que haya complicaciones con el
procedimiento o aplicación de estas técnicas de nutrición artificial.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
Antes de instaurar un tratamiento de nutrición enteral, se valorará la posibilidad de
utilizar alimentos de consumo ordinario (naturales, preparados o manipulados). En
caso de que no sea posible, se optará por fórmulas enterales.
Los principales motivos por los que un paciente no puede utilizar alimentos de
consumo ordinario son:
• Su ingesta no cubre el 50% de los requerimientos nutricionales.
• Requiere el empleo de sondas enterales de pequeño calibre.
• Se precisa un volumen de líquido excesivamente elevado para proporcionar
una ingesta adecuada con alimentos de consumo ordinario.
Una vez que el paciente ha sido incluido en un programa de NED, el plan terapéutico
debe ajustarse al modo de vida del paciente en su domicilio, siempre condicionado
por la enfermedad de base, las patologías asociadas y los tratamientos a que está
sometido.
La selección del tipo de fórmula dependerá de las necesidades fisiológicas del
paciente, de las enfermedades asociadas y de su capacidad digestiva, absortiva y
metabólica. En el caso de pacientes con gastrostomía, puede estar indicado el uso
de alimentos de consumo ordinario triturados, administrados a través del estoma.
*Estoma
Abertura creada quirúrgicamente entre los
intestinos y la pared abdominal.
Para la elección de la vía de acceso se tendrá en cuenta la enfermedad de base, la
duración previsible del tratamiento y las necesidades del paciente/ familia.
Las sondas nasoentéricas son adecuadas para períodos cortos de tiempo. Si el
paciente acepta la sonda, hace una vida normal y no se encuentra aislado, puede
permanecer mayores periodos de tiempo.
Generalmente para nutriciones enterales prolongadas, se valorará la gastrostomía
o yeyunostomía. La gastrostomía percutánea es la vía de elección por su fácil
colocación, cuidados sencillos y escasas complicaciones.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
La alimentación enteral en el hogar puede ser suministrada en bolos intermitentes
de 20 a 400 ml de la toma en un tiempo máximo de 60 minutos a lo largo del día.
El número de bolos dependerá del aporte total calculado. Esta técnica de suministro
se utiliza especialmente para alimentación directa al estómago.
Otra forma de administrar el alimento es en infusión continua las 24 horas, ya sea
regulando el goteo por gravedad con la pinza del equipo de infusión o por medio de
las bombas de infusión, cuando es necesario un control más estricto del volumen
por infundir, como sucede en el caso del suministro directo al intestino.
Los tres métodos principales para infundir la fórmula son la jeringa, el goteo
gravitatorio o la bomba de infusión. En la mayoría de los casos en los que se
administra al estómago, la administración con jeringa o con sistemas de goteo
gravitatorio son perfectamente toleradas.
• Si está bien indicado el número, volumen, frecuencia y velocidad de administración
de emboladas y se tolera, la jeringa es un método adecuado en el domicilio,
especialmente si el paciente se la puede autoadministrar.
• La utilización del goteo gravitatorio es útil en pacientes que no toleran la
administración por jeringa.
• Las bombas de infusión sólo deben indicarse en pacientes que requieran una pauta
de infusión precisa, especialmente en aquellos con yeyunostomías, con infusiones
continuas o con patología gastrointestinal. Como la infusión está mecánicamente
controlada requieren menor supervisión, por lo que pueden ser también utilizadas
para la infusión nocturna (asegurando una elevación del cabecero de la cama de al
menos 30 grados).
o ¿Cuáles son los objetivos?:
-Asegurar una administración efectiva.
-Reducir la morbilidad.
- Procurar independencia y autosuficiencia del paciente.
o ¿A quién va dirigido?:
-Al paciente.
-A familiares/cuidadores.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
- Guantes no estériles - Producto de base alcohólica (PBA)
- Jeringas de cono ancho 50 cc - Bastoncillos de higiene bucal
- Agua estéril - Vaselina
- Gasas no estériles - Fórmula de NE según prescripción
- Bomba de infusión de NE y equipo - Contenedor Flexitainer.
Control de infecciones
Lavarse las manos antes y después de cada actividad de cuidados de pacientes.
Usar guantes según lo exigen las normas.
Cambiar el equipo de cuidados del paciente según el protocolo del centro de salud.
Mantenimiento de la salud bucal
Establecer una rutina de cuidados bucales.
Aplicar lubricantes para humedecer los labios (vaselina) y la mucosa oral, si es
necesario. (Uso de bastones de limón-glicerina)
Cuidados de la sonda gastrointestinal
Proporcionar cuidados de la nariz y la boca 3-4 veces al día o cuando sea necesario.
Alimentación enteral por sonda
Utilizar una técnica higiénica en la administración de este tipo de alimentación.
Desechar los recipientes de alimentación enteral y los equipos de administración
cada 24 h.
Elevar el cabecero de la cama de 30 a 45º durante la alimentación
Parar la alimentación por sonda 1 hora antes de realizar algún procedimiento o
traslado si el paciente se va colocar en una posición con la cabeza a menos de 30º.
Al finalizar la alimentación, esperar 30-60 minutos antes de colocar al paciente con
la cabeza en posición declive.
Irrigar la sonda cada 4-6 horas durante la alimentación continuada y después de
cada alimentación intermitente.
Comprobar la existencia de residuos cada 4-6 horas durante las primeras 24 horas
y después cada 8 horas durante la alimentación continuada.
Antes de cada alimentación intermitente, comprobar si hay residuos.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
Comprobar el peso tres veces por semana inicialmente, disminuyendo hasta una
vez al mes (siempre que sea posible pesar al paciente).
Monitorización de líquidos
Determinar la cantidad y tipo de ingesta de líquidos y hábitos de evacuación. (Vigilar
deposiciones y diuresis).
Monitorización de los signos vitales
Monitorizar la presión arterial, pulso, temperatura y estado respiratorio.
Cuidados del sitio de incisión
Vigilar el proceso de curación del sitio de incisión.
Limpiar la zona que rodea la incisión con una solución antiséptica apropiada.
Observar si hay signos y síntomas de infección en la incisión.
Lavar la piel alrededor de la zona de contacto del dispositivo diariamente con jabón
suave y secar completamente.
(Gire la sonda con cuidado todos los días, muévala arriba y abajo, para evitar que se adhiera la piel
y cambie diariamente la gasa estéril entre el cuerpo del paciente y el disco externo de la sonda)
Cuidados psicológicos/educación
Explicar todos los procedimientos, incluidas las posibles sensaciones que se han de
experimentar durante el procedimiento.
Enseñar al paciente el propósito del procedimiento/tratamiento y cómo
cooperar/participar según corresponda.
Dar tiempo al paciente para que haga preguntas y exponga sus inquietudes.
Conservación de la nutrición enteral
Mantener refrigerados los recipientes abiertos de la alimentación enteral.
Desechar los recipientes de alimentación enteral y los equipos de administración
cada 24 horas.
Fomentar técnicas seguras de preparación y preservación de alimentos.
Administración de fármacos
Mantener la política y los procedimientos del centro para una administración precisa
y segura de medicamentos.
Preparar los medicamentos utilizando el equipo y técnicas apropiados para la
modalidad de administración de la medicación.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
COMPLICACIONES CAUSAS PREVENCIÓN
• Inadecuada colocación de la sonda.
• Comprobar/modificar la colocación de la
Calibre o flexibilidad inapropiada de
sonda.
la sonda.
Utilizar sondas de calibre inferior y
• Inadecuada colocación de la sonda.
MECÁNICAS: flexibilidad apropiada.
Calibre inapropiado de la sonda.
• Erosiones. • Comprobar/modificar la colocación de la
Posición inadecuada del paciente.
• Aspiración. sonda.
Retención gástrica.
• Obstrucciones. Utilizar sondas de calibre inferior.
• Mantenimiento inadecuado de la
Irritación de Elevar más de 30º el cabecero de la
sonda.
piel en ostomías. cama o paciente semisentado.
Textura no apropiada de los
• Limpiar adecuadamente la sonda.
productos.
Evitar grumos en el alimento.
• Pérdida de alimentos o
• Medidas higiénicas.
jugos digestivos.
• Disminuir el ritmo de los bolus o
• Exceso de velocidad en la infusión.
administración continua.
Temperatura inadecuada de las
Administrar la dieta a temp. ambiente.
fórmulas.
Eliminar de la dieta el componente
Problemas de malabsorción.
malabsorbido o no tolerado (ej. fórmulas
• Exceso de velocidad en la infusión.
sin lactosa).
Exceso de contenido en grasas.
GASTROINTESTINALES: • Disminuir el ritmo de los bolus.
Retención gástrica.
• Molestias abdominales. Disminuir el aporte graso (<30-40% VET).
• Contaminación del preparado.
• Náuseas y vómitos. Valorar uso de antieméticos.
Medicación concomitante (ej.
• Diarrea. • Medidas higiénicas y adecuada
antibióticos, antiácidos con Mg).
• Estreñimiento. conservación de las dietas.
Exceso de fibra en la dieta.
Modificar la medicación, si es posible.
Inadecuada velocidad de infusión.
Administrar fórmulas isotónicas.
Hiperosmolaridad de la fórmula.
Disminuir el aporte de fibra en la dieta o
Malabsorción o intolerancia a alguno
modificar el tipo de fibra.
de los componentes de la dieta.
Reducir la osmolaridad de la fórmula.
Sonda rebasa el píloro.
Valorar antidiarreicos.
• Ajustar aporte en función de la
• Procesos asociados, ej. diabetes. glucemia.
«Rebote» por la realimentación. Valorar hipoglucemiantes.
METABÓLICAS: • Retirada brusca de la nutrición. Control de la glucemia hasta su
• Hiperglucemia. • Insuficiente aporte hídrico. estabilización
• Hipoglucemia. Excesiva pérdida de líquidos. • Aporte hídrico ajustado según balance
• Deshidratación. Utilización de dietas hipertónicas. hídrico, control de peso, de osmolalidad,
• Niveles inadecuados • Composición inadecuada de la dieta. de urea y de creatinina.
de electrolitos. Exceso de pérdidas (ej. diarrea). Vigilancia de pérdidas de líquido.
Medicación concomitante • Controlar niveles en sangre y adecuar la
(especialmente insulina, diuréticos). composición de la dieta.
Controlar niveles séricos.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
La valoración oportuna de los signos de alarma, favorece la detección temprana de
complicaciones, como la aspiración.
• Signos y síntomas de intolerancia digestiva: distensión abdominal, dolor,
disconfort, náuseas, vómitos, diarrea y constipación.
• Complicaciones cardíacas, insuficiencia renal, fiebre, infección, pérdidas
digestivas, pérdidas extradigestivas (drenaje pleural, exudado por
ulceraciones cutáneas extensas, etc.).
• Existencia de edemas o signos de deshidratación.
• Alteraciones en piel y faneras, masa y fuerza muscular, peso corporal.
• Signos físicos de malnutrición energético-proteico.
Son preparaciones caseras de fórmulas enterales como licuados estándar o
especiales, dependiendo de las necesidades y características de la alimentación
que requiere el paciente. Son de bajo costo, hasta 5 veces más económicas que las
fórmulas enterales comerciales.
Listado de alimentos para NE Artesanal
• Proteínas: Hígado de res, pechuga de pollo o pavo, huevo entero cocido,
falda de res, caseinato de Calcio, leche (entera, semidescremada o
descremada) o leche de soya.
• Lípidos: Aceite de cártamo, maíz, girasol o canola.
• Hidratos de carbono: Chayote, zanahoria, plátano, ciruela pasa cocida, pan
de caja, galletas saladas, galletas María, arroz cocido, cereales infantiles
precocidos, miel, miel de maíz o azúcar.
Material
-Mesa de acero inoxidable,
formaica o azulejo - Tazas medidoras
- Licuadora graduada - Cucharas, cucharitas
- Embudo - Cubrebocas
- Colador de malla fina - Cofia
- Jarras - Frascos estériles
- Báscula de alimentos
Manera de preparación
1. Diseñar la fórmula de acuerdo a las necesidades nutrimentales del paciente.
2. Preparar la mesa de trabajo y los utensilios.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
3. Disponer los alimentos necesarios previamente cocidos los que lo requieran.
4. Licuar el arroz pan de caja, cereales precocidos de arroz.
5. Agregar licuar las frutas y/o verduras.
6. Añadir y licuar pollo y productos de origen animal, y la leche.
7. Al último se agrega el azúcar o miel y el aceite, a chorro fino para que obtenga
una mezcla uniforme.
8. Colar con la malla fina.
9. Aforar con agua hervida dependiendo la densidad energética que se desea tener.
10. Verter la fórmula en frascos según el número de tomas.
11. Refrigerar hasta 15 minutos antes de infundir la fórmula y desechar a las 24 h.
12. Si el paciente necesita más fibra suplementar con Psyllium plántago disuelto.
Para paciente femenina de 12 años de edad, pesa 33 kg y mide 1.46 m. En este
caso la alimentación debe ser hiperproteica (aportar 2 g/kg de peso/día)
Requerimiento energético: 1400 kcal al día
Distribución de macro nutrientes
Porcentaje Kilocalorías Gramos
Hidratos de Carbono 55 % 770 Kcal 192.5 g
Lípidos 23 % 322 Kcal 35.8 g
Proteínas 22 % 308 Kcal 77.0 g
Distribución de equivalentes
Alimento Eq Kcal Proteínas Lípidos HCO
Verduras 6 150 12 0 24
Frutas 3 180 0 0 45
Cereales sin Grasa 7 490 14 0 105
AOA Muy Bajo Aporte de
5.5 220 38.5 5.5 0
Grasa
AOA Moderado Aporte de
2 150 14 10 0
Grasa
Aceites sin Proteína 4 180 0 20 0
Azúcar sin Grasa 2 80 0 0 20
1409.5
Suma 78.5 g 35.5 g 194 g
Kcal
Meta 1400 Kcal 77.0 g 35.8 g 192.5 g
Adecuación 100.6 % 101.9 % 99.2 % 100.8 %
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
Menú
Grupo Alimento Cantidad Unidad Gramos
Cereales
Arroz cocido 1 taza 188
Pan de caja 3 rebanada 81
Verduras
Chayote cocido 1 1/2 taza 240
Zanahoria cocida 1 1/2 taza 192
Frutas
Plátano 1 1/2 pieza 240
Alimentos de Origen Animal
Pechuga de pollo 165 G 165
sin piel cocida
Huevo cocido 2 pieza 100
Aceites
Aceite de cártamo 4 cucharadita 20
Azúcares
Miel 4 cucharadita 28
Se debe preparar la formula enteral como se ha descrito anteriormente y dividir en 4-6
tomas, dependiendo de la tolerancia y adaptación del paciente .
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
La NPD es un tratamiento seguro y eficaz para mantener un estado nutricional
óptimo y mejorar la calidad de vida, pero únicamente cuando los pacientes
candidatos han sido seleccionados adecuadamente. Su duración dependerá de
la situación fisiopatológica del paciente, pudiendo indicarse de forma transitoria o
indefinida. Los pacientes deberían dar su consentimiento para recibir este tipo de
tratamiento nutricional en su domicilio.
El equipo debería estar integrado por un médico responsable del tratamiento y con
experiencia en este tipo de terapia, un farmacéutico, personal de enfermería,
nutriólogo, psicólogo y asistente social.
El equipo multidisciplinar de expertos se encargará de la valoración de los
candidatos, del desarrollo de un plan de tratamiento adaptado a cada paciente
concreto, del seguimiento de este tratamiento y de la educación del
paciente/cuidador en la técnica.
Es el conjunto de macro y micronutrientes en solución estéril que se
administran en una nutrición intravenosa. A la hora de calcular las necesidades
nutricionales deben tenerse en cuenta, además de la enfermedad de base, el estado
nutricional y el nivel de actividad física.
Los requerimientos de nutrientes pueden cubrirse de forma exclusiva con la NP
o bien la NP puede ser un complemento a los aportes recibidos por vía digestiva,
pero en esta sección se hace referencia a la NP exclusiva.
1. Agua y electrolitos
La NP deberá cubrir las necesidades basales de líquidos (35 ml/kg/día para el
individuo entre 18 y 60 años y 30 ml/kg/día para mayores de 60 años). En caso de
existir pérdidas adicionales (diarrea, pérdidas por ostomía, etc.), lo habitual es
utilizar una solución de reposición distinta. Sólo en caso de que las pérdidas sean
constantes y limitadas podría considerarse su reposición incluyéndola en la bolsa
de NPD. Contiene también electrolitos en cantidad suficiente para cubrir los
requerimientos. Si los niveles séricos de un determinado electrolito están
disminuidos, pueden necesitarse aportes adicionales en la NPD, siempre que se
garantice la estabilidad de la mezcla.
2. Energía
Deben proporcionarse las calorías suficientes para cubrir los requerimientos
energéticos basales. En general para el caso de pacientes adultos los aportes
estarán en el rango de 20-35 kcal/kg/día. Las fuentes de energía son los hidratos
de carbono y los lípidos, con una distribución de las kcal no proteicas entre el 60%
y el 85% de hidratos de carbono y entre el 15% y el 40% de lípidos.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
3. Hidratos de carbono
Constituyen la principal fuente de energía. La dextrosa (D-glucosa) es el HC de
elección. Existen soluciones de glucosa de distintas concentraciones. Cada gramo
de glucosa aporta 4 kcal si nos referimos a la forma anhidra y 3,4 kcal si es glucosa
monohidratada. Los aportes de glucosa varían entre 3-6 g/kg/día para el adulto.
4. Lípidos
Deben formar parte de las soluciones de NP por su elevada densidad calórica, por
ser fuente de ácidos grasos esenciales, por disminuir la osmolaridad de la solución
y por evitar los efectos negativos de la sobrecarga de glucosa. Los aportes máximos
diarios recomendados 2-3 g/kg/día en niños y, en adultos 1,0-1,5 g/kg/día.
5. Proteínas
Se suministran en forma de soluciones de l-aminoácidos (aa) y son esenciales para
mantener la masa magra corporal. Aportan aproximadamente 4 kcal/g. Los
requerimientos proteicos para un adulto sano son de alrededor de 0,75 g/kg/día.
Esta cifra aumenta hasta 1-1,5 g/kg/día durante la enfermedad y depende del factor
de estrés de la misma.
6. Micronutrientes
Los pacientes con NPD precisan la administración diaria de minerales, vitaminas y
oligoelementos sobre todo en caso de que no haya ingesta oral o sea muy limitada.
Por ello parece necesario que reciban aportes intravenosos de minerales y de todas
las vitaminas y oligoelementos para cubrir sus requerimientos diarios.
Los aportes intravenosos de estos nutrientes son sólo estimados.
La NPD supone la administración de nutrientes a concentraciones elevadas, de
forma prolongada en el tiempo, por lo que requiere en la mayoría o casi todos los
casos, un acceso venoso central.
La selección del acceso más idóneo variará según las características de cada
paciente, la anatomía venosa y la implicación del cuidador.
• Vena subclavia: Es el acceso usado con más frecuencia en niños y ha
demostrado ser útil incluso en los más pequeños. En adultos es el acceso
que parece presentar menos riesgo de infección.
• Vena yugular interna: Tiene un trayecto recto hasta la vena cava superior
y presenta una menor incidencia de estenosis y trombosis sintomática por lo
que es de elección para su canulación en el adulto.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
• Venas periféricas (basílica o cefálica): Son venas pequeñas que precisan
catéteres de tamaño apropiado (3-6 Fr). Presentan con frecuencia
tromboflebitis y malposición.
• Vena femoral y sistema venoso iliaco proximal (con mayor riesgo de
trombosis e infección, esta última sólo confirmada en adultos).
La punta de todos los catéteres insertados en el sistema venoso que drena a la
vena:
• cava superior (VCS) debe colocarse en ésta, adyacente a la aurícula
derecha. Es importante que el catéter esté libre en el vaso y paralelo a la
pared vascular para disminuir la posibilidad de ocasionar inflamación y
secundariamente trombosis.
• cava inferior debe colocarse por encima de las venas renales.
CVC externos CVC internos
Para acceder a ellos no hay No modifican la imagen corporal.
que pinchar la piel, por lo Limitan menos la actividad.
que se prefieren para los Pueden mantenerse durante mucho
Ventajas
pacientes que precisan tiempo con unos cuidados mínimos.
utilizarlos con más
frecuencia.
Requieren más cuidados Precisan cirugía más importante para
que los internos. colocación y retirada.
Inconvenientes No se aconseja que se La vida del dispositivo está limitada por
sumerjan en agua. el número de punciones.
La técnica de acceso precisa pinchar la
piel y es más difícil.
En los pacientes con tratamiento de NPD se utilizan
preferentemente catéteres de un solo lumen, pues necesitan
menos cuidados y se reduce la incidencia de infecciones.
En pacientes que reciban a la vez otro tipo de tratamientos
pueden indicarse catéteres de más de una luz, reservando
siempre una de ellas exclusivamente para la NP. Es
necesario usar el CVC con menor número de luces posible,
para disminuir la frecuencia de infecciones.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
Para el uso a largo plazo se recomiendan los catéteres de silicona o poliuretano
por su bajo poder alergizante y baja trombogenicidad.
Como el acceso venoso requiere el paso de un catéter a través de la piel, la limpieza
apropiada y la técnica aséptica es crítica.
• Lavado de manos: es necesario realizarlo, bien con jabón que contenga un
antiséptico y agua, bien con geles de alcohol.
• Medidas de barrera total (mascarilla, gorro, guantes estériles, bata de manga larga
y paños grandes): deben establecerse tanto en quirófano como en otros entornos.
• Preparación de la piel: el uso de la clorhexidina al 2% (vs povidona 10% y alcohol
70%) disminuye la incidencia de colonización bacteriana del punto de inserción.
• Administración profiláctica de antibióticos: no se recomienda pues no se ha
demostrado una menor incidencia de infecciones relacionadas.
El método de inserción puede ser por punción percutánea o por disección
quirúrgica; esta última produce con más frecuencia alteración permanente del
vaso, por lo que debe evitarse. Cualquier tipo de técnica depende mucho del
operador, lo que sugiere que el aumento de la experiencia de la persona encargada
en cada centro de la colocación de los CVC puede mejorar los resultados.
Es fundamental para disminuir las complicaciones y aumentar el tiempo de
permanencia de los CVC.
Manipulación del catéter
La colonización microbiológica de las conexiones y de la piel alrededor del punto de
inserción son la fuente de la mayoría de las infecciones, habiéndose observado que
el riesgo de contaminación aumenta a medida que lo hace el número de
manipulaciones del CVC y sus conexiones, por lo que la manipulación del CVC se
debe realizar con la máxima asepsia y lo menos posible.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
Preparación de la mezcla
Debe realizarse en condiciones de estricta asepsia, bajo campana de flujo laminar
y por un servicio acreditado para ello. También pueden utilizarse bolsas listas para
usar cuando la composición se adapte a los requerimientos del paciente, pudiendo
añadirse soluciones de micronutrientes.
La bolsa de NP debe guardarse en refrigeración hasta 30 minutos antes de su
administración, comprobando en ese momento que no existen datos que la hacen
no apta para su uso: alteración de la emulsión, cambios en el color, presencia de
cuerpos extraños.
La estabilidad de la emulsión depende del pH, de la temperatura, de la
concentración de aminoácidos y de electrolitos y del tipo de lípidos utilizados. El
orden en el que se añaden los nutrientes a la bolsa es de vital importancia para
evitar que la mezcla sea inestable.
La degradación de las vitaminas se minimiza con el uso de bolsas multicapa y la
protección frente a la luz.
El producto final deberá llevar una etiqueta rotulada claramente en la que constará
la identificación (nombre y apellidos) del enfermo, la composición detallada, la
vía de administración, el tiempo y la velocidad de administración, la temperatura
de mantenimiento y la fecha de caducidad. Llevará un envoltorio externo protector
para su transporte y almacenamiento.
Incorporación de fármacos
Sólo debe hacerse cuando se haya podido demostrar la estabilidad de la mezcla y
que la misma no cause disminución de la eficacia del fármaco.
Una vez preparadas, las bolsas de NP no deben ser manipuladas para añadir
fármacos, electrolitos o cualquier otro elemento, sin estricto control por el
farmacéutico responsable. Cuando, por alguna circunstancia, el propio paciente
deba añadir alguna sustancia (vitaminas u oligoelementos principalmente), lo hará
por indicación médica escrita, aplicando medidas estrictas de asepsia y en el
momento inmediatamente anterior a la administración de la bolsa.
Lugar para la administración de NPD
Debe reunir determinadas características que garanticen manipulaciones seguras:
• Zona libre de contaminación, sin corrientes de aire que puedan movilizar
polvo, sin presencia de animales domésticos.
• Debe disponer de una superficie de trabajo lo suficientemente amplia para
distribuir todo el material necesario, silla cómoda, depósito para el material
de desecho.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
• Antes de iniciar el programa de NPD y periódicamente, uno de los miembros
integrantes del equipo multidisciplinar debe encargarse de comprobar
que se cumplen todas estas características.
Material para NPD
El material que se utilice debe ser de uso exclusivo para la NP y siempre que sea
posible, desechable. Se debe guardar en un lugar específicamente destinado para
ello, alejado de cualquier fuente de calor, a ser posible en la misma habitación donde
se vaya a manipular la NP. Cuando se vaya a utilizar debe comprobarse la fecha de
caducidad y desechar aquel que no conserve íntegro el envase.
Autoevaluación por el paciente
▪ Estado General*
▪ Temperatura*
▪ NP infundida*
▪ Peso
▪ Diuresis
▪ Vómitos
▪ Deposiciones
▪ Ingesta oral
▪ Punto de inserción del catéter
▪ Trayecto del catéter/reservorio
▪ Glucemia capilar
* De evaluación diaria
La mayoría de las complicaciones que presentan los pacientes con NPD están
relacionadas con su enfermedad de base. Sin embargo, no hay que olvidar que el
propio tratamiento con NP. Estas pueden dividirse en 4 grandes grupos:
1. Complicaciones mecánicas: están relacionadas con la colocación del catéter
y su manejo (por el propio paciente o cuidador).
2. Complicaciones infecciosas: son las más frecuentes en los pacientes con
NPD. Conviene recordar que los accesos vasculares que se utilizan para la
infusión de la NP tienen un mayor riesgo de infección.
3. Complicaciones metabólicas: pueden ocurrir de forma aguda debido a
variaciones en los niveles de glucemia y electrolitos secundarios a la
administración de la NP, o a largo plazo por los efectos de la NP sobre
diferentes órganos.
4. Complicaciones psicosociales: alteraciones psicológicas y en el entorno
social de los pacientes que pueden influir en su calidad de vida.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
COMPLICACIONES CAUSAS PREVENCIÓN
• Neumotórax es la complicación
mecánica más frecuente (< 4%)
• Mayor riesgo en pacientes delgados, • Realizar siempre Rx tórax tras
deshidratados y en la punción de la colocar un acceso venoso central2
MECÁNICAS:
vena subclavia • Soporte ventilatorio
• Neumotórax
• Presión negativa durante la • Anticoagulación oral a dosis bajas o con
• Embolia gaseosa
inspiración HBPM
• Trombosis venosa
• En la inserción del catéter y/o • Tratamiento:
durante la manipulación del mismo Generalmente retirar el catéter y
• Complicación a menudo silente anticoagulación y/o fibrinolíticos
• Más frecuente en la vena femoral
• La mayoría (> 50%) producidas
Prevención:
por bacterias Gram + (en su
• Protocolo de inserción
mayoría estafilococcus coagulasa
INFECCIOSAS: • Protocolo de cuidados del catéter
negativo)
• Infección del orificio por el paciente y/o cuidador
• De mayor a menor frecuencia:
de salida del catéter Tratamiento:
catéteres femorales> yugular
• Infección del túnel • Infusión de antibióticos a través del
>subclavia
subcutáneo catéter (cobertura inicial de Gram +
• Origen de la infección:
• Infección del bolsillo del y Gram -, ajustando según cultivos
- Contaminación extraluminal,
reservorio y antibiograma)
desde la piel a la punta del
• Bacteriemia y/o Glucopéptido (vancomicina o
catéter (frecuente)
sepsis asociada al teicoplanina) o linezolid + aminoglucósido
- Contaminación intraluminal,
catéter (son las o aztreonam o cefalosporina de 3º
desde la conexión a la punta
más frecuentes) generación
del catéter (frecuente)
• Sellado del catéter con antimicrobianos
- Contaminación de la bolsa de
(solución con un volumen de 2-3 ml con
NP (rara)
heparina al 5% con antibióticos)
• Disminuir la velocidad de infusión al
• Por interrupción brusca de la NP
final de la infusión de la NP
• Por adición de insulina en la NP
• Aporte de glucosa < 5g/kg/día, o
Excesivo aporte de glucosa, de la
< 15-16 g/kg/día /min (lactantes)
velocidad de infusión, resistencia
• Controles de glucemia capilar,
METABÓLICAS: insulínica, diabetes mellitus, posible
según su médico
• Hipoglucemia infección coexistente
• Realizar controles analíticos periódicos
• Hiperglucemia • Por escaso o excesivo aporte de
en sangre
• Alteraciones los mismos en la NP
• Balances de entradas y pérdidas
hidroelectrolíticas • Por pérdidas a través de ostomías,
de fluidos.
• Síndrome de fístulas, diarrea.
• Controlar las calorías administradas en
Realimentación • Mayor riesgo:
sujetos desnutridos
• Enfermedad - Pacientes con desnutrición grave
• Vigilar la aparición de edemas.
metabólica ósea - Aportes altos de glucosa en la
• Aporte adecuado de micronutrientes
fórmula nutricional.
(Ca, P, vitamina D, etc.)
• Enfermedad de base (malabsorción,
• Monitorización de micronutrientes
tratamiento esteroideo,
y realizar densitometría ósea
aumento de citoquinas)
periódicamente.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
La complicación más común es la tromboflebitis. (Afección en la que un coágulo de
sangre en una vena provoca inflamación y dolor)
Las complicaciones graves son raras, pero pueden ocurrir, entre éstas se
encuentran las reacciones alérgicas y la infiltración de gran volumen de solución en
el tejido subcutáneo.
El dolor en el sitio de punción suele ser el primer dato que sugiere flebitis, se
presentan además tumor, rubor, hipertermia local e incluso sistémica.
Para paciente masculino, pesa 60 kg y mide 1.69 m con un IMC de 21 kg/m 2 y
presenta quemaduras en 10% de superficie corporal.
Las fórmulas para el requerimiento energético se recomiendan Harris-Benedict,
ASPEN, o fórmula rápido 20-35 kcal/kg de peso.
✓ Req. Energético = 35 kcal x 60 kg = 2100 kcal/día
✓ Proteínas =1.5 g proteínas x 60 kg = 90 g proteína/día (360 kcal)
Factor de estrés para el cálculo de proteínas
Fractura de hueso 1.2 g prot / kg de peso
Cirugía 1.2 g prot / kg de peso
Cirugía mayor 1.6 g prot / kg de peso
Enfermedad Pulmonar
Obstructiva Crónica 1.3 g prot / kg de peso
Desnutrición 1.3 g prot / kg de peso
Cáncer 1.3 g prot / kg de peso
Politraumatismo 1.6 g prot / kg de peso
Trauma craneal 1.3 g prot / kg de peso
Sepsis 1.6 g prot / kg de peso
Quemaduras 0-20 % 1.5 g prot / kg de peso
21-40 % 1.8 g prot / kg de peso
41-100 % 2.0 g prot / kg de peso
Gramos de Nitrógeno
1g de N2 = 6.25 g prot
N2 = g prot/6.25 = 90g prot/6.25 = 14.4 g N2 Rango normal de
relación Kcal NP : N2
✓ Relación: Kcal No Proteicas – Nitrógeno (Kcal NP – N2) 80-150 kcal NP : 1 N2
Cuanto más estrés, menor
2100 kcal totales – 360 kcal proteicas = 1740 kcal No Proteicas
será la relación
1740 kcal NP / 14.4 g N2 = 120.83 kcal NP : 1 g N2 Estrés medio:
110-130 kcal NP : 1 N2
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
✓ Distribución de macronutrientes
Tasa metabólica de g/kg de
% kcal Gramos
oxidación peso
Glucosa 60 % 1044 kcal 307 g 3.58 mg/kg/min 5.1 g/kg
Lípidos 40 % 696 kcal 77.3 g 0.9 mg/kg/min 1.28 g/kg
Proteínas 360 kcal 90 g 1.05 mg/kg/min 1.5 g/kg
(aa)
*Tasa metabolica de oxidación (TMO) : velocidad con la que se oxidan los
sustratos caloricos en el organismo.
TMO = g sustrato / kg de peso x 0.7
✓ Fórmula de Nutrición Parenteral
Glucosa al 50%
1000 ml : 100 % = 1000 g de glucosa
50% = 500 g en 1000 ml
(307 g glucosa / 500 g) x 1000 ml = 614 ml glucosa
Lípidos al 20%
20% = 200 g en 1000 ml
(77.3 g lípidos / 200 g) x 1000 ml = 386.5 ml lípidos
Aminoácidos al 10%
10% = 100 g en 1000 ml
(90 g glucosa / 100 g) x 1000 ml = 900 ml aa (proteínas)
Micronutrientes
Glutamina = 0.3-0.6 g / kg peso / día (IDR)
0.3 g x 60 kg = 18 g / día = 90 ml Dipeptiven
Presentación IV de glutamina (Dipeptiven) : 100 ml / 20 g glutamina
Multivitamínico (Marca MVI) : Requerimiento diario = 10 ml MVI
Oligoelementos (Marca Tracefusin) : Requerimiento diario = 20 ml oligoelementos
Fármacos
Heparina = 100 UI / kg peso
100 UI x 60 kg = 6000 UI HBPM
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
Requerimiento hídrico
1-1.5 ml / kcal (Sin restricción) o 30-35 ml / kg peso
35 ml x 60 kg = 2100 ml de líquidos
Indicación para la presentación de Nutrición Parenteral
Nutrición Parenteral Central con 2100 kcal
en 2100 ml y la relación Kcal NP : N2 es
120.83 kcal NP : 1 g N2 que contiene
Glucosa al 50% : 614 ml
Lípidos al 20% : 386 ml
Aminoácidos al 10% : 900 ml
Dipeptiven 90 ml
MVI 10 ml
Oligoelementos 20 ml
ml totales: 2020 ml
+ 80 ml agua estéril
A una velocidad de 84.16 ml / hora en
24 horas.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
MANUAL DE NUTRICIÓN ENTERAL Y PARENTERAL DOMICILIARIA NOVIEMBRE 2023
Anaya, R., Arenas, H., y Arenas, D. (2012). Nutrición enteral y parenteral. Distrito
Federal: McGRAW-HILL.
Bischoff, S., Austin, P., Boeykens, K., Chourdakis, M., Cuerda, C., y Lichota, M.
(2023). Guía Práctica ESPEN: nutrición enteral domiciliaria. Nutrición
Hospitalaria, 40(4), 858-885.
Cuerda, C., Moreno, J., Ordóñez, J., Gómez, P., y Laborda, L. (2009). Guía de
Nutrición Parenteral Domiciliaria en el Sistema Nacional de Salud. Ministerio
de Sanidad y Política Social, 7-70.
Ministerio de Sanidad y Consumo. (2008). Guía de nutrición enteral domiciliaria en
el Sistema Nacional de Salud. Gobierno de España, 5-58.
Zúñiga, L., Rodríguez, P., y Hernández, T. (2017). Cuidados al paciente con
nutrición enteral (NE). Medina del Campo, 1-25.
Gaxiola, Angela; Juárez, Janeth Lic. Nutrición. UAdeO
También podría gustarte
- Manual sobre alimentación oral, enteral y parenteralDocumento27 páginasManual sobre alimentación oral, enteral y parenteralMichael Jefri VillarAún no hay calificaciones
- Manual Vias de AlimentaciónnDocumento10 páginasManual Vias de AlimentaciónnPaolaAún no hay calificaciones
- Nutrición parenteral y enteralDocumento57 páginasNutrición parenteral y enteralJuLie SaLas100% (1)
- Nutricion ParenteralDocumento6 páginasNutricion ParenteralJulian Obando OrdoñezAún no hay calificaciones
- Tema 4. Soporte NutDocumento50 páginasTema 4. Soporte Nutarebris palma vegaAún no hay calificaciones
- Nutricion Enteral y ParenteralDocumento34 páginasNutricion Enteral y ParenteralYvonne Ccopacondori AlvarezAún no hay calificaciones
- Nutrición EnteralDocumento22 páginasNutrición Enteraleia2.danzamitbrendaggarciaAún no hay calificaciones
- Universidad San José EmilyDocumento9 páginasUniversidad San José Emilyemilyperez212004Aún no hay calificaciones
- Nutricion EnteralDocumento4 páginasNutricion EnteralZuleyka OlivarezAún no hay calificaciones
- Nutricion Enteral y ParenteralDocumento50 páginasNutricion Enteral y ParenteralMonserrat Soto100% (1)
- La Nutrición Enteral - Medicina IntegralDocumento15 páginasLa Nutrición Enteral - Medicina IntegralAlexander MatamorosAún no hay calificaciones
- Dietas HospitalariasDocumento7 páginasDietas HospitalariasMaria ParraAún no hay calificaciones
- Necesidad de AlimentacionDocumento47 páginasNecesidad de AlimentacionFrancisca Guerra Baeza100% (2)
- Nutrición enteral y parenteral: cuidados y ventajasDocumento20 páginasNutrición enteral y parenteral: cuidados y ventajasJanet GarcíaAún no hay calificaciones
- Alimentacion Del PacienteDocumento17 páginasAlimentacion Del PacienteBrayan BarajasAún no hay calificaciones
- Protocolos para La Prescripcion de La Alimentacion Enteral y ParenteralDocumento40 páginasProtocolos para La Prescripcion de La Alimentacion Enteral y ParenteralgraceAún no hay calificaciones
- CUIDADOS Nutrición EnteralDocumento8 páginasCUIDADOS Nutrición EnteraljucarogoAún no hay calificaciones
- Guia de Trabajo Autonoma N°2 Subgrupo. 4Documento14 páginasGuia de Trabajo Autonoma N°2 Subgrupo. 4Génesis Adriana Mora GilcesAún no hay calificaciones
- Tema - Nutrición Artificial Domiciliaria: ContenidoDocumento9 páginasTema - Nutrición Artificial Domiciliaria: ContenidoRonald Alexander Campoverde RiosAún no hay calificaciones
- Manejo de Dispositivos de Alimentacion Enteral.Documento26 páginasManejo de Dispositivos de Alimentacion Enteral.minerva vergaraAún no hay calificaciones
- 2 2ne PDFDocumento80 páginas2 2ne PDFFlakomex Ramírez TabaresAún no hay calificaciones
- Hillary Miranda Proyecto .DoxcDocumento16 páginasHillary Miranda Proyecto .DoxcGlenda ZamoraAún no hay calificaciones
- Nutricion Enteral. SRDocumento7 páginasNutricion Enteral. SRSusana RiveraAún no hay calificaciones
- Nutrición ENTERAL Y PARENTERAL PDFDocumento10 páginasNutrición ENTERAL Y PARENTERAL PDFLu JoseAún no hay calificaciones
- Cuidados de Enfermeria en La Alimentacion Personas Dependientes 1Documento17 páginasCuidados de Enfermeria en La Alimentacion Personas Dependientes 1carola182hotmail.esAún no hay calificaciones
- Fundamentos Equipo 2Documento22 páginasFundamentos Equipo 2qs6y9kntjvAún no hay calificaciones
- Nutrición enteral y parenteral: comparación de técnicas y cuidadosDocumento45 páginasNutrición enteral y parenteral: comparación de técnicas y cuidadosGabriela Castrillon ZerpaAún no hay calificaciones
- Tratamiento y Monitoreo de La Desnutrición HospitalariaDocumento15 páginasTratamiento y Monitoreo de La Desnutrición HospitalariaIlse RoviAún no hay calificaciones
- Nutricion EnteralDocumento50 páginasNutricion EnteralAlberto Anguita Barreda100% (7)
- Nutricion Enteral PDFDocumento18 páginasNutricion Enteral PDFChristopher CarranzaAún no hay calificaciones
- Nutrición Enteral y ParenteralDocumento6 páginasNutrición Enteral y ParenteralKassandra DoroteoAún no hay calificaciones
- Cuestionario-Alimentación Enteral (Fórmula Comercial y Artesanal) .Documento5 páginasCuestionario-Alimentación Enteral (Fórmula Comercial y Artesanal) .KASSANDRA YIANELLA QUISPE DIAZAún no hay calificaciones
- Dieta TerapéuticaDocumento17 páginasDieta TerapéuticaKaren Jhuliana Vargas CruzAún no hay calificaciones
- Trabajo de SUSY 16Documento11 páginasTrabajo de SUSY 16Alison Génesis Cusi MelgarejoAún no hay calificaciones
- Tarea 6.2 NewDocumento5 páginasTarea 6.2 NewJessica DiazAún no hay calificaciones
- Nutrición EnteralDocumento5 páginasNutrición Enteralmelisa miranda amadorAún no hay calificaciones
- Dieta EnteralDocumento18 páginasDieta EnteralPako Diaz100% (1)
- Tema 8 NUTRICIÓN ARTIFICIAL ENTERAL Y PARENTERALDocumento5 páginasTema 8 NUTRICIÓN ARTIFICIAL ENTERAL Y PARENTERALYodyAún no hay calificaciones
- Alimentación Enteral Y ParenteralDocumento4 páginasAlimentación Enteral Y ParenteralEsthelis SanabriaAún no hay calificaciones
- Alimentación enteral: Técnica de inserción de la sonda nasogástrica y nasointestinalDocumento22 páginasAlimentación enteral: Técnica de inserción de la sonda nasogástrica y nasointestinalMerly Can SalazarAún no hay calificaciones
- Propuesta de Anteproyecto de Norma Oficial Mexicana para La Práctica de La Nutrición Artificial en México Que Hace La Asociación Mexicana de Nutrición Clínica y Terapia Nutricional ADocumento3 páginasPropuesta de Anteproyecto de Norma Oficial Mexicana para La Práctica de La Nutrición Artificial en México Que Hace La Asociación Mexicana de Nutrición Clínica y Terapia Nutricional AJesus Efren Villa GarciaAún no hay calificaciones
- Alimentacion AsistidaDocumento7 páginasAlimentacion AsistidaSheila SanchezAún no hay calificaciones
- Nutricion-Enteral-Y-Parenteral ListoDocumento12 páginasNutricion-Enteral-Y-Parenteral ListoGeidy CarrilloAún no hay calificaciones
- Dietas HospitalariasDocumento22 páginasDietas HospitalariasLilian Vargas Rojas100% (1)
- Nutricion-EnteralDocumento7 páginasNutricion-EnteralMahaleth MaldonadoAún no hay calificaciones
- Ensayo Soporte EnteralDocumento5 páginasEnsayo Soporte EnteralFatima OrtegaAún no hay calificaciones
- Nutrición enteral: tipos de fórmulas y criterios de selecciónDocumento4 páginasNutrición enteral: tipos de fórmulas y criterios de selecciónreykarmaAún no hay calificaciones
- Cuidados de Enfermeria en Nutricion EnteralDocumento11 páginasCuidados de Enfermeria en Nutricion EnteralRosa María de la Cruz75% (4)
- Tarea Unidad XI. Nutrición Enteral y ParenteralDocumento10 páginasTarea Unidad XI. Nutrición Enteral y ParenteralceronsugelisAún no hay calificaciones
- Nutricion ParenteralDocumento11 páginasNutricion ParenteralJEAN ANDREWS PISCOYA PALOMINOAún no hay calificaciones
- SN DomiciliarioDocumento19 páginasSN DomiciliarioVeronica PiconeAún no hay calificaciones
- Alimentación EnteralDocumento23 páginasAlimentación EnteralDayana RosalesAún no hay calificaciones
- 1.1.12 Guia de Taller N5 Alimentacion Enteral y Sondaje DigestivoDocumento13 páginas1.1.12 Guia de Taller N5 Alimentacion Enteral y Sondaje DigestivoDaniAún no hay calificaciones
- Nutricion Enteral DomiciliariaDocumento5 páginasNutricion Enteral DomiciliariaNutricion abcAún no hay calificaciones
- Nutricion Enteral y ParentalDocumento2 páginasNutricion Enteral y ParentalLuis SolisAún no hay calificaciones
- Nutrición oncológica: Guía de alimentación para vivir mejorDe EverandNutrición oncológica: Guía de alimentación para vivir mejorAún no hay calificaciones
- Neurogastroenterología y motilidad gastrointestinal CMG 3De EverandNeurogastroenterología y motilidad gastrointestinal CMG 3Aún no hay calificaciones
- Avances en endoscopia terapéutica del aparato digestivo CMG 2De EverandAvances en endoscopia terapéutica del aparato digestivo CMG 2Aún no hay calificaciones
- Trasplante hepático. Una guía práctica CMG 7De EverandTrasplante hepático. Una guía práctica CMG 7Aún no hay calificaciones
- Microbiota y microbiomaterapia en gastroenterología CMG 5De EverandMicrobiota y microbiomaterapia en gastroenterología CMG 5Aún no hay calificaciones
- Caso Clinico OdontologíaDocumento19 páginasCaso Clinico OdontologíaValerie Zambrano EnríquezAún no hay calificaciones
- Proyecto Asma BronquialDocumento31 páginasProyecto Asma BronquialNelson RodriguezAún no hay calificaciones
- Historia Clinica Prolapso de Cordã"n UmbilicalDocumento24 páginasHistoria Clinica Prolapso de Cordã"n UmbilicalJR Moreira SornozaAún no hay calificaciones
- Módulo 1 - Parte 3Documento16 páginasMódulo 1 - Parte 3Salome HAún no hay calificaciones
- Terapéutica de Tshiamo Justice TekeDocumento7 páginasTerapéutica de Tshiamo Justice TekeTshiamo TekeAún no hay calificaciones
- Clase Tema 2 El Derecho MedicoDocumento2 páginasClase Tema 2 El Derecho MedicoCarlos PerezAún no hay calificaciones
- Carta Deberes Derechos FamisanarDocumento76 páginasCarta Deberes Derechos FamisanarMildreth Paola Pedraza TabaresAún no hay calificaciones
- Certificados 25-10 Parte IIDocumento3 páginasCertificados 25-10 Parte IIM shara prieto querevaluAún no hay calificaciones
- Ejemplo de ServicioDocumento6 páginasEjemplo de ServicioJose A JibajaAún no hay calificaciones
- Enfermeria - Iván Rioja BartraDocumento60 páginasEnfermeria - Iván Rioja BartraAlvaro FuentesAún no hay calificaciones
- Primer Parcial de Educación para La Salud-Ana Luisa Cárdenas LópezDocumento4 páginasPrimer Parcial de Educación para La Salud-Ana Luisa Cárdenas LópezAna luisa Cardenas LopezAún no hay calificaciones
- Certificado Aptitud Psicológica para Operación BaríatricaDocumento28 páginasCertificado Aptitud Psicológica para Operación BaríatricaGris CastellanoAún no hay calificaciones
- Casos Clínicos A DesarrollarDocumento6 páginasCasos Clínicos A DesarrollarConstanza PalmaAún no hay calificaciones
- Proyecto de Gestión de Cuidados - Programa MENTORcare® - Carlos Núñez Ortiz - CompressedDocumento28 páginasProyecto de Gestión de Cuidados - Programa MENTORcare® - Carlos Núñez Ortiz - CompressedCarlos NuñezAún no hay calificaciones
- CONCIENCIA - Consulta Evaluación Asesoría Inicial TLM 2021-1Documento3 páginasCONCIENCIA - Consulta Evaluación Asesoría Inicial TLM 2021-1BetsabetFernándezAún no hay calificaciones
- Areas y Lineas de Investigacion en EnfermeriaDocumento3 páginasAreas y Lineas de Investigacion en EnfermeriaMerly Perez Quintana100% (1)
- Código Orgánico PenitenciarioDocumento54 páginasCódigo Orgánico PenitenciarioANGEL LUIS LOPEZ NORIEGAAún no hay calificaciones
- NeurofarmacologíaDocumento137 páginasNeurofarmacologíaLissette DuenasAún no hay calificaciones
- 06caracterización Clínica de La Incontinencia Urinaria y Factores AsociadosDocumento10 páginas06caracterización Clínica de La Incontinencia Urinaria y Factores Asociadospeka_85Aún no hay calificaciones
- CertamenDocumento4 páginasCertamenDaniela MartinezAún no hay calificaciones
- Guia Jerusalem Apendicitis 2020Documento42 páginasGuia Jerusalem Apendicitis 2020Liseth Hincapie RomeroAún no hay calificaciones
- Campimetria BasesDocumento37 páginasCampimetria Baseseder510Aún no hay calificaciones
- 2meta de Tratamiento Santa Maria Maquixco 2021-3Documento16 páginas2meta de Tratamiento Santa Maria Maquixco 2021-3Paulina Rosas GleasonAún no hay calificaciones
- Fonoterapia y ParkinsonDocumento5 páginasFonoterapia y ParkinsonAnonymous Qr9nZRb100% (1)
- CUIDADO DE LA MUJER Y NEONATO - Actividad5 - Grupo4Documento17 páginasCUIDADO DE LA MUJER Y NEONATO - Actividad5 - Grupo4Lucia CuadrosAún no hay calificaciones
- Metodología del pase de visita de Enfermería en APSDocumento12 páginasMetodología del pase de visita de Enfermería en APSEsmeralda Del PilarAún no hay calificaciones
- Agenda de La Vpsops Coronavirus Covid-19Documento61 páginasAgenda de La Vpsops Coronavirus Covid-19LucyAún no hay calificaciones
- Historia de Los Hospitales en Colombia Nota ParcialDocumento8 páginasHistoria de Los Hospitales en Colombia Nota ParcialDarwin RangelAún no hay calificaciones
- Anexo 5W 1HDocumento15 páginasAnexo 5W 1HPYP SANFRANCISCOAún no hay calificaciones
- Proceso de Atención de EnfermeríaDocumento10 páginasProceso de Atención de EnfermeríaBeatriz ReyesAún no hay calificaciones