Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Educación Sanitaria y Fisioterapia de La Artrosis: Obesidad
Cargado por
Mariano RanalliTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Educación Sanitaria y Fisioterapia de La Artrosis: Obesidad
Cargado por
Mariano RanalliCopyright:
Formatos disponibles
Artrosis
La artrosis es una enfermedad reumática crónica que
lesiona el cartílago articular. Se produce
fundamentalmente en las manos, las rodillas, la cadera y la
columna cervical y lumbar. Provoca dolor y rigidez e
impide que se puedan realizar con normalidad algunos
movimientos tan cotidianos como cerrar la mano, subir
escaleras o caminar.
Factores de riesgo
Edad avanzada (se incrementa el riesgo a partir de los 50 años).
Sexo femenino.
Obesidad (sobre todo en artrosis localizada en articulaciones como las
rodillas y otras que soporten peso como la zona lumbar de la columna
vertebral).
Actividad deportiva y ciertas profesiones.
Menopausia.
Secuelas tras una cirugía y golpes repetidos sobre alguna articulación.
Antecedentes familiares: es posible la transmisión genética de la
predisposición a sufrir artrosis. Los genes que regulan el colágeno, una
proteína muy importante en la composición del cartílago, se transmiten
de padres a hijos; y si estos genes están alterados, dan lugar a un
colágeno poco funcional, lo que aumenta el riesgo de sufrir artrosis.
TRATAMIENTO NO FARMACOLOGICO
Educación sanitaria y fisioterapia de la Artrosis
La medida más eficaz en la artrosis es la prevención, es decir, intentar corregir
aquellos factores de riesgo modificables que pueden acelerar su proceso.
Evitar el sobrepeso. En el caso de padecer artrosis en articulaciones de carga
(rodilla, cadera, región lumbar...). En ocasiones, la pérdida de peso, por poco
que sea, es suficiente para mejorar de manera evidente el dolor asociado a la
artrosis.
No realizar movimientos repetitivos ni usar de manera excesiva las
articulaciones comprometidas. Un ejemplo podría ser evitar las escaleras
siempre que se pueda en los pacientes con artrosis de rodilla.
Correcta higiene postural. Por ejemplo adecuar la silla en el lugar de trabajo
para preservar la anatomía de la región lumbar o evitar estar mucho tiempo de
pie si hay artrosis en los miembros inferiores.
Ejercicio físico. Este debe individualizarse para cada paciente y se debe
realizar de manera regular. La natación es, por ejemplo, un buen deporte para
pacientes con artrosis lumbar, de cadera o de rodilla. Una buena terapia física
puede reducir el dolor y mejorar la rigidez articular.
TRATAMIENTO FARMACOLOGICO
Tratamiento farmacológico de la Artrosis
No existen medicamentos que curen la artrosis, pero se dispone de diversos
fármacos que son útiles para controlar el dolor y mejorar la funcionalidad de
los pacientes con artrosis:
Analgésicos. Son los medicamentos más utilizados para reducir el dolor y
mejorar la rigidez de la articulación. El analgésico más común es el
paracetamol.
Antiinflamatorios. Muchos de estos pacientes tienen dolor, a pesar del uso de
analgésicos, y pueden ser tratados con los llamados antinflamatorios no
esteroideos (AINE), como el diclofenaco, el naproxeno, el ibuprofeno, etc.,
especialmente cuando el dolor es más agudo. En los casos que no responden a
analgésicos comunes o a antiinflamatorios no esteroideos, pueden utilizarse
analgésicos más potentes como los opiáceos (por ejemplo, tramadol).
Condroprotectores. En los últimos años se han comercializado unos
fármacos llamados condroprotectores, que son sustancias constituyentes del
cartílago articular y que pueden disminuir el dolor de la artrosis. Sin embargo,
su eficacia no está aun ampliamente aceptada. Dentro de este grupo estarían la
glucosamina y el condroitin sulfato. Otros fármacos como la diacereína
tienen una eficacia similar.
Terapia interarticular o infiltraciones. Muchos pacientes pueden
beneficiarse de la administración dentro de la articulación de sustancias
antiinflamatorias. Es la terapia interarticular o infiltraciones. En la mayoría de
las ocasiones se infiltran glucocorticoides, derivados de la cortisona, y más
recientemente se está utilizando también el ácido hialurónico. Las
infiltraciones se pueden realizar en el caso en el que el dolor no ceda con las
medidas anteriores. Son especialmente útiles en aquellas articulaciones donde
los signos inflamatorios, especialmente el derrame articular, son más
evidentes. Siempre se deben tener en cuenta como medida puntual, y no
realizarlas de manera repetitiva, ya que en ocasiones el empleo de corticoides
puede ser contraproducente en dosis excesivas. Su uso ideal es en
articulaciones donde aún es posible revertir determinados procesos. En
cambio, en artrosis muy avanzadas, donde la cirugía es ya la única opción, su
eficacia disminuye de manera notable.
ARTRITIS
La artritis reumatoidea (AR) es una enfermedad que lleva a la inflamación de las
articulaciones y tejidos circundantes. Es una enfermedad prolongada. También puede
afectar otros órganos.
FACTORES DE RIESGO
Sexo. Las mujeres son más propensas que los
hombres a desarrollar artritis reumatoidea.
La edad. La artritis reumatoide se puede producir a
cualquier edad, pero más frecuentemente comienza a
mediana edad.
Antecedentes familiares. Si un familiar padece artritis
reumatoide, el riesgo de que padezcas la enfermedad
puede ser mayor.
Tabaquismo. Fumar cigarrillos aumenta el riesgo de
desarrollar artritis reumatoide, especialmente si
tienes una predisposición genética a desarrollar la
enfermedad. Fumar también aparece asociado a una
gravedad mayor de la enfermedad.
Exposición ambiental. Aunque se entiende mal,
algunas exposiciones, como a asbestos o sílice,
pueden aumentar el riesgo de desarrollar artritis
reumatoide. Los trabajadores de emergencia
expuestos al polvo del derrumbe del World Trade
Center están en mayor riesgo de padecer
enfermedades autoinmunintarias como artritis
reumatoide.
Obesidad. Las personas, especialmente las mujeres
de hasta 55 años, que tienen sobrepeso o son obesas
pareciera que presentan un mayor riesgo de desarrollo
de artritis reumatoide.
TRATAMIENTO FARMACOLOGICO
MEDICAMENTOS
Medicamentos antiinflamatorios: estos incluyen al ácido acetilsalicílico y antiinflamatorios
no esteroides (AINES) como el ibuprofeno Y naproxeno
Estos medicamentos funcionan muy bien para reducir la hinchazón e inflamación articular,
pero pueden tener efectos secundarios a largo plazo. Por esa razón, solo deben tomarse por
un corto tiempo y de ser posible en dosis bajas.
Ya que estos medicamentos no previenen el daño articular por sí solos, deben usarse junto
con medicamentos FARMA.
Fármacos antirreumáticos modificadores de la enfermedad (FARMA): estos a menudo son
los primeros fármacos que se prueban en personas con AR. Se recetan además del
reposo, los ejercicios de fortalecimiento y los fármacos antinflamatorios.
El metotrexato es el FARMA más comúnmente utilizado para la AR. La leflunomida y la
hidroxicloroquina también se pueden utilizar.
La sulfasalazina es un fármaco que a menudo se combina con metotrexato e
hidroxicloroquina (terapia triple).
Pueden pasar semanas o meses antes de ver algún beneficio de estos medicamentos.
Estos fármacos pueden tener efectos secundarios serios, así que se necesitará exámenes de
sangre regulares cuando los esté tomando.
Medicamentos antipalúdicos-- Este grupo de medicamentos incluye hidroxicloroquina . Casi
siempre se usan junto con metotrexato. Pueden pasar semanas o meses antes de ver algún
beneficio de estos medicamentos.
TRATAMIENTO NO FARMACOLOGICO
FISIOTERAPIA
Los ejercicios de rango o amplitud de movimiento y los programas indicados por un
fisioterapeuta pueden retardar la pérdida de la función articular y ayudar a mantener los
músculos fuertes.
Algunas veces, los terapeutas usarán máquinas especiales para aplicar calor profundo o
estimulación eléctrica para reducir el dolor y mejorar la movilidad articular.
Otras terapias que pueden ayudar a aliviar el dolor articular incluyen:
Técnicas de protección de la articulación
Tratamientos con calor y frío
Férulas o dispositivos ortopédicos para apoyar y alinear las articulaciones
Períodos frecuentes de descanso entre las actividades, así como de 8 a 10 horas de sueño
cada noche
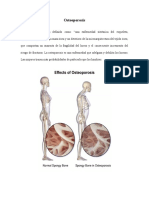
OSTEOPOROSIS
La osteoporosis hace que los huesos se debiliten y se vuelvan
quebradizos, en tal medida que una caída o incluso una leve
tensión, como agacharse o toser, pueden causar una fractura.
Las fracturas relacionadas con la osteoporosis ocurren con
mayor frecuencia en la cadera, la muñeca o la columna
vertebral.
El hueso es tejido vivo que se descompone y reemplaza
constantemente. La osteoporosis ocurre cuando la generación
de hueso nuevo es más lenta que la pérdida de hueso viejo.
Factores de riesgo
Algunos factores pueden aumentar la probabilidad de que
desarrolles osteoporosis, entre otros, tu edad, raza, estilo de
vida, así como tus afecciones y tratamientos médicos.
Riesgos inalterables
Algunos factores de riesgo de osteoporosis están fuera de tu
control, incluidos los siguientes:
Sexo. Las mujeres son mucho más propensas a desarrollar
osteoporosis que los hombres.
La edad. Cuanto mayor sea tu edad, mayor será el riesgo
de osteoporosis.
Raza. Tienes mayor riesgo de padecer osteoporosis si eres
blanco o de ascendencia asiática.
Antecedentes familiares. Tener un padre, madre o hermano
con osteoporosis te pone en mayor riesgo, especialmente
si tu madre o padre sufrieron fractura de cadera.
Tamaño del cuerpo. Los hombres y las mujeres que tienen
estructuras corporales pequeñas tienden a correr un riesgo
más alto debido a que podrían tener menos masa ósea para
utilizar a medida que envejecen.
Niveles hormonales
La artrosis es más común en personas que tienen demasiadas o
muy pocas hormonas en el cuerpo. Por ejemplo:
Hormonas sexuales. Los niveles bajos de hormonas
sexuales tienden a debilitar los huesos. La reducción
de los niveles de estrógeno en las mujeres
menopáusicas es uno de los mayores factores de
riesgo para la osteoporosis.
Los hombres tienen una reducción gradual en los
niveles de testosterona a medida que envejecen. Los
tratamientos contra el cáncer de próstata que reducen
los niveles de testosterona en los hombres y los
tratamientos contra el cáncer de mama que reducen
los niveles de estrógeno en las mujeres tienen
probabilidades de acelerar la pérdida ósea.
Problemas de tiroides. Los niveles altos de hormona
tiroidea pueden causar osteoporosis. Esto puede
producirse si tu tiroides es hiperactiva o si tomas
demasiada medicación de hormonas tiroideas para tratar
una tiroides poco activa.
Otras glándulas. La osteoporosis también se ha asociado
con la hiperactividad de las glándulas paratiroides y
suprarrenales.
Factores alimenticios
La osteoporosis es más probable que ocurra en personas que
tienen lo siguiente:
Bajo consumo de calcio. La falta de calcio de por vida
juega un papel en el desarrollo de la osteoporosis. Una
dieta baja en calcio contribuye a la disminución de la
densidad ósea, la pérdida ósea temprana y un mayor riesgo
de fracturas.
Trastornos de la alimentación. La restricción extrema de la
ingesta de alimentos y el bajo peso debilitan los huesos
tanto en hombres como en mujeres.
Cirugía gastrointestinal. La cirugía para reducir el tamaño
del estómago o para extirpar parte del intestino limita la
cantidad de superficie disponible para absorber nutrientes,
incluido el calcio. Estas cirugías incluyen aquellas para
ayudarte a perder peso y para otros trastornos
gastrointestinales.
Esteroides y otros medicamentos
El uso a largo plazo de medicamentos corticosteroides orales o
inyectados, como la prednisona y la cortisona, interfiere en el
proceso de reconstrucción ósea. La osteoporosis también se ha
asociado con medicamentos utilizados para combatir o prevenir
estas afecciones:
Convulsiones
Reflujo gástrico
Cáncer
Rechazo al trasplante
Afecciones médicas
El riesgo de osteoporosis es mayor en personas que tienen
ciertos problemas médicos, que incluyen los siguientes:
Celiaquía
Enfermedad inflamatoria intestinal
Enfermedad renal o hepática
Cáncer
Lupus
Mieloma múltiple
Artritis reumatoide
Opciones de estilo de vida
Algunos malos hábitos pueden aumentar tu riesgo de
osteoporosis. Por ejemplo:
Estilo de vida sedentario. Las personas que pasan mucho
tiempo sentadas tienen un mayor riesgo de presentar
osteoporosis que las personas más activas. Cualquier
ejercicio con pesas y actividades que promuevan el
equilibrio y la buena postura son beneficiosos para los
huesos, pero caminar, correr, saltar, bailar y levantar pesas
parecen ser particularmente beneficiosas.
Consumo excesivo de alcohol. El consumo regular de más
de dos bebidas alcohólicas al día aumenta el riesgo de
osteoporosis.
Consumo de tabaco. El papel exacto que desempeña el
tabaco en la osteoporosis no está claro, pero se ha
demostrado que el consumo de tabaco debilita los huesos.
Tratamiento
Las recomendaciones de tratamiento a menudo se basan en una
estimación del riesgo de fractura de un hueso en los próximos
10 años utilizando información como la prueba de densidad
ósea. Si tu riesgo no es alto, el tratamiento podría no incluir
medicamentos y podría centrarse en modificar los factores de
riesgo de pérdida ósea y caídas.
Biofosfonatos
Los bifosfonatos, en particular el alendronato y el risedronato, son fármacos que han
demostrado reducir las fracturas vertebrales y las del esqueleto periférico. Los bifosfonatos
reducen el recambio óseo disminuyendo el número de lugares de remodelado activo
donde tiene lugar la resorción excesiva. Los principales mecanismos de acción son:
Los bifosfonatos más antiguos y menos potentes, como el etidronato y el
clodronato, son captados por los osteoclastos y convertidos en análogos
tóxicos de ATP.
Los bifosfonatos más potentes actúan inhibiendo la farnesildifosfato sintasa,
una enzima de la vía de síntesis del colesterol a partir del mevalonato. Estos
bifosfonatos contienen nitrógeno y suprimen indirectamente el proceso de
geranil-geranilación de las proteínas, lo que a su vez inhibe la actividad
osteoclástica
Tanto para hombres como para mujeres con mayor riesgo de
fractura, los medicamentos para tratar la osteoporosis más
recetados son los bifosfonatos. Por ejemplo:
Alendronato (Binosto, Fosamax)
Risedronato (Actonel, Atelvia)
Ibandronato (Boniva)
Ácido zoledrónico (Reclast, Zometa)
Los efectos secundarios incluyen náuseas, dolor abdominal y
síntomas similares a la acidez estomacal. Es menos probable
que se presenten efectos secundarios si el medicamento se
toma según lo indicado.
Las formas intravenosas de los bifostonatos no causan malestar
estomacal, pero pueden provocar fiebre, dolores de cabeza y
dolores musculares por hasta tres días. Puede ser más fácil
programar una inyección trimestral o anual que recordar tomar
un comprimido semanal o mensual, aunque puede ser más
costoso.
Medicamentos con anticuerpos monoclonales
Comparado con los bifosfonatos, denosumab (Prolia, Xgeva)
produce resultados similares o mejores en cuanto a la densidad
ósea y reduce la posibilidad de todo tipo de fracturas. El
denosumab se administra en forma de inyección bajo la piel
cada seis meses
Si tomas denosumab, es posible que tengas que seguir
haciéndolo indefinidamente. Investigaciones recientes indican
que podría existir un alto riesgo de fracturas de la columna
vertebral después de suspender el medicamento.
Una complicación muy poco frecuente de los bifosfonatos y el
denosumab es una ruptura o grieta en la mitad del fémur.
Una segunda complicación poco frecuente es el retraso en la
cicatrización del hueso maxilar (osteonecrosis de la mandíbula).
Esto puede ocurrir después de un procedimiento dental invasivo
como la extracción de un diente.
Debes hacerte un examen dental antes de comenzar a tomar
estos medicamentos y debes seguir cuidando bien tus dientes y
visitar al dentista regularmente mientras los tomas. Asegúrate
de que tu dentista sepa que estás tomando estos
medicamentos.
Terapia de reemplazo hormonal
El estrógeno, especialmente cuando se inicia poco después de
la menopausia, puede ayudar a mantener la densidad ósea. Si
embargo, la terapia con estrógeno puede aumentar el riesgo de
coágulos sanguíneos, de cáncer de endometrio, de cáncer de
mama y probablemente, de enfermedades cardíacas. Por lo
tanto, el estrógeno se usa típicamente para la salud ósea en
mujeres jóvenes o en mujeres cuyos síntomas menopáusicos
también requieren tratamiento.
El raloxifeno (Evista) imita los efectos beneficiosos del
estrógeno sobre la densidad ósea en mujeres posmenopáusicas,
sin algunos de los riesgos asociados con el estrógeno. Tomar
este medicamento puede reducir el riesgo de algunos tipos de
cáncer de mama. Los sofocos son un efecto secundario
frecuente. El raloxifeno también puede aumentar el riesgo de
coágulos sanguíneos.
En los hombres, la osteoporosis podría estar relacionada con
una disminución gradual de los niveles de testosterona
relacionada con la edad. La terapia de reemplazo de
testosterona puede ayudar a mejorar los síntomas de baja
testosterona, pero los medicamentos para la osteoporosis han
sido mejor estudiados en hombres para tratar la osteoporosis y,
por lo tanto, se recomiendan solos o además de la testosterona.
Medicamentos para fortalecer los huesos
Si no toleras los tratamientos más comunes para la
osteoporosis —o si estos no tienen la eficacia necesaria—, tu
médico podría sugerirte que pruebes lo siguiente:
Teriparatida (Forteo). Este poderoso medicamento es
similar a la hormona paratiroidea y estimula el crecimiento
óseo. Se da en una inyección diaria bajo la piel. Después de
dos años de tratamiento con teriparatida, se da otro
medicamento para la osteoporosis para mantener el
crecimiento óseo.
La abaloparatida (Tymlos) es otro medicamento similar a la
hormona paratiroidea. Puedes tomarla solo dos años, tras
lo cual te darán otro medicamento para la osteoporosis.
Romosozumab (Evenity). Este es el medicamento que
fortalece los huesos más nuevo para el tratamiento de la
osteoporosis. Se administra como una inyección cada mes
en el consultorio del médico. Se limita a un año de
tratamiento, seguido de otros medicamentos para la
osteoporosis.
Los siguientes tipos de actividades suele recomendarse a personas con
osteoporosis:
Ejercicio de fortalecimiento muscular, en especial, para la parte superior
de la espalda
Actividades aeróbicas que implican soportar peso
Ejercicios de flexibilidad
Ejercicios de estabilidad y equilibrio
Debido a los diferentes grados de osteoporosis y al riesgo de fractura, es
posible que te recomienden no hacer ciertos ejercicios. Pregúntale al médico o
al fisioterapeuta si corres riesgo de tener problemas relacionados con la
osteoporosis y averigua qué ejercicios son adecuados para ti.
1. Fortalecimiento muscular
El fortalecimiento muscular incluye el uso de pesas libres, bandas de
resistencia o tu propio peso corporal para fortalecer todos los grupos
musculares principales, en especial, los músculos de la columna vertebral, ya
que son importantes para la postura.
2. Actividades aeróbicas que implican soportar peso
Las actividades aeróbicas que implican soportar peso incluyen ejercicios
aeróbicos de pie, con todo el peso sobre los huesos. Algunos ejemplos son
caminar, bailar, hacer ejercicios aeróbicos de bajo impacto, usar máquinas de
entrenamiento elíptico, subir escaleras y hacer tareas de jardinería.
Este tipo de ejercicios trabaja directamente sobre los huesos de las piernas,
caderas y la parte baja de la columna vertebral para retrasar la pérdida de
minerales. También brindan beneficios cardiovasculares que mejoran la salud
del corazón y del sistema circulatorio.
Es importante que las actividades aeróbicas, que son tan beneficiosas para la
salud general, no ocupen todo el programa de ejercicios. También es
importante trabajar la fuerza, la flexibilidad y el equilibrio.
Nadar y andar en bicicleta tienen muchos beneficios, pero no proporcionan la
carga de peso que los huesos necesitan soportar para retrasar la pérdida de
minerales. Sin embargo, si disfrutas de estas actividades, hazlas. Solo
asegúrate de agregar actividades que impliquen soportar peso como puedas.
3. Ejercicios de flexibilidad
Mover las articulaciones en toda su amplitud de movimiento te ayuda a
mantener el buen funcionamiento de los músculos. Los estiramientos se hacen
mejor después de calentar los músculos, por ejemplo, al final de la sesión de
ejercicio o después de un calentamiento de 10 minutos. Deben hacerse
despacio y suavemente, sin saltar.
4. Ejercicios de estabilidad y equilibrio
La prevención de caídas es particularmente importante para las personas con
osteoporosis. Los ejercicios de estabilidad y equilibrio ayudan a que los
músculos trabajen en conjunto de una forma que te mantiene más estable y
con menos probabilidades de caerte. Algunos ejercicios simples, como pararte
en una pierna o los ejercicios basados en el movimiento, como el taichí pueden
mejorar tu estabilidad y equilibrio.
5. Movimientos que se deben evitar
Si tienes osteoporosis, no hagas los siguientes tipos de ejercicios:
Ejercicios de alto impacto. Ciertas actividades, como saltar, correr o trotar,
pueden provocar fracturas en los huesos debilitados. Evita hacer movimientos
rápidos y bruscos en general. Elige ejercicios con movimientos lentos y
controlados. Si, por lo general, te mantienes fuerte y en un buen estado físico a
pesar de padecer osteoporosis, es posible que puedas hacer ejercicios de
mayor impacto que una persona débil.
Agacharte y doblarte. Los ejercicios que consisten en doblar y girar la cintura,
como tocarse los dedos de los pies o hacer sentadillas, pueden aumentar el
riesgo de sufrir fracturas por compresión en la columna vertebral si tienes
osteoporosis. Otras actividades que pueden requerir que te agaches o que
dobles con fuerza la cintura son el golf, el tenis, los bolos y algunas posturas de
yoga.
También podría gustarte
- Lo Que Nadie Te Cuenta Del Dolor De Espalda: Relación entre los dolores de espalda y la osteomielitis, osteoporosis, artritis reumatoide, espasmos y otros malesDe EverandLo Que Nadie Te Cuenta Del Dolor De Espalda: Relación entre los dolores de espalda y la osteomielitis, osteoporosis, artritis reumatoide, espasmos y otros malesCalificación: 5 de 5 estrellas5/5 (1)
- Emfermedades ArtDocumento31 páginasEmfermedades ArtLaura ChaconAún no hay calificaciones
- ArtritisDocumento10 páginasArtritisAndres Cordova HuamanAún no hay calificaciones
- OSTEOARTRITISDocumento18 páginasOSTEOARTRITISFranck D. Pineda Anco100% (1)
- A.A. #11 Trastornos OsteomuscularesDocumento11 páginasA.A. #11 Trastornos OsteomuscularesJimena Zavaleta PelaezAún no hay calificaciones
- Patologías de Los Huesos - Docx OjoDocumento8 páginasPatologías de Los Huesos - Docx OjonicolasAún no hay calificaciones
- ArtrosisDocumento42 páginasArtrosisnelmaryAún no hay calificaciones
- Art RitisDocumento3 páginasArt Ritismaria jose serticaAún no hay calificaciones
- Artritis ReumatoideaDocumento7 páginasArtritis ReumatoideaElmer Bullon RodriguezAún no hay calificaciones
- Art RosisDocumento7 páginasArt RosisLuzmila Guillinta HernándezAún no hay calificaciones
- LA ARTROSIS FinalDocumento13 páginasLA ARTROSIS FinalisraelAún no hay calificaciones
- Osteomusculares - ClimatrioDocumento14 páginasOsteomusculares - ClimatriosarithaAún no hay calificaciones
- OsteomuscularDocumento8 páginasOsteomuscularMariaAún no hay calificaciones
- Tratamiento y Prevencion de Enfermedades OsteoarticularesDocumento4 páginasTratamiento y Prevencion de Enfermedades OsteoarticularesLuis Carlos Caldezo TorrezAún no hay calificaciones
- Simeologia Osteoarticula1Documento16 páginasSimeologia Osteoarticula1Angela gabriela Cometivos lescanAún no hay calificaciones
- Enfermedades Del Sistema ÓseoDocumento16 páginasEnfermedades Del Sistema Óseohernandezjulieth544Aún no hay calificaciones
- Ensayo Artritis ReumatoideDocumento6 páginasEnsayo Artritis ReumatoideRoger CastroAún no hay calificaciones
- Exposicion Osteoporosis-FinalDocumento17 páginasExposicion Osteoporosis-FinalCarolina Ome SanchezAún no hay calificaciones
- Artritis PDFDocumento47 páginasArtritis PDFRominaAún no hay calificaciones
- Artrosis TrabajoDocumento11 páginasArtrosis TrabajoCarmen MaitinAún no hay calificaciones
- Trastorno OseosDocumento36 páginasTrastorno OseosSelene criollotihuayAún no hay calificaciones
- XDDocumento5 páginasXDMabel NoriegaAún no hay calificaciones
- Art RitisDocumento13 páginasArt RitisAngel Gabriel Fuentes GuerraAún no hay calificaciones
- Patologías Más Frecuentes en Adultos Mayores PDFDocumento13 páginasPatologías Más Frecuentes en Adultos Mayores PDFliany0% (1)
- OsteomielitisDocumento19 páginasOsteomielitisCARMEN GONZALEZAún no hay calificaciones
- Treball AnatomíaDocumento8 páginasTreball AnatomíamarcAún no hay calificaciones
- ARTRITISDocumento5 páginasARTRITISJeff VelasquezAún no hay calificaciones
- Osteoporosis Bupa GuatemalaDocumento7 páginasOsteoporosis Bupa GuatemalaInternet S&SAún no hay calificaciones
- Monografia de La ArtrosisDocumento28 páginasMonografia de La ArtrosisAndres Villegas QuispeAún no hay calificaciones
- Triptico de BiologiaDocumento2 páginasTriptico de Biologiamar091824Aún no hay calificaciones
- Taller y Equipos - PatologiasDocumento29 páginasTaller y Equipos - PatologiasAdrianita Elizabeth JuradoAún no hay calificaciones
- Artritis ReumatoideDocumento2 páginasArtritis ReumatoideMilenaAún no hay calificaciones
- ARTROSISDocumento17 páginasARTROSISSUSANA RUTH CHANCAYAURI MAMANIAún no hay calificaciones
- Tesina MasoterapiaDocumento51 páginasTesina MasoterapiaSergio Muñoz MaldonadoAún no hay calificaciones
- Enfermedades de Cartilagos y HuesosDocumento25 páginasEnfermedades de Cartilagos y HuesosFrancisco ArdonAún no hay calificaciones
- OsteoporosisDocumento19 páginasOsteoporosisgineza gonzalezAún no hay calificaciones
- ARTROSISDocumento4 páginasARTROSISLeodan Riojas HuamánAún no hay calificaciones
- Art RosisDocumento9 páginasArt RosisJose RobertoAún no hay calificaciones
- Osteoporosis: Cuadro ClínicoDocumento18 páginasOsteoporosis: Cuadro ClínicoRuth HuamanAún no hay calificaciones
- Artropatía DegenerativaDocumento5 páginasArtropatía DegenerativaDiana ZuleimaAún no hay calificaciones
- Manual de PatologiasDocumento122 páginasManual de PatologiasCitlalli PonceAún no hay calificaciones
- Caso Clinico ArtritisDocumento14 páginasCaso Clinico ArtritisAndres ContrerasAún no hay calificaciones
- ArtrosisDocumento2 páginasArtrosisAlberto Barrantes BoulangerAún no hay calificaciones
- 2 - Romina Cari - ArtrosisDocumento19 páginas2 - Romina Cari - ArtrosisCarola Ibeth Amaporiba Justiniano0% (1)
- ArtrosisDocumento4 páginasArtrosisInversiones HKE 2013 c.a.Aún no hay calificaciones
- La ArtrosisDocumento7 páginasLa ArtrosisLisseth Elvira Miranda CavaAún no hay calificaciones
- HELIOTERAPIADocumento8 páginasHELIOTERAPIApatricia basalduaAún no hay calificaciones
- Enfermedades Del Miembro InferiorDocumento23 páginasEnfermedades Del Miembro InferiorJheny Persona OchoaAún no hay calificaciones
- Reumatism 1Documento10 páginasReumatism 1Alison UscamaytaAún no hay calificaciones
- Enfermedad Ósea de PagetDocumento110 páginasEnfermedad Ósea de PagetAnita Cutipa Pari100% (1)
- OsteoartritisDocumento7 páginasOsteoartritisJosé David AllendeAún no hay calificaciones
- TEMA XVI Temas EspecialesDocumento79 páginasTEMA XVI Temas EspecialesJose Ricardo Martinez FernandezAún no hay calificaciones
- Enfermedades Del Sistema OsteomuscularDocumento6 páginasEnfermedades Del Sistema OsteomuscularEric VillalobosAún no hay calificaciones
- La ArtritisDocumento5 páginasLa ArtritisRous Mardeli BolañosAún no hay calificaciones
- ENfermedades Degenerativas Oseas y ArticularesDocumento7 páginasENfermedades Degenerativas Oseas y ArticularesLuis Seclen FalenAún no hay calificaciones
- OSTEOPOROSISDocumento12 páginasOSTEOPOROSISdina luz montejp riconAún no hay calificaciones
- ESPONDILITISDocumento13 páginasESPONDILITIS74920075-fstAún no hay calificaciones
- Artrosis en El Adulto MayorDocumento8 páginasArtrosis en El Adulto MayorAriana Alvarez ArmasAún no hay calificaciones
- Protocolo de Atencion de ArtrosisDocumento4 páginasProtocolo de Atencion de ArtrosisJesus SuarezAún no hay calificaciones
- Patologias Mas FrecuentesDocumento74 páginasPatologias Mas Frecuentesmaria julietaAún no hay calificaciones
- Parcial de NeuroDocumento2 páginasParcial de NeuroMariano RanalliAún no hay calificaciones
- Rol de KinesiólogoDocumento2 páginasRol de KinesiólogoMariano RanalliAún no hay calificaciones
- Parcial 1 NeuroDocumento1 páginaParcial 1 NeuroMariano RanalliAún no hay calificaciones
- Salud MentalDocumento25 páginasSalud MentalMariano RanalliAún no hay calificaciones
- Clase 5 FarmacoDocumento3 páginasClase 5 FarmacoMariano RanalliAún no hay calificaciones
- Amaya Neromuscular en UCIDocumento11 páginasAmaya Neromuscular en UCIElenaAún no hay calificaciones
- Polineuropatía y Miopatía Del Paciente Crítico: ¿En Qué Hemos Avanzado?Documento5 páginasPolineuropatía y Miopatía Del Paciente Crítico: ¿En Qué Hemos Avanzado?yaffna arroyoAún no hay calificaciones
- Guia 1Documento5 páginasGuia 1Mariano RanalliAún no hay calificaciones
- Monografia Artrosis Sanz - GilardiDocumento25 páginasMonografia Artrosis Sanz - GilardiMariano RanalliAún no hay calificaciones
- TP 2 Lesiones Por Esfuerzo RepetitivoDocumento8 páginasTP 2 Lesiones Por Esfuerzo RepetitivoMariano RanalliAún no hay calificaciones
- Secuela de La ArtrosisDocumento2 páginasSecuela de La ArtrosisMariano RanalliAún no hay calificaciones
- Preguntas 51 A 60Documento3 páginasPreguntas 51 A 60Mariano RanalliAún no hay calificaciones
- Ods M3Documento44 páginasOds M3Jose NarvaezAún no hay calificaciones
- Caso Clínico 3 VihDocumento2 páginasCaso Clínico 3 Vihleonardy quiroz50% (2)
- "La Atención Primaria de La Salud (APS) en Tiempos de CoronavirusDocumento5 páginas"La Atención Primaria de La Salud (APS) en Tiempos de CoronavirusMaria XimenaAún no hay calificaciones
- Díptico MetanfetaminaDocumento7 páginasDíptico MetanfetaminaHaideAún no hay calificaciones
- Historia Clínica (Revisada, Corregida y Enriquecida)Documento23 páginasHistoria Clínica (Revisada, Corregida y Enriquecida)Maria Eugenia Paredes MarroquínAún no hay calificaciones
- NullDocumento20 páginasNullcelia1982Aún no hay calificaciones
- Discapacidad en La Adultez Presentacion CompletaDocumento48 páginasDiscapacidad en La Adultez Presentacion CompletaMauraAún no hay calificaciones
- Alcanzando Los Beneficios Del PerdonDocumento11 páginasAlcanzando Los Beneficios Del PerdonEsteban Lauking100% (1)
- Informe GF Folletos de MedicamentosDocumento123 páginasInforme GF Folletos de MedicamentosMarcela CarrascoAún no hay calificaciones
- Diagnostico Mediante Proteína C ReactivaDocumento3 páginasDiagnostico Mediante Proteína C ReactivaOmariniYepezAún no hay calificaciones
- Primer Entregable Facilitar11Documento36 páginasPrimer Entregable Facilitar11Karen EstefannyAún no hay calificaciones
- Onsorcio Belaunde: Plan de Vigilancia, Prevencion Y Control de Covid-19 en La Ejecución de Obras de ConstrucciónDocumento16 páginasOnsorcio Belaunde: Plan de Vigilancia, Prevencion Y Control de Covid-19 en La Ejecución de Obras de ConstrucciónsindyAún no hay calificaciones
- HDSM 1133 Bentonita Sodica Natural 01.10.2012Documento3 páginasHDSM 1133 Bentonita Sodica Natural 01.10.2012sussiAún no hay calificaciones
- ATARAXDocumento3 páginasATARAXDianna ValentinAún no hay calificaciones
- Monografia Control Prenatal - RamirezDocumento27 páginasMonografia Control Prenatal - RamirezJorge Luis Ramirez Iman100% (1)
- Triptico PanicoDocumento3 páginasTriptico Panicothekillkill100% (1)
- Art. Qué Es El Refuerzo Intermitente y Cómo Interviene en El AbusoDocumento3 páginasArt. Qué Es El Refuerzo Intermitente y Cómo Interviene en El AbusodianaAún no hay calificaciones
- Adjudicación de Destinos A Maestros Interinos. Listado Por PuntuaciónDocumento504 páginasAdjudicación de Destinos A Maestros Interinos. Listado Por PuntuaciónFETE-UGT ExtremaduraAún no hay calificaciones
- Arce VCDocumento92 páginasArce VCArturo C. SiuceAún no hay calificaciones
- Generalidades PAI - NormatividadDocumento36 páginasGeneralidades PAI - Normatividadana leonor siado anguloAún no hay calificaciones
- Sindrome de Aspiracion MeconialDocumento25 páginasSindrome de Aspiracion MeconialJavier JaramilloAún no hay calificaciones
- Proyecto Completo Elaboración de Proteína y Fuente de Carbohidratos Natural en Polvo A Base de Garbanzo, Avena y CebadaDocumento43 páginasProyecto Completo Elaboración de Proteína y Fuente de Carbohidratos Natural en Polvo A Base de Garbanzo, Avena y CebadaErnestina Del Carmen Mendez SandovalAún no hay calificaciones
- Los Determinantes Del Estado de Salud Según LalondeDocumento4 páginasLos Determinantes Del Estado de Salud Según LalondeMARGARITA BRITOAún no hay calificaciones
- Autoevaluación para Jóvenes CristianosDocumento6 páginasAutoevaluación para Jóvenes CristianosEdwin RuizAún no hay calificaciones
- ER Comercial y Monitor - Marzo 2021Documento68 páginasER Comercial y Monitor - Marzo 2021Jesús Rodríguez RodríguezAún no hay calificaciones
- Guia Pediatrica Covid19 PDFDocumento23 páginasGuia Pediatrica Covid19 PDFKarly VeraAún no hay calificaciones
- Adecuaciones Protocolos para PieDocumento2 páginasAdecuaciones Protocolos para PieMONICA ALVARADOAún no hay calificaciones
- MalariaDocumento45 páginasMalariaGal_tea03Aún no hay calificaciones
- Esquema - Problemas MentalesDocumento5 páginasEsquema - Problemas Mentalesxiomaira edith palacios velasquezAún no hay calificaciones
- Informe Conciliacion TV FV SN MarzoDocumento19 páginasInforme Conciliacion TV FV SN MarzoJohn LópezAún no hay calificaciones