Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Inflamación Aguda
Cargado por
Nathaly Baldioseda0 calificaciones0% encontró este documento útil (0 votos)
14 vistas4 páginasLa inflamación aguda tiene tres componentes principales: 1) dilatación de los vasos sanguíneos pequeños que aumenta el flujo sanguíneo, 2) aumento de la permeabilidad vascular que permite la salida de proteínas y leucocitos al tejido, y 3) migración y acumulación de leucocitos en la zona dañada para eliminar el agente causal mediante fagocitosis y destrucción.
Descripción original:
Resumen sobre inflamación aguda
Título original
Inflamación aguda
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoLa inflamación aguda tiene tres componentes principales: 1) dilatación de los vasos sanguíneos pequeños que aumenta el flujo sanguíneo, 2) aumento de la permeabilidad vascular que permite la salida de proteínas y leucocitos al tejido, y 3) migración y acumulación de leucocitos en la zona dañada para eliminar el agente causal mediante fagocitosis y destrucción.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
14 vistas4 páginasInflamación Aguda
Cargado por
Nathaly BaldiosedaLa inflamación aguda tiene tres componentes principales: 1) dilatación de los vasos sanguíneos pequeños que aumenta el flujo sanguíneo, 2) aumento de la permeabilidad vascular que permite la salida de proteínas y leucocitos al tejido, y 3) migración y acumulación de leucocitos en la zona dañada para eliminar el agente causal mediante fagocitosis y destrucción.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 4
Inflamación aguda.
La inflamación es una respuesta de los tejidos vascularizados que transportan leucocitos y
moléculas de defensa del huésped de la circulación a los sitios de infección y lesión celular para
eliminar los agentes agresores. Se trata de una respuesta protectora, esencial para la
supervivencia. Sirve para librar al huésped de la causa inicial de la lesión celular (p. ej., microbios,
toxinas) y de sus consecuencias (p. ej., células y tejidos necróticos).
El proceso inflamatorio libera células y proteínas circulantes a los tejidos y activa las células
reclutadas y residentes, así como las moléculas solubles, que a continuación actúan para
deshacerse de las sustancias nocivas o no deseadas. Sin inflamación, las infecciones quedarían
sin control, las heridas nunca cicatrizarían y los tejidos lesionados podrían sufrir heridas
supurativas permanentes. El sufijo -itis denota inflamación de un órgano, como en la apendicitis,
la conjuntivitis o la meningitis.
La reacción inflamatoria típica se desarrolla a través de una serie de pasos secuenciales:
Reconocimiento del agente nocivo que es el estímulo inicial de la inflamación. Las células
implicadas en la inflamación (células centinela residentes en los tejidos, fagocitos y otras) están
equipadas con receptores que reconocen productos microbianos y sustancias liberadas por las
células dañadas.
Reclutamiento de leucocitos y proteínas plasmáticas en los tejidos. Cuando los microbios
patógenos invaden los tejidos, o cuando las células de dichos tejidos mueren, los leucocitos
(primero principalmente neutrófilos y luego monocitos y linfocitos) y las proteínas plasmáticas son
rápidamente conducidos desde la circulación al sitio extravascular en el que se localiza el agente
agresor.
La eliminación del estímulo para la inflamación depende principalmente de las células
fagocíticas, que ingieren y destruyen microbios y células muertas.
La regulación de la respuesta es importante para la terminación de la reacción cuando ha
cumplido su propósito.
La reparación consiste en una serie de procesos que curan el tejido dañado. En este proceso, el
tejido lesionado es reemplazado gracias a la regeneración de las células supervivientes y el
relleno de los defectos residuales con tejido conjuntivo (cicatrización).
Propiedades fundamentales.
Componentes de la respuesta inflamatoria. Los principales participantes en la reacción
inflamatoria en los tejidos son los vasos sanguíneos y los leucocitos.
Consecuencias nocivas de la inflamación. Las reacciones inflamatorias de protección frente a
las infecciones van a menudo acompañadas de daño de tejidos locales y se asocian a signos y
síntomas (p. ej., dolor y deterioro funcional). No obstante, es característico que estas reacciones
nocivas sean de resolución espontánea y remitan a medida que la inflamación se reduce,
causando afectación leve o no permanente. En cambio, hay muchas enfermedades en las que la
reacción inflamatoria no se orienta de forma adecuada (p. ej., contra los tejidos propios en las
enfermedades autoinmunitarias), se genera contra sustancias que habitualmente no son
perjudiciales (p. ej., en las alergias) o no es bien controlada. En estos casos, la reacción
inflamatoria, normalmente protectora, se convierte en causa de enfermedad, y la afectación que
origina es el rasgo dominante.
Inflamación local y sistémica.
Mediadores de la
inflamación. Las reacciones
vasculares y celulares a la
inflamación son
desencadenadas por
factores solubles, producidos
por diversas células o
derivados de proteínas
plasmáticas, y son
generadas o activadas en
respuesta al estímulo
inflamatorio. Los microbios,
las células necróticas (con
independencia de la causa de la muerte celular) y también la hipoxia pueden inducir elaboración
de mediadores inflamatorios, que inducen la inflamación. Estos mediadores inician y amplifican la
respuesta inflamatoria y determinan sus pautas, gravedad, y manifestaciones clínicas y
patológicas.
Inflamación aguda y crónica. Originalmente, la diferencia entre inflamación aguda y crónica se
basaba en la duración de la reacción, aunque ahora se sabe que se diferencian en varios
aspectos (tabla 3.2).
Causas de la inflamación.
Las reacciones inflamatorias son desencadenadas por diversos estímulos:
Infecciones (bacterianas, víricas, fúngicas, parasitarias) y toxinas microbianas son las causas
más frecuentes y médicamente más importantes de la inflamación.
La necrosis tisular induce inflamación con independencia de la causa de la muerte celular.
Los cuerpos extraños (astillas, suciedad, suturas) causan inflamación, por sí mismos o por
producir una lesión tisular traumática o transportar microorganismos. Incluso las sustancias
endógenas pueden ser nocivas si se depositan en los tejidos. Entre ellas se cuentan cristales de
urato (gota), cristales de colesterol (ateroesclerosis) y lípidos (síndrome metabólico asociado a
obesidad).
En las reacciones inmunitarias (también llamadas de hipersensibilidad), el sistema inmunitario,
normalmente protector, daña los propios tejidos de la persona afectada.
Reconocimiento de microbios y células dañadas: Células epiteliales, macrófagos y células
dendríticas tisulares, leucocitos y otros tipos celulares expresan receptores que detectan la
presencia de microbios y sustancias liberadas por las células dañadas. Las proteínas circulantes
reconocen a los microbios que han penetrado en la sangre.
Inflamación aguda.
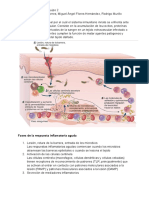
La inflamación aguda tiene tres componentes principales: 1) dilatación de pequeños vasos,
que da lugar a un aumento del flujo sanguíneo; 2) aumento de la permeabilidad de la
microvasculatura, que permite que las proteínas plasmáticas y los leucocitos abandonen
la circulación, y 3) migración de los leucocitos desde la microcirculación, acumulación en
el foco de la lesión, y activación de los leucocitos para eliminar el agente causal.
Reacciones de los vasos sanguíneos en la inflamación aguda.
Las reacciones vasculares de la inflamación aguda consisten en cambios en el flujo de sangre y
en la permeabilidad de los vasos diseñados para optimizar el movimiento de las proteínas
plasmáticas y de los leucocitos, tanto para abandonar el torrente circulatorio como para dirigirse a
la localización de la infección o lesión. La extravasación de líquido, proteínas y células
sanguíneas del sistema vascular al tejido intersticial o las cavidades corporales se conoce como
exudación.
Un exudado es un líquido extravascular que presenta una concentración elevada de proteínas y
contiene abundantes restos celulares. Su presencia implica la existencia de un proceso
inflamatorio que ha aumentado la permeabilidad de los vasos sanguíneos pequeños.
Un trasudado es un líquido con un bajo contenido de proteínas (la mayoría de ellas albúmina),
material celular escaso o nulo y baja densidad. Esencialmente consta de un ultrafiltrado del
plasma, producido como consecuencia de un desequilibrio osmótico o hidrostático a través de las
paredes vasculares, sin aumento de la permeabilidad de los vasos.
El edema denota la presencia de un exceso de líquido en el espacio intersticial o en cavidades
serosas; puede ser un exudado o un trasudado.
El pus es un exudado inflamatorio purulento, rico en leucocitos (sobre todo neutrófilos) y en
restos de células muertas y, muchas veces, microbios.
La vasodilatación es inducida por mediadores químicos como la histamina y causa eritema y
aumento del flujo sanguíneo. La permeabilidad vascular aumentada es provocada por
histamina, cininas y otros mediadores que producen separaciones entre las células endoteliales y
por lesión endotelial directa o inducida por leucocitos. El aumento de la permeabilidad vascular
permite que las proteínas plasmáticas y los leucocitos, mediadores de la defensa del huésped,
accedan a lugares de infección o lesión tisular. La extravasación de líquido de los vasos
produce edema. Los vasos y ganglios linfáticos también se ven afectados por la inflamación, y a
menudo aparecen enrojecidos e hinchados.
Reclutación de leucocitos para los sitios de inflamación.
Los leucocitos son captados de la sangre para pasar al tejido extravascular, donde se localizan
los patógenos infecciosos o las áreas dañadas, migran al sitio de infección o lesión tisular, y son
activados para desarrollar sus funciones. El reclutamiento de leucocitos es un proceso de
múltiples fases, consistente en fijación y rodamiento sobre el endotelio (mediados por selectinas),
adherencia firme al endotelio (mediada por integrinas) y migración por los espacios
interendoteliales. Los neutrófilos predominan en el infiltrado inflamatorio inicial y, posteriormente,
son reemplazados por monocitos y macrófagos.
Fagocitosis.
La fagocitosis evoluciona a través de pasos secuenciales:
Reconocimiento y fijación de la partícula que va a ser ingerida por el leucocito.
Atrapamiento, con formación posterior de una vacuola fagocítica o fagosoma.
Destrucción del microbio y degradación del material ingerido.
Los leucocitos pueden eliminar microbios y células muertas por fagocitosis, seguida de su
destrucción en los fagolisosomas. La destrucción es inducida por radicales libres (ERO, NO)
generados en leucocitos activados y enzimas lisosómicas. Los neutrófilos pueden expulsar su
contenido nuclear para formar redes extracelulares que atrapan y destruyen los microbios. Las
enzimas y las ERO pueden ser liberadas al medio extracelular. Los mecanismos que actúan para
eliminar microbios y células muertas (función fisiológica de la inflamación) también dañan los
tejidos normales (consecuencia patológica de la inflamación). Los mediadores antiinflamatorios
ponen fin a la reacción de inflamación aguda cuando ya no es necesaria.
Los mediadores inflamatorios son sustancias que inician y regulan las reacciones inflamatorias.
Patrones morfológicos de la inflamación
aguda.
Los rasgos morfológicos característicos de
las reacciones de inflamación aguda son la
dilatación de pequeños vasos sanguíneos y
la acumulación de leucocitos y líquidos en el
tejido extravascular.
Inflamación serosa: La inflamación serosa
se caracteriza por exudación de líquido con
bajo contenido de células en los espacios
creados por la lesión celular o en las
cavidades corporales revestidas por el
peritoneo, la pleura o el pericardio.
Habitualmente, en la inflamación serosa, el
líquido no contiene microbios o grandes
cantidades de leucocitos.
Inflamación fibrinosa: Al ser mayor el aumento de la permeabilidad vascular, las moléculas
grandes, como el fibrinógeno, salen del torrente circulatorio, formándose fibrina, que se deposita
en el espacio extracelular. Cuando la extravasación vascular es importante o cuando hay un
estímulo procoagulante (p. ej., por células cancerosas), se desarrolla un exudado fibrinoso. Dicho
exudado es característico de la inflamación en el revestimiento de cavidades corporales como
meninges, pericardio y pleura.
La inflamación purulenta: se caracteriza por la producción de pus, un exudado formado por
neutrófilos, residuos licuados de células necróticas y líquido de edema. La causa más frecuente
de esta inflamación (también llamada supurativa) es la infección por bacterias que causan
necrosis tisular por licuefacción, como los estafilococos, designados como bacterias piógenas
(productoras de pus). Un ejemplo común de inflamación supurativa aguda es la apendicitis aguda.
Los abscesos son acumulaciones localizadas de pus, causadas por supuración alojada en un
tejido, órgano o espacio delimitado. Se producen por diseminación de bacterias piógenas en un
tejido.
Una úlcera es un defecto o excavación local en la superficie de un órgano o tejido, inducido por
esfacelación (desprendimiento) de tejido necrótico inflamado. La ulceración solo se produce
cuando la necrosis tisular y la consiguiente inflamación están presentes en una superficie o cerca
de ella.
Evolución de la inflamación aguda.
Resolución completa: En condiciones ideales, una vez que se ha conseguido eliminar el agente
causal, todas las reacciones inflamatorias deberían concluir con el restablecimiento del estado
normal en la localización de la inflamación aguda.
Curación por reposición de tejido conjuntivo (cicatrización, o fibrosis): Esta evolución se
observa tras una destrucción sustancial de tejido, cuando la lesión inflamatoria afecta a tejidos
que no son capaces de regenerarse o cuando hay abundante exudación de fibrina en tejidos o
cavidades serosas (pleura, peritoneo), que no es posible eliminar adecuadamente.
Progresión de la respuesta a inflamación crónica.
También podría gustarte
- Resumen Inflamacion Patologia RobbinsDocumento8 páginasResumen Inflamacion Patologia RobbinsDennisse Pinto100% (4)
- Capitulo 2 - RobbinsDocumento18 páginasCapitulo 2 - RobbinsYanina Pdv90% (10)
- Resumen Inflamacion RobbinsDocumento8 páginasResumen Inflamacion RobbinsAbraham Díaz100% (2)
- Comprobación de Lectura El Alquimista Ya ResueltaDocumento3 páginasComprobación de Lectura El Alquimista Ya ResueltaAngel PérezAún no hay calificaciones
- VictorDocumento11 páginasVictorVictorFuentesFernandezAún no hay calificaciones
- Taller - Difusión en SólidosDocumento2 páginasTaller - Difusión en Sólidosrastapi0% (2)
- Capitulo 3 Robbins Inflamacion AgudaDocumento15 páginasCapitulo 3 Robbins Inflamacion AgudanadiaAún no hay calificaciones
- Inflamacioìn y Reparacioìn (Patologica)Documento13 páginasInflamacioìn y Reparacioìn (Patologica)Annery PaulinoAún no hay calificaciones
- Resumen 6 Morfopato 1Documento9 páginasResumen 6 Morfopato 1José ManuelAún no hay calificaciones
- INFLAMACIÓN - CirugiaDocumento7 páginasINFLAMACIÓN - CirugiaSadi danielaAún no hay calificaciones
- Resumen Inflamacion Patologia RobbinsDocumento8 páginasResumen Inflamacion Patologia RobbinsNicolas MuñozAún no hay calificaciones
- Patologia Inflamacion Aguda y CronicaDocumento31 páginasPatologia Inflamacion Aguda y CronicanadiaAún no hay calificaciones
- Resumen Inflamacion Patologia RobbinsDocumento7 páginasResumen Inflamacion Patologia RobbinsLorena Vera UbillúsAún no hay calificaciones
- Inflamacion y Reparacion - Patologia - RobbinsDocumento14 páginasInflamacion y Reparacion - Patologia - Robbinslidia chambi zelaAún no hay calificaciones
- Inflamación Aguda y CrónicaDocumento6 páginasInflamación Aguda y CrónicaFernando Villavicencio100% (1)
- Inflamación y Reparación PatologíaDocumento19 páginasInflamación y Reparación PatologíaLuliAún no hay calificaciones
- Inflamación y Reparación TisularDocumento24 páginasInflamación y Reparación TisularCarolina Martinez Montano100% (1)
- InflamaciónDocumento146 páginasInflamaciónDane RuedaAún no hay calificaciones
- InflamaciónppDocumento36 páginasInflamaciónppKaren zepedaAún no hay calificaciones
- Mecanismo de Respuesta Inmune Del HuéspedDocumento7 páginasMecanismo de Respuesta Inmune Del Huésped99twtqjsxyAún no hay calificaciones
- Inflamación Aguda y CrónicaDocumento44 páginasInflamación Aguda y CrónicaVioleta ChitayAún no hay calificaciones
- Reparación Tisular y CicatrizaciónDocumento22 páginasReparación Tisular y CicatrizaciónAlexander OcandoAún no hay calificaciones
- Inflamación y ReparaciónDocumento8 páginasInflamación y ReparaciónKerenAún no hay calificaciones
- Células y Moléculas Que Intervienen en La InflamacioónDocumento5 páginasCélulas y Moléculas Que Intervienen en La InflamacioónDenisse Morante RuizAún no hay calificaciones
- CAPITULO 2 Inflamación Aguda y CrónicaDocumento10 páginasCAPITULO 2 Inflamación Aguda y CrónicaLuis PortuguezAún no hay calificaciones
- Inflamación AgudaDocumento4 páginasInflamación AgudaOriana RegaladoAún no hay calificaciones
- Respuesta InflamatoriaDocumento9 páginasRespuesta Inflamatoriaclara baezAún no hay calificaciones
- Resumen de Inflamación Patologia Cap2 Robbins 8va EdDocumento8 páginasResumen de Inflamación Patologia Cap2 Robbins 8va EdjordanodmAún no hay calificaciones
- INFLAMACIONDocumento21 páginasINFLAMACIONZoOledad D'MatsumotoAún no hay calificaciones
- Resumen PatologiaDocumento16 páginasResumen PatologiaEmanuel D SangregorioAún no hay calificaciones
- INMUNOLOGDocumento27 páginasINMUNOLOGortiz1081Aún no hay calificaciones
- Cap 3 - Inflamación y ReparaciónDocumento15 páginasCap 3 - Inflamación y ReparaciónMicaela Alanis Godoy GrazianoAún no hay calificaciones
- Inflamacion Aguda y CrónicaDocumento13 páginasInflamacion Aguda y CrónicaEmilio BrolloAún no hay calificaciones
- INFLAMACIÓNDocumento77 páginasINFLAMACIÓNDARIAN ITZEL CARREON SAENZAún no hay calificaciones
- Resumen Inflamación Aguda y CrónicaDocumento13 páginasResumen Inflamación Aguda y CrónicaFiorella Garay MengarelliAún no hay calificaciones
- 2.2 Inflamación AgudaDocumento8 páginas2.2 Inflamación AgudaAlejandro RodriguezAún no hay calificaciones
- TP N2 Inflamacion AgudaDocumento12 páginasTP N2 Inflamacion AgudaLuis Ariel Rocha RodríguezAún no hay calificaciones
- Perspectiva General de La InflamaciónDocumento12 páginasPerspectiva General de La Inflamaciónvanessahernandez2009Aún no hay calificaciones
- InflamacionDocumento8 páginasInflamacionCHOLULA TORRES RAULAún no hay calificaciones
- InflamaciónDocumento9 páginasInflamaciónIGNACIO SALVADOR FERNANDEZ GIRONAún no hay calificaciones
- MEDICINE Inflamacion, Activacion Del Endoltelio Vascular y Trombosis PDFDocumento11 páginasMEDICINE Inflamacion, Activacion Del Endoltelio Vascular y Trombosis PDFJhonathan Marco RamosAún no hay calificaciones
- Fisiopatología InflamaciónDocumento44 páginasFisiopatología InflamaciónAnonymous G1YUYVQ100% (1)
- Inflamacion Aguda y CronicaDocumento18 páginasInflamacion Aguda y Cronicamary isabel espinoza moralesAún no hay calificaciones
- CAP 4 Libro de Patología ResumenDocumento44 páginasCAP 4 Libro de Patología ResumenYanitza IbarraAún no hay calificaciones
- Inflamación y Reparación TisularDocumento7 páginasInflamación y Reparación Tisulardailymarquez2606Aún no hay calificaciones
- CAP. 3 Inflamacion AgudaDocumento14 páginasCAP. 3 Inflamacion AgudaaliciabuendiaAún no hay calificaciones
- Equipo1 - Patologia INFLAMACIONDocumento45 páginasEquipo1 - Patologia INFLAMACIONOscar alexis Torres fernandezAún no hay calificaciones
- INFLAMACIONDocumento12 páginasINFLAMACIONMilagros Rodriguez SalaburuAún no hay calificaciones
- Reclutamiento de Leucocitos para Los SitDocumento4 páginasReclutamiento de Leucocitos para Los SitCristianCriolloAún no hay calificaciones
- Inflamación y ReparaciónDocumento4 páginasInflamación y ReparaciónMarii PagliaAún no hay calificaciones
- Inflamación Aguda, Cronica y Reparación TisularDocumento9 páginasInflamación Aguda, Cronica y Reparación TisularMariaAún no hay calificaciones
- InflamaciónDocumento6 páginasInflamaciónRuth ZuritaAún no hay calificaciones
- Inmuno Temas 1-4Documento34 páginasInmuno Temas 1-4marinachocolateblanco.negroAún no hay calificaciones
- Capitulo 3 Inflamaci 270118 Downloadable 3945434Documento14 páginasCapitulo 3 Inflamaci 270118 Downloadable 3945434Dulce Aguilar UniversidadAún no hay calificaciones
- RESUMEN Del TEMA DE INFLAMACIÓN LIBRODocumento14 páginasRESUMEN Del TEMA DE INFLAMACIÓN LIBROstefani laureano condoriAún no hay calificaciones
- InflamaciónDocumento68 páginasInflamaciónAle ZuzaAún no hay calificaciones
- General de La Inflamación y La Reparación Tisular e Inflamacion AgudaDocumento35 páginasGeneral de La Inflamación y La Reparación Tisular e Inflamacion AgudaJennifer SamanthaAún no hay calificaciones
- InflamaciónDocumento8 páginasInflamaciónJhon HortealesAún no hay calificaciones
- 1 Inflamación p1 2020Documento34 páginas1 Inflamación p1 2020Damian camejoAún no hay calificaciones
- Síndrome de Respuesta Inflamatoria SistémicaDocumento6 páginasSíndrome de Respuesta Inflamatoria Sistémicalucero166Aún no hay calificaciones
- INFLAMACION y CICATRIZACION I PARTEDocumento8 páginasINFLAMACION y CICATRIZACION I PARTEYanira SandovalAún no hay calificaciones
- Mediadores de La InflamacionDocumento8 páginasMediadores de La InflamacionCess VCAún no hay calificaciones
- Inventario Julio 2022Documento2 páginasInventario Julio 2022bethy rojas yujraAún no hay calificaciones
- Biomateriales Dentales 2018-2019 - UK - 0 PDFDocumento30 páginasBiomateriales Dentales 2018-2019 - UK - 0 PDFCristian Pincheira ArayaAún no hay calificaciones
- Manual de Montador de Sistemas de Andamios de FachadaDocumento56 páginasManual de Montador de Sistemas de Andamios de FachadaJorge Chavez100% (1)
- 6° Guia Informativa - La Geografía Física de ÁfricaDocumento3 páginas6° Guia Informativa - La Geografía Física de ÁfricaOscar Mauricio Ortega Carvajal0% (1)
- Duraznos en AlmibarDocumento7 páginasDuraznos en AlmibarNelsonAún no hay calificaciones
- NTC 734 MantequillaDocumento9 páginasNTC 734 Mantequillaorlando perezAún no hay calificaciones
- Cuidados Partos - EnfermeriaDocumento3 páginasCuidados Partos - EnfermeriasandyvetasAún no hay calificaciones
- Seminario 5 OctubreDocumento5 páginasSeminario 5 OctubredorzuohansAún no hay calificaciones
- Inf. Nº054-Presupuesto Yanet SanchezDocumento2 páginasInf. Nº054-Presupuesto Yanet SanchezCarlos Arana AbregúAún no hay calificaciones
- Historia Informal de La ModaDocumento11 páginasHistoria Informal de La ModaJanely Gomez LeyvaAún no hay calificaciones
- Tablas HunterDocumento6 páginasTablas HunterffingenieriaAún no hay calificaciones
- Aws D14Documento1 páginaAws D14Darwin Zuni RosadoAún no hay calificaciones
- Manual AutoDesk Land Desktop 3Documento266 páginasManual AutoDesk Land Desktop 3emptycompatible100% (1)
- Cephalosporium AcremoniumDocumento6 páginasCephalosporium AcremoniumORDO�EZ LOPEZ MIXTLI ASTLEIK IndustriasAún no hay calificaciones
- Cuadro Sinoptico Práctica 2Documento2 páginasCuadro Sinoptico Práctica 2Lopez Narciso EzequielAún no hay calificaciones
- Poemas RomanticismoDocumento4 páginasPoemas RomanticismoAndres MillanAún no hay calificaciones
- Proyecto FinalDocumento27 páginasProyecto FinalJuan Carlos Apaza RiveraAún no hay calificaciones
- Aplicar La Ley de KirchhoffDocumento3 páginasAplicar La Ley de KirchhoffReina Andrea Hualpa NachoAún no hay calificaciones
- Informe Prueba de EmbarazoDocumento7 páginasInforme Prueba de EmbarazoCL CarmenAún no hay calificaciones
- Malformaciones Congénitas de OrtopediaDocumento37 páginasMalformaciones Congénitas de Ortopedialuis guerraAún no hay calificaciones
- ARDUINODocumento18 páginasARDUINORegina LanderoAún no hay calificaciones
- HPLC, Cromatografía LíquidaDocumento98 páginasHPLC, Cromatografía LíquidaValentina SantucciAún no hay calificaciones
- Baldeón Espinoza Informe 2.1Documento16 páginasBaldeón Espinoza Informe 2.1Carlos BaldeonAún no hay calificaciones
- Escuela Escandinava (Subrayado)Documento34 páginasEscuela Escandinava (Subrayado)Dennis Mateo OrtegaAún no hay calificaciones
- Sirona Didexis Software - Service Manual-EspañolDocumento90 páginasSirona Didexis Software - Service Manual-EspañolbofiñoAún no hay calificaciones
- CIMÁTICADocumento14 páginasCIMÁTICANutribiota BiotecaAún no hay calificaciones
- Eco Santa Cruz 2023Documento16 páginasEco Santa Cruz 2023monicagabriela2014Aún no hay calificaciones