Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Mini Manual Ginecolo 309549 Downloadable 2393936
Cargado por
Sergio de AlbaDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Mini Manual Ginecolo 309549 Downloadable 2393936
Cargado por
Sergio de AlbaCopyright:
Formatos disponibles
Accede a apuntes, guías, libros y más de tu carrera
Mini-manual Ginecología y Obstetricia
pag.
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
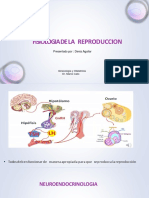
MINI-MANUAL DE
GINECOLOGÍA Y
OBSTETRICIA
Annel Rojas Alvarado
@dra.neuroglia
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
Este manual ha sido creado y diseñado por mí
como estudiante de medicina de último año,
teniendo en cuenta los temas considerados por
ASPEFAM. Este manual no pretende ser un
documento oficial, pero si ayudarte a comprender
TEMARIO
mejor los diferentes temas. En esta versión
gratuita encontrarás solo 7 de los 23 temas.
Leer Estudiar Banco
1. Ciclo menstrual
2. Hemorragia uterina anormal
3. Síndrome de Ovario poliquístico
4. ITU en el embarazo
5. Vulvovaginitis infecciosas
6. Enfermedad inflamatoria pélvica
7. Cáncer de cérvix
@dra.neuroglia
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
@dra.neuroglia
Ciclo menstrual @dra.neuroglia
Generalidades
El ciclo menstrual típico tiene una duración de 28 ± 7 días, mientras que la hemorragia menstrual dura 4 ± 2
días y el volumen promedio es entre 20 y 60 ml. Por convencionalismo, el primer día de la hemorragia vaginal
se considera el primer día del ciclo menstrual.
Características del ciclo menstrual
Fases menstruales 1-5 días 6-14 días 15-28 días
Ovárica Principio de fase folicular Folicular Lútea
Endometrial Menstrual (3-4 mm) Proliferativa (14- Secretora (>20 mm)
20 mm)
Estrógenos/ Concentraciones reducidas Estrógenos Progesterona
progesterona
Regulación neuroendocrina
1. La regulación del ciclo menstrual es dirigida por el hipotálamo a nivel del núcleo arcuato, que secreta
GnRh en forma pulsátil, activando la hipófisis.
2. La activación de hipófisis produce secreción de FSH (hormona folículo estimulante) y LH (hormona
luteinizante), hormonas que se encargan de estimular el ovario.
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
@dra.neuroglia
3. Esta estimulación permite la selección del folículo dominante (folículo con mayor número de
receptores para FSH y que a su vez bloquea el crecimiento de otros folículos), que se encarga de
secretar estradiol (E2).
4. E2 hace retroalimentación positiva con FSH llegando a valores de 200 UI/dL, permitiendo que se
produzca el peak de LH y con esto la ruptura folicular: liberación del óvulo
5. El folículo dominante es también el encargado de producir inhibina: hormona secretada desde las
células de la granulosa, que hace feedback negativo con la hipófisis, inhibiendo la secreción de FSH y
LH.
6. Posterior a la ovulación, el folículo dominante, por acción de la hormona LH, se convierte en el cuerpo
lúteo, el cual se encarga de la producción de progesterona
7. Progesterona: produce maduración endometrial, permite implantación del embrión (si llegara a
fecundarse) e inhibe inicio de un nuevo ciclo.
8. En caso de no haber fecundación, se mantiene su secreción hasta que el cuerpo lúteo desaparece.
Cuando su concentración baja, ocurre la menstruación y con esto se inicia un nuevo ciclo.
Inhiben liberación de GnRh
• Opioides
• Dopamina
• GABA
• Prolactina
• Corticotropina
Estimulan liberación de GnRh
• Noradrenalina
Ciclo menstrual
FASE PROLIFERATIVA HASTA EL DÍA 14 FASE 2: FASE SECRETORA (DÍA 14-28)
• Predomina FSH: estimula la maduración del folículo • Predomina LH: 12 h posterior a su pico se
y producción de estrógenos por las células de la produce la ovulación. Folículo se convierte en
granulosa cuerpo lúteo por estímulo de LH.
• Concentraciones elevadas de estrógenos, • Este cuerpo produce progesterona
engrosamiento del endometrio y selección del (predominantemente), que preparan al
folículo dominante “ovulatorio”. endometrio para la implantación. Si ésta
ocurre, el blastocisto en desarrollo comenzará
a producir gonadotropina coriónica humana
(hCG) y rescatará al cuerpo lúteo,
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
@dra.neuroglia
manteniendo así la producción de
progesterona
• Estrógeno estimula la LH
• FSH 2 picos: 1 en la fase proliferativa
(reclutamiento folicular) y otro preovulatorio
(producción de estrógenos)
• ¿Qué hace que los ciclos sean irregulares?:
La fase proliferativa, ya que es la fase más
cambiante, mientras que la fase secretora
es más constante con 14 días.
Teoría de las 2 células de la esteroidogénesis ovárica folicular
• Las células de la teca
contienen un gran número de
receptores de hormona
luteinizante (LH).
• La unión de dicha
hormona a estos receptores
provoca la activación del AMP
cíclico y la síntesis de
androstenediona a partir de
colesterol.
• La androstenediona se
difunde a través de la membrana basal de las células de la teca hasta penetrar a las células de la
granulosa ovárica. En ellas, bajo la activación de la hormona estimulante del folículo (FSH), la
androstenediona se convierte por medio de la enzima aromatasa en estrona y estradiol
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
@dra.neuroglia
El pico de LH (línea púrpura) y la
concentración de FSH (línea rosa
¿CÓMO Cambios en las concentraciones
CAMBIAN de inhibina A e inhibina B. La
LOS concentración de inhibina B (línea
NIVELES DE verde) alcanza un máximo
LAS temporal cerca del pico de LH a
DIFERENTES la mitad del ciclo, mientras que la
HORMONAS elevación máxima de la inbihina A
DURANTE EL (línea naranja) se produce varios
CICLO días después de este suceso.
MENSTRUAL?
Elevación de la concentración de
estradiol (línea roja) antes del
pico de LH y a la mitad de la
fase lútea. El nivel de
progesterona (línea azul) alcanza
su punto máximo a la mitad de la
fase lútea.
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
Síndrome de ovario poliquístico
@dra.neuroglia
Diagnóstico
Es un diagnóstico de exclusión
Criterios de Rotterdam (2003)
1. Oligo-anovulación
2. Signos clínicos o bioquímicos de
Hiperandrogenismo
3. Ecografía: presencia de 12 o más
folículos en cada ovario, con un
tamaño de 2-9 mm de diámetro
y/o un volumen ovárico superior a
10 ml.
SE REQUIEREN 2 DE 3 CRITERIOS
NOTA: Solo se confirma cuando se excluyen otras afecciones que imitan al SOP (Trastornos que causan
oligo/anovulación o hiperandrogenismo como: enfermedad de la tiroides, hiperplasia suprarrenal congénita no
clásica, hiperprolactinemia y secreción de andrógenos por tumores)
Subfenotipo A Subfenotipo B Subfenotipo C Subfenotipo D
1. Oligo-anovulación 1. Oligo-anovulación 1. Hiperandrogenismo 1. Oligo-
2. Hiperandrogenismo 2. Hiperandrogenismo clínico o de anovulación
clínico o de laboratorio clínico o de laboratorio 2. Ecografía
3. Ecografía compatible laboratorio 2. Ecografía compatible
con SOP compatible con con SOP
SOP
Otros criterios propuestos Diagnósticos diferenciales
NIH 1990 Permiten un diagnóstico clínico sin Hiperplasia 17-hidroxiprogesterona > 200 ng/dL en
(EEUU) el uso de un estudio de imágenes. suprarrenal fase folicular temprana
Debe cumplir todos los siguientes: congénita no Confirmar con prueba de estimulación
1. Hiperandrogenismo clínico clásica de corticotropina (ACTH)
o bioquímico (cosintropina) en dosis altas (250
2. Menstruaciones irregulares mcg).
Sociedad Todos los siguientes: Tumores Testosterona> 150 ng / dL
de Exceso 1. Hiperandrogenismo clínico secretores de 1. DHEAS > 800 mcg / dL
de o bioquímico andrógenos
Andrógenos 2. Menstruaciones irregulares
(AES) y y/o morfología de ovario Hipotiroidismo TSH alta
SOP 2009 poliquístico Hipertiroidismo TSH baja
Hiperprolactinemia Prolactina alta
• ECO TRANSVAGINAL: Volumen ovárico se calcula usando la fórmula 0.5 x largo x ancho x espesor
o Si la paciente tiene oligomenorrea y evidencia de hiperandrogenismo y se han descartado otras
causas distintas del SOP, cumple los criterios para el diagnóstico de SOP y no es necesaria una
ecografía
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
@dra.neuroglia
Tratamiento
• Mejora de las características hiperandrogénicas (hirsutismo, acné, caída del cabello en
el cuero cabelludo)
• Manejo de anomalías metabólicas subyacentes y reducción de factores de riesgo de
diabetes tipo 2 y enfermedad cardiovascular.
Objetivos • Prevención de la hiperplasia y el carcinoma de endometrio, que pueden ocurrir como
resultado de la anovulación crónica.
• Anticoncepción para quienes no buscan un embarazo
• Inducción de la ovulación para quienes buscan un embarazo
Farmacológico No Farmacológico
Acné • Primero descartar embarazo Restando 5% de peso, se trata
• Evaluar factores de riesgo para TEV (obesidad, oligo-anovulación y se mejora las
edad>40 e historia familiar de TEV) tasas de embarazo
Mejora resistencia a insulina e
• Ciproterona (6 meses y luego se cambia porque hiperandrogenismo
más efectos tromboembólicos y hepáticos)
• Drosperidona (progestágeno segundo en potencia 1. Ejercicio: Trotar 30 min 3 a 4
y diurético): Jazmine veces por semana mínimo
• Trata acné en 1 a 2 meses, e hirsutismo 6 meses 2. Dieta: Hipocalórica. 1gr y medio
(recomendar ir al dermatólogo para hirsutismo) de proteína x kg de peso
• Proporcionan anticoncepción y reducen riesgo de corporal (7gr tiene un huevo)
hiperplasia endometrial
• ALTERNATIVA A ACOs: DIU liberador de
progestina
Hirsutismo • ACOs
• Antiandrógeno: Espirononolactona sola 50-100 mg
2 al día (si hay CI para ACOS). O también ACOs
+ espironolactona
Resistencia a • Evaluar resistencia a insulina
insulina: • Metformina: aumenta sensibilidad de los tejidos a la
metformina insulina
• Restaura regularidad del ciclo menstrual
• Efecto leve en pérdida de peso
Molestia: • Restaura regularidad de ciclo menstrual (terapia
Infertilidad de segunda línea)
• Trata insulino-resistencia y obesidad
• Bajo costo, disponible, vía oral, pocas RAMs y CI.
Si hay dislipidemias: estatinas.
Si paciente llega tomando isotretinoína por acné, preguntar por método de anticoncepción
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
@dra.neuroglia
Hemorragia uterina anormal
@dra.neuroglia
Conocimientos previos
La única hemorragia uterina considerada normal es la ✓ La importancia de HUA se relaciona con su gran
menstruación. La menstruación normal con las impacto en la calidad de vida de una persona, la
siguientes características: productividad y la utilización de los servicios de
atención médica.
MENSTRUACIÓN NORMAL ✓ Por su origen puede ser de tipo anatómica o
FRECUENCIA Ausente: amenorrea disfuncional.
Frecuente: <24d
Normal: 24-38 días Clasificación etiológica
Infrecuente: >38 d
DURACIÓN Prolongado:> 8d Pólipos Son tumores epiteliales localizados en
la cavidad endometrial o el canal
Normal: 4-8 d cervical. Constituida por: glándulas,
REGULARIDAD Regular variación (variación de estroma y vasos sanguíneos
menos de 9 días característicos. El método ideal para
Irregular (variación de más de 10 el diagnóstico es la ecografía
días)
VOLUMEN EN Abundante: mayor de 80 ml Adenomiosis Esendometrial
la presencia de glándulas de tipo
y estroma dentro del
ML Normal: 5-80 ml miometrio, un diagnóstico que
Escaso: <5ml tradicionalmente requiere un
diagnóstico histopatológico.
Prevalencia de 5 a 70%
HUA
Leiomioma seTumores benignos monoclonales, que
originan a partir de las células del
DEFINICIÓN Cualquier sangrado de origen uterino
que se encuentra fuera de estos músculo liso del miometrio uterino, se
rangos y también incluye sangrado consideran los tumores más comunes
intermenstrual durante la edad fértil. DX: la ecografía
es el método inicial.
HUA AGUDA Sangrado que requiere una
intervención inmediata para evitar Malignidad o importante.
Es poco común, pero es la más
Son neoplasias epiteliales
una mayor pérdida de sangre hiperplasia del endometrio que generalmente se
HUA CRÓNICA Sangrado que ha estado presente diagnostican con una muestra de
durante al menos la mayor parte de endometrio transcervical.
los últimos seis meses
Coagulopatía hemostasia
Enfermedades con trastorno de la
causantes de sangrado
uterino anormal. Más comúnmente
Epidemiología enfermedad de Von Willebrand leve
✓ #2 Causa de consulta ginecológica, después de
Trastornos endocrinológicos
Se agrupan una serie de trastornos
que tienen en común
las infecciones cervicovaginales. Prevalencia de 11 ovulatorios una falla de la ovulación, la
a 15% en no embarazadas producción sostenida de estrógenos y
✓ En las adolescentes la prevalencia es de 12.1 a la ausencia de la producción de
37% e interfiere con el rendimiento escolar progesterona por el cuerpo lúteo en
forma cíclica. Ej: SOP
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
@dra.neuroglia
Endometrial Aquel sangrado uterino anormal que Imágenes e histeroscopia
ocurre en un ciclo ovulatorio normal
sin ninguna otra causa de sangrado Se solicitan según edad, historia y clínica de la
detectable paciente.
• Primera línea: ECOGRAFÍA PÉLVICA
Iatrógenicos intervenciones
Se agrupan aquellos dispositivos o
farmacológicas que • Visualización directa de cavidad endometrial:
pueden causar o contribuir a HUA HISTEROSCOPIA
No Se agrupan aquí aquellas condiciones
o anormalidades raras o que su rol en Tratamiento
clasificados la patogénesis de sangrado uterino • Causa no anatómica: tratamiento médico es la
anormal no está del todo definido. 1ra línea (después de descartar malignidad o
patología pélvica)
Patología anatómica Tto: quirúrgico • Quirúrgico de acuerdo a la causa.
Trastorno hormonal Tto: farmacológico
TRATAMIENTO MÉDICO
Recuerda: la equivalencia de una toalla
higiénica llena es 15 ml AINES Es el tratamiento inicial en HUA de
origen no anatómico regular y no
abundante. También en las que se
Examen físico tratan por 1ra vez y casos no severos
Examen pélvico completo observar: antes de usar tto hormonal.
• Sangrado en la vulva, va gina, cuello uterino, ACOS Microdosis en adolescentes
uretra, ano o perineo Si no hay respuesta, usar
• Tamaño y contorno del útero: útero agrandado combinación de AINES u otras
puede deberse a un embarazo, leiomiomas alternativas farmacológicas.
uterinos, adenomiosis o malignidad uterina TRATAMIENTO QUIRÚRGICO
• Evaluar sangrado: presencia (sangre o coágulos), ¿Cuándo? 1. Falla en tto médico
volumen. 2. Contraindicaciones
farmacológicas
Laboratorio 3. Anemia con alteraciones
hemodinámicas
A todas se les debe realizar: 4. Impacto en calidad de vida
Prueba de Debe descartarse siempre el Ablación En mujeres con sangrado uterino
embarazo (Hcg) embarazo endometrial anormal con gran impacto en su
Hemograma Hb y hematocrito + nivel de calidad de vida
completo ferritina para evaluar anemia
Pruebas Según antecedentes y hallazgos
endocrinas del examen físico
Pruebas de Descartar trastornos hemorrágicos
coagulación
Muestra de Una vez excluido el embarazo,
endometrio realizarla en aquellas con mayor
riesgo de hiperplasia o ca de
endometrio
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
ITU EN EL EMBARAZO
@dra.neuroglia
La bacteriuria ocurre comúnmente en el embarazo, generalmente durante el embarazo temprano. Sin
tratamiento, entre el 25 y el 35% de las mujeres embarazadas con bacteriuria asintomática desarrollarán
pielonefritis.
NOTA:
Fisiopatología La ITU puede causar parto
prematuro, pero no es la principal
Dilatación bilateral del sistema calicial, comienza a las 7 semanas y causa de esto. Si te preguntan la
progresa a término. principal causa es la Vaginosis
El Útero aumenta su volumen y comprime la vejiga y los uréteres: bacteriana.
favorece aparición de residuo pos-miccional.
Cambios en el embarazo que aumentan el Factores de riesgo para ITU Etiología
riesgo de ITU
• Dilatación ureteral secundaria a • Bajos recursos • 80-90%: E. coli
progesterona y a la compresión • Hb drepanocítica • Otras: K. neumoniae,
uterina propia de la gestación • Acdte de ITU Enterobacter, Proteus,
• Reflujo vesicoureteral • DM Pseudomona
• Estasis vesical • Multiparidad • Gram+: S. saprophyticus,
• Aumento del filtrado glomerular con • Inmunodeficiencia
SGB, Gardnerella
glucosuria y aminoaciduria: aumenta vaginalis, U urealyticum
pH urinario
Trimestre donde hay mayor Eventos adversos asociados
riesgo de pielonefritis a ITU en el embarazo
1er trimestre: 4% Bajo peso al nacer
2do trimestre: 67% Parto prematuro
Post-parto: 27% Pielonefritis
Clasificación
BACTERIURIA ASINTOMÁTICA CISTITIS AGUDA PIELONEFRITIS
Es una manifestación de infección
Diagnóstico: Se realiza al encontrar
del tracto urinario superior y los
un crecimiento bacteriano de alto
riñones. Los síntomas típicos de la
nivel en el cultivo de orina en
pielonefritis aguda en la mujer
ausencia de síntomas compatibles
embarazada son los mismos que
con infección del tracto urinario Se debe sospechar cistitis aguda
en las mujeres no embarazadas e
Se realiza a las 12 a 16 semanas de en mujeres embarazadas que se
incluyen:
gestación (o la primera visita quejan de disuria, polaquiuria o
- Fiebre (> 38 ° C o 100.4 °
prenatal, si eso ocurre más tarde) urgencia de inicio reciente
F),
con un cultivo de orina.
- dolor en el costado
- náuseas, vómitos y / o
>100.000 colonias/mL de bacterias
- dolor en el ángulo
en orina cultivada
costovertebral (PPL +)
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
Exámenes diagnósticos
Análisis de orina ¿Cuándo es bacteriuria significativa?
• Leucocituria Punción suprapúbica Cualquier cantidad
• Nitritos Micción espontánea >10 000 UFC/ml
• Microscopía + Cultivo de orina >100 000 UFC/ml
• Bacteriuria
Tratamiento antibiótico
CISTITIS ITU NO COMPLICADA PIELONEFRITIS
PRIMERA LÍNEA: PRIMERA LÍNEA: PRIMERA LÍNEA:
Fosfomicina trometamol 3gr v.o dosis Nitrofurantoína 100 mg v.o c/12h Iniciar empírico doble e.v:
única x 7 días Ceftriaxona 1 gr c/24h +
gentamicina
SEGUNDA LÍNEA SEGUNDA LÍNEA SEGUNDA LÍNEA
Cefuroxima 250 mg v.o c/12h x 7 días Fosfomicina trometamol 3 gr v.o Piperacilina/Tazobactam
dosis única
Ojo: Si alergia a PNC-> Fosfomicina TERCERA LÍNEA Recuerda que si el cultivo
trometamol y nitrofurantoína Cefuroxima (si hay alteración de muestra BLEE+: MEROPENEM
función renal): 500 mg v.o c/12h
x 7 días
ALTERNATIVA
Cefalexina 500 mg v.o c/6h
OJO: generalmente evitamos la nitrofurantoína durante el primer trimestre y el trimetoprim Sulfametoxazol
durante el primer trimestre y a corto plazo, a menos que no haya otras opciones disponibles.
ITU ASINTOMÁTICA POR S. ATB de elección para ITU en ATB de elección en pielonefritis
AGALACTIAE gestantes con urocultivo BLEE positivo
Tto ATB + profilaxis ATB durante Nitrofurantoína 100 mg v.o c/12h Meropenem
el parto para prevención de x 7 días
sepsis neonatal
ATB:
Cefalexina 250 mg v.o c/6h x 7
días
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
@dra.neuroglia
Vulvovaginitis infecciosas
@dra.neuroglia
Conocimientos previos
✓ ¿Cuándo es más abundante?: durante ovulación
y actividad sexual
Barreras de defensa: ✓ ¿Cómo están distribuidas las glándulas?
o Cavidad uterina: mayor producción de
✓ Epitelio moco durante ovulación y 2da parte del
✓ Inmunológica ciclo menstrual
✓ Lactobacilos o Cérvix: moco vaginal
✓ Estrógenos o Vagina NO TIENE GLÁNDULAS
o Área vulvovestibular: produce mayor
Flora vaginal: Lactobacilos (45-88%) crispatus, jensenii y parte del moco, durante ovulación y
gasseri, seguido de Corynecbacterium → Protege a la activ sexual
mucosa contra patógenos:
En menopausia: Los menores niveles de estradiol se
✓ Por adherencia al epitelio (adhesinas y receptores asocian a un aumento de FSH. A mayor FSH, mayor pH,
del epitelio) y a mayor pH, menor glucógeno (sustrato para formar
✓ Produciendo antimicrobianos: ácido láctico y peróx. ác. láctico)
de H., bacteriocinas
✓ Coagregándose con patógenos, potenciando efecto Vulvovaginitis: inflamación de vulva y vagina, principales
microbicida causales son Candida albicans, Gardnerella vaginalis,
✓ Forma biopelícula que lo protege de la colonización Trichomonas vaginalis (ETS).
de patógenos
✓ Inhibidor de proteasa leucocítica (presente en ✓ Leucorrea
vagina: protege de infx, tóxicos, e inflamación) ✓ Prurito
✓ Escozor
109 UFC bacterianas x gr de fluido ✓ Dispareunia
Lactobacilos: Bacterias gram+ no form. de esporas, ¿Cómo evaluar a la paciente?
bacterias del ácido láctico.
o Alargadas, curvas, cortas, rectas, espiraladas 1. Anamnesis
o Catabolismo fermentativo de CHO →forma ácido 2. Explorar vulva, vagina y cuello uterino
láctico-> da la acidez normal del flujo vaginal 3. Preparación húmeda de secreción vaginal
4. Preparación con KOH: tanto para test de
pH vaginal normal: 4 – 4.5 aminas (trichomoniasis y VB, como para
Mantienen pH: ác. láctico, ác. identificar hifas de hongos)
grasos, ác. Orgánicos 5. pH vaginal (tiras de papel reactivo)-> se
Elevan pH: Sangre y semen
son alcalinos
presiona una tira reactiva contra la pared
vaginal superior y se deja ahí unos cuantos
segundos.
Secreción vaginal: fluido lubricante producido en la
excitación sexual, para reducir fricción en el coito
Flujo vaginal: secreción NORMAL del tracto reproductor
femenino, indicador de cambios cíclicos, asociados a la
función ovárica
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
@dra.neuroglia
TRICHOMONIASIS
Trichomona vaginalis
- Protozoo flagelado, anaerobio
- Causante del 15-20% de vulvovaginitis
- Es un patógeno de TRANSMISIÓN SEXUAL, puede coexistir con N. gonorrhoeae, pues las lesiones que produce
en epitelio escamoso facilitan acceso de otros patógenos
- VARÓN ASINTOMÁTICO
- LEUCORREA: espumosa amarillo-verdosa, abundante, maloliente
Síntomas (fétido)
(mujeres) - Examen físico: CÉRVIX EN FRESA
30%: • Clínica exacerbada en menstruación
asintomáticas • Vulva puede presentar: eritema, edema,
excoriaciones
• Ardor post- micción/eyaculación
Síntomas
• Ligera secreción uretral amarillenta
(varones)
• Prurito en uretra
• pH > 4.5 (debe descartarse antes de diagnosticar vaginosis
bacteriana)
• Test de aminas + (Prueba KOH 10%)
• Frotis-> trichomonas móviles
Diagnóstico
• Otros: Cultivo en medio de Diamond, NAAT (prueba de
amplificación de ac nucleicos), OSOM Trichomonas Rapid Test:
S 88% E 99%
METRONIDAZOL
o Vía oral: 500mg c/12h por 7 d
o Óvulos: 500 mg x la noche
Tratamiento • EPI
Se trata también diario
• Uretritis
a la pareja o Casos recidivantes: 10 a 15 días
Complicaciones • Disminución de
Deben evitarse o Higiene diaria
relaciones sexuales o Recurrencia: 30% de casos
movilidad
durante tto o Resistencia: tinidazol oral 500 mg
espermática
c/ 8 h x 7 días o c/ 6 h x 14 días
Datos extra:
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
@dra.neuroglia
VAGINOSIS BACTERIANA
Gardnerella vaginalis
• Sustituye al Lactobacilos productor de peróxido de H
• Produce 50% de leucorrea patológica
• No es una ETS
• Aumenta riesgo de VIH, VHS, VPH
• Favorece estado de portador de gonorrea y clamidia
- LEUCORREA: amarillo-grisáceo, fina y homogénea
adherida a paredes vaginales, olor a “pescado
Síntomas (mujeres) podrido”
50%: asintomáticas - Examen físico: vulvitis, erosiones
• Sexo oral, RS mujer-mujer
• Duchas vaginales
• Tabaco: HIPOESTROGENISMO
Factores de riesgo
• Raza negra
• DIU
• Higiene (toallas diarias, ropa interior sintética)
• pH > 4.5
• Test de aminas +++ (Prueba KOH 10%: olor a pescado podrido por
liberación de aminas)
Diagnóstico
• Frotis-> clue cells o “células guía”: rodeadas de cocobacilos
1. Criterios de Amsel (3 de 4 criterios): pH>4.5, clue cells, test de aminas + y
secreción homogénea fina y gris
• METRONIDAZOL
o Vía oral: 500 mg c/12h por 7 días
Tratamiento • CLINDAMICINA
o Vía oral: 300mg c/12h por 7 d
• Parto prematuro
• Infección cúpula vaginal
• RPM
Complicaciones
• Infección intraamniótica
• Endometritis post aborto
• Endometritis post parto
Datos extra:
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
@dra.neuroglia
CANDIDIASIS VULVOVAGINAL
ESPECIES DE CANDIDA
o C. albicans: 80%. Comensal de boca,
o recto y vagina
o C glabrata o Torulopsis glabrata, tropicalis-> es + complicada
- LEUCORREA: blanco grumosa, abudante en “queso
Síntomas (mujeres) cottaage” y mucho prurito
50%: asintomáticas - Se exacerba días previos a menstruación
• ATB (tetraciclinas)
• Gestación
Factores de riesgo • ACOs altos en estrógenos
• DM
• Obesidad
• pH < 4.5
• Test de aminas (-)
Diagnóstico
• Frotis-> hifas
• Solo cuando tto fracasa se puede hacer cultivo en medio Saboreaud
FLUCONAZOL
o Vía oral: 150 mg x día dosis única
Tratamiento o Casos severos (C. tropicalis, C. glabrata): 1 o 2 dosis separadas x 72 h
o Casos recurrentes: 200 mg x semana por 6 meses
CUADRO RESUMEN
Descargado por Sergio de Alba (carogeer190499@gmail.com)
@dra.neuroglia
Encuentra más documentos en www.udocz.com
Enfermedad pélvica inflamatoria
@dra.neuroglia
Definición
Es una infección con proceso inflamatorio severo del aparato reproductor femenino superior que se produce por
el ascenso de microorganismos de la vagina a través del canal cervical hasta el endometrio, trompas uterinas.
Microbiología
Los patógenos varían según su ubicación (endocérvix, endometrio, fondo de saco, trompas)
• Patógenos más asociados: NEISSERIA GONORRHOEAE, CHLAMYDIA TRACHOMATIS)
Vaginosis Gonococo Chlamydia (más TBC Anaerobios
bacteriana destructivo)
El Se inocula en cél. Es intracelular pero no Por diseminación Peptoestreptococus
desequilibrio epiteliales de endocérvix, produce reacción hematógena o Bacteroides
en la flora endometrio, trompas tubárica aguda. ascendiendo por el Mycoplasma hominis
asociado--> (patógeno verdadero) Mecanismo: daño aparato reproductor. Ureaplasma
favorece Respuesta inflamatoria permanente directo (Ag Desarrolla: salpingitis urealyticum
ascenso de exagerada persistentes producen y endometritis Actinomices israelí
patógenos Cuello uterino > trompas hipersensibilidad +
Gardnerella destrucción tubárica
vaginalis continua) y mecanismos
inmunes causan lesión
hística
Cuello uterino > Trompas
Fisiopatología
Favorecen el ascenso de
microorganismos:
- Ectopia cervical
- Menstruación
- DIU
- Semen
Diagnóstico diferencial
- Embarazo ectópico
- Quiste de ovario con
hemorragia o torsión
- Apendicitis aguda
- Endometrioma roto
- Cuerpo lúteo
hemorrágico
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
Factores de riesgo Clínica Diagnóstico
• Edad <25 años Síntomas • Dolor abdominal bajo Muy bajo umbral diagnóstico
• Episodio previo de EPI (síntoma cardinal): suele ser 1. Sospechar en joven sexualmente
bilateral, puede aparecer en activa con dolor abdominal bajo y
• Inserción de DIU malestar pélvico
relaciones sexuales o por
• Histerometria, movimientos bruscos 2. Pedir prueba de embarazo (D/c
histeroscopia, emb. Ectópico)
histerosalpingografia • Sangrado uterino anormal
(postcoital, intermenstrual, 3. Laboratorio: inespecíficos,
• Duchas vaginales menorragia) leucocitosis, VSG y PCR elevadas
• Parejas sexuales nuevas • Secreción vaginal
4. Microscopía de secreción vaginal
o múltiples 5. Gold estándar: laparoscopía
mucopurulenta
• RS sin protección o con
pareja sintomática Signos • Dolor en hipogastrio a la ESTADIOS DE ENFERMEDAD
palpación • I : Salpingitis aguda sin
• EPI grave: fiebre, rebote, peritonitis
náuseas, vómitos, ruidos • II : Salpingitis aguda con
hidroaéreos disminuidos peritonitis
• Dolor a la movilización • III: Salpingitis con formación
cervical de abscesos tuboováricos
• Absceso tuboovárico: masa • IV: Rotura de absceso
anexial palpable
• Sd Fitz-Hugh Curtis: dolor en
CSD + componente pleurítico.
Tratamiento
¿Cuándo damos tto médico ambulatorio? • Opción A: Ceftriaxona 250 mg IM dosis
• T <38°C única + doxiciclina 100 mg c/12h por 14 días
Tratamiento
• Leucocitosis <11 000 ó
ambulatorio
• Evidencia mínima de peritonitis • Opción B: Ofloxacino 400 mg c/12h v.o por 14
• Ruidos intestinales presentes días + clindamicina 450 mg/6h o
• Tolera vía oral metronidazol 500 mg/12h por 14 días
Si pasadas 72h, no responde tto ambulatorio: • Opción A: Cefotaxima 2gr c/6h EV +
HOSPITALIZAR e iniciar ATB endovenosos Doxiciclina 100 mg c/12h EV
• Opción B: Clindamicina 900 mg c/8h +
También hospitalizar si: Gentamicina 240 mg c/24h EV
• Diagnóstico incierto
Hospitalización • Sospecha de absceso pélvico - Administrar hasta 48 h después de
• Gestante o adolescente sin hijos mejoría clínica evidente
• Usuaria de DIU - Después cambiar a vía oral con solo
• Signos peritoneales doxiciclina (Opción A) o clindamicina
• T >38°C, leucocitosis >11 000 450 mg c/6h v.o hasta completar 14
días
Tratamiento médico (<8cm) Tratamiento quirúrgico→ Laparoscopia
Abcseso • Clindamicina 900 mg c/8h + Gentamicina • Absceso tuboovárico roto
tuboovárico 240 mg c/24h + Ampicilina 1 gr c/8h EV • Absceso >8 cm
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
• Si no responde: drenaje quirúrgico • Shock séptico
• Signos de peritonitis
• No mejoría después de 48h de tto EV
• Infertilidad por factor tubárico
Secuelas • Embarazo ectópico
• Dolor pélvico crónico
Se debe reevaluar a las pacientes 7 a 10 días después de culminar tratamiento mediante cultivos para Chlamydia
trachomatis
Tratamiento a la pareja sexual
Ceftriaxona 250 mg IM en • Se usarán fármacos que cubran gonorrea y clamidia
dosis única + Doxiciclina
100 mg/12h durante 14 días
Sd Fitz-Hugh Curtis Absceso tuboovárico (ATO)
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
CÁNCER DE CÉRVIX@dra.neuroglia
CAUSA → VPH.
✓ Hay aprox 150 tipos de VPH. Solo 15 son de ARO (alto riesgo oncogénico)-> De esos 15, los más
asociados: VPH 16 y 18 (ambos justifican el 73%)
✓ VPH 16 "el + maldito": ca de cérvix (causa el 50% de casos de ca de cérvix), vulva, vagina
o Contagio: coito, o solo roce de epitelios (no es necesaria la penetración)
o VPH productores de condilomas acuminados: VPH 6 y 11. Preservativo protege solo el 50% de
la transmisión de VPH
PAP
✓ MINSA: Tamizaje de PAP a partir de
los 25 años.
✓ SENSIBILIDAD: 50%
Test de VPH
✓ Debería iniciar a los 30 (Perú) o a los 25 años. Fin de tamizaje: 65 años
✓ Colposcopia: ácido acético al 5%: lesiones premalignas se ven blanquecinas, en forma de mosaico con
punteado dentro
Lesiones precursoras de cáncer de cérvix
NIC I NIC II NIC III
• Displasia leve • Displasia moderada • Displasia grave o
• Afecta 1/3 basal del epitelio • Afecta 2/3 basales carcinoma in situ
• Lesión intraepitelial de bajo grado • Lesión intraepitelial de • Afecta todo el epitelio
(LIE-bg) alto grado (LIE-ag) • Lesión intraepitelial de
alto grado (LIE-ag)
Papanicolau informa como: LIE-BG o LIE-AG
Biopsia informa: NIC I, II o III
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
Patogénesis
Factores de riesgo para pasar de
infección transitoria a ca de cérvix
• VPH 16 y 18
• Infección persistente (infección
>2 años)
• Trichomonas, clamydia pueden
estimular infx persistente o ca
Tipos histológicos
Escamoso Adenocarcinoma Capas del epitelio escamoso:
Origen Exocérvix Endocérvix (glándulas
• Basal(aquí comienza la infección)
endocervicales)
• Parabasal
Frecuencia 70% 30%
• Intermedia
VPH asociado 16 18,45
• Superficial (cél escamosas maduras)
¿Qué observamos en el cuello uterino?
Zona de transformación: nivel muy alto
de replicación del VPH (origen del ca de
cérvix)
Cuando epitelio cilíndrico reemplaza
epitelio escamoso: Ectropion (fisiológico)
Cuando epitelio escamoso reemplaza al
epitelio cilíndrico: Metaplasia (fisiológico)
UEC: UNIÓN ESCAMO-CILÍNDRICA
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
CLÍNICA TRIADA DE TAMIZAJE
Más común: 1. PAP
sangrado post 2. Colposcopia
coital 3. Biopsia
Tratamiento
NIC I: Control al año
Solo se trata NIC II y NIC III.
CONO CERVICAL
CONO LEEP CONO FRÍO
MATERIAL Asa Leep Bisturí
INDICACIONES • Lesiones premalignas • Diagnóstico de adenocarcinoma in situ
• Lesión acetoblanca extensa y se introduce al
canal endocervical
• Riesgo de microinvasión
PROCESO 1. Estudio 1. Estudio
2. Márgenes libres 2. No hay márgenes libres
3. Excisión
Estadiaje
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
Tumor>4cm= QT o RT (ya no es operable)
Descargado por Sergio de Alba (carogeer190499@gmail.com)
Encuentra más documentos en www.udocz.com
También podría gustarte
- Mini Manual Ginecologia y Obstetricia 309549 Downloable 2874615Documento24 páginasMini Manual Ginecologia y Obstetricia 309549 Downloable 2874615Eliana Gissell CastroAún no hay calificaciones
- Ciclo Menstrual OF - 230507 - 192020 PDFDocumento6 páginasCiclo Menstrual OF - 230507 - 192020 PDFmaricel ximeAún no hay calificaciones
- Ciclo MenstrualDocumento10 páginasCiclo MenstrualgabrielaelenamarbaAún no hay calificaciones
- Fisiologia Del Ciclo MenstrualDocumento4 páginasFisiologia Del Ciclo Menstrualvictor coldplayistaAún no hay calificaciones
- Fisiologia ReproductivaDocumento27 páginasFisiologia ReproductivaAbril MoralesAún no hay calificaciones
- Fisiologia Eje Hipotalamo Hipofifi OvarioDocumento110 páginasFisiologia Eje Hipotalamo Hipofifi OvarioJunior Ponce Melendez100% (1)
- Clase 06 Fisiologia de La ReproduccionDocumento6 páginasClase 06 Fisiologia de La ReproduccionEdwinSalazarAún no hay calificaciones
- Ciclo EstralDocumento46 páginasCiclo EstralANGELICA MARIA HUAMAN DAVILAAún no hay calificaciones
- Clase 4 FISIOLOGIA APARATO FEMENINO ECOLOGICADocumento29 páginasClase 4 FISIOLOGIA APARATO FEMENINO ECOLOGICACristina OrdoñezAún no hay calificaciones
- UMRACDocumento6 páginasUMRACVale VenegasAún no hay calificaciones
- Eje Hipotalamo, Hipófisis y OvarioDocumento28 páginasEje Hipotalamo, Hipófisis y OvarioPatrick michael wilson100% (1)
- Copia de Cap.82Documento39 páginasCopia de Cap.82Márcia Vera ArandiaAún no hay calificaciones
- Eje Hipotalamo Hipofisis OvarioDocumento4 páginasEje Hipotalamo Hipofisis OvarioEduardo FreireAún no hay calificaciones
- Ciclo MenstrualDocumento4 páginasCiclo MenstrualSINECIAAún no hay calificaciones
- GonadasDocumento65 páginasGonadasUlises MontesAún no hay calificaciones
- Endocrinología FemeninaDocumento7 páginasEndocrinología FemeninaNathalie GranadosAún no hay calificaciones
- Fisiología FemeninoDocumento11 páginasFisiología Femeninodaniela Hernandez LopezAún no hay calificaciones
- Menarquia y Menopausia.Documento27 páginasMenarquia y Menopausia.Emily CastroAún no hay calificaciones
- Caracteristicas Reproductivas EquinosDocumento34 páginasCaracteristicas Reproductivas EquinosAndersson AcostaAún no hay calificaciones
- FemeninoDocumento7 páginasFemeninoVato TorresAún no hay calificaciones
- UABP 1 - Fisiologia Ginecologica (Cap 3 Testa)Documento3 páginasUABP 1 - Fisiologia Ginecologica (Cap 3 Testa)Priscila BonfanttiAún no hay calificaciones
- Ginecología 1er ParcialDocumento6 páginasGinecología 1er ParcialJayline MichelleAún no hay calificaciones
- Ciclo Menstrual Esta 21Documento44 páginasCiclo Menstrual Esta 21Dayana Paola100% (1)
- Clase 3 21-03-22Documento3 páginasClase 3 21-03-22Kath RodríguezAún no hay calificaciones
- Trastorno HipofisarioDocumento7 páginasTrastorno HipofisariomarcoAún no hay calificaciones
- Eje Hipotalamo Hipofisiario Dra MuñanteDocumento36 páginasEje Hipotalamo Hipofisiario Dra MuñanteGEDEON1Aún no hay calificaciones
- Ciclo MenstrualDocumento4 páginasCiclo MenstrualCatalina Gonzalez BustamanteAún no hay calificaciones
- GINECOLOGIADocumento351 páginasGINECOLOGIAImanAún no hay calificaciones
- Hipotalamo HipofisisDocumento19 páginasHipotalamo Hipofisislaura fonsecaAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento38 páginasCiclo Sexual FemeninoSandra SayayAún no hay calificaciones
- Ciclo MenstrualDocumento24 páginasCiclo MenstrualMa. isabelAún no hay calificaciones
- Ciclo MenstrualDocumento4 páginasCiclo Menstrualmishel pojoyAún no hay calificaciones
- SSyR - FSHDocumento50 páginasSSyR - FSHLu FinochiettoAún no hay calificaciones
- Ciclo Menstrual y Sus TrastornosDocumento7 páginasCiclo Menstrual y Sus TrastornosMaria José De Guadalupe OLIVA PONCEAún no hay calificaciones
- Resumen Fisiologia1Documento124 páginasResumen Fisiologia1Mar MaryAún no hay calificaciones
- Ciclo Menstrual UC 2020 IDocumento67 páginasCiclo Menstrual UC 2020 IdaniloAún no hay calificaciones
- Fisiologia Reproductiva Guia 2Documento6 páginasFisiologia Reproductiva Guia 2Jeymi yasarela López cascoAún no hay calificaciones
- Ciclo MenstrualDocumento45 páginasCiclo MenstrualApolinar AlbarranAún no hay calificaciones
- Resumen Etapas Ciclo EstralDocumento8 páginasResumen Etapas Ciclo EstralJ'Carlos 'DguezAún no hay calificaciones
- Clase 11 Farmcot AnticonceptivosDocumento39 páginasClase 11 Farmcot Anticonceptivosbrandon veramendi ramosAún no hay calificaciones
- Ovario, Ciclo ReproductivoDocumento123 páginasOvario, Ciclo ReproductivoUSMP FN ARCHIVOS100% (1)
- Ginecologia CTODocumento62 páginasGinecologia CTOXiang Chong100% (2)
- Ciclo Ovárico y Ciclo MenstrualDocumento18 páginasCiclo Ovárico y Ciclo Menstrualde killerAún no hay calificaciones
- Guía Ginecología y Obstetricia FinalDocumento75 páginasGuía Ginecología y Obstetricia FinalRafael avendañoAún no hay calificaciones
- Fisiopatologia Informe 4Documento7 páginasFisiopatologia Informe 4Alexander Zegarra CornejoAún no hay calificaciones
- Resumen Salud Sexual y ReproductivaDocumento44 páginasResumen Salud Sexual y ReproductivaDiscopy Dis CopyAún no hay calificaciones
- Capitulo 1 - Fisiologia y EndocrinologiaDocumento26 páginasCapitulo 1 - Fisiologia y EndocrinologiaJuan Carlos Lucín AlarcónAún no hay calificaciones
- Eje Hipotalamo Hipofisis OvarioDocumento15 páginasEje Hipotalamo Hipofisis OvarioNatalia AlmeidaAún no hay calificaciones
- Expo FisiologiaDocumento27 páginasExpo FisiologiaMayday CastañedaAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento15 páginasCiclo Sexual FemeninoPablo Cesar Gutierrez Del VillarAún no hay calificaciones
- Reproducción en Ovejas y CabrasDocumento5 páginasReproducción en Ovejas y Cabrasrociofigueroa.m130Aún no hay calificaciones
- Ciclo MenstrualDocumento33 páginasCiclo Menstrualjesus100% (2)
- Ginecologia (Apunte)Documento62 páginasGinecologia (Apunte)leonardodicaprioAún no hay calificaciones
- Resumen APS Parte 1 PDFDocumento24 páginasResumen APS Parte 1 PDFvalentina villagraAún no hay calificaciones
- Ciclo EstralDocumento70 páginasCiclo EstralEduardo LunaAún no hay calificaciones
- Fisiología de La MujerDocumento58 páginasFisiología de La MujerAgustina VaiAún no hay calificaciones
- Todo Sexualidad e ItsDocumento42 páginasTodo Sexualidad e ItskrishnaAún no hay calificaciones
- Ciclo MenstrualDocumento33 páginasCiclo Menstrualsotelorosa568Aún no hay calificaciones
- Balance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraDe EverandBalance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraCalificación: 4 de 5 estrellas4/5 (1)
- Madre Embarazada por Primera Vez: La Guía Completa Semana Tras Semana para Tener un Embarazo Tranquilo y Saludable Hasta Dar a LuzDe EverandMadre Embarazada por Primera Vez: La Guía Completa Semana Tras Semana para Tener un Embarazo Tranquilo y Saludable Hasta Dar a LuzCalificación: 5 de 5 estrellas5/5 (1)
- Ensayo Sobre Las Ciencias SocialesDocumento5 páginasEnsayo Sobre Las Ciencias Socialespaola2mendieta73% (44)
- Indicaciones Tarea Segundo Bimestre - 2039489420Documento12 páginasIndicaciones Tarea Segundo Bimestre - 2039489420Gabriela Quiroz De VeraAún no hay calificaciones
- Tarea 4 - NorbeyChaparroDocumento7 páginasTarea 4 - NorbeyChaparroNorbey Sebastian Chaparro MezaAún no hay calificaciones
- Escala Abreviada de DesarrolloDocumento63 páginasEscala Abreviada de DesarrolloJoaquin Enrique Sepulveda Aravena100% (1)
- Ensayo de Pelicula Entre La Razón y La Locura.Documento6 páginasEnsayo de Pelicula Entre La Razón y La Locura.pablomarca1707Aún no hay calificaciones
- 2.2. Modelos y Herrramientas para La Formulacion de EstrateiasDocumento7 páginas2.2. Modelos y Herrramientas para La Formulacion de EstrateiasKitty GR100% (1)
- De Los Jeroglíficos Al AlfabetoDocumento4 páginasDe Los Jeroglíficos Al AlfabetoMartín LexequíasAún no hay calificaciones
- Importancia de La Etica en Mi ProfesionDocumento9 páginasImportancia de La Etica en Mi ProfesionMelissa FloresAún no hay calificaciones
- Medium Vidente GratisDocumento5 páginasMedium Vidente GratisTarotAún no hay calificaciones
- Medios Masivos de ComunicaciónDocumento18 páginasMedios Masivos de ComunicaciónMarian ZamudioAún no hay calificaciones
- Tipos de Respuesta Inflamatoria-Act 2-FisiopatologiaDocumento6 páginasTipos de Respuesta Inflamatoria-Act 2-FisiopatologiaNancy Gocobachi PerezAún no hay calificaciones
- Informe Lógica JurídicaDocumento15 páginasInforme Lógica Jurídicaricardo puertaAún no hay calificaciones
- Prueba Libro El Cuaderno de MayraDocumento6 páginasPrueba Libro El Cuaderno de MayraJeremy Alvaro DazaAún no hay calificaciones
- RespiraciónDocumento31 páginasRespiraciónRocio AlbornozAún no hay calificaciones
- Uso de Adtivos en El ConcretoDocumento26 páginasUso de Adtivos en El ConcretoLp RudyAún no hay calificaciones
- Pentecostés - Síntesis HistóricaDocumento4 páginasPentecostés - Síntesis Históricamanuel_burgos_23Aún no hay calificaciones
- Revoca Medida Aseguramiento Andres Felipe Arias PDFDocumento17 páginasRevoca Medida Aseguramiento Andres Felipe Arias PDFduvan andres galvanAún no hay calificaciones
- Ejemplo de TecnicismosDocumento5 páginasEjemplo de TecnicismosCy RaAún no hay calificaciones
- Genealogia de La Muerte de Dios. Jean-Luc MarionDocumento30 páginasGenealogia de La Muerte de Dios. Jean-Luc MarionAlan Argüello100% (1)
- Ensayo N12Documento2 páginasEnsayo N12Isabella AngelAún no hay calificaciones
- Discurso FormalDocumento4 páginasDiscurso FormalLuisTocaAún no hay calificaciones
- Taller Rank y NoraDocumento4 páginasTaller Rank y NoraJuliana Umaña0% (1)
- Guia 1 Tipos de Patrimonio Unidad 2 Segundo Año BasicoDocumento3 páginasGuia 1 Tipos de Patrimonio Unidad 2 Segundo Año BasicolettyAún no hay calificaciones
- LA BELLA DURMIENTE Cuento ImagenesDocumento9 páginasLA BELLA DURMIENTE Cuento ImagenesLa Liga KidsAún no hay calificaciones
- Misones Wesley CalvinoDocumento4 páginasMisones Wesley CalvinoMagdiel Martínez ArceAún no hay calificaciones
- 2.reto 1 Habilidades de EstudioDocumento8 páginas2.reto 1 Habilidades de Estudiocarmen zulay calvo rodriguezAún no hay calificaciones
- 524 Duarte EeDocumento20 páginas524 Duarte EeDulceNavarro100% (1)
- Documento 5Documento8 páginasDocumento 5luis sanchezAún no hay calificaciones
- Vitruvio, Vituvianismo y Los Vitruvianos.1Documento4 páginasVitruvio, Vituvianismo y Los Vitruvianos.1Fernando Maman MenendezAún no hay calificaciones
- Biografia de Joaquín Gallegos LaraDocumento13 páginasBiografia de Joaquín Gallegos Laraisabelzamora71% (7)