Documentos de Académico
Documentos de Profesional
Documentos de Cultura
T7.1. Heridas Emponzoñadas Por Ofidios
Cargado por
Enara MartínezDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
T7.1. Heridas Emponzoñadas Por Ofidios
Cargado por
Enara MartínezCopyright:
Formatos disponibles
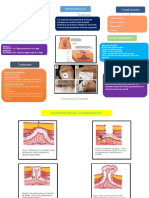
Paciente siempre refiere mordedura
Dolor punzante e irradiado que suele ceder transcurridos unos minutos
Orificios puntiformes Profundidad ¾ de la distancia entre orificios
Alrededor de la mordedura a los 5-10'
LOCAL Edema
Extendido en las siguientes 10-36h Limitado al tejido subcutáneo
Zonas pálidas alternadas con máculas violáceas
Cambios de coloración en la piel (<24h)
Petequias, pequeñas hemorragias intersticiales y vesículas hemorrágicas
Clínica Necrosis en los bordes, se forma escara
Infección
Muy poco frecuente, se da en grupos de riesgo o mordeduras por culebra bastarda
Aparece en las primeras 24h
GENERAL Alteraciones sistémicas
Shock
Molestias abdominales difusas
Cuadro inespecífico
Diarrea
Tenermo vesical
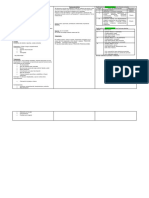
Identificar la especie
Evitar actividad en la zona afectada
Tratamiento de urgencia
Total seguridad mordedura por ofidio venoso
T7. Heridas emponzoñadas por ofidios Conseguir que el veneno NO difunda Condiciones Paciente de débil
Centro hospitalario más cercano a +2h
etirar el veneno de la herida y bloquear el
R
drenaje linfático Vendaje compresivo en la zona (NO torniquete)
racticar dos incisiones sobre cada orificio y
P
succionar (solo si -5' desde mordedura)
Colocación de vía venosa
GENERAL Analítica de sangre y orina
Pruebas diagnósticas básicas Rx tórax
ECG
Clínica general → Tratamiento sintomático
Nulo: no reacción local
Tratamiento definitivo Mínimo: edema estable, no signos sistémicos
Establecer la gravedad del envenenamiento
Moderado: edema progresivo, o clínica general o signos de coagulopatía
Severo: edema o clínica general o alteraciones de laboratorio severos
Ideal: antes de las 2h. Máx 24h.
Sueros específicos o polivalentes (más reacciones adversas)
ESPECÍFICO Suero antiponzoñoso
Administración lenta y vigilada
Es posible la administración simultánea de antihistamínicos y puede ser necesaria la adrenalina
Con esmero, cubrir con apósitos y vigilar evolución (infección).
Limpieza de la herida
Si necrosis tisular, coagulopatía
esbridamiento amplio en los tejidos vecinos a la mordedura
D
en casos graves
Toxemia severa y no se dispone de suero
Inmovilización de la zona y elevación, durante 3-4 días
Lo habitual es dejar que la herida cure por segunda intención
Cierre de la herida
Casos graves → reparación plástica
También podría gustarte
- Manual Mantenimiento RCM Mantenimiento Centrado Confiabilidad Analisis Implantacion Plan ProcedimientoDocumento16 páginasManual Mantenimiento RCM Mantenimiento Centrado Confiabilidad Analisis Implantacion Plan ProcedimientoPerforista OutllookAún no hay calificaciones
- Valeria León - Mapa ConceptualDocumento2 páginasValeria León - Mapa ConceptualValeria Leon AbadAún no hay calificaciones
- 12 Mab HeridasDocumento102 páginas12 Mab HeridasDylan Joel Cruz Mendoza100% (1)
- Trauma Laríngeo y EsofágicoDocumento40 páginasTrauma Laríngeo y EsofágicoGaby ToledoAún no hay calificaciones
- "La Miseria en Bogotá" Miguel SamperDocumento96 páginas"La Miseria en Bogotá" Miguel SampermafecitapoloAún no hay calificaciones
- Definiciones de Ética y Moral de Diferentes AutoresDocumento1 páginaDefiniciones de Ética y Moral de Diferentes AutoresAniuska Infante Mambel100% (1)
- CM - Prevencion Diagnostico y Tratamiento de La Dermatitis Del Area Del PañalDocumento6 páginasCM - Prevencion Diagnostico y Tratamiento de La Dermatitis Del Area Del PañalJavier Gutiérrez CastilloAún no hay calificaciones
- Producto Academico #1Documento6 páginasProducto Academico #1Nicolle Vila GalvanAún no hay calificaciones
- Primeros AuxiliosDocumento51 páginasPrimeros AuxiliosjudithAún no hay calificaciones
- DehiscenciaDocumento2 páginasDehiscenciaMayra LorenaAún no hay calificaciones
- Heridas en Primeros AuxiliosDocumento7 páginasHeridas en Primeros AuxiliosYuli Esquivel Rodrigez100% (1)
- Heridas en Primeros AuxiliosDocumento7 páginasHeridas en Primeros AuxiliosjazminAún no hay calificaciones
- U2 Presentación Enfermedades TraumáticasDocumento20 páginasU2 Presentación Enfermedades TraumáticasAmyHelenAún no hay calificaciones
- Fracturas Esguinces y LuxacionesDocumento2 páginasFracturas Esguinces y LuxacionesJoan Alex SaldañaAún no hay calificaciones
- Prurigo Por InsectosDocumento3 páginasPrurigo Por InsectosbebesdeluzymielAún no hay calificaciones
- 7.-Prevencion de Lesiones Ne Tejidos BlandosDocumento28 páginas7.-Prevencion de Lesiones Ne Tejidos BlandosgabyAún no hay calificaciones
- Traumatologia Forense Cyber BengDocumento59 páginasTraumatologia Forense Cyber BengPapeleria Y Ciber BengAún no hay calificaciones
- Técnicas Anestésicas MaxilaresDocumento4 páginasTécnicas Anestésicas MaxilaresfelipeAún no hay calificaciones
- HeridasHemorragias CompressedDocumento1 páginaHeridasHemorragias CompressedCarlos CoronaAún no hay calificaciones
- 10.1 Micosis Subcutáneas - CromomicosisDocumento1 página10.1 Micosis Subcutáneas - CromomicosisTaisha MartínezAún no hay calificaciones
- TiposDocumento2 páginasTiposJosé Adrian Espejel GuzmánAún no hay calificaciones
- Resumen EquinosDocumento244 páginasResumen EquinosCarolina MaguiñoAún no hay calificaciones
- Técnicas de SuturaDocumento29 páginasTécnicas de SuturaCamila PerezAún no hay calificaciones
- Tipos de Sutura - SandraDocumento2 páginasTipos de Sutura - SandraNaomy SamuelAún no hay calificaciones
- Mapas MentalesDocumento3 páginasMapas MentalesOsiris Daniela Cisnados AvilaAún no hay calificaciones
- T7.4 Lesiones Por MordeduraDocumento1 páginaT7.4 Lesiones Por MordeduraEnara MartínezAún no hay calificaciones
- Algoritmo SuturasDocumento1 páginaAlgoritmo SuturasEmanuel CFAún no hay calificaciones
- Manejo de HemorragiasDocumento1 páginaManejo de HemorragiasDaniel CristobalAún no hay calificaciones
- S 3Documento9 páginasS 3Javi DiazAún no hay calificaciones
- Traumatologia y OrtopediaDocumento7 páginasTraumatologia y OrtopediaEvii GAún no hay calificaciones
- Trauma de Pabellón Auricular. Trauma de Oído Medio y Hueso TemporalDocumento56 páginasTrauma de Pabellón Auricular. Trauma de Oído Medio y Hueso TemporalMariana CornuAún no hay calificaciones
- Triptico 1Documento2 páginasTriptico 1Isabella collantesAún no hay calificaciones
- Riesgos y Complicaciones de Anestesia LocalDocumento12 páginasRiesgos y Complicaciones de Anestesia LocalLivny CastilloAún no hay calificaciones
- Trauma de Conjuntiva y CórneaDocumento1 páginaTrauma de Conjuntiva y CórneaAle MendozaAún no hay calificaciones
- Fractura Diafisaria TibiaDocumento3 páginasFractura Diafisaria TibiaKarina Ccori MezaAún no hay calificaciones
- Exantematicas - Hoja 1Documento3 páginasExantematicas - Hoja 1Rene David Ávila SierraAún no hay calificaciones
- Principios de Trauma FacialDocumento43 páginasPrincipios de Trauma FacialMaria Claudia Florez TanusAún no hay calificaciones
- Guia Anestesia 1 ParcialDocumento19 páginasGuia Anestesia 1 ParcialtryhardfronrobloxAún no hay calificaciones
- Hemorroides - Jhonathan MayangaDocumento10 páginasHemorroides - Jhonathan MayangaJhonahanAún no hay calificaciones
- HemorragiaDocumento18 páginasHemorragiaJonathan Girón GarcíaAún no hay calificaciones
- Fracturas Traumatologia 180380 Downloable 1633401Documento4 páginasFracturas Traumatologia 180380 Downloable 1633401Colette TMAún no hay calificaciones
- Tipos de HeridasDocumento7 páginasTipos de HeridasAdriana DiazAún no hay calificaciones
- CicatrizDocumento2 páginasCicatrizMicaelaAún no hay calificaciones
- Lesiones de Tejidos BlandosDocumento1 páginaLesiones de Tejidos BlandosDeisy Rodriguez TejadaAún no hay calificaciones
- Enriqueocegueda@nube Unadmexico MXDocumento8 páginasEnriqueocegueda@nube Unadmexico MXJosue Melgarejo AcevedoAún no hay calificaciones
- Utmp1 U2 A1 EvaperezDocumento6 páginasUtmp1 U2 A1 EvaperezEVA PEREZAún no hay calificaciones
- Diapositivas Cirugia Oral - PPT DefinitivasDocumento24 páginasDiapositivas Cirugia Oral - PPT DefinitivasLaura BulaAún no hay calificaciones
- MAPA DE PROCESOS HERIDAS Y HEMORRAGIAS - Page 1Documento1 páginaMAPA DE PROCESOS HERIDAS Y HEMORRAGIAS - Page 1Maria Del Carmen GORDON BERRUECOSAún no hay calificaciones
- Cuadro Sinoptico Lesiones de Tendones de DedosDocumento1 páginaCuadro Sinoptico Lesiones de Tendones de DedosEdgar AngelesAún no hay calificaciones
- Wuolah Free T12. Rodilla Dolorosa en AdultosDocumento13 páginasWuolah Free T12. Rodilla Dolorosa en AdultosSergio GarridoAún no hay calificaciones
- T7.2 ArtrópodosDocumento1 páginaT7.2 ArtrópodosEnara MartínezAún no hay calificaciones
- SífilisDocumento1 páginaSífilisTaisha MartínezAún no hay calificaciones
- Anestesicos LocalesDocumento54 páginasAnestesicos LocalesEstefany NavarreteAún no hay calificaciones
- Botiquin Estaciones de Emergencia FijasDocumento1 páginaBotiquin Estaciones de Emergencia FijasEl Truji BackAún no hay calificaciones
- Curación de HeridasDocumento6 páginasCuración de HeridasAlien RRAún no hay calificaciones
- Fracturas Y Fracturas Expuestas, Traumatología - Arilson Ferreira BandeiraDocumento4 páginasFracturas Y Fracturas Expuestas, Traumatología - Arilson Ferreira BandeiraEnzon BritoAún no hay calificaciones
- PatologíasDocumento2 páginasPatologíaseva.sotelo6591Aún no hay calificaciones
- Primeros Auxilios - Mordeduras y PicadurasDocumento16 páginasPrimeros Auxilios - Mordeduras y PicadurasYessika Araceli CaceresAún no hay calificaciones
- Fracturas ExpuestasDocumento1 páginaFracturas Expuestasyhe SaAún no hay calificaciones
- Primeros AuxiliosDocumento7 páginasPrimeros AuxiliosJuan Sepúlveda BassoAún no hay calificaciones
- Gráfico Tabla Comparativa Elegante Minimalista Rosado y Beige - 20231025 - 164642 - 0000Documento2 páginasGráfico Tabla Comparativa Elegante Minimalista Rosado y Beige - 20231025 - 164642 - 0000Cristell DuclosAún no hay calificaciones
- Heridas 1Documento26 páginasHeridas 1claudia valentina alvites oreAún no hay calificaciones
- Orden de Trabajo: RegistroDocumento2 páginasOrden de Trabajo: RegistroYulianaMoralesAún no hay calificaciones
- Infecciones Sistema Nervioso CentralDocumento4 páginasInfecciones Sistema Nervioso CentralEnara MartínezAún no hay calificaciones
- Infecciones de Piel y Tejidos BlandosDocumento5 páginasInfecciones de Piel y Tejidos BlandosEnara MartínezAún no hay calificaciones
- Farmacología Del SNC y SNPDocumento8 páginasFarmacología Del SNC y SNPEnara MartínezAún no hay calificaciones
- Esquema Motivacional DrogodependenciasDocumento1 páginaEsquema Motivacional DrogodependenciasEnara MartínezAún no hay calificaciones
- Fiebre Hemorrágica de Crimea-Congo (FHCC)Documento1 páginaFiebre Hemorrágica de Crimea-Congo (FHCC)Enara MartínezAún no hay calificaciones
- CV ImisaDocumento13 páginasCV ImisaJoel DiazAún no hay calificaciones
- 950-El Sistema AcusatorioDocumento5 páginas950-El Sistema AcusatorioAna AlvaradoAún no hay calificaciones
- Ficcion Radiofonica en Tiempos de CrisisDocumento10 páginasFiccion Radiofonica en Tiempos de CrisisTeoAún no hay calificaciones
- Práctica 10Documento4 páginasPráctica 10Emmanuel PachecoAún no hay calificaciones
- Prueba 3Documento178 páginasPrueba 3Noai FuturoAún no hay calificaciones
- Informe de Piel PDFDocumento11 páginasInforme de Piel PDFLiz AvilaAún no hay calificaciones
- Operaciones Bancarias ActivasDocumento6 páginasOperaciones Bancarias ActivasHéctor HidalgoAún no hay calificaciones
- DiagnósticoDocumento3 páginasDiagnósticoFrancisco ArreazaAún no hay calificaciones
- Planificación Estrategica Dirección de Educación PúblicaDocumento14 páginasPlanificación Estrategica Dirección de Educación PúblicaAny OsorioAún no hay calificaciones
- HISTORIADocumento1 páginaHISTORIADaniela PerezAún no hay calificaciones
- Sweet and CoffeeDocumento1 páginaSweet and CoffeeAshley Arboleda100% (1)
- TEMA 7. Mi VisionnnDocumento3 páginasTEMA 7. Mi VisionnnDaniel GomezAún no hay calificaciones
- Problemas MRUDocumento4 páginasProblemas MRUsegundomedioAún no hay calificaciones
- El DescuentoDocumento7 páginasEl DescuentoMaria MartínAún no hay calificaciones
- Funciones Auxiliar de AlmacénDocumento3 páginasFunciones Auxiliar de AlmacénAdrian Alberto Romero BernalAún no hay calificaciones
- Fichas Liftket Speed Line H32N32... XLSX - H32N3215Documento2 páginasFichas Liftket Speed Line H32N32... XLSX - H32N3215Marcos Patricio Hernàndez NavarroAún no hay calificaciones
- Lesson and Activities 3° Pdo 11°Documento24 páginasLesson and Activities 3° Pdo 11°Betriz Elena Jaramillo TamayoAún no hay calificaciones
- Tif (Convertidor Boost)Documento20 páginasTif (Convertidor Boost)agallegosviAún no hay calificaciones
- Preparador de ArtisticaDocumento6 páginasPreparador de ArtisticaTiara AlexanderAún no hay calificaciones
- Taller BayesDocumento3 páginasTaller BayesSebastian Andres Solano SoteloAún no hay calificaciones
- Diplomado en Automatizacion de ProcesosDocumento1 páginaDiplomado en Automatizacion de ProcesosRuben PomaAún no hay calificaciones
- Temperatura de Combustion AdiabaticaDocumento12 páginasTemperatura de Combustion AdiabaticaItalo Roberto Pesce Muñoz0% (1)
- PRACTICA #8 (Virtual Noviembre 2020)Documento4 páginasPRACTICA #8 (Virtual Noviembre 2020)Jose Figueroa RamírezAún no hay calificaciones
- Pastores Dabo VobisDocumento11 páginasPastores Dabo VobisEduardo Jimenez AnayaAún no hay calificaciones
- Proyecto Final MetodologiaDocumento4 páginasProyecto Final MetodologiaXavier SaiwatabaAún no hay calificaciones
- Normas LinguisticasDocumento8 páginasNormas LinguisticasysilvaypAún no hay calificaciones