Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Patología Benigna de Cervix y Vulva
Cargado por
Wilinton Balcazar0 calificaciones0% encontró este documento útil (0 votos)
12 vistas15 páginasTítulo original
PATOLOGÍA BENIGNA DE CERVIX Y VULVA
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
12 vistas15 páginasPatología Benigna de Cervix y Vulva
Cargado por
Wilinton BalcazarCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 15
PATOLOGÍA BENIGNA DE VULVA Y CERVIX
Diapositiva 2: anatomía de la vulva
La vulva está conformada por:
El monte de venus es un almohadillado triangular de grasa, sobre los huesos
púbicos, en el que finalizan estructuras fibroelásticas de los labios mayores y del
ligamento suspensorio del clítoris. Está cubierto por piel, sobre la que aparece
vello durante la pubertad.
Los labios mayores son prominencias, fibroadiposas, que circundan lateralmente a
los labios menores, separados de ellos por el surco interlabial.
Los labios menores, o ninfas, son dos pliegues fibrosos recubiertos de piel, que en
la parte superior se dividen, a su vez, en dos repliegues, el anterior forma con el
del lado contrario el prepucio o capuchón del clítoris, y el posterior, al unirse al del
otro lado, forma el frenillo del clítoris y en su parte inferior se unen para formar la
comisura posterior de los labios menores u horquilla.
El clítoris es un órgano de 2 a 3 centímetros de longitud formando dos pilares y
dos cuerpos cavernosos, situado en la línea media.
El área limitada lateralmente por los labios menores, anteriormente por el clítoris,
posteriormente por la comisura posterior, e internamente por la membrana
himeneal, se llama vestíbulo, o introito de la vagina, y también forma parte de la
región vulvar.
La región vulvar está irrigada por ramas de la arteria pudenda, e inervada por los
nervios pudendo, ilioinguinal, genitofemoral y cutáneo femoral.
Diapositiva 3: patología benigna de la vulva
Las afecciones de los genitales externos constituyen una causa frecuente de
consulta ginecológica, por lo que es recomendable establecer una clasificación
general de dichas afecciones y detallar las que presenten una mayor incidencia.
CLASIFICACIÓN
Anomalias congenitas
Infecciones
Distrofia vulvar
Dermopatias
Tumores benignos
Lesiones precancerosas
Diapositiva 4: anomalías congénitas
Agenesia vulvar: ausencia de la vulva, son muy raros y se asocian a
malformaciones graves.
Hipertrofia de clítoris: es la malformación más frecuente, es un signo de
virilización por el exceso de andrógenos, si se presenta de forma congénita
habrá que hacer diagnóstico diferencial con intersexos, si no es congénito
habrá que investigar tumores secretores de andrógenos ováricos o
adrenales.
Fusión congénita de labios: La fusión de labios mayores completa o
incompleta se debe a exposición a los andrógenos durante el desarrollo
embrionario que da lugar a pseudohermafroditismo
Hipertrofia de labios menores: Puede suceder tras una irritación crónica o
en historia de masturbación y solo debe corregirse quirúrgicamente en
casos de sintomatología clínica durante las relaciones o con la
deambulación.
Himen septado: Estos tienen una membrana en la mitad del orificio que
muestra dos entradas en lugar de una.
Himen imperforado Esta malformación se debe a la falta de canalización
que impide la comunicación de la vagina y el vestíbulo. Suele ser
asintomática hasta la menarquia donde se comienza con dolor en
hipogastrio de tipo cíclico acompañado de hematocolpos.
Diapositiva 5: INFECCIONES
POR HONGOS:
DERMATOFITOSIS O TIÑA: se producen por dermatofitos. Se caracterizan
por lesiones eritemato-escamosas, simétricas, con bordes definidos y
aclaración central por la descamación. Las lesiones son pruriginosas, con
escozor y esta favorecido por el roce, la humedad, la obesidad y la
inmunodeficiencia.
CANDIDIASIS: Es la infección más frecuente, y suele ser secundaria a
candidiasis vaginal. Surgen de la alteración de la flora intestinal y vaginal
tras la toma de antibióticos, embarazo, inmunosupresión, diabetes.
VIRALES:
HERPES: El herpes genital esta producido en 60-70 % por VHS-2 y el resto
a VHS-1. la lesión inicial es intraepidermica y en una primera fase brotan
múltiples vesículas de localización extensa que se ulceran y se fusionan
produciendo dolor y quemazón.
PAPILOMAVIRUS: en la infección por el virus del papiloma humano se
distinguen diferentes tipos de lesiones.
- Infección clínica: condilomas acuminados
- Infección subclínica: lesiones aplanadas visibles con ácido acético
- Infección latente: detectable con determinación de ADN viral
- Infección previa: mediante anticuerpos sanguíneos.
Diapositiva 6: distrofia vulvar
Pueden aparecer atipias celulares clasificadas como leves, moderadas o graves y
esta última es difícil de distinguir del cáncer intraepitelial. En estas atipias se ha
distribuido una función a los virus del papiloma.
Actualmente se distinguen tres variedades de distrofias:
- HIPERPLÁSICA: la distrofia hiperplásica epidérmica de la vulva aparece
como una lesión blanca, algo sobreelevada y a veces rugosa o escamosa).
El prurito es el síntoma principal. La causa no es conocida. Con frecuencia
hay que distinguirla del cáncer vulvar mediante biopsia.
- ATRÓFICA (LIQUEN ESCLEROSO): el liquen escleroso produce un
aplanamiento de las estructuras normales de la vulva que se tornan
blanquecinas por despigmentación parcial y queratosis superficial. Puede
aparecer a cualquier edad, aunque es más frecuente después de los 60
años. Antiguamente se conocía como craurosis vulvar. El intenso prurito y
las molestias al coito (por el estrechamiento del introito) son los síntomas
fundamentales. En algunos casos es necesario distinguirlo del cáncer
vulvar mediante biopsia dirigida.
- MIXTAS: pueden encontrarse formas mixtas en puntos diferentes de la
misma vulva y con frecuencia hay atipias celulares.
DIAPOSITIVA 7: Dermopatías
LIQUEN PLANO
Es una enfermedad de tipo autoinmune con un patrón clínico claramente
liquenoide, afecta con especial predilección a mucosa oral y vulvar.
Clínica: lesión descamativa de piel de la vagina y que a veces compromete
la vulva cerca de los labios menores y vestíbulo, con áreas con estrías de
Wickham (queratosis alrededor de las lesiones eritematosas de aspecto
ulcerado). Se manifiesta como ardor y prurito vulvar crónico, dispareunia y
descarga vaginal.
Diagnóstico: requiere de biopsia, dado que la lesión se asemeja a una
lesión maligna. En la histología se ve un epitelio adelgazado, con infiltración
por células inflamatorias y necrosis por licuefacción de las células basales.
Se puede apoyar el diagnóstico con un estudio de flujo vaginal que revela
abundantes células inflamatorias en ausencia o escasas bacterias.
Tratamiento: corticoides tópicos con o sin duchas vaginales con
hidrocortisona 1%. El tratamiento suele ser más corto que el necesario para
el liquen crónico, pero la recurrencia de las lesiones es mayor.
LIQUEN CRÓNICO SIMPLE
Clínica: lesiones eruptivas asociadas con prurito generalmente desarrollada
en forma secundaria tras una dermatitis irritativa (producida por distintos
productos como detergentes, suavizantes, productos de baño, etc.) que se
perpetúa en el tiempo por el roce de la zona, que contribuyen a
engrosamiento e hiperplasia de la piel e infiltración por células inflamatorias.
Diagnóstico: A la inspección se ve eritema de la piel de labios mayores y
menores y del periné con ocasionales placas hiperplásicas e
hiperpigmentada y en ocasiones con lesiones lineales. La biopsia
habitualmente es innecesaria.
Tratamiento: evitar sustancias irritantes, uso de fármacos anti-prurito (por
ejemplo, hidroxicina) y uso de corticoides tópicos (hidrocortisona 1-2%) por
tiempo limitado. Si no hay mejoría a los tres meses, debe realizarse una
biopsia, pero habitualmente hay remisión total de los síntomas con el
corticoide tópico.
DIAPOSITIVA 8
siguiendo con las dermopatias
PSORIASIS
Enfermedad sistémica autoinmune, que compromete principalmente la piel
pudiendo comprometer la vulva. Tiene un fuerte componente hereditario y
es una enfermedad frecuente (2% de la población).
Clínica: las lesiones son placas eritematoescamosas de 1 a 2 cm de
diámetro, ligeramente redondeadas que aparecen en cualquier momento de
la vida de la paciente y que suele existir el antecedente u lesiones similares
en otras zonas del cuerpo. No hay prurito o éste es escaso y poseen los
signos clásicos de la psoriasis, como el de Auspitz (sangrado al remover la
placa).
Diagnóstico: A la histología se encontrará un patrón de acantosis con
infiltración con células inflamatorias crónicas en las papilas dérmicas.
Tratamiento: corticoides tópicos (betametasona 0,1%) u otro tratamiento
dermatológico según el paciente.
DERMATITIS
Incluye dos categorías:
Eccema: puede ser como una dermatitis alérgica o una dermatitis por
contacto, fenómenos que resultan de la exposición a alérgenos o irritantes
que suelen encontrarse en jabones, detergentes, ropa y productos de
higiene femenina. También puede haber eccema vulvar en el contexto de
una dermatitis atópica. Este es caracterizado por el edema intracelular de la
epidermis. La distinción entre las 3 formas es según la historia clínica.
Dermatitis seborreica: la dermatitis seborreica con compromiso vulvar es
infrecuente. Corresponde a una inflamación crónica de las glándulas
sebáceas de causa desconocida. Se caracteriza por prurito y lesiones de
color rosa pálido a amarillento cubierto por una capa aceitosa, que puede
confundirse con un liquen simple crónico o la psoriasis, pero en contexto de
un paciente con dermatitis seborreica.
Tratamiento: corresponde a eliminar los agentes irritantes o alérgicos,
higiene adecuada de la vulva, sin jabón ni otros productos y pueden usarse
corticoides tópicos y crotamitón (antiácaros con efecto contra el prurito)
para el manejo de las lesiones.
Diapositiva 9: TUMORES BENIGNOS
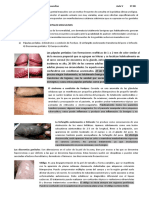
CONDILOMAS ACUMINADOS
Son verrugas venéreas de causa viral producida por el papilomavirus humano
(Papovirus). Se presentan en forma de coliflor, más frecuentes en la parte
posterior de los labios mayores y en la horquilla perineal, así como en las paredes
de la vagina y el cérvix
Tratamiento
1. Tintura de podofilino al 25 %: se aplica semanalmente en las lesiones
teniendo cuidado con el tejido sano.
2. Ácido tricloroacético: se aplica en igual forma que el anterior.
3. Aplicación de fluoracilo tópico 3 veces/semana.
4. Pomada de interferón.
5. Criocirugía: Es la técnica de elección en los condilomas acuminados,
permite tratar múltiples lesiones en un sólo acto quirúrgico, a veces sin
necesidad de anestesia. De igual forma constituye una técnica rápida,
barata, sencilla y limpia. No ocasiona la vaporización de los tejidos, a
diferencia de la electrocirugía-
6. Electrofulguración cuando son pequeños.
7. Extirpación quirúrgica cuando son grandes masas.
DIAPOSITIVA 10
TUMORES DE LA GLÁNDULA DE BARTHOLINO
Comúnmente aparecen como una inflamación de la glándula de Bartholino,
localizada en el tercio posterior de los labios mayores, muy común en la edad
reproductiva, con mayor frecuencia en la izquierda, muy raramente bilateral El
proceso inflamatorio de esta glándula es recidivante, y con frecuencia da lugar a
quistes de retención Generalmente el germen causal es el gonococo, aunque
también pueden ser otros cocos, bacilos y gérmenes.
Cuadro clínico: En la fase aguda los principales síntomas son dolor intenso por
distensión de la glándula que puede aumentar considerablemente de volumen,
calor y se enrojece.
Diagnóstico: Es eminentemente clínico. En la fase aguda se realiza por la
aparición de los signos de inflamación de la glándula antes descritos, y en la
crónica por la aparición del tumor o el quiste.
Tratamiento: En la fase aguda se recomienda reposo, analgésico y aplicación de
fomentos tibios y antibioticoterapia, preferiblemente penicilina o tetraciclina.
HIDRADENOMA
Es un tumor que se origina en las glándulas sudoríparas apocrinas genitales
especializadas, en cara interna de labios mayores y surco interlabial. Es poco
frecuente y se caracteriza por un nódulo único, solitario que se localiza en surco
interlabial que al ulcerarse puede sangrar y se observa material rojizo.
DIAPOSITIVA 11: LESIONES PRECANCEROSAS
NEOPLASIA INTRAEPITELIAL VULVAR
La neoplasia vulvar intraepitelial (VIN) es una lesión precursora del cáncer
escamoso de la vulva.
Epidemiología: Existe un incremento en la incidencia de la neoplasia vulvar
intraepitelial en las últimas décadas, especialmente en mujeres jóvenes, debido al
mejor diagnóstico y mayor exposición a VPH.
Clínica: La neoplasia vulvar intraepitelial presenta sintomatología
aproximadamente en el 50% de los casos; el prurito es el síntoma más frecuente.
No existe un patrón lesional característico, ni tiene una imagen patognomónica,
por lo que el estudio histopatológico es imprescindible para un correcto
diagnóstico.
Tratamiento. No existe acuerdo sobre cuál es el tratamiento ideal de la neoplasia
vulvar intraepitelial, y la conducta terapéutica sigue siendo motivo de controversia.
Se puede hacer:
1. Extirpación local con márgenes libres. Se realiza con bisturí frío o láser
CO2, se escoge en lesiones unifocales.
2. Extirpación local amplia con injerto para lesiones más extensas
3. Extirpación cutánea con aproximación de introito para los casos de
afectación de introito.
Seguimiento. Se requiere un seguimiento largo de las pacientes por dos motivos:
1. Posibilidad de recurrencias.
2. Riesgo de progresión a una lesión invasora. El tratamiento no elimina por
completo el riesgo de progresión.
Diapositiva 12: Clasificación
En la práctica, el término neoplasia vulvar intraepitelial se aplica solamente para
las lesiones de alto grado (antes VIN 2-3), pues respecto a VIN 1 no existe
evidencia de que sea una lesión precursora del cáncer. Se divide en dos
categorías histológicas con diferencias tanto clínicas como epidemiológicas
Neoplasia vulvar intraepitelial tipo común, condilomatoso, basaloide o mixto,
generalmente relacionado con el VPH (especialmente 16 y 18). Es el más
frecuente. Típico de mujeres jóvenes. Las lesiones suelen ser multifocales y
polimorfas (generalmente sobreelevadas o papilomatosas y pigmentadas),
localizadas en las áreas mucosas y desprovistas de vello, preferentemente
en el tercio inferior de la vulva. Es habitual la asociación con lesiones
intraepiteliales de otras localizaciones del tracto genital inferior (ya sean
sincrónicas o metacrónicas). A su vez se subdivide en tipo condilomatoso,
tipo basaloide y tipo mixto.
Neoplasia vulvar intraepitelial tipo diferenciado. No está relacionado con el
VPH. Menos frecuente que la VIN común que suele aparecer en mujeres
mayores, pero con un riesgo de progresión a cáncer invasor 5,6 veces
mayor que en la VIN tipo común. Las lesiones suelen ser únicas, de color
blanco-queratósico o rojizas y de localización en áreas provistas de vello.
Suele asociarse con trastornos epiteliales no neoplásicos, como hiperplasia
escamosa y liquen escleroso.
Diapositiva 13: anatomía del cérvix
El cuello uterino constituye la parte más baja del útero, tiene una longitud de 2,5 a
3 cm, se continua hacia arriba con el cuerpo uterino (5cm) por el istmo y hacia
abajo con la vagina.
La porción vaginal del cuello (Exocérvix) se proyecta en la vagina superior. El
orificio externo es redondeado y puntiforme en la Nulípara; transversal en la
primípara y desgarrado en la multípara.
El canal cervical se extiende desde el orificio externo hasta el orificio cervical
interno donde se conecta con la cavidad uterina (Endocérvix)
El cuello uterino considerado normal varía mucho en su aspecto de una mujer a
otra y de acuerdo con la etapa de la vida en que se encuentra: adolescencia y
pubertad, edad reproductiva, embarazos, climaterio y menopausia, y pueden verse
variaciones en el límite de los epitelios exocervical y endocervical, de manera que
este límite cambiará modificando el aspecto del exocérvix, cuando lo observamos
al examinarlo con espéculo.
Histologicamente hablando vamos a observar en:
Exocérvix: epitelio escamoso estratificado rosado, de múltiples capas celulares.
Endocérvix: epitelio cilíndrico rojizo de una única capa celular.
unión escamocolumnar: punto de unión entre el epitelio plano estratificado
exocervical y el epitelio cilíndrico endocervical.
Diapositiva 14: PATOLOGÍA BENIGNA DE cérvix
Las patologías benignas del cérvix se pueden clasificar en 6 grupos que son:
lesiones congénitas, lesiones traumáticas, estenosis y atresia, cervicitis, erosión y
neoplasias benignas.
Diapositiva 15: lesiones congénitas
Dentro de las lesiones congénitas se pueden presentar 3 casos como son los
defectos de los conductos de Müller, los restos del conducto mesentérico y la
erosión congénita.
En los defectos de los conductos Müller, se encuentra la agenesias bilateral o
unilateral, esta se va acompañar por lo general de otras malformaciones que
pueden ser renales, de trompas, vagina etc. También se encuentra el cérvix doble
que es cuando hay una falta de unión de los conductos de Müller, por otro lado, el
cérvix simple y el cérvix tabicado son casos poco frecuentes, pero suelen
acompañarse de hematocolpos (retención vaginal de la menstruación que aparece
en la pubertad), hematometra (acúmulo de sangre en el interior uterino) y dan
lógicamente complicaciones obstétricas, infertilidad, dismenorrea, etc.
El tratamiento es quirúrgico, pero va a depender de cada caso.
DIAPOSITIVA 16: lesiones traumáticas
Los desgarros: estos generalmente son de causa obstétrica, pero no se
diagnostican en muchas ocasiones sino de manera tardía, por esto es
recomendable revisar el cuello inmediatamente después del parto, de manera
rutinaria.
Las perforaciones: se producen especialmente durante las maniobras
instrumentales, los abortos provocados, las dilataciones previas a raspado, etc.
Ulceraciones traumáticas: estas son las que se encuentran en los úteros
prolapsados, pueden traer como consecuencia hemorragias, infecciones, etc.; se
suelen acompañar de flujo, a veces mal olor y si la lesión es muy profunda puede
llegar a producir atresias parciales o totales. Es importante tener en cuenta que
cuando las lesiones que se diagnostican en el momento pues, deben repararse de
inmediato mientras que las antiguas, en ocasiones no van a necesitar ningún
tratamiento.
La elongación del cérvix que aparece cuando hay un prolapso uterino, y pues esto
va a ocacionar que la paciente experimente incomodidad además pueden
presentarse erosiones, hemorragias y también distocias.
DIAPOSTIVA 17: estenosis y atresia
Es la obstrucción parcial o completa del canal cervical, este no es un problema
muy frecuente pero cuando se presenta nos pueden traer complicaciones serias
como hematómetras ya sabemos que esto es cuando hay acumulo de sangre en
el interior del útero. Estas se van a dividir en congénitas y adquiridas:
Las congénitas están representadas por las malformaciones congénitas que
ingresan el canal cervical y lo obstruyen parcial o totalmente, tales como el "orificio
puntiforme"
Y las adquiridas pueden ser provocadas por infecciones, por causas obstétricas,
por manipulación instrumentales de pronto como el uso de sondas, también por la
presencia de tumores benignos o malignos, por cuerpos extraños.
DIAPOSITIVA 18: cervicitis
La cervicitis es un problema, muy frecuente en la consulta Ginecológica, se puede
definir como una inflamación ya sea aguda o crónica del cérvix, resultante de una
infección, que puede ser directa o secundaria proveniente del útero, de la vagina,
también puede ser causada por algunos agentes como la triconomas, las Herpes
vaginales; o no específicos como estafilococo, etc.
El síntoma principal de la cervicitis es la secreción vaginal patológica purulenta, de
la cual ese aspecto de la secreción va a depender del el agente causal
(espumoso, de leche cortada, etc.) El cérvix se encuentra enrojecido, edematoso y
al examen se aprecia cómo el flujo sale a través del orificio externo, que a veces
se encuentra erosionado.
El diagnóstico etiológico se hace mediante el frotis de la secreción cervicovagina,
medinate una citología; y la biopsia va a estár contraindicada en el período agudo.
El tratamiento está basado en la administración de drogas sistémicas o locales
(óvulos, cremas, etc).
Después de establecer cuál es el agente causal vamos a implementar el
tratamiento, por ejemplo si es Chlamydia: Azitromicina 1 g dosis única v.o o
Doxiciclina 100mg c/12hrs x 7 días v.o.
Si es Neisseria gonorrhoeae: Ceftriaxona 250 mg dosis única i.m.
Si es Tricomonas vaginalis: Metronidazol 2 g dosis única v.o.
Y si es herpes simple: Aciclovir 400 mg c/8hrs x 7 días v.o.
Se debe Indicar abstinencia sexual durante 7 días y tratamiento a la pareja sexual.
El tratamiento es empírico la mayoría de las veces e incluye: Metronidazol,
Doxiciclina y Ceftriaxona.
La cervicitis crónica sigue a la fase aguda, esta es producida por lo general por
gérmenes inespecíficos y se observa como resultado de una erosión, un desgarro,
ectropión o eversión de la mucosa cervical.
A diferencia del anterior El cuadro clínico está constituido por el flujo, acompañado
o nó de dolor, parametritis, "vejiga irritada", etc. y en algunos puede llegar incluso
a causar esterilidad por hostilidad del medio cervical. Y el diagnostico se basa
esencialmente en lo que vamos a encontrar en la inspección, ahí podemos
observar el cuello de color rojo intenso, desgarrado, con ectropión y erosion.
DIAPOSITIVA 19: erosión
Es la pérdida de sustancia en la superficie, aunque algunos autores niegan que
exista la perdida de sustancia y por eso prefieren que se denomine como seudo-
erosion.
Se considera que en el proceso de la seudoerosión se suceden cuatro períodos
que son:
l. El moco cervical tóxico macera el epitelio ectocervical formando una erosión
verdadera.
2. Proliferación del epitelio endocervical hasta recubrir la zona erosionada.
3. Proliferación del epitelio ectocervical insinuándose por debajo del epitelio
endocervical ectópico.
4. El epitelio ectocervical rellena los espacios glandulares curando la
seudoerosión.
En otras palabras, es la Presencia de epitelio cilíndrico por debajo del orificio
cervical externo, eversión del endocérvix exponiendo el epitelio columnar con una
apariencia similar a tejido granulatorio.
También es importante saber que es Más frecuente en pacientes adolescentes,
que estén con anticonceptivos orales combinados, embarazadas y quienes
tuvieron una laceración cervical durante el parto.
El diagnostico se hace mediante el examen fisico, colposcopia, examen
bacteriológico y biopsia.
El tratamiento va a variar según sea el caso, cuando es asintomático no es
necesario practicar tratamiento alguno; y cuando hay secreción excesiva se
recomienda hacer el tratamiento sistémico (antibióticos) e incluso tratamiento
quirúrgico si llega hacer necesarios.
DIAPOSOTIVA 20: neoplasias benignas del cérvix
Los pólipos son protrusiones hiperplásica focales de los pliegues endocervicales
de aspecto digitiforme que contiene elementos estromales y epiteliales.
Tienen mayor incidencia entre los 40 y 60 años, es mas frecuente que se presente
n pacientes multíparas. Pueden manifestarse como aumento del flujo genital
(hipersecreción de mucus) o alteraciones del flujo rojo (sangrado por ulceración).
En el coito pueden producir sinusorragia (diagnóstico diferencial con neoplasia).
Habitualmente son redondeados, elongados, únicos, y de 2-3 cms de diámetro de
superficie blanquecina o hiperémica, lisa o lobulada que pueden ulcerarse. La
gran mayoría son benignos
El diagnostico se puede realizar inicialmente al examen físico, si el medico
sospecha de la presencia de pólipos puede mandarle una ecografía transvaginal,
en algunos casos se utiliza la histeroscopía.
Para el tratamiento se puede tomar una conducta expectante cuando los pólipos
son muy pequeños, y tampoco generan síntomas. Pero cuando presentan
síntomas se podría mandar a la paciente medicamentos hormonales como los
gestagenos y los antagonista de la hormona liberadora de la gonadotropina, pero
esto no los elimina definitivamente, ya que pueden volver con la suspensión del
tratamiento. asi que el tratamiento definitivo es la extirpación quirúrgica aunque
esta se utiliza cuando los pólipos causan sangrado o flujo.
DIAPOSITIVA 21
Los leiomiomas pueden encontrarse en el cérvix, pero mucho menos frecuente
que en el miometrio (10%). Macro y microscópicamente tienen características
similares a los de localización miometrial y los mismos criterios de malignidad son
aplicables a ambas ubicaciones. Estos Pueden sangrar o prolapsar al canal
endocervical lo que produce contracciones y dolor como en una fase temprana del
trabajo de parto (mioma en expulsión).
El diagnóstico de los miomas cervicales se realiza por examen físico y
especialmente si están prolapsados, pueden ser visibles con el espéculo. Algunos
son palpables durante el examen bimanual. La ecografía o la resonancia
magnética pueden ayudar al diagnóstico.
Se indica ecografía transvaginal o RM solo debido a las siguientes razones:
Confirmar un diagnóstico dudoso
Descartar una obstrucción al flujo urinario
Identificar miomas adicionales
Para distinguir entre un leiomioma submucoso prolapsado y un leiomioma
cervical verdadero
El tratamiento de los miomas cervicales es similar al de los miomas uterinos. Los
miomas pequeños y asintomáticos no se tratan. La mayoría de los miomas
cervicales sintomáticos se extirpan mediante una miomectomía (en especial si se
desea conservar la fertilidad); si la miomectomía es técnicamente difícil, debe
realizarse una histerectomía.
Si es posible, los miomas prolapsados deben extirparse por vía transvaginal.
DIAPOSITIVA 22: quistes de naboth
Corresponden a glándulas secretoras de mucus que se obstruyen. Se observan
como protuberancias redondas y lisas sobre el cuello uterino. Pero No son
malignos. Generalmente son asintomáticos, puede haber dolor o una sensación
molesta de peso o presión en la vagina cuando son múltiples y muy grandes, lo
cual es raro. Y en general no se tratan, excepto en los casos que causan dolor o
sensación incomoda de plenitud en la vagina. Entonces se utiliza la
Electrocauterización es el método de uso habitual, y si el diagnostico no es certero
se debe realizar una escisión para evaluación histológica.
DIAPOSITIVA 23: neoplasias intraepiteliales
Las neoplasias intraepiteliales se puede definir como el espectro de cambios
epiteliales que comienza con una atipía mínima y que progresa a estadios de
mayor anormalidad epitelial, hasta el carcinoma escamoso invasor; la NIE implica
una alteración celular potencialmente maligna.
Él término carcinoma in situ se refiere a una lesión maligna que compromete todo
el espesor del epitelio escamoso, sin invadir el estroma. Mientras que El término
NIE enfatiza el hecho que la displasia y el carcinoma in situ son diferentes puntos
o estadios de una misma enfermedad y no lesiones distintas.
En este orden de ideas Los grados que se usan son:
NIE 1: displasia leve
NIE 2: displasia moderada
NIE 3: displasia intensa o carcinoma in situ
el Sistema de Clasificación de Bethesda que es el que se utiliza para el
Diagnóstico Citológico Cervical-Vaginal agrupa estas lesiones en lesiones
escamosas intraepiteliales de bajo grado que vendría siendo el NIE 1 y condiloma
plano, y en lesiones escamosas de alto grado NIE 2 y NIE 3
Algo que debemos tener en cuenta es que Las características epidemiológicas del
NIE y carcinoma invasor son similares: La edad precoz al primer coito y múltiples
parejas sexuales son los factores más importantes. Incluso, Actualmente se
considera al NIE como una enfermedad de transmisión sexual Y La incidencia de
cáncer cervical es también considerablemente alta en mujeres fumadoras.
DIAPOSITIVA 24: INFECCION POR VPH
El rol del virus papiloma humano (HPV) es muy importante en la patogénesis de
estas lesiones y es transmitido sexualmente; es demostrado en aproximadamente
85% de los carcinomas cervicales y en 90% de los condilomas y lesiones
preneoplásicas. El virus Herpes simple tipo 2 parece ser un factor etiológico no
relacionado con el NIE.
Continuando con la Infección por HPV encontramos que la evidencia clínica y de
laboratorio indica que la infección por HPV está ligada en la patogénesis del NIE y
del carcinoma cervicouterino. El 80% de las lesiones de NIE 1 tiene lesiones
celulares de HPV. El virus en estas lesiones puede ser visto por microscopía
electrónica y la proteína de la cápside puede ser reconocida por anticuerpos
monoclonales e hibridización in situ. Mientras que En los NIE de alto grado y en el
cáncer cervical el virus está integrado en el genoma celular.
Los condilomas del cérvix usualmente contienen cepas HPV 6 – 11 – 42 y 44 y a
estas cepas se les considera como cepas de bajo riesgo ya que son encontradas
(especialmente las cepas 6 –11) en el 90% de los condilomas y solo raramente en
carcinomas invasivos.
En cambio los NIE de alto grado y el carcinoma invasor contienen cepas HPV 16 –
18 – 32 - 33 o 35. De las cuales Las cepas 16 y 18 son encontradas en el 70% de
los carcinomas invasores y se les considera como cepas de alto riesgo.
El condiloma plano es la forma de infección por HPV más frecuente; se caracteriza
por leve aumento de la celularidad y por la presencia de células de citoplasma
claro con núcleos hipercromáticos de aspecto retorcido o con irregularidades en la
carioteca; puede haber binucleación.
DIAPOSITIVA 25: A NIVEL HISTOLÓGICO
el NIE es una lesión que comienza a nivel de la unión escamocolumnar, en la zona
de transición del cérvix. El proceso de maduración normal del epitelio escamoso
cervical es interrumpido en el NIE y esto se observa morfológicamente por
aumento de la celularidad, pérdida de la maduración, pérdida de la polaridad
nuclear, atipía nuclear y mitosis (figura N°11).
En el NIE 1 estos cambios se observan en el tercio basal del epitelio (figura N°12).
En el NIE 2 estos cambios se observan en los dos tercios basales o mitad inferior
(figura N°13). En el NIE 3 estos cambios se observan en todo el espesor del
epitelio (figura N°14).
DIAPOSITIVA 26: GENERALIDADES DE LA NIE
la edad promedio para NIE 1 y 2 es entre los 24 y 27 años, y entre los 35 a 42
años para el NIE 3; sin embargo, en los últimos años se ha observado NIE de alto
grado en edades más tempranas, incluso a los 17 – 18 años de edad.
Aproximadamente el 50% de los NIE 1 regresa espontáneamente,
aproximadamente el 10% progresará a un NIE 3 y un 2% hará un carcinoma
invasivo. La frecuencia de progresión es mucho más alta para lesiones iniciales de
alto grado.
El tiempo promedio para todos los grados de displasia de progresar a carcinoma in
situ es de 10 años.
DIAPOSITIVA 27: DIAGNÓSTICO
Las lesiones se detectan con el examen clínico - ginecológico, la Colposcopia y el
Papanicolaou en el caso de las lesiones planas. Tenemos que recordar que el
HPV puede asentarse en todo el tracto genital inferior dando lesiones
multicéntricas y en ocasiones lesiones acuminadas fáciles de reconocer por la
propia paciente.
El diagnóstico se hace a través de la biopsia, ya que el virus produce alteraciones
a nivel del epitelio fácilmente diagnosticadas por el patólogo.
La colposcopia es un método útil para el diagnóstico y la evaluación de la
neoplasia intraepitelial cervical y el cáncer invasor preclínico. Permite observar,
con amplificación, el sitio donde se produce la carcinogénesis del cuello uterino.
Asimismo, con ella se pueden obtener biopsias dirigidas y delinear la magnitud de
las lesiones del cuello uterino en las mujeres cuya prueba de tamizaje resulta
positiva, con lo cual se evita la conización. También ayuda a dirigir tratamientos de
la neoplasia intraepitelial cervical como la crioterapia y la escisión electroquirúrgica
con asa.
DIAPOSITIVA 28: TRATAMIENTO
Las neoplasias de bajo grado rara vez progresan a neoplasia de alto grado o a
cáncer cervical, por ello no requieren tratamiento y el médico/a normalmente se
limita ha hacer un seguimiento de la lesión en las visitas.
Las neoplasias de grado II y III han de tratarse mediante la extirpación con asa
eléctrica, láser o crioterapia. Estas técnicas son muy eficaces si se puede observar
toda la lesión y la zona adyacente mediante colposcopia y si no existe afectación
intracervical. En las mujeres que no cumplen estos criterios, la técnica de elección
sigue siendo la conización cervical.
Conización: El término conización significa la extirpación en forma “cónica” de la
parte externa del cuello del útero o exocérvix (base del cono) y una parte interna
correspondiente al canal o endocérvix (vértice del cono).
La conización es indolora ya que para su realización se administra:
Anestesia local en el propio cuello del útero. La única molestia durante la
intervención puede estar causada por el separador vaginal necesario para poder
ver bien el cuello. Es la técnica más utilizada ya que es mínimamente invasiva y se
realiza de manera ambulatoria.
DIAPOSITIVA 29: VACUNACIÓN
Para prevenir el desarrollo de cáncer cervical asociado a la infección persistente
por VPH de alto riesgo, se cuenta con dos estrategias: la vacunación como
alternativa primaria, y las pruebas de detección temprana de lesiones premalignas
como alternativas secundarias.
Idealmente, la prevención mediante la vacunación es la forma más efectiva a largo
plazo para evitar la morbilidad y mortalidad por enfermedades relacionadas con la
infección por el VPH. Las vacunas hasta el momento aprobadas son Cervarix®,
Gardasil® y Gardasil9®. La Cervarix® protege contra los VPH16 y VPH18, la
Gardasil® contra los VPH6, VPH11, VPH16 y VPH18, y la Gardasil9® contra
VPH6, VPH11, VPH16, VPH18, VPH31, VPH33, VPH45, VPH52 y VPH58.
También podría gustarte
- Cr07.Patologia Benigna VulvaDocumento25 páginasCr07.Patologia Benigna VulvarubenventAún no hay calificaciones
- Lesiones Benignas de Vulva Vagina y CervixDocumento54 páginasLesiones Benignas de Vulva Vagina y CervixWinston Ramos NuñezAún no hay calificaciones
- Enfermedades DermatologicasDocumento35 páginasEnfermedades Dermatologicasapi-206136595Aún no hay calificaciones
- Cuáles Son Las Lesiones Dérmicas Más FrecuentesDocumento9 páginasCuáles Son Las Lesiones Dérmicas Más FrecuentesYeli SegoviaAún no hay calificaciones
- Tratamiento de la OnicofosisDocumento30 páginasTratamiento de la OnicofosisMatusDeLaParraGonzálezCamila100% (1)
- Patologia Benigna de VulvaDocumento27 páginasPatologia Benigna de VulvaRegina CaelisAún no hay calificaciones
- Lesiones Benignas de Vulva y VaginaDocumento28 páginasLesiones Benignas de Vulva y VaginaGabriel Rolando Costales PradoAún no hay calificaciones
- Patología vulvar: diagnóstico y tratamiento de las enfermedades más comunesDocumento40 páginasPatología vulvar: diagnóstico y tratamiento de las enfermedades más comunesLarissa BogarinAún no hay calificaciones
- Patologia de La VulvaDocumento14 páginasPatologia de La Vulvaapi-3698281100% (4)
- Afecciones Vulvares y Vaginales - PPTX Licda GonzalezDocumento24 páginasAfecciones Vulvares y Vaginales - PPTX Licda GonzalezELSA ELIZABETH JIMENEZ LEONAún no hay calificaciones
- DERMATOSIS y La VulvaDocumento8 páginasDERMATOSIS y La VulvacotaxtlaAún no hay calificaciones
- Micosis SuperficialesDocumento7 páginasMicosis SuperficialesPaulaRuizAún no hay calificaciones
- Diagnóstico patológico vulvar: métodos e inflamaciones benignasDocumento7 páginasDiagnóstico patológico vulvar: métodos e inflamaciones benignasRosana LujanAún no hay calificaciones
- Enfermedades de La Piel Por Microorganismos PiogenosDocumento81 páginasEnfermedades de La Piel Por Microorganismos PiogenosEstefani Alejandra Mendoza BorjasAún no hay calificaciones
- Lesiones Elementales de Piel y Mucosas Autor María Pilar Alonso NúñezDocumento16 páginasLesiones Elementales de Piel y Mucosas Autor María Pilar Alonso NúñezMimis GonzalezAún no hay calificaciones
- MyC ACADEMIADocumento69 páginasMyC ACADEMIAMario AlbertoAún no hay calificaciones
- Dermopatías Del Aparato Genital MasculinoDocumento5 páginasDermopatías Del Aparato Genital MasculinoRaiane LimaAún no hay calificaciones
- Unidad XXI. Dermatología UrologicaDocumento48 páginasUnidad XXI. Dermatología UrologicaJoyce MoreiraAún no hay calificaciones
- Lesiones, Estados y Neoplasias ResumenDocumento15 páginasLesiones, Estados y Neoplasias ResumenJorge LuisAún no hay calificaciones
- Piel y AnexosDocumento5 páginasPiel y AnexosMaría FernandaAún no hay calificaciones
- Generalidades de La Patología de Vulva y VaginaDocumento11 páginasGeneralidades de La Patología de Vulva y VaginaAriel MartínezAún no hay calificaciones
- Patologia Vulvar - Prof Vera UDocumento98 páginasPatologia Vulvar - Prof Vera Uhannibal_ajdAún no hay calificaciones
- Tema 1 Patologia de La VulvaDocumento86 páginasTema 1 Patologia de La VulvaRaissa OliveiraAún no hay calificaciones
- Ejercicio de Diagnóstico Diferencial N°8 (R)Documento9 páginasEjercicio de Diagnóstico Diferencial N°8 (R)Guillermo Sanchez DomenechAún no hay calificaciones
- HIDRADENITIS SUPURATIVA: Tratamiento y diagnóstico de la enfermedad inflamatoria crónicaDocumento2 páginasHIDRADENITIS SUPURATIVA: Tratamiento y diagnóstico de la enfermedad inflamatoria crónicaVictor Parrales PincayAún no hay calificaciones
- DERMATODocumento5 páginasDERMATOEmi RovatiAún no hay calificaciones
- ACNE JUVENIL: DEFINICIÓN, ETAPAS Y TRATAMIENTODocumento196 páginasACNE JUVENIL: DEFINICIÓN, ETAPAS Y TRATAMIENTORodrigo CamachoAún no hay calificaciones
- Dermatosis PediatricaDocumento143 páginasDermatosis PediatricaAlvaro100% (1)
- Album Derma 2do ParcialDocumento32 páginasAlbum Derma 2do ParcialcristinapoulettemAún no hay calificaciones
- Capitulo 43 - Enfermedad Vulvar y Vaginal y NeoplasiaDocumento16 páginasCapitulo 43 - Enfermedad Vulvar y Vaginal y Neoplasiamalaverry100% (1)
- Lesiones - Elementales - de - Piel - y - Mucosas PDFDocumento16 páginasLesiones - Elementales - de - Piel - y - Mucosas PDFMarielaTessyGonzalesParedesAún no hay calificaciones
- Patologia Benigna MamaDocumento10 páginasPatologia Benigna MamaPriscilla Sandoya Bernabé100% (1)
- Enfermedades ampollares: pénfigo, pénfigoide y dermatitis herpetiformeDocumento13 páginasEnfermedades ampollares: pénfigo, pénfigoide y dermatitis herpetiformeShakira Isabel CastilloAún no hay calificaciones
- Tema 3 Infecciones FúngicasDocumento16 páginasTema 3 Infecciones FúngicasCarmen Rubiales GonzalezAún no hay calificaciones
- Lesiones dermatológicas: tipos y diagnósticoDocumento8 páginasLesiones dermatológicas: tipos y diagnósticoAlvaro CastilloAún no hay calificaciones
- Pitiriasis Versicolor, Tiñas Superficiales y CandidiasisDocumento38 páginasPitiriasis Versicolor, Tiñas Superficiales y CandidiasisDiana Tamara Ortega SánchezAún no hay calificaciones
- LESIONES ELEMENTALES DE LA PIEL.... InvestigaciónDocumento11 páginasLESIONES ELEMENTALES DE LA PIEL.... InvestigaciónDianis SagbayAún no hay calificaciones
- Infecciones MicoticasDocumento9 páginasInfecciones MicoticasLuis MataAún no hay calificaciones
- 01 - Vulva, Vagina y Cuello UterinoDocumento9 páginas01 - Vulva, Vagina y Cuello UterinoVeronica MendozaAún no hay calificaciones
- Patología vulvar: síntomas, examen y orientación clínica enDocumento43 páginasPatología vulvar: síntomas, examen y orientación clínica enMartina TarifaAún no hay calificaciones
- Laminario Digital 2Documento21 páginasLaminario Digital 2Carolina Medina100% (1)
- Lesionesbenignasdevulvayvagina 121121173607 Phpapp01Documento36 páginasLesionesbenignasdevulvayvagina 121121173607 Phpapp01starandomAún no hay calificaciones
- Infecciones bacterianas cutáneasDocumento13 páginasInfecciones bacterianas cutáneasPatricia Hernández NegreteAún no hay calificaciones
- Viruela Del Mono DX DiferencialDocumento12 páginasViruela Del Mono DX DiferencialEduardo SalazarAún no hay calificaciones
- Avila MojicaDocumento53 páginasAvila MojicaAmayrahanii AviilaAún no hay calificaciones
- Enfermedades de La Vulva y La VaginaDocumento28 páginasEnfermedades de La Vulva y La VaginaIvonne Alejandra De Gallardo100% (1)
- Patología de Vagina y VulvaDocumento34 páginasPatología de Vagina y VulvaEduardo IturbideAún no hay calificaciones
- Unidad 3 - QueilitisDocumento8 páginasUnidad 3 - QueilitisAgostina AriasAún no hay calificaciones
- PATOLOGIA 2 (Tubo Digestivo)Documento19 páginasPATOLOGIA 2 (Tubo Digestivo)Beatriz GaleanoAún no hay calificaciones
- Liquen Plano Y Reacciones Liquenoides.: EpidemiologiaDocumento7 páginasLiquen Plano Y Reacciones Liquenoides.: EpidemiologiaNoe TivanaAún no hay calificaciones
- Eritrasma y FoliculitisDocumento5 páginasEritrasma y FoliculitisDiego SerpaAún no hay calificaciones
- Resumen Expos 2do ParcialDocumento31 páginasResumen Expos 2do ParcialAndrea GuillenAún no hay calificaciones
- Oncologico VulvaDocumento23 páginasOncologico VulvaLUIS CARLOSAún no hay calificaciones
- Liquen Plano BucalDocumento23 páginasLiquen Plano Bucalmax cerazo.ramirezAún no hay calificaciones
- Patologia Inflamatoria Del Oido-1Documento13 páginasPatologia Inflamatoria Del Oido-1Kitty Evelyn LooAún no hay calificaciones
- Patología ginecológica: Vulva, Vagina y Cuello UterinoDocumento38 páginasPatología ginecológica: Vulva, Vagina y Cuello UterinoorianamcampostAún no hay calificaciones
- Enfermedades Papuloescamosas de La Piel-120329153455-Phpapp02Documento58 páginasEnfermedades Papuloescamosas de La Piel-120329153455-Phpapp02estalinxAún no hay calificaciones
- No Más Acné: La guía definitiva para eliminar los granos de tu vidaDe EverandNo Más Acné: La guía definitiva para eliminar los granos de tu vidaCalificación: 5 de 5 estrellas5/5 (1)
- El Método Anti-Acné: Mitos y verdades sobre una de las afecciones cutáneas más comunesDe EverandEl Método Anti-Acné: Mitos y verdades sobre una de las afecciones cutáneas más comunesCalificación: 5 de 5 estrellas5/5 (1)