Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Psicopatología en la epilepsia: depresión, ansiedad y psicosis
Cargado por
rebek0 calificaciones0% encontró este documento útil (0 votos)
12 vistas2 páginasTítulo original
Texto 1 Psicopatología en La Epilepsia
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
12 vistas2 páginasPsicopatología en la epilepsia: depresión, ansiedad y psicosis
Cargado por
rebekCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 2
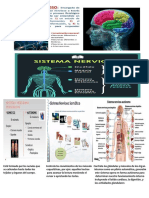
Psicopatología en la epilepsia
-La epilepsia es una enfermedad que tiene una representación
neurofisiológica, que trata en una modificación en la dinámica de las
descargas neuronales que producen una multiplicidad de formas clínicas que incluyen
prácticamente todos los componentes de la vida psíquica como la memoria, atención,
conciencia, comportamiento, afectividad, sensibilidad, lenguaje, pensamiento, etc.
-Se trata de una enfermedad, es decir, una condición patológica que afecta a un sector de
la población y que escapa a los mecanismos neurofisiológicos normales. La presencia de
una sola crisis no permite el diagnóstico de la enfermedad, pues crisis únicas se observan
en alrededor de un 5% de la población asociadas a otras condiciones patológicas, en las
que las crisis son un evento ocasional. En este caso se hace el uso del término crisis
epiléptica.
-La epilepsia se caracteriza por crisis recurrentes que resultan de descargas excesivas de
neuronas o grupo s neuronales en forma sincrónica y paroxística. Asimismo, estas crisis
se manifiestan a través de una multiplicidad de síntomas motores, sensoriales, afectivos,
intelectuales, alteraciones de la conciencia u otros.
-El diagnostico de epilepsia es clínico, ya que requiere la presencia de las crisis para ser
establecido. Las alteraciones electroencefalográficas son índices importantes en el
estudio de la epilepsia, pero por sí solas no permiten el diagnostico de dicha enfermedad,
ya que alteraciones en EEG aparecen en otras personas sin patologías cerebrales.
-Existen factores que inducen crisis epilépticas como estados tensionales y emocionales,
nivel de conciencia, estimulación del SNC, hidratación excesiva, equilibrio ácido-básico,
ciclo menstrual.
-Las pseudocrisis se deben diferenciar de la epilepsia, ya que son eventos o crisis que
poseen una génesis psicógena, vale decir, no son auténticas crisis epilépticas que surgen
por la presencia de descargas neuronales excesivas y tampoco hay compromiso motor.
-Por otro lado, las crisis epilépticas, así como crisis histéricas pueden coexistir en un
mismo paciente predominando unas sobre otras a lo largo del tiempo. En algunas
muestras, el 50% de los epilépticos poseían además pseudocrisis. Los epilépticos que
experimenta pseudocrisis poseen habitualmente importantes alteraciones de la
personalidad, con frecuentes intentos de suicidio, alteraciones en relaciones
interpersonales, abuso de drogas y frecuentes hospitalizaciones por desajustes
conductuales.
-En la epilepsia es posible observar trastornos del ánimo como depresiones, las que
influyen en las crisis. Pero también el cuadro depresivo favorece la crisis, así como hay
cifras elevadas de depresión luego de iniciar la crisis.
-La calidad de vida de personas con epilepsia y depresión son inferiores. También hay
mayores riesgos en la calidad de vida por la neurotoxicidad provocada por fármacos,
incluso en mayor forma que la frecuencia, severidad y tipo de crisis.
-Hay clasificación de los cuadros depresivos y epilepsia; las depresiones ictales que
constituyen crisis parciales complejas, y hay estados intensamente displacenteros, el
paciente vivencia un cambio brusco en su estado anímico de corta duración,
recuperándose rápidamente. La depresión periictal se relaciona con estados de inquietud,
irritabilidad, volubilidad emocional y diversos síntomas depresivos previos a las crisis,
estados que duran horas o días y que terminan abruptamente con la aparición de las
crisis. Las depresiones interictales consisten en depresivos reactivas que surgen como
consecuencia de factores ambientales que inciden en el epiléptico. En las distimias breves
el sujeto experimenta un profundo estado de desasosiego, con vivencias nihilistas, ideas
de culpa, autocastigo, tristeza y angustia que son motivo de intentos de suicidio, el cuadro
es brusco, pero también su término. Mientras que las distimias prolongadas duran días a
semanas e incluso meses.
-En numerosos cuadros que han sido catalogados como depresiones mayores u otros
tipos corresponden más bien a cuadros bipolares en los que no se identifican los
episodios maniacos o hipomaniacos. Diversos autores describen escasa frecuencia de
episodios maniacos e incluso hipomaniacos en sujetos con epilepsia.
-El uso de antidepresivos en pacientes con epilepsia no esta contraindicado, sino que mas
bien su uso es recomendado, especialmente en dosis bajas y junto a anticonvulsionantes,
tomándose con precaución la interacción entre ellos
-También se ha visto una relación entre la epilepsia y ansiedad, ya que el estado de
expectación ante la aparición de una crisis surge al conocer el diagnostico. El temor a
experimentar una crisis en un lugar público, en el trabajo, estudios o en otras situaciones
sociales provoca un estado de alerta, de aprensión, con temor ante la reaparición de ellas.
-Los tratamientos farmacológicos o con técnicas reductoras de ansiedad promueven que
el paciente tenga un mejor control de sus crisis y son particularmente útiles en aquellos
epilépticos en que las crisis son desencadenadas por estados ansiosos.
-En epilépticos son mas frecuentes las psicosis con alteración de conciencia que las
psicosis lúcidas. Vale decir, no todas las psicosis asociadas con la epilepsia tendrían un
aspecto semejante a la esquizofrenia, ya que hay psicosis esquizoafectivas, cuadros
exógenos producto de diversas etiologías como anfetaminas, cuadros alucinóticos o
paranoides asociados al alcohol, psicosis relacionadas a DOC, etc.
-El tratamiento de las psicosis epilépticas consisten en psicofármacos hasta diversas
medidas de prevención contra futuras apariciones de nuevos episodios psicóticos. Se
usan fármacos anticonvulsivantes, neurolépticos, así como también el uso de terapia
electro convulsionante, que es utilizada en pacientes agitados, con ideación suicida o bien
en aquellos que no responden a neurolépticos. Durante la psicosis es necesario
hospitalizar al paciente, ya que los desajustes conductuales y actos impulsivos o violentos
provocan una repercusión ambiental importante.
También podría gustarte
- El cannabis en el tratamiento de la ansiedadDe EverandEl cannabis en el tratamiento de la ansiedadAún no hay calificaciones
- Uso del Cannabis en la epilepsia refractaria infantilDe EverandUso del Cannabis en la epilepsia refractaria infantilAún no hay calificaciones
- Bases neurofisiológicas del aprendizajeDocumento7 páginasBases neurofisiológicas del aprendizajeWilliam Felices RojasAún no hay calificaciones
- Neurofisiología Reflejos Extensor, Flexor, Babinski y ClonusDocumento12 páginasNeurofisiología Reflejos Extensor, Flexor, Babinski y ClonusM. Everest. Ch.93% (14)
- Qué es la Epilepsia. Causas, Síntomas, Diagnóstico y Tratamiento: TRASTORNOS DEL SUEÑO, #2De EverandQué es la Epilepsia. Causas, Síntomas, Diagnóstico y Tratamiento: TRASTORNOS DEL SUEÑO, #2Aún no hay calificaciones
- Aprendizaje y MemoriaDocumento634 páginasAprendizaje y MemoriaAlejandro Buitrago100% (1)
- Técnicas en La Terapia Craneosacral PDFDocumento54 páginasTécnicas en La Terapia Craneosacral PDFJose Edu Nehuen100% (4)
- Uso del cannabis para vencer la depresión: Un libro que puede salvar vidasDe EverandUso del cannabis para vencer la depresión: Un libro que puede salvar vidasAún no hay calificaciones
- 5 Ciencias 5to 1B PrimDocumento98 páginas5 Ciencias 5to 1B PrimJaime Manrique AragonAún no hay calificaciones
- Epilepsia: causas, síntomas y tratamientosDocumento3 páginasEpilepsia: causas, síntomas y tratamientosRose Karen Silvana Flores QuisbertAún no hay calificaciones
- Psicopatologia de La EpilepsiaDocumento16 páginasPsicopatologia de La EpilepsiaBerenice CandiaAún no hay calificaciones
- Patología DualDocumento88 páginasPatología DualcristianAún no hay calificaciones
- 5.neuroanatomía. Ullan Serrano J. de La 1-22Documento22 páginas5.neuroanatomía. Ullan Serrano J. de La 1-22Paloma Torres100% (1)
- Psicología de La MemoriaDocumento165 páginasPsicología de La MemoriaCristina Madurell Royo100% (1)
- ¿La Tercera Humillación (Sobre Neurociencia, Filosofía y Libre Albedrío) - Daniel González Lagier PDFDocumento12 páginas¿La Tercera Humillación (Sobre Neurociencia, Filosofía y Libre Albedrío) - Daniel González Lagier PDFLeo BenavidesAún no hay calificaciones
- Resumen Trastornos Psiquiátricos Asociados A Epilepsia UMG 2022Documento2 páginasResumen Trastornos Psiquiátricos Asociados A Epilepsia UMG 2022ELODY IVETH SOLIS MELENDEZAún no hay calificaciones
- Trastornos EmocionalesDocumento9 páginasTrastornos Emocionalesenrique sarmientoAún no hay calificaciones
- Psicosis EpilepticasDocumento2 páginasPsicosis EpilepticasMauricio RodríguezAún no hay calificaciones
- Taller EpilepsiaDocumento9 páginasTaller EpilepsiaJose LuisAún no hay calificaciones
- Epilepsia: Etiología, clasificación y cuadro clínicoDocumento8 páginasEpilepsia: Etiología, clasificación y cuadro clínicocridoaularAún no hay calificaciones
- Epilepsia y Estado de ComaDocumento43 páginasEpilepsia y Estado de Comasara melisa espinosaAún no hay calificaciones
- Crisisconvul 1227417498970485 9Documento41 páginasCrisisconvul 1227417498970485 9CaTo MrtAún no hay calificaciones
- Cristofer Gutierrez Mendoza Epilepsia NeurologiaDocumento12 páginasCristofer Gutierrez Mendoza Epilepsia NeurologiaDenis BracamonteAún no hay calificaciones
- Epilepsias ResumenDocumento25 páginasEpilepsias Resumenjuan jassoAún no hay calificaciones
- Trastornos Cognitivos 20Documento46 páginasTrastornos Cognitivos 20Dalex Amilkar RojasAún no hay calificaciones
- Epilepsia y trastornos mentalesDocumento4 páginasEpilepsia y trastornos mentalesRosario GomezAún no hay calificaciones
- Aspectos Neuropsiquiátricos de La EpilepsiaDocumento67 páginasAspectos Neuropsiquiátricos de La EpilepsiaHelier Ignacio Fuster aguayoAún no hay calificaciones
- Psicosis asociadas a epilepsiaDocumento2 páginasPsicosis asociadas a epilepsiaPaul BrayanAún no hay calificaciones
- EpilepsiaDocumento14 páginasEpilepsiajano andresAún no hay calificaciones
- Guía Epilepsia Atención PrimariaDocumento11 páginasGuía Epilepsia Atención PrimariaAldoLetelierAún no hay calificaciones
- EPILEPSIADocumento6 páginasEPILEPSIAMarissa TorresAún no hay calificaciones
- Epilepsia Experto UMA2018Documento18 páginasEpilepsia Experto UMA2018Laura PGAún no hay calificaciones
- EpilepsiaDocumento4 páginasEpilepsiagabrielaecammalleriAún no hay calificaciones
- Curso sobre Epilepsias: Diagnóstico y TratamientoDocumento6 páginasCurso sobre Epilepsias: Diagnóstico y TratamientocamilaianiAún no hay calificaciones
- Trastornos Psiquiátricos Comunes en Enfermedades NeurológicasDocumento18 páginasTrastornos Psiquiátricos Comunes en Enfermedades NeurológicasJohanna GollarzaAún no hay calificaciones
- Síndrome de PanayiotopoulosDocumento9 páginasSíndrome de PanayiotopoulosRogelio MoralesAún no hay calificaciones
- Convulsiones psicógenas: ataques sin causa médicaDocumento4 páginasConvulsiones psicógenas: ataques sin causa médicaDanny LunaAún no hay calificaciones
- Trastorno de AnsiedadDocumento14 páginasTrastorno de AnsiedadMABEL ARIANA FEBRES LEONAún no hay calificaciones
- Crisis de AngustiaDocumento5 páginasCrisis de AngustiaJesus BeltranAún no hay calificaciones
- La EpilepsiaDocumento2 páginasLa EpilepsiaLuzGaby Espinoza RodriguezAún no hay calificaciones
- Introducción A Los Trastornos PsicóticosDocumento7 páginasIntroducción A Los Trastornos PsicóticosSamuel MartinAún no hay calificaciones
- Epilepsia niños-adolescentesDocumento20 páginasEpilepsia niños-adolescentesIzamar Pastrana RosasAún no hay calificaciones
- Transtorno de Convulsion y DelincuenciaDocumento17 páginasTranstorno de Convulsion y DelincuenciaBrad LeonAún no hay calificaciones
- Trastorno Bipolar: Causas, Síntomas y TratamientoDocumento22 páginasTrastorno Bipolar: Causas, Síntomas y TratamientoAnita CastilloAún no hay calificaciones
- Cuadros Clínicos - Allyson Valle CerrosDocumento10 páginasCuadros Clínicos - Allyson Valle CerrosF. BermudezAún no hay calificaciones
- ElectroencefalogramaDocumento7 páginasElectroencefalogramaMilton Henrry Vargas GuzmanAún no hay calificaciones
- TRASTORNOS CONGINITIVOS DocxDocumento19 páginasTRASTORNOS CONGINITIVOS DocxMaría Alejandra DamborskyAún no hay calificaciones
- Síndromes EpilépticosDocumento10 páginasSíndromes EpilépticosChelytaAún no hay calificaciones
- Capitulo 7 Transtornos Compulsivos y DelincuenciaDocumento4 páginasCapitulo 7 Transtornos Compulsivos y DelincuenciaAdrian O. Martinez MunozAún no hay calificaciones
- Depresión y EpilepsiaDocumento4 páginasDepresión y EpilepsiaRosario GomezAún no hay calificaciones
- EsquizofreniaDocumento6 páginasEsquizofreniaEncantadoraMariposaAún no hay calificaciones
- BernisDocumento9 páginasBernisRailin David Baéz CabreraAún no hay calificaciones
- Deterioro Cognitivo en EpilepsiaDocumento11 páginasDeterioro Cognitivo en EpilepsiaJose Daniel Camacho RodriguezAún no hay calificaciones
- Crisis de AusenciaDocumento6 páginasCrisis de AusenciashirgepoAún no hay calificaciones
- Epilepsia - Protocolo Comorbilidad EpilepsiaDocumento6 páginasEpilepsia - Protocolo Comorbilidad Epilepsiaalvaro sanchez moraAún no hay calificaciones
- Rehabilitación neuropsicológica en niños y adolescentes con epilepsiaDocumento46 páginasRehabilitación neuropsicológica en niños y adolescentes con epilepsiaJavier Sánchez TipismanaAún no hay calificaciones
- Epilepsia - Grupo JDocumento19 páginasEpilepsia - Grupo JGustavo TovarAún no hay calificaciones
- Interacciones de Los AnticonvulsivantesDocumento51 páginasInteracciones de Los AnticonvulsivantesMaru RomeroAún no hay calificaciones
- Definición de Epilepsia y Crisis EpilepticasDocumento9 páginasDefinición de Epilepsia y Crisis EpilepticasFrancis Marleny Nuñez LoraAún no hay calificaciones
- Convulsiones en Urgencias PediátricasDocumento17 páginasConvulsiones en Urgencias Pediátricas74467602Aún no hay calificaciones
- Que Es Neurologia Psiquiatrica Enfermedades Psiquiatricas y Neurologicas CelesteDocumento7 páginasQue Es Neurologia Psiquiatrica Enfermedades Psiquiatricas y Neurologicas CelesteEdgard GarcíaAún no hay calificaciones
- Apuntes Psicopato II Segunda ParteDocumento18 páginasApuntes Psicopato II Segunda ParteMaría ValentinaAún no hay calificaciones
- Tema Final CriminologiaDocumento26 páginasTema Final CriminologiaAnibal MoretaAún no hay calificaciones
- C12 - Epilepsia-aspectos clínicos-formas de epilepsiaDocumento10 páginasC12 - Epilepsia-aspectos clínicos-formas de epilepsiaCindy AguilarAún no hay calificaciones
- Crisis psicógenas no epilépticasDocumento6 páginasCrisis psicógenas no epilépticasharold899Aún no hay calificaciones
- Sistema Nervioso Simpático y Parasimpático.Documento4 páginasSistema Nervioso Simpático y Parasimpático.Edwin David Ochoa PeñaAún no hay calificaciones
- La Neurosis y La PsicosisDocumento12 páginasLa Neurosis y La PsicosisDany ValdezAún no hay calificaciones
- Depresión en AdolescentesDocumento4 páginasDepresión en AdolescentesLuisa LeónAún no hay calificaciones
- 4 Unidad NeuroendocrinologiaDocumento51 páginas4 Unidad NeuroendocrinologiaLucely SantiagoAún no hay calificaciones
- Apuntes Elementos NeurocienciasDocumento33 páginasApuntes Elementos Neurocienciasflor.abbonaAún no hay calificaciones
- Apuntes de FISIOLOGIA PDFDocumento314 páginasApuntes de FISIOLOGIA PDFNatali jimenez leonAún no hay calificaciones
- Sistema nervioso, endocrino e inmune: estructuras, funciones y relación con la conductaDocumento3 páginasSistema nervioso, endocrino e inmune: estructuras, funciones y relación con la conductaMarisolAún no hay calificaciones
- Universum Museo de Las Ciencias de La UnamDocumento13 páginasUniversum Museo de Las Ciencias de La UnamValeria GilAún no hay calificaciones
- Solemne 1 FisiologíaDocumento18 páginasSolemne 1 FisiologíaMatias AstudilloAún no hay calificaciones
- Histologia Del Aparato Nervioso, Respiratorio, y GeniturinarioDocumento21 páginasHistologia Del Aparato Nervioso, Respiratorio, y GeniturinarioWilliam EliezerAún no hay calificaciones
- Para Equipo 1 Exposición Sistema Nervioso 4° 24Documento2 páginasPara Equipo 1 Exposición Sistema Nervioso 4° 24Leonor Pacheco NunuraAún no hay calificaciones
- Tejidos fundamentales del cuerpo humanoDocumento44 páginasTejidos fundamentales del cuerpo humanoGraciela CentenoAún no hay calificaciones
- Legalización drogas aumentaría problemas MéxicoDocumento4 páginasLegalización drogas aumentaría problemas MéxicoNaughtGalaxy30Aún no hay calificaciones
- NEURODESARROLLO XDDocumento22 páginasNEURODESARROLLO XDDaniel EcheverryAún no hay calificaciones
- Neurobiología de La Adolescencia - CHPautassiDocumento7 páginasNeurobiología de La Adolescencia - CHPautassiAnonymous vlVwWpnAún no hay calificaciones
- Comprensión Lectora 1Documento9 páginasComprensión Lectora 1Mel FernandezAún no hay calificaciones
- Resumen Capitulo 4 Sistema Del Aprendizaje Juan Ignacio Pozo Ccesa007Documento15 páginasResumen Capitulo 4 Sistema Del Aprendizaje Juan Ignacio Pozo Ccesa007Demetrio Ccesa RaymeAún no hay calificaciones
- Boletin 17 (Ciclo Ordinario 2020 - II)Documento165 páginasBoletin 17 (Ciclo Ordinario 2020 - II)Armando DiazAún no hay calificaciones
- Balotario de Estrategias Cognitivas 2020 IDocumento7 páginasBalotario de Estrategias Cognitivas 2020 IYamix QuispeAún no hay calificaciones
- El Cerebro y La Corteza CerebralDocumento24 páginasEl Cerebro y La Corteza CerebralJaime SchekerAún no hay calificaciones
- Plasticidad cerebral enDocumento5 páginasPlasticidad cerebral enRodolfo Carranza EspinozaAún no hay calificaciones
- Trabajo Final Base Biologica de La ConductaDocumento17 páginasTrabajo Final Base Biologica de La ConductaYaquelin Morales100% (1)
- 1 Transmision de La Informacion en El Sistema NerviosoDocumento8 páginas1 Transmision de La Informacion en El Sistema NerviosoJean Pierre Jiron SosaAún no hay calificaciones
- Banco de PreguntasDocumento65 páginasBanco de PreguntasJose Duilio Lopez HernandezAún no hay calificaciones
- Seminario FisiologiaDocumento92 páginasSeminario FisiologiaDario Vergara67% (3)