Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Cap. 5
Cargado por
aelwnwDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Cap. 5
Cargado por
aelwnwCopyright:
Formatos disponibles
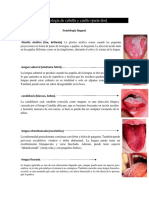
CAPÍTU LO 5
EXAM EN EXTRA E INTRABU CAL
El examen extrabucal de cabeza y cuello incluye las siguientes observaciones:
1.Tamaño y forma del cráneo – el examinador debe observar si existen variaciones de lo normal o del
tamaño facial, forma facial (dolicocefálico, braquicefálico, mesocefálico), asimetría facial,
alteraciones de los ojos, oídos o nariz. Los procesos patológicos que alteran el tamaño y forma
del cráneo incluyen deformidades congénitas, desórdenes del crecimiento, craneosinostosis,
infecciones, tumores, enfermedades endocrinas y trauma.
2.Piel — la piel debe ser examinada por anormalidades en la textura, color, pigmentación, cicatrices,
erupciones, lesiones o indicadores de enfermedad local o sistémica como palidez, cianosis,
edema suborbital e ictericia.
Ictericia en un paciente con enfermedad hepática.
Cianosis digital observada en la enfermedad de Raynud.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 1
3. Edema facial — las enfermedades infecciosas son sin duda la causa más común de edema facial. Las
infecciones odontogénicas, las fracturas maxilares o mandibulares y las posibles sialolitiasis son
las etiologías más frecuentes.
Edema del espacio yugal o bucal por absceso dental.
4 .Cabello — la textura del cabello como también la cantidad presente del mismo pueden sugerir
alteraciones hormonales o nutricionales, lesiones físicas o químicas, infecciones y alteraciones
del desarrollo. La pérdida del cabello (alopecia) generalmente está asociada a un proceso
hereditario. Las causas patólogicas de la alopecia incluyen:
a. Alopecia tóxica— causada por enfermedades prolongadas o crisis emocionales.
b. Alopecia areata — pérdida de cabello o vello en places debido a una etiología desconocida. La sífilis
secundaria puede presentarse con una apariencia similar.
Alopecia areata
Cabello fino y escaso en paciente con displasia ectodérmica
5. Oídos — para el clínico que realiza el diagnóstico bucal, los síntomas y signos asociados con los oídos
adquieren doble importancia. Primero, algunos autores sugieren que los cambios en los tejidos
intrabucales pueden causar alteraciones en la capacidad auditiva o tinitus. Segundo, numerosas
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 2
enfermedades intrabucales provocan síntomas y signos de dolor referido. Por ejemplo, un
paciente con una pulpitis puede quejarse también de un dolor de oído.
6.Ojos — debe darse importancia aquí a las posibles vías de infección provenientes de los dientes
maxilares hacia los espacios periorbitales. Las infecciones pueden pasar directamente a través
del hueso, infiltrar subperiósticamente, y circular en la sangre y el sistema linfático incluso a
través de vías neurales regionales. Adicionalmente, el examen de partes específicas del ojo nos
puede dar indicios de algunos estados de enfermedad: los párpados pueden mostrar edema en
la nefrosis, una crisis alérgica puede causar edema periorbital; en la conjuntiva se pueden hallar
signos y síntomas de lesiones infecciosas del virus del herpes o también cambios como la
palidez característica en la anemia. El iris puede indicar sobredosis por drogas ilícitas o
reacciones a diferentes fármacos. (midriasis o miosis)
Edema periorbital por absceso dental del canino maxilar
Midriasis inducida por atropina
7. Nariz y senos paranasales — debido al íntimo desarrollo embriológico de la nariz, los senos
paranasales y la cavidad bucal, muchas malformaciones congénitas pueden afectar todos estos
sistemas. También, debido a la proximidad de la nariz y los senos paranasales con la cavidad
bucal, las enfermedades la nariz y los senos accesorios pueden afectar los dientes y los tejidos
periodontales y viceversa.
8. Articulación temporomandibular — el examinador debe auscultar con un estetoscopio para ver si
hay algún sonido o chasquido (clicking o popping) de las articulaciones y observar si hay
desviaciones de la mandíbula en movimientos de apertura y cierre. Adicionalmente, se debe
prestar atención a los reportes del paciente sobre trismo, asimetría progresiva, maloclusión,
pérdida de la audición, tinitus, disfagia, alteraciones en el habla, bruxismo o alguna forma de
neuralgia. El cóndilo es examinado mediante la palpación del cóndilo en la porción anterior del
tragus de la oreja y colocando simultáneamente los dedos meñiques dentro del meato auditivo
externo.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 3
9. Ganglios linfáticos de la cabeza y cuello/Glándula tiroides — Son nódulos de células linfoides
dentro del sistema linfático o centros germinales en donde se diferencian y maduran linfocitos que
intervienen en la reacción inmunológica. El sistema linfático sirve de drenaje de procesos
infecciosos, virales, y neoplásicos. Los ganglios linfáticos normales o en pacientes sanos no son
visibles ni palpables. Durante una infección es cuando los ganglios linfáticos son palpados más
fácilmente. Las infecciones se pueden originar en órganos distantes que drenan en el ganglio o se
pueden originar primariamente dentro del ganglio. La infección dentro del ganglio se denomina
linfadenitis. Los ganglios infectados tienden a ser firmes y dolorosos a la palpación, agrandados, con
rubor y calor.
Los procesos o neoplasias malignas pueden involucrar los ganglios linfáticos, ya sea primariamente,
o sea dentro del ganglio (linfomas), o secundariamente, o sea como sitio de metástasis o drenaje de
las células malignas (cáncer de células escamosas de cavidad oral). En ambos casos los ganglios son:
firmes o endurecidos a la palpación, sin dolor, con movilidad disminuida (adheridos entre si) o fijos
(sin movimiento libre y adheridos al tejido subyacente), y aumentan de tamaño progresivamente a
lo largo del tiempo. El aumento en el tamaño, la dureza, el dolor a la palpación y/o la disminución
de su movilidad se denomina adenopatía. El ganglio linfático sin adenopatía es indoloro, suave a la
palpación y se puede mover al manipularse; muchas veces no es palpable.
Los ganglios linfáticos de la cabeza y cuello a examinar son:
• Preauriculares
• Retroauriculares
• Occipitales
• Submentonianos
• Submaxilares
• Cervicales anteriores
– Cadena cervical superficial
– Cadena cervical profunda o carotídeos
• Cervicales posteriores
• Supraclaviculares
El examen del cuello también debe ser realizado para evaluar lesiones, cicatrices, agrandamiento de
ganglios linfáticos, agrandamiento de glándula tiroides, desviación de la tráquea o la presencia de
defectos del desarrollo en los aspectos laterales de la línea media.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 4
Los ganglios linfáticos de interés para el odontólogo son:
a. Submentonianos — localizados entre el mentón, el hueso hioides y el vientre anterior del
músculo digástrico en el triángulo submentoniano. Estos nódulos drenan la porción medial del
labio inferior, la piel del mentón, la punta de la lengua, los incisivos inferiores y la encía en ésta
área.
b. Submandibulares — localizados en el triángulo submandibular entre el vientre anterior del
digástrico y el borde inferior del cuerpo de la mandíbula. Estos nódulos drenan el labio
superior e inferior con excepción de la porción medial del labio inferior, la cavidad nasal
anterior, paladar, el cuerpo de le lengua, los dientes mandibulares y maxilares (a excepción de
los incisivos mandibulares). Los ganglios submandibulares drenan a su vez hacia los nódulos
linfáticos cervicales.
c. Ganglios linfáticos cervicales — se dividen en anteriores (superficiales y profundos) y
posteriores Los ganglios cervicales anteriores se localizan entre el ángulo de la mandíbula por
delante del músculo esternocleidomastoideo. Los ganglios cervicales anteriores superficiales
drenan el lóbulo de la oreja y la piel adyacente. Los nódulos linfáticos cervicales profundos
drenan la base de la lengua, la región sublingual y el paladar blando. La cadena cervical
posterior se extiende en una línea posterior al músculo esternocleidomastoideo pero anterior al
músc. trapecio desde el nivel del mastoide hasta la clavícula.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 5
d. Ganglios preauriculares — localizados anteriores al oído externo y algunos son superficiales a la
cápsula de la glándula parótida. Estos nódulos drenan la piel de la región temporal anterior, la
frente lateral, los párpados, la mejilla posterior, la piel del canal auditivo externo y la glándula
parótida.
El examen de los ganglios linfáticos se realiza mediante inspección y palpación. De hallarse algún
agrandamiento importante de los nódulos linfáticos, éstos se deben describir con respecto a:
1. Localización exacta
2. Extensión del agrandamiento
3. Presencia o ausencia de dolor a la palpación
4. Presencia o ausencia de inflamación periférica visible o palpable
5. Si son móviles, adheridos a músculos profundos o fijos.
La inflamación localizada de la boca y la garganta producen agrandamiento de los nódulos linfáticos en
el triángulo cervical anterior entre el músculo esternocleidomastoideo y la mandíbula; estos nódulos
son dolorosos a la palpación, firmes y móviles con poca o ninguna evidencia de inflamación periférica.
Los cambios inflamatorios crónicos pueden observarse en infecciones micóticas o tuberculosis y
producir agrandamiento de los nódulos linfáticos (firmes pero no indurados, cauchoso o gomoso).
Cuando los ganglios linfáticos están involucrados en un cáncer metastásico del labio, la boca o la
garganta presentan un agrandamiento indurado y fijo a los músculos que los rodean.
Hallazgos normales vs. anormales en la evaluación de ganglios linfáticos
cervicales
Característica Normal Anormal
Tamaño <1 cm >1.5 cm
Movilidad Móvil Disminuida, fijo o inmóvil
Dolor a la palpación Indoloro Doloroso
Consistencia Suave Firme, indurado o cauchoso
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 6
La linfadenopatía puede ser el resultado de:
1. Extensión o propagación de una infección o cáncer, o
2. Enfermedad sistémica capaz de producir agrandamiento de los nódulos linfáticos (por ejemplo:
linfoma de Hodgkin, leucemia, metástasis y condiciones agudas como el sarampión y la
mononucleosis infecciosa.
MÚSCULOS DE LA MASTICACIÓN
M. temporal: se origina en la superficie lateral del cráneo y se inserta en la apófisis coronoides hasta
extenderse hacia abajo sobre la rama ascendente de la mandíbula. El origen se palpa con el dedo índice
y la inserción se palpa intrabucalmente en la fosa retromolar.
M. masetero: se origina del borde inferior del arco cigomático y se inserta en el ángulo de la mandíbula.
Cuando el paciente muerde o aprieta los dientes, el masetero sobresale permitiendo dar una
orientación de su ubicación. Los bordes laterales del músculo se toman con el dedo pulgar y el dedo
índice de la mano contraria. Ambos músculos maseteros deben ser evaluados por cualquier asimetría.
Pterigoideo interno: se origina en la fosa pterigoidea y se inserta en la superficie medial del ángulo de la
mandíbula. La palpación se realiza con el dedo índice procediendo desde el surco hamular hasta el
ángulo de la mandíbula.
Pterigoideo externo: se origina de la superficie externa hueso pterigoides externo y la superficie
infratemporal del ala mayor del esfenoides y se inserta en la cápsula articular, el disco articular y la
superficie anterior del cuello mandibular. La palpación se realiza pasando el dedo índice sobre el
alveolo por encima de los molares y pasando hacia atrás por detrás de la tuberosidad hasta alcanzar la
porción externa del hueso pterigoides.
LABIOS
El labio superior y el inferior están compuestos de fibras de músculo estriado del músculo orbicular del
labio y fibras elásticas de tejido fibroconectivo. Los labios externos están cubiertos de piel la cual tiene
una zona transicional entre el epitelio de la piel y la mucosa labial; esta zona, el vermellón, está cubierta
de un epitelio delgado no queratinizado. La dermis subyacente tiene papilas altas y un plexo de
capilares que le proveen un color rojo.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 7
La mucosa labial está cubierta de epitelio plano estratificado. En el tejido conectivo subyacente se
encuentran múltiples glándulas salivales menores (mucosas). Ocasionalmente estas glándulas pueden
estar hipertróficas causando que se vean como áreas amarillas visibles en el tejido.
El labio superior e inferior deben ser palpados bi-digitalmente. Las glándulas labiales menores deben
ser palpadas con detalle. Las áreas induradas y los cambios de color deben ser evaluados también. El
vermellón debe ser evaluado por presencia de descamación o fisuras.
El tamaño de los labios varía de individuo a individuo con límites dentro de lo normal. Macroquelia es
un agrandamiento de los labios que generalmente es causada por trauma o infección. Otros casos
incluyen quistes, neoplasias, acromegalia, cretinismo, etc. Microquelia es un tamaño excesivamente
pequeño de los labios que generalmente es una característica hereditaria, peo también puede asociarse a
enanismo hipofisiario.
MUCOSA BUCAL
La mucosa labial se asemeja a la mucosa labial. La palpación bidigital de esta área se realiza para
localizar áreas anormales induradas o dolorosas. Los gránulos de Fordyce – glándulas sebáceas
ectópicas – pueden observarse en esta área. Deben localizarse también las papilas de Stenon, secarlas
con una gaza y ordeñar la glándula parótida ipsilateral para verificar que esté patente la salida del
conducto y evidenciar que sale saliva por el mismo.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 8
PALADAR
El paladar se divide en dos áreas: el paladar blando y el paladar duro. El paladar duro está recubierto de
epitelio plano queratinizado. Existe una zona de tejido graso anterolateral entre el rafe palatino y la
encía, mientras que posterolateralmente existe un área glandular (glándulas salivares menores) entre el
rafe y la encía. Las rugas palatinas están presentes externamente en la parte anterior del paladar duro.
Las rugas palatinas están compuestas de tejido conectivo denso. La papila incisiva, localizada entre los
incisivos centrales, contiene el paquete vásculo-nervioso del nervio nasopalatino. El paladar blando está
cubierto de un epitelio plano estratificado no queratinizado altamente vascularizado con una úvula
completamente móvil. El paladar blando también presenta movilidad.
Tanto el paladar duro como el paladar blando deben ser examinados por asimetrías y palpados
digitalmente.
LENGUA
El dorso de la lengua está cubierto por un epitelio infiltrado con papilas lo que le provee una apariencia
rugosa. La lengua dorsal se divide en 2/3 anteriores y 1/3 posterior por el surco terminal el cual es una
estructura en forma de V formada por las papilas circunvaladas. Las papilas linguales presentes son las
filiformes, las fungiformes, las circunvaladas y las foliáceas. La punta de la lengua tiene una apariencia
aterciopelada debido a la presencia de numerosas papilas filiformes intercaladas con las papilas
fungiformes. Las papilas foliáceas se hallan en los bordes posterolaterales de la lengua.
El 1/3 posterior de la lengua está cubierto por prominencias ovaladas debido a una acumulación de
tejido linfoide llamados folículos linguales.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 9
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 10
La lengua ventral y el espacio sublingual están cubiertos por un epitelio delgado no queratinizado. Un
frenillo lingual conecta la lengua al piso o suelo de la boca. Debido a lo delgado de la mucosa lingual, las
venas linguales pueden ser observadas fácilmente en la superficie ventral.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 11
La lengua debe ser palpada bidigitalmente y protruida con una gaza 2x2 para inspeccionar las
superficies ventrales y laterales. El espacio sublingual es examinado al palpar extrabucalmente el piso
de la boca y también intrabucalmente con el dedo índice de la mano contraria.
Las anomalías no patológicas de la lengua incluyen la glositis romboidea media, la lengua geográfica, la
lengua fisurada y la lengua bífida.
BUCO U OROFARINGE
La bucofaringe comienza en el paladar blando y termina en la epiglotis. Esta área puede ser
inspeccionada realizando una depresión de la lengua con un depresor o abate lengua o con el espejo
dental.
Las amígdalas palatinas están localizadas entre el arco palatogloso y el el arco palatofaríngeo en la fosa
amigdalina. Es común observar puntos ovoides pequeños de color amarillento compuestos de tejido
linfoide en esta área.
GLÁNDULAS SALIVALES
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 12
La glándula parótida está localizada anterior al oído y normalmente no es palpable a menos que está
agrandada. El conducto de Stenon está localizado en la papilla de Stenon en la mucosa yugal por
vestibular entre la primera y segunda molar maxilar.
Las glándulas submandibulares están localizadas 1 a 2 cm anterior al ángulo de la mandíbula. Los
conductos de Wharton están localizados en la carúncula sublingual.
Las glándulas sublinguales descansan sobre la curvatura de la superficie medial de la mandíbula. El
conducto de Bartholin hace su apertura cerca del conducto de Wharton.
Las patologías y anomalías más comunes de la cavidad oral incluyen:
LABIOS
1. Labio leporino
2. Foveolas congénitas
3. Doble labio
4. Mucocele
5. Hemangioma
6. Papiloma
7. Nevos pigmentados
8. Queilitis angular
9. Herpes labial
10. Carcinoma de células escamosas
MUCOSA LABIAL Y BUCAL
1. Conducto de Stenon
3. Trauma
a. Morsicatto buccarum o mordisqueo de carril
b. Quemadura por aspirina
c. Fibroma por irritación
4. Liquen plano
5. Hiperqueratosis y leucoplasia
6. Gránulos de Fordyce
7. Úlceras aftosas
8. Epulis fissuratum
9. Fibromas, hemangiomas, papilomas
10. Carcinoma de células escamosas
OROFARÍNGE, PALADAR DURO Y PALADAR BLANDO
1. Paladar hendido y úvula bífida
2. Rugas agrandadas
3. Goma palatino por sífilis terciaria
4. Trauma
a. Necrosis post-anestesia
b. Úlceras
5. Quistes
a. Nasoplatino
b. Papila incisiva
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 13
6. Abscesos
a. Periodontal
b. Periapical
7. Paladar del fumado o estomatitis nicotínica
8. Leucoplasia
9. Hiperplasia papilar
10. Torus palatinus
11. Carcinoma de células escamosas
12. Amígdalas agrandadas o hipertróficas
LENGUA
1. Micro y macroglosia
2. Anquiloglosia
3. Lengua bífida
4. Lengua fisurada
5. Glositis romboidea media
6. Lengua pilosa o vellosa
7. Lengua saburral
8. Lengua geográfica
9. Candidiasis
10. Hiperqueratosis y leucoplasia
11. Glositis atrófica
12. Tuberculosis y sífilis
13. Úlceras traumáticas y cicatrices
14. Fibromas, papilomas and miomas
15. Carcinoma de células escamosas
16. Amígdala lingual agrandada
17. Várices linguales
PISO DE LA BOCA
1. Ránulas
2. Quistes dermoides
3. Glándula sbublingual agrandada o hipertrófica
4. Carcinoma de células escamosas
5. Torus mandibular
6. Enfermedades de las glándulas salivales sublinguales y submandibulares
MORFOLOGÍA DE LAS LESIONES CUTÁNEAS Y DE LA MUCOSA
Hay una extensa serie de patologías que afectan a las mucosas bucales. Son principalmente epiteliales
pero también del tejido conjuntivo fibroso que subyace bajo el epitelio bucal.
Se han hecho varias clasificaciones para las alteraciones de la mucosa bucal. Aquí veremos en resumen
las principales y más frecuentes lesiones.
En primer lugar vamos a definir varios conceptos básicos, referidos a tipos de lesiones que podemos
encontrar, son las llamadas lesiones elementales (de la mucosa bucal):
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 14
Lesiones primarias: Son aquéllas que aparecen inicialmente en una determinada enfermedad,
causadas directamente por algún agente causal de la enfermedad. A su vez pueden ser:
• De consistencia sólida:
o Mácula o mancha: Es una pigmentación superficial, sin relieve.
o Placa: Lesión ligeramente elevada por engrosamiento del epitelio.
o Pápula: Lesión elevada firme de menos de 5 mm de diámetro.
o Nódulo: Excrecencia de la mucosa con relieve redondeado u ovalado, lesión elevada
firme de más de 5 mm de diámetro.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 15
• De consistencia líquida:
o Flicténula: Elevación de la mucosa por acúmulo puntual de líquido. Su tamaño es
menor que el de una cabeza de alfiler.
o Vesícula: Elevación de la mucosa por acúmulo de líquido con un diámetro
aproximado de hasta 5 milímetros.
o Ampolla: Elevación de la mucosa por acúmulo de líquido. En este caso de tamaño
mayor que en las anteriores.
Cualquiera de las tres lesiones anteriores puede considerarse una pústula cuando el
contenido líquido que presente sea pus.
• Quiste: Masa esferoidal a modo de cápsula que engloba un contenido líquido. La pared
interna de esta cápsula, la que está en contacto con el líquido, es tejido epitelial bien
diferenciado. Cavidad rodeada de tejido epitelial.
• Absceso: Es una masa esferoidal algo más uniforme y menos rígida que el quiste, pero
que también tiene un tejido fibroso a modo de cápsula que engloba un contenido
líquido, en este caso siempre purulento. No llega a organizarse un epitelio para
englobar el pus, pero sí es muy común que se forme espontáneamente una fístula de
drenaje para el pus.
• Celulitis: Inflamación serosa o supurada difusa, es decir, el contenido líquido no está
englobado en ninguna cápsula sino que se difunde por los tejidos.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 16
Lesiones secundarias: Son aquéllas que producen como desarrollo de lesiones primarias, es
decir, no son iniciales. Siempre van precedidas de alguna lesión primaria. A su vez pueden ser:
Por pérdida de sustancia:
• Erosión: solución de continuidad superficial, que sólo afecta parte del epitelio.
• Úlcera: solución de continuidad en la que se pierde no sólo epitelio, sino también
parte de tejidos más profundos, como el tejido fibroso subepitelial (tejido conectivo) o
incluso algunos planos de tejido muscular.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 17
De desprendimiento:
• Escama: Sustancia epitelial seca que se desprende en forma de lámina. (gingivitis
descamativa)
• Escara: Trozo de tejido necrótico que, después de morir, permanece un tiempo
pegado al organismo, pero acaba por desprenderse.
• Costra: Masa sólida adherida en la superficie de algunas úlceras, resultado de la
desecación de exudados y detritos epiteliales.
• Pseudomembrana: Masa adherida a la superficie de algunas úlceras, resultado de la
coagulación de plasma exudado. Es fácilmente rompible a diferencia de la costra.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 18
Por reparación anormal:
• Cicatriz: Reparación incompleta de una lesión inflamatoria o por pérdida de
sustancia. Es una formación de tejido conectivo fibroso denso.
• Queloide: Variedad de cicatriz en la que el tejido fibroso está hiperdesarrollado y que
es retráctil en sus extremos.
• Esclerosis: Variable de la cicatriz de gran extensión y límites imprecisos.
Clínicamente es un área de mayor rigidez a la palpación.
Estas lesiones son "genéricas", es decir, pueden aparecer en diferentes cuadros clínicos (enfermedades).
Entonces, una vez conocidas cuales son las principales lesiones elementales (genéricas) de la mucosa,
hagamos un repaso de los cuadros clínicos más importantes:
Infecciones orales:
• Víricas: Destacan las lesiones por herpes, que son más abundantes y sintomáticas en la
primera infección, y después suelen ser lesiones localizadas que salen esporádicamente
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 19
siempre en el mismo sitio; en concreto son flicténulas agrupadas que se rompen y forman
una úlcera.
• Bacterianas: Gran variedad de afectaciones, desde el impétigo y la escarlatina en niños hasta
afectaciones bucales de la sífilis o la tuberculosis, pasando por las actinomicosis.
• Micosis (infecciones por hongos): La especie que produce más infecciones en la boca, dentro
de los hongos, es la Candida albicans. Hay diversas formas clínicas dependiendo del aspecto
de las lesiones y de su localización: pueden ser lesiones en placas blancas que se
desprenden, lesiones en tejido enrojecido, a veces sobreelevado, y a veces las lesiones no son
tan apreciables, pero sí suelen dar síntomas como el escozor, el calor o el picor. Son más
frecuentes en niños muy pequeños y en ancianos (sobre todo si llevan prótesis removible).
Trastornos mediados por procesos inmunitarios - Se destacan dos procesos de los que
no se conoce aún su causa ni todo su proceso desencadenante:
• Estomatitis aftosa recidivante: Son las conocidas aftas que salen en la boca con cierta
periodicidad. A veces sí se descubre algún fenómeno desencadenante relacionado, pero la
mayoría de las veces no es así. Las aftas son úlceras de un tamaño medio de no más de 5
milímetros de diámetro, bastante dolorosas, que salen en mucosas de consistencia blanda y
curan espontáneamente en aproximadamente una semana.
• Liquen plano oral: Es otra enfermedad de causa aún no determinada, aunque sí se ha
determinado que el sistema inmune tiene un papel importante en ella (concretamente los
glóbulos blancos del tipo linfocito). Produce diversos tipos de lesiones (rojas –atróficas /
erosivas-, blanqui-rojas en estrías, en placa blanca, ampollosas), pero en su variedad de
lesiones erosivas, éstas suelen ser bastante molestas.
Lesiones físicas y químicas:
• Lesiones (úlceras) por roce o decúbito: Cuando se produce un roce continuado contra las
mucosas, por ejemplo por una prótesis que se ha desadaptado tras años de utilización,
pueden producirse estas úlceras.
• Lesiones por radiación: Si se recibe radiación en la zona bucal, se puede producir una
inflamación de las mucosas llamada mucositis. Se producen erosiones extensas de la
mucosa, que pueden ser muy molestas y también sobreinfectarse por bacterias u hongos. Si
la radiación es muy intensa puede producirse necrosis de tejidos superficiales y ulceraciones
más profundas.
• Quemaduras: Pueden ser químicas, por calor o incluso por roce. Dan lugar sobre todo a
descamación de tejidos y a úlceras.
Trastornos propiamente epiteliales:
• Lesiones pigmentadas melánicas benignas: Responden a depósitos de melanina más o
menos concentrados y suelen verse como manchas pardas (con tonos del marrón al
azulado, pasando por el negro). A veces son lesiones sobreelevadas y se ven como pápulas
(placas) pigmentadas.
• Hiperplasia epitelial o Queratosis: Lesión blanquecina que suele ser reacción al roce
continuado o a la presencia continuada de agentes irritantes en la boca (tabaco). Se produce
un depósito aumentado de queratina, a modo de defensa frente a los agentes externos. La
llamada estomatitis nicotínica es un tipo de hiperplasia (producción celular aumentada)
epitelial, es una lesión extendida, sobre todo en el paladar (que es la zona de la mucosa que
más está en contacto con el humo).
• Leucoplasia: Es una lesión muy destacada pues a veces deriva a lesión maligna, pues en ella
hay un cierto grado de alteración celular (displasia). Son lesiones blancas que no parecen en
relación directa con ningún agente causal. Son más comunes en fumadores.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 20
• Eritroplasia: Es una lesión en mancha de color rojo, a veces moteada con manchas
leucoplásicas. También puede derivar a lesión maligna, dependiendo del grado de
alteración celular del tejido afectado.
• Lesiones mucosas no epiteliales: Se producen en tejidos no superficiales de las mucosas,
como son el tejido conjuntivo (fibroso), el tejido nervioso, el tejido muscular, el tejido
adiposo o el tejido vascular, y son lesiones propias de esos tejidos pero que en este caso se
localizan en la región bucal.
Diagnóstico Bucal I – Dr. Rodolfo Epifanio Capítulo 5 Pág. 21
También podría gustarte
- Historia Clínica en OtorrinolaringologíaDocumento3 páginasHistoria Clínica en OtorrinolaringologíaDamián López Rangel75% (8)
- Manual de métodos de tratamientos podológicosDe EverandManual de métodos de tratamientos podológicosCalificación: 4.5 de 5 estrellas4.5/5 (5)
- Modulo Asistente Dental EIGERDocumento117 páginasModulo Asistente Dental EIGEResedisambul60% (5)
- Malformaciones Congénitas Del Area MaxilofacialDocumento12 páginasMalformaciones Congénitas Del Area MaxilofacialLilliam Acosta ValdesusoAún no hay calificaciones
- Enfermedad de Las UñasDocumento63 páginasEnfermedad de Las Uñasjrvg2007@gmail.com100% (5)
- Wuolah Free 11. Patologia Del Oido ExternoDocumento16 páginasWuolah Free 11. Patologia Del Oido Externotonto elojeteAún no hay calificaciones
- 146 - Semiología, Exploración Clínica, Por La Imagen y Funcional de Las Glándulas Salivales PDFDocumento9 páginas146 - Semiología, Exploración Clínica, Por La Imagen y Funcional de Las Glándulas Salivales PDFsindy camposano cuellarAún no hay calificaciones
- Semilogia de CuelloDocumento7 páginasSemilogia de Cuellomoises pioquinto GómezAún no hay calificaciones
- Clase 8 - SemiologiaDocumento8 páginasClase 8 - SemiologiaDaniel GómezAún no hay calificaciones
- Guia Estomato InstrutivoDocumento81 páginasGuia Estomato Instrutivomaria esperanzaAún no hay calificaciones
- 01 Oido ExternoDocumento11 páginas01 Oido ExternoDenis VasquezAún no hay calificaciones
- Apuntes de Semiologia Quirurgica Primer ParcialDocumento14 páginasApuntes de Semiologia Quirurgica Primer ParcialRolfyrasdvgjpuweg io p GuzmanAún no hay calificaciones
- Patologia de Las Glandulas SalivalesDocumento13 páginasPatologia de Las Glandulas Salivaleskenny gomezAún no hay calificaciones
- Clase5 - DigestivoDocumento25 páginasClase5 - DigestivoElianaFloresAún no hay calificaciones
- Patologia Bucal I Unidad II InfeccionesDocumento91 páginasPatologia Bucal I Unidad II InfeccionesEdson Ochoa CarrancoAún no hay calificaciones
- Patología Pediátrica Cabeza CuelloDocumento32 páginasPatología Pediátrica Cabeza CuelloMagdalena ContrerasAún no hay calificaciones
- AdenoflegmonDocumento26 páginasAdenoflegmonOdajiu AndreiAún no hay calificaciones
- TEMA 10. - Glándulas Salivales MayoresDocumento13 páginasTEMA 10. - Glándulas Salivales MayoressindelAún no hay calificaciones
- Examen Fisico Regnional (Informe Basico)Documento13 páginasExamen Fisico Regnional (Informe Basico)Ronaldo MontoyaAún no hay calificaciones
- Hipertrofia Adenotonsilar y Su Repercusión en Cavidad BucalDocumento21 páginasHipertrofia Adenotonsilar y Su Repercusión en Cavidad BucalAidaLimaAún no hay calificaciones
- Examen Físico de Nariz, Oído y Boca (Lengua)Documento9 páginasExamen Físico de Nariz, Oído y Boca (Lengua)puchurrox onyxAún no hay calificaciones
- 2 - Órbita y PárpadosDocumento10 páginas2 - Órbita y PárpadosAlvaroGramajoAún no hay calificaciones
- Exploración de La CabezaDocumento6 páginasExploración de La CabezaEsther EspinosaAún no hay calificaciones
- FaringeDocumento24 páginasFaringesoniasola17Aún no hay calificaciones
- Patologia Congenita de Cabeza y CuelloDocumento29 páginasPatologia Congenita de Cabeza y CuelloElmer Castañeda ContrerasAún no hay calificaciones
- Malformaciones CongenitasDocumento29 páginasMalformaciones CongenitasMaribel Angela Palomino Patilla100% (2)
- Cuestionario Lengua y Glándulas SalivalesDocumento3 páginasCuestionario Lengua y Glándulas SalivalesMelani VSAún no hay calificaciones
- Almeida de Dios Ismary - FinalDocumento98 páginasAlmeida de Dios Ismary - FinalJuliette Gallegos MayAún no hay calificaciones
- Repaso de OtorrinolaringologiaDocumento9 páginasRepaso de OtorrinolaringologiaFrancisco AlvarezAún no hay calificaciones
- Cabeza y CuelloDocumento67 páginasCabeza y Cuelloandrearamirezsaavedra19Aún no hay calificaciones
- Tema 22 CirugíaDocumento7 páginasTema 22 CirugíaPALOMA ROMERO GOMEZAún no hay calificaciones
- Otitis Media AdultosDocumento31 páginasOtitis Media AdultosLuciana GalindoAún no hay calificaciones
- EXAMEN FISICO DEL ADULTO MAYOR-MonografiaDocumento18 páginasEXAMEN FISICO DEL ADULTO MAYOR-MonografiaCarla Chavez GonzalesAún no hay calificaciones
- Alteraciones de Los Tejidos BlandosDocumento15 páginasAlteraciones de Los Tejidos BlandosKaren ElizabethAún no hay calificaciones
- Semiología de traumatismos y malformaciones nasalesDocumento12 páginasSemiología de traumatismos y malformaciones nasalestonto elojeteAún no hay calificaciones
- Guía Práctica 6. Biopatologías de Formación Cara y Cavidad BucalDocumento9 páginasGuía Práctica 6. Biopatologías de Formación Cara y Cavidad BucalJosselin GuanoluisaAún no hay calificaciones
- Material de Apoyo Semana 2 - Oido ExternoDocumento70 páginasMaterial de Apoyo Semana 2 - Oido ExternoAlma González de LamasAún no hay calificaciones
- Caninos.1 AnatomíaDocumento24 páginasCaninos.1 AnatomíaRoxana RiosAún no hay calificaciones
- Semiología en OtorrinolaringologíaDocumento47 páginasSemiología en OtorrinolaringologíaDanilo BaezAún no hay calificaciones
- Guissella Torres OtoriinoDocumento9 páginasGuissella Torres OtoriinoGuissella Dayanara Torres Romero LamAún no hay calificaciones
- Patologia BucalDocumento26 páginasPatologia BucalJuanCa Sanchez100% (1)
- Manual Oido Externo y Malfor para ComDocumento11 páginasManual Oido Externo y Malfor para ComAngélica M. ZamoraAún no hay calificaciones
- Tema 9Documento21 páginasTema 9EstreLLA ValenciaAún no hay calificaciones
- Resumen Clinica de La AudiciónDocumento30 páginasResumen Clinica de La Audición123456789 10Aún no hay calificaciones
- Semiología Continente y ContenidoDocumento5 páginasSemiología Continente y ContenidoMaría Noel OliveraAún no hay calificaciones
- Malformaciones Bucofaríngeas.... Geisel.Documento34 páginasMalformaciones Bucofaríngeas.... Geisel.maria daniela bitriagoAún no hay calificaciones
- 070 - Semiología y Exploración Clínica de La Cavidad Oral y La FaringeDocumento18 páginas070 - Semiología y Exploración Clínica de La Cavidad Oral y La FaringeNoelia AlonsoAún no hay calificaciones
- Enfermedades de Los Pares CranealesDocumento10 páginasEnfermedades de Los Pares CranealesAgustina SagerAún no hay calificaciones
- Resumen Patologia MedicaDocumento274 páginasResumen Patologia MedicaCarla Maribel MoyaAún no hay calificaciones
- Cirugia de Cabeza y Cuello - 1Documento160 páginasCirugia de Cabeza y Cuello - 1JULIO AGUINAGA (RESIDENTADO MEDICO)Aún no hay calificaciones
- Otitis de Los PerrosDocumento25 páginasOtitis de Los PerrosLenin TapiaAún no hay calificaciones
- Examen de la boca y el cuello: guía para identificar anomalías comunesDocumento131 páginasExamen de la boca y el cuello: guía para identificar anomalías comunesGenesis MzPinedaAún no hay calificaciones
- Examen físico completo del recién nacido normalDocumento42 páginasExamen físico completo del recién nacido normaljuan cruzAún no hay calificaciones
- Unidad 16Documento9 páginasUnidad 16Agostina AriasAún no hay calificaciones
- Otitis Externa GuíaDocumento12 páginasOtitis Externa GuíaTatiana Salvatierra RiosAún no hay calificaciones
- Exploración Física de OjoDocumento17 páginasExploración Física de OjoAnyuli Guevara100% (1)
- Vii Par Nervio FacialDocumento14 páginasVii Par Nervio FacialGiovany SalinasAún no hay calificaciones
- RINOSINUSITISDocumento7 páginasRINOSINUSITISSaic MhunAún no hay calificaciones
- Pa To Log Adel Anillo Dewald EyerDocumento36 páginasPa To Log Adel Anillo Dewald EyerVR AlvaroAún no hay calificaciones
- Cap. 3Documento11 páginasCap. 3aelwnwAún no hay calificaciones
- Cap. 4Documento19 páginasCap. 4aelwnwAún no hay calificaciones
- Cap. 1 y 2Documento35 páginasCap. 1 y 2aelwnwAún no hay calificaciones
- Apuntes - Anestesia UPDocumento24 páginasApuntes - Anestesia UPaelwnwAún no hay calificaciones
- Anatomía y técnicas anestésicas intraoralesDocumento31 páginasAnatomía y técnicas anestésicas intraoralesLisbethOrtegaAún no hay calificaciones
- ANESTESIA LOCAL: TIPOS, METABOLISMO Y PROPIEDADESDocumento37 páginasANESTESIA LOCAL: TIPOS, METABOLISMO Y PROPIEDADESaelwnwAún no hay calificaciones
- Terminología - AnestesiologíaDocumento21 páginasTerminología - AnestesiologíaaelwnwAún no hay calificaciones
- Instrumental - AnestesiaDocumento13 páginasInstrumental - AnestesiaaelwnwAún no hay calificaciones
- Anestesia - General y LocalDocumento33 páginasAnestesia - General y LocalaelwnwAún no hay calificaciones
- Glosario de Terminos - Grupo #9Documento7 páginasGlosario de Terminos - Grupo #9Alexandra BurgosAún no hay calificaciones
- Soluciones Tampones y Sistemas Tampones Biológicos (San Juan Bautista)Documento14 páginasSoluciones Tampones y Sistemas Tampones Biológicos (San Juan Bautista)Renzo Alfredo Céspedes HerediaAún no hay calificaciones
- Antología de Desarrollo HumanoDocumento59 páginasAntología de Desarrollo HumanoEdith PazAún no hay calificaciones
- Utilidad Hemograma EquinosDocumento17 páginasUtilidad Hemograma EquinosAlejandra CoronaAún no hay calificaciones
- Evaluacion BiologiaDocumento2 páginasEvaluacion BiologiaELVA MARIA FLOREZ PEÑAi100% (1)
- Órganos Vegetativos de Las PlantasDocumento25 páginasÓrganos Vegetativos de Las PlantasLuisana Isabel DoranteAún no hay calificaciones
- BIO 22. Lectura 1.1Documento5 páginasBIO 22. Lectura 1.1Danna lorely Flores RodarteAún no hay calificaciones
- ACIDOS - NUCLEICOS IIDocumento48 páginasACIDOS - NUCLEICOS IILuis SuarezAún no hay calificaciones
- Tema6. ARTRITIS PSORIÁSICADocumento4 páginasTema6. ARTRITIS PSORIÁSICAJonathan AyalaAún no hay calificaciones
- Mitosis y MeiosisDocumento2 páginasMitosis y MeiosisbryanAún no hay calificaciones
- Cephalopod ADocumento43 páginasCephalopod ASebastianRomeroMoralesAún no hay calificaciones
- Motricidad Fina Hojas de Trabajo PreescolarDocumento23 páginasMotricidad Fina Hojas de Trabajo PreescolarLep Julian Gonzalez BarbosaAún no hay calificaciones
- Importancia Del Ritmo Biológico Del SueñoDocumento2 páginasImportancia Del Ritmo Biológico Del SueñoMaria CamposAún no hay calificaciones
- Botanica - Control de Malezas de Campo SucioDocumento3 páginasBotanica - Control de Malezas de Campo SucioDrodaAún no hay calificaciones
- Razonamiento Verbal 02 Repaso Miscelánea t.tDocumento2 páginasRazonamiento Verbal 02 Repaso Miscelánea t.tmelani18moonAún no hay calificaciones
- Introducción Al Sistema Respiratorio y VentilaciónDocumento14 páginasIntroducción Al Sistema Respiratorio y VentilaciónNelson RangelAún no hay calificaciones
- Presupuesto TejadoDocumento8 páginasPresupuesto TejadoFrancisco MomoxAún no hay calificaciones
- Anatomia Prostatica Via AnteriorDocumento48 páginasAnatomia Prostatica Via AnteriorFelipe Rodríguez MorillaAún no hay calificaciones
- Aspectos Biológicos Integrados en La Sexualidad HumanaDocumento5 páginasAspectos Biológicos Integrados en La Sexualidad HumanaCatalina BeltranAún no hay calificaciones
- Museo QuitolomaDocumento376 páginasMuseo Quitolomaguillo tapiaAún no hay calificaciones
- Cristalizacion de La MielDocumento1 páginaCristalizacion de La Mielvulture2006Aún no hay calificaciones
- Literatura y Cultura. Una Introducción (Miguel Ángel Huamán)Documento23 páginasLiteratura y Cultura. Una Introducción (Miguel Ángel Huamán)Raul A. Burneo100% (1)
- Ficha Desarrollo Historico de La Fisica para Sexto de PrimariaDocumento3 páginasFicha Desarrollo Historico de La Fisica para Sexto de PrimariaHerrera AleAún no hay calificaciones
- CUENTO - Un Hongo y Un Microbio Detras de Una AventuraDocumento1 páginaCUENTO - Un Hongo y Un Microbio Detras de Una AventuraFavio Mauricio GonzaAún no hay calificaciones
- Hoja de Seguridad 183-75Documento18 páginasHoja de Seguridad 183-75garcia.heberAún no hay calificaciones
- Informe IC50Documento4 páginasInforme IC50Juan LopaAún no hay calificaciones
- Fluidos ViscoelásticosDocumento3 páginasFluidos Viscoelásticosrenzo herrera sanchez0% (1)
- Bioazufre FichaDocumento1 páginaBioazufre FichaJorge TorósAún no hay calificaciones
- MatrizRiesgosGTC45Documento48 páginasMatrizRiesgosGTC45Jose Bonett MAún no hay calificaciones
- Mediadores de La InflamacionDocumento2 páginasMediadores de La InflamacionYamilé SerranoAún no hay calificaciones