Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Miocardiopatía: causas, síntomas y tratamiento
Cargado por
Florcita LeónDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Miocardiopatía: causas, síntomas y tratamiento
Cargado por
Florcita LeónCopyright:
Formatos disponibles
MIOCARDIOPATÍA
Es una enfermedad del músculo cardíaco anormal en la cual el miocardio resulta
debilitado, dilatado o tiene otro problema estructural. Con frecuencia contribuye a la
incapacidad del corazón para bombear o funcionar bien
CAUSAS
Existen diferentes tipos de miocardiopatía con causas distintas. Algunas de las causas más
comunes son:
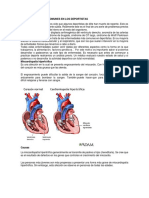
La miocardiopatía dilatada (también denominada miocardiopatía dilatada idiopática) es
una afección en la cual el corazón resulta debilitado y las cámaras se agrandan. Como
resultado de esto, el corazón no puede bombear suficiente sangre al cuerpo. Puede ser
causada por muchos problemas de salud.
La miocardiopatía hipertrófica (MCH) es una afección en la cual el miocardio resulta
engrosado. Esto dificulta la salida de la sangre del corazón. Este tipo de miocardiopatía
casi siempre se transmite de padres a hijos.
La miocardiopatía isquémica es causada por el estrechamiento de las arterias que
suministran sangre al corazón. Lleva a que las paredes del corazón se vuelvan delgadas,
de manera que no bombean bien.
La miocardiopatía restrictiva es un grupo de trastornos. Las cámaras del corazón son
incapaces de llenarse con sangre debido a que el miocardio está rígido. Las causas más
comunes de este tipo de miocardiopatía son amiloidosis y cicatrización del corazón a raíz
de una causa desconocida.
La miocardiopatía periparto Es un trastorno poco común en el cual el corazón de una
mujer embarazada resulta debilitado y dilatado. Esto se presenta durante el último mes
del embarazo o dentro de los 5 primeros meses después de que el bebé nace
SÍNTOMAS
Es posible que no haya signos o síntomas en las primeras etapas de la miocardiopatía. Sin
embargo, a medida que la afección avanza, generalmente aparecen signos y síntomas, que
incluyen:
Dificultad para respirar al hacer actividad física o, incluso, al descansar
Hinchazón en las piernas, los tobillos y los pies
Hinchazón del abdomen debido a la acumulación de líquido
Tos al estar recostado
Dificultad para dormir en posición horizontal
Fatiga
Latidos que se sienten rápidos, que palpitan fuertemente o como aleteos
Molestia o presión en el pecho
Mareos, aturdimiento y desmayos
DIAGNÓSTICO
El médico te hará un examen físico y te preguntará acerca de tus antecedentes médicos
personales y familiares. También te preguntará cuándo tienes los síntomas; por ejemplo,
si hacer ejercicio los hace aparecer. Si el médico cree que tienes una miocardiopatía, es
posible que debas hacerte varias pruebas para confirmar el diagnóstico; entre ellas, las
siguientes:
Radiografía de tórax. Una imagen del corazón permitirá determinar si tiene un
tamaño más grande.
Ecocardiograma. En esta prueba, se utilizan ondas de sonido para crear imágenes
del corazón, que muestran el tamaño y los movimientos mientras late. Esta prueba
examina las válvulas cardíacas y ayuda a determinar la causa de los síntomas.
Electrocardiograma. En esta prueba no invasiva, se colocan parches con electrodos
en la piel para medir las señales eléctricas del corazón. Un electrocardiograma puede
detectar alteraciones en la actividad eléctrica del corazón, que pueden indicar ritmos
cardíacos irregulares y puntos de lesión.
Prueba de esfuerzo en cinta. Esta prueba consiste en caminar sobre una cinta
mientras se controla el ritmo cardíaco, la presión arterial y la respiración. Permite
evaluar los síntomas, determinar la capacidad para hacer ejercicio y saber si el
ejercicio desencadena o no los ritmos cardíacos irregulares.
Cateterismo cardiaco. Se introduce un tubo fino (catéter) en la ingle y se lo hace
avanzar por los vasos sanguíneos hasta llegar al corazón. Se puede medir la presión
en el interior de las cavidades del corazón para ver la fuerza con la que este bombea
la sangre. A través del catéter, se puede inyectar una sustancia de contraste en los
vasos sanguíneos para que se puedan ver mejor en las radiografías (angiografía
coronaria). El cateterismo cardiaco puede revelar obstrucciones en los vasos
sanguíneos.
Esta prueba también puede incluir la extracción de una pequeña muestra de tejido
(biopsia) del corazón para analizarla en el laboratorio.
Resonancia magnética cardíaca. En esta prueba, se utilizan campos magnéticos y
ondas de radio para crear imágenes del corazón. El proveedor de atención médica
puede solicitar una resonancia magnética cardíaca si las imágenes del
ecocardiograma no permiten hacer un diagnóstico.
Tomografía computarizada cardíaca. Este estudio requiere acostarse en una camilla
dentro de una máquina con forma de dónut. Dentro de la máquina, un tubo de
rayos X gira alrededor del cuerpo y obtiene imágenes del corazón y el pecho para
evaluar el tamaño y la función del corazón y las válvulas cardíacas.
Análisis de sangre. Pueden hacerse varios análisis de sangre, incluidos análisis para
controlar el funcionamiento de los riñones, la tiroides y el hígado, y para medir los
niveles de hierro.
Un análisis de sangre puede medir el nivel de péptido natriurético tipo B, una
proteína que se produce en el corazón. El nivel de péptido natriurético tipo B en la
sangre puede aumentar durante una insuficiencia cardíaca, que es una complicación
frecuente de la miocardiopatía.
Pruebas genéticas o exámenes de detección. La miocardiopatía se puede transmitir
de padres a hijos (hereditaria). Pregunta al proveedor de atención médica si, en tu
caso, es adecuado hacerte pruebas genéticas. Los exámenes de detección o las
pruebas genéticas podrían incluir a familiares de primer grado (padres, hermanos e
hijos).
FACTORES DE RIESGO
Presión arterial alta durante períodos largos
Obesidad, que hace que el corazón trabaje más arduamente
Abuso de alcohol por un tiempo prolongado
Diabetes
Colesterol
Tabaquismo
COMPLICACIONES
La miocardiopatía puede dar lugar a complicaciones graves, como las siguientes:
Insuficiencia cardíaca. El corazón no puede bombear suficiente sangre para satisfacer las
necesidades del cuerpo. Si no se trata, la insuficiencia cardíaca puede ser potencialmente
mortal.
Coágulos sanguíneos. Si el corazón no puede bombear eficazmente, es más probable que
se formen coágulos en el corazón. Si los coágulos ingresan en el torrente sanguíneo,
pueden obstruir el flujo sanguíneo a otros órganos, incluido el corazón y el cerebro.
Problemas de las válvulas cardíacas. Dado que la miocardiopatía provoca un
agrandamiento del corazón, las válvulas podrían no cerrar correctamente. Esto puede
causar un flujo sanguíneo retrógrado en la válvula.
Paro cardíaco y muerte súbita. La miocardiopatía puede provocar ritmos cardíacos
anormales que causan desmayos o, en ocasiones, muerte súbita si el corazón deja de latir
eficazmente.
TRATAMIENTO
DIGOXINA: se usa para tratar la insuficiencia y la frecuencia cardíaca anormal (arritmias).
Ayuda a que el corazón funcione mejor y a controlar su frecuencia cardíaca.
ANTIHIPERTENSIVO: Tratar la hipertensión arterial le ayudará a prevenir problemas como
enfermedad cardíaca, accidente cerebrovascular, pérdida de la visión, enfermedad renal
crónica y otras enfermedades vasculares.
Enalapril: se usa solo o en combinación con otros medicamentos para tratar la
presión arterial alta.
Captopril
Metoprolol
Beta bloqueadores B ADRENERGICOS: también conocidos como agentes bloqueantes
betaadrenérgicos, son medicamentos que reducen la presión arterial. Los
betabloqueantes funcionan como bloqueadores de los efectos de la hormona epinefrina,
también conocida como "adrenalina".
Bisoprolol: Funciona al relajar los vasos sanguíneos y la disminución de la
frecuencia cardíaca para mejorar el flujo sanguíneo y disminuir la presión arterial.
Acebutolol
Atenolol (Tenormin)
Metoprolol (Lopressor, Toprol XL)
Nebivolol (Bystolic)
Propranolol (Inderal, InnoPran XL)
ESPIRONOLACTONA: se usa para tratar determinados pacientes con niveles bajos de
potasio; insuficiencia cardíaca; y en pacientes con edema (retención de líquidos)
ocasionado por diversas afecciones, como la enfermedad del hígado o del riñón. También
se usa, ya sea sola o con otros medicamentos, para tratar la presión arterial alta.
DIURETICO: Los diuréticos, también llamados píldoras de agua, son un tratamiento común
para la presión arterial alta.
Furosemida (Lasix): se utiliza para tratar el edema (la retención de líquidos;
exceso de líquido retenido en los tejidos corporales) causado por varios problemas
médicos, incluyendo el corazón, el riñón y enfermedades del hígado
Clorotiazida
Hidroclorotiazida
ANTICOAGULANTE: son medicamentos que evitan la formación de coágulos sanguíneos.
No rompen los coágulos que ya tiene, pero pueden evitar que crezcan. Es importante
tratar los coágulos sanguíneos, porque los coágulos en los vasos sanguíneos y el corazón
pueden causar ataques al corazón, derrames cerebrales y obstrucciones.
Warfarina: es un medicamento anticoagulante que ayuda a tratar y prevenir los
coágulos de sangre.
Heparina:
ANTIPLAQUETARIO evitan que las células sanguíneas llamadas plaquetas se agrupen para
formar un coágulo. Los antiplaquetarios los toman principalmente las personas que han
tenido un ataque al corazón o un derrame cerebral
Aspirina: Su acción consiste en detener la producción de ciertas sustancias
naturales que causan fiebre, dolor, inflamación y coágulos sanguíneos.
Clopidrogel
Ticlopidina
Triflusal
Acido acetilsalicílico
También podría gustarte
- Descifrando Los Síntomas Del Corazón: Cuándo acudir al médicoDe EverandDescifrando Los Síntomas Del Corazón: Cuándo acudir al médicoCalificación: 5 de 5 estrellas5/5 (1)
- Insuficiencia Cardíaca CongestivaDocumento10 páginasInsuficiencia Cardíaca Congestivadennisse zapataAún no hay calificaciones
- Insuficiencia cardiacaDocumento4 páginasInsuficiencia cardiacaluxe.parfum2022Aún no hay calificaciones
- Insuficiencia CardiacaDocumento9 páginasInsuficiencia CardiacaJenyfer ValdiviezoAún no hay calificaciones
- Alteraciones Cardivasculares.xDocumento43 páginasAlteraciones Cardivasculares.xcarol angelica ledezma canoAún no hay calificaciones
- Insuficiencia CardiacaDocumento14 páginasInsuficiencia CardiacaJorge HumbertoAún no hay calificaciones
- Sindromes CardiovascularDocumento29 páginasSindromes CardiovascularL Fernando TordoyaAún no hay calificaciones
- Insuficiencia Cardiaca CongestivaDocumento16 páginasInsuficiencia Cardiaca CongestivaYESICAAún no hay calificaciones
- Card I Vascular EsDocumento21 páginasCard I Vascular EsvanesaAún no hay calificaciones
- Insuficiencia CardiacaDocumento34 páginasInsuficiencia CardiacaPablo Andres Ocampo RiveraAún no hay calificaciones
- Enfermedades CoronariasDocumento12 páginasEnfermedades CoronariasDaniel GomezAún no hay calificaciones
- Isuficiencia CardiacaDocumento4 páginasIsuficiencia CardiacaJHOJOCAHERAún no hay calificaciones
- Patología CardíacasDocumento12 páginasPatología CardíacasElver Leiva VasquezAún no hay calificaciones
- ValvulopatiasDocumento4 páginasValvulopatiasJennifer MatosAún no hay calificaciones
- Cardiomegalia 2Documento18 páginasCardiomegalia 2Sofia GalindoAún no hay calificaciones
- Parte 2 - Insuficiencia Cardiaca - ResumenDocumento5 páginasParte 2 - Insuficiencia Cardiaca - ResumenHOLA FLORESAún no hay calificaciones
- Deber GeriatriaDocumento3 páginasDeber GeriatriaSalo ChavezAún no hay calificaciones
- AterosclerosisDocumento21 páginasAterosclerosisSarita Esther S MAún no hay calificaciones
- Fisiopatología insuficiencia cardiaca causas diagnóstico tratamientoDocumento4 páginasFisiopatología insuficiencia cardiaca causas diagnóstico tratamientoDeyvis EscalanteAún no hay calificaciones
- CardiacaDocumento5 páginasCardiacaEstefany Melissa Romero MeléndezAún no hay calificaciones
- Enfermedades Mas Comunes en Los DeportistasDocumento30 páginasEnfermedades Mas Comunes en Los Deportistasdayana pardoAún no hay calificaciones
- Insuficiencia cardíaca crónica: causas, síntomas y tratamientoDocumento9 páginasInsuficiencia cardíaca crónica: causas, síntomas y tratamientoGrace Alexandra Morales CastroAún no hay calificaciones
- ENTREGA RESUMEN EXPOSICION GRUPAL UNIDAD 4 Jose M. SiriDocumento6 páginasENTREGA RESUMEN EXPOSICION GRUPAL UNIDAD 4 Jose M. SiriEntretenimiento 3DAún no hay calificaciones
- INSUFIENCIACARDIACADocumento14 páginasINSUFIENCIACARDIACAcarlotaAún no hay calificaciones
- Shock CardiogénicoDocumento9 páginasShock CardiogénicoaleAún no hay calificaciones
- Síntomas de La Insuficiencia Cardiaca CongestivaDocumento3 páginasSíntomas de La Insuficiencia Cardiaca Congestivanolberto uceda SeminarioAún no hay calificaciones
- Enfermedades CardiovascularesDocumento5 páginasEnfermedades Cardiovascularesluis castillo marcanoAún no hay calificaciones
- CARDIOLOGIADocumento11 páginasCARDIOLOGIAsheyla ariasAún no hay calificaciones
- Ciencias 1ºC. Enf. Cardiovasculares. EstudiantesDocumento8 páginasCiencias 1ºC. Enf. Cardiovasculares. EstudiantesMercedes MontielAún no hay calificaciones
- Qué Es La Enfermedad Cardiovascular: La Cardiopatía CoronariaDocumento2 páginasQué Es La Enfermedad Cardiovascular: La Cardiopatía CoronariaMEEL MELANNY PONCE CAMACHOAún no hay calificaciones
- Enfermedades CardiopatíasDocumento7 páginasEnfermedades CardiopatíasBelisario España SanchezAún no hay calificaciones
- Insuficiencia CardiacaDocumento9 páginasInsuficiencia CardiacaLeticia AriasAún no hay calificaciones
- Insuficiencia Cardiaca CongestivaDocumento7 páginasInsuficiencia Cardiaca CongestivaorianaguadoAún no hay calificaciones
- Autocuidado Cardiovascular Auxiliar EnfermeriaDocumento19 páginasAutocuidado Cardiovascular Auxiliar EnfermeriaWILLIAM CAMACHO DIAZAún no hay calificaciones
- ATEROESCLEROSISDocumento43 páginasATEROESCLEROSISValeria RodriguezAún no hay calificaciones
- A CardiovascularesDocumento15 páginasA CardiovascularesEldaClemente BTS BiasedAún no hay calificaciones
- IntroducciónDocumento6 páginasIntroducciónXiomara BowenAún no hay calificaciones
- CardiopatiasDocumento13 páginasCardiopatiasJosé Marrugo PájaroAún no hay calificaciones
- Insuficiencia cardíaca: causas, síntomas y tratamientoDocumento21 páginasInsuficiencia cardíaca: causas, síntomas y tratamientoGeorgy ShopAún no hay calificaciones
- Enfermedad CoronariaDocumento7 páginasEnfermedad CoronariaKaren Agustina PortilloAún no hay calificaciones
- SINDROME CORONARIOoDocumento16 páginasSINDROME CORONARIOoYennifer MedranoAún no hay calificaciones
- Enfermedades Mas Comunes en Deportistas AtletasDocumento26 páginasEnfermedades Mas Comunes en Deportistas AtletasCarolina Alonzo FloresAún no hay calificaciones
- IM: Infarto de MiocardioDocumento24 páginasIM: Infarto de MiocardiopaulaAún no hay calificaciones
- Sistema CardiovascularDocumento25 páginasSistema CardiovascularDarly RodriguezAún no hay calificaciones
- Miocardiopatia Dilatada KarenDocumento13 páginasMiocardiopatia Dilatada KarenStarlin Manuel ManzuetaAún no hay calificaciones
- Trastornos CardiovascularesDocumento10 páginasTrastornos CardiovascularesedithAún no hay calificaciones
- TAQUICARDIADocumento6 páginasTAQUICARDIAkiara lopez bustosAún no hay calificaciones
- Manual PatologíaDocumento172 páginasManual PatologíaLuz Estefania Lozano CruzAún no hay calificaciones
- Estenosis MitralDocumento3 páginasEstenosis MitralAlejandro Garabito SarabiaAún no hay calificaciones
- Arterioesclerosis: causas, síntomas y tratamientoDocumento5 páginasArterioesclerosis: causas, síntomas y tratamientoJhunnior YerenAún no hay calificaciones
- CardiomegaliaDocumento6 páginasCardiomegaliaMiguel Yupanqui AncallaAún no hay calificaciones
- Ateroesclerosis. Causas Diagnostico y TratamientoDocumento10 páginasAteroesclerosis. Causas Diagnostico y Tratamiento리 조하Aún no hay calificaciones
- 3.2 Trastornos CardiacosDocumento30 páginas3.2 Trastornos CardiacosJoseline SánchezAún no hay calificaciones
- ENFERMEDADES CARDIOVASCULARES InformacionDocumento3 páginasENFERMEDADES CARDIOVASCULARES Informacionluis diego otero peñaAún no hay calificaciones
- Insuficiencia cardíaca congestiva: causas, síntomas y tratamientoDocumento8 páginasInsuficiencia cardíaca congestiva: causas, síntomas y tratamientoPaola Maritza C. AcostaAún no hay calificaciones
- Adulto y Anciano 10Documento19 páginasAdulto y Anciano 10Paula AlfaroAún no hay calificaciones
- Enfermedades Del Sistema CirculatorioDocumento12 páginasEnfermedades Del Sistema CirculatorioClaudia Lorena Paez PossoAún no hay calificaciones
- Angina de Pecho GrupoDocumento7 páginasAngina de Pecho GrupoCivia.김태형 ChistamaAún no hay calificaciones
- Enfermedades Circulatorias y EndocrinasDocumento64 páginasEnfermedades Circulatorias y EndocrinasElkin MadridAún no hay calificaciones
- Enfermedades CardivascularesDocumento31 páginasEnfermedades CardivascularesAriam C AvAún no hay calificaciones
- Pomadas y cremas: guía deDocumento20 páginasPomadas y cremas: guía deFlorcita LeónAún no hay calificaciones
- Informe de Practica 12 Proteínas y EnzimasDocumento18 páginasInforme de Practica 12 Proteínas y EnzimasFlorcita LeónAún no hay calificaciones
- DISCUCION GALENICA 2 UNIDAD Jarabe de EucaliptoDocumento2 páginasDISCUCION GALENICA 2 UNIDAD Jarabe de EucaliptoFlorcita LeónAún no hay calificaciones
- Bioseguridad Por Covid 19 en El Hogar UladechDocumento4 páginasBioseguridad Por Covid 19 en El Hogar UladechFlorcita LeónAún no hay calificaciones
- Tesis I Dra. Vilca Completo Final 05 JulioDocumento80 páginasTesis I Dra. Vilca Completo Final 05 JulioPaul MuñozAún no hay calificaciones
- II.6. Hipertensión Arterial (Caso Clínico)Documento6 páginasII.6. Hipertensión Arterial (Caso Clínico)Mía Aby Vivas BarahonaAún no hay calificaciones
- SENA programa prevención riesgo cardiovascularDocumento19 páginasSENA programa prevención riesgo cardiovascularingventorAún no hay calificaciones
- Carro Obstetrico de Emergencias y AlgoritmosDocumento38 páginasCarro Obstetrico de Emergencias y AlgoritmosRoselin May RomanAún no hay calificaciones
- Protamine Sulfate - Drug Information - UpToDateDocumento12 páginasProtamine Sulfate - Drug Information - UpToDateLUISA FERNANDA AGUIRRE CADAVIDAún no hay calificaciones
- Informe Monitoreo Metas Sanitarias Ley 18.834 Enero-Septiembre 2022Documento28 páginasInforme Monitoreo Metas Sanitarias Ley 18.834 Enero-Septiembre 2022RODRIREBAún no hay calificaciones
- Anestesia en miopatía colágeno VIDocumento7 páginasAnestesia en miopatía colágeno VIadolfo pereiraAún no hay calificaciones
- Análisis situación salud Consultorio Popular Virgen del Valle 2021Documento47 páginasAnálisis situación salud Consultorio Popular Virgen del Valle 2021Cristian FloresAún no hay calificaciones
- Dieta hiposódica cardiosaludable para la HTADocumento6 páginasDieta hiposódica cardiosaludable para la HTAWindry RamosAún no hay calificaciones
- Enfermedades Crónicas - Academia Nacional de MedicinaDocumento396 páginasEnfermedades Crónicas - Academia Nacional de Medicinabraypis001Aún no hay calificaciones
- DiabetologiaDocumento56 páginasDiabetologiaChristian Dueñas DueñasAún no hay calificaciones
- Resumen Del Diagnostico y Tratamiento de Hipertension ArterialDocumento2 páginasResumen Del Diagnostico y Tratamiento de Hipertension ArterialJacqueline SandovalAún no hay calificaciones
- Silabo Fisiopatología 2022-1 CorregidoDocumento47 páginasSilabo Fisiopatología 2022-1 CorregidoGiohanna Hervias BallonAún no hay calificaciones
- HIPERTENSIÓN ARTERIAL SISTÉMICA JNC7. DR Immer Noyola AvilaDocumento49 páginasHIPERTENSIÓN ARTERIAL SISTÉMICA JNC7. DR Immer Noyola Avilaimmer2888Aún no hay calificaciones
- Metabolismo Hidrosalino - 2014Documento81 páginasMetabolismo Hidrosalino - 2014Andrea Sofía Mouriño GarcíaAún no hay calificaciones
- Programacion y Su Impacto en El Adulto3Documento11 páginasProgramacion y Su Impacto en El Adulto3Say Sebastian vazquez AragonAún no hay calificaciones
- Farmacología de los fármacos adrenérgicos y antiadrenérgicosDocumento9 páginasFarmacología de los fármacos adrenérgicos y antiadrenérgicosTinto Martinez100% (1)
- Formato Protocolo Proyecto EPSSDocumento15 páginasFormato Protocolo Proyecto EPSSsambarmayAún no hay calificaciones
- Actualizacion Consenso RCIU FASGO 2017 PDFDocumento9 páginasActualizacion Consenso RCIU FASGO 2017 PDFXiomara MendozaAún no hay calificaciones
- Flebotomia 110804103355 Phpapp01Documento10 páginasFlebotomia 110804103355 Phpapp01Eduardo GM100% (1)
- Enf. Vascular CerebralDocumento13 páginasEnf. Vascular CerebralPool Anderson Perez MatamorosAún no hay calificaciones
- Síndrome HepatopulmonarDocumento38 páginasSíndrome HepatopulmonarDonovan Castillo Flores100% (1)
- Actividad Evaluativa - Taller Eje 2 TerminadoDocumento8 páginasActividad Evaluativa - Taller Eje 2 TerminadoLucas ConradoAún no hay calificaciones
- ANTIHIPERTENSIVOS Final ScribDocumento36 páginasANTIHIPERTENSIVOS Final ScribLisseth Arauz ArauzAún no hay calificaciones
- Hipertensión Arterial en El Adulto Mayor: Dra. Karin Puente ADocumento55 páginasHipertensión Arterial en El Adulto Mayor: Dra. Karin Puente ADavid G HernandezAún no hay calificaciones
- Apunte Alteraciones RenalesDocumento23 páginasApunte Alteraciones RenalesTamini LechugaAún no hay calificaciones
- Fármacos Que Actúan Sobre El Sistema Renina-AngiotensinaDocumento70 páginasFármacos Que Actúan Sobre El Sistema Renina-AngiotensinaAndresJaramilloAún no hay calificaciones
- Triptico de Hipertencion ArterialDocumento3 páginasTriptico de Hipertencion ArterialCielo De Paz100% (4)
- Parcial Farmacología Segundo CorteDocumento3 páginasParcial Farmacología Segundo CorteAlexanderAún no hay calificaciones
- Manual de Trauma PediatricoDocumento292 páginasManual de Trauma PediatricojosueAún no hay calificaciones
- TDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosDe EverandTDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosCalificación: 4 de 5 estrellas4/5 (8)
- Ansiedad infantil. Los trastornos explicados a los padresDe EverandAnsiedad infantil. Los trastornos explicados a los padresCalificación: 4.5 de 5 estrellas4.5/5 (25)
- Entrenamiento Científico con pesas: Fitness InteligenteDe EverandEntrenamiento Científico con pesas: Fitness InteligenteCalificación: 5 de 5 estrellas5/5 (3)
- Los 12 chakras: Desbloquea tus dones espiritualesDe EverandLos 12 chakras: Desbloquea tus dones espiritualesCalificación: 4 de 5 estrellas4/5 (14)
- Psiconeuroinmunología para la práctica clínicaDe EverandPsiconeuroinmunología para la práctica clínicaCalificación: 5 de 5 estrellas5/5 (4)
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- Dejar ir. El camino a la liberaciónDe EverandDejar ir. El camino a la liberaciónCalificación: 4.5 de 5 estrellas4.5/5 (22)
- En sintonía con tu ciclo femenino: FLO. Aprende a sincronizarte con tu bioquímica para dar rienda suelta a tu creatividad, mejorar tu vida y hacer más con menos estrésDe EverandEn sintonía con tu ciclo femenino: FLO. Aprende a sincronizarte con tu bioquímica para dar rienda suelta a tu creatividad, mejorar tu vida y hacer más con menos estrésCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Batidos Verdes Depurativos y Antioxidantes: Aumenta tu Vitalidad con Smoothie Detox Durante 10 Días Para Adelgazar y Bajar de Peso: Aumenta tu vitalidad con smoothie detox durante 10 días para adelgazar y bajar de pesoDe EverandBatidos Verdes Depurativos y Antioxidantes: Aumenta tu Vitalidad con Smoothie Detox Durante 10 Días Para Adelgazar y Bajar de Peso: Aumenta tu vitalidad con smoothie detox durante 10 días para adelgazar y bajar de pesoCalificación: 5 de 5 estrellas5/5 (2)
- Fisiopatología de las enfermedades cardiovascularesDe EverandFisiopatología de las enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- La curación de los chakras y el equilibrio energético: Mediante la atención plena, el yoga y el ayurvedaDe EverandLa curación de los chakras y el equilibrio energético: Mediante la atención plena, el yoga y el ayurvedaCalificación: 5 de 5 estrellas5/5 (9)
- La Dieta Antiinflamatoria: Haz estos cambios simples y económicos en tu dieta y comienza a sentirte mejor dentro de 24 horas! (Spanish Edition)De EverandLa Dieta Antiinflamatoria: Haz estos cambios simples y económicos en tu dieta y comienza a sentirte mejor dentro de 24 horas! (Spanish Edition)Calificación: 5 de 5 estrellas5/5 (4)
- Trauma, miedo y amor: Hacia una autonomía interior con la ayuda de las constelacionesDe EverandTrauma, miedo y amor: Hacia una autonomía interior con la ayuda de las constelacionesCalificación: 1 de 5 estrellas1/5 (1)
- Genética general: Libro de textoDe EverandGenética general: Libro de textoCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Anexo a Un Curso de MilagrosDe EverandAnexo a Un Curso de MilagrosCalificación: 5 de 5 estrellas5/5 (4)
- Ansiedad en las Relaciones - Restaura Tu Vida Amorosa Eliminando Pensamientos Negativos, los Celos y el Apego Mientras Aprendes a Identificar Tus Inseguridades, y Superar Conflictos de ParejaDe EverandAnsiedad en las Relaciones - Restaura Tu Vida Amorosa Eliminando Pensamientos Negativos, los Celos y el Apego Mientras Aprendes a Identificar Tus Inseguridades, y Superar Conflictos de ParejaCalificación: 4 de 5 estrellas4/5 (9)
- Manual para la administración de medicamentos desde el proceso de atención de enfermería: Un enfoque para la seguridad del pacienteDe EverandManual para la administración de medicamentos desde el proceso de atención de enfermería: Un enfoque para la seguridad del pacienteCalificación: 2.5 de 5 estrellas2.5/5 (4)
- Cambia tu cerebro cambia tu cuerpoDe EverandCambia tu cerebro cambia tu cuerpoCalificación: 3.5 de 5 estrellas3.5/5 (38)
- Muchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)De EverandMuchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)Calificación: 4 de 5 estrellas4/5 (475)
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)