0% encontró este documento útil (0 votos)
71 vistas7 páginasTransferencia Intratubárica de Cigotos
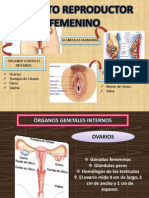
El documento describe los principales avances científicos y tecnológicos relacionados con la reproducción humana, incluyendo la fertilización in vitro, la inseminación artificial y la preservación de gametos. La fertilización in vitro consiste en extraer óvulos y espermatozoides para fecundarlos en el laboratorio e implantar los embriones en el útero. La inseminación artificial implica depositar esperma procesado en el útero para la fecundación. Estos procedimientos requieren estimulación ovárica, extracción de óvulos,
Cargado por
Areli CrisantoDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
71 vistas7 páginasTransferencia Intratubárica de Cigotos
El documento describe los principales avances científicos y tecnológicos relacionados con la reproducción humana, incluyendo la fertilización in vitro, la inseminación artificial y la preservación de gametos. La fertilización in vitro consiste en extraer óvulos y espermatozoides para fecundarlos en el laboratorio e implantar los embriones en el útero. La inseminación artificial implica depositar esperma procesado en el útero para la fecundación. Estos procedimientos requieren estimulación ovárica, extracción de óvulos,
Cargado por
Areli CrisantoDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd