0% encontró este documento útil (0 votos)
130 vistas8 páginasFunciones Endocrinas del Páncreas
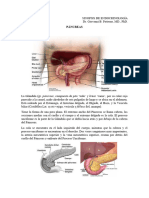
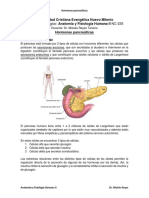
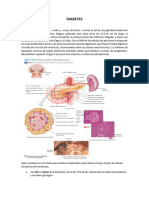
El documento describe las funciones endocrinas del páncreas. 1) El páncreas produce las hormonas insulina y glucagón, las cuales regulan los niveles de glucosa en la sangre. 2) La insulina la producen las células beta y reduce los niveles de glucosa al facilitar la absorción de glucosa en los tejidos. 3) El glucagón lo producen las células alfa y eleva los niveles de glucosa al impulsar la producción hepática de glucosa.
Cargado por
carla blasDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
130 vistas8 páginasFunciones Endocrinas del Páncreas
El documento describe las funciones endocrinas del páncreas. 1) El páncreas produce las hormonas insulina y glucagón, las cuales regulan los niveles de glucosa en la sangre. 2) La insulina la producen las células beta y reduce los niveles de glucosa al facilitar la absorción de glucosa en los tejidos. 3) El glucagón lo producen las células alfa y eleva los niveles de glucosa al impulsar la producción hepática de glucosa.
Cargado por
carla blasDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd