Documentos de Académico
Documentos de Profesional
Documentos de Cultura
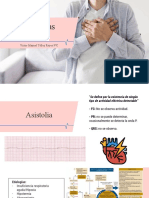
Trastornos Del Ritmo Cardíaco
Cargado por
LEXJOTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Trastornos Del Ritmo Cardíaco
Cargado por
LEXJOCopyright:
Formatos disponibles
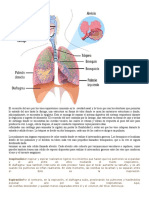
Trastornos del ritmo cardaco
Un trastorno del ritmo cardaco o arritmia cardaca, es una alteracin de la frecuencia cardaca, tanto porque se acelere, disminuya o se torne irregular, que ocurre cuando se presentan anomalas en el sistema de conduccin elctrica del corazn. Las bradiarritmias o trastornos lentos del ritmo cardaco, resultan de la produccin inadecuada de impulsos provenientes del nodo sinusal o de un bloqueo de la propagacin del impulso y por lo general no son de preocupacin clnica a menos que causen prdida de la conciencia. Las taquiarritmias o trastornos acelerados del ritmo cardaco, de origen auricular por lo general permiten un gasto cardaco adecuado y son menos peligrosas que las arritmias ventriculares sostenidas, las cuales suelen producir colapso o muerte.
Etiologa
El ritmo cardaco es comandado por una estructura especializada llamada ndulo sinusal; desde all parte un impulso elctrico que estimula la contraccin de las aurculas. Este impulso elctrico alcanza luego el ndulo auriculoventricular y se propaga por las ramas derecha e izquierda del haz de His, para provocar la contraccin ventricular. Que la circulacin de este impulso elctrico siga la secuencia correcta es fundamental para que la contraccin cardaca se produzca cuando el corazn est lleno de sangre y, por lo tanto, el bombeo de la misma al resto del organismo sea adecuado. Cuando el ritmo cardaco est anormalmente acelerado (por encima de 100 latidos por minuto), con el paciente en reposo, se habla de taquicardia. Por el contrario, un ritmo cardaco de menos de 60 latidos por minuto, constituye una bradicardia. Ni la taquicardia ni la bradicardia constituyen enfermedades por s mismas, sino que son signos clnicos de alguna patologa cardaca subyacente. Algunas de las causas ms frecuentes de taquicardia son el abuso de estimulantes, ciertos medicamentos que aceleran la frecuencia cardaca, sobredosis de algunas drogas, inhalacin de monxido de carbono, etc. Entre las causas ms frecuentes de bradicardia se encuentran los trastornos de la conduccin, tambin llamados "bloqueos cardacos"
Cuadro clnico
El trmino arritmia cubre un gran nmero de condiciones muy diferentes. El sntoma ms comn de la arritmia es una conciencia anormal de latidos cardacos, denominado palpitaciones. Pueden ser espordicas, frecuentes o continuas. Algunas de estas arritmias
son inofensivas, aunque preocupantes para los pacientes, pero muchos de ellos predisponen a resultados adversos. Algunas arritmias no causan sntomas y no estn asociadas con un aumento de la mortalidad. Sin embargo, algunas arritmias asintomticas se asocian con eventos adversos. Los ejemplos incluyen un mayor riesgo de formacin de trombos en el corazn y un mayor riesgo de un transporte sanguneo insuficiente hacia el corazn debido a latidos dbiles. Otros riesgos incluyen el embolismo, accidente cerebrovascular, insuficiencia cardaca y muerte sbita cardiaca. Si una arritmia tiene como resultado un latido que es demasiado rpido, demasiado lento o demasiado dbiles para el suministro adecuado para las demandas del cuerpo, ello puede manifestarse como una menor presin arterial y puede causar mareo o desmayos. La evaluacin mdica de la anomala mediante un electrocardiograma es la mejor forma de diagnosticar y evaluar el riesgo de cualquier arritmia. Una taquicardia extrema puede hacer que los ventrculos se contraigan tan rpidamente que no alcancen a llenarse de sangre en cada ciclo cardaco, con lo cual se produce shock y eventualmente un paro cardaco, o muerte sbita. Una bradicardia extrema hace que el volumen eyectado por el corazn sea normal, pero como los latidos son tan espaciados la cantidad que llega a los tejidos no es suficiente para oxigenarlos, con los mismos resultados descritos anteriormente. Esto suele verse cuando el funcionamiento del ndulo sinusal no es el adecuado. En otras ocasiones, una parte del miocardio que normalmente no tendra actividad elctrica propia genera un impulso que se propaga al resto del corazn y dispara un "latido extra", lo cual es conocido como extrasstole y se manifiesta con un sntoma muy conocido, la sensacin de un vuelco en el corazn, con una pausa compensadora posterior. Cuando son pocas y aisladas no suelen requerir ningn tratamiento, pero siempre deber ser el mdico cardilogo quien determine esto.
Taquiarritmias supraventriculares
Artculo principal: Taquicardia supraventricular.
Las arritmias cardacas de velocidad rpida pueden ser clasificadas en dos subcategoras, aquellas que producen un ritmo cardaco anormal y aquellos que producen un ritmo irregular. En general, las taquiarritmias supraventriculares no interfieren con la conduccin inter o intraventricular del impulso cardaco y, por lo tanto, el complejo QRS, que es generado por los ventrculos, permanecen angostos. En ocasiones, las arritmias auriculares causan conducciones ventriculares aberrantes con un complejo QRS ancho, el cual pueden simular una arritmia de origen ventricular.
Taquicardia auricular paroxstica Artculo principal: Taquicardia paroxstica.
Tal como su nombre lo implica, es una arritmia de aparicin sbita. El trastorno con frecuencia aparece en pacientes con latidos cardacos normales y se caracteriza por una frecuencia cardaca entre 150 y 250 latidos por minuto. El electrocardiograma muestra ausencia de ondas P por estar stas cubiertas por el complejo QRS o por la onda T. El tratamiento debe ocurrir en un ambiente no ruidoso y el paciente en una postura cmoda para reducir la posibilidad de una descarga simptica. En vista de que la mayora de los episodios de taquicardia auricular paroxstica son causa de reentrada elctrica alrededor del nodo auriculoventricular, el tratamiento se enfoca en aumentar el tono vagal. Las maniobras mecnicas como el masaje carotdeo y la maniobra de Valsalva se usan con frecuencia para terminar la arritmia. La terapia mdica incluye la administracin intravenosa de verapamilo, esmolol, digoxina o adenosina.
Flutter auricular con conduccin constante Artculo principal: Aleteo auricular.
Por lo general el aleteo auricular de conduccin constante ocurre en pacientes con antecedentes de enfermedad cardaca, incluyendo enfermedad coronaria, pericarditis, enfermedad valvular y cardiomiopata. El fluter auricular se caracteriza por un ritmo auricular de 240 a 400 por minuto y suele ser conducido al ventrculo con un bloqueo de tal manera que el ritmo ventricular es una fraccin de la auricular. El ECG produce un patrn clsico en "sierra dentada". An cuando la terapia intravenosa con digoxina, esmolol o verapamilo suele ser efectiva en la conversin del ritmo a la normalidad, tal conversin ocurre con menos frecuencia que con una taquicardia paroxstica. Estos medicamentos pueden lograr una disminucin de la taquicardia ventricular, despus de lo cual se administra otros medicamentos como antiarrtmicos como la quinidina para restaurar el ritmo sinusal.
Taquicardia auricular multifocal
En este tipo de arritmia, la contraccin auricular es sincronizada, pero la contraccin es estimulada por diferentes orgenes elctricos en la aurcula y no del ndulo sinusal. En la mayora de los casos el paciente tiene un antecedente de enfermedad pulmonar severa. El ECG muestras ondas P de diversas configuraciones producto de los mltiples orgenes de impulsos y los intervalos R-R tambin suelen ser de diferentes amplitudes. El tratamiento de la taquicardia auricular multifocal se dirige principalmente a mejorar la oxigenacin del
individuo, mejorando la ventilacin y la mecnica respiratoria. De fallar, se emplean medicamentos como el verapamilo para mejorar la frecuencia cardaca.
Contraccin ventricular prematura
Artculo principal: Extrasstole.
Una extrasstole es una contraccin ventricular prematura (CVP), la despolarizacin ocurre en los ventrculos sin pasar por el sistema His-Purkinje, de manera que el ECG muestra una configuracin QRS amplia e irregular. Por lo general no se afecta la despolarizacin de los ventrculos, la cual procede de manera normal y en disociacin con la extrasstole. De manera que el siguiente latido ocurre al mismo tiempo que hubiera ocurrido de no haber la presencia de una CVP. De manera que una extrasstole se acompaa de una pausa compensatoria. La onda P se esconde detrs del complejo QRS errtico. La mayora de las extrasstoles son benignas y no suelen ser tratadas mdicamente.
También podría gustarte
- Disseminated Intravascular Coagulation (DIC) in Adults - Evaluation and Management - UpToDate - En.es PDFDocumento45 páginasDisseminated Intravascular Coagulation (DIC) in Adults - Evaluation and Management - UpToDate - En.es PDFpaolo mendezAún no hay calificaciones
- Cefalea - Tratado de Urgencias de TintinalliDocumento30 páginasCefalea - Tratado de Urgencias de TintinalliRicardo CastañedaAún no hay calificaciones
- Sindromes Coronarios Agudos 2011 2012Documento59 páginasSindromes Coronarios Agudos 2011 2012Miosotis CoralAún no hay calificaciones
- Arritmia CardiacaDocumento74 páginasArritmia Cardiacaluiscastilloku0% (1)
- Crisis HipertensivasDocumento34 páginasCrisis HipertensivasDarioMuñoz100% (1)
- Choque 4Documento32 páginasChoque 4Alvaro BasilioAún no hay calificaciones
- Consenso Colombiano de Falla Cardiaca, Rionegro Agosto 2019Documento128 páginasConsenso Colombiano de Falla Cardiaca, Rionegro Agosto 2019Zatría VallejoAún no hay calificaciones
- Respuesta Metabolica Al Trauma Jhossiel Rodríguez RoblesDocumento62 páginasRespuesta Metabolica Al Trauma Jhossiel Rodríguez RoblesJhossiel Rodríguez RoblesAún no hay calificaciones
- Hiperplasia Prostatica BenignaDocumento63 páginasHiperplasia Prostatica BenignaFrancisco AyesAún no hay calificaciones
- Bloqueo de RamaDocumento2 páginasBloqueo de RamaAlejandro Garcia100% (1)
- Traduccion Guia AHA 2018 ATAQUE CEREBROVASCULARDocumento7 páginasTraduccion Guia AHA 2018 ATAQUE CEREBROVASCULARFredyair peñaAún no hay calificaciones
- Estadios ShockDocumento16 páginasEstadios Shockpaula sepulvedaAún no hay calificaciones
- 3.manejo de La Osteoartritis de RodillaDocumento5 páginas3.manejo de La Osteoartritis de RodillaJacobo GutierrezAún no hay calificaciones
- Arritmias LetalesDocumento10 páginasArritmias Letalesvictor tellezAún no hay calificaciones
- Hipertensión Intracraneal - Leonardo CruchagaDocumento23 páginasHipertensión Intracraneal - Leonardo CruchagaMa Del Pilar FerraAún no hay calificaciones
- .Nefropatia HipertensivaDocumento5 páginas.Nefropatia HipertensivaDr. PaulAún no hay calificaciones
- Evaluación Neurologica de Paciente CríticoDocumento31 páginasEvaluación Neurologica de Paciente CríticoMario Geronimo Ramirez CedilloAún no hay calificaciones
- Valoracion PreanestesicaDocumento59 páginasValoracion PreanestesicaThomas Hernandez100% (1)
- AKI Med Int 4º Año - Apunte 2021Documento11 páginasAKI Med Int 4º Año - Apunte 2021cataeqp100% (1)
- Tipos de AnginasDocumento5 páginasTipos de AnginasDulce QuetaAún no hay calificaciones
- Insufiencia AdrenalDocumento20 páginasInsufiencia AdrenalOmar Camilo Martinez Serrano100% (1)
- Insuficiencia CardiacaDocumento46 páginasInsuficiencia CardiacaDaniel CoriaAún no hay calificaciones
- 01 - Fisiología de La Hormona Antidiuretica (Reinhard)Documento12 páginas01 - Fisiología de La Hormona Antidiuretica (Reinhard)Rey Rodriguez67% (3)
- Aterogenesis UsmpDocumento29 páginasAterogenesis UsmpJuana Potozen VillavicencioAún no hay calificaciones
- Infarto Agudo de MiocardioDocumento27 páginasInfarto Agudo de Miocardiomartinhdz101100% (1)
- Infarto Agudo Al MiocardioDocumento36 páginasInfarto Agudo Al MiocardioSaul Lopez HernandezAún no hay calificaciones
- Actividad Electrica Sin Pulso AESPDocumento10 páginasActividad Electrica Sin Pulso AESPTatiana MarínAún no hay calificaciones
- Choque Cardiogénico 2021Documento45 páginasChoque Cardiogénico 2021Óscar Jaramillo100% (1)
- Sindrome Coronario AgudoDocumento22 páginasSindrome Coronario Agudoangelica23aldazabalAún no hay calificaciones
- EdemaDocumento17 páginasEdemaLeiSeL123Aún no hay calificaciones
- ATLS Programa Avanzado de Soporte Vital en TraumaDocumento29 páginasATLS Programa Avanzado de Soporte Vital en TraumaDominic33Aún no hay calificaciones
- Urgencias SerumDocumento9 páginasUrgencias SerumAlexandra FlorAún no hay calificaciones
- Taponamiento CardiacoDocumento12 páginasTaponamiento CardiacoRichard Sossa VillarrealAún no hay calificaciones
- Mecanismo de Acción METFORMINADocumento2 páginasMecanismo de Acción METFORMINAAndres GonzalezAún no hay calificaciones
- Taller No 4 SuprarrenalDocumento4 páginasTaller No 4 SuprarrenalStephania Cadena JimenezAún no hay calificaciones
- Arritmias CardiacasDocumento25 páginasArritmias CardiacasMartinez Herrera Vicente100% (1)
- Manejo de HipernatremiaDocumento5 páginasManejo de HipernatremiaJose Chilon DiazAún no hay calificaciones
- Fármacosempleadosenel Tratamientodel ExtrapiramidalismoDocumento8 páginasFármacosempleadosenel Tratamientodel ExtrapiramidalismoRamirez Rivera Aguilar100% (1)
- Insuficiencia Periferica Arterial y VenosaDocumento37 páginasInsuficiencia Periferica Arterial y VenosaDany Antezana CanoAún no hay calificaciones
- Reumatologia @juntosalenarmDocumento48 páginasReumatologia @juntosalenarmRicardo FriasAún no hay calificaciones
- Shock ObstructivoDocumento24 páginasShock ObstructivoMirna Liliana Carmona Garcia100% (1)
- Cetoacidosis Diabética y Estado Hiperglucémico Hiperosmolar en Adultos: Tratamiento - UpToDateDocumento43 páginasCetoacidosis Diabética y Estado Hiperglucémico Hiperosmolar en Adultos: Tratamiento - UpToDateAna Karen AlvarezAún no hay calificaciones
- Insuficiencia CardiacaDocumento5 páginasInsuficiencia CardiacaClauMcClauAún no hay calificaciones
- Acido BaseDocumento51 páginasAcido Basemigaos89100% (2)
- Seminario Scasest FinalDocumento21 páginasSeminario Scasest FinalJahaziel CordonAún no hay calificaciones
- Angina Estable e InestableDocumento68 páginasAngina Estable e InestableHENRY GUARACHI HUAMPUAún no hay calificaciones
- Iam Con SDSTDocumento36 páginasIam Con SDSTCristian Diego MendozaAún no hay calificaciones
- Gorditas HipertensivasDocumento6 páginasGorditas HipertensivasMaria Gabriela RochaAún no hay calificaciones
- Historia NaturalDocumento3 páginasHistoria NaturalJaquelin GonzálezAún no hay calificaciones
- 3.NEUMOTÓRAX Primavera 2021Documento81 páginas3.NEUMOTÓRAX Primavera 2021EstebanesAún no hay calificaciones
- Seminario Shock 2018 InternosDocumento53 páginasSeminario Shock 2018 InternosKelvin RonnielAún no hay calificaciones
- Caso Clínico GotaDocumento4 páginasCaso Clínico GotaJimena Roman100% (1)
- 11 Fisiopatologia Diagnóstico Manejo PDFDocumento12 páginas11 Fisiopatologia Diagnóstico Manejo PDFKelin MonterrozoAún no hay calificaciones
- Signos y Maniobras Digestivo y UrogenitalDocumento13 páginasSignos y Maniobras Digestivo y UrogenitalOmar MirandaAún no hay calificaciones
- Cuidado Intensivo en El Postoperatorio de Cirugía CardiacaDocumento25 páginasCuidado Intensivo en El Postoperatorio de Cirugía Cardiacaapfr2691100% (1)
- Catarro Común, Epiglotitis, Crup PDFDocumento8 páginasCatarro Común, Epiglotitis, Crup PDFrim el hamadAún no hay calificaciones
- Alteración o Pérdida de ConcienciaDocumento32 páginasAlteración o Pérdida de ConcienciaKarina Azabache ChávezAún no hay calificaciones
- La Artritis ReumatoideDocumento4 páginasLa Artritis ReumatoideBranly De León OchoaAún no hay calificaciones
- Toxicologia (Vaca)Documento17 páginasToxicologia (Vaca)Elba Aponte BarretoAún no hay calificaciones
- Formula Covid 19Documento25 páginasFormula Covid 19MARLYAún no hay calificaciones
- Protocolo de Manejo de Luxacion de HombroDocumento8 páginasProtocolo de Manejo de Luxacion de HombroRenée Méndez GramajoAún no hay calificaciones
- Cefazolin ADocumento2 páginasCefazolin ADiego ZuñigaAún no hay calificaciones
- Ficha Tecnica Medicamentos BovinosDocumento7 páginasFicha Tecnica Medicamentos BovinoscristianferamosAún no hay calificaciones
- RM Hematologia Primera VueltaDocumento68 páginasRM Hematologia Primera VueltaRalph Ramos PevezAún no hay calificaciones
- Informe Docente Final Primeros AuxiliosDocumento41 páginasInforme Docente Final Primeros AuxiliosAndrea Patricia Ordoñez OlivoAún no hay calificaciones
- Examen General de Orina 2012Documento45 páginasExamen General de Orina 2012Francisco Ayes100% (7)
- Clase 2 Metabolismo ProteícoDocumento8 páginasClase 2 Metabolismo ProteícoValeria MoragaAún no hay calificaciones
- 5.1 Enfermedades de La Piel y Tejido SubcutaneoDocumento8 páginas5.1 Enfermedades de La Piel y Tejido SubcutaneoLuis OrtizAún no hay calificaciones
- Redalyc - Psicología Clínica y PsiquiatríaDocumento11 páginasRedalyc - Psicología Clínica y PsiquiatríaApureLinkAún no hay calificaciones
- Consenso EITratamiento IIIsieteDocumento6 páginasConsenso EITratamiento IIIsieteGeris Stywer Galvan RamosAún no hay calificaciones
- Informe de HematometríaDocumento13 páginasInforme de HematometríaStefanyTunjarOliva100% (1)
- Hiperaldosteronismo PrimarioDocumento36 páginasHiperaldosteronismo PrimarioALESSANDRA CELESTE CIELO OTAYZAAún no hay calificaciones
- KATERINE ALVEAR - pdf2Documento6 páginasKATERINE ALVEAR - pdf2Katerine Isabel Alvear RuizAún no hay calificaciones
- PediatríaDocumento53 páginasPediatríaAlfredo PérezAún no hay calificaciones
- Temas ExposicionesDocumento6 páginasTemas ExposicionesLINDA CELYAún no hay calificaciones
- Formularios de La Historia ClínciaDocumento3 páginasFormularios de La Historia ClínciaKary IzaAún no hay calificaciones
- Morfopato 1Documento20 páginasMorfopato 1Onielvis BritoAún no hay calificaciones
- Aprende de Manera Fácil Métodos Anticonceptivos + VídeosDocumento15 páginasAprende de Manera Fácil Métodos Anticonceptivos + VídeosChes HauAún no hay calificaciones
- Historia Clinica y Analisis ClinicosDocumento18 páginasHistoria Clinica y Analisis Clinicossusana vargasAún no hay calificaciones
- Consulta de Enfermeria GtoDocumento9 páginasConsulta de Enfermeria GtoSecretaría Técnica CPEAún no hay calificaciones
- Neonato ChuletaDocumento2 páginasNeonato ChuletaYeitzmarAún no hay calificaciones
- Nihss. Escala de Ictus Del National Institute of HealthDocumento1 páginaNihss. Escala de Ictus Del National Institute of HealthArtesanias Valdivia100% (2)
- Posiciones AnatomicasDocumento4 páginasPosiciones AnatomicasFiorellaSicchadelCampo100% (1)
- Libro Rejeunesse NUEVODocumento16 páginasLibro Rejeunesse NUEVOPatricia Gallo SantanaAún no hay calificaciones
- Taller de Naturales MelloDocumento3 páginasTaller de Naturales MelloOscar JimenezAún no hay calificaciones
- Elección Del Catéter Venoso PeriféricoDocumento15 páginasElección Del Catéter Venoso PeriféricoJavier G Torrico MAún no hay calificaciones
- Epidural Dural Vs Standard - En.esDocumento10 páginasEpidural Dural Vs Standard - En.espatycospinaAún no hay calificaciones