Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Esofago de Barret
Cargado por
Raul RamirezDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Esofago de Barret
Cargado por
Raul RamirezCopyright:
Formatos disponibles
MD RAUL RAMIREZ HUAYTA GASTROENTEROLOGO
ANTECEDENTES En 1906, Norman Barrett describi la presencia de epitelio columnar en el esfago, lo que posteriormente (en 1950), fue conocido como esfago de Barrett. En 1952 Basil Morson y Belcher relacionan el adenocarcinoma de esfago y la mucosa glandular ectpica. En 1961 se afirma que el esfago columnar distal es un proceso adaptativo potencialmente reversible y secundario a reflujo gastroesofgico.
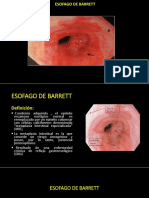
DEFINICION: Por esfago de Barrett (EB) se designa a una condicin adquirida en la cual el epitelio escamoso esofgico normal es reemplazado por un epitelio columnar con clulas caliciformes denominado metaplasia intestinal especializada. La importancia clnica del EB radica en su potencial preneoplsico y en el riesgo de transformacin cancerosa (adenocarcinoma esofgico) que se ha estimado es 40 veces mayor que el de la poblacin general
EPIDEMIOLOGIA: Los estudios llevados a cabo con el objetivo de conocerla han estimado que es de un 1%, predominando en personas mayores de 60 aos, de raza blanca y sexo masculino. . La estimacin de la frecuencia del EB en la poblacin general ha variado ampliamente en un rango de 0.9 a un 4.5%. Europa de 1 a 4%, Japon 0.3 a 0.6%.En HAL Lima fue de 0.6%.
FACTORES DE RIESGO - La ERGE es considerada el principal factor que favorece el desarrollo de EB, presente en hasta el 73% de casos. - Edad avanzada de 55 a 60 aos en adelante - Presin basal disminuida del esfnter esofgico inferior. - Tabaquismo 3 veces mas riesgo - Obesidad predispone ERGE, tambien EB 2 veces mas (adipocitocinas).
Sexo Los hombres desarrollan Barrett de dos a tres veces ms que las mujeres. ETIOLOGIA Se trata de un proceso patolgico adquirido relacionado con el reflujo gastroesofgico crnico visto en hasta 10% de los casos Tabaquismo y alcohol Una de las ms aceptadas es que el epitelio metaplsico se originara a partir de las clulas germinales pluripotenciales
Este dao est determinado por: la presencia de caractersticas genticas asociadas ademas a factores externos que estimulan la diferenciacin de clulas madres pluripotenciales hacia un fenotipo de proliferacin alterado, en este caso la metaplasia intestinal Alteraciones cromosmicas, mutaciones genticas y metilacin del DNA Cicloxigenasa-2, proteina BMP4, IL 10, IL 12 Oxido nitrico, reflujo biliar
CLINICA: La metaplasia intestinal especializada del EB no causa sntomas, de hecho el cuadro clnico en estos pacientes es similar a pacientes con ERGE sin EB, confirmando la necesidad de un programa de pesquiza en todos los pacientes con ERGE. En pacientes con EB el riesgo de adenocarcinoma es de 30 a 40 veces. Con baja tasa de supervivencia (15% a 20% a los 5 aos)
El 44% de pacientes con EB cursan asintomaticos Tasa de desarrollo de adenocarcinoma - Sin displasia 0.5% al ao - Displasia bajo grado 0.6 a 1.6 por ao - Displasia alto grado 6.6 por ao.
DIAGNOSTICO Aunque con pocos estudios disponibles pero se recomienda que sujetos con mltiples factores de riesgo(sujetos mayores de 50 aos de edad, raza blanca, historia familiar de cncer de esfago, gnero masculino, ndice de masa corporal elevado) se benefician de realizar una endoscopia de tamizaje, no as la poblacin general sin factores de riesgo.
Para realizar el diagnstico deben cumplirse dos criterios, endoscpico e histolgico, de acuerdo a lo establecidos por la Asociacin Americana de Gastroenterologa. El efectivo reconocimiento de las caractersticas endoscpicas que permitan sospechar su presencia, seguido de una adecuada toma de muestras de biopsias de mucosa esofgica que permitiran diagnosticar la presencia de metaplasia intestinal y displasia.
El EB se define como un desplazamiento proximal de la unin escamocolumnar que est asociada a la presencia de metaplasia intestinal. El lmite proximal de los pliegues gstricos puede ser el indicador endoscpico ms prctico para definir la unin gastroesofgica.
Las biopsias para el diagnstico histolgico deben tomarse siempre de la parte ms proximal del segmento metaplsico, que es donde suele estar el epitelio intestinal especializado y la displasia. Los Criterios Endoscpicos de Praga han permitido definir con mayor claridad los conceptos endoscpicos para el reconocimiento endoscpico de EB, definiendo una extensin circunferencial y una extensin mxima (extensin circunferencial ms extensin de islotes o lengetas)
Utilidad de la cromoendoscopa en el EB Azul de metileno Indigo carmin Acido acetico Lugol NBI
Esofago de Barrett Clasificacion de viena: 1) negativo para displasia, 2) indefinido para displasia, 3) neoplasia intraepitelial de bajo grado, 4) neoplasia intraepitelial de alto grado (HGIN), y 5) neoplasia epitelial invasiva (5.1. carcinoma invasivo intramucoso, 5.2. carcinoma invasivo submucoso)
TRATAMIENTO Los objetivos del tratamiento del EB son controlar los sntomas de la ERGE (pirosis, regurgitaciones) en caso de estar presentes, evitar la progresin hacia el adenocarcinoma y realizar el tratamiento de la displasia. A traves de 1) el tratamiento antirreflujo farmacolgico o quirrgico, y 2) las tcnicas endoscpicas resectivas y ablativas de la mucosa metaplsica
Tratamiento antireflujo Medico: Los inhibidores de la bomba de protones (IBP) aumentan la diferenciacin celular, romueven la apoptosis, y reducen la proliferacin celular y los niveles de COX-2. Quirurgico: funduplicaturas
Tratamiento de EB EMR. Erradicacion de 97% y 59% en sujetos considerados de bajo y alto riesgo, respectivamente Terapia fotodinmica. erradicacin de 51% para EB, y entre 56% a 100% para displasia Coagulacin con argn plasma. Empleando estos catteres se consigue erradicar la displasia leve, grave y el epitelio metaplsico en 90%, 81%, y 77% de los casos
Cribado del EB La probabilidad de presentar EB mayor del 10%, 15% y 20% cuando los sntomas de reflujo han estado presentes durante 5, entre 5 y 10, y ms de 10 aos, respectivamente, recomendandose la realizacion de EDA a los pacients que tienen historia de ERGE de 5 aos
Vigilancia del EB La malignizacin carcinomatosa del EB solo parece ocurrir en un 4% a 5% de estos pacientes No displasia Realizar endoscopias con biopsia cada 6 meses el primer ao. Si persiste sin displasia se debe realizar endoscopia y biopsia cada 3 aos
Bajo grado Endoscopia con biopsias particularmente dirigidas al sitio de displasia cada 6 meses. Si persiste con displasia de bajo grado, vigilar con endoscopia anual Alto grado Reseccin endoscpica o quirrgica. Si no es candidato o no elige reseccin, endoscopia con biopsia cada 3 meses
También podría gustarte
- Uso de Derivados del Cannabis en Pacientes con CáncerDe EverandUso de Derivados del Cannabis en Pacientes con CáncerAún no hay calificaciones
- La importancia de la nutrición en el paciente oncológicoDe EverandLa importancia de la nutrición en el paciente oncológicoAún no hay calificaciones
- Esófago de BarrettDocumento29 páginasEsófago de BarrettMARIA DEL REFUGIO VARGAS BRAVOAún no hay calificaciones
- Esófago de BarretDocumento12 páginasEsófago de BarretAndres LeitonAún no hay calificaciones
- BarretDocumento8 páginasBarretNutricion76Aún no hay calificaciones
- Esofago de BarrettDocumento21 páginasEsofago de BarrettAnaAún no hay calificaciones
- CIRUGIADocumento72 páginasCIRUGIAKarla CastilloAún no hay calificaciones
- Esofago de BarrettDocumento8 páginasEsofago de BarrettCesar Luna RamirezAún no hay calificaciones
- Revisión Bibliográfica - Esófago de BarretDocumento7 páginasRevisión Bibliográfica - Esófago de BarretJuan Pablo Cañarte ManriqueAún no hay calificaciones
- Ensayo Esófago de BarretDocumento6 páginasEnsayo Esófago de BarretMichelle MFAún no hay calificaciones
- Esofago de BarretDocumento6 páginasEsofago de BarretHugo X. HerreraAún no hay calificaciones
- Esofago de Barrett - ExpDocumento4 páginasEsofago de Barrett - ExpLilibeth ZambranoAún no hay calificaciones
- 1 - Esofago de Barret2Documento34 páginas1 - Esofago de Barret2Lucia FerreiraAún no hay calificaciones
- Esofago de BarretDocumento4 páginasEsofago de BarretRicardo Amador GarcíaAún no hay calificaciones
- Ensayo Esófago de Barret - RemovedDocumento5 páginasEnsayo Esófago de Barret - RemovedMichelle MFAún no hay calificaciones
- Barrett y Ca. de EsofagoDocumento9 páginasBarrett y Ca. de EsofagoRobertoAún no hay calificaciones
- Barret 1Documento9 páginasBarret 1NATHALIA VEDIA CRUZAún no hay calificaciones
- Esofago de BarretDocumento8 páginasEsofago de BarretDavid EspinozaAún no hay calificaciones
- Esofago de BarretDocumento16 páginasEsofago de BarretAlfonso Reyes Campos100% (2)
- Esófago de Barrett, Actualización 2019Documento4 páginasEsófago de Barrett, Actualización 2019Florencia CuevasAún no hay calificaciones
- Resumen Del Esofago de Barrett - Zuñiga Romero Abigail - 6°cDocumento4 páginasResumen Del Esofago de Barrett - Zuñiga Romero Abigail - 6°caby zuñigaAún no hay calificaciones
- Esofago de BarretDocumento10 páginasEsofago de BarretThiago SantosAún no hay calificaciones
- Esófago de Barrett - Yeldi-2Documento29 páginasEsófago de Barrett - Yeldi-2carlosroque66Aún no hay calificaciones
- Esófago de BarretDocumento6 páginasEsófago de BarretUriel UtrillaAún no hay calificaciones
- Esofago de BarretDocumento28 páginasEsofago de BarretAxel RosalesAún no hay calificaciones
- Barret (1) (01-05) .En - EsDocumento5 páginasBarret (1) (01-05) .En - EsGui 1242Aún no hay calificaciones
- Barret (1) - Compressedenes - 220907 - 144210Documento22 páginasBarret (1) - Compressedenes - 220907 - 144210Neuro MedStudentAún no hay calificaciones
- Universidad Central Del EcuadorDocumento3 páginasUniversidad Central Del EcuadorMishell NoriaAún no hay calificaciones
- Loayza PDFDocumento21 páginasLoayza PDFRafael valverde garroAún no hay calificaciones
- Esófago de BarretDocumento5 páginasEsófago de BarretAnett MoralesAún no hay calificaciones
- Esofago de BarretDocumento19 páginasEsofago de BarretJhoselyn De La TorreAún no hay calificaciones
- Esófago de BarrettDocumento19 páginasEsófago de BarrettRamon RvAún no hay calificaciones
- Esofago y PatologíasDocumento9 páginasEsofago y PatologíasFernanda cisneros ContrerasAún no hay calificaciones
- Esófago de BarretDocumento29 páginasEsófago de BarretJonathan GodoyAún no hay calificaciones
- Esófago de BarretDocumento15 páginasEsófago de BarretRamiro GarduñoAún no hay calificaciones
- CASO 2 COMPLEMENTO Esófago de Barret PDFDocumento59 páginasCASO 2 COMPLEMENTO Esófago de Barret PDFKeith PittmanAún no hay calificaciones
- Enfermedades Malignas Del EsófagoDocumento7 páginasEnfermedades Malignas Del EsófagoAguirre GómezAún no hay calificaciones
- 10ma Practica PatologiaDocumento42 páginas10ma Practica PatologiaviancaAún no hay calificaciones
- Dra. MaricelaDocumento14 páginasDra. MaricelaKettoJorgeAún no hay calificaciones
- Esofago de BarrettDocumento7 páginasEsofago de BarrettJesus Roberto Cedeño GuerreroAún no hay calificaciones
- Obstrucción Intestinal Baja. Enfermedad de HirschprungDocumento26 páginasObstrucción Intestinal Baja. Enfermedad de HirschprungMonnie PalmaAún no hay calificaciones
- Esófago de BarrettDocumento27 páginasEsófago de BarrettAlfredoOlivoAún no hay calificaciones
- Esofago de BarretDocumento11 páginasEsofago de BarretGeraldine RuizAún no hay calificaciones
- Esosfago de BarrettDocumento44 páginasEsosfago de Barrettbarbara horta guzmanAún no hay calificaciones
- Cáncer GástricoDocumento26 páginasCáncer GástricoJavier HerreraAún no hay calificaciones
- GastrosquisisDocumento6 páginasGastrosquisisHUGO GABRIEL PAYAN MARESAún no hay calificaciones
- Relato de Caso - Cir - PoliposeDocumento7 páginasRelato de Caso - Cir - PoliposealinemariarizzonAún no hay calificaciones
- Vol51N3 PDF20Documento5 páginasVol51N3 PDF20Cristian GasparAún no hay calificaciones
- Cancer de EstomagoDocumento20 páginasCancer de EstomagoBaby Julián100% (1)
- 9 EstomagoDocumento13 páginas9 EstomagoJose Jhon Suni AsllaAún no hay calificaciones
- Tractodigestalto PDFDocumento10 páginasTractodigestalto PDFsimps curlsAún no hay calificaciones
- Esófago de BarretDocumento36 páginasEsófago de BarretCristian HernándezAún no hay calificaciones
- Identificación de La Mutación F508 en Afectados Con Íleo MeconialDocumento7 páginasIdentificación de La Mutación F508 en Afectados Con Íleo MeconialmatibikersAún no hay calificaciones
- Esofago de Barrett-1Documento3 páginasEsofago de Barrett-1Esmeralda SanchezAún no hay calificaciones
- Caso Clinico Obstruccion Por Megacolon CongenitoDocumento23 páginasCaso Clinico Obstruccion Por Megacolon CongenitoEnnys Carolina MenesesAún no hay calificaciones
- Fribrosis Quística - RevistaDocumento10 páginasFribrosis Quística - RevistaAlejandra Bautista OsorioAún no hay calificaciones
- Informe Final Sobre Esófago de BarrettDocumento10 páginasInforme Final Sobre Esófago de BarrettPierina Hurtado BetetaAún no hay calificaciones
- Endoscopia: EsófagoDocumento15 páginasEndoscopia: EsófagoCarlos QuiroaAún no hay calificaciones
- Mesotelioma Peritoneal Maligno. Reporte de Caso y Revisión de La Literatura (HU) +Documento7 páginasMesotelioma Peritoneal Maligno. Reporte de Caso y Revisión de La Literatura (HU) +AlanAún no hay calificaciones
- A NM Esofago GDocumento23 páginasA NM Esofago Gabigail romeroquispeAún no hay calificaciones
- Pausas Activas en El Trabajo-1Documento8 páginasPausas Activas en El Trabajo-1Raul RamirezAún no hay calificaciones
- Examen 2 Nash NafldDocumento7 páginasExamen 2 Nash NafldRaul RamirezAún no hay calificaciones
- Pausas Activas en El Trabajo-1Documento8 páginasPausas Activas en El Trabajo-1Raul RamirezAún no hay calificaciones
- Presentación 2Documento7 páginasPresentación 2Raul RamirezAún no hay calificaciones
- Presentación 2Documento7 páginasPresentación 2Raul RamirezAún no hay calificaciones
- Informe Tecnico de Contigencia Frente A LluviasDocumento3 páginasInforme Tecnico de Contigencia Frente A LluviasRaul Ramirez100% (2)
- Mejora de Nash Balon IntragastricoDocumento4 páginasMejora de Nash Balon IntragastricoRaul RamirezAún no hay calificaciones
- Universidad Católica de Santa Maria Tesis MilagrosDocumento18 páginasUniversidad Católica de Santa Maria Tesis MilagrosRaul RamirezAún no hay calificaciones
- Lavado de ManosDocumento1 páginaLavado de ManosRaul RamirezAún no hay calificaciones
- Guia Cuidados Enfermeros Red Salud Mental Aragon 2003Documento188 páginasGuia Cuidados Enfermeros Red Salud Mental Aragon 2003Jose Antonio de la Torre BrasasAún no hay calificaciones
- Diseño de Sesion Educativa para La SaludDocumento5 páginasDiseño de Sesion Educativa para La SaludRaul RamirezAún no hay calificaciones
- Guia Manipulacion Minima Del Recien Nacido en Estado CriticoDocumento6 páginasGuia Manipulacion Minima Del Recien Nacido en Estado CriticoRaul RamirezAún no hay calificaciones
- Alimentacion EstilosDocumento17 páginasAlimentacion EstilosRaul RamirezAún no hay calificaciones
- Cancer Gastrico Temprano.1Documento43 páginasCancer Gastrico Temprano.1Raul RamirezAún no hay calificaciones
- Cancer Gastrico Temprano.1Documento43 páginasCancer Gastrico Temprano.1Raul RamirezAún no hay calificaciones
- Características de Los Derechos HumanosDocumento5 páginasCaracterísticas de Los Derechos HumanosRaul RamirezAún no hay calificaciones
- Antisepticos y DesinfectantesDocumento22 páginasAntisepticos y Desinfectantesdantemalca100% (8)
- Lactancia FinalDocumento31 páginasLactancia FinalRaul RamirezAún no hay calificaciones
- Antisepticos y DesinfectantesDocumento51 páginasAntisepticos y DesinfectantesRaul RamirezAún no hay calificaciones
- Hipertension PortalDocumento23 páginasHipertension PortalRaul RamirezAún no hay calificaciones
- Universidad Católica de Santa Maria Tesis MilagrosDocumento18 páginasUniversidad Católica de Santa Maria Tesis MilagrosRaul RamirezAún no hay calificaciones
- Lactancia FinalDocumento31 páginasLactancia FinalRaul RamirezAún no hay calificaciones
- Manual Emergencias Gastro HepatoDocumento402 páginasManual Emergencias Gastro Hepatowww.pacourgencias.blogspot.com/100% (1)
- Uso de Internet en El Aprendizaje Del Los Alumnos FinalDocumento24 páginasUso de Internet en El Aprendizaje Del Los Alumnos FinalRaul RamirezAún no hay calificaciones
- Sigmoidoscopia Flexible Vs Sigmoidoscopia RigidaDocumento2 páginasSigmoidoscopia Flexible Vs Sigmoidoscopia RigidaRaul RamirezAún no hay calificaciones
- Guía de Reanimación Cardiopulmonar Básica - ESSALUD 2011Documento121 páginasGuía de Reanimación Cardiopulmonar Básica - ESSALUD 2011Abel Espinoza MedallaAún no hay calificaciones
- Esofago de BarretDocumento30 páginasEsofago de BarretRaul RamirezAún no hay calificaciones
- La Teoría CurricularDocumento6 páginasLa Teoría CurricularRaul RamirezAún no hay calificaciones
- Presentación 1Documento34 páginasPresentación 1Raul RamirezAún no hay calificaciones