Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Tema 4 Atencion Inmediata y Mediata Al Recien Nacido Sano
Cargado por
Walter Jhimmy Flores Alcocer0 calificaciones0% encontró este documento útil (0 votos)
4 vistas82 páginasf
Título original
TEMA 4 ATENCION INMEDIATA Y MEDIATA AL RECIEN NACIDO SANO
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentof
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
4 vistas82 páginasTema 4 Atencion Inmediata y Mediata Al Recien Nacido Sano
Cargado por
Walter Jhimmy Flores Alcocerf
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 82
ATENCION INMEDIATA Y MEDIATA
AL RECIEN NACIDO SIN PATOLOGIA
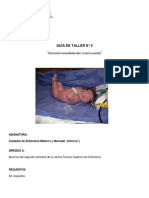
• FOTO RECIEN NACIDO
• Recién nacido según la OMS
• Es el producto de la concepción desde el
nacimiento hasta los 28 días de edad.
• Clasificación del neonato según la edad:
1. Neonato de término: aquellos que nacen
entre las 38 y 42 semanas de gestación.
2. Neonato pretérmino (prematuro) aquellos
nacidos antes de las 38 semanas de gestación
3. Neonato postérmino: aquellos que nacen
• luego de las 42 semanas de gestación.
• Atención inmediata
• Es el cuidado que recibe el recién nacido al
nacer. El objetivo más importante de ésta es
detectar y evaluar oportunamente situaciones
de emergencia vital para el recién nacido. Para
ello se requiere efectuar una valoración inicial
integral y detallada.
• Además para la atención inmediata y una
eventual reanimación se debe contar con un
lugar adyacente ó en la misma sala de partos.
• Este debe tener condiciones de temperatura,
iluminación y equipamiento necesarios para
realizar la evaluación del recién nacido y los
procedimientos que se realizan.
• El personal de enfermería debe tener
formación y entrenamiento requeridos para la
supervisión y procedimientos necesarios en
este periodo.
• Objetivos para el recién nacido
Garantizar condiciones óptimas para la
adaptación inmediata a la vida extrauterina.
Vigilancia de respiración espontánea
Detección de malformaciones congénitas y
lesiones consecutivas al parto.
Profilaxis y control de infecciones:
Profilaxis hemorrágica
Profilaxis ocular
Profilaxis umbilical
• Objetivos para el personal:
Asegurar la formación y capacitación del
Recurso humano con competencias para la
atención neonatal desde este nuevo enfoque
personalizado y de participación familiar.
Mantener competencias técnicas básicas para
el desempeño de esta actividad.
Capacitar al personal a entregar esta atención
de acuerdo a los nuevos estándares
establecidos:
Atención adecuada del RN normal:
competencias básicas (secado, abrigo, apego
inmediato, alojamiento conjunto).
Reconocimiento de señales de peligro
(resucitación).
Manejo de Asfixia Neonatal
Habilitar ambiente (bioseguridad, insumos,
adaptación)
• Recursos y equipamientos
• Para llevar acabo el proceso de Atención
Inmediata se requiere:
Recurso humano
Se deberá contar con personal entrenado
(médico, enfermera, técnico paramédico) en
reanimación neonatal y adiestrado para el
trabajo en equipo, fundamental para una
reanimación exitosa.
El médico debe estar presente en todos los
partos con factores de riesgo y cuando se le
requiera.
Además se debe tener presente la necesidad
de personal para efectuar la vigilancia del
recién nacido durante el alojamiento conjunto
con su madre en el momento del post parto
inmediato, vital para pesquisar cualquier
alteración de la transición del recién nacido.
Equipamiento básico
Contar con un lugar físico adecuado, con un
Ambiente Técnico Neutral (26 . 28˚C)
Cuna radiante, equipo de reanimación
disponible y evaluado antes de cada parto.
.Equipo de reanimación
Equipo de intubación:
Laringoscopio con hojas rectas de diferente
tamaño (N˚ 0 para prematuros y N˚ 1 para
término)
Focos y baterías de reemplazo para
laringoscopia.
TET de distinto calibre (2,5,3,3,5,4) cinta
adhesiva de fijación, alcohol, tijeras, algodón.
Equipo de aspiración:
Fuente de aspiración controlada
Sondas de aspiración (6,8.10 Fr)
Sonsa de alimentación y jeringa de 10-20 ml.
Sonda de aspiración de meconio.
Equipo de ventilación:
Bolsa de reanimación neonatal con válvula de
liberación de presión autoinflable.
Mascaras faciales para recién nacido de
término y prematuros
Fuente de oxígeno con flujómetro y
conexiones.
Neopuff calibrado.
Medicamentos:
Adrenalina
Solución fisiológica
Bicarbonato de sodio
Naloxona
Jeringas de 1,3,5,10,20 ml
Aguja 23,25 y 27
Bránulas teflones
Equipo de cateterización umbilical:
Equipo de ropa estéril
• Equipo de instrumental para cateterización
• Bisturí
• Cordonete
• Solución antiséptica
• Catéteres umbilicales 3.5 y 5 Fr
• Llave de tres pasos
• Guantes estériles
Misceláneos:
Guantes y protección personal adecuada
Reloj
Fonendoscopio
Cintas adhesivas adecuadas
Monitor cardíaco y de saturación
• La Atención Inmediata y cuidados de
transición del RN consta de los siguientes
procedimientos en orden cronológico:
1. Evaluación inicial
2. Secado y abrigo
3. Aspiración de secreciones
4. Ligadura de cordón
5. Identificación del RN
6. Apego
7. Puntuación de Apgar
8. Antropometría
9. Aseo del RN
10. Cuidados del cordón
11. Profilaxis de la enfermedad hemorrágica del
recién nacido.
12. Profilaxis e oftalmía gonocócica
13. Examen físico general y segmentario.
14. Evaluación del nivel de cuidado
15. Inicio del amamantamiento dentro de la
primera hora de vida
16. Información a los padres y familia
17. Completar historia clínica perinatal.
• Al momento de nacer debemos responder a
ciertas interrogantes como:
¿El neonato respira o llora?
¿Tiene buen tono muscular?
¿Tiene una frecuencia cardíaca mayor de 100
latidos por minuto?
¿Liquido amniótico claro?
• Al momento de asomar la cabeza no se
recomienda aspirar secreciones, incluso en el
liquido amniótico con meconio, ya que no es
útil en prevenir complicaciones ni mejora
resultados.
• Si la respuesta a las interrogantes es positiva y
el RN no cuenta con antecedentes prenatales
patológicos se coloca con su madre en apego,
cuidando su secado y abrigo para evitar
alteraciones de la termorregulación.
• Durante este periodo se debe realizar una
evaluación permanente del RN, su color,
respiración, tono muscular, movimientos,
apego.
• Si la respuesta es positiva pero el RN es menor
de 35 semanas y/o tiene antecedentes
prenatales patológicos será llevado a ala
Unidad de Atención Inmediata.
• Si al momento de nacer el niño está en apnea,
o realiza esfuerzos respiratorios débiles e
inefectivos y/o presenta una frecuencia
cardíaca menor a 100, si persiste cianótico y/o
hipotónico ó el liquido amniótico está teñido
con meconio, se traslada en forma inmediata
a la Unidad de Atención pues requiere
procedimientos especiales.
• Secado y abrigo
• El niño se recibe con una compresa limpia
abierta idealmente precalentada.
• Se debe colocar sobre su madre piel a piel (en
posición de Leboyer en el abdomen materno)
mientras se seca suavemente y se envuelve con
una nueva compresa ó toalla limpia y seca.
• En este momento se realiza la primera
evaluación de la condición del neonato.
• De llevarse a la Unidad de Atención inmediata
ésta debe contar con temperatura ambiental de
27 a 28˚C
• Procedimientos de atención inmediata habitual
se realizarán bajo cuna radiante.
• Aspiración de secreciones
• Se reserva para RN en que hay sospecha de
malformaciones gastrointestinales o que
presentan salivación abundante.
• No se recomienda el paso de sonda a
estómago para descartar atresia de esófago a
todos los RN.
• Esta acción puede provocar apneas o
bradicardia, pueden producirse lesiones en
mucosa esofágica y gástrica incluso
perforaciones, trastornos circulatorios como
elevación de la PA y efectos a largo plazo en la
motilidad intestinal.
• No se recomienda uso de sonda rectal o
termómetro en forma rutinaria a todos los RN.
Únicamente es válido hacerlo si el niño no ha
eliminado meconio en más de 24 horas o
existe sospecha de obstrucción.
• Ligadura de cordón
• Debe realizarse a 3 – 4 cms de la inserción
abdominal, cuando el mismo deje de latir,
tiempo que varía entre uno y tres minutos y
con el RN colocado en un plano igual o
levemente inferior al de la placenta. No debe
exprimirse el cordón.
• Se recomienda ligadura después de los 35-40
segundos, en general después que el RN llora
vigorosamente.
• Las evidencias demuestran que esta práctica
aumenta el beneficio de mayor transfusión de
células progenitoras hematopoyéticas.
• La ligadura debe hacerse antes de los 30
segundos en caso de:
Sufrimiento fetal agudo, que nace deprimido
y con incapacidad de lograr llanto después de
estimularlo.
RN deprimido y con presencia de liquido
amniótico con meconio espeso.
Madre con anestesia general y que nace
deprimido.
Circular de cordón al cuello irreductible.
RCIU severo con Doppler alterado.
Malformaciones severas con exposición de
tejido como gastrosquisis, onfalocele,
mielomeningocele, anencefalia.
Desprendimiento de placenta normoinserta
y/o metrorragia severa.
Estas causas ameritan que se tome gases de
cordón (en vena umbilical) para lo cual debe
hacerse doble pinzamiento de cordón en forma
inmediata.
• Identificación del Recién Nacido
• Se identifica al RN en presencia de su madre
y/o padre, antes de salir de la sala de partos,
mediante la colocación de un brazalete
(pulsera) en brazo y otro en tobillo con los
siguientes datos: nombre de la madre, fecha y
hora de nacimiento, sexo del RN.
• No colocar otros datos adicionales.
• Apego
• Dura 40 – 45 minutos
• Se coloca al niño en contacto piel a piel con su
madre, estimulando la libre interacción entre
ambos y el padre o el acompañante.
• Si se dan las condiciones, se favorece la primera
puesta al pecho.
• Mientras esto sucede se continúa la
observación del RN.
• Puntuación de Apgar
• Consiste en la suma de puntos asignados
(0,1,2), a cinco signos (FETIC) identificados en
la Tabla 1, tratando de correlacionar
temporalmente la puntuación obtenida con
las medidas o procedimientos de reanimación
que fue necesario realizar.
• Se realiza al 1’ y 5’ minuto de vida. Cuando el
puntaje a los 5 minutos es ˂7, se debe asignar
puntajes Apgar adicionales cada 5 minutos
hasta los 20 minutos.
Puntaje de Apgar
• Antropometría
• Se debe medir los siguientes parámetros:
peso, talla, perímetro cefálico y torácico.
• Servirá para evaluar el incremento de los
mismos.
• Antropometría: sin apuros, postapego.
• Aseo del Recién Nacido
• No se recomienda como procedimiento de
rutina por sus efectos negativos sobre la
termorregulación y está contraindicado en
prematuro pequeños ó cuando las condiciones
clínicas de RN no sean las adecuadas.
• Se recomienda sólo en enfermedades como el
VIH, Hepatitis B y C ya que la posibilidad de
transmisión vertical disminuye si se realiza un
baño cuidadoso para eliminar todos los restos
de sangre o líquido amniótico.
• Es opcional en caso de RN contaminado con
deposiciones maternas u evidente mal olor
ante sospecha de corioamnionitis.
• Si se llegase a realizar aseo recomienda uso de
soluciones jabonosas y/o aceite mineral.
• Diferir si la T˚ corporal es ˂ de 36.5˚
• Cuidados del cordón
• En atención inmediata se coloca clamp o
cordonete a 2 a 3 cm. de la piel, seccionando
el excedente con una tijera estéril.
• Se recomienda no tapar el cordón con el pañal
• El aseo del cordón se realizará en cada muda
haciendo tocación con alcohol de 70˚
• No hay suficiente evidencia que la limpieza del
cordón disminuya el riesgo de infección. Los
antisépticos reducen el porcentaje de
colonización pero no se correlacionan con
tasas de infección.
• Profilaxis de enfermedad hemorrágica
• Se administra una dosis IM de vitamina K: 1mg
para pesos de nacimiento ≤ 2000 gr. Y 0.5 mg
para RN con peso de nacimiento menor de
2000 gr en las primeras 6 horas después del
nacimiento.
• Debe ser preparada al momento de administrar
el medicamento, siguiendo el protocolo de
administración de medicamentos.
• En caso de hospitalización del RN, cuando se
indique suero y Régimen 0, colocar vitamina K
EV en el Servicio de Neonatología para evitar
dolor.
• En menores de 1.500 grs es muy importante
colocar vitamina K vía EV para evitar
hematomas.
• Profilaxis Oftalmia Gonocócica
• Se realiza al momento de nacer o posterior al
apego, en lo posible antes de la primera hora
de RN.
• Se realizará aseo con suero fisiológico, cada
párpado se limpia suavemente con torundas
de algodón estéril embebido con suero
fisiológico (una para cada ojo).
• En caso de endemia de oftalmia gonocócica ó
por Clamidia se recomienda los siguientes
agentes:
Ungüento oftálmico eritromicina al 5%
Ungüento oftálmico tetraciclina al 1%
• Técnica
• Humedecer dos o más torundas estériles con
suero fisiológico.
• Se lavan los ojos suavemente con las torundas
estériles humedecidas con suero salino
realizando pasadas desde lacrimal hasta zona
externa del ojo, de manera de realizar una
efectiva limpieza por arrastre.
• Examen físico general y segmentario
• Exploración para evaluar estado del RN, con el
objeto de descartar patologías, en especial
malformaciones congénitas.
• Es efectuado por el profesional a cargo de la
Atención Inmediata, Médico y/o Enfermera.
Examen general
Examen segmentario
Examen neurológico
Evaluación de la Edad Gestacional
• Evaluación del nivel de cuidados
• Recién Nacido Normal:
• Si el recién nacido está en buenas condiciones
y es sano, los objetivos específicos más
importantes en este momento son:
Facilitar el contacto madre-hijo.
Evitar pérdidas de calor
Fomentar la lactancia materna
Evaluar permanentemente el estado del
recién nacido.
Por lo tanto, en estos casos se favorecerá el
Apego, luego del cual se procederá con los
procedimientos habituales.
Durante el periodo de adaptación se debe
promover las mejores condiciones de confort,
apoyo, ruido controlado, temperatura adecuada
y la mayor permanencia con su madre.
• Se realizará un control de signos vitales inmediato al
nacimiento y luego a los 30 y 60 minutos de vida. Se
registrará; frecuencia cardíaca, frecuencia
respiratoria, temperatura, color, tono lactancia,
presencia de orina y deposiciones.
• Si el recién nacido presenta alguna alteración de sus
signos vitales, estos deberán controlarse cada 15
minutos. Si el recién nacido presenta 2 controles
sucesivos alterados deberá referirse al médico
neonatólogo.
• Recién Nacido Patológico:
Todo Recién Nacido patológico deberá ser
evaluado caso a caso por el médico
neonatólogo.
• Amamantamiento dentro de la primera hora
de vida
La primera puesta al pecho de los recién
nacidos normales puede ser inmediata antes
del alumbramiento pero siempre dentro de la
primera hora de vida.
Se deberá facilitar el contacto madre hijo y
todo procedimiento debe ser diferido para no
alterar el apego precoz.
Es importante la supervisión y apoyo en este
proceso.
La información y supervisión debe continuar
en la internación conjunta en puerperio.
• Información a los padres/familia
Informar sexo, peso, parámetros de
normalidad del niño.
Explicar claramente las situaciones que
puedan determinar hospitalización y/o
eventual derivación del recién nacido.
No omitir mostrar a los padres/familia, si es
posible tocar y acariciar a los niños.
• Completar historia clínica y perinatal
El llenado de los registros neonatales como
Condición al Nacer es responsabilidad del
médico tratante.
El registro de exámenes efectuados como la
prueba del talón u otros es responsabilidad
del médico.
El registro en la hoja de evolución de
enfermería como; vacunación, emisión de
orina, deposiciones, signos vitales,
termorregulación, tono actividad, color, tipo
de alimentación, signos patológicos es
responsabilidad de la enfermera de turno.
Entregar información permanente a la madre,
de las acciones y procedimientos es
responsabilidad de la enfermera.
También podría gustarte
- Asegura tu maternidad: Todo lo que necesitas saber sobre el congelamiento de óvulosDe EverandAsegura tu maternidad: Todo lo que necesitas saber sobre el congelamiento de óvulosAún no hay calificaciones
- Manual para acompañar a los padres de bebés prematuros: Consejos para mejorar la calidad de vidaDe EverandManual para acompañar a los padres de bebés prematuros: Consejos para mejorar la calidad de vidaAún no hay calificaciones
- Atención Inmediata de Recien NacidoDocumento35 páginasAtención Inmediata de Recien Nacidofabiola arcayaporrasAún no hay calificaciones
- Trabajo de Neonatología - Atención InmediataDocumento12 páginasTrabajo de Neonatología - Atención InmediataFrank CePaAún no hay calificaciones
- Atencion Inmediata Al Recien NacidoDocumento18 páginasAtencion Inmediata Al Recien NacidoEnilce Jessica CruzAún no hay calificaciones
- Neonatologia HRDTDocumento325 páginasNeonatologia HRDTErick Vásquez100% (2)
- Caso Clinico Recepcion Del Recien NacidoDocumento9 páginasCaso Clinico Recepcion Del Recien NacidopaulaAún no hay calificaciones
- Cuidados Al Recién Nacido - Charla C.S AltagraciaDocumento20 páginasCuidados Al Recién Nacido - Charla C.S AltagraciaFátima CarrascoAún no hay calificaciones
- Atencion Inmediata y Mediata Del RNDocumento75 páginasAtencion Inmediata y Mediata Del RNGRISSEL MELINA CHAVEZ QUISPEAún no hay calificaciones
- Practica Recepcion Del Recien Nacido 1Documento8 páginasPractica Recepcion Del Recien Nacido 1Micaela TinitanaAún no hay calificaciones
- Atencion Inmedita RN - JARA DOMINGUEZ GLADYSDocumento23 páginasAtencion Inmedita RN - JARA DOMINGUEZ GLADYSShacshas RazosAún no hay calificaciones
- Recepción Del Recien NacidoDocumento20 páginasRecepción Del Recien NacidoJOHN GUILLERMO HUILLCATANDA JEREZAún no hay calificaciones
- Reanimacion Neonatal 1Documento19 páginasReanimacion Neonatal 1Sharon Vereau PAún no hay calificaciones
- Recepción Del Recién NacidoDocumento14 páginasRecepción Del Recién NacidoFelipe RibeiroAún no hay calificaciones
- Atención Del Recien Nacido SanoDocumento17 páginasAtención Del Recien Nacido SanoAndrea Gavdvay RequelmeAún no hay calificaciones
- Protocolo Atencion Del Recien NacidoDocumento17 páginasProtocolo Atencion Del Recien NacidoKarín Sebastiàn AndradeAún no hay calificaciones
- PEDIATRIADocumento13 páginasPEDIATRIAedglimara100% (1)
- Atención Inmediata Del RNDocumento48 páginasAtención Inmediata Del RNFernando Alvarez ValdiviaAún no hay calificaciones
- Atencion Inmediata y Mediata Del RNDocumento76 páginasAtencion Inmediata y Mediata Del RNGRISSEL MELINA CHAVEZ QUISPEAún no hay calificaciones
- Protocolo de Recibiento de Recien NacidoDocumento8 páginasProtocolo de Recibiento de Recien NacidoAna Luisa Del RosarioAún no hay calificaciones
- Protocol oDocumento325 páginasProtocol oLiliana TorresAún no hay calificaciones
- Recepcion Recien NacidoDocumento21 páginasRecepcion Recien NacidoCeleste MartinezAún no hay calificaciones
- Reanimaci N Cardiopulmonar NeonatalDocumento15 páginasReanimaci N Cardiopulmonar NeonatalDEBORAH ABIGAIL GUTIERREZ YBA�EZAún no hay calificaciones
- Cuidados Al Recién Nacido - Charla C.S AltagraciaDocumento21 páginasCuidados Al Recién Nacido - Charla C.S AltagraciaFátima CarrascoAún no hay calificaciones
- Guia Taller 5 - Atención Del Recién NacidoDocumento15 páginasGuia Taller 5 - Atención Del Recién NacidoJaviera CisternaAún no hay calificaciones
- Hist Clin Neo Atencion Inmediata Del RN Signos de Alarma Perez Valle 1Documento106 páginasHist Clin Neo Atencion Inmediata Del RN Signos de Alarma Perez Valle 1Grisel Fernández OlivaresAún no hay calificaciones
- Doña Milagros...Documento5 páginasDoña Milagros...Leslie RamírezAún no hay calificaciones
- Cuidado Enfermero Al Recién Nacido en El PeriodoDocumento8 páginasCuidado Enfermero Al Recién Nacido en El Periodobetsy noemi hernandez abantoAún no hay calificaciones
- Trabajan DoDocumento446 páginasTrabajan Doanon_750232406Aún no hay calificaciones
- Atención Integral A La NiñezDocumento16 páginasAtención Integral A La NiñezCarla Priscila Plua MenesesAún no hay calificaciones
- Dra. Yulahima Martinez Atencion RNDocumento38 páginasDra. Yulahima Martinez Atencion RNSalurAún no hay calificaciones
- Cuidados Mediatos e Inmediatos Del Recien NacidoDocumento22 páginasCuidados Mediatos e Inmediatos Del Recien NacidoFaby GhAún no hay calificaciones
- Informe Recepción Del Recien NacidoDocumento13 páginasInforme Recepción Del Recien NacidoNathaly FreireAún no hay calificaciones
- Recepcion Del Recien Nacido y Sus CuidadosDocumento62 páginasRecepcion Del Recien Nacido y Sus CuidadosFabianAún no hay calificaciones
- Guia de Atencion Inmediata Del Recien Nacido Ip ChileDocumento9 páginasGuia de Atencion Inmediata Del Recien Nacido Ip ChileRomina GalleguillosAún no hay calificaciones
- RN Sano MonografiaaaDocumento10 páginasRN Sano Monografiaaau00024987Aún no hay calificaciones
- Atención Del Recién Nacido Sano en La Sala de PartosDocumento10 páginasAtención Del Recién Nacido Sano en La Sala de PartosArianaAún no hay calificaciones
- Guia de Atencion de Enfermeria en Alojamiento ConjuntoDocumento6 páginasGuia de Atencion de Enfermeria en Alojamiento ConjuntoMonica Benavides33% (3)
- GPC - Neonatología - HRDTDocumento328 páginasGPC - Neonatología - HRDTLOURDES NUÑEZ MORENOAún no hay calificaciones
- 00-Guión Prácticas Efectivas y Seguras Al Recién Nacido ModificacionesDocumento13 páginas00-Guión Prácticas Efectivas y Seguras Al Recién Nacido ModificacionesAdilio Adolfo Baños MojicaAún no hay calificaciones
- Practica Calificada Atencion Inmediata RN.Documento10 páginasPractica Calificada Atencion Inmediata RN.marioli cortez vasquezAún no hay calificaciones
- Exposicion PPTSDocumento9 páginasExposicion PPTSRaúl ArredondoAún no hay calificaciones
- Atencion Del Recien NacidoDocumento18 páginasAtencion Del Recien NacidoAntonio Prieto ValljosAún no hay calificaciones
- Alojamiento Conjunto FinalDocumento34 páginasAlojamiento Conjunto Finalrosa isabel palacios colca50% (2)
- Cuidados Del Recién NacidoDocumento88 páginasCuidados Del Recién NacidoRubend CcapaAún no hay calificaciones
- Atención Inmediata Al Recién NacidoDocumento21 páginasAtención Inmediata Al Recién NacidoAdrianaLucíaBermúdezDíazAún no hay calificaciones
- Tema 3 Cuidados Del Recien NacidoDocumento34 páginasTema 3 Cuidados Del Recien NacidoDaniela PerezAún no hay calificaciones
- Resumen de Atencin de PartoDocumento5 páginasResumen de Atencin de PartoLesly Elizabeth Licas TenorioAún no hay calificaciones
- Cuidado Del NiñoDocumento4 páginasCuidado Del NiñoMAHALETH DE LOS ANGELES MALDONADO COBOSAún no hay calificaciones
- NORMA TECNICA MATERNA 105 y Modificatorias CS BOSQUEDocumento86 páginasNORMA TECNICA MATERNA 105 y Modificatorias CS BOSQUEElo T C100% (1)
- Folder Puericultura Isabel Huallpa PDFDocumento34 páginasFolder Puericultura Isabel Huallpa PDFSebastian HuallpaAún no hay calificaciones
- Cuidados Mediatos e Inmediatos Del Recién NacidoDocumento11 páginasCuidados Mediatos e Inmediatos Del Recién NacidoBetzayda castilloAún no hay calificaciones
- Atencion Inmediat Del Recien Nacido SanoDocumento24 páginasAtencion Inmediat Del Recien Nacido SanoMario Gutierres QAún no hay calificaciones
- Atencion Inmediat Del Recien Nacido SanoDocumento25 páginasAtencion Inmediat Del Recien Nacido SanoPhi LerAún no hay calificaciones
- 1 GUÍA PRÁCTICA CLÍNICA NEONATOLOGIA 2014 Modificado PDFDocumento133 páginas1 GUÍA PRÁCTICA CLÍNICA NEONATOLOGIA 2014 Modificado PDFAngela Luquillas EspinozaAún no hay calificaciones
- Atencion Al Recien Nacido ExposicionDocumento26 páginasAtencion Al Recien Nacido ExposicionCristian Durand Bazan33% (3)
- Clase 10 - Atencion Inmediata Del Recien Nacido - Estimacion Edad GestacionalDocumento45 páginasClase 10 - Atencion Inmediata Del Recien Nacido - Estimacion Edad GestacionalJoseph Kent SemDelAún no hay calificaciones
- Atención Inmediata Del Recién Nacido - GRUPO 1Documento35 páginasAtención Inmediata Del Recién Nacido - GRUPO 1Luhana Lazo zapata100% (1)
- Atencion Inmediata HAguilarDocumento18 páginasAtencion Inmediata HAguilarEVAR TAIPE ROMANAún no hay calificaciones
- 1 - Especificaciones Tecnicas Mecapaca (2da Conv)Documento20 páginas1 - Especificaciones Tecnicas Mecapaca (2da Conv)Dennis BarrientosAún no hay calificaciones
- 2do Parcial DE IMPACTO AMBIENTALDocumento2 páginas2do Parcial DE IMPACTO AMBIENTALWalter Jhimmy Flores AlcocerAún no hay calificaciones
- Slickline y PistoneoDocumento29 páginasSlickline y PistoneoWalter Jhimmy Flores Alcocer100% (1)
- 1P Produccion IV - P1Documento1 página1P Produccion IV - P1Walter Jhimmy Flores AlcocerAún no hay calificaciones
- 2do Parcial DE IMPACTO AMBIENTALDocumento2 páginas2do Parcial DE IMPACTO AMBIENTALWalter Jhimmy Flores AlcocerAún no hay calificaciones
- Presentacion Daño-De-Formacion-Y-CanoneoDocumento43 páginasPresentacion Daño-De-Formacion-Y-CanoneoWalter Jhimmy Flores AlcocerAún no hay calificaciones
- Tema 2 Nociones de La Evolucion de La PediatriaDocumento30 páginasTema 2 Nociones de La Evolucion de La PediatriaWalter Jhimmy Flores AlcocerAún no hay calificaciones
- Tema 5 Atencion Inmediata y Mediata Al Recien Nacido EnfermoDocumento112 páginasTema 5 Atencion Inmediata y Mediata Al Recien Nacido EnfermoWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2do Parcial DE IMPACTO AMBIENTALDocumento2 páginas2do Parcial DE IMPACTO AMBIENTALWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.12.-Tema2 CuadrosDialogoDocumento17 páginas2.12.-Tema2 CuadrosDialogoWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2do Ex Pet 240 I 2013 - CompressDocumento1 página2do Ex Pet 240 I 2013 - CompressWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.21.-Tema2 VB ProcedimientosDocumento31 páginas2.21.-Tema2 VB ProcedimientosWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.23.-Tema2 VB Funciones Aplicacion2Documento3 páginas2.23.-Tema2 VB Funciones Aplicacion2Walter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.21.-Tema2 VB Procedimientos PDFDocumento30 páginas2.21.-Tema2 VB Procedimientos PDFWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.19.-Tema2 AplicacionPractica6 DooLoopDocumento11 páginas2.19.-Tema2 AplicacionPractica6 DooLoopWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.11.-Tema2 EstructurasCondicionalesDocumento19 páginas2.11.-Tema2 EstructurasCondicionalesWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.24.-Tema2 VB APlicacionPrac6 CHARTDocumento56 páginas2.24.-Tema2 VB APlicacionPrac6 CHARTWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.17.-Tema2 AplicacionPractica EstructurasRepeticion PDFDocumento22 páginas2.17.-Tema2 AplicacionPractica EstructurasRepeticion PDFWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.13.-Tema2 AplicacionPractica4 Densidad PDFDocumento43 páginas2.13.-Tema2 AplicacionPractica4 Densidad PDFWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.21.-Tema2 VB Procedimientos PDFDocumento30 páginas2.21.-Tema2 VB Procedimientos PDFWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.22.-Tema2 VB ParametrosArgumentosDocumento7 páginas2.22.-Tema2 VB ParametrosArgumentosWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.18.-Tema2 EstructurasRepeticion DO LOOP PDFDocumento32 páginas2.18.-Tema2 EstructurasRepeticion DO LOOP PDFWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.20.-Tema2 VB DGV EJEMPLODocumento36 páginas2.20.-Tema2 VB DGV EJEMPLOWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 02 Cpe 03 - 2022 Publicacin 1Documento7 páginas02 Cpe 03 - 2022 Publicacin 1Dising CncAún no hay calificaciones
- PDF Pasos de Sim Endulzamiento - CompressDocumento5 páginasPDF Pasos de Sim Endulzamiento - CompressWalter Jhimmy Flores AlcocerAún no hay calificaciones
- Chapacos IIDocumento130 páginasChapacos IIalvaroAún no hay calificaciones
- 2.15.-Tema2 EjemplosSelectCase PDFDocumento24 páginas2.15.-Tema2 EjemplosSelectCase PDFWalter Jhimmy Flores AlcocerAún no hay calificaciones
- 2.16.-Tema2 EstructurasRepeticion ForNext PDFDocumento15 páginas2.16.-Tema2 EstructurasRepeticion ForNext PDFWalter Jhimmy Flores AlcocerAún no hay calificaciones
- Introduction SIMBDocumento15 páginasIntroduction SIMBWalter Jhimmy Flores AlcocerAún no hay calificaciones
- PDF Ypfb Ensea - CompressDocumento14 páginasPDF Ypfb Ensea - CompressWalter Jhimmy Flores AlcocerAún no hay calificaciones
- Act 7 - Problemas Matematicas FinancierasDocumento6 páginasAct 7 - Problemas Matematicas FinancierasgpeAún no hay calificaciones
- VibracionesDocumento37 páginasVibracioneswillianAún no hay calificaciones
- MarthaMartinez - Tarea Modulo 7Documento10 páginasMarthaMartinez - Tarea Modulo 7Amelia Sofia Martinez ValleAún no hay calificaciones
- Conceptos Basicos de OleohidraulicaDocumento44 páginasConceptos Basicos de OleohidraulicaFede Escobar100% (1)
- Esquema de Plan de Mejora - 2023Documento22 páginasEsquema de Plan de Mejora - 2023Fatima LezamaAún no hay calificaciones
- Acción Pública Inconstitucionalidad: Luz Dary Erazo Jiménez Danny Mauricio Pazmiño Aldy Fernando Alzate GóngoraDocumento11 páginasAcción Pública Inconstitucionalidad: Luz Dary Erazo Jiménez Danny Mauricio Pazmiño Aldy Fernando Alzate GóngoraLuz Dary Erazo JAún no hay calificaciones
- Diagrama de Moody y Pasos A UtilizarDocumento1 páginaDiagrama de Moody y Pasos A UtilizarJuan Pablo AlbarracinAún no hay calificaciones
- Que Ha Escuchado Sobre El Tema de Las NIIFDocumento2 páginasQue Ha Escuchado Sobre El Tema de Las NIIFERWIN ORTEGAAún no hay calificaciones
- Analisis de CompetenciaDocumento22 páginasAnalisis de CompetenciaZasckia RamirezAún no hay calificaciones
- III. Maquinas HerramientasDocumento29 páginasIII. Maquinas HerramientasGino JeanpoolAún no hay calificaciones
- Realidad Nacional y Geopolítica PDFDocumento2 páginasRealidad Nacional y Geopolítica PDFBrayan ValdezAún no hay calificaciones
- PLAN ESPECIFICO DE CALIDAD Rev. 2Documento82 páginasPLAN ESPECIFICO DE CALIDAD Rev. 2Antonio Rafael BritoAún no hay calificaciones
- Ejercico 2 Taller de PrsentacioensDocumento2 páginasEjercico 2 Taller de Prsentacioensalmacen.mty La feAún no hay calificaciones
- Tarea Ejercicios Complementarios BD1Documento8 páginasTarea Ejercicios Complementarios BD1Javier Willian Huamán Huayllani100% (1)
- Brochure Nuevo de Security - CV - Digital01 PDFDocumento8 páginasBrochure Nuevo de Security - CV - Digital01 PDFCarlos SorianoAún no hay calificaciones
- Anexo 1 Nota Conceptual para Sesion 01Documento8 páginasAnexo 1 Nota Conceptual para Sesion 01David saavedra espinozaAún no hay calificaciones
- Frutales Fase 2 Silvia Cauca (Autoguardado)Documento18 páginasFrutales Fase 2 Silvia Cauca (Autoguardado)Jaiver PerezAún no hay calificaciones
- Análisis Microbiológico de Miel de MagueyDocumento4 páginasAnálisis Microbiológico de Miel de MagueyJarvs Zarate LarrietaAún no hay calificaciones
- Ensayo ContratacionDocumento7 páginasEnsayo Contratacionpaola sardothAún no hay calificaciones
- Cargador de Baterias SecilloDocumento2 páginasCargador de Baterias SecilloLeo Gamarra LanguideyAún no hay calificaciones
- Infraestructura de ColombiaDocumento3 páginasInfraestructura de ColombiaAdalgiza Ariza HernandezAún no hay calificaciones
- Tarea 2. Iphone 13Documento6 páginasTarea 2. Iphone 13Mat LopAún no hay calificaciones
- Examen Excel Basico 20190429Documento1 páginaExamen Excel Basico 20190429Ricardo AlvarezAún no hay calificaciones
- Ficha Técnica - Parex Duo JetDocumento2 páginasFicha Técnica - Parex Duo JetParexKlaukolAún no hay calificaciones
- WTM652 User Guide Std1-2 ESDocumento83 páginasWTM652 User Guide Std1-2 ESmusica2000tAún no hay calificaciones
- Reconciliación BancariaDocumento4 páginasReconciliación BancariaJuan Daniel Vasquez FloresAún no hay calificaciones
- Organigrama de La ANEPDocumento18 páginasOrganigrama de La ANEPKatherine De GiorgiAún no hay calificaciones
- Guía para El Correcto Montaje y Desmontaje de AndamiosDocumento17 páginasGuía para El Correcto Montaje y Desmontaje de Andamiosbengozar95% (19)
- Informe Mantención Compresor de TornillosDocumento10 páginasInforme Mantención Compresor de TornillosChristian Alfaro SanchezAún no hay calificaciones
- Stripping RatioDocumento42 páginasStripping RatioRicardo Querebalú Nevado100% (1)