Documentos de Académico
Documentos de Profesional
Documentos de Cultura
PLAQUETAS
Cargado por
Elb Cielito0 calificaciones0% encontró este documento útil (0 votos)
257 vistas24 páginasLas plaquetas juegan un papel fundamental en la hemostasia. Cuando ocurre una lesión vascular, las plaquetas se adhieren a las capas subendoteliales expuestas, se activan y forman agregados que liberan sustancias proagregantes, amplificando el proceso. Esto forma un tapón plaquetario que detiene la hemorragia, mientras que factores plaquetarios permiten la formación de un coágulo de fibrina que sella la lesión.
Descripción original:
Título original
PLAQUETAS.ppt
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPT, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoLas plaquetas juegan un papel fundamental en la hemostasia. Cuando ocurre una lesión vascular, las plaquetas se adhieren a las capas subendoteliales expuestas, se activan y forman agregados que liberan sustancias proagregantes, amplificando el proceso. Esto forma un tapón plaquetario que detiene la hemorragia, mientras que factores plaquetarios permiten la formación de un coágulo de fibrina que sella la lesión.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPT, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
257 vistas24 páginasPLAQUETAS
Cargado por
Elb CielitoLas plaquetas juegan un papel fundamental en la hemostasia. Cuando ocurre una lesión vascular, las plaquetas se adhieren a las capas subendoteliales expuestas, se activan y forman agregados que liberan sustancias proagregantes, amplificando el proceso. Esto forma un tapón plaquetario que detiene la hemorragia, mientras que factores plaquetarios permiten la formación de un coágulo de fibrina que sella la lesión.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPT, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 24
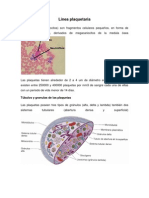
Las plaquetas son pequeñas células anucleadas, procedentes de los megacariocitos, poseen
forma de disco biconvexo, con un diámetro aproximado de 3 µm
Diámetro: 2 a 4 micrómetros um
En las micrografías muestran una región clara periférica, el hialómero y una región central
más oscura, el granulómero.
Tienen alrededor a 10 a 15 microtúbulos dispuestos en forma paralela entre sí, que le ayudan a
las plaquetas a conservar su morfología discal.
En el hialómero se encuentran dos sistemas tubulares, los sistemas de abertuta de superficie
(conexión) y tubular denso.
La ultra estructura del granulómero muestra un número pequeño de mitocondrias, depósitos de
glucógeno, peroxisomas y tres tipos de gránulos: gránulos alfa, gránulos delta y gránulos
lambda (lisosomas).
El progenitor unipotencial de plaquetas, CFU-Meg, da lugar a una célula muy
grande, el megacarioblasto, cuyo núcleo único tiene varios lóbulos.
El megacarioblasto se someten a endomitosis, en la cual no se divide la célula,
sino se torna más grande y el núcleo se vuelve poliploide, hasta 64N.
Los megacarioblastos se diferencian en megacariocitos, que son células
grandes, cada una con un núcleo lóbulo único.
Cada megacariocito puede formar varios miles de plaquetas ( trombocitos)
Las plaquetas desempeñan un papel fundamental en la hemostasia, interviniendo
en el mecanismo fisiológico que protege el organismo de la pérdida exagerada
de sangre, como consecuencia de una lesión de los vasos en que haya ruptura o
alteración del endotelio vascular, sobre todo en el territorio arterial.
Limitan una hemorragia al adherirse al recubrimiento endotelial del vaso
sanguíneo en caso de lesión.
Las plaquetas entran en contacto con el colágeno subendotelial, se activan,
liberan el contenido de sus gránulos, se acumulan en la región dañada de la
pared del vaso (adherencia plaquetaria) y se adhieren unas a otras (agregación
plaquetaria).
El principal factor humoral responsable de la regulación de la producción de
plaquetas, es la trombopoyetina (TPO).
Existen otros reguladores hematopoyéticos con acción proliferativa en los
megacariocitos incluyendo:
1.Interleukinas IL-3, IL-6, IL-11.
2.Factor inhibidor de la leucemia .
3.GM-CSF (Granulocyte-Macrophage Colony Stimulating Factor).
Estos reguladores, a pesar de tener la capacidad de incrementar los niveles de
plaquetas, son de acción más lenta y afectan a una gran variedad de células.
Por otra parte, la megacariocitopoyesis es inhibida por reguladores negativos
incluyendo el PF4 y el TGFß1(Transforming Growth Factor ß1).
Las células endoteliales lesionadas liberan
factor de von Willebrand y tromboplastina
hística y endotelina (vasoconstrictor potente
que reduce la pérdida de sangre).
Las plaquetas se adhieren a la colágena
subendotelial, liberan el contenido de sus
gránulos y se adhieren unas a otras.
Estos factores en conjunto se conocen como
activación plaquetaria
La primera respuesta hemostática plaquetaria consiste en la adhesión de las
plaquetas a la matriz subendotelial, que normalmente se expone después de una
lesión vascular, en que hay descamación y/o ruptura del endotelio
Bajo condiciones de alto coeficiente de cizallamiento, como se verifican en la
mayor parte del territorio arterial y en la microcirculación, la interacción de las
plaquetas con las sustancias de la matriz subendotelial, anteriormente
mencionadas, requiere un cofactor adicional, el factor de vWF.
El complejo GP Ib/IX/V es el principal receptor implicado en la adhesión en
estas condiciones de flujo.
La adhesión inicial de las plaquetas a un vaso lesionado es un proceso pasivo,
pero esta unión resulta en la activación celular y esa adhesión es favorecida
sobre todo por la consiguiente expansión de la plaqueta.
A la adhesión de las plaquetas le siguen diversas modificaciones de su forma,
primero pasando de discoides a esferoides, siguiéndose la expansión con
emisión de pseudópodos, como resultado de la reorganización del
citoesqueleto .
Esto facilita, no solamente el proceso de adhesión de las plaquetas al
subendotelio, sino también la interacción con otras plaquetas.
Aunque la mayoría de los agentes agregantes induzca las dos fases
del cambio de forma, la adrenalina induce sólo la formación de
pseudópodos y la plaqueta mantiene su forma discoide.
En condiciones fisiológicas, el cambio de forma precede a la
agregación y a la secreción.
La agregación requiere la emisión de pseudópodos y la centralización
de los gránulos, lo que ocurre durante la esferización de la plaqueta y
que puede ser un prerrequisito para la secreción
Es la unión de las plaquetas activadas unas a las otras.
La activación, que ocurre después del contacto con el subendotelio, con agonistas liberados
por otras plaquetas activadas o con trombina, inicia una serie de alteraciones que llevan a la
expresión de receptores funcionales de la membrana, los cuales determinan la interacción
plaqueta plaqueta.
Este proceso es dependiente de Ca2+ extracelular y del fibrinógeno, que forma un puente entre
las plaquetas. En la fase inicial de la agregación la unión del fibrinógeno a su receptor, el
complejo GP IIb/IIIa (αIIbß3 ) es reversible, pero enseguida se convierte en irreversible.
Esta irreversibilidad se debe a la estabilización de los puentes de fibrinógeno por varios
factores: alteraciones intrínsecas del receptor inducidas por el ligando; aglomeración de
complejos; internalización del receptor; y la unión al fibrinógeno y/o αIIbß3 de la
trombospondina u otras proteínas adhesivas liberadas por los gránulos α.
De las numerosas sustancias capaces de inducir la agregación plaquetaria in vitro podemos
distinguir:
1) Agentes agregantes primarios: aquellos que llevan directamente a la agregación por
mecanismos no mediados por la síntesis de prostanoides o por la liberación del contenido
plaquetario de ADP, o sea, exponen directamente los sitios receptores del fibrinógeno, de los
que son ejemplo la trombina y el ADP.
2) Agentes agregantes secundarios: sustancias que promueven la agregación plaquetaria al
estimular la liberación de ADP y/o producción de endoperóxidos y TXA2.
Cuando las plaquetas son activadas se produce la secreción de numerosas sustancias
contenidas en sus gránulos.
Los gránulos densos segregan, entre otras sustancias, ADP y serotonina que van a activar
otras plaquetas, que se encuentren en las proximidades; los gránulos a liberan proteínas
adhesivas tales como vWF, trombospondina, fibronectina y fibrinógeno, que se concentran en
la superficie de la plaqueta, además de proteínas específicas de la plaqueta, como es el caso del
PF4 y de la ß-TG.
Los lisosomas liberan principalmente hidrolasas ácidas.
La secreción de los lisosomas requiere estímulos muy fuertes, y se observa después de la
estimulación con altas concentraciones de trombina y colágeno.
Además, la secreción de los lisosomas es lenta e incompleta, hasta un máximo de 60% de los
gránulos, mientras que los gránulos densos y a segregan aproximadamente 100% de sus
contenidos entre 1 y 2 minutos.
La secreción está determinada por los segundos mensajeros sintetizados en respuesta a la
activación plaquetaria.
Los agonistas fuertes tales como el colágeno y la trombina pueden inducir secreción sin
agregación concomitante.
La liberación de parte de sus contenidos granulares (en especial difosfato de
adenosina (ADP) y trombospondina), torna a las plaquetas “pegajosas” y da
lugar a que se adhieran las plaquetas circulantes a las plaquetas unidas a la
colágena y se desgranulen.
El ácido araquidónico, formado en el plasmalema de plaquetas activadas se
convierte en tromboxano A2, un vasoconstrictor y activador de plaquetas
potente.
Las plaquetas agregadas actúa como un tapón que bloquea la hemorragia.
Expresan factor 3 plaquetario en su plasmalema, necesario para el ensamble
apropiado de factores de la coagulación ( en especial de trombina).
Tanto la tromboplastina hística como la tromboplastina plaquetaria actúa
convirtiendo la protombina en trombina, la cual facilita la agregación
plaquetaria.
En presencia de calcio también convierte el fibrinógeno en fibrina
.Los monómeros de fibrina que se producen forma un retículo de coágulo que
conjunta plaquetas adicionales, eritrocitos y leucocitos en un coágulo
sanguíneo (trombo)
Alrededor de una hora después de formarse el coágulo los monómeros de
actina y miosina forman filamentos delgados y gruesos , con lo cual se contrae
el coágulo casi la mitad de su tamaño previo, tracciona los bordes del vaso, los
acerca entre sí y minimiza la pérdida de sangre.
Finalmente cuando se repara el vaso, las células endoteliales liberan
activadores del plasminógeno que convierten el plasminógeno circulante en
plasmina, la cual inicia la lisis del trombo.
Hemostasia y fibrinólisis
La principal función de las plaquetas es su
participación en la hemostasia. Como hemos
mencionado anteriormente, cuando ocurre una lesión
de un vaso, las plaquetas se adhieren a las capas
subendoteliales expuestas, son activadas y forman
agregados plaquetarios, proceso amplificado por la
liberación de sustancias proagregantes.
Además de constituir una parte fundamental del trombo hemostático, las plaquetas activadas
liberan sustancias procoagulantes y exponen en su superficie fosfolípidos que permiten el
ensamblaje del complejo X-asa y del complejo protrombinasa, responsables de la activación
del factor X y de la protombina, respectivamente.
La trombina generada, a su vez, convierte el fibrinógeno soluble en la fibrina insoluble del
coágulo sanguíneo.
La retracción del coágulo se produce por fuerzas generadas a través de la contracción del
sistema acto-miosina plaquetario. Esta fuerza es transmitida a través del complejo GPIIbIIIa,
que interactúa con las extremidades de las mallas de fibrina.
Los mecanismos procoagulantes iniciados deben ser controlados, y la membrana plaquetaria
posee función anticoagulante. Las plaquetas interactúan con la proteína C activada, la cual
inactiva los factores Va y VIIIa.
Las plaquetas también participan en la regulación de la fibrinólisis, el proceso
que permite la lisis de la fibrina y la disrupción del coágulo.
Durante la secreción son liberados inhibidores de la fibrinólisis,
concretamente la α2-antiplasmina, y el inhibidor de tipo 1 del activador del
plasminógeno (PAI-1), los cuales retrasan la destrucción del coágulo por las
enzimas fibrinolíticas.
Por otro lado, la plaqueta activada libera plasminógeno y suministra una
superficie que favorece la generación de plasmina por la acción del activador
tisular del plasminógeno (t-PA).
Las plaquetas están implicadas en el mantenimiento y/o restablecimiento de
la integridad de la pared del vaso, contribuyendo al proceso de
reendotelización en los lugares de lesión.
Cuando ocurre una lesión de un tejido, las plaquetas inician su cicatrización
y reparación.
Este proceso requiere la activación de las plaquetas y la consiguiente
liberación del contenido de sus gránulos, sobre todo de los gránulos α, los
cuales almacenan sustancias estimuladoras del crecimiento y función de los
fibroblastos y células endoteliales.
Los gránulos α contienen los factores de crecimiento PDGF y EGF que
promueven el crecimiento y la mitosis del fibroblasto. Estas sustancias
también poseen actividad quimiotáctica, principalmente el PDGF.
Otro factor de crecimiento de los gránulos a implicado en este proceso es el
TGF-ß, que a concentraciones bajas estimula la proliferación de los
fibroblastos, mientras que a concentraciones elevadas lo inhibe. , el TGF-ß
estimula la secreción de proteínas por el fibroblasto, principalmente colágeno
(de tipo I y II) y fibronectina.
Normalmente la fibrosis tisular es acompañada de la proliferación del
endotelio, porque tanto el TGF-ß como el EGF son angiogénicos. Las
plaquetas contienen además, una sustancia citoplasmática específica para la
proliferación del endotelio, designada como factor de crecimiento de células
endoteliales derivado de la plaqueta (PD-ECGF)157.
Por otra parte, el PF4 de origen plaquetario contribuye a la regulación de la
cantidad de fibras extracelulares, inhibiendo las colagenasas, proteasas
fisiológicas responsables de la degradación de la matriz colagénica.
También podría gustarte
- Práctica 4 Pruebas de CoágulaciónDocumento11 páginasPráctica 4 Pruebas de CoágulaciónSandy MoralesAún no hay calificaciones
- Cuenta de Plaquetas Con Cámara de NeubauerDocumento14 páginasCuenta de Plaquetas Con Cámara de NeubauerElder CisnerosAún no hay calificaciones
- Recuento de HematíesDocumento8 páginasRecuento de HematíesJohao Junior Rodriguez QAún no hay calificaciones
- Anemia Por AlcoholDocumento11 páginasAnemia Por AlcoholJazitaRomero100% (1)
- Depuracion de Creatinina en OrinaaDocumento5 páginasDepuracion de Creatinina en OrinaaCarlos Moreno TafurAún no hay calificaciones
- Informe TincionDocumento4 páginasInforme TincionMILENKA YOMAR MONTEALEGRE SARZURIAún no hay calificaciones
- Anticoagulantes Usados en HematologiaDocumento9 páginasAnticoagulantes Usados en Hematologiamoisescristiann100% (2)
- INSUMOS - Dosaje de Fe en La SangreDocumento2 páginasINSUMOS - Dosaje de Fe en La SangreKarol PinedoAún no hay calificaciones
- Qué Es La GlucemiaDocumento4 páginasQué Es La GlucemiaLuz TantajulcaAún no hay calificaciones
- PSA Cassette.Documento2 páginasPSA Cassette.Freddy Vallejo LeonAún no hay calificaciones
- 1 POE HematocritoDocumento4 páginas1 POE HematocritoKarla Arteaga ArceAún no hay calificaciones
- Informe Taller #1 Analisis de OrinaDocumento17 páginasInforme Taller #1 Analisis de Orinacesar maldonadoAún no hay calificaciones
- Perfil RenalDocumento9 páginasPerfil RenalSELENA ISABEL BALDERRAMA LEAOAún no hay calificaciones
- Determinacion de HematocritoDocumento74 páginasDeterminacion de HematocritoJhesy SandovalAún no hay calificaciones
- PROCESAMIENTO Tincion de WrightDocumento2 páginasPROCESAMIENTO Tincion de WrightDARWIN FERNANDO MONTOYA GONZALEZAún no hay calificaciones
- Cuentas de LeucocitosDocumento8 páginasCuentas de LeucocitosNahirith DuqueAún no hay calificaciones
- Informe #07 - T. Sangria, T. Coagulacion y TPDocumento12 páginasInforme #07 - T. Sangria, T. Coagulacion y TPSinthia M. Cori0% (1)
- Comprimidos Especiales (2017)Documento16 páginasComprimidos Especiales (2017)HectorUbalAlmonacidAún no hay calificaciones
- Transaminasas - TGO, TGP y GGTDocumento19 páginasTransaminasas - TGO, TGP y GGTGiss EstevesAún no hay calificaciones
- Glosario de Terminos Clínicos de Biofarmacia y FarmacocineticaDocumento4 páginasGlosario de Terminos Clínicos de Biofarmacia y FarmacocineticaEmmanuel Caballero RomeroAún no hay calificaciones
- Síndrome de Wiskott-AldrichDocumento12 páginasSíndrome de Wiskott-AldrichFerdinand TossouAún no hay calificaciones
- HematocritoDocumento2 páginasHematocritoMarcela RamírezLugoAún no hay calificaciones
- POE Lab VSGDocumento4 páginasPOE Lab VSGAldaïrKenwayE.AuditoreAún no hay calificaciones
- Uremia ProspectoDocumento3 páginasUremia ProspectoYuMi BautistaAún no hay calificaciones
- G.rojos Normales y AnormalesDocumento51 páginasG.rojos Normales y AnormalesDay Blaakee0% (1)
- P2 - Cámara de NeubauerDocumento9 páginasP2 - Cámara de NeubauerAbraham RodríguezAún no hay calificaciones
- Preparación de Suspensión de GR en LISSDocumento8 páginasPreparación de Suspensión de GR en LISSNats OCAún no hay calificaciones
- EritrosedimentacionDocumento6 páginasEritrosedimentacionSamuel RamírezAún no hay calificaciones
- 4 A. - Formas Farmaceuticas Protegidas Por Envoltura 2011-1Documento22 páginas4 A. - Formas Farmaceuticas Protegidas Por Envoltura 2011-1Charly Bolivar Benites100% (2)
- Velocidad de Sedimentación GlobularDocumento4 páginasVelocidad de Sedimentación GlobularNino CadenaAún no hay calificaciones
- Perfil Electrolitico Informe-1Documento15 páginasPerfil Electrolitico Informe-1Brayan RojasAún no hay calificaciones
- Recuento de PlaquetasDocumento5 páginasRecuento de PlaquetasKamil Amir Yañez EscobarAún no hay calificaciones
- Fase VascularDocumento3 páginasFase VascularRain Bow JCAún no hay calificaciones
- Hemoglobinuria Paroxistica NocturnaDocumento4 páginasHemoglobinuria Paroxistica NocturnaAndres Agustin AnselmoAún no hay calificaciones
- SerologiaDocumento8 páginasSerologiaNorka Goitia EcheandiaAún no hay calificaciones
- Guia de Practica Urinanalisis8Documento3 páginasGuia de Practica Urinanalisis8Jhon Andy RamosAún no hay calificaciones
- Tiempo de SangríaDocumento2 páginasTiempo de Sangríapayaso7Aún no hay calificaciones
- Liquido PericardicoDocumento16 páginasLiquido PericardicoWesResAún no hay calificaciones
- 1 WidalDocumento2 páginas1 WidalHans YoveraAún no hay calificaciones
- Informe de Laboratorio N. 6Documento10 páginasInforme de Laboratorio N. 6Tania PinargoteAún no hay calificaciones
- PRACTICA N3 HemostasiaDocumento6 páginasPRACTICA N3 HemostasiaGiancarloCordovaTorresAún no hay calificaciones
- RECUENTO DE PLAQUETAS - Alumnos PDFDocumento3 páginasRECUENTO DE PLAQUETAS - Alumnos PDFLaura Martin100% (1)
- Determinación Del HematocritoDocumento2 páginasDeterminación Del HematocritoJudith GarcíaAún no hay calificaciones
- Resumen HemocultivoDocumento3 páginasResumen HemocultivocasulasamAún no hay calificaciones
- May Hegglin (Español)Documento5 páginasMay Hegglin (Español)supersonic06Aún no hay calificaciones
- Practica 10 y 11Documento6 páginasPractica 10 y 11Ximena CastroAún no hay calificaciones
- Practica 5 Grupo Sanguíneo y Factor RHDocumento3 páginasPractica 5 Grupo Sanguíneo y Factor RHAldo De Peralta Geronimo Feria100% (1)
- Citologia de Moco FecalDocumento3 páginasCitologia de Moco FecalEli HinojosaAún no hay calificaciones
- Práctica 12 RECUENTO DIFERENCIAL DE LEUCOCITOSDocumento8 páginasPráctica 12 RECUENTO DIFERENCIAL DE LEUCOCITOSCarlos Rocker SierraAún no hay calificaciones
- Clase 4 Funcion RenalDocumento49 páginasClase 4 Funcion RenalJaz Ntvg100% (1)
- PRACTICA No4 LeucocitosDocumento2 páginasPRACTICA No4 LeucocitosGerardo Reyes PulidoAún no hay calificaciones
- Sindrome Anemico y PurpuricoDocumento28 páginasSindrome Anemico y PurpuricoGuillermo Pacheco RivasAún no hay calificaciones
- Clase 12. LeucopoyesisDocumento12 páginasClase 12. LeucopoyesisNatalia UstarizAún no hay calificaciones
- AmebaDocumento11 páginasAmebakatherine albujaAún no hay calificaciones
- Tinciones Hematologicas (Panoptico Rapido)Documento6 páginasTinciones Hematologicas (Panoptico Rapido)Luna Gabriela100% (1)
- ASO - ManualDocumento8 páginasASO - ManualIxel GonzalezAún no hay calificaciones
- Hemostasia y CoagulacionDocumento10 páginasHemostasia y Coagulacionmarina19021Aún no hay calificaciones
- Agregometria PlaquetariaDocumento12 páginasAgregometria PlaquetariaJhon Lois José CamachoAún no hay calificaciones
- Fisiologia PlaquetariaDocumento49 páginasFisiologia PlaquetariaaurorayeniAún no hay calificaciones
- Línea PlaquetariaDocumento6 páginasLínea PlaquetarialinsyloveAún no hay calificaciones
- Meningitis Por Neumococo - Resistente A Beta-LactámicosDocumento8 páginasMeningitis Por Neumococo - Resistente A Beta-LactámicosElb CielitoAún no hay calificaciones
- Resumen Virus - MICRODocumento3 páginasResumen Virus - MICROElb CielitoAún no hay calificaciones
- Mononucleosis MICRO PDFDocumento3 páginasMononucleosis MICRO PDFElb CielitoAún no hay calificaciones
- Cuestionario - Microbiología Ii PDFDocumento2 páginasCuestionario - Microbiología Ii PDFElb CielitoAún no hay calificaciones
- Receta RetenidaDocumento1 páginaReceta RetenidaElb CielitoAún no hay calificaciones
- Toxicidad Del Benceno - ORGANICADocumento1 páginaToxicidad Del Benceno - ORGANICAElb CielitoAún no hay calificaciones
- Botanica Plantas Medicinales-PresentacionDocumento7 páginasBotanica Plantas Medicinales-PresentacionElb CielitoAún no hay calificaciones
- Carbohidratos Química OrgánicaDocumento1 páginaCarbohidratos Química OrgánicaElb CielitoAún no hay calificaciones
- Taxonomia de Las Plantas-BotanicaDocumento4 páginasTaxonomia de Las Plantas-BotanicaElb CielitoAún no hay calificaciones
- Cascada CoagulacionDocumento13 páginasCascada CoagulacionDiego PintoAún no hay calificaciones
- Sx. HemorragiparoDocumento44 páginasSx. Hemorragiparolove_azul0% (1)
- TromboelastogramaDocumento39 páginasTromboelastogramaMate Matias50% (2)
- COAGULOPATÍASDocumento13 páginasCOAGULOPATÍASAndrés MartinoniAún no hay calificaciones
- HemofiliasDocumento44 páginasHemofiliasJorge OrtegaAún no hay calificaciones
- Tiempos Fundamentales de La CirugaDocumento111 páginasTiempos Fundamentales de La CirugaNancyGarciaAún no hay calificaciones
- Ejercicios 3er Parcial SDocumento5 páginasEjercicios 3er Parcial SDaysi MezaAún no hay calificaciones
- Enfoque Diagnóstico de TP y TTP ProlongadoDocumento15 páginasEnfoque Diagnóstico de TP y TTP ProlongadoGuillermo ValladaresAún no hay calificaciones
- Activacion Del Complemento Quinina y Factores deDocumento37 páginasActivacion Del Complemento Quinina y Factores deStefy Zamora GonzalezAún no hay calificaciones
- Tiempos de Coagulación-1Documento7 páginasTiempos de Coagulación-1JHOSUA DEL ANGEL UICAB ESPAÑAAún no hay calificaciones
- Lista 111 Prestaciones Especializadas Que Pasan A Simples PDFDocumento3 páginasLista 111 Prestaciones Especializadas Que Pasan A Simples PDFJenniffer Astrid ChiaAún no hay calificaciones
- Pruebas de Coagulación SteffDocumento34 páginasPruebas de Coagulación SteffEstefania Cruz HdzAún no hay calificaciones
- 4.4fase PlasmaticaDocumento1 página4.4fase PlasmaticaAngelica Silvan LópezAún no hay calificaciones
- Tema 32 Hemostasia de La Coagulacion. Funcion de Las Plaquetas. FibrinolisisDocumento12 páginasTema 32 Hemostasia de La Coagulacion. Funcion de Las Plaquetas. Fibrinolisissandralr83Aún no hay calificaciones
- HemostasiaDocumento52 páginasHemostasiaGeanella PadillaAún no hay calificaciones
- Enfermedades de CoagulacionDocumento2 páginasEnfermedades de CoagulacionAndres Suarez RiosAún no hay calificaciones
- Principios Basicos de Coagulacion ULTIMA VERSIONDocumento58 páginasPrincipios Basicos de Coagulacion ULTIMA VERSIONDan Levi Pedreguera FloresAún no hay calificaciones
- Proteínas de CoagulaciónDocumento22 páginasProteínas de CoagulaciónAleja CrespoAún no hay calificaciones
- Estados de HipercoagubilidadDocumento41 páginasEstados de HipercoagubilidadJarol Justo MamaniAún no hay calificaciones
- Hemostasia - 1Documento32 páginasHemostasia - 1wilmerAún no hay calificaciones
- Hemato 2do ParcialDocumento24 páginasHemato 2do ParcialAlejandra JiménezAún no hay calificaciones
- Anticoagulante LupicoDocumento9 páginasAnticoagulante LupicoKrlos Elias Ruiz100% (1)
- Anestesia en Paciente Con Alteraciones HematológicasDocumento63 páginasAnestesia en Paciente Con Alteraciones HematológicasAstrid Zuleyma FeLj100% (1)
- Tiempo de ProtrombinaDocumento4 páginasTiempo de ProtrombinaPaola OrtegaAún no hay calificaciones
- Enfermedad Von WillebrandDocumento36 páginasEnfermedad Von WillebrandCarlos Gomez GonzalezAún no hay calificaciones
- Expo de FibrinogenoDocumento19 páginasExpo de FibrinogenoJorman A Parra AAún no hay calificaciones
- Guia 11 A Pruebas Sin Anticoagulante PDFDocumento5 páginasGuia 11 A Pruebas Sin Anticoagulante PDFMarisol LemaAún no hay calificaciones
- Cuando Hay Lesión de Un Vaso Sanguíneo PDFDocumento14 páginasCuando Hay Lesión de Un Vaso Sanguíneo PDFEduardoSalinasAún no hay calificaciones
- Tromboelastograma PDFDocumento7 páginasTromboelastograma PDFLuis BoicetAún no hay calificaciones
- Coagulación de La Sangre (Ferrier)Documento16 páginasCoagulación de La Sangre (Ferrier)luisaducas100% (1)