100% encontró este documento útil (1 voto)
229 vistas16 páginasLesiones y Función del Quiasma Óptico
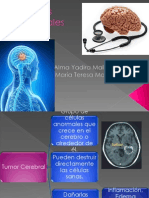
Las lesiones del quiasma óptico causan defectos visuales bitemporales asimétricos que eventualmente se vuelven completos. La mayoría de las enfermedades que afectan el quiasma son neoplásicas, vasculares o inflamatorias. El tratamiento de tumores de la pituitaria incluye medicamentos, radioterapia o cirugía, mejorando la visión después de descomprimir el quiasma. Los craneofaringiomas se tratan quirúrgicamente intentando preservar la función hipotalámica.
Cargado por
Ayde mayaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd
100% encontró este documento útil (1 voto)
229 vistas16 páginasLesiones y Función del Quiasma Óptico
Las lesiones del quiasma óptico causan defectos visuales bitemporales asimétricos que eventualmente se vuelven completos. La mayoría de las enfermedades que afectan el quiasma son neoplásicas, vasculares o inflamatorias. El tratamiento de tumores de la pituitaria incluye medicamentos, radioterapia o cirugía, mejorando la visión después de descomprimir el quiasma. Los craneofaringiomas se tratan quirúrgicamente intentando preservar la función hipotalámica.
Cargado por
Ayde mayaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd