Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Púrpura de Schonlein-Henoch
Cargado por
Gabriel HerreraDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Púrpura de Schonlein-Henoch
Cargado por
Gabriel HerreraCopyright:
Formatos disponibles
13
Prpura de Schnlein-Henoch
M Dolores Lpez Saldaa
Concepto
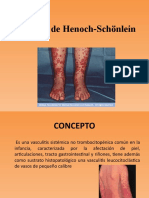
Es una vasculitis leucocitoclstica, la ms comn en la infancia. Se caracteriza por una prpura palpable, artritis o artralgias, dolor clico abdominal o hemorragia gastrointestinal y nefritis.
Etiologa
Desconocida. Con frecuencia se encuentra el antecedente de afeccin del tracto respiratorio superior por el estreptococo betahemoltico grupo A, Yersinia o Mycoplasma (ms raramente) o por virus (EB, varicela, parvovirus B-19, etc.). Otros desencadenantes pueden ser frmacos (penicilina, ampicilina, eritromicina, quinina), alimentos, exposicin al fro o picaduras de insectos.
Manifestaciones cutneas. El exantema palpable eritematoso violceo de tipo urticarial aparece en el 80-100% de los casos. Simtrico, en miembros inferiores y nalgas preferentemente, puede afectar cara, tronco y extremidades superiores. Regresa en una o dos semanas. Suele reproducirse al iniciar la deambulacin. En nios menores de dos aos se puede encontrar angioedema de cara, cuero cabelludo, dorso de manos y pies. En lactantes se ha llamado a este cuadro "edema agudo hemorrgico" o "vasculitis aguda leucocitoclstica benigna". Son cuadros eminentemente cutneos con escasa participacin renal o digestiva. Manifestaciones articulares. Artritis o artralgias, transitorias, no migratorias, presentes en un 40-75% de los casos. Se inflaman grandes articulaciones como tobillos o rodillas. La inflamacin es preferentemente periarticular y no deja deformidad permanente. Puede preceder al rash y ser la primera manifestacin en un 25% de los casos. Manifestaciones gastrointestinales. El sntoma ms frecuente es el dolor abdominal presente en el 40-85% de los casos. Se asocia con vmitos si es grave. Suele aparecer despus del exantema, pero en un 14% de los casos puede preceder a los sntomas cutneos, dificultando el diagnstico. Se puede encontrar sangrado en heces en la mitad de los casos (macro o micro). El dolor abdominal se debe a la extravasacin de sangre y lquidos dentro de la pared intesti-
Patogenia
Es una vasculitis mediada por IgA de los pequeos vasos. Hay aumento en la produccin de IgA, aumento de inmunocomplejos circulantes de IgA y depsitos de IgA en las biopsias de piel y de rin. La lesin renal de la PSH es indistinguible histopatolgicamente de la nefropata por IgA de la enfermedad de Berger. Ambas pueden producir insuficiencia renal.
Clnica
Las manifestaciones ms importantes son cutneas, articulares, gastrointestinales y renales.
81
Protocolos diagnsticos y teraputicos en pediatra
nal que puede llegar a ulcerarse, invaginarse (localizacin preferente ileo-ilial) o perforarse. Tambin, aunque ms infrecuentemente, puede haber una pancreatitis, un infarto intestinal o un hdrops vesical. Manifestaciones renales. Son las que marcan la gravedad o el peor pronstico a largo plazo. Pueden ir desde una hematuria aislada microscpica hasta la presencia de una glomerulonefritis rpidamente progresiva. La prevalencia vara entre 20 y 50%. La nefropata se produce en la mayor parte de los casos en los tres primeros meses del comienzo de la enfermedad. Se suele asociar con afectacin gastrointestinal y con la persistencia del exantema durante 2 o 3 meses. El sntoma ms comn es la hematuria aislada. Ms raramente se asocia con proteinuria. Si la afectacin renal progresa, se produce un sndrome nefrtico con hematuria, hipertensin, azotemia y oliguria. Tambin puede aparecer un sndrome nefrtico con edemas y excrecin de protenas en orina de 24 horas > 50 mg/kg y cifras de albmina en suero < 2,5 mg/dl. Pacientes afectados de sndrome nefrtico y nefrtico conjuntamente desarrollarn fallo renal en un 50% en el plazo de 10 aos. La persistencia de proteinuria en rango nefrtico es predictiva de eventual fallo renal y debe ser revisada en Servicios de Nefrologa con controles de biopsia renal. En sta encontraremos patrones muy variados. Por microscopia ptica se observa proliferacin de clulas mesangiales, necrosis y proliferacin extracapilar con aparicin de medias lunas. Se puede clasificar la nefropata de la PSH en:
1. Lesiones glomerulares mnimas. 2. Progresin mesangial (focal o difusa). 3. Formacin de semilunas inferiores al 50%. 4. Formacin de semilunas entre el 50 y 75%. 5. Formacin de semilunas superior al 75%. 6. Glomerulonefritis seudomesangiocapilar. Por inmunofluorescencia se observan depsitos de IgA en el mesangio del glomrulo. Otras manifestaciones clnicas menos frecuentes Manifestaciones neurolgicas. Cefaleas, cambios sutiles del comportamiento, hipertensin, hemorragias del SNC, y muy raramente neuropatas perifricas. Manifestaciones hematolgicas. Ditesis hemorrgica, trombocitosis, dficit de factor VIII, dficit de vitamina K e hipotrombinemia que podran producir una coagulopata. Manifestaciones pulmonares. Neumonas intersticiales y, ms grave, hemorragia pulmonar. Manifestaciones testiculares. Dolor, inflamacin o hematoma escrotal con riesgo de torsin testicular.
Diagnstico
Es clnico. No suele haber problemas en reconocer el cuadro si ste es completo, pero s los hay si slo domina un sntoma.
Diagnstico diferencial
Con dolor abdominal. Invaginacin u otro tipo de abdomen agudo quirrgico. Con artritis. Fiebre reumtica, poliarteritis nodosa, artritis reumatoide, LES.
82
Reumatologa
Con exantema. Ditesis hemorrgica, reaccin a frmacos, sepsis, malos tratos. Con enfermedad renal. Glomerulonefritis aguda. Con testculo doloroso. Hernia incarcerada, orquitis o torsin testicular.
Evolucin
Excelente la mayor parte de las veces. Autolimitada en 4 a 8 semanas. En casi la mitad de los casos tiene uno o dos brotes cada vez menos intensos. La hematuria aislada es el hallazgo de la mayora de los casos con afectacin renal. Slo un 1% evoluciona a insuficiencia renal.
Examen clnico
Habr que explorar detenidamente piel, presencia de edemas en cara, cuero cabelludo, escroto, etc., valorar las articulaciones con posible inflamacin y palpacin cuidadosa abdominal.
Tratamiento
No tiene. Se aconseja reposo en cama los primeros das. Los AINE se emplean para aliviar las molestias articulares. Los corticoides estn indicados a dosis de 1-2 mg/kg en casos de intenso dolor abdominal o hemorragia intestinal y si aparece vasculitis en SNC, afectacin testicular o hemorragia pulmonar.
Exploraciones complementarias
No hay ninguna prueba diagnstica selectiva. Puede haber moderada leucocitosis o eosinofilia, anemia poco importante secundaria a sangrado, VSG y plaquetas elevadas si hay inflamacin, aumento de las cifras de amilasa en caso de pancreatitis y ditesis hemorrgica secundaria a dficit del factor VIII. En orina se puede observar hematuria y ocasionalmente proteinuria. Hay cifras elevadas de urea y creatinina en caso de fallo renal. Aqu estara indicada una biopsia renal. La prueba de sangre en heces con frecuencia es positiva. Los niveles de IgA en sangre pueden ser normales o elevados. El enema baritado y la ECO abdominal deben realizarse en casos de dolores abdominales agudos intensos. Efectuar radiografa de trax si sospechamos afectacin pulmonar o TAC craneal si hay sntomas neurolgicos.
Informacin a padres
Deben saber desde el principio los rganos diana afectados con ms frecuencia en esta enfermedad: piel, articulaciones, aparato digestivo y rin, para que no se vean sorprendidos por la aparicin de nuevos sntomas como artritis, dolor abdominal intenso o sangrado de heces u orina. Informarles cundo precisan acudir a Urgencias (sospecha de invaginacin, torsin testicular, etc.). Explicarles el tipo de alimentacin, reintroduccin progresiva de alimentos en los problemas digestivos. Controles peridicos en consultas externas para realizar anlisis de sangre y orina con ms frecuencia los tres primeros meses y ms espaciados por periodo de varios aos (dos o ms si hay hematuria).
83
Protocolos diagnsticos y teraputicos en pediatra
Bibliografa
1. Bosch X, Font J, Lpez-Soto A, Ingelmo M. Vasculitis. En: Enfermedades autoinmunes sistmicas y reumticas. Barcelona, Doyma SA Ed. 1997: 121-136. 2. Cassidy JT Petty RS. Vasculitis. En Cassidy JT, Petty RS, eds. Text book of Pediatric Rheumatology. 2nd. Ed. New York, Churchill Livingstone Inc; 1990: 377 - 423.
3. Gonzlez Pascual E. Vasculitis en Pediatra. En: Enrique Gonzlez Pascual, Ed. Manual Prctico de Reumatologa Peditrica. Laboratorios Menarini SA, Barcelona, 1999: 497-514. 4. Lanzkowsky S, Lanzkowsky L, Lanzkowsky P. Henoch-Schenlein Purpura. Pediatr Rew 1992; 13: 130-137.
NOTAS
84
También podría gustarte
- 13 Purpura SHDocumento4 páginas13 Purpura SHKarla Ivon GalvanAún no hay calificaciones
- Purpura de Henoch ScholeinDocumento18 páginasPurpura de Henoch ScholeinJaime Luna100% (1)
- Vasculitis Por IgA ExpoDocumento7 páginasVasculitis Por IgA ExpoVerónica Richardsón H.Aún no hay calificaciones
- Púrpuras PediatriaDocumento23 páginasPúrpuras PediatriaMaEsp29Aún no hay calificaciones
- Purpura de Henoch Schonlein 2Documento10 páginasPurpura de Henoch Schonlein 2Johana JuarezAún no hay calificaciones
- Vasculitis Por IgADocumento14 páginasVasculitis Por IgADANIEL MORALESAún no hay calificaciones
- Síndrome NefríticoDocumento7 páginasSíndrome NefríticoLaura MorilloAún no hay calificaciones
- Purpuras en PediatriaDocumento6 páginasPurpuras en PediatriaFranciscaAsenjoAún no hay calificaciones
- SX NefróticoDocumento3 páginasSX NefróticoQUIZAMAN HAITAI EMIRETHAún no hay calificaciones
- Caso Clinico Exantema Purpurico-PetequialDocumento18 páginasCaso Clinico Exantema Purpurico-PetequialJeffrey Kevin Minchola VegaAún no hay calificaciones
- Sindrome EdematosoDocumento10 páginasSindrome EdematosoPaulina Arriagada ArancibiaAún no hay calificaciones
- Síndrome de Schonlein HenoachDocumento6 páginasSíndrome de Schonlein HenoachAndrea karolina Pérez ramirezAún no hay calificaciones
- Apendicitis AgudaDocumento4 páginasApendicitis AgudaNoe LiaAún no hay calificaciones
- PIELONEFRITISDocumento55 páginasPIELONEFRITISLourdes MarcosAún no hay calificaciones
- Vasculitis PDFDocumento12 páginasVasculitis PDFDaniella OoAún no hay calificaciones
- Púrpura de Henoch-SchönleinDocumento13 páginasPúrpura de Henoch-SchönleinLidia Monroy PérezAún no hay calificaciones
- AMILOIDOSISDocumento9 páginasAMILOIDOSISRocio SanchezAún no hay calificaciones
- Peritonitis Infecciosa FelinaDocumento42 páginasPeritonitis Infecciosa Felinaelizabeth cortesAún no hay calificaciones
- Purpura de HenochDocumento3 páginasPurpura de HenochEduardo Mena100% (1)
- Intervenciones de Enf (1) - Sistema UrinarioDocumento28 páginasIntervenciones de Enf (1) - Sistema UrinarioDuvan Felipe BermudezAún no hay calificaciones
- Seminario de Principales Patologías en El Sistema Renal.Documento52 páginasSeminario de Principales Patologías en El Sistema Renal.Stephanie PerezAún no hay calificaciones
- PÚRPURADocumento57 páginasPÚRPURAJocelyn Martínez ColínAún no hay calificaciones
- Sindrome NefriticoDocumento24 páginasSindrome NefriticoCristián AndrèsAún no hay calificaciones
- Glomerulopatias SecundariasDocumento40 páginasGlomerulopatias SecundariasJoshua SanchezAún no hay calificaciones
- Resumen Cirugía InfantilDocumento25 páginasResumen Cirugía InfantilJuliiLifschitzAún no hay calificaciones
- Caso Clinico SX Nefritico Por Michelle Andrea Plascencia GomezDocumento3 páginasCaso Clinico SX Nefritico Por Michelle Andrea Plascencia GomezAndreaPlascenciaAún no hay calificaciones
- Vasculitis Por IgADocumento19 páginasVasculitis Por IgAcasandra silva hernandezAún no hay calificaciones
- Sindrome NefriticoDocumento5 páginasSindrome NefriticogonchiloAún no hay calificaciones
- Enfermedad Iflamatoria IntestinalDocumento26 páginasEnfermedad Iflamatoria Intestinaldanilo07ortizAún no hay calificaciones
- Actualizacion Síndrome Nefrítico 2014Documento9 páginasActualizacion Síndrome Nefrítico 2014Ivette Espinoza100% (3)
- Artropatias y EmbarazoDocumento39 páginasArtropatias y EmbarazocjhrcarlosAún no hay calificaciones
- Sindrome Nefroà  Tico - NefriticoDocumento30 páginasSindrome Nefroà  Tico - Nefriticok9b8xntyrxAún no hay calificaciones
- Glomerulonefritis Pediatrico (Wilmer)Documento16 páginasGlomerulonefritis Pediatrico (Wilmer)wilmer valladaresAún no hay calificaciones
- Hemorragia Digestiva en PediatriaDocumento4 páginasHemorragia Digestiva en Pediatriamartin kingAún no hay calificaciones
- Abscesos y Cáncer RenalDocumento24 páginasAbscesos y Cáncer RenalSam CedilloAún no hay calificaciones
- Varón de 79 Años Con Dolor Abdominal y RectorragiaDocumento4 páginasVarón de 79 Años Con Dolor Abdominal y RectorragiaJorge FernándezAún no hay calificaciones
- Sindrome NefriticoDocumento15 páginasSindrome Nefriticopedro pabloAún no hay calificaciones
- Pae ApendicitisDocumento23 páginasPae ApendicitisAntony Jean Carlos Flores Flores100% (1)
- Aspectos de La Patologia DigestivaDocumento3 páginasAspectos de La Patologia DigestivaCarlos André SosaAún no hay calificaciones
- Insuficiencia Renal Cronica 1Documento11 páginasInsuficiencia Renal Cronica 1fervisconti100% (1)
- Abdomen Agudo Pediatrico NATIDocumento38 páginasAbdomen Agudo Pediatrico NATINatalia Castro PadillaAún no hay calificaciones
- 21 08 18 Glomerulonefritis CronicaDocumento14 páginas21 08 18 Glomerulonefritis CronicaCHACÓN MENDOZA AZAMAR ALANAAún no hay calificaciones
- NECDocumento22 páginasNECSandra ValerAún no hay calificaciones
- Apendice, Colecistitis, Ulcera Peptica PerforadaDocumento85 páginasApendice, Colecistitis, Ulcera Peptica PerforadaManuel Onésimo De La Cruz PeñaAún no hay calificaciones
- Colecistitisagudaycrnica 140917151622 Phpapp02Documento25 páginasColecistitisagudaycrnica 140917151622 Phpapp02LISBETH ADRIANA HUANCA DURANAún no hay calificaciones
- 13-Abdomen Agudo MédicoDocumento8 páginas13-Abdomen Agudo MédicoMaría José BentolilaAún no hay calificaciones
- Enfermedades en Pequeños AnimalesDocumento6 páginasEnfermedades en Pequeños AnimalesVicky Esteban MendozaAún no hay calificaciones
- Apendicitis AgudaDocumento6 páginasApendicitis AgudaMonserrath AstudilloAún no hay calificaciones
- Expo NecDocumento3 páginasExpo NecAngie SalinasAún no hay calificaciones
- Vaculitis AnnelDocumento24 páginasVaculitis AnnelAnnelValenzuelaAún no hay calificaciones
- Problem As Rena Lesen Pedi AtriaDocumento32 páginasProblem As Rena Lesen Pedi AtriaKELY CCALLOMAMANI PONCEAún no hay calificaciones
- 4 Enterocolitis NecrotizanteDocumento11 páginas4 Enterocolitis Necrotizanteestefanich97Aún no hay calificaciones
- Trompocitopenia ComDocumento43 páginasTrompocitopenia ComligachiAún no hay calificaciones
- Apendicitis 2011 ClaseDocumento10 páginasApendicitis 2011 ClaseJonathan MolanoAún no hay calificaciones
- 33 Pancreatitis AgudaDocumento6 páginas33 Pancreatitis AgudaAillyne ArceAún no hay calificaciones
- Enfermedades sistémicas en el consultorio odontológico: Conocimientos básicos odontológicos, #3De EverandEnfermedades sistémicas en el consultorio odontológico: Conocimientos básicos odontológicos, #3Calificación: 5 de 5 estrellas5/5 (1)
- Urgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2De EverandUrgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2Calificación: 5 de 5 estrellas5/5 (1)
- Cistoadenoma BiliarDocumento5 páginasCistoadenoma BiliarKerim QEAún no hay calificaciones
- EjemploDocumento4 páginasEjemploAdrian BenitezAún no hay calificaciones
- Morir Cuando La Vida EmpiezaDocumento1 páginaMorir Cuando La Vida Empiezasandra0% (5)
- Tema N°2. Sistema MasticatorioDocumento26 páginasTema N°2. Sistema MasticatorioErlinda Barja CoraguaAún no hay calificaciones
- ANESTESIA EN EL PACIENTE GeriatricoDocumento3 páginasANESTESIA EN EL PACIENTE GeriatricoAlonso HuitronAún no hay calificaciones
- Plan Vital (Venta 2023 - Tarifa)Documento32 páginasPlan Vital (Venta 2023 - Tarifa)matr725Aún no hay calificaciones
- Enzimología MédicaDocumento27 páginasEnzimología MédicalocoexoAún no hay calificaciones
- Brigadas P3Documento32 páginasBrigadas P3Silver HMAún no hay calificaciones
- Diagnostico Situacional UciDocumento9 páginasDiagnostico Situacional UciFily Arano100% (1)
- CampylobacterDocumento33 páginasCampylobacterAdelheint Bernstein100% (1)
- 03 - Tratamiento Quirúrgico Con Prótesis No Cementada de Los Aflojamientos Cotiloideos de Las Prótesis Totales de CaderaDocumento12 páginas03 - Tratamiento Quirúrgico Con Prótesis No Cementada de Los Aflojamientos Cotiloideos de Las Prótesis Totales de CaderaLuisAngelPonceTorresAún no hay calificaciones
- Resumen Curricular Dra. Nahilse TineoDocumento3 páginasResumen Curricular Dra. Nahilse Tineokenelma RiveroAún no hay calificaciones
- Autismo: Diagnóstico - Dr. Francesc CuxartDocumento8 páginasAutismo: Diagnóstico - Dr. Francesc CuxartMax Pahein0% (1)
- Diag Situaci 1Documento60 páginasDiag Situaci 1riss234Aún no hay calificaciones
- Cronograma RM2022Documento3 páginasCronograma RM2022Nells Jesús Olivos LozanoAún no hay calificaciones
- Guia Clinica FLP 2015Documento97 páginasGuia Clinica FLP 2015Julio AbarzuaAún no hay calificaciones
- Segd TecnicaDocumento43 páginasSegd TecnicalizzziesexyAún no hay calificaciones
- Bezoar y Trastorno de Control de Impulsos CasosDocumento9 páginasBezoar y Trastorno de Control de Impulsos CasosNatalie RodriguezAún no hay calificaciones
- CervicalDocumento36 páginasCervicalLidia Maza Godos100% (2)
- VBPUEM Medicina Urgencias Word 2009Documento94 páginasVBPUEM Medicina Urgencias Word 2009JESUS1407100% (1)
- Pae GastrosquisisDocumento37 páginasPae GastrosquisisKath Arenas0% (1)
- HORARIOSDocumento6 páginasHORARIOSFreddy GarciaAún no hay calificaciones
- Pares CranealesDocumento17 páginasPares CranealesBryan JumboAún no hay calificaciones
- FT-SST-044 Formato Solicitud de Examen MédicoDocumento1 páginaFT-SST-044 Formato Solicitud de Examen MédicoRamiro100% (1)
- GuiaMedica Mexicali COTUCO2014Documento52 páginasGuiaMedica Mexicali COTUCO2014Alberto Mtz RodriguezAún no hay calificaciones
- MPP - Oftalmología, Urología, Otorrinolaringología, Dermatología PDFDocumento95 páginasMPP - Oftalmología, Urología, Otorrinolaringología, Dermatología PDFRaul VillanuevaAún no hay calificaciones
- Diapos Rotación 1 José Leonardo OrtizDocumento10 páginasDiapos Rotación 1 José Leonardo OrtizJesus Guido Orestes Ojeda TorresAún no hay calificaciones
- Colocacion Sonda RectalDocumento3 páginasColocacion Sonda RectalJuan Manuel Fabregat MorenoAún no hay calificaciones
- Manual de Productos ASISA 2020Documento291 páginasManual de Productos ASISA 2020Maykel PhixionAún no hay calificaciones
- Pie EquinoDocumento39 páginasPie EquinoCristian BlacuttAún no hay calificaciones