0% encontró este documento útil (0 votos)
44 vistas7 páginasTendinopatías
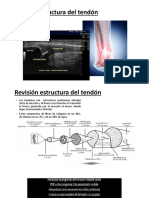
Las tendinopatías son patologías que afectan los tendones, causando dolor y limitaciones en la vida diaria, y pueden surgir tanto en personas activas como inactivas. Se clasifican en agudas, subagudas y crónicas, y su tratamiento incluye fases de regeneración del tendón, así como enfoques médicos y kinesológicos. Además, se aborda el esguince y la luxación, describiendo sus características, clasificación y tratamientos adecuados.
Cargado por
copyharry.posadasDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como DOCX, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
44 vistas7 páginasTendinopatías
Las tendinopatías son patologías que afectan los tendones, causando dolor y limitaciones en la vida diaria, y pueden surgir tanto en personas activas como inactivas. Se clasifican en agudas, subagudas y crónicas, y su tratamiento incluye fases de regeneración del tendón, así como enfoques médicos y kinesológicos. Además, se aborda el esguince y la luxación, describiendo sus características, clasificación y tratamientos adecuados.
Cargado por
copyharry.posadasDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como DOCX, PDF, TXT o lee en línea desde Scribd