Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Esferocitosis Hereditaria
Cargado por
Cristo Fernando Castro Bojorquez0 calificaciones0% encontró este documento útil (0 votos)
3 vistas6 páginasTítulo original
11. ESFEROCITOSIS HEREDITARIA
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
3 vistas6 páginasEsferocitosis Hereditaria
Cargado por
Cristo Fernando Castro BojorquezCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 6
Quinto Semestre Hematología Glóbulos rojos Anemias hemolíti Share
11. ESFEROCITOSIS HEREDITARIA
DEFINICIÓN
Desorden hemolítico de antecedente hereditario, caracterizado por
alteración de las proteínas de membrana de los eritrocitos, dándoles
forma esférica y una fragilidad notable
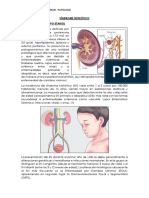
EPIDEMIOLOGÍA
Causa más frecuente de hemólisis hereditaria en México,
Norteamérica y Europa [con una incidencia de 1 por cada 2000
individuos en la población]
GENÉTICA
Enfermedad autosómica dominante [75%] o recesiva [20-25%], y
ocurrencia de novo [5-10%]
Genes alterados:
B-espectrina [daño de tipo cuantitativo. principal deficiencia de
las proteínas]
Ankirina 1
Banda 3
Proteína 4.2
FISIOPATOLOGÍA
De forma normal, el citoesqueleto del GR está conformado por
espectrina [lo que le da su flexibilidad] y otras proteínas necesarias
para mantener la forma bicóncava normal y su estabilidad
Alteración de las proteínas de membrana
Cuando hay una deficiencia de las proteínas de membrana del
eritrocito, se debilita la integridad del citoesqueleto y la
membrana, lo cual tiene como consecuencia una pérdida
progresiva de la membrana, acompañada de una disminución
del área de superficie del eritrocito y escasa capacidad para
tolerar los cambios osmóticos
El eritrocito se vuelve esférico
Las alteraciones de las proteínas de membrana provocan una
mayor rigidez del eritrocito, lo que implica la pérdida de la
capacidad de deformabilidad y pérdida de superficie de la
membrana celular y un cambio de la forma del eritrocito de
discoide a esferocítica
Secuestro esplénico y hemólisis extravascular
Por la deformidad y las alteraciones de los esferocitos, éstos
son atrapados y retirados de la circulación por el bazo, y su
vida media se acorta, siendo incapaces de sobrevivir al paso
por los sinusoides esplénicos, donde son expuestos a
condiciones de hiperosmolaridad, provocando que su
membrana se deforme, siendo finalmente atrapados y
destruidos ya que no son capaces de atravesar las pequeñas
ventanas entre los cordones esplénicos y los senos venosos,
hasta que al final los macrófagos los eliminan
CLASIFICACIÓN
Leve [25-30% casos]
Hemoglobina <10 g/dL
No esplenomegalia ni ictericia
Moderada
Hemoglobina 8-10 g/dl
Bilirrubinemia 2-3 g/dl
Grave
Hemoglobina <8 g/dL
Esferocitosis con contornos irregulares
CUADRO CLÍNICO
La gravedad del cuadro se valora en función del grado de anemia,
reticulocitosis y actividad hemolítica
Cuadro de sx hemolítico [se da mayoritariamente en
los niños. Se manifiesta dependiendo del grado de
hemólisis]
Ictericia
Anemia [hemoglobina 9-12 g/dL]
Reticulocitosis
Esplenomegalia
Cansancio
Taquicardia
Disnea
Cuadro asintomático
Cuadro grave de hemólisis
Crisis aplásicas por agotamiento de las reservas de
folatos
Leucopenia
Reticulocitopenia
HALLAZGOS A LA EXPLORACIÓN
FÍSICA
Ictericia
Esplenomegalia [más de 80% de los casos]
COMPLICACIONES
Litiasis biliar
Gota
DIAGNÓSTICO
Clínico
Sospecha: anemia + ictericia con o sin esplenomegalia
Confirmación: presencia de antecedentes familiares + anemia +
presencia de esferocitos y reticulocitosis + leve esplenomegalia
+ hiperbilirrubinemia + prueba de Coombs directa negativa
BH y química sanguínea
Anemia normocítica normocrómica
CMHbC aumentada
VGM casi siempre normal [es bajo cuando el cuadro es muy
grave]
Reticulocitos entre 5 y 20%
Haptoglobina disminuida
Frotis de sangre periférica
Policromatofilia
Poiquilocitosis
Anisocitosis, con o sin esferocitos [se observan sobreteñidos y
sin la palidez central del eritrocito normal]
Test de fragilidad osmótica positivo [Estándar de
oro. Se realiza en pacientes con anemia esferocítica
y prueba de Coombs negativa]
Positiva en 66% de casos. Consiste en evaluar la capacidad de
resistencia de los eritrocitos a la lisis en un medio hipotónico.
Siendo positivo cuando hay fragilidad osmótica más baja de lo
normal
Aspirado de médula ósea
Hiperplasia eritroide
Perfil hepático
Hiperbilirrubinemia con predominio de bilirrubina indirecta
LDH aumentada
Pruebas de laboratorio
Fijación de eosín-5'-maleimida [EMA]
Sensibilidad 93% y especificidad de 99%
Electroforesis en gel para proteínas de membrana eritrocitaria
Dx diferencial
Anemia hemolítica autoinmune
Anemia hemolítica regenerativa
TRATAMIENTO
No quirúrgico
Suplementación con ácido fólico a dosis de 2.5 mg/ día en niños
y 5.0 mg/día en el adulto
Quirúrgico y definitivo
Esplenectomía [en los cuadros moderados o graves] +
colecistectomía [solo cuando existe clínica de cólicos biliares por
litiasis o barro biliar]
Para crisis aplásicas
Transfusión sanguínea
Terapia quelante [en caso de sobrecarga férrica]
PREVENCIÓN
Asesoría genética
RECOMENDACIONES
Después de los 5 años de edad hay que realizar una ecografía de
abdomen superior para identificar cálculos en la vesícula biliar; en
ausencia de síntomas, repetir cada 3 a 5 años
En el adulto con un nuevo diagnóstico y un cuadro leve a moderado,
sólo se necesita la ecografía abdominal para vigilar el desarrollo de
cálculos de pigmento biliar
Si se realizará esplenectomía en niños, se debe esperar hasta que
tenga 6 años de edad para realizar la intervención y administrar
previa vacunación contra los distintos serotipos de neumococos
junto con profilaxis antibiótica durante unos años para reducir el
riesgo infeccioso
Repetir vacuna cada 5 años
Administrar también las vacunas contra Haemophilus influenzae
tipo b y meningitis C, si no se han aplicado ya
También podría gustarte
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- Síndrome NefróticoDocumento15 páginasSíndrome NefróticoVanessaVillaMaytaAún no hay calificaciones
- Anemias Hemolíticas Congénitas3 PDFDocumento39 páginasAnemias Hemolíticas Congénitas3 PDFAnnette WilsonAún no hay calificaciones
- Recuento de ReticulocitosDocumento3 páginasRecuento de ReticulocitosCarmen Lopez100% (1)
- Anemia FalciformeDocumento33 páginasAnemia Falciformeestevez07100% (1)
- Anemia HemoliticaDocumento43 páginasAnemia HemoliticaGuillermoSamaniego100% (2)
- Anemia DrepanociticaDocumento23 páginasAnemia DrepanociticaNicolas AlvarezAún no hay calificaciones
- Pautas de Circulación ExtracorpóreaDocumento18 páginasPautas de Circulación Extracorpóreafractalmind100% (3)
- ABAP +MODULE+POOL+Guía+BásicaDocumento21 páginasABAP +MODULE+POOL+Guía+BásicaLau SalvadorAún no hay calificaciones
- Absorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleDe EverandAbsorción con filtro BK como terapia eficaz en el riñón del mieloma múltipleAún no hay calificaciones
- La Terminacion AnticipadaDocumento40 páginasLa Terminacion AnticipadaMiguel Angel Castro HilarioAún no hay calificaciones
- Peroni A Formulacion de Proyectos Socio PreventivosDocumento144 páginasPeroni A Formulacion de Proyectos Socio PreventivosJoniDip0% (1)
- Esferocitosis Hereditaria, Talasemia, DrepanocitosisDocumento47 páginasEsferocitosis Hereditaria, Talasemia, DrepanocitosisErica ValladaresAún no hay calificaciones
- Síndrome HemolíticoDocumento4 páginasSíndrome HemolíticoKarina GoitiaAún no hay calificaciones
- Esferocitósis HereditariaDocumento7 páginasEsferocitósis HereditariaYahir OrtegaAún no hay calificaciones
- Esferocitosis y EliptocitosisDocumento4 páginasEsferocitosis y EliptocitosisDavid SmithAún no hay calificaciones
- 13.-Sindrome MieloproliferativosDocumento45 páginas13.-Sindrome MieloproliferativosDANITZA GABRIELA SOTO CHOQUEAún no hay calificaciones
- Esferocitosis HereditariaDocumento29 páginasEsferocitosis HereditariaSneyder Fernandez Solano0% (1)
- T Anemias HemoliticasDocumento16 páginasT Anemias HemoliticasJOSE JAIR NUÑEZ VALVERDEAún no hay calificaciones
- Esferocitosis HereditariaDocumento2 páginasEsferocitosis Hereditariaglowww.studioAún no hay calificaciones
- Anemia DindasDocumento50 páginasAnemia DindasRafael Centeno Rizo100% (1)
- OPINIÓN DOCUMENTADA Hemato - 3Documento6 páginasOPINIÓN DOCUMENTADA Hemato - 3JORGE ALESSANDRO PEREZ SALASAún no hay calificaciones
- TEMA 14 Alteraciones en La Membrana Del Globulo RojoDocumento6 páginasTEMA 14 Alteraciones en La Membrana Del Globulo RojopatriciaAún no hay calificaciones
- Sindrome AnemicoDocumento6 páginasSindrome AnemicoWilhelm S. LozanoAún no hay calificaciones
- EritrocitosDocumento47 páginasEritrocitosPierina Hurtado BetetaAún no hay calificaciones
- EritrocitosDocumento47 páginasEritrocitosLIVIA MARIA DA SILVA FARIASAún no hay calificaciones
- Anemia Hemolítica - Enfoque Fisiopatológico y Clínico - ExpoDocumento60 páginasAnemia Hemolítica - Enfoque Fisiopatológico y Clínico - ExpoFernando Muñoz EstelaAún no hay calificaciones
- Anemia IntracorpuscularDocumento31 páginasAnemia IntracorpuscularCristian Espinoza RamosAún no hay calificaciones
- Celianotas HematoDocumento78 páginasCelianotas Hematoq2jx96k9qfAún no hay calificaciones
- Anormalidades Del EritrocitoDocumento13 páginasAnormalidades Del EritrocitolupitaAún no hay calificaciones
- Síndrome Nefrítico y NefróticoDocumento12 páginasSíndrome Nefrítico y NefróticoGermán Guzmán CaroAún no hay calificaciones
- HEMATOLOGIADocumento15 páginasHEMATOLOGIAPaulina Chico NevarezAún no hay calificaciones
- Anemias HemolíticasDocumento12 páginasAnemias HemolíticasIndiara EstofeAún no hay calificaciones
- Sindrome AnemicoDocumento14 páginasSindrome AnemicoLisset VegaAún no hay calificaciones
- Principales Síndromes Del Sistema HemolinfopoyéticoDocumento11 páginasPrincipales Síndromes Del Sistema HemolinfopoyéticoAnny Andreina Rengel RodriguezAún no hay calificaciones
- Resumen Doctora BlancoDocumento121 páginasResumen Doctora BlancoJuanPAún no hay calificaciones
- Anemia HemolíticaDocumento23 páginasAnemia Hemolíticaderyan miranda100% (1)
- Anemia He Molti CADocumento51 páginasAnemia He Molti CAluisromainAún no hay calificaciones
- Anemia HemoliticaDocumento53 páginasAnemia HemoliticaClauToreAún no hay calificaciones
- 1 4900232495582151216Documento14 páginas1 4900232495582151216seccion eAún no hay calificaciones
- ¿Qué Son? Enfermedades Clonales de La Célula Madre Hematopoyética, Disfunción de La MédulaDocumento25 páginas¿Qué Son? Enfermedades Clonales de La Célula Madre Hematopoyética, Disfunción de La MédulaEstrella Monserrat Hernandez SanchezAún no hay calificaciones
- Anemia Hemolitica HereditariaDocumento15 páginasAnemia Hemolitica HereditariaErik YañezAún no hay calificaciones
- Anemias Hemolíticas Causadas Por Defectos Intrínsecos Del Eritrocito y ExtrinsecosDocumento19 páginasAnemias Hemolíticas Causadas Por Defectos Intrínsecos Del Eritrocito y ExtrinsecosPiers SolarteAún no hay calificaciones
- Anemias Hemolíticas Causadas Por Trastornos de La MembranaDocumento15 páginasAnemias Hemolíticas Causadas Por Trastornos de La MembranaMartha SandovalAún no hay calificaciones
- Articulo 4 Sindrome NefroticoDocumento11 páginasArticulo 4 Sindrome NefroticoJair Willman Ayala RamosAún no hay calificaciones
- Anemias y Atención OdontológicaDocumento30 páginasAnemias y Atención OdontológicaDiana SanchezAún no hay calificaciones
- Esferocitosis HereditariaDocumento9 páginasEsferocitosis HereditariaMeola LucianaAún no hay calificaciones
- Anemia MonografiaDocumento35 páginasAnemia MonografiaDiana Rosalvina Vargas RomeroAún no hay calificaciones
- Anormalidades Del EritrocitoDocumento5 páginasAnormalidades Del EritrocitoFeer Díaz0% (1)
- Anemia Megaloblastica y PsoriasisDocumento44 páginasAnemia Megaloblastica y PsoriasisElmer NarvaezAún no hay calificaciones
- Informe HemólisisDocumento7 páginasInforme HemólisisJoseAún no hay calificaciones
- A - HemoliticaDocumento53 páginasA - HemoliticaHeylen VargasAún no hay calificaciones
- OPINIÓN DOCUMENTADA Hemato - 2Documento4 páginasOPINIÓN DOCUMENTADA Hemato - 2JORGE ALESSANDRO PEREZ SALASAún no hay calificaciones
- AnemiaDocumento5 páginasAnemiaCarlos AlvarezAún no hay calificaciones
- Leucemia Mieloide CronicaDocumento4 páginasLeucemia Mieloide CronicaJeymi CruzAún no hay calificaciones
- Leucemias Cronicas 2020Documento35 páginasLeucemias Cronicas 2020Federica CicconiAún no hay calificaciones
- Sindrome MieloproliferativoDocumento4 páginasSindrome MieloproliferativoKarina GoitiaAún no hay calificaciones
- Anemia HemolíticaDocumento5 páginasAnemia HemolíticaDamaris RuizAún no hay calificaciones
- ANEMIASDocumento9 páginasANEMIASFrancisco MontañoAún no hay calificaciones
- Tema CMCGBAZODocumento13 páginasTema CMCGBAZOJuan Jose LeonAún no hay calificaciones
- Policitemia Vera...Documento15 páginasPolicitemia Vera...Estefany Damian SaavedraAún no hay calificaciones
- Esferocitosis HereditariaDocumento6 páginasEsferocitosis HereditariaJose David Gonzaga MuñozAún no hay calificaciones
- Esferocitosis HereditariaDocumento6 páginasEsferocitosis HereditariaMayaMartínezDíazAún no hay calificaciones
- Er I Trocito Scas I TerminadoDocumento19 páginasEr I Trocito Scas I TerminadoAC ACAún no hay calificaciones
- Anemia MegaloblásticaDocumento10 páginasAnemia MegaloblásticaCristo Fernando Castro BojorquezAún no hay calificaciones
- Práctica No. 8 Coproparasitoscópico DirectoDocumento5 páginasPráctica No. 8 Coproparasitoscópico DirectoCristo Fernando Castro BojorquezAún no hay calificaciones
- Genética Unidad 1Documento14 páginasGenética Unidad 1Cristo Fernando Castro BojorquezAún no hay calificaciones
- UNIDAD 3. Herencia MendelianaDocumento142 páginasUNIDAD 3. Herencia MendelianaCristo Fernando Castro BojorquezAún no hay calificaciones
- ????????? ?? ?? ????Documento72 páginas????????? ?? ?? ????enrique rodriguezAún no hay calificaciones
- Ensayo Delincuencia Juvenil ChileDocumento4 páginasEnsayo Delincuencia Juvenil Chileflipper3000Aún no hay calificaciones
- Genius y Kit Tank Modem Plus g181bDocumento5 páginasGenius y Kit Tank Modem Plus g181bJavier PardoAún no hay calificaciones
- Cuentos y Horario EL LORO PELADODocumento17 páginasCuentos y Horario EL LORO PELADOKely Salinas AngelesAún no hay calificaciones
- Mapa Mixto de ReligionDocumento2 páginasMapa Mixto de ReligionDiego Vargas100% (2)
- La Endospora Bacteriana y La EsporulaciónDocumento14 páginasLa Endospora Bacteriana y La EsporulaciónTerry Huaman Che100% (1)
- Cuadro de Equivalencias AdministracionDocumento8 páginasCuadro de Equivalencias AdministracionAngeles angelesAún no hay calificaciones
- 6 7 Teorema ConvolucionDocumento8 páginas6 7 Teorema ConvolucionAlexander ValenciaAún no hay calificaciones
- Evangelio para Lideres CristianosDocumento4 páginasEvangelio para Lideres CristianosVictor Martinez HernandezAún no hay calificaciones
- Caso Whirlpool ChinaDocumento6 páginasCaso Whirlpool ChinaFrancisco GomezAún no hay calificaciones
- Cable MT - ViakonDocumento9 páginasCable MT - ViakonGiancarlos OliveraAún no hay calificaciones
- Actividad Individual Punto 3 Viviana Andrea GalindoDocumento4 páginasActividad Individual Punto 3 Viviana Andrea GalindovivianaAún no hay calificaciones
- RUBRICA TB1 Segmentación y Posicionamiento 2023-2Documento2 páginasRUBRICA TB1 Segmentación y Posicionamiento 2023-2BruneAún no hay calificaciones
- Tarea Actividad 27Documento2 páginasTarea Actividad 27Alfredo TiconaAún no hay calificaciones
- ACT1 HUML PyE P2Documento9 páginasACT1 HUML PyE P2Harold Ulises Monsivais LópezAún no hay calificaciones
- Fran y Cata Ser Humano y SociedadDocumento8 páginasFran y Cata Ser Humano y SociedadJia Jing YuAún no hay calificaciones
- El Origen Del Invierno - Erya (2)Documento390 páginasEl Origen Del Invierno - Erya (2)yazmin zanotelli diazAún no hay calificaciones
- Revista Digital Actividad Física y Deporte Enero-Junio 2024 Volumen 10 No. 1Documento89 páginasRevista Digital Actividad Física y Deporte Enero-Junio 2024 Volumen 10 No. 1bogotano8Aún no hay calificaciones
- Plan Vigilancia de Seguridad Covid-19 Obra - Casa CampoDocumento54 páginasPlan Vigilancia de Seguridad Covid-19 Obra - Casa CampoLuis Enrique Lupaca FarfánAún no hay calificaciones
- Problemas Legales en El CuidadoDocumento17 páginasProblemas Legales en El CuidadoMariana ÁlvarezAún no hay calificaciones
- Formato Pago Imss Sep 23Documento1 páginaFormato Pago Imss Sep 23Alex OrtegaAún no hay calificaciones
- Guía Básica para El Mantenimiento de Un MotorDocumento28 páginasGuía Básica para El Mantenimiento de Un MotorArnoldCairampomaAún no hay calificaciones
- Guia 7 GRADO NOVENODocumento3 páginasGuia 7 GRADO NOVENOLobita 22 uwuwAún no hay calificaciones
- PLANIFICACIÓN MICROCURRICULAR POR PARCIAL 6TO NicoDocumento6 páginasPLANIFICACIÓN MICROCURRICULAR POR PARCIAL 6TO NicoPaola Raquel RodrigezAún no hay calificaciones
- Eco Desengrasante FP - HS (2023)Documento3 páginasEco Desengrasante FP - HS (2023)MartínAún no hay calificaciones
- Rip 2Documento8 páginasRip 2Juan loheAún no hay calificaciones