Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Agentes Biologicos Evaluacion Procesual Caso Clinico Hipertencion
Cargado por
vansmarcoTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Agentes Biologicos Evaluacion Procesual Caso Clinico Hipertencion
Cargado por
vansmarcoCopyright:
Formatos disponibles
UNIVERSIDAD PRIVADA FRANZ TAMAYO
FACULTAD DE CIENCIAS DE LA SALUD
CARRERA DE ENFERMERIA
AGENTES
Biológicos
EVALUACION PROCESUAL CASO CLINICO HITO
2
DOCENTE: DOC. Angela Macagua Estrada
ESTUDIANTES: Marco Antonio Yujra Mamani
Pamela Alvarez Condori
Erika Vallejos Limachi
Henry Condori Mayta
Sandra Aruquipa Ticona
Rossi Mary Aliaga Perez
Evelyn Fabiola Ilaluque Paco
SEMESTRE: SEGUNDO
UNIFRANZ FACULTAD DE CIENCIAS DE LA SALUD
CARRERA DE ENFERMERIA PRIMER SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
CASO
CLINICO
AGENTES BIOLOGICOS
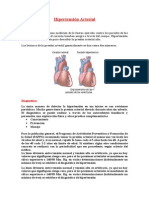
1. PRESENTACION DEL CASO HIPERTENSION ARTERIAL
Nombre del paciente: Laura Sánchez
Edad: 45 años
Laura tiene antecedentes de hipertensión arterial diagnosticada hace 3 años. Fue tratada con un
antihipertensivo, pero ha sido irregular en la toma de medicamentos. Además, ha estado postrada en cama
durante las últimas semanas debido a una fractura de cadera y ha desarrollado una úlcera por decúbito en el
miembro inferior izquierdo como consecuencia de la inmovilidad prolongada.
Laura tiene antecedentes familiares de hipertensión arterial en su padre y abuelos maternos.
Presentación: Laura fue llevada a la sala de emergencias por su cuidador debido al empeoramiento del
aspecto de la úlcera por decúbito en su miembro inferior izquierdo. La lesión parece infectada y está
acompañada de un aumento del enrojecimiento y la inflamación alrededor del sitio. Además, Laura se queja
de dolor en la pierna afectada.
● Estado general: Laura parece deshidratada y fatigada. Tiene signos de infección en la úlcera por
decúbito, incluyendo aumento del enrojecimiento, inflamación y secreción purulenta.
● Cardiovascular: Se observa hipertensión arterial con una presión arterial sistólica de 140 mmHg y
una presión arterial diastólica de 120 mmHg.
● Piel: Se identifica una úlcera por decúbito en el miembro inferior izquierdo, con una medida de 5x5
cm, con signos de infección.
● Neurológico: Laura muestra signos de sensibilidad reducida en la pierna afectada.
Estudios complementarios:
● Cultivo de secreción de la úlcera: Se toma una muestra de la secreción de la úlcera para cultivo y
análisis de sensibilidad.
● Pruebas de laboratorio: Se realizan pruebas de sangre para evaluar el recuento de glóbulos blancos y
los marcadores de inflamación.
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
2.MARCO TEORICO CASO CLINICO
HIPERTENSION ARTERIAL
DEFINICIÓN DE HIPERTENSIÓN ARTERIAL
La presión arterial (PA) es un parámetro cuantitativo muy variable, y se ha observado en estudios de
población que sigue una distribución normal, con un ligero desplazamiento a la derecha; es decir, que la
mayoría de la población presenta valores por encima de 130 y 85 mmHg de PA sistólica (PAS) y de
PA diastólica (PAD), respectivamente. Por otra parte, la correlación existente entre la PA y el riesgo de
enfermedad cardiovascular (ictus, infarto de miocardio, insuficiencia cardíaca), insuficiencia renal y
muerte es positiva y continua para todos los valores de PA. No existe, pues, un valor específico de PA
a partir del cual se produzcan las complicaciones cardiovascular y renal. Por tanto, la definición de la
hipertensión arterial (HTA) como normalmente elevada es arbitraria.
No obstante, y dado que desde el punto de vista práctico es preciso disponer de valores de referencia
para evaluar y tratar a los pacientes, tanto la Organización Mundial de la Salud (OMS), como la
Sociedad Internacional de Hipertensión y el Comité Nacional Conjunto Estadounidense para la
Prevención, la Detección, la Evaluación y el Tratamiento de la Presión Arterial Elevada (CNC) han
establecido que la HTA se diagnostica cuando en varias ocasiones consecutivas la PAD es superior
o igual a 90 mmHg o cuando la PAS es superior o igual a 140 mmHg.
A menudo no es posible identificar la causa de la hipertensión, pero algunas veces se produce a
consecuencia de una enfermedad renal subyacente o de un trastorno hormonal.
La obesidad, un estilo de vida sedentario, fumar, un consumo abusivo de alcohol o un exceso de
sodio (sal) en la dieta son factores que pueden desempeñar un papel activo en el desarrollo de la
hipertensión en personas que tienen una tendencia hereditaria al desarrollo de dicha enfermedad.
En la mayoría de los afectados la hipertensión arterial no causa síntomas.
Los médicos establecen el diagnóstico después de medir la presión arterial dos o más veces.
Se aconseja perder peso, dejar de fumar y reducir la cantidad de sodio y de grasas presentes en la
dieta.
Se prescribe un tratamiento con medicamentos anti hipertensores.
Mucha gente asocia la palabra hipertensión con tensión excesiva, nerviosismo o estrés. En términos
médicos, la hipertensión se refiere a la presión arterial elevada de forma permanente, independientemente de
la causa. Dado que no suele causar síntomas durante muchos años, hasta que un órgano vital resulta dañado,
la hipertensión se conoce como «el asesino silencioso». La hipertensión arterial no controlada aumenta el
riesgo de trastornos como accidentes cerebrovasculares, aneurismas, insuficiencia cardíaca, infarto de
miocardio y enfermedad renal crónica.
CLASIFICACIÓN DE LA PRESIÓN ARTERIAL
En adultos, la presión arterial se clasifica como presión arterial normal, presión arterial elevada (hipertensión
arterial) en fase 1 (leve) o presión arterial elevada (hipertensión arterial) en fase 2.
Sin embargo, cuanto más elevada es la presión arterial, mayor es el riesgo de complicaciones, incluso dentro
de niveles normales, de modo que estos límites son algo arbitrarios.
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
Una urgencia hipertensiva leve es una presión arterial sistólica superior a 180 mm Hg y/o una presión
arterial diastólica superior a 120 mm Hg que no ha causado todavía ningún daño orgánico evidente para el
afectado o para sus médicos. Una urgencia hipertensiva leve no suele dar síntomas.
Una urgencia hipertensiva grave es una forma de hipertensión especialmente peligrosa. La presión arterial
sistólica es superior a 180 mm Hg y/o la presión arterial diastólica es superior a 120 mm Hg, existen signos
de daño progresivo en uno o más órganos vitales (normalmente cerebro, corazón y riñones) que va
acompañado a menudo por diversos síntomas. Si no se trata, una urgencia hipertensiva grave puede ser
mortal.
TABLA
CLASIFICACIÓN DE LA PRESIÓN ARTERIAL EN ADULTOS
CLASIFICACION PRESION ARTERIAL (mm hg)
Presión arterial normal Menos de 120/80
Presión arterial elevada 120-129/menos de 80
130–139 (presión arterial sistólica)
Hipertensión arterial en fase 1 o
80-89 (presión arterial diastólica)
140 (presión arterial sistólica) o
superior
Hipertensión arterial en fase 2 o
90 (presión arterial diastólica) o
superior
CONTROL DE LA PRESIÓN ARTERIAL POR PARTE DEL ORGANISMO
El organismo posee muchos mecanismos para controlar la presión arterial. El cuerpo puede cambiar
La cantidad de sangre bombeada por el corazón
El diámetro de las arterias
El volumen de sangre en el torrente sanguíneo
El corazón puede bombear mayor cantidad de sangre al hacerlo de forma más enérgica o más rápida, con el
fin de aumentar la presión arterial. Las arteriolas pueden estrecharse (constricción), forzando a la sangre
que proviene de cada latido cardíaco a pasar por un espacio más estrecho de lo normal. Dado que el espacio
en las arterias es más estrecho, el paso de la misma cantidad de sangre por ellas aumenta la presión arterial.
Las venas se pueden contraer para reducir su capacidad de retener sangre, lo cual fuerza la entrada de mayor
cantidad de sangre en las arterias. Como consecuencia, se produce un aumento de la presión arterial.
También se puede agregar líquido al torrente sanguíneo para incrementar el volumen de sangre y aumentar
así la presión arterial.
Para disminuir la presión arterial, el corazón puede bombear con menos potencia o rapidez, las arteriolas
y las venas pueden ensancharse (dilatarse) y se puede eliminar líquido del torrente sanguíneo.
Estos mecanismos están regidos por la rama simpática del sistema nervioso autónomo (la parte del sistema
nervioso que regula los procesos internos del organismo que no requieren esfuerzo consciente) y por los
riñones.
La rama simpática emplea diferentes medios para aumentar temporalmente la presión arterial durante la
respuesta de lucha o huida (la reacción física del organismo frente a una amenaza).
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
La rama simpática estimula las glándulas suprarrenales para que liberen las
hormonas epinefrina (adrenalina) y norepinefrina (noradrenalina). Estas hormonas estimulan el
corazón para que lata más rápido y más enérgicamente, además de estimular la contracción de la
mayoría de las arteriolas y la dilatación de algunas de ellas. Las arteriolas que se dilatan son las que
están situadas en las zonas donde se necesita una mayor irrigación sanguínea (como en los músculos
esqueléticos, controlados por el esfuerzo consciente).
La rama simpática también estimula los riñones para que disminuya la excreción de sodio y agua, de
modo que aumente el volumen sanguíneo. El organismo controla la transferencia de sodio entre el
interior y el exterior de las células, para evitar un exceso de sodio en el interior de éstas. Una
cantidad excesiva de sodio en el interior de las células puede hacer que el organismo se vuelva
demasiado sensible a la estimulación por la división simpática.
Los riñones también responden de forma directa a los cambios en la presión arterial. Si la presión arterial
aumenta, los riñones incrementan la eliminación de sodio y agua, de modo que el volumen sanguíneo
disminuye y así la presión arterial retorna a sus valores normales. Del mismo modo, si la presión arterial
disminuye, los riñones reducen la eliminación de sodio y agua, de modo que el volumen sanguíneo aumenta
y así la presión arterial retorna a sus valores normales. Los riñones pueden incrementar la presión arterial
mediante la secreción de una enzima denominada renina, que finalmente estimula la producción de la
hormona angiotensina II.
La angiotensina II contribuye a aumentar la presión arterial al
Provocar la contracción de las arteriolas
Desencadenar la división simpática del sistema nervioso autónomo
Desencadenando la liberación de otras dos hormonas, la aldosterona y la vasopresina (también
denominada hormona antidiurética), que hacen que los riñones incrementen la retención de sodio y
de agua.
Los riñones suelen producir sustancias que provocan la dilatación de las arteriolas que hay en su interior.
Esto último contribuye a equilibrar los efectos de las hormonas que provocan la constricción de las
arteriolas.
La presión arterial varía de modo natural a lo largo de la vida de una persona. Los lactantes y los niños
suelen tener una presión arterial mucho más baja que los adultos. En casi todas las personas que viven en
países industrializados, la presión arterial aumenta con la edad. La presión sistólica aumenta hasta la edad de
80 años de edad por lo menos y la presión diastólica aumenta hasta la edad de 55 a 60 años de edad, luego se
estabiliza o incluso disminuye. Sin embargo, cuando las personas viven en algunas regiones donde la ingesta
de sodio es baja y el nivel de actividad física es más alto que en Estados Unidos, ni la presión sistólica ni la
diastólica aumentan con el envejecimiento, y la hipertensión arterial es prácticamente inexistente.
HIPERTENCION
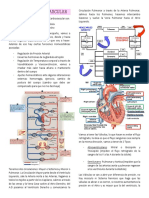
3. FISIOPATOLOGIA ARTERIAL
Dado que la presión arterial depende del gasto cardíaco (GC) multiplicado por la resistencia vascular
periférica total (RVPT), los mecanismos patogénicos incluyen
Aumento del GC
Aumento de la RPT
Ambos
En la mayoría de los pacientes, el GC es normal o está algo aumentado y la RVPT está incrementada. Este
patrón es típico de la hipertensión arterial primaria y de la hipertensión debida a aldosteronismo primario,
feocromocioma, enfermedad renovascular y nefropatía parenquimatosa.
En otros pacientes, el GC está aumentado (lo que puede deberse a la constricción de las grandes venas) y la
RVPT es inapropiadamente normal para el valor del GC. Más adelante, la RVPT se eleva y el GC se
normaliza, tal vez como resultado de la autorregulación. Algunas enfermedades que aumentan el GC
(tirotoxicosis, fístula arteriovenosa, insuficiencia aórtica), en particular cuando se eleva el volumen sistólico,
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
causan hipertensión arterial sistólica aislada. Algunos pacientes ancianos presentan una hipertensión
sistólica aislada con GC normal o bajo, lo que puede ser el resultado de la rigidez de la aorta y sus ramas
principales. Los pacientes con hipertensión diastólica fija suelen presentar una reducción del GC.
El volumen plasmático tiende a descender a medida que la tensión arterial aumenta, aunque rara vez
permanece normal o aumenta. El volumen plasmático tiende a elevarse en la hipertensión arterial secundaria
a aldosteronismo primario o a nefropatía parenquimatosa y puede descender bastante en la hipertensión
secundaria a feocromocitoma. El flujo sanguíneo renal (FSR) disminuye gradualmente a medida que
aumenta la tensión arterial diastólica y empieza a desarrollarse una esclerosis arteriolar. La tasa de filtración
glomerular (TFG) permanece normal hasta un período avanzado de la enfermedad; como consecuencia, la
fracción de filtración aumenta. El flujo sanguíneo coronario, cerebral y muscular se mantienen, salvo en
presencia de aterosclerosis grave en estos lechos vasculares.
TRANSPORTE ANORMAL DE SODIO
En muchos pacientes con hipertensión, el transporte de sodio a través de la pared celular es anormal porque
la bomba de sodio-potasio (Na+, K+-ATPasa) funciona en forma defectuosa o está inhibida o porque se
produce un aumento de la permeabilidad a los iones sodio. El resultado es una elevación de la concentración
intracelular de sodio, que determina que la célula sea más sensible a la estimulación simpática. El calcio
sigue al sodio, de manera que la acumulación intracelular de calcio puede ser responsable del aumento de la
sensibilidad. Como la Na+, K+-ATPasa puede bombear la noradrenalina en forma retrógrada hacia las
neuronas simpáticas (y, de esta manera, inactivar al neurotransmisor), la inhibición de este mecanismo
también puede incrementar el efecto de la noradrenalina, con elevación de la tensión arterial. Pueden
identificarse defectos en el transporte del sodio en niños normotensos cuyos padres son hipertensos.
SISTEMA NERVIOSO SIMPÁTICO
La estimulación simpática incrementa la presión arterial, en general más en pacientes con presión arterial
elevada e hipertensión que en pacientes normotensos. No se definió si esta mayor capacidad de respuesta
reside en el sistema nervioso simpático o en el músculo liso vascular.
El aumento de la frecuencia del pulso en reposo, que puede ser el resultado de la mayor actividad del
sistema nervioso simpático, predice el desarrollo de hipertensión.
En algunos pacientes hipertensos, las concentraciones plasmáticas de catecolaminas circulantes en reposo
son más elevadas que las de las personas normales.
SISTEMA RENINA-ANGIOTENSINA-ALDOSTERONA
El sistema renina-angiotensina-aldosterona contribuye a la regulación del volumen sanguíneo (volemia) y,
en consecuencia, de la presión arterial. La renina, una enzima que se sintetiza en el aparato yuxtaglomerular,
cataliza la conversión del angiotensinógeno en angiotensina I. La enzima convertidora de la angiotensina
(ECA) degrada este producto inactivo sobre todo en los pulmones, aunque también en los riñones y el
encéfalo, y lo convierte en angiotensina II, un vasoconstrictor potente que también estimula los centros
autónomos encefálicos para aumentar el tono simpático y la liberación de aldosterona y vasopresina. La
aldosterona y la vasopresina promueven la retención de sodio y agua, lo que eleva la tensión arterial.
Asimismo, la aldosterona estimula la excreción de potasio y la hipopotasemia (< 3,5 mEq/L [< 3,5 mmol/L])
incrementa la vasoconstricción a través del cierre de los canales de potasio. La angiotensina III, presente en
la circulación, estimula la liberación de aldosterona en la misma magnitud que la angiotensina II, pero con
actividad presora mucho menor. Dado que las enzimas quimasas también convierten a la angiotensina I en
angiotensina II, los fármacos que inhiben a la ECA no suprimen por completo la producción de angiotensina
II.
La secreción de renina está controlada al menos por 4 mecanismos, que no se excluyen mutuamente:
Un receptor vascular renal responde a los cambios de tensión en la pared de las arteriolas aferentes
Un receptor de la mácula densa detecta los cambios en la velocidad de administración o la
concentración de cloruro de sodio en el túbulo distal
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
La angiotensina circulante tiene un efecto de retroalimentación negativa sobre la secreción de renina
El sistema nervioso simpático estimula la secreción de renina mediada por los receptores beta (a
través del nervio renal)
La angiotensina suele considerarse responsable de la hipertensión renovascular, al menos en la fase inicial,
aunque aún no pudo documentarse con precisión el papel del sistema renina-angiotensina-aldosterona en la
hipertensión primaria. Sin embargo, en pacientes con ascendencia africana y en pacientes mayores con
hipertensión, los niveles de renina tienden a ser bajos. Los ancianos también suelen presentar
concentraciones bajas de angiotensina II.
La hipertensión arterial provocada por la nefropatía parenquimatosa crónica (hipertensión renopriva) se
produce como resultado de la combinación de un mecanismo dependiente de la renina y otro dependiente del
volumen. En la mayoría de los casos, no se evidencia un aumento de la actividad de la renina en una muestra
de sangre periférica. La hipertensión arterial suele ser moderada y sensible a los balances de sodio e hídrico.
DEFICIENCIA DE VASODILATADORES
La hipertensión puede deberse a la deficiencia de un vasodilatador (p. ej., bradicinina, óxido nítrico) más
que al exceso de un vasoconstrictor (p. ej., angiotensina, noradrenalina). El envejecimiento se asocia con
reducciones en el óxido nítrico, y este menor nivel contribuye a la sensibilidad a la sal (es decir, menores
ingestas de sal aumentan más la tensión arterial en comparación con lo que ocurre en personas más jóvenes
— 1).
La reducción en el óxido nítrico debido a rigidez de las arterias está vinculada a la hipertensión sensible a la
sal, que es un aumento desmedido de > 10 a 20 mmHg en la presión arterial sistólica después de una gran
carga de sodio (p. ej., una comida salada).
Si los riñones no producen cantidades adecuadas de vasodilatadores (como resultado de una nefropatía
parenquimatosa o una nefrectomía bilateral), la presión arterial puede elevarse.
En las células endoteliales, también se sintetizan vasodilatadores y vasoconstrictores (sobre todo endotelina).
En consecuencia, la disfunción endotelial afecta significativamente la tensión arterial.
Anatomía patológica y complicaciones
En pacientes con hipertensión arterial de poco tiempo de evolución, no se ven cambios anatomopatológicos.
La hipertensión arterial grave o prolongada lesiona órganos blancos (principalmente, el aparato
cardiovascular, el encéfalo y los riñones) y de esta manera incrementa el riesgo de
Enfermedad coronaria e infarto de miocardio
Insuficiencia cardíaca
Accidente cerebrovascular (especialmente hemorrágico)
Insuficiencia renal
Muerte
El mecanismo consiste en el desarrollo de arteriolosclerosis generalizada y la aceleración de la producción
de la aterogénesis. La arteriolosclerosis se caracteriza por hipertrofia, hiperplasia y hialinización de la media
y se evidencia sobre todo en las arteriolas pequeñas, predominantemente en los ojos y los riñones. En estos
últimos órganos, los cambios determinan un estrechamiento de la luz arteriolar, con aumento de la RVPT, lo
que implica que la hipertensión conduzca al desarrollo de más hipertensión. Asimismo, una vez que el
diámetro de las arterias empieza a disminuir, el acortamiento adicional, aunque sea leve, del músculo liso
hipertrofiado reduce la luz de las arterias en mayor medida que cuando actúa sobre arterias con diámetro
normal. Estos efectos pueden explicar la razón por la cual la mayor duración de la hipertensión disminuye
las probabilidades de que un tratamiento específico (p. ej., cirugía renovascular) para las causas secundarias
pueda normalizar la presión arterial.
Ante el aumento de la poscarga, el ventrículo izquierdo se hipertrofia de manera gradual y provoca
disfunción diastólica. Por último, los ventrículos se dilatan y causan miocardiopatía dilatada e insuficiencia
cardíaca secundaria a disfunción sistólica, frecuentemente agravada por una cardiopatía coronaria
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
arterioesclerótica. La hipertensión arterial puede provocar una disección típica de la aorta torácica y casi
todos los pacientes con aneurismas en la aorta abdominal son hipertensos.
CUADRO EXPLICATIVO FISIOPATOLOGIA DE LA HIPERTENSION ARTERIAL
5.DIAGNOSTICO HIPERTENSION ARTERIAL
DIFERENCIADO
COMPLICACIONES
El exceso de presión en las paredes de las arterias que provoca la presión arterial alta puede dañar los vasos
sanguíneos y los órganos del cuerpo. Cuanto más alta sea la presión arterial y más tiempo pase sin
controlarse, mayor será el daño.
La presión arterial alta no controlada puede llevar a complicaciones como las siguientes:
Ataque cardíaco o accidente cerebrovascular. El endurecimiento y el engrosamiento de las
arterias debido a la presión arterial alta o a otros factores puede derivar en un ataque cardíaco, un
accidente cerebrovascular u otras complicaciones.
Aneurisma. El aumento de la presión arterial puede causar el debilitamiento de los vasos sanguíneos
y la aparición de protuberancias en ellos, lo que provoca la formación de un aneurisma. Si un
aneurisma se rompe, puede poner en riesgo la vida.
Insuficiencia cardíaca. Cuando la presión arterial es alta, el corazón tiene que trabajar más para
bombear la sangre. La distensión causa que las paredes de la cavidad de bombeo del corazón se
engrosen. Esta afección se denomina hipertrofia ventricular izquierda. Finalmente, el corazón no
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
puede bombear suficiente sangre para satisfacer las necesidades del cuerpo, lo que provoca una
insuficiencia cardíaca.
Problemas renales. La presión arterial alta puede provocar el estrechamiento o debilitamiento de los
vasos sanguíneos de los riñones. Esto puede derivar en daños en los riñones.
Problemas oculares. El aumento de la presión arterial puede provocar el engrosamiento, el
estrechamiento o la rotura de los vasos sanguíneos de los ojos. Esto puede ocasionar la pérdida de la
visión.
Síndrome metabólico. Este síndrome cosiste en un conjunto de trastornos del metabolismo.
Consiste en la descomposición irregular del azúcar, también denominado glucosa. El síndrome
incluye un aumento del tamaño de la cintura, niveles altos de triglicéridos, disminución de los
niveles de colesterol de lipoproteínas de alta densidad (colesterol HDL o bueno), presión arterial alta
y niveles elevados de glucosa en la sangre. Estas afecciones pueden incrementar las posibilidades de
que tengas diabetes, una enfermedad cardíaca y un accidente cerebro
Cambios en la memoria o la comprensión. La presión arterial alta no controlada también puede
afectar a la capacidad para pensar, recordar y aprender.
Demencia. El estrechamiento o la obstrucción de las arterias puede limitar el flujo sanguíneo al
cerebro. Esto puede provocar un tipo determinado de demencia, denominado demencia vascular. Un
accidente cerebrovascular que interrumpe el flujo sanguíneo hacia el cerebro también puede provocar
demencia vascular.
4. DATOS DEL PACIENTE HIPERTENCION ARTERIAL
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
PROCESO DE
ENFERMERIA
DATOS DEL PACIENTE GENERALES
NOMBRE Laura Sanches Oroz
SEXO Femenino
EDAD 45 años
ESTADO CIVIL Casada
OCUPACION Abogada
C.I. 7336561 L.P.
RESIDENCIA Bolivia
TELEFONO 73871234
NACIONALIDAD Boliviana
HORA DE 08:00 am
INGRESO
RELIGION Católica
PROFECION Abogada
ESQUEMA DE VACUNACION
VACUNA PREVIENE DOSIS APLICADA
ANTI NEUMOCOCICA NEUMONIAS Y MENINGITIS SI
BCG FORMAS GRAVES DE TUBERCULOSIS NO
DIFTERIA
TETANOS
PENTAVALENTE COQUELUCHE SI
HEPATITIS B
MENINGISTIS POR HIB
ANTI POLIO POLIOMELITIS SI
ANTIROTAVIRUS DIARREAS SEVERAS POR ROTAVIRUS SI
SARMPION
SRP RUBEOLA SI
PAROTIDITIS
DIFTERIA
DT ADULTO NO
TETANOS
ANTI INFLUENZA INFLUENZA
SI
ESTACIONAL ADULTO ESTACIONAL
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
3. ANTECEDENTES HIPERTENSION ARTERIAL
En la anamnesis refiere no haber sufrido traumatismo previo; comenta que se trata de lesiones que estan con
úlcera por decúbito en su miembro inferior izquierdo. La lesión parece infectada y está acompañada de un
aumento del enrojecimiento y la inflamación alrededor del sitio. Además, Laura se queja de dolor en la
pierna afectada
ANTECEDENTES PERSONALES
Laura tiene antecedentes de hipertensión arterial diagnosticada hace 3 años. Fue tratada con un
antihipertensivo, pero ha sido irregular en la toma de medicamentos. Además, ha estado postrada en cama
durante las últimas semanas debido a una fractura de cadera y ha desarrollado una úlcera por decúbito en el
miembro inferior izquierdo como consecuencia de la inmovilidad prolongada
No tiene hábitos tóxicos.
ANTECEDENTES FAMILIARES
Laura tiene antecedentes familiares de hipertensión arterial en su padre y abuelos maternos. Entre otro
historial identificado no presenta nada su entorno familiar.
5.EXAMEN FISICO HIPERTENSION ARTERIAL
SIGNOS VITALES
PRESION ARTERIAL 140/120 mmhg
PESO 64 kilogramos
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
TEMPERATURA 36,5 grados centigrados
FRECUENCIA
CARDIACA
82 latidos por minuto
TALLA 1,69 cm
FRECUENCIA
RESPIRATORIA
22 respiraciones por minuto
INDICE DE MASA
CORPORAL
---
EXAMEN CEFALO CAUDAL
ESTADO GENERAL
Laura parece deshidratada y fatigada. Tiene signos de infección en la úlcera por decúbito, incluyendo
aumento del enrojecimiento, inflamación y secreción purulenta.
PIEL
Se identifica una úlcera por decúbito en el miembro inferior izquierdo, con una medida de 5x5 cm, con
signos de infección.
EXPLORACIÓN DEL CORAZÓN
Uno de los primeros signos físicos que pueden observarse es el aumento en la intensidad del latido de la
punta. Este signo es especialmente aparente en hipertensos jóvenes con una circulación hiperdinámica y
aumento del gasto cardíaco. Si el latido está desplazado hacia la izquierda o es prolongado puede reflejar
una hipertrofia subyacente del ventrículo izquierdo.
En la HTA grave puede auscultarse un segundo ruido aórtico acentuado acompañado de un soplo de
regurgitación aórtica. Asimismo, la contracción de un ven trículo hipertrófico puede dar lugar a un soplo
eyectivo audible en el foco aórtico. Finalmente, en individuos jóvenes la existencia de un soplo en la zona
mesocárdica irradiado a la región interescapular debe hacer sospechar la existencia de una coartación de
aorta.
EXPLORACIÓN DEL SISTEMA VASCULAR
Se observa hipertensión arterial con una presión arterial sistólica de 140 mmHg y una presión arterial
diastólica de 120 mmHg
Los pacientes hipertensos son especialmente sensibles a presentar problemas oclusivos vasculares tanto
centrales como periféricos. Por dicho motivo la auscultación de los territorios vasculares carotídeos,
aórticos, renales y femorales es de suma importancia. La presencia de soplos en la zona lumbar o en zonas
laterales del abdomen es altamente sugestiva de estenosis de las arterias renales, que pueden constituir la
causa de la HTA, mientras que la presencia de soplos en los otros territorios vasculares indica la existencia
de lesiones más o menos obstructivas de las arterias en cuestión.
EXPLORACIÓN DEL ABDOMEN
Debe procederse a la palpación y auscultación cuidadosa de la aorta abdominal y de los flancos. En
ocasiones puede detectarse una masa pulsátil abdominal como consecuencia de un aneurisma aórtico. Como
ya se ha dicho, la auscultación de soplos en flancos es altamente sugestiva de una estenosis de la arteria
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
renal, mientras que la existencia de masas palpables en dicha zona puede indicar la existencia de riñones
poliquísticos, hidronefrosis, tumores renales o, más difícilmente, una feocromocitoma de gran tamaño.
EXPLORACIÓN NEUROLÓGICA
Neurológico: Laura muestra signos de sensibilidad reducida en la pierna afectada
Debe realizarse un examen neurológico completo para detectar trastornos focales motores o sensitivos,
aunque en estos casos es habitual encontrar datos positivos en la anamnesis del paciente.
EXAMEN DEL FONDO DE OJO
El examen funduscópico debería convertirse en una exploración rutinaria y esencial en la evaluación de todo
paciente hipertenso. Puesto que las arterias retinianas son las únicas accesibles a la exploración física, su
observación puede revelar más datos que cualquier otro examen sobre el grado de afección orgánica, la
gravedad y la duración de la HTA, y sobre la urgencia o no de instaurar un tratamiento.
INSPECCIÓN GENERAL
En la mayoría de pacientes con HTA esencial no complicada, la inspección general no revelará ningún signo
característico que lo diferencie de una persona sana con PA normal. No obstante, algunos signos físicos
sugestivos de HTA secundaria pueden ponerse de manifiesto en la inspección general. Así, el síndrome de
Cushing puede sospecharse cuando se detectan alguno de los siguientes signos 3: obesidad troncular y facies
de luna llena, extremidades hipotróficas, atrofia cutánea, equimosis espontáneas y estrías abdominales
características. Otras enfermedades endocrinas capaces de producir HTA como el hipotiroidismo o la
acromegalia también pueden ser descubiertas en el examen físico. La presencia de neurofibromas múltiples
o manchas cutáneas hiperpigmentadas "café con leche" sugieren una base familiar de un feocromocitoma
asociado a la neurofibromatosis múltiple y la presencia de neuromas mucosos y hábito marfanoide son
característicos del síndrome de neoplasia endocrina múltiple tipo IIb asociado también al feocromocitoma 4.
Finalmente, la palidez terrosa cutánea con edema periorbitario y aliento urémico son los hallazgos
característicos de la insuficiencia renal.
EXPLORACIÓN DEL CORAZÓN
Uno de los primeros signos físicos que pueden observarse es el aumento en la intensidad del latido de la
punta. Este signo es especialmente aparente en hipertensos jóvenes con una circulación hiperdinámica y
aumento del gasto cardíaco. Si el latido está desplazado hacia la izquierda o es prolongado puede reflejar
una hipertrofia subyacente del ventrículo izquierdo.
En la HTA grave puede auscultarse un segundo ruido aórtico acentuado acompañado de un soplo de
regurgitación aórtica. Asimismo, la contracción de un ven trículo hipertrófico puede dar lugar a un soplo
eyectivo audible en el foco aórtico. Finalmente, en individuos jóvenes la existencia de un soplo en la zona
mesocárdica irradiado a la región interescapular debe hacer sospechar la existencia de una coartación de
aorta.
EXPLORACIÓN DEL SISTEMA VASCULAR
Los pacientes hipertensos son especialmente sensibles a presentar problemas oclusivos vasculares tanto
centrales como periféricos. Por dicho motivo la auscultación de los territorios vasculares carotídeos,
aórticos, renales y femorales es de suma importancia. La presencia de soplos en la zona lumbar o en zonas
laterales del abdomen es altamente sugestiva de estenosis de las arterias renales, que pueden constituir la
causa de la HTA, mientras que la presencia de soplos en los otros territorios vasculares indica la existencia
de lesiones más o menos obstructivas de las arterias en cuestión.
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
EXPLORACIÓN DEL ABDOMEN
Debe procederse a la palpación y auscultación cuidadosa de la aorta abdominal y de los flancos. En
ocasiones puede detectarse una masa pulsátil abdominal como consecuencia de un aneurisma aórtico. Como
ya se ha dicho, la auscultación de soplos en flancos es altamente sugestiva de una estenosis de la arteria
renal, mientras que la existencia de masas palpables en dicha zona puede indicar la existencia de riñones
poliquísticos, hidronefrosis, tumores renales o, más difícilmente, una feocromocitoma de gran tamaño.
EXPLORACIÓN NEUROLÓGICA
Debe realizarse un examen neurológico completo para detectar trastornos focales motores o sensitivos,
aunque en estos casos es habitual encontrar datos positivos en la anamnesis del paciente.
EXAMEN DEL FONDO DE OJO
El examen funduscópico debería convertirse en una exploración rutinaria y esencial en la evaluación de todo
paciente hipertenso. Puesto que las arterias retinianas son las únicas accesibles a la exploración física, su
observación puede revelar más datos que cualquier otro examen sobre el grado de afección orgánica, la
gravedad y la duración de la HTA, y sobre la urgencia o no de instaurar un tratamiento.
4. TRATAMIENTO HIPERTENCION ARTERIAL
Cuanto mayor es la presión arterial y más graves los cambios retinianos y las demás evidencias de
compromiso de los órganos blanco, peor es el pronóstico. La tensión arterial sistólica predice la aparición de
eventos cardiovasculares mortales y no mortales en forma más precisa que la tensión arterial diastólica.
Sin tratamiento, la supervivencia al año de los pacientes con esclerosis retiniana, exudados algodonosos,
estrechamientos arteriolares y hemorragias (retinopatía grado 3) es < 10% y desciende a < 5% en los
individuos con estos cambios sumados a edema de papila (retinopatía grado 4). La enfermedad coronaria es
la causa más común de muerte entre los pacientes tratados. El accidente cerebrovascular isquémico o
hemorrágico es una consecuencia común de la hipertensión tratada inadecuadamente. No obstante, el control
eficaz de la presión evita la mayoría de las complicaciones y prolonga la vida de los pacientes.
TRATAMIENTO DE LA HIPERTENSIÓN
Pérdida de peso y ejercicio
Dejar de fumar
Dieta: aumento del consumo de frutas y verduras, disminución de la sal, limitación del consumo de
alcohol
Medicamentos: dependiendo de la presión arterial y la presencia de enfermedades cardiovasculares o
factores de riesgo
La hipertensión primaria no se cura, pero algunas causas de hipertensión secundaria pueden corregirse. En
todos los casos, el control de la presión arterial puede limitar de manera notable las consecuencias adversas.
A pesar de la eficacia teórica del tratamiento, la tensión arterial desciende hasta el nivel deseado en sólo una
tercera parte de los pacientes estadounidenses hipertensos.
OBJETIVOS TERAPÉUTICOS
para la población general, que incluye los pacientes que tienen nefropatía o diabetes:
Presión arterial < 130/80 mmHg en forma independiente de la edad hasta los 80 años
La reducción de la presión arterial por debajo de 130/80 mmHg parece disminuir aún más el riesgo de
complicaciones vasculares. Sin embargo, también aumenta el riesgo de efectos adversos del fármaco. Por lo
tanto, los beneficios de la reducción de la presión sistólica a niveles cercanos a 120 mmHg deben
compararse en contra el mayor riesgo de mareos y vértigo y el posible empeoramiento de la función renal.
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
Esta es una preocupación particular entre los pacientes con diabetes, en quienes la presión arterial sistólica <
120 mmHg o una presión arterial diastólica que se aproxima a 60 mmHg aumenta el riesgo de estos eventos
adversos.
Incluso los pacientes mayores, entre los cuales se encuentran los frágiles, pueden soportar bastante bien
tensiones arteriales diastólicas tan bajas como entre 60 y 65 mmHg sin que aumente el riesgo de eventos
cardiovasculares. Idealmente, el paciente debe controlar su tensión arterial en su domicilio, solo o con ayuda
de algún miembro de la familia, siempre que sepa cómo hacerlo, pueda mantener un control estrecho con el
médico y el esfingomanómetro permanezca calibrado.
El tratamiento de la hipertensión durante el embarazo requiere una cuidadosa selección de la medicación
porque algunos antihipertensivos pueden dañar al feto.
Modificaciones en el estilo de vida
Se recomiendan modificaciones en el estilo de vida para todos los pacientes con presión arterial elevada o
hipertensión en cualquier etapa. Las mejores intervenciones no farmacológicas comprobadas para la
prevención y el tratamiento de la hipertensión incluyen las siguientes:
Mayor actividad física con un programa de ejercicios estructurado
Pérdida de peso si tiene sobrepeso u obesidad
Dieta saludable rica en frutas, verduras, cereales enteros y productos lácteos bajos en grasa, con
contenido reducido de grasa saturada y total
Reducción óptima del sodio en la dieta a < 1500 mg/día (< 3,75 g de cloruro de sodio), pero al
menos una reducción de 1000 mg/día
Aumento del consumo de potasio en la dieta, a menos que esté contraindicado debido a una
enfermedad renal crónica o al uso de medicamentos que reduzcan la excreción de potasio
Moderación en el consumo de alcohol en aquellos hombres que beben ≤ 2 bebidas alcohólicas diarias
y mujeres que beben ≤ 1 bebida diaria (una bebida corresponde aproximadamente a 350 mL de
cerveza, 150 mL de vino o 45 mL [1,5 onzas] de bebidas blancas)
Dejar de fumar
Las modificaciones dietéticas también pueden ayudar a controlar la diabetes, la obesidad y las dislipidemia.
Los pacientes con hipertensión no complicada no necesitan restringir sus actividades mientras puedan
controlar su presión arterial.
MEDICAMENTOS
Fármacos para la hipertensión arterial).
La decisión de utilizar un tratamiento farmacológico se basa en el nivel de presión arterial y la presencia de
enfermedad cardiovascular aterosclerótica (ECVAS) o sus factores de riesgo (véase tabla Abordaje inicial
para el manejo de la hipertensión arterial). La presencia de diabetes o enfermedad renal no se toma en cuenta
por separado porque estas enfermedades son parte de la evaluación de riesgo de enfermedad cardiovascular
aterosclerótica.
Una parte importante de la gestión es la revaluación continua. Si los pacientes no se acercan a la presión
arterial objetivo, los médicos deben esforzarse por optimizar el cumplimiento del tratamiento antes de
cambiar o agregar medicamentos.
La selección de medicamentos se basa en varios factores. Cuando un fármaco se administra inicialmente
para pacientes que no son de ascendencia africana, incluso aquellos con diabetes, el tratamiento inicial
podría ser con un inhibidor de la ECA, bloqueadores del receptor de angiotensina, bloqueadores de los
canales de calcio, o un diurético de tipo tiazídico (clortalidona o indapamida). Para acientes con ascendencia
africana, entre ellos las personas con diabetes, se recomienda inicialmente un bloqueante de los canales de
calcio o un diurético tiazídico, salvo que los pacientes tengan enfermedad renal crónica estadio 3 o superior.
En pacientes con ascendencia africana y enfermedad renal crónica en estadio 3, es apropiado un inhibidor de
la ECA o un bloqueante del receptor de angiotensina II.
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
Cuando se administran 2 medicamentos desde el inicio, se recomienda una combinación en un solo
comprimido que cuente con un inhibidor de la ECA o un bloqueante del receptor de angiotensina II y un
diurético o un bloqueante de los canales de calcio.
El hallazgo de signos compatibles con emergencia hipertensiva requiere una reducción inmediata de la
presión arterial con antihipertensivos por vía parenteral.
Algunos antihipertensivos están contraindicados en ciertas enfermedades (p. ej., beta-bloqueantes en
el asma) o se indican específicamente en algunos trastornos (p. ej., bloqueantes de los canales de calcio para
la angina de pecho, inhibidores de la enzima convertidora de la angiotensina o bloqueantes del receptor de
angiotensina II en pacientes con diabetes asociada a proteinuria, véase tablas Selección inicial de la clase de
antihipertensivos y Antihipertensivos para los pacientes con riesgo elevado).
Si no se logra la presión arterial objetivo en 1 mes, evalúe el cumplimiento del tratamiento y refuerce la
importancia de seguir el tratamiento. Si los pacientes están de acuerdo con esto, puede aumentarse la dosis
del medicamento inicial o agregarse un segundo medicamento (seleccionado entre los recomendados para el
tratamiento inicial). Téngase en cuenta que un inhibidor de la ECA y un bloqueante del receptor de
angiotensina II no deben utilizarse juntos. El tratamiento se valora con frecuencia. Si la tensión arterial
objetivo no puede lograrse con 2 drogas, se añade un tercer fármaco del grupo inicial. Si este tercer
medicamento no está disponible (p. ej., para pacientes con ascendencia africana) o no se tolera, puede
indicarse un medicamento de otra clase (p. ej., beta-bloqueante, antagonista de la aldosterona). Los pacientes
con dificultades para controlar la tensión arterial se pueden beneficiar de la consulta con un especialista en
hipertensión.
Selección inicial de la clase de antihipertensivos
Cuando la tensión arterial sistólica es > 160 mmHg, se suelen iniciar dos fármacos en forma independiente
del estilo de vida. Debe definirse la combinación y la dosificación apropiadas; hay muchas combinaciones
disponibles en un solo comprimido, lo que mejora el cumplimiento de la terapia y se prefiere. Para la
hipertensión resistente (la tensión arterial sigue por encima del valor objetivo a pesar del uso de 3 fármacos
antihipertensivos diferentes), suelen ser necesarios 4 o más fármacos.
En ocasiones, el control adecuado de la presión requiere varias evaluaciones y cambios del tratamiento
farmacológica. Debe superarse el rechazo a titular o agregar fármacos para controlar la tensión arterial. La
falta de cumplimiento por parte del paciente, en particular teniendo en cuenta que el tratamiento debe
mantenerse de por vida, puede interferir sobre el control adecuado de la tensión arterial. La educación
asociada con empatía y apoyo son fundamentales para el éxito del tratamiento.
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
TERMINOLOGIA MEDICA
HIPERTENSION ARTERIAL
La vasoconstricción es el estrechamiento de los vasos
sanguíneos, incluyendo arterias y venas, que disminuye el
flujo sanguíneo y aumenta la resistencia vascular periférica.
Vasoconstricción Este proceso es regulado por el sistema nervioso simpático y
puede ser desencadenado por diversos estímulos, como la
hipoxia, la hipotermia, la estimulación nerviosa o la
exposición a ciertas sustancias vasoactivas.
Aumento de tamaño de un célula o grupo de células que da
Hipertrofia lugar a un incremento del tamaño del órgano del que forman
parte
La tensión arterial, también conocida como presión arterial, es
una medida vital en el campo de la medicina que indica la
presión que ejerce la sangre contra las paredes de las arterias
Presión Arterial mientras el corazón bombea sangre al resto del cuerpo. Este
indicador es de suma importancia, ya que un nivel inadecuado
de presión arterial puede ser un indicativo de diversas
patologías.
Abreviatura de «milímetros de mercurio». La presión arterial
se mide en unidades de mm Hg, lo cual indica la altura a la
(Mm Hg)
cual la presión dentro de las arterias podría elevar una
columna de mercurio.
Estado de sobrepeso significativo. Generalmente se considera
obesa a la persona que tiene un peso corporal superior al ideal
Taquicardia en un 30 por ciento o más. La obesidad aumenta el esfuerzo
del corazón y puede aumentar las probabilidades de padecer
presión arterial alta y diabetes.
Vaso sanguíneo que transporta la sangre recién oxigenada de
Vena Pulmonar
los pulmones a la aurícula izquierda del corazón.
Adrenalina Hormona secretada por las glándulas suprarrenales
Cardiopatía Isquémica Enfermedad del corazón por falta de riego sanguíneo.
Cefalea Dolor de cabeza
Movimiento completo del corazón que comprende la sístole y
Ciclo Cardiaco
la diástole.
Presión arterial producida en la diástole (en la relajación del
Presión diastólica
corazón
Presión arterial producida en la sístole (en la contracción del
Presión sistólica
corazón
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
AGENTES BIOLOGICOS DOC. ANGELA MACAGUA ESTRADA
U N I F R A N Z FACULTAD DE CIENCIAS DE LA SALUD CARRERA DE ENFERMERIA SEGUNDO
SEMESTRE
También podría gustarte
- AntihipertensivosDocumento32 páginasAntihipertensivosJuan JoséAún no hay calificaciones
- Hipertensión Arterial, Monografía (Valerie Palma Watanabe)Documento14 páginasHipertensión Arterial, Monografía (Valerie Palma Watanabe)Nelly Huari Castillo0% (1)
- Manual de Auri para Hipertension ArterialDocumento13 páginasManual de Auri para Hipertension Arterialhector glezAún no hay calificaciones
- HipertencionDocumento9 páginasHipertencionelvia2321Aún no hay calificaciones
- Hipertension ArterialDocumento34 páginasHipertension ArterialHolaAún no hay calificaciones
- Hipertensión Arterial: Sergio Lupo MD PHDDocumento47 páginasHipertensión Arterial: Sergio Lupo MD PHDRosela CordaroAún no hay calificaciones
- Hipertensión ArterialDocumento5 páginasHipertensión ArterialDayi PedraAún no hay calificaciones
- Informe S1 - Fisiopato Sem - Grupo 23-1Documento18 páginasInforme S1 - Fisiopato Sem - Grupo 23-1Lucía SilvaAún no hay calificaciones
- Hipertension T.P.Documento14 páginasHipertension T.P.Romina VarelaAún no hay calificaciones
- Hta PDFDocumento66 páginasHta PDFMIGUEL ANGEL MEJIA FERNANDEZAún no hay calificaciones
- Hipertension ArterialDocumento33 páginasHipertension ArterialFranchesca Reyes Nina100% (1)
- PDF 20221004 121137 0000Documento48 páginasPDF 20221004 121137 0000Al PinoAún no hay calificaciones
- Hi Per TensionDocumento17 páginasHi Per TensionMARIA GUADALUPE HERNANDEZ ROMEROAún no hay calificaciones
- Informe de HIPERTENSIÓN ARTERIALDocumento14 páginasInforme de HIPERTENSIÓN ARTERIALLiseth Nataly Guanin MazapantaAún no hay calificaciones
- Hipertension ArterialDocumento46 páginasHipertension ArterialEdgar Dionicio Quisquinay AlcorAún no hay calificaciones
- Hipertensión Arterial. Medicina GeneralDocumento8 páginasHipertensión Arterial. Medicina GeneralmargeraAún no hay calificaciones
- Hipertension ArterialDocumento9 páginasHipertension Arteriallaura galeanoAún no hay calificaciones
- Informe Sobre Hipertensión ArterialDocumento14 páginasInforme Sobre Hipertensión ArterialMaría José GuerraAún no hay calificaciones
- 1310 - 7 Aplicacion Bases Farmacologicas HtaDocumento45 páginas1310 - 7 Aplicacion Bases Farmacologicas HtaValidacion EntelAún no hay calificaciones
- Hta FarmacologiaDocumento13 páginasHta FarmacologiaErika TaipeAún no hay calificaciones
- Hipertension 4Documento16 páginasHipertension 4Estefany VillcaAún no hay calificaciones
- Guion de Charla 2.1-1Documento6 páginasGuion de Charla 2.1-1Rodrigo HernándezAún no hay calificaciones
- Hipertension ArterialDocumento9 páginasHipertension ArterialAna Porco LeonAún no hay calificaciones
- CAPITULO IImetodologiaDocumento11 páginasCAPITULO IImetodologiaElina Maria Lovera AtachoAún no hay calificaciones
- Hipertension ArterialDocumento30 páginasHipertension ArterialsulaidyAún no hay calificaciones
- Hipertensiòn Arterial Bajo Riesgo 2021-IDocumento35 páginasHipertensiòn Arterial Bajo Riesgo 2021-IFiorella Cruz QuirozAún no hay calificaciones
- Hipertensión Arterial Marco TeóricoDocumento16 páginasHipertensión Arterial Marco Teóricoricardodg57Aún no hay calificaciones
- Tema 4. Presión Arterial ElevadaDocumento3 páginasTema 4. Presión Arterial ElevadamaabadAún no hay calificaciones
- 4 - Cardiologia - 1er Minirote - 3er Gran Rote - Hipertencion Arterial - 08 Agosto 2018Documento6 páginas4 - Cardiologia - 1er Minirote - 3er Gran Rote - Hipertencion Arterial - 08 Agosto 2018Ruben Gustavo ModiAún no hay calificaciones
- Hipertensión ArterialDocumento7 páginasHipertensión Arterialnixon quispe chinguelAún no hay calificaciones
- Antihipertensivos WordDocumento6 páginasAntihipertensivos WordKassandra Xiomara Garcia CalderonAún no hay calificaciones
- Hipertension ArterialDocumento11 páginasHipertension ArterialSunner GavilanesAún no hay calificaciones
- Hipertension ArterialDocumento10 páginasHipertension ArterialDayerling GuanipaAún no hay calificaciones
- Hipertension ArterialDocumento39 páginasHipertension ArterialW100% (1)
- Hipertension ArterialDocumento20 páginasHipertension ArterialLenin Andrade ChauvinAún no hay calificaciones
- Informe Hipertensión ArterialDocumento12 páginasInforme Hipertensión ArterialAnthony LaderaAún no hay calificaciones
- Hipertension Arterial PatologiaDocumento11 páginasHipertension Arterial PatologiaAndreaPerozoAún no hay calificaciones
- Tensiohess 111116151637 Phpapp01Documento33 páginasTensiohess 111116151637 Phpapp01Dayana BullonesAún no hay calificaciones
- La Hipertensión Arterial: Expositores: Leandro Fulcar Alexa Cruz Andreina ReyesDocumento34 páginasLa Hipertensión Arterial: Expositores: Leandro Fulcar Alexa Cruz Andreina ReyesLeandro FulcarAún no hay calificaciones
- SEMINARIO Hipertensión ArterialDocumento20 páginasSEMINARIO Hipertensión Arterialgino alfaro salhuaAún no hay calificaciones
- Hipertension - Laura Andrea Mejia Cortes.01-170CDocumento7 páginasHipertension - Laura Andrea Mejia Cortes.01-170CYurany CortezAún no hay calificaciones
- Hipertensión ArterialDocumento16 páginasHipertensión ArterialNelly Huari CastilloAún no hay calificaciones
- Hipertensión ArterialDocumento12 páginasHipertensión ArterialMaria Mora CorderoAún no hay calificaciones
- MONOGRAFIADocumento11 páginasMONOGRAFIASANTIAGO JAVIER ANDRADE RUIZAún no hay calificaciones
- Qué Es La Presión ArterialDocumento3 páginasQué Es La Presión ArterialEVELYN MIREYA VALENZUELA VERAMENDIAún no hay calificaciones
- Crisis HipertensivaDocumento5 páginasCrisis HipertensivaDaniela RnAún no hay calificaciones
- 13-07-2023 PRESION ARTERIALl Y DIABETESDocumento15 páginas13-07-2023 PRESION ARTERIALl Y DIABETESWilmer Paisig GuevaraAún no hay calificaciones
- HipertensiónDocumento14 páginasHipertensiónMarvin Alexander García AngelAún no hay calificaciones
- Técnicas Básicas y Del Programa Nacional de InmunizacionesDocumento7 páginasTécnicas Básicas y Del Programa Nacional de Inmunizacionesmaria fuenzalida alarconAún no hay calificaciones
- Presion ArterialDocumento9 páginasPresion Arterialcristianturizo1225Aún no hay calificaciones
- HTA y Atención Medico DentalDocumento19 páginasHTA y Atención Medico DentalClau Rodriguez DescovicAún no hay calificaciones
- Hipertension Arterial y Crisis HipertensivasDocumento9 páginasHipertension Arterial y Crisis Hipertensivasddcvvdrq8xAún no hay calificaciones
- Hi Per TensionDocumento8 páginasHi Per Tensioncastelan piñaAún no hay calificaciones
- Hipertension ArterialDocumento12 páginasHipertension ArterialEddy AlvaresAún no hay calificaciones
- Tarea 5 - REALIZAR VIDEO - Adrian BeltranDocumento7 páginasTarea 5 - REALIZAR VIDEO - Adrian BeltranAdrian BeltranAún no hay calificaciones
- Hipertension Arterial5Documento83 páginasHipertension Arterial5Nicolas Alen Hernandez QuispeAún no hay calificaciones
- Presión Arterial e HipertensiónDocumento9 páginasPresión Arterial e HipertensiónMateo MoyanoAún no hay calificaciones
- Solución Para La Presión Sanguínea: La Guía Definitiva Para Reducir Naturalmente La Presión Sanguínea Y La HipertensiónDe EverandSolución Para La Presión Sanguínea: La Guía Definitiva Para Reducir Naturalmente La Presión Sanguínea Y La HipertensiónAún no hay calificaciones
- Presión Arterial Baja: Cómo reconocer, manejar y solucionar esta alteración que también puede afectar tu bienestarDe EverandPresión Arterial Baja: Cómo reconocer, manejar y solucionar esta alteración que también puede afectar tu bienestarCalificación: 5 de 5 estrellas5/5 (1)
- Agentes Biologicos Esterilizacion Industrial Pasteurizacion Indutrial y LiofilizacionDocumento8 páginasAgentes Biologicos Esterilizacion Industrial Pasteurizacion Indutrial y LiofilizacionvansmarcoAún no hay calificaciones
- Agentes Biologicos Clasificacion de Bacterias 1Documento3 páginasAgentes Biologicos Clasificacion de Bacterias 1vansmarcoAún no hay calificaciones
- Agentes Biologicos Esterilizacion Industrial Pasteurizacion Indutrial y LiofilizacionDocumento8 páginasAgentes Biologicos Esterilizacion Industrial Pasteurizacion Indutrial y LiofilizacionvansmarcoAún no hay calificaciones
- Agentes Biologicos Esterilizacion Industrial Pasteurizacion Indutrial y LiofilizacionDocumento8 páginasAgentes Biologicos Esterilizacion Industrial Pasteurizacion Indutrial y LiofilizacionvansmarcoAún no hay calificaciones
- En Puno El Uso de Los Baños Termales Se Realizan Desde El Periodo IncaicoDocumento11 páginasEn Puno El Uso de Los Baños Termales Se Realizan Desde El Periodo IncaicoLizFiorelyQuispeAún no hay calificaciones
- Antología 2. Pido La Luna Brillante PDFDocumento80 páginasAntología 2. Pido La Luna Brillante PDFIván WolkoviczAún no hay calificaciones
- El Coraje de Cambiar Estrategia para El CambioDocumento9 páginasEl Coraje de Cambiar Estrategia para El CambioYazMorenoAún no hay calificaciones
- Research Laptop BatteriesDocumento2 páginasResearch Laptop BatteriesPeliHDAún no hay calificaciones
- Xpulse 200TDocumento97 páginasXpulse 200TDiego MartinezAún no hay calificaciones
- Clase 2-2023Documento27 páginasClase 2-2023Mayra RolhaiserAún no hay calificaciones
- Semana #03Documento265 páginasSemana #03Tony Xavier Hancco SucariAún no hay calificaciones
- E7 1 C1 GR 005 (C1) PDFDocumento1 páginaE7 1 C1 GR 005 (C1) PDFOscar AllccarimaAún no hay calificaciones
- Microbiologia GeneralDocumento4 páginasMicrobiologia GeneralFlavia SenaAún no hay calificaciones
- Práctica 5 Lab IDocumento6 páginasPráctica 5 Lab IAby Ponce GonzálezAún no hay calificaciones
- Clase 8-9 Cardiovascular PARTE I PDFDocumento20 páginasClase 8-9 Cardiovascular PARTE I PDFBárbara Aravena CruzAún no hay calificaciones
- El Potencial QuímicoDocumento3 páginasEl Potencial QuímicoJavier Andres UrreaAún no hay calificaciones
- 6 - Difusión Protocolo de Vigilancia de Silice (Niveles de Riesgo)Documento2 páginas6 - Difusión Protocolo de Vigilancia de Silice (Niveles de Riesgo)andres tapiaAún no hay calificaciones
- Diagrama Hombre-Máquina TornosDocumento10 páginasDiagrama Hombre-Máquina TornosMelany MonroyAún no hay calificaciones
- SISTEMA CONTABLE UNIDAD IV Actividad COP 801-dDocumento5 páginasSISTEMA CONTABLE UNIDAD IV Actividad COP 801-dAbraham Alejandro RiveroAún no hay calificaciones
- FCE Grammar ConnectorsDocumento4 páginasFCE Grammar ConnectorsMarina Molina0% (1)
- Poligonos EstrelladosDocumento4 páginasPoligonos Estrelladosemsad19100% (1)
- Diagrama NeumaticoDocumento1 páginaDiagrama NeumaticoVanessa MuñozAún no hay calificaciones
- El Hombre Doliente - Resumen VFDocumento6 páginasEl Hombre Doliente - Resumen VFJuan JesúsAún no hay calificaciones
- Orden Y Limpieza: V&H Contratistas Generales EirlDocumento27 páginasOrden Y Limpieza: V&H Contratistas Generales EirlYESSENIA TORRES FERNANDEZAún no hay calificaciones
- Guide 11 191 2014-04-30 3329-A4Documento26 páginasGuide 11 191 2014-04-30 3329-A4Toni RenedoAún no hay calificaciones
- Boletin TerapeuticoDocumento67 páginasBoletin TerapeuticoValentina SarabiaAún no hay calificaciones
- Presentación de Seres Vivos Santillana Muy BuenoDocumento23 páginasPresentación de Seres Vivos Santillana Muy Buenoinvestiyaqui100% (2)
- Clase 01 - Registro de Instaladores de Gas Natural y Su SupervisionDocumento168 páginasClase 01 - Registro de Instaladores de Gas Natural y Su SupervisionAnonymous ElbqTeAún no hay calificaciones
- Planex FinalDocumento74 páginasPlanex FinalmatiaAún no hay calificaciones
- Maloclusion Clase IIIDocumento79 páginasMaloclusion Clase IIIIsabel Vega100% (2)
- La Espiritualidad de Los Incas (Selección Cronistas)Documento11 páginasLa Espiritualidad de Los Incas (Selección Cronistas)figura1969Aún no hay calificaciones
- Las Figuras RetóricasDocumento10 páginasLas Figuras Retóricasmaria ligaluppiAún no hay calificaciones
- Extraviados de La VerdadDocumento5 páginasExtraviados de La VerdadRAMON JUANAún no hay calificaciones
- La Biominería Aspira A Proteger El Ambiente y La RentabilidadDocumento6 páginasLa Biominería Aspira A Proteger El Ambiente y La RentabilidadMichelleAún no hay calificaciones