Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Aspectos Generales Sobre Covid-19
Cargado por
Salma Castillo0 calificaciones0% encontró este documento útil (0 votos)
14 vistas4 páginasLa OMS considera a la Covid-19 una enfermedad zoonótica causada por el SARS-CoV-2, aunque su origen animal exacto sigue sin determinarse. Los coronavirus pueden causar infecciones respiratorias graves como el SARS y MERS. A finales de 2019 se detectó un nuevo coronavirus en Wuhan, China. Existen cuadros clínicos leves, moderados y graves de Covid-19 que incluyen neumonía y síndrome de dificultad respiratoria aguda. Las pruebas diagnósticas recomendadas son la RT-
Descripción original:
Covid 19
Título original
Aspectos generales sobre Covid-19
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoLa OMS considera a la Covid-19 una enfermedad zoonótica causada por el SARS-CoV-2, aunque su origen animal exacto sigue sin determinarse. Los coronavirus pueden causar infecciones respiratorias graves como el SARS y MERS. A finales de 2019 se detectó un nuevo coronavirus en Wuhan, China. Existen cuadros clínicos leves, moderados y graves de Covid-19 que incluyen neumonía y síndrome de dificultad respiratoria aguda. Las pruebas diagnósticas recomendadas son la RT-
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
14 vistas4 páginasAspectos Generales Sobre Covid-19
Cargado por
Salma CastilloLa OMS considera a la Covid-19 una enfermedad zoonótica causada por el SARS-CoV-2, aunque su origen animal exacto sigue sin determinarse. Los coronavirus pueden causar infecciones respiratorias graves como el SARS y MERS. A finales de 2019 se detectó un nuevo coronavirus en Wuhan, China. Existen cuadros clínicos leves, moderados y graves de Covid-19 que incluyen neumonía y síndrome de dificultad respiratoria aguda. Las pruebas diagnósticas recomendadas son la RT-
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 4
Covid-19 aspectos generales
La Covid-19, según la Organización mundial de la Salud (OMS) es considerada
una enfermedad zoonótica causada por el coronavirus 2 del síndrome respiratorio
agudo severo (SARS-CoV-2), un virus altamente transmisible y patógeno, sin
embargo, como aún se desconoce la posible fuente animal del SARS CoV-2,
autores mencionan que considerarla una enfermedad zoonótica puede ser una
definición prematura o sesgada por lo que recomiendan clasificarla como una
enfermedad infecciosa emergente de probable origen animal (11). Los coronavirus
pueden causar infecciones respiratorias de leves a graves en los humanos. En
2002 y 2012, respectivamente, dos coronavirus con origen zoonótico, el
coronavirus del síndrome respiratorio agudo severo (SARS-CoV) y el coronavirus
del síndrome respiratorio de Oriente Medio (MERS-CoV), surgieron en humanos y
causaron enfermedades respiratorias mortales, lo que convirtió a los coronavirus
emergentes en una nueva preocupación de salud pública en el siglo XXI. A finales
de 2019, un nuevo coronavirus fue detectado por primera vez en la ciudad de
Wuhan, provincia de Hubei, China, los pacientes iniciales que quedaron expuestos
mostraron síntomas de neumonía viral inusual, incluyendo fiebre, tos y malestar en
el pecho, y en casos graves, disnea e infiltración pulmonar bilateral. Entre los
primeros 27 pacientes hospitalizados documentados, la mayoría de los casos
estaban epidemiológicamente relacionados con el mercado mayorista de mariscos
de Huanan, un mercado húmedo ubicado en el centro de Wuhan, que vende no
solo mariscos sino también animales vivos, incluidas aves de corral y vida
silvestre. Según un estudio retrospectivo, la aparición del primer caso conocido se
remonta al 8 de diciembre de 2019. El 31 de diciembre, la Comisión Municipal de
Salud de Wuhan notificó al público sobre un brote de neumonía de causa no
identificada e informó a la OMS quien el 30 de enero de 2020 declaró a la Covid-
19 una emergencia global, el 24 de febrero de 2020 reconoció que el SARS-CoV-2
tiene el potencial de propagarse globalmente y causar un brote pandémico
posteriormente, el 11 de marzo de 2020, declaró la Covid-19 pandemia (12) (13).
Respecto al origen, se han realizado revisiones de la literatura científica
considerado documentos publicados durante 2020 y 2021 planteándose dos
orígenes potenciales: natural y antinatural, se ha concluido que incluso
considerando la hipótesis zoonótica como la más probable, siendo los murciélagos
y los pangolines el origen del coronavirus, a fecha de hoy no se ha identificado la
especie fuente intermedia y respecto al origen no natural de este coronavirus no
se encontró evidencia científica clara (14) (15).
Conocer los cuadros clínicos de la Covid-19 es útil para diagnosticar la
enfermedad cuando las pruebas serológicas no están al alcance del paciente. La
Covid-19 se clasifica según la gravedad, es decir, un cuadro leve (pacientes con
síntomas que cumplen la definición de caso de COVID-19 sin evidencia de
neumonía viral o hipoxia) se caracteriza por presencia de fiebre, tos, fatiga,
anorexia, dificultad para respirar, mialgias. También se han notificado otros
síntomas inespecíficos, como dolor de garganta, congestión nasal, dolor de
cabeza, diarrea, náusea, vómitos, pérdida del olfato (anosmia) o del gusto
(ageusia) que precede a la aparición de los síntomas respiratorios,
manifestaciones neurológicas: mareos, agitación, debilidad, convulsiones o datos
de focalización como: problemas de habla o de visión, pérdida sensorial o
problemas de equilibrio. Las personas mayores y las personas inmunodeprimidas,
en particular, pueden presentar síntomas atípicos como disminución del estado de
alerta, reducción de la movilidad, diarrea, pérdida de apetito, confusión y ausencia
de fiebre. Un cuadro moderado se caracteriza porque el paciente presenta signos
clínicos de neumonía (fiebre, tos, disnea, respiración rápida) pero esta no es
grave, incluida una SpO2 del 90% o superior al aire ambiente. Un cuadro grave
puede deberse a la complicación de la neumonía, entonces el paciente presentará
signos clínicos de neumonía más los siguientes: frecuencia respiratoria superior a
30 respiraciones por minuto, dificultad respiratoria grave, SpO2 inferior al 90% con
aire ambiente y aunque el diagnóstico puede ser clínico, en este caso las
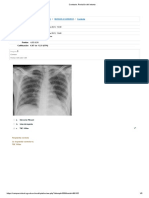
imágenes de tórax (radiografía, tomografía computarizada o ecografía) pueden
ayudar al diagnóstico e identificar o excluir complicaciones pulmonares. En este
mismo marco, la enfermedad grave, puede tomar vertientes diferentes, una de
ellas es la aparición del síndrome de dificultad respiratoria aguda (SIRA), que se
identifica porque que en el plazo de 1 semana de haberse identificado neumonía o
síntomas respiratorios nuevos, estos empeoran y las imágenes torácicas
(radiografía, TC o ecografía) ya presentan opacidades bilaterales, infiltrados
pulmonares, se presenta la necesidad de una evaluación objetiva, por ejemplo,
ecocardiografía y hay deterioro de la oxigenación: es entonces cuando
encontramos los datos de gravedad respecto al SIRA: leve, de 200 a 300 mmHg
de PaO2/FiO2 (con Presión positiva al final de la expiración (PEEP) o Presión
positiva continua en la vía aérea (CPAP) de 5 cmH2O o más), moderado: 100 a
200 mmHg de PaO2/FiO2 (con PEEP de 5 cmH2O o más) y SIRA grave: < 100
mmHg de PaO2/FiO2(con PEEP de 5 cmH2O o más). Por último, pero no menos
importante, la aparición de enfermedad crítica por sepsis o choque séptico es otro
escenario de la Covid-19 grave, en el caso de la sepsis, los pacientes presentan
una disfunción orgánica aguda potencialmente mortal causada por una respuesta
desregulada del huésped a una infección, los signos de disfunción orgánica son:
alteración del estado mental, respiración difícil o rápida, baja saturación de
oxígeno, reducción de la diuresis, frecuencia cardíaca rápida, pulso débil,
extremidades frías o presión arterial baja, moteado de la piel, pruebas de
laboratorio de coagulopatía, trombocitopenia, acidosis, lactato elevado e
hiperbilirrubinemia. En el caso del choque séptico, los pacientes presentan
hipotensión persistente a pesar de la reanimación con volumen, que requieren
vasopresores para mantener la presión arterial media (PAM) de 65 mmHg o más y
un nivel de lactato sérico de más de 2 mmol/litro (16).
Las pruebas diagnósticas recomendadas por la OMS son la RT-PCR que es
actualmente el estándar de oro para la detección del SARS-Cov-2 debido a su
capacidad de medir directamente las partes genómicas virales, la sensibilidad de
este método suele depender de la cantidad de ARN en cada muestra así que los
pacientes pueden clasificarse como positivos para SARS-CoV-2 (caso activo) o
negativos para SARS-CoV-2 según el resultado de los resultados de RT-PCR. Sin
embargo, no es útil para los pacientes que ya se han recuperado del SARS-CoV-2,
ya que la carga viral se elimina del cuerpo después de la recuperación. Asimismo,
los pacientes que se encuentran en los primeros días de la infección viral pueden
no responder “positivo” a esta prueba debido a la cantidad inadecuada de virus en
los hisopos, por lo tanto, es posible que se requieran muestras de hisopos de
diferentes partes del cuerpo para una prueba de confirmación. Pero también
encontramos las pruebas de anticuerpos pueden medir la presencia y
concentración de niveles de IgG e IgM que son las moléculas de interés, sin
embargo se ha visto que la mayoría de los pacientes desarrollan un anticuerpo
después de aproximadamente 14 días en respuesta a la infección por SARS-CoV-
2, por lo tanto, esta respuesta tardía general puede dar lugar a falsos negativos:
cuando el paciente está infectado pero aún no ha producido anticuerpos en niveles
detectables, Edward Wright, profesor titular de microbiología de la Universidad de
Sussex, dice que “una prueba de anticuerpos no puede decirnos quién está
infectado, ya que los anticuerpos se generan hasta dos semanas después, cuando
el virus debería haber sido eliminado del sistema. Sin embargo, puede decirnos
quién desarrolló inmunidad al virus y qué proporción de la población ha sido
infectada”. Las pruebas de antígenos también están recomendadas por la OMS,
detectan componentes virales (es decir, glicoproteína S, proteína M o proteína N
liberada) o el virus directamente, al igual que los métodos basados en PCR, las
pruebas de antígenos sólo revelan la infección viral activa, no la situación de
recuperación (17).
También podría gustarte
- Necropsia CaprinoDocumento23 páginasNecropsia CaprinoGustavo BlancasAún no hay calificaciones
- Resumen COVID19 - Norman Espinoza 20171031548 - VRot2023Documento11 páginasResumen COVID19 - Norman Espinoza 20171031548 - VRot2023Norman EspinozaAún no hay calificaciones
- COVIDDocumento9 páginasCOVIDRenzo Pérez VillafuerteAún no hay calificaciones
- Covid 19Documento37 páginasCovid 19Internet La Enredadera100% (1)
- Seminario Covid-19Documento5 páginasSeminario Covid-19carlos diazAún no hay calificaciones
- 1 s2.0 S0716864020300912 MainDocumento10 páginas1 s2.0 S0716864020300912 Mainrocio cordovaAún no hay calificaciones
- Facultad de Ciencias de La Salud Escuela de EnfermeríaDocumento26 páginasFacultad de Ciencias de La Salud Escuela de Enfermeríaxime averosAún no hay calificaciones
- TRATAMIENTO DEL COVID. TRABAJO LIBRE - Farmacología Preclínica - Georgy Borbor H. - Grupo 2Documento10 páginasTRATAMIENTO DEL COVID. TRABAJO LIBRE - Farmacología Preclínica - Georgy Borbor H. - Grupo 2Georgy BorborAún no hay calificaciones
- Covid 19 PDFDocumento10 páginasCovid 19 PDFYordi Arias RamirezAún no hay calificaciones
- T3 CovidDocumento5 páginasT3 CovidJulio Flores LandauroAún no hay calificaciones
- A.neumonia 2023 Medicina InternaDocumento13 páginasA.neumonia 2023 Medicina InternaOKELLY JASIEL GRANDA RIVERAAún no hay calificaciones
- Manifestaciones Radiologicas Por Imagen Del CovidDocumento38 páginasManifestaciones Radiologicas Por Imagen Del CovidStefany Casas FloresAún no hay calificaciones
- Coronavirus Disease 2019 (COVID-19) - Epidemiology, Virology, Clinical Features, Diagnosis, and Prevention - UpToDate PDFDocumento29 páginasCoronavirus Disease 2019 (COVID-19) - Epidemiology, Virology, Clinical Features, Diagnosis, and Prevention - UpToDate PDFShamir Contreras SotomayorAún no hay calificaciones
- Archivo Prevención Del COVID-19. KarinaDocumento14 páginasArchivo Prevención Del COVID-19. KarinaMarcelo SarangoAún no hay calificaciones
- Coronavirus Plan ContingenciaDocumento27 páginasCoronavirus Plan ContingenciaJAVIER MAMANIAún no hay calificaciones
- Condición Post COVIDDocumento10 páginasCondición Post COVIDSofiA MalrodriAún no hay calificaciones
- Enfermedad Por Coronavirus 2019 (COVID-19) - Epidemiología, Virología, Características Clínicas, Diagnóstico y Prevención - UpToDateDocumento38 páginasEnfermedad Por Coronavirus 2019 (COVID-19) - Epidemiología, Virología, Características Clínicas, Diagnóstico y Prevención - UpToDateDaviel Quin DavAún no hay calificaciones
- Monografía Prevención Covid-19Documento14 páginasMonografía Prevención Covid-19JcaminoAún no hay calificaciones
- Generalidades de Covid-19Documento21 páginasGeneralidades de Covid-19Roscarlis AparicioAún no hay calificaciones
- Características Del Covid-19Documento2 páginasCaracterísticas Del Covid-19Sandoval RHAún no hay calificaciones
- GPC COVI - 19 Pediatria 2021Documento30 páginasGPC COVI - 19 Pediatria 2021Luis Valdivia ChumpitazAún no hay calificaciones
- Pregunta 1: Clasificacion Sars - Cov - 2Documento10 páginasPregunta 1: Clasificacion Sars - Cov - 2Mauricio ContrerasAún no hay calificaciones
- Neumonitis Por CovidDocumento8 páginasNeumonitis Por CovidDiana MiineaAún no hay calificaciones
- Ensayo Covid 19Documento11 páginasEnsayo Covid 19July GarciaAún no hay calificaciones
- Caso Clinico Encefalopatia (1) - 230503 - 120546Documento9 páginasCaso Clinico Encefalopatia (1) - 230503 - 120546Karen FloresAún no hay calificaciones
- MONOGRAFIADocumento12 páginasMONOGRAFIAAnahi LozaAún no hay calificaciones
- Historia NaturalDocumento18 páginasHistoria NaturalJorge Luis Cantillo SalgadoAún no hay calificaciones
- Centro de Educación Media Gubernamental Rafael Pineda PonceDocumento11 páginasCentro de Educación Media Gubernamental Rafael Pineda PonceOtilia leivaAún no hay calificaciones
- Long CovidDocumento8 páginasLong CovidCanarion ManriquezAún no hay calificaciones
- ESPECTRO CLINICO DE COVID-19 EN PACIENTES PEDIATRICOS AlessiDocumento21 páginasESPECTRO CLINICO DE COVID-19 EN PACIENTES PEDIATRICOS AlessiAlesi CarmonaAún no hay calificaciones
- MetaMedicina 064224Documento21 páginasMetaMedicina 064224Robert ManriqueAún no hay calificaciones
- Informe S6 - Jmarquezd-7Documento9 páginasInforme S6 - Jmarquezd-7krystellAún no hay calificaciones
- COVID Script Reformatted - Spanish - RevisedDocumento5 páginasCOVID Script Reformatted - Spanish - RevisedLaura LizarazoAún no hay calificaciones
- Covid (Documento11 páginasCovid (ARACELYAún no hay calificaciones
- Covid 19Documento11 páginasCovid 19Laura Nicole Romero Perez100% (2)
- Covid 19Documento39 páginasCovid 19Alina Daza CalderonAún no hay calificaciones
- Protocolo de Enfermeria Frente Al Covid.19Documento12 páginasProtocolo de Enfermeria Frente Al Covid.19evelynAún no hay calificaciones
- Covid 19Documento9 páginasCovid 19jazminAún no hay calificaciones
- Enfermedad Por Coronavirus 2019 (COVID-19)Documento23 páginasEnfermedad Por Coronavirus 2019 (COVID-19)Lud OleaAún no hay calificaciones
- Trabajo Covid-19Documento69 páginasTrabajo Covid-19Suany CanalesAún no hay calificaciones
- Ensayo - Historia Natural de La COVID - ROMERO FERNANDO - P5Documento9 páginasEnsayo - Historia Natural de La COVID - ROMERO FERNANDO - P5Kleber RomeroAún no hay calificaciones
- Protocolo Manejo Pediatria 09042020-2Documento41 páginasProtocolo Manejo Pediatria 09042020-2Giuseppe GrandyAún no hay calificaciones
- Informe Sobre Covid - Cinthya Rodriguez - 20171003133 - 7ma Rotacion 2022Documento11 páginasInforme Sobre Covid - Cinthya Rodriguez - 20171003133 - 7ma Rotacion 2022CJohana RodriguezCAún no hay calificaciones
- Coronavirus Sars Covid PDFDocumento55 páginasCoronavirus Sars Covid PDFLUCIAAún no hay calificaciones
- Enfermedad COVIDDocumento4 páginasEnfermedad COVIDNathylu chaquingaAún no hay calificaciones
- Seminario COVIDDocumento49 páginasSeminario COVIDKevin Jara SchulmeyerAún no hay calificaciones
- Fisiopatología (Análisis y Comprensión de Materiales Bibliográficos y Documentales)Documento14 páginasFisiopatología (Análisis y Comprensión de Materiales Bibliográficos y Documentales)Alicia AnchundiaAún no hay calificaciones
- Enfermedad Por Coronavirus PDFDocumento25 páginasEnfermedad Por Coronavirus PDFPablo Mateo Piñas PeñafielAún no hay calificaciones
- Medidas de Prevención y Cuidado Ante El Covid - 19Documento26 páginasMedidas de Prevención y Cuidado Ante El Covid - 19steve ostosAún no hay calificaciones
- Covid PersistenteDocumento7 páginasCovid PersistenteDomingo Barros TrianoAún no hay calificaciones
- Guia para El Manejo y Tratamiento de Contactos y Pacientes Con COVID-19 - 12-02-2022Documento31 páginasGuia para El Manejo y Tratamiento de Contactos y Pacientes Con COVID-19 - 12-02-2022IreAún no hay calificaciones
- Pérdida de La Inmunidad y Reinfección Por SARS-COV-2Documento7 páginasPérdida de La Inmunidad y Reinfección Por SARS-COV-2Nano NoratoAún no hay calificaciones
- Aspectos Clinicos InmunologicoDocumento15 páginasAspectos Clinicos Inmunologicopilar angela chavez aldereteAún no hay calificaciones
- COVIDDocumento9 páginasCOVIDjesusvillefireAún no hay calificaciones
- COVID19-Guía Actualización 120222Documento31 páginasCOVID19-Guía Actualización 120222Gladys CalderaAún no hay calificaciones
- TuputamadreDocumento4 páginasTuputamadreEdu FenollarAún no hay calificaciones
- COVID 19 Planta de Hospitalizacion Espanol COLOMBIA 2020 05 07Documento89 páginasCOVID 19 Planta de Hospitalizacion Espanol COLOMBIA 2020 05 07Anthony MarquezAún no hay calificaciones
- Trabajo Med TropicalDocumento10 páginasTrabajo Med TropicalapoenamedAún no hay calificaciones
- La pandemia del covid-19. Efectos sobre la saludDe EverandLa pandemia del covid-19. Efectos sobre la saludCalificación: 5 de 5 estrellas5/5 (1)
- Enfrentando el COVID-19 con los beneficios del cannabis medicinalDe EverandEnfrentando el COVID-19 con los beneficios del cannabis medicinalAún no hay calificaciones
- 50 preguntas y respuestas sobre el Coronavirus (COVID-19)De Everand50 preguntas y respuestas sobre el Coronavirus (COVID-19)Aún no hay calificaciones
- Pregunta y ObjetivosDocumento2 páginasPregunta y ObjetivosSalma CastilloAún no hay calificaciones
- Resumen Del Artículo 11Documento2 páginasResumen Del Artículo 11Salma CastilloAún no hay calificaciones
- Capitulo 1 Hipertenison Arterial SistemicaDocumento5 páginasCapitulo 1 Hipertenison Arterial SistemicaSalma CastilloAún no hay calificaciones
- Resumen Del Artículo 6Documento2 páginasResumen Del Artículo 6Salma CastilloAún no hay calificaciones
- Resumen Del Artículo 10Documento3 páginasResumen Del Artículo 10Salma CastilloAún no hay calificaciones
- Resumen Del Artículo 9Documento3 páginasResumen Del Artículo 9Salma CastilloAún no hay calificaciones
- Resumen Del Artículo 3Documento4 páginasResumen Del Artículo 3Salma CastilloAún no hay calificaciones
- Esquema de VacunaciónDocumento11 páginasEsquema de VacunaciónSalma CastilloAún no hay calificaciones
- Misión y Visión BUAPDocumento5 páginasMisión y Visión BUAPSalma CastilloAún no hay calificaciones
- FisioDocumento29 páginasFisioCamila GilerAún no hay calificaciones
- H.C 10Documento5 páginasH.C 10Jenniffer AlcivarAún no hay calificaciones
- Neumo Lección 1Documento5 páginasNeumo Lección 1Anthony Bravo CortezAún no hay calificaciones
- Escala Mujer MHRDocumento1 páginaEscala Mujer MHRRosaisaura Alcantara MendozaAún no hay calificaciones
- Guia de PractcaDocumento1 páginaGuia de PractcaLourdes Roxana Calsin TapiaAún no hay calificaciones
- Silabo de Anatomia Animal IiDocumento4 páginasSilabo de Anatomia Animal IiTania YgnacioAún no hay calificaciones
- Etiqueta Sga Oil-DriDocumento16 páginasEtiqueta Sga Oil-DriShared HerreraAún no hay calificaciones
- Curso Soporte Vital y RCPDocumento11 páginasCurso Soporte Vital y RCPJorge Cruces BarbaAún no hay calificaciones
- TC de Torax: Desde Las Glándulas Suprarrenales Hasta El Opérculo TorácicoDocumento21 páginasTC de Torax: Desde Las Glándulas Suprarrenales Hasta El Opérculo Torácicotania cisterna gonzalezAún no hay calificaciones
- Cancer Pulmonar ImpDocumento14 páginasCancer Pulmonar ImpJhanet CusihuallpaAún no hay calificaciones
- Cuestionarios Poligrafia Version 2022 - Hospitalizacion - IsiDocumento4 páginasCuestionarios Poligrafia Version 2022 - Hospitalizacion - IsiJuan Jesús CoHerAún no hay calificaciones
- 2PRACTICA N°5 EsputoDocumento18 páginas2PRACTICA N°5 EsputoCristian JumboAún no hay calificaciones
- El Sistema Cardiovascular Está Compuesto Por El Corazón y Los Vasos SanguíneosDocumento4 páginasEl Sistema Cardiovascular Está Compuesto Por El Corazón y Los Vasos SanguíneosNaila Saray PeñaAún no hay calificaciones
- 10 Enfermedades RespiratoriasDocumento3 páginas10 Enfermedades RespiratoriasSoporte Tecnico100% (2)
- Muerte EncefalicaDocumento30 páginasMuerte Encefalicaalan delgado salazarAún no hay calificaciones
- 1-Hepteno (EQ1) PDFDocumento6 páginas1-Hepteno (EQ1) PDFSamir MoraAún no hay calificaciones
- DRENAJESDocumento94 páginasDRENAJESDarling Cerna Sotomayor100% (1)
- Exposición Aguda A Hidrocarburos: Toxicidad Clínica, Evaluación y DiagnósticoDocumento22 páginasExposición Aguda A Hidrocarburos: Toxicidad Clínica, Evaluación y DiagnósticojharyAún no hay calificaciones
- RaízDocumento1 páginaRaízKatiie Ƹ̵̡Ӝ̵̨̄ƷAún no hay calificaciones
- Actividad Grupal 5 Enfermedades Patológicas Del Sistema RespiratorioDocumento6 páginasActividad Grupal 5 Enfermedades Patológicas Del Sistema RespiratorioSugey MolinaAún no hay calificaciones
- 4 Liquidos Especiales Sin VidDocumento22 páginas4 Liquidos Especiales Sin VidAlexis RubioAún no hay calificaciones
- 998 830 621 901 Y Brotes 2022Documento2 páginas998 830 621 901 Y Brotes 2022Lina Bonilla0% (1)
- RCP Neonatal Basico - AvanzadoDocumento34 páginasRCP Neonatal Basico - AvanzadoMario Flores muñanteAún no hay calificaciones
- XI. Oxigenoterapia y Aerosolterapia AmbulatoriaDocumento21 páginasXI. Oxigenoterapia y Aerosolterapia Ambulatoriathiare gonzalezAún no hay calificaciones
- Lista de Pruebas Caseras de COVID-19 Aprobadas Por La FDADocumento2 páginasLista de Pruebas Caseras de COVID-19 Aprobadas Por La FDAEl Nuevo DíaAún no hay calificaciones
- Presentación de PowerPointDocumento13 páginasPresentación de PowerPointLiz Lopez100% (1)
- Necesidad de RespiracionDocumento46 páginasNecesidad de Respiracionpegui48Aún no hay calificaciones
- MSDS - Diluyente Epoxico P33 NCDocumento14 páginasMSDS - Diluyente Epoxico P33 NCMadetinAún no hay calificaciones
- Síndrome de Aspiración MeconialDocumento8 páginasSíndrome de Aspiración MeconialGregory CruzAún no hay calificaciones