0% encontró este documento útil (0 votos)
95 vistas10 páginasGASTRITIS
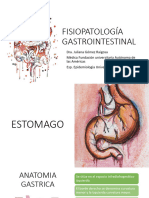
La gastritis es una inflamación de la mucosa gástrica causada por factores endógenos y exógenos. La mucosa gástrica se divide en dos zonas: la región oxíntica que produce ácido clorhídrico y la región secretora de moco. La principal causa de gastritis es la infección por Helicobacter pylori. Otras causas incluyen el uso de AINES y factores autoinmunes. La clasificación de Sydney categoriza la gastritis como aguda o crónica dependiendo del tipo de células inflamator
Cargado por
joselyn navarroDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
95 vistas10 páginasGASTRITIS
La gastritis es una inflamación de la mucosa gástrica causada por factores endógenos y exógenos. La mucosa gástrica se divide en dos zonas: la región oxíntica que produce ácido clorhídrico y la región secretora de moco. La principal causa de gastritis es la infección por Helicobacter pylori. Otras causas incluyen el uso de AINES y factores autoinmunes. La clasificación de Sydney categoriza la gastritis como aguda o crónica dependiendo del tipo de células inflamator
Cargado por
joselyn navarroDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd