Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Mycobacterium
Mycobacterium
Cargado por
Eric Daniel Lombardo TorrezDescripción original:
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Mycobacterium
Mycobacterium
Cargado por
Eric Daniel Lombardo TorrezCopyright:
Formatos disponibles
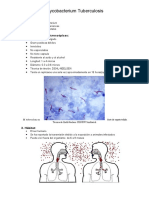
Mycobacterium
Bacilos aerobios
Inmóviles
No esporulados
La pared celular es rica en lípidos
bacilos ácido-alcohol resistentes (BAAR).
presencia de ácidos micólicos
Esta pared celular es la responsable de muchas de las propiedades características de las bacterias. Por ej.:
Acido-alcohol resistencia
Crecimiento lento
Resistencia a detergentes
Resistencia a los antibioticos antibacterianos frecuentes
Respuesta inmunitaria del hospedador: antigenicidad
lipoarabinomanano (LAM)
Mycobacterium tuberculosis (basilo de koch)
RESISTENTE A DESINFECTANTES, DETERGENTES, ANTIBIOTICOS ANTIBACTERIANOS FRECUENTES
M. tuberculosis impide la fusión del fagosoma con los lisosomas
Los macrófagos secretan interleucina 12 (IL-12) y factor de necrosis tumoral a (TNF-a)
células gigantes de Langhans
Epidemiologia
El ser humano constituye el único reservorio natural
Población con riesgo elevado de enfermedad por M. tuberculosis son:
las personas ≪sin techo≫,
los alcohólicos,
los drogadictos,
los reclusos
los individuos infectados por el virus de la inmunodeficiencia humana (VIH)
Enfermedades clínicas
La tuberculosis puede afectar a cualquier órgano
El foco pulmonar inicial se encuentra en los campos pulmonares medios o inferiores
Los pacientes suelen tener síntomas inespecíficos como:
malestar general
adelgazamiento
tos
sudoración nocturna.
El esputo puede ser escaso o hemoptísico y purulento.
Diagnostico clínico
1) los indicios radiológicos de enfermedad pulmonar
2) los resultados positivos en la prueba de reactividad cutánea
3) la detección en el laboratorio de micobacterias al microscopio o en cultivo.
Diagnostico de laboratorio
Prueba cutánea de la tuberculina (PPD)
Tinción de Ziehl-Neelsen (acido-alcohol resistencia calentando)
Tinción de Kinyoun (acido-alcohol resistencia sin calentar)
Tratamiento
Casi todas las pautas comienzan con 2 meses de:
isoniacida (isonicotinil hidracina [INH])
Etambutol
Pirazinamida
Rifampicina se siguen de 4 a 6 meses de INH y rifampicina u otras combinaciones farmacológicas.
Prevencion
Buena higiene
Cubrir la boca
Mycobacterium leprae (enf de Hansen)
Las bacterias se multiplican lentamente
Los síntomas pueden aparecer hasta 20 años después de la infección
Se manifiesta como:
Lepra lepramatosa (enfermedad de Hansen multibacilar
Lepra tuberculoide (enfermedad de Hansen paucibacilar)
La enfermedad viene de los armadillos
Se transmite de una persona a otra
Se cree que se contagia por:
Inhalacion de aerosoles contaminados
Contacto cutáneo
Exudados de la herida
No puede crecer en cultivos acelulares
Afecta la piel y nervios periféricos
La forma tuberculoide es la mas levey presenta maculas hipopigmentadas en la piel
La forma lepramatosa se asocia a:
Lesiones cutáneas desfigurantes
Nodulos
Placas
Afectacion de la mucosa nasal
La forma tuberculoide se trata con rifampicina y dapsona (por 6 meses)
La forma lepramatosa se incluye clofacimina (por 12 meses)
También podría gustarte
- La pandemia del covid-19. Efectos sobre la saludDe EverandLa pandemia del covid-19. Efectos sobre la saludCalificación: 5 de 5 estrellas5/5 (1)
- Patologia TBC PulmonarDocumento65 páginasPatologia TBC PulmonarJuan Urbina50% (2)
- BACILOSDocumento15 páginasBACILOSirene_17100% (5)
- Fichas de InfectologíaDocumento7 páginasFichas de InfectologíaROXY_MD100% (1)
- Tuberculosis PulmonarDocumento38 páginasTuberculosis PulmonarCarlos BarriosAún no hay calificaciones
- Antiparasitarios 13Documento33 páginasAntiparasitarios 13jokamalo100% (1)
- Bacteriologia Del Sistema Respiartorio InferiorDocumento39 páginasBacteriologia Del Sistema Respiartorio InferiorAlejandro JiménezAún no hay calificaciones
- 3 - MycobacteriumDocumento5 páginas3 - MycobacteriumalexAún no hay calificaciones
- 10mycobacterium ENFERMERIADocumento25 páginas10mycobacterium ENFERMERIAYeison Cardona CastroAún no hay calificaciones
- Farmacología de La TBC, Lepra y VIH-SIDADocumento46 páginasFarmacología de La TBC, Lepra y VIH-SIDAShirley IbarraAún no hay calificaciones
- Genero BAARDocumento29 páginasGenero BAARGrupo1702QFBFESCAún no hay calificaciones
- Cuadro TuberculosisDocumento8 páginasCuadro TuberculosisDan PardoAún no hay calificaciones
- Mycobacterium TuberculosisDocumento5 páginasMycobacterium TuberculosisEglee Taiz Cordova LopezAún no hay calificaciones
- Tuberculosis. Dra. BarjoDocumento19 páginasTuberculosis. Dra. Barjommmmggggmm026Aún no hay calificaciones
- Nocardia MycobacteriumDocumento35 páginasNocardia MycobacteriumDavid JuarezAún no hay calificaciones
- Mycobacterium Leprae: CaracterísticasDocumento3 páginasMycobacterium Leprae: CaracterísticasSALMERON OCAMPO NANCY MELINAAún no hay calificaciones
- Bacterias EspecialesDocumento26 páginasBacterias EspecialesSthefania GordilloAún no hay calificaciones
- Tema-32. ActinomycetosDocumento9 páginasTema-32. ActinomycetosJuse JuanAún no hay calificaciones
- Lección 29 Complejo LepraDocumento26 páginasLección 29 Complejo LepraKaren Baron DiazAún no hay calificaciones
- Complejo Mycobacterium AviumDocumento4 páginasComplejo Mycobacterium AviumNas ColomaAún no hay calificaciones
- Mycobacterium PDFDocumento27 páginasMycobacterium PDFAlexandraParedesPuertaAún no hay calificaciones
- BaterilogiaDocumento17 páginasBaterilogianelly rosalesAún no hay calificaciones
- MICOBACTERIASDocumento11 páginasMICOBACTERIASIsabelAún no hay calificaciones
- Tema 7. TBC PDFDocumento40 páginasTema 7. TBC PDFJustin CarpenterAún no hay calificaciones
- 20bacterias Toxigénicas CD ClaseDocumento15 páginas20bacterias Toxigénicas CD ClaseNismoMan92Aún no hay calificaciones
- FAMILIA MICOBACTEIACEAE-claseDocumento72 páginasFAMILIA MICOBACTEIACEAE-claseLau Motta SejinAún no hay calificaciones
- Mycobacterium TuberculosisDocumento8 páginasMycobacterium TuberculosisCindy JimenezAún no hay calificaciones
- EpiglotitisDocumento47 páginasEpiglotitisLeonel FriasAún no hay calificaciones
- NOCARDIADocumento4 páginasNOCARDIAALEXIA CAMILA CARRILLO VALLESAún no hay calificaciones
- Epidemiologia Etiologica MTindreDocumento16 páginasEpidemiologia Etiologica MTindreOyuki SonozakiAún no hay calificaciones
- CAPITULO 22 MicrobiologíaDocumento6 páginasCAPITULO 22 MicrobiologíaMrs. StylesAún no hay calificaciones
- Bordetella Pertussis: Diagnóstico de LaboratorioDocumento3 páginasBordetella Pertussis: Diagnóstico de LaboratorioMontserrat Luna TorresAún no hay calificaciones
- Word Tuberculosis Oral ModificadoDocumento15 páginasWord Tuberculosis Oral Modificadodalis7159Aún no hay calificaciones
- Corynebacterium DiphtheriaeDocumento3 páginasCorynebacterium DiphtheriaePrinces Katherine Aguilar SantiagoAún no hay calificaciones
- LEPRADocumento11 páginasLEPRAAldair MedinaAún no hay calificaciones
- TuberculosisDocumento8 páginasTuberculosisJhonatan Vasquez RojasAún no hay calificaciones
- Acido Alcohol ResistentesDocumento13 páginasAcido Alcohol ResistentesDai Pita0% (1)
- Tuberculosis Pulmonar Extrapulmonar y TaesDocumento52 páginasTuberculosis Pulmonar Extrapulmonar y TaesAlberto CoreaAún no hay calificaciones
- Generalidades de Microbiología Resumen de MurrayDocumento10 páginasGeneralidades de Microbiología Resumen de MurrayWoodward Carolina0% (1)
- Tuberculosis en PediatriaDocumento9 páginasTuberculosis en PediatriaGenesis MontesAún no hay calificaciones
- Hongos OportunistasDocumento95 páginasHongos OportunistasMisha BerriosAún no hay calificaciones
- Bacillus AnthracisDocumento7 páginasBacillus AnthracisLizi Vargas CastilloAún no hay calificaciones
- MICROBIOLOGA - 10 - MycobacteriumDocumento6 páginasMICROBIOLOGA - 10 - MycobacteriumLorenna Carneiro NogueiraAún no hay calificaciones
- Captura de Pantalla 2022-11-07 A La(s) 8.21.28 A.M.Documento13 páginasCaptura de Pantalla 2022-11-07 A La(s) 8.21.28 A.M.gerardovalenzuela690Aún no hay calificaciones
- BacteriasDocumento6 páginasBacteriasItzi LagunaAún no hay calificaciones
- MycobacteriumDocumento35 páginasMycobacteriumAngie Razo AyalaAún no hay calificaciones
- Clase 6 BacteriologiaDocumento17 páginasClase 6 BacteriologiaandyAún no hay calificaciones
- Microorganismos Por Via de Transmisión AéreaDocumento13 páginasMicroorganismos Por Via de Transmisión AéreaAngélica Guadalupe López HernándezAún no hay calificaciones
- TuberculosisDocumento15 páginasTuberculosisYasmin LizanaAún no hay calificaciones
- Corynebacterium y Echinococcus GranulosusDocumento9 páginasCorynebacterium y Echinococcus GranulosusEduardo ArceAún no hay calificaciones
- Bacterias Del Sistema Respiratorio y OrofaringeDocumento7 páginasBacterias Del Sistema Respiratorio y OrofaringeMAIRA VANESA SANCHEZ RAMIREZAún no hay calificaciones
- Dermatología SanitariaDocumento39 páginasDermatología SanitariaJavierFalcon100% (1)
- Enfermedades Infecciosas de Tipo MicòticoDocumento36 páginasEnfermedades Infecciosas de Tipo MicòticoJesus Ulises Estrada CantúAún no hay calificaciones
- TBC PulmonarDocumento23 páginasTBC PulmonarAcaina0% (1)
- Bacterias PatógenasDocumento6 páginasBacterias PatógenasPaulette GualeAún no hay calificaciones
- Proceso Patologico de La Tuberculosis - SemiologiaDocumento52 páginasProceso Patologico de La Tuberculosis - SemiologiaEdwin GonzalesAún no hay calificaciones
- MicroorganismosDocumento39 páginasMicroorganismosEsmeralda Merubia SalazarAún no hay calificaciones
- MycobacteriumDocumento14 páginasMycobacteriumMarcoAún no hay calificaciones
- TUBERCULOSISDocumento7 páginasTUBERCULOSISmariasgu55Aún no hay calificaciones
- Mecanismos de Agresión y Defensa III-SESION 09Documento6 páginasMecanismos de Agresión y Defensa III-SESION 09dibape2018Aún no hay calificaciones
- Enfrentando el COVID-19 con los beneficios del cannabis medicinalDe EverandEnfrentando el COVID-19 con los beneficios del cannabis medicinalAún no hay calificaciones
- ChagasDocumento10 páginasChagasEnghel TowwerAún no hay calificaciones
- Complicaciones Orbitarias de La SinusitisDocumento19 páginasComplicaciones Orbitarias de La SinusitisPoolerErAún no hay calificaciones
- Programa de SST 5Documento4 páginasPrograma de SST 5Lilo PovalAún no hay calificaciones
- Taller Interdisciplinario 2021 Lectores +españolDocumento3 páginasTaller Interdisciplinario 2021 Lectores +españoldalcy bayueloAún no hay calificaciones
- C 11 EnterobacteriaceaeDocumento78 páginasC 11 EnterobacteriaceaeGaby Patricia Espinoza RosasAún no hay calificaciones
- Folleto Tríptico 29.7x21cmDocumento2 páginasFolleto Tríptico 29.7x21cmcamilacadenaclarosAún no hay calificaciones
- Alerta 006-2022-Cpc-Epi - Incremento Covid19.Documento4 páginasAlerta 006-2022-Cpc-Epi - Incremento Covid19.fernando antonio borjas roaAún no hay calificaciones
- Iras en PeruDocumento23 páginasIras en PeruCristopher LiAún no hay calificaciones
- 4.vigilancia Entomológica Indices Aedicos e Infección ViralDocumento33 páginas4.vigilancia Entomológica Indices Aedicos e Infección ViralMaria Elena Lumbre RequeAún no hay calificaciones
- CRUPDocumento5 páginasCRUPLUIS SEBASTIA HERNANDEZ TORRESAún no hay calificaciones
- Las Enfermedades en La Época ColonialDocumento3 páginasLas Enfermedades en La Época ColonialJosue Gabriel LozanoAún no hay calificaciones
- TuberculosisDocumento48 páginasTuberculosisJGARZAPAún no hay calificaciones
- Carteleria Covid AEHCDocumento23 páginasCarteleria Covid AEHCantigcant cantabriaAún no hay calificaciones
- TetanoDocumento33 páginasTetanoRaymond RosarioAún no hay calificaciones
- 0017 Formato Lista de Chequeo de Vigilancia de La Covid-19Documento2 páginas0017 Formato Lista de Chequeo de Vigilancia de La Covid-19SOABXI SOABXIAún no hay calificaciones
- Historia Natural de La Enfermedad de La GonorreaDocumento27 páginasHistoria Natural de La Enfermedad de La GonorreaSergio Eduardo Castillo Paez50% (2)
- Infecciones MicóticasDocumento60 páginasInfecciones MicóticasJorge Luis Jara Valderrama100% (1)
- Guía de VigilanciaDocumento376 páginasGuía de VigilanciaRishar VelazquezAún no hay calificaciones
- MeningococemiaDocumento21 páginasMeningococemiaaide constanzaAún no hay calificaciones
- MeningitisDocumento32 páginasMeningitisDenisse RipaldaAún no hay calificaciones
- Mapa Conceptual ETSDocumento2 páginasMapa Conceptual ETSMelina HernandezAún no hay calificaciones
- Infecciones de Transmisión Sexual (Its)Documento9 páginasInfecciones de Transmisión Sexual (Its)Luis Rafael Alarcon PantojaAún no hay calificaciones
- Proyectos de FamiliarDocumento28 páginasProyectos de FamiliarAdrian de la cruzAún no hay calificaciones
- 4232 29334 1 PBDocumento5 páginas4232 29334 1 PBJuan Jose Vargas VelizAún no hay calificaciones
- Examen de GeneralidadesDocumento1 páginaExamen de GeneralidadesEduardo ReyesAún no hay calificaciones
- Instructivo Toma de Temperatura de Personal y Registro DiarioDocumento6 páginasInstructivo Toma de Temperatura de Personal y Registro DiarioChristian humeresAún no hay calificaciones
- Hepatitis A, B, C, D - CompressedDocumento44 páginasHepatitis A, B, C, D - CompressedMARIAHM NICOOL ALVAREZ GONZALESAún no hay calificaciones
- PDF Preguntas de La PesteDocumento2 páginasPDF Preguntas de La PesteloncusAún no hay calificaciones
- Rubeo LaDocumento9 páginasRubeo Laalejandracortes09022006Aún no hay calificaciones