Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Hernia Hiatal
Cargado por
MELISSA BUSTILLOS HERNANDEZ0 calificaciones0% encontró este documento útil (0 votos)
9 vistas2 páginasTítulo original
HERNIA HIATAL
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
9 vistas2 páginasHernia Hiatal
Cargado por
MELISSA BUSTILLOS HERNANDEZCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 2
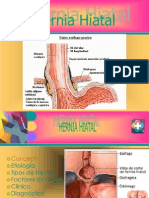
HERNIA HIATAL
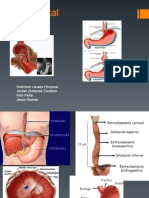
La hernia del hiato esofágico es una alteración de la unión esofagogástrica
que dá lugar a que una dilatación sacular del estómago protruya por encima
del diafragma.
Se identifican tres tipos de hernia:
a. Por deslizamiento o Tipo I, en la que el cardias asciende al mediastino
posterior.
b. De arrollamiento o paraesofágica o Tipo II, en la que el fondo gástrico se
desplaza hacia arriba con un cardias en posición normal.
c. Por deslizamiento y arrollamiento combinada o Tipo III, con ascenso del
cardias y el fondo gástrico.2
La primera es la más frecuente y generalmente es secundaria al estiramiento
repetido hacia arriba de la membrana frenoesofágica, mientras que cuando
hay un defecto congénito en el hiato esofágico se desarrolla una hernia
paraesofágica.
SIGNOS Y SINTOMAS:
Clínicamente pueden ser asintomática u ocasionar dolor retroesternal,
disfagia, plenitud postprandial, pirosis y regurgitación, síntomas éstos
producidos por el reflujo gastroesofágico asociado a la disfunción mecánica
del cardias. La hernia hiatal aumenta significativamente el reflujo
incrementando el tiempo de exposición a un pH menor a 4, el número de
episodios y la duración de los mismos, llevando esta situación a fracasos en el
tratamiento sintomático.
Algunos pacientes con hernia paraesofágica presentan hematemesis por
hemorragia recurrente de la ulceración de la mucosa gástrica en la porción
herniada del estómago.
Puede haber complicaciones respiratorias por compresión mecánica y
neumonía por aspiración.
En una quinta parte de los pacientes pueden originarse fenómenos
catastróficos súbitos como hemorragia excesiva, vólvulo con obstrucción o
infarto gástrico agudo
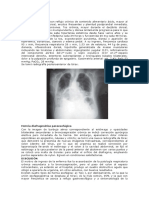
DIAGNOSTICO:
1.- En general el diagnóstico se confirma por deglución de Bario y la
esofagoscopía, que es útil para la clasificación.
2.- Radiografias, SEGD ( serie esofagogastroduodenal)
3.- TAC
4.- esofagomanometria
5.- pH metria
TRATAMIENTO:
En la hernia hiatal paraesofágica, está indicada la reparación quirúrgica, ya
que las complicaciones ponen en riesgo la vida del paciente.
También podría gustarte
- Hernia Hiatal, Caso.Documento7 páginasHernia Hiatal, Caso.Ches HauAún no hay calificaciones
- HerniasDocumento2 páginasHerniaslenchismorales8086Aún no hay calificaciones
- Hernia Hiatal Clase 1Documento32 páginasHernia Hiatal Clase 1speedlokoAún no hay calificaciones
- Hernia de HiatoDocumento5 páginasHernia de HiatoJacob DiazAún no hay calificaciones
- Hernia HiatalDocumento27 páginasHernia HiatalAmaury Jibran Rodriguez ChambeAún no hay calificaciones
- Hernia HiatalDocumento16 páginasHernia HiatalFATIMA GUTIERREZ MEDINAAún no hay calificaciones
- Tema - Hernia HiatalDocumento51 páginasTema - Hernia HiatalGuadalupe Estefania Ruiz SerranoAún no hay calificaciones
- 1 ExposicionDocumento4 páginas1 Exposicionchicaitzelfresita01Aún no hay calificaciones
- Hernias Hiatales y Diafragmaticas - García Novelo E.Documento14 páginasHernias Hiatales y Diafragmaticas - García Novelo E.Victor RodríguezAún no hay calificaciones
- A.clase 1.6 Hernias Hiatal y Parahiatal 1.7 H. DiafragmaticasDocumento72 páginasA.clase 1.6 Hernias Hiatal y Parahiatal 1.7 H. DiafragmaticasREYES AGUILAR SALINASAún no hay calificaciones
- 1ra CLASE EsofagoDocumento46 páginas1ra CLASE EsofagoFranklin Miranda-SolisAún no hay calificaciones
- Fisiopatología 12Documento30 páginasFisiopatología 12cesarAún no hay calificaciones
- 015 Hern Abd Uss GrajedaDocumento15 páginas015 Hern Abd Uss GrajedaGabo Bravo RodríguezAún no hay calificaciones
- Henia Hiatal 2010Documento42 páginasHenia Hiatal 2010diasdeeneroAún no hay calificaciones
- Patologías Digestivas PediátricasDocumento60 páginasPatologías Digestivas PediátricasGreysi Nayeli Martínez GirónAún no hay calificaciones
- Patología DiafragmáticaDocumento4 páginasPatología DiafragmáticaKatherine Ruiz HalkettAún no hay calificaciones
- Enfermedades Del EstomagoDocumento45 páginasEnfermedades Del EstomagoKatty Luz Paternina Gonzalez100% (2)
- Hernia HiatalDocumento38 páginasHernia HiatalSamuel VasquezAún no hay calificaciones
- Repaso para Gastroenter4ologiaDocumento31 páginasRepaso para Gastroenter4ologiaRicardo JiménezAún no hay calificaciones
- ULCERADocumento5 páginasULCERAMichelle AvalosAún no hay calificaciones
- Esofago Patologia Benigna y MalignaDocumento53 páginasEsofago Patologia Benigna y Malignajj2205100% (1)
- 6df52a87 Cd86 47a4 9d9d Eb9c5f3320ea Resumen de Gastroenterolgia Zamna Versión 2021Documento9 páginas6df52a87 Cd86 47a4 9d9d Eb9c5f3320ea Resumen de Gastroenterolgia Zamna Versión 2021jose Antonio vazquez padillaAún no hay calificaciones
- Hernia HiatalDocumento8 páginasHernia HiatalPabloAgustínGarayAún no hay calificaciones
- Tipos de Hernias Esofágicas-Díaz Montenegro Santiago.Documento5 páginasTipos de Hernias Esofágicas-Díaz Montenegro Santiago.Santiago Díaz MontenegroAún no hay calificaciones
- Dolor AbdominalDocumento23 páginasDolor AbdominalFeraenteAún no hay calificaciones
- Unidad VDocumento36 páginasUnidad VIlse RoviAún no hay calificaciones
- PATOLOGIASDocumento24 páginasPATOLOGIASMarianelaAún no hay calificaciones
- Monografia EmbriologiaDocumento20 páginasMonografia EmbriologiaWashington MachacaAún no hay calificaciones
- Úlcera PépticaDocumento4 páginasÚlcera PépticaJonathan UquillasAún no hay calificaciones
- Surgical Management of Paraesophageal Hernia - UpToDateDocumento24 páginasSurgical Management of Paraesophageal Hernia - UpToDatejorge mauricio pacheco dominguezAún no hay calificaciones
- Hernia DiafragmáticaDocumento2 páginasHernia DiafragmáticaJose Gaona BirsAún no hay calificaciones
- Enfermedades Del EsofagoDocumento8 páginasEnfermedades Del EsofagoSamantha Melisa Castillo RocaAún no hay calificaciones
- ExposicionDocumento2 páginasExposicionCrismelin RodríguezAún no hay calificaciones
- Complicaciones de UlceraDocumento4 páginasComplicaciones de Ulcerapedro rojasdelacruzAún no hay calificaciones
- HerniahiatalDocumento26 páginasHerniahiatalShe'sPeritaAún no hay calificaciones
- Hernia HiatalDocumento20 páginasHernia HiatalGretchen LavadoAún no hay calificaciones
- Caso ClinicoDocumento5 páginasCaso ClinicoLucero CarrionAún no hay calificaciones
- Enfermedad Acido PepticaDocumento75 páginasEnfermedad Acido PepticaLuis VerduzcoAún no hay calificaciones
- Hernia de HiatoDocumento21 páginasHernia de HiatojaocjaocAún no hay calificaciones
- Abdomen AgudoDocumento7 páginasAbdomen Agudoliz garciaAún no hay calificaciones
- Patología EsofágicaDocumento22 páginasPatología EsofágicaJoselin GalvezAún no hay calificaciones
- ErgeDocumento5 páginasErgeMishell VásquezAún no hay calificaciones
- Problemas de Pared Abdominal (1) .Docx ManualDocumento10 páginasProblemas de Pared Abdominal (1) .Docx ManualCesar Arturo Muñoz GonzalezAún no hay calificaciones
- Hernia HiatoDocumento22 páginasHernia HiatoasdqweAún no hay calificaciones
- Diagnostico Hernia HiatalDocumento6 páginasDiagnostico Hernia HiataldrplataAún no hay calificaciones
- AcalasiaDocumento22 páginasAcalasiaRebeca Sabat pazAún no hay calificaciones
- RESUMEN CAP 17 y 18Documento11 páginasRESUMEN CAP 17 y 18Alisson DiazAún no hay calificaciones
- Alteraciones GastricasDocumento52 páginasAlteraciones GastricasAlejandro DiazAún no hay calificaciones
- PeritonitisDocumento14 páginasPeritonitisPierina Angelica Burbano IAún no hay calificaciones
- Hernia HiatalDocumento23 páginasHernia HiatalzerevanAún no hay calificaciones
- En Qué Consiste La Inflamación Histológicamente Demostrada de La Mucosa GástricaDocumento5 páginasEn Qué Consiste La Inflamación Histológicamente Demostrada de La Mucosa GástricaArmando CcosiAún no hay calificaciones
- Clínica Quirúrgica II ResumoDocumento17 páginasClínica Quirúrgica II ResumoIvanAún no hay calificaciones
- Cirugia General Clase 2Documento5 páginasCirugia General Clase 2dulce obandoAún no hay calificaciones
- Hernias Del Hiato Esofágico y DiafragmaDocumento18 páginasHernias Del Hiato Esofágico y DiafragmaAna Carolina Gallardo CruzAún no hay calificaciones
- Enfermedades GastrointestinalesDocumento92 páginasEnfermedades GastrointestinalesAmaiiranii Ramiirez100% (1)
- Digestivo CompletoDocumento94 páginasDigestivo CompletoPablitoAún no hay calificaciones
- Patologia BenignaDocumento4 páginasPatologia BenignaCamila ArévaloAún no hay calificaciones
- Obstrucción IntestinalDocumento9 páginasObstrucción IntestinalDavid BarriosAún no hay calificaciones
- Tracto Digestivo - EsofagoDocumento24 páginasTracto Digestivo - EsofagoAivree DreowoneAún no hay calificaciones
- La Guía Del Reflujo Ácido: El reflujo acido en los niños, como controlarlo, complicaciones derivadas y mucho masDe EverandLa Guía Del Reflujo Ácido: El reflujo acido en los niños, como controlarlo, complicaciones derivadas y mucho masCalificación: 5 de 5 estrellas5/5 (1)