Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Fisiología Reproductiva Cuestionario
Cargado por
Anell RubioDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Fisiología Reproductiva Cuestionario
Cargado por
Anell RubioCopyright:
Formatos disponibles
Fisiología Reproductiva
1. Cuáles son las hormonas secretadas por el hipotálamo que son parte de la fisiología
Reproductiva.
Hormona liberadora de gonadotropinas(GnRH): controla la secreción de la hormona
luteinizante(LH) y de la hormona foliculoestimulante(FSH).
Hormona liberadora de corticotropina(CRH): controla la secreción de la
corticotropina(ACTH).
Hormona liberadora de hormona del crecimiento(GHRH): regula la descarga de la hormona
del crecimiento(GH).
Hormona liberadora de tirotropina(TRH): regula la liberación de la hormona estimulante del
tiroides(TSH).
2. Como está formada y cuál es la función de la prolactina
La prolactina es un polipéptido de 198 aminoácidos secretado por los lactotropos de la hipófisis
anterior, y es el factor trófico principal responsable de la síntesis de leche en la mama.
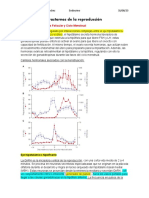
3. Características del ciclo menstrual
Un ciclo menstrual normal dura entre 21 y 35 días, con 2 a 6 días de sangrado y una media de
pérdida sanguínea de 20 a 60 ml.
4. Fases del ciclo ovárico del ciclo menstrual.
Fase folicular: Es la retroalimentación hormonal promueve el desarrollo metódico de un
solo folículo. La duración media de la fase folicular en el ser humano varía entre 10 y 14
días, y la variabilidad de ésta es la responsable de la mayoría de las variaciones en la
duración total del ciclo.
Fase lútea: es el espacio de tiempo entre la ovulación y el inicio de la menstruación, que
tiene una duración media de 14 días.
5. Cuál es la función de la calcitonina
La calcitonina se opone a las acciones de la PTH y de la vitamina D y protege el esqueleto
materno durante los periodos de estrés por calcio.
6. Que es el desarrollo folicular.
Proceso dinámico que ocurre desde la menarquia hasta la menopausia. Este proceso está diseñado
para permitir el reclutamiento mensual de una cohorte de folículos y producir un solo folículo
dominante maduro, durante la ovulación de cada mes.
7. Que papel ocupa la FSH durante el desarrollo folicular.
Asume el control de la diferenciación y el crecimiento folicular, y permite que una cohorte de
folículos siga la diferenciación, en la formación de folículos primordiales.
8. Que es la ovulación.
El pico de LH de mitad de ciclo es el responsable del importante aumento de la concentración local
de prostaglandinas y de enzimas proteolíticas en la pared folicular, estas sustancias debilitan de
manera progresiva la pared folicular y permiten que se forme un orificio.
9. Función del cuerpo lúteo.
Principal regulador de la fase lutea y secreta de estrógenos y progesterona producen una
retroalimentación negativa a nivel central, disminuyendo la secreción de FSH y LH. El
mantenimiento de la función del cuerpo lúteo depende de que continúe la producción de LH.
10. Fases de del ciclo uterino en el ciclo menstrual.
La fase proliferativa: se caracteriza por el crecimiento mitótico progresivo de la
decidua funcional, para preparar la implantación embrionaria. El estroma es una capa
compacta y densa, en la que se ven estructuras vasculares con poca frecuencia.
Fase secretora: Se caracteriza por los efectos celulares de la progesterona además de los
producidos por los estrógenos, sobresale también por el crecimiento y desarrollo continuo de
las arterias espirales
11. Que es la menstruación.
En ausencia de implantación, la secreción glandular se interrumpe y se produce una desintegración
irregular de la decidua funcional. El resultado de la descamación de esta capa del endometrio se
denomina menstruación
12. Que es la menarquia.
La menarquía es la primera menstruación, típicamente ocurre cuando una adolescente ha alcanzado el
estadio de desarrollo mamario 3-4 de Tanner.
13. Cambios hormonales que se producen con la menarquia.
Aumento de la leptina por el aumento del tejido adiposo.
El aumento de la secreción de andrógenos suprarrenales es importante para estimular
la adrenarquia, la aparición de vello axilar y púbico en niñas.
El estradiol, secretado predominantemente por los ovarios, aumenta a un ritmo
constante durante la pubertad.
14. Que es la decidua y decidualización.
Decidua: Corresponde a un endometrio especializado y modificado durante el
embarazo.
Decidualización: transformación del endometrio secretor en decidua depende de la acción
de estrógenos y Progesterona.
15. Que es Decidua parietal, basal y capsular.
Decidua capsular: cubre al blastocisto en crecimiento y lo separa inicialmente del resto
de la cavidad uterina.
Decidua basal: Porción más profunda del endometrio; no experimenta una
proliferación mensual importante
Decidua parietal: Reviste lo que resto del útero.
También podría gustarte
- Eje Hipotalamo, Hipófisis y OvarioDocumento28 páginasEje Hipotalamo, Hipófisis y OvarioPatrick michael wilson100% (1)
- Cuidado de Enfermería A La Mujer en El Ciclo ReproductivoDocumento7 páginasCuidado de Enfermería A La Mujer en El Ciclo ReproductivoMaria Alejandra Rivera Tejada0% (1)
- Fisiologia Del Ciclo MenstrualDocumento4 páginasFisiologia Del Ciclo MenstrualEmilis Madrid100% (1)
- Trastornos de La ReproducciónDocumento8 páginasTrastornos de La ReproducciónPaulina LemusAún no hay calificaciones
- Fisiologia Reproductiva Guia 2Documento6 páginasFisiologia Reproductiva Guia 2Jeymi yasarela López cascoAún no hay calificaciones
- TAREA 10 Ciclo OvaricoDocumento40 páginasTAREA 10 Ciclo OvaricoCinthya Citlaly Sanchez CastroAún no hay calificaciones
- Tema 1. Fisiología Del Ciclo Menstrual NormalDocumento8 páginasTema 1. Fisiología Del Ciclo Menstrual NormalcarmenAún no hay calificaciones
- Ciclo OvaricoDocumento13 páginasCiclo OvaricoEscarla FructuosoAún no hay calificaciones
- Fisiología femenina y ciclo ováricoDocumento10 páginasFisiología femenina y ciclo ováriconicolas100% (2)
- Diagnostico y Tratamiento de Los Principales Problemas Reproductivos en Los BovinosDocumento16 páginasDiagnostico y Tratamiento de Los Principales Problemas Reproductivos en Los BovinostiburonpirataAún no hay calificaciones
- Ciclo SexualDocumento3 páginasCiclo Sexualsponjita28Aún no hay calificaciones
- 3 Ciclo UterinDocumento9 páginas3 Ciclo UterinAnonymous hkjp4qMVRsAún no hay calificaciones
- Ciclo MenstrualDocumento4 páginasCiclo MenstrualSINECIAAún no hay calificaciones
- Ciclo femenino: Fases y hormonas del ciclo menstrualDocumento124 páginasCiclo femenino: Fases y hormonas del ciclo menstrualMar MaryAún no hay calificaciones
- Ciclo MenstrualDocumento22 páginasCiclo MenstrualPabloGonzalezAún no hay calificaciones
- Ciclo MenstrualDocumento3 páginasCiclo MenstrualAndrea Serpa Pastor100% (1)
- 1 Ciclo Sexual Ifd !Documento26 páginas1 Ciclo Sexual Ifd !justina galeanoAún no hay calificaciones
- Cuestionario EmbrioDocumento4 páginasCuestionario EmbrioFiorella SaldañaAún no hay calificaciones
- Sistema reproductor femeninoDocumento86 páginasSistema reproductor femeninoVicente Fasce OlmosAún no hay calificaciones
- Fisiologia Ii ParcialDocumento17 páginasFisiologia Ii ParcialGabriela VeraAún no hay calificaciones
- Desarrollo folicular y ovulación: del ciclo ovárico a la implantaciónDocumento12 páginasDesarrollo folicular y ovulación: del ciclo ovárico a la implantaciónSämael GabrielAún no hay calificaciones
- Ciclo reproductor femeninoDocumento15 páginasCiclo reproductor femeninoana reynaAún no hay calificaciones
- Bolilla 3 - MBMDocumento5 páginasBolilla 3 - MBMMimi & JuliAún no hay calificaciones
- Ciclo menstrualDocumento10 páginasCiclo menstrualgabrielaelenamarbaAún no hay calificaciones
- Ciclo OváricoDocumento11 páginasCiclo OváricoSebastiánAún no hay calificaciones
- Reproductor FemeninoDocumento12 páginasReproductor Femeninoalejandro barnett matamorosAún no hay calificaciones
- Fisiología del ciclo menstrualDocumento4 páginasFisiología del ciclo menstrualfrankAún no hay calificaciones
- Resumen Cap 80 y 81 Fisiología Humana Medicina UNC FiladdDocumento1 páginaResumen Cap 80 y 81 Fisiología Humana Medicina UNC FiladdCamila AstudilloAún no hay calificaciones
- Ciclo MenstrualDocumento47 páginasCiclo Menstrualbrian urreloAún no hay calificaciones
- Resumen FSHDocumento38 páginasResumen FSHRo JoseAún no hay calificaciones
- 02FisReprGonada Femenina2018Documento82 páginas02FisReprGonada Femenina2018Vicente Fasce OlmosAún no hay calificaciones
- Modificaciones LocalesDocumento16 páginasModificaciones LocalesMarilyn Barrientos VargasAún no hay calificaciones
- Ciclo menstrual y ovárico enDocumento5 páginasCiclo menstrual y ovárico enAlessandro MoralesAún no hay calificaciones
- Ciclo Sexual Femenino UPAO SEMINARIODocumento36 páginasCiclo Sexual Femenino UPAO SEMINARIODianaAyalaChungaAún no hay calificaciones
- Norma Tecnica MujerDocumento9 páginasNorma Tecnica Mujerkarina cabanillasAún no hay calificaciones
- Ciclo menstrual normal enDocumento31 páginasCiclo menstrual normal enMiguel Roque-Tuero100% (1)
- Ciclo Ovarico, Menstrual y Organos Endocrinos Secundarios Junto A Sus Hormonas - 20231104 - 230235 - 0000Documento25 páginasCiclo Ovarico, Menstrual y Organos Endocrinos Secundarios Junto A Sus Hormonas - 20231104 - 230235 - 0000YenielysAún no hay calificaciones
- Eje Hipotalamo Hipofisis OvarioDocumento15 páginasEje Hipotalamo Hipofisis OvarioNatalia AlmeidaAún no hay calificaciones
- Ciclo Menstrual, Ciclo Ovarico, Ciclo EndometrialDocumento9 páginasCiclo Menstrual, Ciclo Ovarico, Ciclo EndometrialAngi LopezAún no hay calificaciones
- Cuestionario Sem 11Documento22 páginasCuestionario Sem 11johav91670Aún no hay calificaciones
- Ciclo Sexual FemeninoDocumento8 páginasCiclo Sexual FemeninoIngrid Daniela Campos LeañoAún no hay calificaciones
- Ovogénesis - Ciclo OvaricoDocumento17 páginasOvogénesis - Ciclo OvaricoKriis VargasAún no hay calificaciones
- Trabajo de Anatomía Ciclo MenstrualDocumento27 páginasTrabajo de Anatomía Ciclo MenstrualCristian David Hurtado PeñaAún no hay calificaciones
- CICLO OVÁRICO y EndometrialDocumento3 páginasCICLO OVÁRICO y EndometrialSelma Xiomara FragosoAún no hay calificaciones
- Ciclos Sexuales Femeninos. NuevoDocumento65 páginasCiclos Sexuales Femeninos. NuevoRafael LeónAún no hay calificaciones
- Fisiología FemeninaDocumento65 páginasFisiología Femeninaloviled0% (1)
- Ciclo Menstrual OváricoDocumento19 páginasCiclo Menstrual OváricoKeily Guerrero HerreraAún no hay calificaciones
- Las Hormonas Sexuales. Adrián MolineroDocumento33 páginasLas Hormonas Sexuales. Adrián MolineroMolinetasAún no hay calificaciones
- Ensayo - OvogénesisDocumento10 páginasEnsayo - OvogénesisRomina Daniela Herrera MenesesAún no hay calificaciones
- Ciclo reproductor femenino: cambios hormonales y fases del ciclo menstrualDocumento26 páginasCiclo reproductor femenino: cambios hormonales y fases del ciclo menstrualDELIAAún no hay calificaciones
- Fisiología de ARF (Resumen)Documento6 páginasFisiología de ARF (Resumen)Christian Saúl Cruz AlonsoAún no hay calificaciones
- Aparato Reprodutor FemeninoDocumento16 páginasAparato Reprodutor Femeninolibmar70Aún no hay calificaciones
- Bases Fisiologicas Del Ciclo MenstrualDocumento16 páginasBases Fisiologicas Del Ciclo MenstrualClau ArocaAún no hay calificaciones
- Sistema Reproductor Femenino RRGADocumento9 páginasSistema Reproductor Femenino RRGAraul.gamboa9662Aún no hay calificaciones
- Ciclo Sexual FemeninoDocumento11 páginasCiclo Sexual FemeninoClaudia VarelaAún no hay calificaciones
- Ciclo Menstrual y Sus TrastornosDocumento19 páginasCiclo Menstrual y Sus TrastornosGustavo Enrique Carrasco Perez100% (1)
- Ciclo MenstrualDocumento13 páginasCiclo MenstrualCarlos PernaleteAún no hay calificaciones
- Madre Embarazada por Primera Vez: La Guía Completa Semana Tras Semana para Tener un Embarazo Tranquilo y Saludable Hasta Dar a LuzDe EverandMadre Embarazada por Primera Vez: La Guía Completa Semana Tras Semana para Tener un Embarazo Tranquilo y Saludable Hasta Dar a LuzCalificación: 5 de 5 estrellas5/5 (1)
- Qué Es La VaginaDocumento2 páginasQué Es La VaginakimberlyAún no hay calificaciones
- N 053 - Norma de Tecnicas - de - Reproduccion Asistida 06 10 10.6026Documento51 páginasN 053 - Norma de Tecnicas - de - Reproduccion Asistida 06 10 10.6026Eduardo TurnerAún no hay calificaciones
- Síndrome de Turner: Diagnóstico y tratamientoDocumento3 páginasSíndrome de Turner: Diagnóstico y tratamientoLOL X Repleys ElmoshtaykersAún no hay calificaciones
- Tema 1. Ginecologia-1Documento16 páginasTema 1. Ginecologia-1Brenda Yadira MezaAún no hay calificaciones
- Marco Legal de La Familia y Aborto en ColombiaDocumento5 páginasMarco Legal de La Familia y Aborto en ColombiaYESMIN LATIFE100% (2)
- Histologia Tejido FemeninoDocumento18 páginasHistologia Tejido FemeninoLuis Manuel BaltodanoAún no hay calificaciones
- Amenorrea SecundariaDocumento10 páginasAmenorrea Secundariayael terrazasAún no hay calificaciones
- Biologia Ii - Cuadernillo - Parcial1Documento59 páginasBiologia Ii - Cuadernillo - Parcial1Ingrid HerediaAún no hay calificaciones
- Resumen - Determinación y Diferenciación SexualDocumento6 páginasResumen - Determinación y Diferenciación SexualEnder ManAún no hay calificaciones
- 10 Ibone Olza PDFDocumento27 páginas10 Ibone Olza PDFTip ZoonAún no hay calificaciones
- Embarazo temprano en institución educativaDocumento13 páginasEmbarazo temprano en institución educativadaniel rodriguezAún no hay calificaciones
- Mitos sexualesDocumento5 páginasMitos sexualesALVAREZ CAMARA VALERIA ASUNCIÓNAún no hay calificaciones
- Protocolo de Sincronización para DonadoraDocumento10 páginasProtocolo de Sincronización para DonadoraBIVIANA LUCERO AQUINO GOMEZAún no hay calificaciones
- Mapa Conceptual de Placentas y Metamorfosis - Embriologia GeneralDocumento7 páginasMapa Conceptual de Placentas y Metamorfosis - Embriologia GeneralPEDRO HONORATO CHAMBA ORDINOLAAún no hay calificaciones
- Anatomía - El AbortoDocumento3 páginasAnatomía - El AbortoSteven DelgadoAún no hay calificaciones
- GUIA DIABETES GESTACIONAL Menarini-DiagnosticsDocumento20 páginasGUIA DIABETES GESTACIONAL Menarini-Diagnosticsblanca AliciaAún no hay calificaciones
- Tipos de AbortoDocumento3 páginasTipos de AbortoPiolin TorresAún no hay calificaciones
- Sistema Endocrino (Hormonas)Documento14 páginasSistema Endocrino (Hormonas)YamaliAún no hay calificaciones
- Acta Lactancia MaternaDocumento4 páginasActa Lactancia MaternaClaudia Quintana JiménezAún no hay calificaciones
- Cuidados de Enfermería en Neonatología PDFDocumento658 páginasCuidados de Enfermería en Neonatología PDFFrancisco Xavier Gonzalez Peña100% (4)
- Síndrome de Ovario PoliquisticoDocumento4 páginasSíndrome de Ovario Poliquisticopedro molinaAún no hay calificaciones
- Episiotomia DiaposdefDocumento20 páginasEpisiotomia DiaposdefStefany YépezAún no hay calificaciones
- Ciclo Menstrual UnisanitasDocumento69 páginasCiclo Menstrual UnisanitasjaimejoseAún no hay calificaciones
- Prevencion Del Cancer de CervixDocumento2 páginasPrevencion Del Cancer de Cervixkaren100% (1)
- Rutas de Acceso A Metodos AnticonceptivosDocumento4 páginasRutas de Acceso A Metodos AnticonceptivosKevin ZuñigaAún no hay calificaciones
- Guía de aprendizaje de Ciencias Naturales 2° periodo grado 8Documento6 páginasGuía de aprendizaje de Ciencias Naturales 2° periodo grado 8Sebas castilloAún no hay calificaciones
- 31 - Métodos Diagnósticos en GinecologíaDocumento2 páginas31 - Métodos Diagnósticos en GinecologíaAnna PauAún no hay calificaciones
- Compendio de Temas Vistos en Clase.Documento10 páginasCompendio de Temas Vistos en Clase.javier hernandezAún no hay calificaciones
- Diseño Curricular Biología-Ciclo BásicoDocumento3 páginasDiseño Curricular Biología-Ciclo BásicoMaría Luz AvilaAún no hay calificaciones
- Manual de Atencion WawaredDocumento45 páginasManual de Atencion WawaredClever Mondragon CasaAún no hay calificaciones