Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Manifestaciones Clínicas de Las Ram PDF
Cargado por
Mariana AlmonteTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Manifestaciones Clínicas de Las Ram PDF
Cargado por
Mariana AlmonteCopyright:
Formatos disponibles
MANIFESTACIONES CLÍNICAS DE LAS RAM
La piel es el órgano más frecuentemente afectado, con manifestaciones de diferente morfología, cronología
y mecanismos implicados. Las manifestaciones cutáneas más frecuentes suelen ser leves (benignas) y
consisten en eritema, máculas, pápulas que se engloban con el término de exantemas maculo-papulares
Una descripción pormenorizada de las lesiones cutáneas tiene mucha importancia; lo ideal sería que la
efectuase el facultativo que atiende al paciente durante dicha RAM. La información obtenida con
posterioridad y por los datos que aporta la familia es de dudosa utilidad. Esta descripción debe hacerse
atendiendo a:
1. La morfología: Aunque no siempre es fácil diferenciar los distintos tipos de exantemas,
eritematosos, maculopapulares, morbiliformes, vesiculares, pustulares y urticariales, en el mismo
paciente pueden confluir diferentes aspectos morfológicos.
2. La extensión, la describiremos como:
• Localizada: cuando la lesión se limita a una zona concreta del cuerpo.
• Diseminada: cuando varias zonas del cuerpo se ven afectadas.
• Generalizada: no hay áreas corporales mayores libres de afectación.
3. La cronología:
• Reacciones inmediatas, como la urticaria, angioedema y la anafilaxia, se suelen producir en la
primera hora tras la toma del medicamento.
• Reacciones tardías: las que se producen después de varias horas-días desde el inicio de la
medicación.
4. La duración de las lesiones
Manifestaciones de las reacciones adversas:
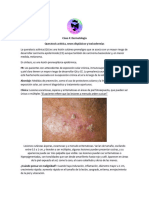
Exantema maculopapular: De carácter generalmente benigno, es una erupción brusca, de amplia
distribución de múltiples maculopápulas, pequeñas, redondas u ovaladas, eritematosas, y con diferentes
grados de confluencia. Su aparición suele ser a partir de 3-4 días desde el inicio del fármaco, o incluso en el
primer día en individuos sensibilizados. La duración suele ser de varios días, puede haber descamación de
piel y cursa con una evolución benigna. No suele haber afectación de mucosas y en ocasiones puede
acompañarse de prurito.
Urticaria-angioedema: Caracterizada por un inicio brusco con la presencia
de habones o ronchas urticariales (áreas con edema y eritema) de forma y
tamaño variables, localización cambiante, habitualmente pruriginosas, de
persistencia variable y de carácter habitualmente benigno. Se producen por
la estimulación y degranulación de los mastocitos que, a través de
mecanismos inmunológicos y no inmunológicos, liberan diferentes
mediadores preformados iniciando la
respuesta inflamatoria. Si la lesión es
más profunda se denomina
angioedema, que puede estar o no
asociado a la urticaria, puede
acompañarse de dolor leve y afectar a
mucosas, y el eritema y el picor no
suelen ser evidentes.
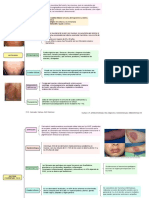
Síndrome de Stevens-Johnson (SSJ) y necrólisis epidérmica tóxica (NET): Son reacciones cutáneas graves,
con lesiones hemorrágicas de mucosas en un 90% de los casos y fiebre. La consideran la misma enfermedad
con diferentes grados de afectación y gravedad; la NET es la más grave y con mayor índice de mortalidad.
Las lesiones cutáneas se caracterizan por eritema o máculas purpúricas con amplias zonas de afectación,
lesiones ampollosas de piel y mucosas con tendencia a la exfoliación, de localización central; su extensión
es mayor en la NET. En la mayoría de los casos se relaciona con la administración de fármacos (antibióticos,
antiepilépticos –carbamazepina– y AINE).
Drug reaction with eosinophilia and systemic symptoms (DRESS): Rara en Pediatría, pero con considerable
mortalidad, que se caracteriza por exantema, fiebre, adenopatías, alteraciones hematológicas y afectación de
órganos internos (el hígado es el más frecuentemente afectado, aunque también casos de afectación renal,
pulmonar, intestinal y pancreática). El periodo de latencia entre la exposición al fármaco y los síntomas es
muy variable, entre 2 semanas y 3 meses, y su curso clínico es prolongado. El exantema es de tipo
maculopapular, con tendencia a la confluencia y generalización, y puede afectar a mucosas (dolor, edema)
sin llegar a producirse ulceraciones; también puede acompañarse de edema facial, descamación y púrpura.
El diagnóstico es preferentemente clínico, se ha establecido una serie de criterios para facilitar su
diagnóstico, uno de ellos es el RegiSCAR. El mecanismo de producción de este síndrome es desconocido, si
bien se ha relacionado con una reactivación de ciertas infecciones virales (virus herpes 6/7, virus de Epstein-
Barr, citomegalovirus). Los fármacos más frecuentemente implicados son los anticonvulsivantes
(carbamacepina, fenitoína, fenobarbital, lamotrigina), aunque no de forma exclusiva; se han descritos casos
relacionados con betalactámicos, sulfonamidas, alopurinol, minociclina, antivirales y dapsona
Vasculitis: Aproximadamente menos del 10% tienen un origen
medicamentoso, la púrpura palpable que se localiza sobre todo en
miembros inferiores es la más frecuentemente descrita (vasculitis
leucocitoclástica). Puede
acompañarse de afectación renal
(hematuria, proteinuria) y hepática
(hipertransaminasemia). Los
medicamentos más frecuentemente
implicados son los antibióticos:
betalactámicos y sulfamida.
Suero-like: Este cursa con fiebre, exantema maculopapular o
urticariforme de inicio distal, con tendencia a la generalización,
artralgias, y ocasionalmente con adenopatías y afectación renal
(glomerulonefritis). Suele estar relacionado con antibióticos y
especialmente con el cefaclor; se estima que alrededor de un 0,2% de
pacientes en tratamiento con cefaclor presenta este cuadro clínico, que
suele presentarse entra el 2.º y el 21.º día de exposición al fármaco.
Exantema fijo medicamentoso: Se caracteriza por máculas de aspecto eritematosovioláceo, con
hiperpigmentación residual de persistencia variable. Suele localizarse en manos, mucosa oral, labios y área
genital. Si se repite la administración del fármaco implicado la lesión aparece en la misma localización. Los
fármacos más frecuentemente implicados son antibióticos (sulfamidas) y AINE.
También podría gustarte
- Las Hemorroides Son Una Señal De Alerta En Tu Cuerpo - Basado En Las Enseñanzas De Frank Suarez: Interpretando Las Hemorroides Como Un Indicador De SaludDe EverandLas Hemorroides Son Una Señal De Alerta En Tu Cuerpo - Basado En Las Enseñanzas De Frank Suarez: Interpretando Las Hemorroides Como Un Indicador De SaludAún no hay calificaciones
- Herpes Zoster 2022Documento3 páginasHerpes Zoster 2022isis vazquezAún no hay calificaciones
- Dermatología y Medicina TropicalDocumento18 páginasDermatología y Medicina TropicalDymar Vidal Choque YucraAún no hay calificaciones
- 06 - FarmacodermiasDocumento57 páginas06 - Farmacodermiaslucas.motta.paz182Aún no hay calificaciones
- Herpes Zoster 2022 TratamientoDocumento2 páginasHerpes Zoster 2022 TratamientoJuan Pablo Villa100% (1)
- RAFA Dérmica Dr. CabreraDocumento28 páginasRAFA Dérmica Dr. CabreraChangAún no hay calificaciones
- Erupciones cutáneas por medicamentos: causas, tipos y tratamientoDocumento12 páginasErupciones cutáneas por medicamentos: causas, tipos y tratamientoMaría PérezAún no hay calificaciones
- 1 ToxicodermiasDocumento16 páginas1 ToxicodermiasRicardo ZetaAún no hay calificaciones
- Nikolsky +Documento4 páginasNikolsky +isidora canalesAún no hay calificaciones
- FarmacodermiasDocumento39 páginasFarmacodermiasRocio Fernández MachucaAún no hay calificaciones
- Afecciones DermatologicasDocumento16 páginasAfecciones DermatologicasLeninLeo 18Aún no hay calificaciones
- Psoriasis PDFDocumento10 páginasPsoriasis PDFLuisMoranAún no hay calificaciones
- Resumen Eritema MultiformeDocumento3 páginasResumen Eritema MultiformePaola MaldonadoAún no hay calificaciones
- Síndrome de eritema multiforme: manifestaciones, diagnóstico y tratamientoDocumento15 páginasSíndrome de eritema multiforme: manifestaciones, diagnóstico y tratamientoCarlos Augusto Amaya ValladaresAún no hay calificaciones
- Reacciones cutáneas farmacológicas: Presentación, frecuencia, patogenia e implicaciones clínicasDocumento54 páginasReacciones cutáneas farmacológicas: Presentación, frecuencia, patogenia e implicaciones clínicasRoger VergarayAún no hay calificaciones
- TOXICODERMIADocumento4 páginasTOXICODERMIANicole Ivette Arias RizikAún no hay calificaciones
- Eritema MultiformeDocumento15 páginasEritema MultiformeRossyLissetteMayorgaAún no hay calificaciones
- Tratamiento de la OnicofosisDocumento30 páginasTratamiento de la OnicofosisMatusDeLaParraGonzálezCamila100% (1)
- M3T18 DermatologiaDocumento10 páginasM3T18 DermatologiaDiego Albes Sandoval LopezAún no hay calificaciones
- Eritema Multiforme 2Documento57 páginasEritema Multiforme 2Jorge Ramirez ImanAún no hay calificaciones
- FarmacodermiasDocumento41 páginasFarmacodermiasJohan DorjuaAún no hay calificaciones
- Eritema multiforme y dermatosis relacionadasDocumento92 páginasEritema multiforme y dermatosis relacionadasCorina FloresAún no hay calificaciones
- Autónomo N6 Enfermedades de La PielDocumento6 páginasAutónomo N6 Enfermedades de La PielMarjhorie CaraguayAún no hay calificaciones
- Covid 19Documento14 páginasCovid 19Paula Andrea MeloAún no hay calificaciones
- Dermatitis MedicamentosasDocumento20 páginasDermatitis Medicamentosassparko64Aún no hay calificaciones
- Modulo 18 - Dermatosis MedicamentosasDocumento12 páginasModulo 18 - Dermatosis MedicamentosasYulissa GarciaAún no hay calificaciones
- ParoniquiaDocumento4 páginasParoniquiaCharles ReyesAún no hay calificaciones
- Eritema MultiformeDocumento5 páginasEritema MultiformeNinigrintAún no hay calificaciones
- Queratosis Actínica, Nevos Displásicos y Toxicodermias (Exanetema Morbiliforme, SJ y NET)Documento4 páginasQueratosis Actínica, Nevos Displásicos y Toxicodermias (Exanetema Morbiliforme, SJ y NET)1721442kAún no hay calificaciones
- Necrólisis Epidérmica Tóxica. Síndrome de Lyell: ClínicaDocumento2 páginasNecrólisis Epidérmica Tóxica. Síndrome de Lyell: Clínicaangel veraAún no hay calificaciones
- Farmacodermia PDFDocumento74 páginasFarmacodermia PDF15kandarAún no hay calificaciones
- FarmacodermiasDocumento11 páginasFarmacodermiasYedid Gara100% (1)
- Los Virus Del Herpes ZosterDocumento6 páginasLos Virus Del Herpes ZosterAngela MavarezAún no hay calificaciones
- 15 Necrolisis Epidermica ToxicaDocumento12 páginas15 Necrolisis Epidermica ToxicaISABEL RAMIREZAún no hay calificaciones
- Eritema MultiformeDocumento16 páginasEritema MultiformeMontserrat RivaAún no hay calificaciones
- Reacciones Adversas A Medicamentos, VasulitisDocumento18 páginasReacciones Adversas A Medicamentos, VasulitiswildpanchoAún no hay calificaciones
- FarmacodermiasDocumento40 páginasFarmacodermiascyaneekAún no hay calificaciones
- Clase 10 - RAMDocumento5 páginasClase 10 - RAMKrystel Volgger GarciaAún no hay calificaciones
- Lesiones ulcerativas: clasificación y diagnósticoDocumento13 páginasLesiones ulcerativas: clasificación y diagnósticoRODOLFOCAROAún no hay calificaciones
- 3 - Eritema MultiformeDocumento38 páginas3 - Eritema MultiformeAlexandro Joel EchagüeAún no hay calificaciones
- Tarea - Módulo 10 - RespuestasDocumento7 páginasTarea - Módulo 10 - RespuestasCAROLINA ELBA PLUA CHIPREAún no hay calificaciones
- Caso Clinico DermatologiaDocumento6 páginasCaso Clinico DermatologiaAndy LucasAún no hay calificaciones
- Eritema: causas, tipos y síntomas de la inflamación cutáneaDocumento4 páginasEritema: causas, tipos y síntomas de la inflamación cutáneaBruuno PortalAún no hay calificaciones
- EmultiformeDocumento2 páginasEmultiformeMaría RaquelAún no hay calificaciones
- Tema 6. Urticaria, Toxicodermias y PruritoDocumento17 páginasTema 6. Urticaria, Toxicodermias y PruritoMercedes PalacioAún no hay calificaciones
- ERITRODERMIASDocumento5 páginasERITRODERMIASCarlos Armando CamposAún no hay calificaciones
- PSORIASISDocumento24 páginasPSORIASISmajo peña100% (1)
- Enfermedades exantemáticas en pediatría: tipos y característicasDocumento64 páginasEnfermedades exantemáticas en pediatría: tipos y característicasJose Daniel Escobar BriceñoAún no hay calificaciones
- PruritoDocumento46 páginasPruritoJeymi PerezAún no hay calificaciones
- Enfermedades BacterianasDocumento22 páginasEnfermedades BacterianasFrancis AbdalaAún no hay calificaciones
- ROSÁCEADocumento5 páginasROSÁCEAcarlaAún no hay calificaciones
- DermatologíaDocumento8 páginasDermatologíaany floresAún no hay calificaciones
- Erupciones Por Drogas2Documento11 páginasErupciones Por Drogas2Ebelin Vanesa Anco RoldanAún no hay calificaciones
- PsoriasisDocumento7 páginasPsoriasisValeAún no hay calificaciones
- ERI TEMA PIGMENTADO FIJODocumento2 páginasERI TEMA PIGMENTADO FIJOMilton RodriguezAún no hay calificaciones
- Urticaria - AnafilaxiaDocumento10 páginasUrticaria - AnafilaxiaAye MeridaAún no hay calificaciones
- Psoriasis, Enf Hansen y LeishmaniasisDocumento10 páginasPsoriasis, Enf Hansen y LeishmaniasisAna ContrerasAún no hay calificaciones
- VHS-1 tratamiento y síntomasDocumento4 páginasVHS-1 tratamiento y síntomasnanisdeadAún no hay calificaciones
- Herpes Zoster: Causas, Síntomas y TratamientoDocumento4 páginasHerpes Zoster: Causas, Síntomas y TratamientoAndre CabreraAún no hay calificaciones
- Reflejos musculares y SGBDocumento7 páginasReflejos musculares y SGBMariana AlmonteAún no hay calificaciones
- Cuento Vías de Administración PDFDocumento1 páginaCuento Vías de Administración PDFMariana AlmonteAún no hay calificaciones
- Fase 2 PracticaDocumento6 páginasFase 2 PracticaMariana AlmonteAún no hay calificaciones
- Guía Inmunología FASE III - MarianaDocumento7 páginasGuía Inmunología FASE III - MarianaMariana AlmonteAún no hay calificaciones
- Práctica 8 FisioDocumento6 páginasPráctica 8 FisioMariana AlmonteAún no hay calificaciones
- Agenesia renal: ausencia de riñonesDocumento2 páginasAgenesia renal: ausencia de riñonesMariana AlmonteAún no hay calificaciones
- Distrofia MuscularDocumento2 páginasDistrofia MuscularMariana AlmonteAún no hay calificaciones
- INFORME 1 FusioDocumento4 páginasINFORME 1 FusioMariana AlmonteAún no hay calificaciones
- Identificación bacteriana por coloraciónDocumento31 páginasIdentificación bacteriana por coloraciónMariana AlmonteAún no hay calificaciones
- Sistema Nervioso AutónomoDocumento1 páginaSistema Nervioso AutónomoMariana AlmonteAún no hay calificaciones
- Microbioma y MicrobiotaDocumento1 páginaMicrobioma y MicrobiotaMariana AlmonteAún no hay calificaciones
- Médula EspinalDocumento1 páginaMédula EspinalMariana AlmonteAún no hay calificaciones
- Pseudomona, H. Pylori, Vibrio 2Documento30 páginasPseudomona, H. Pylori, Vibrio 2Mariana AlmonteAún no hay calificaciones
- Semana 5, Virus FASE 2Documento3 páginasSemana 5, Virus FASE 2Mariana AlmonteAún no hay calificaciones
- Neurofisiología MotoraDocumento1 páginaNeurofisiología MotoraMariana AlmonteAún no hay calificaciones
- PN°8. Sensibilidad Somática y DolorDocumento53 páginasPN°8. Sensibilidad Somática y DolorMariana AlmonteAún no hay calificaciones
- Pn°6. Audición y EquilibrioDocumento43 páginasPn°6. Audición y EquilibrioMariana AlmonteAún no hay calificaciones
- Coronavirus - HerpesvirusDocumento48 páginasCoronavirus - HerpesvirusMariana AlmonteAún no hay calificaciones
- 17 Trastornos de La Función MotoraDocumento39 páginas17 Trastornos de La Función MotoraMariana AlmonteAún no hay calificaciones
- Caso 3 Brucelosis - UpToDateDocumento30 páginasCaso 3 Brucelosis - UpToDateMariana AlmonteAún no hay calificaciones
- Discapacidad AuditivaDocumento57 páginasDiscapacidad AuditivaMaria Esther Torres DiazAún no hay calificaciones
- Antenor Alvarez Centenario de La FundaciDocumento192 páginasAntenor Alvarez Centenario de La Fundacimandi15496Aún no hay calificaciones
- Nematodos y CestodosDocumento53 páginasNematodos y CestodosThalia LRAún no hay calificaciones
- Informe N6 MicroDocumento13 páginasInforme N6 MicroAntho Durand CiriacoAún no hay calificaciones
- Letra Del Ano 2023Documento4 páginasLetra Del Ano 2023Rocio Echarri Del ReyAún no hay calificaciones
- Vocabulario Básico EtimologíaDocumento2 páginasVocabulario Básico EtimologíaChris EvansAún no hay calificaciones
- Ácido AscórbicoDocumento15 páginasÁcido AscórbicomariaAún no hay calificaciones
- Jennette Mccurdy Libro - En.esDocumento411 páginasJennette Mccurdy Libro - En.esA20103 GOMEZ GALINDO KATHERINE MARIA FERNANDAAún no hay calificaciones
- La Gripe de 1918 en GuadalajaraDocumento16 páginasLa Gripe de 1918 en GuadalajaraDiego Sanz MartínezAún no hay calificaciones
- Síndrome Psicopático BasicoDocumento10 páginasSíndrome Psicopático BasicoFiorella SantosAún no hay calificaciones
- AMPc-ruta glucosaDocumento5 páginasAMPc-ruta glucosaLaura Sofia Rintha JaraAún no hay calificaciones
- OmeprazolDocumento2 páginasOmeprazolEdgar Gutiérrez CortézAún no hay calificaciones
- Retiro de CorticoidesDocumento8 páginasRetiro de CorticoidesRonald MoralesAún no hay calificaciones
- Tai Chi Chuan - Estilo YangDocumento30 páginasTai Chi Chuan - Estilo YangJoel Naranjo Urra - Osteópata82% (11)
- Perfil Profesional EnfermeriaDocumento5 páginasPerfil Profesional EnfermeriaWilmary MorenoAún no hay calificaciones
- Ficha Evaluacion Sal Escolar 2018 2019Documento1 páginaFicha Evaluacion Sal Escolar 2018 2019angelica mariñoAún no hay calificaciones
- Hipo HiperpigmentacionesDocumento19 páginasHipo HiperpigmentacionesAnnMckencieAún no hay calificaciones
- Síndrome de Lisis TumoralDocumento39 páginasSíndrome de Lisis TumoralSociedad Científica de Estudiantes de Medicina de IcaAún no hay calificaciones
- Características de La Manifestaciones Científicas en MesopotamiaDocumento2 páginasCaracterísticas de La Manifestaciones Científicas en MesopotamiaAngel BonillaAún no hay calificaciones
- Terapia Periodontal No QuirúrgicaDocumento9 páginasTerapia Periodontal No QuirúrgicaSEBASTIÁN LÓPEZ CASTANEDAAún no hay calificaciones
- (Modificado) Morfofisiologia - Mesa A4 - Caso 1 - Moran García, Nicole G.Documento10 páginas(Modificado) Morfofisiologia - Mesa A4 - Caso 1 - Moran García, Nicole G.Nicole MoranAún no hay calificaciones
- Aclaraciones Coronariografia y Angioplastia CoronariaDocumento3 páginasAclaraciones Coronariografia y Angioplastia Coronariatop10uandes100% (2)
- Cuestionario 10Documento6 páginasCuestionario 10Andrea Guerra100% (1)
- Animales Exoticos - ZoocriaderoDocumento24 páginasAnimales Exoticos - ZoocriaderoDueñas R Tania MariaAún no hay calificaciones
- EQUIPO#6 Avance PIA# 4Documento6 páginasEQUIPO#6 Avance PIA# 4JeRry GarZaAún no hay calificaciones
- RESUMEN EUNACOM DermatologiaDocumento90 páginasRESUMEN EUNACOM Dermatologiapipeneo91-1Aún no hay calificaciones
- Taller de Ventilacion Fisiologia RespiratoriaDocumento57 páginasTaller de Ventilacion Fisiologia RespiratoriavalenzuelacastilloAún no hay calificaciones
- s41581 022 00609 5.en - EsDocumento2 páginass41581 022 00609 5.en - EsLAURA ALEJANDRA GONZALEZ MONTOYAAún no hay calificaciones
- 1409 0015 MLCR 33 01 00063 PDFDocumento7 páginas1409 0015 MLCR 33 01 00063 PDFRodrigo José BustamanteAún no hay calificaciones
- Tejido ConectivoDocumento18 páginasTejido ConectivoJosué Alejandro HernándezAún no hay calificaciones