Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Sífilis Congénita: Concepto
Sífilis Congénita: Concepto
Cargado por
YA GCDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Sífilis Congénita: Concepto
Sífilis Congénita: Concepto
Cargado por
YA GCCopyright:
Formatos disponibles
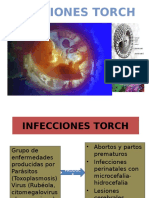
SÍFILIS CONGÉNITA
CONCEPTO
Es causada por la bacteria espiroqueta Treponema pallidum. La infección ocurre por la
transmisión transplacentaria u ocasionalmente a través del contacto directo con una lesión
infecciosa durante el nacimiento, la transmisión lo pueden hacer tanto la gestante que tienen
infección primaria o segundaria, así como están en la fase latente de mayor riesgo son
primeras.
CARACTERÍSTICAS CLÍNICAS:
Rinitis hemorragias (cero emética)
Temprana
< 2 años
Pénfigo palmo plantar
Periostitis / osteocondritis
Queratitis interticial
Triada de Hutchinson Sordera neurosensorial
Dientes en tonel
Tardía Hueso en sable (tibia en sable)
> 2 años
Nariz en silla de montar, gomas
CAUSAS:
La sífilis congénita es causada por la Treponema pallidum bacterium, la cual puede transmitirse
de la madre al niño durante el desarrollo fetal o al nacer. Hasta la mitad de todos los bebés
infectados con sífilis en el útero muere poco antes o después del nacimiento.
PRUEBAS DEL LABORATORIO:
- Pruebas treponémicas
- Pruebas no treponémicas
COMPLICACIONES:
La sífilis congénita puede causar:
- Aborto espontáneo (perder el bebé durante el embarazo)
- Muerte fetal (el bebé nace muerto)
- Muerte del bebé poco tiempo después de nacer
Hasta el 40 % de los bebés que nacen de mujeres con sífilis que no han recibido tratamiento
pueden nacer muertos, o morir de la infección al poco tiempo.
Los bebés que nacen con SC pueden tener:
- Anemia grave
- Agrandamiento del hígado y del bazo
- Problemas con los nervios, como ceguera o sordera
- Meningitis
- Sarpullido
- Deformación de los huesos
DIAGNÓSTICO:
Existen varios factores para diagnosticar si un bebé tiene SC. Esto factores incluirán los
resultados de la prueba de detección de sífilis en sangre de la madre. Para determinar si el
bebé tiene SC, es posible que el médico también quiera hacerle al bebé una prueba en sangre,
un examen físico u otras pruebas, como una punción lumbar o una radiografía.
TRATAMIENTOS:
- Penicilina 5000 U/k por dosis
Benzatínica (menos utilizada): una dosis intramuscular
Acuosa: < 7 días, una cada 12 horas; >7 días, una cada8 horas (endovenoso por 10 días)
Procaínica: una dosis intramuscular cada 24 horas por 10 días
También podría gustarte
- Sepsis NeonatalDocumento7 páginasSepsis NeonatalDaniela Gil MiraAún no hay calificaciones
- Recien Nacido de Alto RiesgoDocumento29 páginasRecien Nacido de Alto RiesgoArle Navarro100% (1)
- Sindrome TORCHDocumento58 páginasSindrome TORCHChristian Rodriguez86% (7)
- Sindrome de TorchDocumento21 páginasSindrome de TorchCandy ContrerasAún no hay calificaciones
- 14 TorchDocumento28 páginas14 TorchMariana JimenezAún no hay calificaciones
- Enfermedades de Transmision PerinatalDocumento14 páginasEnfermedades de Transmision PerinatalNahuel SchunkeAún no hay calificaciones
- Torch Salud ReproductivaDocumento59 páginasTorch Salud ReproductivaMitzii RiveraAún no hay calificaciones
- Toxoplasma Gondii en en EmbarazoDocumento6 páginasToxoplasma Gondii en en EmbarazoEdimildoAún no hay calificaciones
- Enfermedades ConnatalesDocumento9 páginasEnfermedades Connatales100359765asAún no hay calificaciones
- SífilisDocumento20 páginasSífilischristaAún no hay calificaciones
- Plejo TorchDocumento90 páginasPlejo TorchALBERTO MISAEL SOTOMAYOR CASILLASAún no hay calificaciones
- TorchDocumento30 páginasTorchEliaz GonzalezAún no hay calificaciones
- Factores de Riesgo en El NeonatoDocumento52 páginasFactores de Riesgo en El NeonatoVanesa Alfaro TasaycoAún no hay calificaciones
- Sifilis ADocumento18 páginasSifilis AMilagrosAún no hay calificaciones
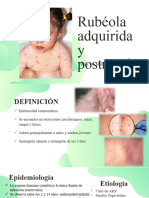
- RubeolaDocumento3 páginasRubeolaSofía Molano RodríguezAún no hay calificaciones
- TorchDocumento87 páginasTorchDonald NashAún no hay calificaciones
- Torch PDFDocumento28 páginasTorch PDFRosario Fernandez RuizAún no hay calificaciones
- StorchDocumento68 páginasStorchAngie GermanottaAún no hay calificaciones
- Sepsis ConnatalDocumento9 páginasSepsis ConnatalcmansillagrothAún no hay calificaciones
- Crecimiento Intrauterino.Documento55 páginasCrecimiento Intrauterino.Miguel ARGAún no hay calificaciones
- Sepsis NeonatalclaseDocumento71 páginasSepsis NeonatalclaseBrayan Espinoza FloresAún no hay calificaciones
- Wuolah Free T15Documento3 páginasWuolah Free T15Elena Bueno CascoAún no hay calificaciones
- Infeccionesintrauterinas1 100610192424 Phpapp02Documento37 páginasInfeccionesintrauterinas1 100610192424 Phpapp02Pao BarbechoAún no hay calificaciones
- Sindromedetorch 160810224137Documento67 páginasSindromedetorch 160810224137Carla bAún no hay calificaciones
- Infecciones PrenatalesDocumento22 páginasInfecciones PrenatalesjanisAún no hay calificaciones
- Sífilis CongénitaDocumento9 páginasSífilis CongénitaDilma aide HernandezAún no hay calificaciones
- Resumen SifilisDocumento3 páginasResumen SifilisSergio Andres Muñoz SuarezAún no hay calificaciones
- Sifilis GestacionalDocumento24 páginasSifilis GestacionalFrancesca Rozo100% (1)
- MeningitisDocumento62 páginasMeningitisFrancis NicoleAún no hay calificaciones
- Infecciones de Trasmisión SexualDocumento46 páginasInfecciones de Trasmisión Sexualmikaela klanianAún no hay calificaciones
- Torch 090509163954 Phpapp02Documento80 páginasTorch 090509163954 Phpapp02Guisella Pacheco LinaresAún no hay calificaciones
- Síndrome de TorchDocumento7 páginasSíndrome de TorchLizbeth CunalataAún no hay calificaciones
- Mal de ChagasDocumento32 páginasMal de ChagasMariana Vacchiano TerréAún no hay calificaciones
- Actualizaciòn en TORCHDocumento6 páginasActualizaciòn en TORCHAngélicaTroncosoMartínezAún no hay calificaciones
- Torch 2023Documento50 páginasTorch 2023IvanAún no hay calificaciones
- Expo 7. Sifilis y EmbarazoDocumento16 páginasExpo 7. Sifilis y Embarazolaura ruizAún no hay calificaciones
- Cuidados de Enfermeria en Pacientes Con Sifilis NeonatalDocumento9 páginasCuidados de Enfermeria en Pacientes Con Sifilis NeonatalNolberto Kevin50% (2)
- Infecciones y Toxicos de Riesgo FetomaternoDocumento72 páginasInfecciones y Toxicos de Riesgo FetomaternoDiana PlusSize EcAún no hay calificaciones
- Its y Embarazo FinalDocumento82 páginasIts y Embarazo FinalMario Rene100% (1)
- Sifilis CongenitaDocumento11 páginasSifilis CongenitaWilber crispin Morales ruizAún no hay calificaciones
- TORCHDocumento9 páginasTORCHGaby ZuritaAún no hay calificaciones
- Sifilis CongénitaDocumento49 páginasSifilis CongénitaAnonymous cqZrNTnErl100% (3)
- Sindrome de TorchDocumento60 páginasSindrome de TorchTETEETETETAún no hay calificaciones
- Sífilis Congénita - Pediatría - Manual MSD Versión para ProfesionalesDocumento8 páginasSífilis Congénita - Pediatría - Manual MSD Versión para ProfesionalesCmhe HnAún no hay calificaciones
- Teratogenos BiologicosDocumento22 páginasTeratogenos Biologicosac_navarror88% (8)
- Factores de Riesgo en EmbarazoDocumento68 páginasFactores de Riesgo en Embarazodrago62100% (1)
- Sepsis NeonatalDocumento70 páginasSepsis NeonatalLIDIA ALEJANDRA PINTO ESCOBARAún no hay calificaciones
- Infecciones TorchDocumento13 páginasInfecciones TorchErick Efrain Carlo OtaloraAún no hay calificaciones
- MeningitisDocumento15 páginasMeningitismichelle katzAún no hay calificaciones
- TorchDocumento36 páginasTorchMia Yojaira RiveraAún no hay calificaciones
- SifilisDocumento39 páginasSifilisCesar Arturo Sanchez LoaizaAún no hay calificaciones
- SífilisDocumento4 páginasSífilisVictoria PeñuelasAún no hay calificaciones
- Ultimo BacterioDocumento166 páginasUltimo BacterioMelinaMafAún no hay calificaciones
- Sifilis en El EmbarazoDocumento7 páginasSifilis en El Embarazo3024653881Aún no hay calificaciones
- V19n29a16 PDFDocumento9 páginasV19n29a16 PDFJes LópezAún no hay calificaciones
- Rubeola IvannaDocumento14 páginasRubeola IvannaJuan Pérez FermínAún no hay calificaciones
- Manejo Del Recién Nacido Asintomático Con Riesgo de InfeccionDocumento148 páginasManejo Del Recién Nacido Asintomático Con Riesgo de InfeccionJonas MenezesAún no hay calificaciones
- Sepsis y Choque SépticoDocumento17 páginasSepsis y Choque SépticolizbethAún no hay calificaciones
- Texto guía para el diagnóstico y manejo del VIH en el embarazoDe EverandTexto guía para el diagnóstico y manejo del VIH en el embarazoAún no hay calificaciones
- Infectología práctica para el pediatra: Segunda ediciónDe EverandInfectología práctica para el pediatra: Segunda ediciónCalificación: 1 de 5 estrellas1/5 (1)
- Laboratorio de Ciencias BásicasDocumento21 páginasLaboratorio de Ciencias BásicasYA GCAún no hay calificaciones
- Reporte de Horario: Hora Lunes Martes Miércoles Jueves Viernes Sábado DomingoDocumento1 páginaReporte de Horario: Hora Lunes Martes Miércoles Jueves Viernes Sábado DomingoYA GCAún no hay calificaciones
- Guía de Práctica #2:: Identidad Digital y Aula VirtualDocumento5 páginasGuía de Práctica #2:: Identidad Digital y Aula VirtualYA GCAún no hay calificaciones
- Ejercicios de Números Cuánticos: Ing. Roberto VelásquezDocumento32 páginasEjercicios de Números Cuánticos: Ing. Roberto VelásquezYA GCAún no hay calificaciones
- UntitledDocumento34 páginasUntitledYA GCAún no hay calificaciones
- Laboratorio N°6 Aseo y Confort Aseo Genital.Documento4 páginasLaboratorio N°6 Aseo y Confort Aseo Genital.Katherine TorresAún no hay calificaciones
- Talcosis - Camila Gallardo MorenoDocumento13 páginasTalcosis - Camila Gallardo MorenoCamila Gallardo MorenoAún no hay calificaciones
- Vademecum PraxisDocumento20 páginasVademecum PraxisJaime VAún no hay calificaciones
- Laboratorio2b - Tamaño de Particula y Analisis MuestreoDocumento7 páginasLaboratorio2b - Tamaño de Particula y Analisis MuestreoAlicia Tejada100% (1)
- Indicadores de MinsalDocumento30 páginasIndicadores de MinsalAriel VillamanAún no hay calificaciones
- Sobre El Narcisismo en FreudDocumento3 páginasSobre El Narcisismo en FreudLigia EmelinaAún no hay calificaciones
- Logistica Inversa Del VidrioDocumento6 páginasLogistica Inversa Del VidrioJesus DiazAún no hay calificaciones
- AyurvedaDocumento9 páginasAyurvedaFreddy InimaAún no hay calificaciones
- Plan Anual 2023 de Salud Mental Red LambayequeDocumento20 páginasPlan Anual 2023 de Salud Mental Red LambayequeYennifer Fabiola Bravo VillaAún no hay calificaciones
- Frecuencia de Ametropías en Niños: Frequency of Ametropias in ChildrenDocumento10 páginasFrecuencia de Ametropías en Niños: Frequency of Ametropias in ChildrenRocio AedoAún no hay calificaciones
- Prueba Diagnóstica 11ºDocumento4 páginasPrueba Diagnóstica 11ºnickdelahozruaAún no hay calificaciones
- Las Dos Colonias en La Isla de Santo Domingo en El Siglo XVII. Maireyls 1174642Documento2 páginasLas Dos Colonias en La Isla de Santo Domingo en El Siglo XVII. Maireyls 1174642Crismeily Valentín nuñez100% (1)
- Relés y ContactoresDocumento12 páginasRelés y ContactoresDiego Moreno BasmaAún no hay calificaciones
- Protocolo Test de La FamiliaDocumento12 páginasProtocolo Test de La FamiliaPSICOLOGA HOGAR INFANTIL JUANITA100% (1)
- Costos 1Documento31 páginasCostos 1Hector Andres Padilla QuecanAún no hay calificaciones
- Factores de ConversiónDocumento3 páginasFactores de ConversiónJosé MiguelAún no hay calificaciones
- 2017 I Reforzamiento eDocumento2 páginas2017 I Reforzamiento emiguel_giraldo_10100% (1)
- Workover 1Documento5 páginasWorkover 1Alvaro Enrique OrtegaAún no hay calificaciones
- Propuesta Comunicación ALFA VI 2022Documento3 páginasPropuesta Comunicación ALFA VI 2022Joan CamarenaAún no hay calificaciones
- Mapa Conceptual TioDocumento1 páginaMapa Conceptual TioKatherin Muñoz RussiAún no hay calificaciones
- Tema de Investigacion - Grupo 7Documento51 páginasTema de Investigacion - Grupo 7RICARDO HUAMAN ROJASAún no hay calificaciones
- RaizDocumento54 páginasRaizAaron Omar Aguilar JuarezAún no hay calificaciones
- Base de Datos Medicamentos y Biologicos Agosto 31 de 2023Documento5330 páginasBase de Datos Medicamentos y Biologicos Agosto 31 de 2023g29113862Aún no hay calificaciones
- Examen Quincenal #15Documento5 páginasExamen Quincenal #15Richard Jhon Acuña ToralvaAún no hay calificaciones
- Actividad 4Documento5 páginasActividad 4alejandroAún no hay calificaciones
- Supuestos PrácticosDocumento4 páginasSupuestos PrácticosSandra BartoloméAún no hay calificaciones
- Tipos, Usos y Características Del Cemento PortlandDocumento2 páginasTipos, Usos y Características Del Cemento PortlandAugusto Huillca QuispeAún no hay calificaciones
- Inteligencia Emocional en Relacion Medico PacienteDocumento29 páginasInteligencia Emocional en Relacion Medico PacienteSandra AliagaAún no hay calificaciones
- Hoja de Vida SIPDocumento2 páginasHoja de Vida SIPManuel Bejarano100% (1)
- Mapa Conceptual MartinDocumento5 páginasMapa Conceptual Martintatian100% (1)