Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Pancreas
Cargado por
Flor Franchetto0 calificaciones0% encontró este documento útil (0 votos)
6 vistas31 páginasTítulo original
Untitled
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
6 vistas31 páginasPancreas
Cargado por
Flor FranchettoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 31
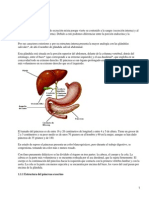
PANCREAS
Dimensiones y situación del páncreas
• El páncreas es una glándula de color rosa-
grisáceo que alcanza unos 12-15 cm de
longitud y que pesa alrededor de 60 g.
• Su forma recuerda a un pez, con su cabeza y
cuello en la curva en forma de C del duodeno,
el cuerpo extendiéndose horizontalmente por
detrás del estómago y la cola tocando el bazo
Estructura del páncreas
• El páncreas está compuesto por dos diferentes tipos de tejido
glandular, uno exocrino y otro endocrino.
• La mayor parte es exocrino con una disposición acinar
compuesta. La palabra acinar significa que las células están
dispuestas de modo semejante a las uvas y que liberan sus
secreciones en un conducto microscópico dentro de cada
unidad.
• La palabra compuesta indica que los conductos tienen ramas.
Estos diminutos conductos se unen para formar conductos
mayores que se unen finalmente en el conducto pancreático
principal, que se extiende a lo largo de toda la glándula desde
la cola hasta la cabeza.
Estructura del páncreas
• Se vacía en el duodeno, en el mismo punto
que el conducto colédoco, es decir, en la
papila duodenal mayor.
• Es frecuente observar un conducto accesorio,
que se extiende desde la cabeza del páncreas
hasta el duodeno, unos 2 cm por encima de la
papila mayor.
Estructura del páncreas
• Embebidas entre las unidades exocrinas del
páncreas, en forma de muchas pequeñas islas, yacen
racimos de células endocrinas denominadas islotes
pancreáticos.
• A pesar de que hay cerca de un millón de estas
diminutas islas, sólo constituyen el 2% de la masa
total del páncreas.
• Con técnicas de tinción especiales, se aprecia que los
islotes están formados por diferentes tipos de
células, sobre todo células alfa y células beta.
Estructura del páncreas
• Son células secretoras, pero sus secreciones
van más a los capilares sanguíneos que a los
conductos.
• Por tanto, el páncreas es una glándula dual;
una glándula exocrina o ductal, debido a las
unidades acinares, y una glándula endocrina,
sin conductos, debido a los islotes
pancreáticos.
Funciones del páncreas
• Las unidades acinares del páncreas secretan las
enzimas digestivas que se encuentran en el jugo
pancreático, de ahí que el páncreas desempeñe un
importante papel en la digestión.
• Las células beta del páncreas secretan insulina, la
hormona que ejerce el control principal sobre el
metabolismo de los carbohidratos.
• Las células alfa secretan glucagón.
• Es interesante observar que el glucagón, que se
produce tan cerca de la insulina, tiene un efecto
directamente opuesto a ésta en el metabolismo de los
carbohidratos.
Jugo pancreático
• Secretado por las células acinares exocrinas del
páncreas. Igual que otras secreciones digestivas, el
jugo pancreático está constituido de forma
predominante por agua, conteniendo además
diversas enzimas digestivas; todas se secretan como
cimógenos o proenzimas inactivas. Por ejemplo, la
tripsina que digiere proteínas se secreta en forma de
tripsinógeno, que posteriormente es convertido en
tripsina activa por la enterocinasa en la luz intestinal.
Jugo pancreático
• La enterocinasa es una enzima activadora
unida a las membranas plasmáticas de las
células que revisten el tubo digestivo. Una vez
activada, la tripsina puede activar a su vez a
otras enzimas como la quimotripsina (y otras
enzimas que digieren proteínas), a diversas
lipasas (enzimas que digieren lípidos),
nucleasas (enzimas que digieren ADN y ARN) y
amilasa (enzima que digiere almidón).
Jugo pancreático
• La tripsina activa estas moléculas por un efecto
alostérico, ya que elimina una secuencia concreta de
aminoácidos de la molécula de la proenzima,
modificando su forma y activándola.
• La ventaja de este sistema es que permite que las
enzimas no digieran a las células que las sintetizan.
• Las células que revisten los conductos exocrinos del
páncreas también tienen una función secretora, ya
que producen bicarbonato sódico, invirtiendo la
dirección del proceso descrito para la secreción de
ácido por las células parietales gástricas.
Jugo pancreático
• En el páncreas, se secretan bases (bicarbonato)
hacia la luz del tubo digestivo y ácido hacia la
sangre, al contrario de lo que sucedía en el
estómago. Así se consigue un mecanismo que
neutraliza la disminución de pH en el quimo y
el aumento del mismo en la sangre.
• El equilibrio del pH en el cuerpo se mantiene y
se evita la pérdida de la estabilidad
homeostática.
Control de la secreción pancreática
• Se sabe que ciertas hormonas liberadas por la
mucosa intestinal estimulan la secreción
pancreática.
• Una de ellas, la secretina, estimula la
producción del líquido pancreático, pobre en
enzimas, pero rico en bicarbonato.
• Este líquido alcalino neutraliza el ácido
(quimo) que entra en el duodeno. Como es de
esperar, la presencia de ácido en el duodeno
es el más potente estimulador de la secretina.
Control de la secreción pancreática
• También existe un control adicional en el
que interviene la misma hormona, que se
demuestra por el hecho de que las grasas
en el duodeno también liberan secretina,
que hace que la vesícula incremente su
secreción de bilis emulsionadora de
grasas.
Control de la secreción pancreática
• La otra hormona intestinal, conocida como
CCK, se pensó en un principio que se trataba
de dos sustancias independientes. Se sabe
ahora que es una sustancia química con
diversas funciones importantes:
– 1) hace que el páncreas incremente sus secreciones
exocrinas ricas en enzimas;
– 2) se opone a la influencia de la gastrina sobre las células
parietales gástricas, inhibiendo así la secreción de ClH por
el estómago
– 3) estimula también la contracción de la vesícula biliar para
que la bilis pueda pasar al duodeno.
INSULINA
• La insulina es una hormona de origen proteico que ejerce
determinados efectos sobre el transporte de los metabolitos.
• Por ejemplo, a nivel muscular y adiposo esta hormona
aumenta la permeabilidad de la membrana para facilitar el
ingreso de glucosa, aminoácidos, nucleósidos y fosfato a la
células.
• No todos los tejidos responden sensiblemente a la presencia
de insulina para que ésta desempeñe una función de
"transporte" como sucede en el músculo, tejido adiposo y el
corazón, sino que en el hígado y tejidos como el nervioso las
membranas son permeables al ingreso de glucosa.
• Sin embargo, durante la actividad física, no se hace necesaria
la presencia de insulina para permitir el ingreso de los
nutrientes a través de la membrana en los tejidos.
A nivel de hidratos de carbono, la insulina,
exceptuando los tejidos mencionados con
anterioridad:
• aumenta el transporte de glucosa al interior
celular produciendo una disminución de los
valores de glucosa en sangre,
• promueve la glucógenogénesis,
• aumenta el trabajo de algunas enzimas como
la glucogenosintetasa, por lo que disminuye a
su vez la glucógenolisis.
A nivel de ácidos grasos, la insulina:
• aumenta el almacenamiento de estos en el tejido adiposo,
• promueve la inhibición de la Lipasa hormono sensible
presente en el adiposito,
• evitando la hidrólisis de los triglicéridos almacenados,
• disminuye la concentración de ácidos grasos libres en el
plasma,
• promueve la activación lipoproteína lipasa presente en la
membrana de los capilares,
• facilita el transporte de ácidos grasos a los tejidos,
especialmente el adiposo,
• promueve el transporte de glucosa al adiposito para
sintetizar a parir de ella, ácidos grasos.
La insulina también ejerce sus efectos sobre el
metabolismo de las proteínas. De igual manera
que la glucosa y los ácidos grasos, la insulina:
• aumenta el transporte de aminoácidos al interior
de la célula,
• disminuye la neoglucogénesis,
• aumenta la actividad ribosomal promoviendo la
síntesis de nuevas proteínas,
• aumenta la transcripción del ADN celular, por lo
que todos estos mecanismos,
• disminuyen el catabolismo de las proteínas.
• Aparentemente la insulina y la STH actúan
conjuntamente para promover el crecimiento;
esto quizá podría deberse a que cada una de
ellas promueve la captación de diferentes
aminoácidos necesarios para promover el
crecimiento.
CONTROL DE LA SECRECION DE INSULINA
• Cuando las concentraciones de glucosa en sangre (70-
110 mg por cada dl) aumentan más de dos a tres veces
de lo normal, se incrementa diez veces la secreción de
insulina en un plazo de tres a cinco minutos.
• Luego de quince minutos aproximadamente, la secreción
de insulina aumenta aún más, no solamente por la
descarga de insulina preformada, sino también nueva
hormona sintetizada por algún sistema enzimático.
• Así como la insulina aumenta con gran rapidez frente al
incremento de la glucemia, se comporta igualmente
rápida en su descenso cuando los niveles de glucosa en
sangre retornan a sus valores normales.
CONTROL DE LA SECRECION DE INSULINA
• Los aminoácidos también ejercen
estimulación sobre la secreción de insulina,
pero de manera muy deferente a como lo
hace la glucosa.
• Sin embargo, cuando se administra
conjuntamente aminoácidos y glucosa, puede
incrementarse aún más la secreción de la
hormona.
CONTROL DE LA SECRECION DE INSULINA
• Existen también, otros factores que estimulan la
secreción de insulina, tales como las hormonas
gastrointestinales (gastrina, secretina,
colecistocinina, péptido gástrico inhibidor),
• ya que mientras se van ingiriendo los alimentos,
estas hormonas producen una descarga
"anticipatoria" de insulina a manera de
preparación para los nutrientes que van a ser
absorbidos
GLUCAGON
• El principal mecanismo regulador para la
secreción de glucagón es el nivel de glucosa
en sangre.
• Es decir, cuando los niveles de esta aumentan,
se produce una inhibición en la secreción de
glucagón y un aumento en la secreción de
insulina, mientras que cuando la glucemia
disminuye aumenta la secreción de glucagón y
disminuye la de insulina respectivamente.
A nivel de carbohidratos, el glucagón
• promueve la glucogenólisis y la
neoglucogénesis
• a partir de aminoácidos en el hígado, ya que
estos dos procesos generan un aumento de
los niveles de glucosa disponibles para el
organismo.
A nivel de lípidos
• genera estimulación de la lipasa hormono
sensible
• promueve el desdoblamiento de triglicéridos
• aumenta la concentración de ácidos grasos en
sangre.
El glucagón produce también
• aumento en el catabolismo nitrogenado,
• incremento en la pérdida por orina de urea,
creatinina y ácido úrico
SOMATOSTATINA
• La somatostatina también fue descrita como una
de las hormonas del hipotálamo que se
desempeñaba como factor inhibidor de STH.
• Esta hormona, también es secretada por las
células Delta de los islotes da langerhans
promoviendo:
– inhibición de la secreción de insulina y glucagón,
– disminución de la motilidad del estómago, duodeno y
vesícula biliar,
– disminución de la secreción y absorción a nivel
gastrointestinal
Por lo tanto, la somatostatina genera un
enlentecimiento en la asimilación de los
alimentos y disminución en la secreción de
insulina y glucagón para evitar la utilización de
los nutrientes absorbidos por los tejidos y su
rápido agotamiento, por lo que estos
permanecen disponibles por un período más
prolongado
También podría gustarte
- PancreasDocumento22 páginasPancreasjohariver100% (1)
- Anatomía y funciones del páncreasDocumento5 páginasAnatomía y funciones del páncreasDayana BerríosAún no hay calificaciones
- Secrecion Exocrina Del PancreasDocumento4 páginasSecrecion Exocrina Del PancreasleilaAún no hay calificaciones
- Pancreas EndocrinoDocumento91 páginasPancreas EndocrinoUSMP FN ARCHIVOSAún no hay calificaciones
- El Páncreas 1.1 Morfología GeneralDocumento3 páginasEl Páncreas 1.1 Morfología GeneralDianabel Barragán RamosAún no hay calificaciones
- Apuntes Insulina-Glucosa Dra v. MujicaDocumento15 páginasApuntes Insulina-Glucosa Dra v. MujicaNicol Ibarra ArellanoAún no hay calificaciones
- Islotes PancreáticosDocumento10 páginasIslotes Pancreáticossam millerAún no hay calificaciones
- PancreasDocumento10 páginasPancreasgiuliana fernandez campodonicoAún no hay calificaciones
- Alteraciones PancreticasDocumento8 páginasAlteraciones PancreticasjulissaAún no hay calificaciones
- Comparto 'Páncreas-Islotes Pancreáticos 3ero C' Con UstedDocumento8 páginasComparto 'Páncreas-Islotes Pancreáticos 3ero C' Con UstedLourdes GranadoAún no hay calificaciones
- Funciones del páncreasDocumento5 páginasFunciones del páncreasYarib Sarait VillarroelAún no hay calificaciones
- PancreatitisDocumento5 páginasPancreatitisCamila Mercado CarvajalAún no hay calificaciones
- JHG 65Documento1 páginaJHG 65julen.garciaibanezAún no hay calificaciones
- Islotes PancreáticosDocumento5 páginasIslotes PancreáticosMaría J. Delgado.Aún no hay calificaciones
- El PancreasDocumento4 páginasEl PancreasStefani HerreraAún no hay calificaciones
- IntroducciónDocumento6 páginasIntroducciónYarib Sarait VillarroelAún no hay calificaciones
- Tema 30. El Pancreas. Metabolismo Glucídico.Documento16 páginasTema 30. El Pancreas. Metabolismo Glucídico.Miguel Ángel Olmo GonzálezAún no hay calificaciones
- CLASE 10 Sistema DigestivoDocumento27 páginasCLASE 10 Sistema DigestivoNataly FloresAún no hay calificaciones
- InsulinaDocumento10 páginasInsulinaLucero MishelAún no hay calificaciones
- Presentacion Pancreas, Analisis ClinicosDocumento14 páginasPresentacion Pancreas, Analisis ClinicosAndrea De LeonAún no hay calificaciones
- Diabetes MellitusDocumento64 páginasDiabetes Mellitusmax20077Aún no hay calificaciones
- Pancreas Endocrino Undac 19Documento77 páginasPancreas Endocrino Undac 19Catherine Cinthya RIMAC PANEZAún no hay calificaciones
- 7.regulación de La GlucosaDocumento20 páginas7.regulación de La GlucosaGustavo Ignacio DiazAún no hay calificaciones
- Anatomía fisiología del páncreasDocumento4 páginasAnatomía fisiología del páncreasurpiAún no hay calificaciones
- Glándulas Anexas Del Sistema DigestivoDocumento14 páginasGlándulas Anexas Del Sistema DigestivoAndrea K. JimenezAún no hay calificaciones
- Cirugía de PáncreasDocumento70 páginasCirugía de PáncreasBoby NavarroAún no hay calificaciones
- El Páncreas Fisiológicamente Esta Conformado Por Dos Tipos de Tejidos Que Determinan Su FunciónDocumento5 páginasEl Páncreas Fisiológicamente Esta Conformado Por Dos Tipos de Tejidos Que Determinan Su Funciónerika cabreraAún no hay calificaciones
- Anatomia y Fisiologia Del Pancreas LicDocumento4 páginasAnatomia y Fisiologia Del Pancreas LicAnonymous VCdlISdAún no hay calificaciones
- Diabetes Mellitus CompletaDocumento254 páginasDiabetes Mellitus Completavaleria flores montalvoAún no hay calificaciones
- Función y enfermedades del páncreasDocumento2 páginasFunción y enfermedades del páncreasCharmaineAún no hay calificaciones
- Estómago, Páncreas, Hígado y VesículaDocumento41 páginasEstómago, Páncreas, Hígado y VesículaIván TepalAún no hay calificaciones
- Pancreas, Insulina y Glucagon Grupo 5 3Documento11 páginasPancreas, Insulina y Glucagon Grupo 5 3Jaz FlomozAún no hay calificaciones
- EstómagoDocumento59 páginasEstómagoAldo Elihu D Arreola100% (1)
- Endocrine System PancreasDocumento17 páginasEndocrine System PancreasDaysi EscobarAún no hay calificaciones
- Funciones y aspectos del páncreasDocumento25 páginasFunciones y aspectos del páncreasTitulación IFICEDAún no hay calificaciones
- Seecrecion PancreaticaDocumento26 páginasSeecrecion Pancreaticagalilea castilloAún no hay calificaciones
- Composición Química de La Gastrina y Otras HormonasDocumento16 páginasComposición Química de La Gastrina y Otras HormonasHeidi PerezAún no hay calificaciones
- Atencion de Enfermería A Pacientes Con Alteraciones EndocrinasDocumento30 páginasAtencion de Enfermería A Pacientes Con Alteraciones EndocrinasAgny MoraAún no hay calificaciones
- Pancreas - , - Insulina - y - Glucagon - Grupo - 5 3..Documento11 páginasPancreas - , - Insulina - y - Glucagon - Grupo - 5 3..Jaz FlomozAún no hay calificaciones
- La digestión: proceso y regulaciónDocumento4 páginasLa digestión: proceso y regulaciónJose Luis Llamoza Romero50% (2)
- Resumen Biologia Sistema DigestivoDocumento8 páginasResumen Biologia Sistema DigestivoDouglas Ortega100% (1)
- El PáncreasDocumento11 páginasEl PáncreasDaniel Garduño AngelesAún no hay calificaciones
- Páncreas y Vesícula BiliarDocumento6 páginasPáncreas y Vesícula BiliarOsmar CorveraAún no hay calificaciones
- Ciclo de GlucolisisDocumento53 páginasCiclo de GlucolisisBryan LévanoAún no hay calificaciones
- Anatomía Del PáncreasDocumento6 páginasAnatomía Del PáncreasD͎i͎e͎g͎o͎ A͎l͎e͎j͎a͎n͎d͎r͎o͎Aún no hay calificaciones
- P AndreasDocumento2 páginasP AndreasJhansCruzMendezAún no hay calificaciones
- Control glucosaDocumento11 páginasControl glucosaMaria Ignacia Gaete GodoyAún no hay calificaciones
- Hormonas regulan metabolismo energíaDocumento15 páginasHormonas regulan metabolismo energíaEdge Pra100% (1)
- Tema 4 GuíaDocumento5 páginasTema 4 GuíakeimaraularAún no hay calificaciones
- Fisiologia Del PancreasDocumento19 páginasFisiologia Del Pancreashottizdss67% (3)
- Control de La Secrecion PancreaticaDocumento8 páginasControl de La Secrecion PancreaticaSoany M. Alanoca CoaquiraAún no hay calificaciones
- Perfil PancreaticoDocumento5 páginasPerfil PancreaticoWendy AguileraAún no hay calificaciones
- PANCREATITISDocumento10 páginasPANCREATITISMichelle AvalosAún no hay calificaciones
- Hormonas Del PáncreasDocumento24 páginasHormonas Del PáncreasKari HernándezAún no hay calificaciones
- Pancreas # 8Documento4 páginasPancreas # 8Jensen Andrés Intriago FreyathAún no hay calificaciones
- Sistema EndocrinoDocumento7 páginasSistema EndocrinoDíana Laura Salinas VillegasAún no hay calificaciones
- Páncreas: Insulina, Glucagón y Regulación GlucemiaDocumento10 páginasPáncreas: Insulina, Glucagón y Regulación Glucemianatalia_cataldoAún no hay calificaciones
- La Ciencia Del Metabolismo: Metabolismo sin rodeosDe EverandLa Ciencia Del Metabolismo: Metabolismo sin rodeosCalificación: 5 de 5 estrellas5/5 (1)
- Organos de Los SentidosDocumento35 páginasOrganos de Los SentidosFlor FranchettoAún no hay calificaciones
- Sistema urinario: riñones, nefronas y procesos de filtración, reabsorción y secreciónDocumento23 páginasSistema urinario: riñones, nefronas y procesos de filtración, reabsorción y secreciónFlor FranchettoAún no hay calificaciones
- EndocrinoDocumento183 páginasEndocrinoFlor FranchettoAún no hay calificaciones
- Sentido Del GustoDocumento22 páginasSentido Del GustoFlor FranchettoAún no hay calificaciones
- Intestino Delgado, Colon, Recto y AnoDocumento30 páginasIntestino Delgado, Colon, Recto y AnoFlor FranchettoAún no hay calificaciones
- HigadoDocumento59 páginasHigadoFlor FranchettoAún no hay calificaciones
- PancreasDocumento31 páginasPancreasFlor FranchettoAún no hay calificaciones
- DuodenoDocumento12 páginasDuodenoFlor FranchettoAún no hay calificaciones
- EndocrinoDocumento183 páginasEndocrinoFlor FranchettoAún no hay calificaciones
- HigadoDocumento59 páginasHigadoFlor FranchettoAún no hay calificaciones
- Anatomía de la pelvisDocumento52 páginasAnatomía de la pelvisFlor FranchettoAún no hay calificaciones
- Cirugia de Pancreas Segunda ParteDocumento72 páginasCirugia de Pancreas Segunda ParteLaura MamaniAún no hay calificaciones
- Enfermedades en Pequeños AnimalesDocumento6 páginasEnfermedades en Pequeños AnimalesVicky Esteban MendozaAún no hay calificaciones
- Fisiología celular: funciones, nutrición y relaciónDocumento5 páginasFisiología celular: funciones, nutrición y relaciónDavid BacilioAún no hay calificaciones
- Sistema Endocrino BiologíaxdDocumento25 páginasSistema Endocrino BiologíaxdAlex PsAún no hay calificaciones
- Copia de Anatomía CAMPOS PENNDocumento23 páginasCopia de Anatomía CAMPOS PENNJenny MoraAún no hay calificaciones
- Cristales+y+Gemas El Klan de La Luna 20 Cuadimp CortDocumento20 páginasCristales+y+Gemas El Klan de La Luna 20 Cuadimp CortSirbarona HUAún no hay calificaciones
- Cuestionario FisiologiaDocumento5 páginasCuestionario FisiologiaJose Manuel Delgado AlarcosAún no hay calificaciones
- Caso Clinico IiDocumento36 páginasCaso Clinico Iimh premiun2020Aún no hay calificaciones
- Láminas de Histologia (Características y Funciones)Documento9 páginasLáminas de Histologia (Características y Funciones)Fernanda LandivarAún no hay calificaciones
- Texto Guia de Biología 2do Bgu Parcial 2Documento33 páginasTexto Guia de Biología 2do Bgu Parcial 2Rosario ArcosAún no hay calificaciones
- (Spanish (Auto-Generated) ) EMBRIOLOGÍA Del APARATO DIGESTIVO ?? (DownSub - Com)Documento8 páginas(Spanish (Auto-Generated) ) EMBRIOLOGÍA Del APARATO DIGESTIVO ?? (DownSub - Com)Catalina boscanAún no hay calificaciones
- Etapas Del Desarrollo FetalDocumento6 páginasEtapas Del Desarrollo FetalAngel MedinaAún no hay calificaciones
- PÁNCREASDocumento15 páginasPÁNCREASKassandraChiroqueAún no hay calificaciones
- Sistema DigestivoDocumento16 páginasSistema DigestivoManuel Santisteban Tuñoque100% (1)
- Higado ExposiciónDocumento50 páginasHigado ExposiciónRosaQuinteroSanchezAún no hay calificaciones
- Cachama BlancaDocumento6 páginasCachama BlancaHector LozadaAún no hay calificaciones
- 8 Tubo Digestivo PDFDocumento65 páginas8 Tubo Digestivo PDFHoracio OrdoñezAún no hay calificaciones
- El Abdomen Radiológico. Los Diferentes RX de AbdomenDocumento71 páginasEl Abdomen Radiológico. Los Diferentes RX de AbdomenAlejandra Cork63% (8)
- El PancreasDocumento23 páginasEl PancreasCynthiia EnriquezAún no hay calificaciones
- Glosario GastroenterologiaDocumento18 páginasGlosario GastroenterologiaRocioAún no hay calificaciones
- 11) Glandulas EndocrinasDocumento6 páginas11) Glandulas EndocrinasJaileneAún no hay calificaciones
- Programa Definitivo Enero 2014Documento7 páginasPrograma Definitivo Enero 2014Guille GuerreroAún no hay calificaciones
- Sistema DigestivoDocumento38 páginasSistema DigestivoAsyulayram AyramasyulAún no hay calificaciones
- Sistema endocrino: glándulas y hormonas que regulan el cuerpoDocumento9 páginasSistema endocrino: glándulas y hormonas que regulan el cuerpoLinda Deschamps AlgarinAún no hay calificaciones
- Sistema Digestivo PartesDocumento9 páginasSistema Digestivo PartesyelenaAún no hay calificaciones
- Pancreas: malformaciones y enfermedadesDocumento35 páginasPancreas: malformaciones y enfermedadesFatima MelendezAún no hay calificaciones
- Repaso de LaminillasDocumento85 páginasRepaso de LaminillasMARIEL ROBLESAún no hay calificaciones
- Digestión humana paso a pasoDocumento13 páginasDigestión humana paso a pasoFerchoVelezAún no hay calificaciones
- Pancreatitis CrónicaDocumento31 páginasPancreatitis CrónicaEstebanMorales100% (1)
- EPA 2 - DM ApuntesDocumento19 páginasEPA 2 - DM ApuntesLoliNavarroReinaAún no hay calificaciones