Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Capitulo 39 Guyton Circulacion Pulmonar Resumen Expo
Cargado por
Abdul Cabrera Flores100%(1)100% encontró este documento útil (1 voto)
102 vistas9 páginasEl documento resume las características de la circulación pulmonar. La circulación pulmonar tiene dos tipos: una de bajo flujo y alta presión que irriga los tejidos pulmonares, y una de alto flujo y baja presión que suministra sangre venosa a los capilares alveolares para intercambiar oxígeno y dióxido de carbono. Las presiones en el sistema pulmonar son más bajas que en el sistema sistémico, y el volumen sanguíneo total en los pulmones es de aproximadamente 450 ml. La
Descripción original:
Título original
capitulo-39-guyton-circulacion-pulmonar-resumen-expo
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEl documento resume las características de la circulación pulmonar. La circulación pulmonar tiene dos tipos: una de bajo flujo y alta presión que irriga los tejidos pulmonares, y una de alto flujo y baja presión que suministra sangre venosa a los capilares alveolares para intercambiar oxígeno y dióxido de carbono. Las presiones en el sistema pulmonar son más bajas que en el sistema sistémico, y el volumen sanguíneo total en los pulmones es de aproximadamente 450 ml. La
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
100%(1)100% encontró este documento útil (1 voto)
102 vistas9 páginasCapitulo 39 Guyton Circulacion Pulmonar Resumen Expo
Cargado por
Abdul Cabrera FloresEl documento resume las características de la circulación pulmonar. La circulación pulmonar tiene dos tipos: una de bajo flujo y alta presión que irriga los tejidos pulmonares, y una de alto flujo y baja presión que suministra sangre venosa a los capilares alveolares para intercambiar oxígeno y dióxido de carbono. Las presiones en el sistema pulmonar son más bajas que en el sistema sistémico, y el volumen sanguíneo total en los pulmones es de aproximadamente 450 ml. La
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 9
lOMoARcPSD|16344387
Capítulo 39 - Guyton - Circulación Pulmonar (resumen expo)
Genética médica (Universidad Autónoma de Santo Domingo)
Studocu is not sponsored or endorsed by any college or university
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
lOMoARcPSD|16344387
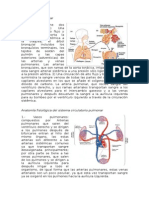
Capítulo 39 – Circulación pulmonar
Los pulmones tienen dos tipos de circulaciones:
Circulación de bajo flujo y alta presión
Circulación de alto flujo y baja presión
Circulación de bajo flujo y alta presión
Es una circulación que irriga la tráquea, el árbol bronquial (incluido los
bronquiolos), tejido de sostén pulmonar y las capas adventicias de las
arterias y venas pulmonares (es decir, las capas externas).
Las arterias bronquiales, suministra sangre oxigenada hacia los pulmones
(bronquios) mientras que la sangre desoxigenada irá hacia la aurícula
derecha. Las arterias bronquiales pequeñas también fluyen la sangre
hacia los pulmones, transportando así del 1 al 2% del gasto cardíaco total.
La mayoría de esta sangre arterial sistémica en este proceso de irrigación,
tiene una presión ligeramente inferior a la presión aortica (recordando
que es de 120 mm/Hg en la sistólica y 100 mm/Hg en la diastólica).
Es de bajo flujo porque el diámetro de los vasos es pequeño y como salen
de la arteria aorta son de alta presión
Circulación de alto flujo y baja presión
Esta es todo lo contrario, ya que suministra sangre venosa del organismo
a los capilares alveolares, entregándose así el O2 y extrayéndose el CO2.
El oxígeno de la sangre es usado por las células, y en consecuencia esa
sangre se vuelve desoxigenada y es transportada por las venas hacía el
corazón y después a los pulmones para ser oxigenada nuevamente
(proceso de hematosis [explicar brevemente]).
Su presión es baja, porque provienen de las arterias y venas pulmonares
(es decir, de la circulación menor).
Como sabemos desde el tema de corazón, en todo el cuerpo las arterias
son gruesas, flexibles y poco distensibles, comentamos que los vasos más
distensibles y delgados eran las venas, ahora bien, existe una excepción
y esta es la arteria pulmonar, esta arteria tiene la característica de una
vena. Esta característica da al árbol arterial pulmonar una gran
distensibilidad en promedio de 7 ml/mmHg, que es similar a la de todo el
árbol arterial sistémico.
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
lOMoARcPSD|16344387
Presiones en el sistema pulmonar (cardiopulmonares)
La presión sistólica a nivel de la arteria pulmonar es de 25 mm/Hg,
pero, encontramos que en el ventrículo derecho, la presión es igualmente
25 mm/Hg, quiere decir que la sangre que sale desde el ventrículo
derecho hasta la arteria pulmonar se mantiene con la misma presión
sistólica, pero, esto no es así en la presión diastólica, en esta nosotros
tenemos que la presión en el ventrículo derecho es de 0 mm/Hg, esto es
porque cuando el corazón se relaja, la válvula pulmonar se cierra, lo que
hace disminuir esta presión de 0 a 1 mm/Hg.
Ahora bien, en la presión diastólica de la arteria pulmonar en este mismo
tiempo, no cae tanto como en el ventrículo derecho, si no que va
cayendo progresivamente y es así como obtenemos una presión
diastólica a nivel de la arteria pulmonar de 8 mm/Hg.
A parte de estas presiones, tenemos una presión pulmonar media de 15
mm/Hg (esta es entre la diastólica y la sistólica).
Presión capilar pulmonar
La presión capilar pulmonar es de 7 mm/Hg, esta es la presión
media que se encuentra entre el extremo arterial y el extremo venoso.
Esta presión, según va llegando desde la arteria pulmonar a la aurícula
izquierda va a ir disminuyendo.
Presión de la aurícula izquierda y vena pulmonar
Tanto la presión de la aurícula izquierda como la presión de las venas
pulmonares es de aproximadamente 5 mm/Hg.
Ya en el ventrículo izquierdo la presión PS: 120 mm/Hg y la PD: 100 mm/Hg.
Es imposible medir la presión directamente, entonces se coloca un
catéter por una vena que vaya hacia la aurícula derecha, luego a la
arteria pulmonar y entonces el catéter va a empujar contra una rama
pequeña, o sea, se enclava y por esto se conoce como presión de
enclavamiento.
Volumen sanguíneo de los pulmones
Como ya hemos conocido la distribución del volumen sanguíneo en todo
el cuerpo:
Venas y vénulas: 64%
Arterias 13%
Arteriolas y capilares 7%
Corazón 7%
Pulmones 9%
Entonces, el 9% de todo el volumen se encuentra en los pulmones, lo que
es equivalente a 450 ml, lo que quiere decir que los pulmones tienen un
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
lOMoARcPSD|16344387
volumen sanguíneo de 450 ml, ahora bien, esos 450 ml se distribuyen en
diferentes partes:
70 ml del volumen sanguíneo de estos 450 ml se van a encontrar en los
capilares pulmonares y los 380 ml restantes en las arterias y venas
pulmonares.
Los pulmones también nos funcionan como reservorios de sangre, no
tanto como el hígado, pero sirven también como reservorios.
Presiones y volúmenes en la inspiración
Cuando inspiramos las presiones pulmonares disminuyen, tanto la presión
alveolar como la presión pleural (presión transpulmonar), y a
consecuencia de esta disminución, pues el retorno venoso será mayor
(porque hay una presión negativa).
Presión en la espiración
Aquí ocurre lo contrario, la presión pulmonar aumenta y obviamente el
retorno venoso disminuye, por la presión positiva que existe aquí.
Se puede expulsar hasta 250 ml hacia la circulación sistémica. Por ej:
cuando una persona realiza un esfuerzo mayor a la hora de espirar, como
por ejemplo el tocar un instrumento de viento o cantar y es por esto que
vemos que cuando las personas cantan, sus venas yugulares se
distienden, por la presión positiva pulmonar.
Como la patología cardíaca puede aumentar el volúmenes y presiones
pulmonares
Cuando la parte izquierda del corazón sufre alteraciones, irá a repercutir
a los pulmones, por Ej: en el caso de una insuficiencia cardiaca izquierda,
en donde la sangre no es expulsada correctamente, por lo que habrá un
flujo retrogrado, (que vuelve hacía los pulmones) y el volumen sanguíneo
pulmonar irá a aumentar hasta un 100% de lo normal y si hay un aumento
del volumen, también aumentará la presión capilar pulmonar que podrá
provocar un edema agudo del pulmón.
Flujo sanguíneo pulmonar
Recordemos de temas pasados que el flujo se regula: a mayor
concentración de O2 hay una vasoconstricción, por ende un menor flujo,
mientras que una menor concentración de O2, hay una mayor
vasodilatación, por ende un mayor flujo, esto ocurre en todos los vasos,
pero en los vasos pulmonares ocurre TODO LO CONTRARIO, mientras hay
menos concentración de O2 hay una vasoconstricción y por ende un
menor flujo y a mayor concentración de O2, hay una vasodilatación y
por ende un mayor flujo.
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
lOMoARcPSD|16344387
Quiere decir que la hipoxia (que no llega suficiente oxígeno) en los
pulmones genera una vasoconstricción, lo contrario de la circulación
sistémica.
Vasos pulmonares
Estos vasos que reciben menos O2 y por ende ocurre una
vasoconstricción, este vaso constricción sirve para desplazar la sangre a
zonas mejor oxigenadas, entonces la vasoconstricción desplazará esa
sangre a donde hay mayor concentración, esto ocurre principalmente
por un motivo muy importante, ocurre para que la parte en la que hay
más oxigeno sea mucho más útil, porque como aquí hay más oxígeno,
entonces la hematosis va a ser más eficaz.
Si hubiera una vasodilatación en donde hay menos oxígeno, habría una
hematosis, pero una hematosis menos eficaz, porque si el oxigeno entra
a la sangre y hay poco oxígeno, no va a servir de nada, entonces así se
distribuye la sangre a zonas con mayor presión alveolar de oxígeno.
Los mecanismos alternativos que promueven la vasoconstricción
pulmonar durante la hipoxia no se comprenden completamente; una
concentración baja de O2 puede alterar y estimular la liberación de
sustancias vasoconstrictoras, como la endorfina o especies reactivas de
oxígeno, o aumentar la sensibilidad a ellas como disminuir la liberación
de un vasodilatador como el óxido nítrico, del tejido pulmonar.
Efecto de la presión hidrostática
En una persona de pie, la diferencia de presión del corazón y los
miembros inferiores, es de 90 mm/Hg, esto es producido por la presión
hidrostática, ósea, por el peso de la propia sangre (gravitacional), y este
mismo efecto ocurre en los pulmones. En una persona de pie, la distancia,
entre las zonas más bajas ósea, la base y las zonas más altas, dígase los
vértices, están a 30 cm de distancia, y esto genera una diferencia de
presión de 23 mmHg.
Tomando en cuenta el nivel del corazón, los vasos pulmonares que están
en las zonas del pulmón que están por encima del corazón, tienen una
menor presión de 15 mmHg menos que la presión arterial pulmonar a
nivel del corazón, y las zonas del pulmón que están por debajo del
corazón es 8 mmHg mayor que la presión arterial pulmonar a nivel del
corazón.
Entonces tenemos:
Una zona de baja presión (por encima del corazón)
Una zona a nivel del corazón
Una zona de alta presión (por debajo del corazón)
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
lOMoARcPSD|16344387
Zonas del flujo sanguíneo pulmonar
Existen dos fuerzas en los capilares pulmonares:
La presión capilar pulmonar (PCP, presión dentro de los vasos): esta
presión mantiene los capilares distendidos.
Presión del aire alveolar (PALV): esta presión mantiene comprimidos
a los capilares, porque es una presión fuera de ellos, lo que
aumenta entonces la presión, es decir, comprime a los capilares.
SIEMPRE QUE LA PRESIÓN DE EL AIRE ALVEOLAR SEA MAYOR QUE LA
PRESIÓN DE LA SANGRE, LOS CAPILARES SE CIERRAN Y NO HAY FLUJO.
Existen tres patrones de flujos sanguíneos, tres zonas:
Zona 1: es en donde va a haber una ausencia de flujo durante
todas las porciones del ciclo cardiaco, esto es porque las presiones
capilares son menores que las presiones alveolares, tanto en la
sístole como en la diástole.
Zona 2: flujo sanguíneo intermitente, esto significa que en la sístole
va a ver flujo porque tiene mayor presión, lo que nos da a entender
que en la sístole la PPC es mayor que la PALV y por ende habrá
flujo, pero, en la diástole, donde hay menos presión (en este caso
en la zona 2) se irá a cerrar, por lo que no habrá flujo, en la sístole
hay flujo, pero en la diástole no hay flujo. (no hay flujo en la diástole
porque como disminuye la presión capilar, la presión alveolar
vence la presión capilar, entonces provoca que el capilar se
cierre).
Zona 3: flujo sanguíneo continuo, es en donde tanto la sístole como
en la diástole, las presiones capilares son mayores que las presiones
alveolares, no importa si es en la diástole o en la sístole, la presión
capilar será alta y vence la presión alveolar, entonces habrá un
flujo sanguíneo continúo y ahí el capilar se mantiene distendido y
hay flujo en todo el ciclo cardíaco.
¿Cómo es el flujo en los pulmones?
En los vértices, al tener una menor presión, porque el corazón está debajo
y la gravedad ayuda mucho, entonces vamos a tener que en la sístole la
presión aumenta y hay flujo en los vértices. Pero, en la diástole, como la
presión disminuye, entonces la presión en la diástole será menor que la
presión alveolar, ¿y qué va a pasar?, que los capilares se comprimen. Por
eso decimos en que los vértices el flujo pulmonar es intermitente, es decir
una zona 2. Porque en la sístole hay flujo, pero en la diástole no.
En las bases, la presión es alta (porque el corazón está por encima de la
base y se requiere más presión para empujar la sangre hacia el corazón,
por la gravedad), entonces vamos a tener una presiónalta, tanto en la
sístole como en la diástole, las presiones capilares son mayores que las
presiones alveolares y habrá un flujo continuo, una zona tipo 3.
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
lOMoARcPSD|16344387
¿Qué pasa en el ejercicio?
En el ejercicio intenso cambia, va a haber un flujo continuo en todas las
partes de los pulmones.
El flujo pulmonar puede aumentar entre 4 a 7 veces, pero sin grandes
aumentos en la presión arterial pulmonar.
Este flujo se acomoda en los pulmones de 3 formas:
1. Aumentando el número de capilares abiertos (hasta 3 veces lo
normal).
2. Distendiendo los capilares y aumentando la velocidad del flujo.
3. Aumentando la presión arterial pulmonar, pero de una manera
muy baja, no aumenta mucho la presión.
LOS DOS PRIMEROS, disminuyen la resistencia vascular periférica, por eso
la presión arterial pulmonar aumenta muy poco, ya que disminuye la
resistencia, por eso es que no aumenta mucho la presión pulmonar en el
ejercicio.
Podemos ver como el ejercicio aumenta el gasto cardíaco, es decir el
flujo sanguíneo, pero la presión pulmonar aumenta poco, esto evita el
aumento brusco de la presión capilar pulmonar y evita la aparición de un
edema pulmonar.
Dinámica capilar pulmonar
En los pulmones existe una microcirculación y un equilibrio entre fuerzas,
la microcirculación pulmonar es diferente a la de los tejidos periféricos,
tenemos una presión hidrostática capilar positiva de entrada de 7 m/Hg
y una presión negativa de salida de 8 mm/H, tenemos también una
presión coloidosmótica intersticial de 14mm/Hg y en total (la suma) una
fuerza de salida de 29 mm/Hg y tenemos una fuerza total de entrada de
líquido que entra al capilar 28 mm/Hg, que es la presión coloidosmótica
del plasma (es esa presión dada por las proteínas, en especial la
albumina, que trae líquidos), la fuerza neta de salida es de 1 mm/Hg. Y
esto hace que haya un flujo continuo desde los capilares hacia el
intersticio pulmonar, entonces, todo el tiempo, el líquido tiende a salir del
capilar al intersticio pulmonar.
Edema pulmonar
Si volumen sanguíneo pulmonar aumenta hasta un 100% más de lo
normal, también aumentará la presión capilar pulmonar que podrá
provocar un edema agudo del pulmón.
Es el acúmulo de líquidos en el intersticio y alveolos pulmonares y ocurre
principalmente por dos causas:
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
lOMoARcPSD|16344387
1. Aumento de la presión capilar pulmonar (que normalmente es por
una insuficiencia cardíaca izquierda) que hace que la sangre se
acumule en los pulmones y aumente la presión capilar pulmonar.
2. Aumento de la permeabilidad capilar, ya sea por infecciones
(neumonía) o gases tóxicos (gas cloro y dióxido de azufre), esto
hace que las proteínas plasmáticas como la albumina, que
normalmente no pasan por los poros, se mantienen en los capilares,
esto hace que las infecciones o los tóxicos aumenta la
permeabilidad y ahora irán a pasar hacia el intersticio, esto hace
que la presión coloidosmótica intersticial aumente, hay retención
de líquidos causando el edema.
En cualquiera de las dos causas, ya sea por aumento de la presión
hidrostática o por aumento de la permeabilidad, existe un aumento neto
de la filtración capilar hacia el intersticio, eso hace que el líquido se vaya
hacia el intersticio y al alveolo y si el líquido se va al alveolo, esa hematosis
estará disminuida, no hay hematosis cuando los alveolos se llenan de
líquido, por ende va a generar una muerte rápida si no se trata el edema
de pulmón.
En los casos agudos, el edema se da solo si la presión capilar pulmonar
aumenta hasta más de 28 mm/Hg, esto es en edema agudo.
Ya en los casos crónicos, para que ocurra este edema, se necesita
aumentar la presión hasta más de 50 mm/Hg, esto se da, porque existe
una adaptación de los capilares linfáticos, que pueden drenar hasta 10
veces más, estos se expanden y se distienden y esto explica por que los
pacientes crónicos son más resistentes a un edema de pulmón que los
pacientes en el cual ese aumento de presión se da de forma rápida,
entonces los pacientes crónicos, ya tienen esa adaptación de los
linfáticos entonces son más resistentes a un edema agudo de pulmón.
Derrame pleural
Es el acúmulo de líquido en el espacio pleural (entre la pleura visceral y
la parietal), este espacio se denomina espacio virtual, porque
normalmente no hay espacio físico evidente, pero, cuando existe una
acumulación de líquidos, pasa a llamarse tercer espacio.
El mecanismo de la formación del derrame pleural, puede ocurrir o:
Por un aumento de la presión capilar.
Disminución de la presión coloidosmótica o oncótica, esa presión
de las proteínas que ocurre en pacientes desnutridos, que no
ingieren proteínas, en pacientes con problemas hepáticos (como
la cirrosis hepática, en la cual no hay síntesis de proteínas ni de la
albumina, o en pacientes que eliminan las proteínas de forma
anormal por los riñones, como el síndrome nefrótico), pero en fin,
EN CONCLUSIÓN, SIEMPRE QUE HAYA DISMINUCIÓN DE LAS
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
lOMoARcPSD|16344387
PROTEINAS EN ESPECIAL DE LA ALBUMINA, VA A DISMINUIR LA
PRESIÓN COLOIDOSMOTICA Y VA A TENDER A UN EDEMA)
Aumento de la permeabilidad capilar (como infecciones).
Obstrucción linfática desde cavidad pleural.
Downloaded by Abdul peru (cabrerafloresabdulperu@gmail.com)
También podría gustarte
- En Busca de La SerenidadDocumento178 páginasEn Busca de La SerenidadPablo Diaz86% (7)
- Excitación y Contracción Del Músculo Liso.Documento45 páginasExcitación y Contracción Del Músculo Liso.Ambar Peña MejiaAún no hay calificaciones
- PP T 0000033Documento12 páginasPP T 0000033sylviusAún no hay calificaciones
- Arteria Coronaria IzquierdaDocumento3 páginasArteria Coronaria IzquierdasaimyAún no hay calificaciones
- 1 EGEL - 1 DesbloqueadoDocumento254 páginas1 EGEL - 1 DesbloqueadoFidencio VelazcoAún no hay calificaciones
- Capitulo 38 y 39 GuytonDocumento16 páginasCapitulo 38 y 39 Guytonmaalhues50% (2)
- Contracción Del Musculo LisoDocumento6 páginasContracción Del Musculo LisoMarys Aucanshala LazoAún no hay calificaciones
- Fisiología PulmonarDocumento21 páginasFisiología PulmonarOlga Berenice Hernandez DuranAún no hay calificaciones
- Presiones y Resistencias Vasculares PulmonaresDocumento14 páginasPresiones y Resistencias Vasculares PulmonaresJfernandoSSAún no hay calificaciones
- Segmentos Pulmonares y 1221284423293986 8Documento26 páginasSegmentos Pulmonares y 1221284423293986 8Alejandro Mejía Galván100% (1)
- Cap 38 - Ventilacion PulmonarDocumento11 páginasCap 38 - Ventilacion PulmonarJennifer RiveraAún no hay calificaciones
- Musculo Cardiaco El Corazon Como Bomba y La Funcion de Las Valvulas CardiacasDocumento3 páginasMusculo Cardiaco El Corazon Como Bomba y La Funcion de Las Valvulas CardiacasAlba Raquel Maldonado JiménezAún no hay calificaciones
- Cap 38 Fisiología RespiratoriaDocumento15 páginasCap 38 Fisiología Respiratoriakarolina pergoliziAún no hay calificaciones
- Ultrafiltracion GlomerularDocumento18 páginasUltrafiltracion GlomerularMiguel Bolsa PeñaAún no hay calificaciones
- Fisiologia de La RespiracionDocumento31 páginasFisiologia de La RespiracionAnaKpot100% (1)
- Ciclo Cardiaco Guyton y HallDocumento14 páginasCiclo Cardiaco Guyton y HallCarla Martinez100% (1)
- Hematopoyesis de Mecanismos de Ash RegulacionDocumento29 páginasHematopoyesis de Mecanismos de Ash Regulacionoliut74100% (1)
- Monografía Del Corazón (Fisiología Guyton)Documento8 páginasMonografía Del Corazón (Fisiología Guyton)ximenaraniAún no hay calificaciones
- Capitulo 40Documento4 páginasCapitulo 40ArlenneRivera100% (2)
- Excitacion Ritmica Del CorazonDocumento24 páginasExcitacion Ritmica Del CorazonAngel LopezAún no hay calificaciones
- Regulaciòn de La RespiraciònDocumento6 páginasRegulaciòn de La RespiraciònAndresiño Lima ArqqueAún no hay calificaciones
- Cap 10Documento40 páginasCap 10Jose Antonio Jacome Ramos100% (1)
- Fisiología Del Aparato RespiratorioDocumento9 páginasFisiología Del Aparato RespiratorioAndieLopezAún no hay calificaciones
- Respiración GuytonDocumento50 páginasRespiración Guyton'Isaac FloresAún no hay calificaciones
- Resumen Capitulo 9 FisioDocumento7 páginasResumen Capitulo 9 FisioJenny ValdezAún no hay calificaciones
- Histologia Sistema CirculatorioDocumento11 páginasHistologia Sistema Circulatoriokelvin Tapulllima PashanasiAún no hay calificaciones
- MusloDocumento4 páginasMusloAlexandra Santa Cruz BellidoAún no hay calificaciones
- Aparato CirculatorioDocumento4 páginasAparato CirculatorioIvana FretesAún no hay calificaciones
- CAPITULO 28 de GUYTONDocumento10 páginasCAPITULO 28 de GUYTONJhonier MaldonadoAún no hay calificaciones
- Gases ArterialesDocumento6 páginasGases Arterialesapolion00Aún no hay calificaciones
- Informe de Histologia 25 Aparato Reproductor MasculinoDocumento33 páginasInforme de Histologia 25 Aparato Reproductor MasculinoRIVALDO ALFREDO RIVEROS POLOAún no hay calificaciones
- Circulacion PulmonarDocumento9 páginasCirculacion PulmonarpiybulAún no hay calificaciones
- Saturacion de La YugularDocumento8 páginasSaturacion de La Yugularapi-326940690Aún no hay calificaciones
- SESIÓN 04 - Parte 1 - TóraxDocumento93 páginasSESIÓN 04 - Parte 1 - TóraxJose Luis Sánchez LópezAún no hay calificaciones
- Guyton 30Documento10 páginasGuyton 30Renzo Formia100% (3)
- Principios Fisicos de Intercambio GaseosoDocumento54 páginasPrincipios Fisicos de Intercambio GaseosoKathe SanchezAún no hay calificaciones
- Capitulo 9 GuytonDocumento5 páginasCapitulo 9 Guytonbraham BarrosoAún no hay calificaciones
- Regulacion de La VentilacionDocumento15 páginasRegulacion de La VentilacionMarcos Israel Morales PiscoyaAún no hay calificaciones
- Diabetes 1690427Documento50 páginasDiabetes 1690427camundongoAún no hay calificaciones
- Dinámica Cardiovascular 1 (Actividad 5y 6) - SofiaskountzosDocumento4 páginasDinámica Cardiovascular 1 (Actividad 5y 6) - SofiaskountzosSofia Skountzos100% (1)
- Efectos de La Inmovilización en El Sistema CirculatorioDocumento18 páginasEfectos de La Inmovilización en El Sistema CirculatorioDaniel Marvaso100% (1)
- Visión General de La CirculaciónDocumento8 páginasVisión General de La CirculaciónHéctor BacAún no hay calificaciones
- Hemodinamica PDFDocumento11 páginasHemodinamica PDFEduardo Jeraldo Díaz100% (2)
- Transporte de Sustancias A Traves de La MembranaDocumento18 páginasTransporte de Sustancias A Traves de La MembranaAndrea SoteloAún no hay calificaciones
- Cuestionario CardioDocumento8 páginasCuestionario CardioSantiago PinillaAún no hay calificaciones
- Ley de FrankDocumento8 páginasLey de FrankWendi TorresAún no hay calificaciones
- Capitulo 18 GuytonDocumento39 páginasCapitulo 18 Guytonjuan hurtado33% (3)
- Reabsorción y Secreción TubularDocumento19 páginasReabsorción y Secreción TubularMARJHORY DEL PILAR CARRION AYALAAún no hay calificaciones
- Resumen de Capitulo 14 de Fisiologia de Guyton 120 EdDocumento2 páginasResumen de Capitulo 14 de Fisiologia de Guyton 120 EdLuis Víctor Bamtz0% (1)
- Semiología Del Aparato UrinarioDocumento26 páginasSemiología Del Aparato UrinarioafdjAún no hay calificaciones
- Fisiologia CardiacaDocumento18 páginasFisiologia CardiacaPabloMantillaAún no hay calificaciones
- Clase Semiología de Signos Vitales o Constantes VitalesDocumento7 páginasClase Semiología de Signos Vitales o Constantes VitalesMARLY YINETH MENDEZ ROSEROAún no hay calificaciones
- Circulaciones EspecialesDocumento4 páginasCirculaciones EspecialesAna Karely RamíresAún no hay calificaciones
- Distensibilidad Vascular y Funciones de Los Sistemas Arterial y VenosoDocumento6 páginasDistensibilidad Vascular y Funciones de Los Sistemas Arterial y VenosoJosé Luis Juárez VegaAún no hay calificaciones
- CesarDocumento10 páginasCesarapi-3699557100% (1)
- Control de La Osmolaridad y de La Concentración de Sodio Del Líquido ExtracelularDocumento3 páginasControl de La Osmolaridad y de La Concentración de Sodio Del Líquido ExtracelularIrma TaipeAún no hay calificaciones
- EspirometríaDocumento16 páginasEspirometríaValeria CarriónAún no hay calificaciones
- Vision General de La Circulacion Fisica Medica de La Presion El Flujo y La Resist en CIADocumento4 páginasVision General de La Circulacion Fisica Medica de La Presion El Flujo y La Resist en CIArussellabel100% (2)
- Circulación Pulmonar Fisiología de GuytonDocumento5 páginasCirculación Pulmonar Fisiología de Guytonwalton-miguel0% (1)
- Circulación PulmonarDocumento3 páginasCirculación PulmonarÓscar LópzAún no hay calificaciones
- Cap 39 GuytonDocumento10 páginasCap 39 GuytonMARIO DANIEL VILLAREJO FLORESAún no hay calificaciones
- Circulacion Pulmonar Edema Pulmonar Liquido Pleural Resumen Del Capitulo 39 de Fisiologia Humana de Guyton Hall 173465 Downloable 2005532Documento16 páginasCirculacion Pulmonar Edema Pulmonar Liquido Pleural Resumen Del Capitulo 39 de Fisiologia Humana de Guyton Hall 173465 Downloable 2005532Ferelectro BcAún no hay calificaciones
- VirusDocumento1 páginaVirusAbdul Cabrera FloresAún no hay calificaciones
- Carátula InvestigacionDocumento1 páginaCarátula InvestigacionAbdul Cabrera FloresAún no hay calificaciones
- Hr/Dia Lunes Martes Miercoles Jueves Viernes Sabado: Medicina (Med)Documento2 páginasHr/Dia Lunes Martes Miercoles Jueves Viernes Sabado: Medicina (Med)Abdul Cabrera FloresAún no hay calificaciones
- Historia Médica Pediátrica..Documento10 páginasHistoria Médica Pediátrica..Abdul Cabrera FloresAún no hay calificaciones
- Resumen Patologia XDDocumento17 páginasResumen Patologia XDAbdul Cabrera FloresAún no hay calificaciones
- PhysiotherapyDocumento7 páginasPhysiotherapyAbdul Cabrera FloresAún no hay calificaciones
- Geografía de África y AsiaDocumento22 páginasGeografía de África y AsiaCelia Calderón100% (1)
- Recetas de PanaderiaDocumento48 páginasRecetas de Panaderiaantonio minchillo100% (1)
- Grupo 2 GINGIVITIS Y PERIODONTITIS.Documento54 páginasGrupo 2 GINGIVITIS Y PERIODONTITIS.estefanyAún no hay calificaciones
- IF Gabriel Manrique LoayzaDocumento7 páginasIF Gabriel Manrique LoayzaGabriel Manrique LoayzaAún no hay calificaciones
- Plan Anual de CienciasDocumento10 páginasPlan Anual de CienciasAntonio Torrijos GarciaAún no hay calificaciones
- Factores Asociados Al Tamizaje de Cancer de Cuello Uterino en Mujeres de 30 A 49 Años en Cusco y El Peru, 2020 - 2021Documento59 páginasFactores Asociados Al Tamizaje de Cancer de Cuello Uterino en Mujeres de 30 A 49 Años en Cusco y El Peru, 2020 - 2021Julio C LazoAún no hay calificaciones
- 4 - Mle - 2015 CUADRO COMPARATIVO VALORES EXÁMENESDocumento451 páginas4 - Mle - 2015 CUADRO COMPARATIVO VALORES EXÁMENESJuan MercadoAún no hay calificaciones
- Módulo 1 ¿Qué Es La VozDocumento7 páginasMódulo 1 ¿Qué Es La VozMaria Laura BranchesiAún no hay calificaciones
- NTP - MangoDocumento74 páginasNTP - MangoKary Karyta SanchezAún no hay calificaciones
- ANTIPARASITARIOSDocumento31 páginasANTIPARASITARIOSGabriela Prado Gumiel100% (1)
- Diagnóstico y Tratamiento de La DIABETES MELLITUS 1 Y 2 EN PACIENTE PEDIATRICODocumento60 páginasDiagnóstico y Tratamiento de La DIABETES MELLITUS 1 Y 2 EN PACIENTE PEDIATRICOUriel FurlongAún no hay calificaciones
- Programa Nacional de FarmacovigilanciaDocumento56 páginasPrograma Nacional de FarmacovigilanciaSunny MCórdobaAún no hay calificaciones
- 1 Guia de Practicas de Patología Clínica 2022Documento64 páginas1 Guia de Practicas de Patología Clínica 2022Raúl Chevarría AlemánAún no hay calificaciones
- Meningitis y EncefalitisDocumento17 páginasMeningitis y EncefalitisKathleen Cherrepano AguirreAún no hay calificaciones
- Corrección Test Alerta - PINEALDocumento2 páginasCorrección Test Alerta - PINEALProcesos Selección de PersonasAún no hay calificaciones
- NeurocienciasDocumento36 páginasNeurocienciasRoxana Chambi CalcinaAún no hay calificaciones
- Cesfam Puaucho Laboratorio Clínico #F.C:: Resultados Valor Unidad Valores de ReferenciaDocumento1 páginaCesfam Puaucho Laboratorio Clínico #F.C:: Resultados Valor Unidad Valores de ReferenciaGeraldi ContrerasAún no hay calificaciones
- Arbol de JadeDocumento5 páginasArbol de JadeEdgar BeltranAún no hay calificaciones
- Desinfección Concurrente y TerminalDocumento3 páginasDesinfección Concurrente y TerminalADVA VIAZOAún no hay calificaciones
- Adenoma PleomorfoDocumento18 páginasAdenoma PleomorfoRomulo Lara MenaresAún no hay calificaciones
- Uberis. UberisDocumento6 páginasUberis. UberisMaximiliano SascoAún no hay calificaciones
- 2005 - Soporte Nutricional en La Insuficiencia Renal Crónica.Documento9 páginas2005 - Soporte Nutricional en La Insuficiencia Renal Crónica.Irlanda Libertad Mendoza PinedaAún no hay calificaciones
- Guias Pacientes - Rehabilitacion RespiratoriaDocumento34 páginasGuias Pacientes - Rehabilitacion RespiratoriaSandra Milena Quintana100% (1)
- Agricultura Homa Segun AgrosolarDocumento4 páginasAgricultura Homa Segun AgrosolarCamilo GallegoAún no hay calificaciones
- Reseña Congreso COPSI - Journal PSICOLOGICODocumento6 páginasReseña Congreso COPSI - Journal PSICOLOGICOMarco Peña100% (3)
- Guia 22 Eritroplasia Leucoplasia y Cancer OralDocumento7 páginasGuia 22 Eritroplasia Leucoplasia y Cancer OralDereck AlayoAún no hay calificaciones
- Cultivo de Tomate en Fundo La Peña Informe OleriDocumento6 páginasCultivo de Tomate en Fundo La Peña Informe OleriJesus Alexander Davila Ico0% (1)
- HemodinamiaDocumento35 páginasHemodinamiaKren18100% (1)