Documentos de Académico
Documentos de Profesional
Documentos de Cultura
ACFAL 22-23 - Módulo A - 1. Modelo de Historia Clínica. Texto
Cargado por
Florian TubertDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
ACFAL 22-23 - Módulo A - 1. Modelo de Historia Clínica. Texto
Cargado por
Florian TubertCopyright:
Formatos disponibles
Abordaje Clínico en Fisioterapia del Aparato Locomotor
Modelo de Historia Clínica: examen subjetivo y objetivo
La elaboración de una historia clínica no tiene una receta única, ni existe tampoco una opción que
haya demostrado su mayor idoneidad respecto a otras.
El concepto de la fisioterapia, desde el punto de vista contemporáneo, implica dos aspectos de gran
interés: la elaboración de un diagnóstico de fisioterapia basado en el modelo de salud actual (mo-
delo biopsicosocial) y la posibilidad de que el fisioterapeuta actúe como profesional de primera
intención (1,2).
Es importante tener en cuenta que los objetivos de tratamiento en fisioterapia se establecerán a
partir del diagnóstico de fisioterapia, y no según el diagnóstico biomédico. Esto significa que se ba-
sará en las opciones de tratamiento dirigidas a los déficits estructurales y funcionales, las restriccio-
nes en la actividad y limitaciones en la participación. Además, se deberán tener en cuenta la inter-
acción con factores ambientales y psicosociales (personales, culturales, laborales, etc.). Por esta ra-
zón, es necesario que la valoración inicial registre correctamente y de forma comparable los dife-
rentes aspectos del diagnóstico de fisioterapia, destacando de manera especial las alteraciones en
la funcionalidad, que son la de máximo interés para el fisioterapeuta.
Existe numerosa bibliografía que puede ayudar a la elaboración de una historia clínica. El modelo
que se presenta aquí está orientado al ámbito de la fisioterapia neuromusculoesquelética (3–5).
Este modelo no pretende ser un documento definitivo, sino que permite adaptaciones según el in-
terés de cada fisioterapeuta. Pero es indudable la necesidad de disponer de un guion claro y seguir
una secuencia ordenada si se pretende obtener información de calidad durante la valoración del
paciente. El fisioterapeuta debe disponer de la capacidad para recopilar la información obtenida por
el paciente de una manera disciplinada, metódica y lógica. El resultado debe ser un documento (his-
toria clínica) que contenga información válida y real (en ocasiones, con las palabras propias del pa-
ciente) y a la vez información interpretable y reproducible por cualquier otro fisioterapeuta.
De un modo general, al documento de registro del estado presente de un paciente, de su historia
previa de salud y de la evolución que tendrá durante el tiempo que esté bajo el cuidado de uno o
varios profesionales sanitarios, proporcionando una visión completa y global del paciente, se deno-
mina Historia Clínica. Es un documento obligado y que tiene relevancia legal.
Consta de dos grandes apartados: Examen subjetivo o anamnesis (complains of) y Examen objetivo
o exploración física (physical exploration).
Para el fisioterapeuta, y para el paciente, el aspecto de mayor interés es identificar aspectos del
examen objetivo o del examen subjetivo que se relacionen lo más directamente posible con el pro-
blema de consulta. El seguimiento de su evolución permitirá conocer la respuesta del estado del
paciente a la propuesta terapéutica realizada.
Xavi Vericat – Modelo de Historia Clínica 1
Abordaje Clínico en Fisioterapia del Aparato Locomotor
En el Concepto Maitland se define asterisco como “cualquier de las medidas de resultados de la
valoración, tanto subjetivas como físicas o funcionales, que presenta el paciente y que pueden servir
de revaloración continuada. Hace referencia a todo aquello que se identifica como alterado en la
historia clínica del paciente y que tiene una relación directa con la reproducción del síntoma/s del
paciente” (6). Tiene equivalencia con la queja principal del paciente, el problema principal o con el
motivo de consulta.
Ejemplo de asterisco de la anamnesis: el dolor cervical aparece cuando permanece más de 1 hora
sentado delante del ordenador.
Ejemplo de asterisco de la exploración física: el dolor cervical se reproduce durante la valoración
mediante movimientos activos, mediante movimientos accesorios en sentido posteroanterior a ni-
vel de las articulares de columna cervical media y baja o mediante un test de estrés articular.
Parte de la literatura actual considera a estos hallazgos como signo comparable (7), definiéndolo
como un “hallazgo durante la presentación clínica relacionado con la queja del paciente, permi-
tiendo reproducirla durante la exploración o el tratamiento. Incluye una combinación de dolor,
signo articular, neural, motor u otros, que el clínico identifica durante el examen físico y que pueden
considerarse comparables con los síntomas descritos por el paciente durante el examen subjetivos.
Se trata de un dato concordante con el motivo de consulta”. Otro término equivalente en la litera-
tura anglosajona es signo concordante (8) definido como “dolor, u otros síntomas, identificados en
el mapa corporal, y que el paciente reconoce como la queja que le ha llevado a buscar un diagnóstico
y un tratamiento”.
El término “asterisco” permite a Maitland diferenciarlo de lo que para él sería el signo comparable
definido como ”cualquier hallazgo de la exploración (articular, neural, motor, postural, sintomático,
palpatorio), asociado a la presentación clínica pero que no reproduce los síntomas del paciente,
aunque el fisioterapeuta es capaz de relacionarlos con el motivo de consulta”.
Ejemplo de signo comparable de la exploración física: rigidez de columna torácica o debilidad de
fuerza de la musculatura flexora profunda. Estos signos pueden constituir un elemento importante
de la exploración en caso de dolor de columna cervical, pero, probablemente, su identificación du-
rante la exploración no reproducirá ningún síntoma reconocido por el paciente.
Tanto los “asteriscos” como los “signos comparables” se identifican mediante la anamnesis y, espe-
cialmente, mediante la demostración funcional, movimientos fisiológicos activos, movimientos fun-
cionales, movimientos fisiológicos pasivos, movimientos accesorios y/o tests específicos.
En cualquier caso, es importante mostrar al paciente la relación entre los síntomas/signos, el com-
portamiento funcional y el trastorno específico. Esto puede ser de gran utilidad para que el paciente
entienda su condición de salud, así como la base racional del tratamiento propuesto, y acepte su
necesaria colaboración para controlar aquellos factores que pueden provocar o contribuir a la apa-
rición de sus síntomas (9).
Xavi Vericat – Modelo de Historia Clínica 2
Abordaje Clínico en Fisioterapia del Aparato Locomotor
1. Examen subjetivo, “complains of” (C/O)
El examen subjetivo o anamnesis sirve para identificar la tipología del paciente que tenemos de-
lante. En este apartado es de gran interés registrar el nivel actual de actividad y participación que
forma parte del diagnóstico en fisioterapia.
La C/O constituye la primera fase de la elaboración de las hipótesis. Sus objetivos son:
- comprender los problemas del paciente desde su propio punto de vista.
- identificar parámetros para la revaloración.
- establecer las primeras hipótesis sobre: la fuente de síntoma (área, tejido o estructura im-
plicadas, de mayor a menor importancia); mecanismo patofisiológico del dolor (mecánico
/no mecánico); intensidad e irritabilidad del problema; medidas de cuidado o contraindica-
ción para la exploración o el tratamiento relacionadas con la naturaleza del problema; fac-
tores contribuyentes/predisponentes o factores perpetuadores; grado de discapacidad (dé-
ficits funcionales que deberán confirmarse o refutarse durante el examen físico); ideas sobre
el tratamiento y el pronóstico.
La propuesta de este documento es facilitar el desarrollo secuencial, pero siempre flexible, de los
diferentes apartados propuestos. Después de los datos generales, estos apartados son 5: problema
principal (motivo de consulta), mapa corporal, comportamiento de los síntomas 24h/7días, historia
del episodio y preguntas especiales. La secuencia puede modificarse, de acuerdo con el problema
individual de cada paciente y el criterio del fisioterapeuta. Pero es aconsejable empezar por el pro-
blema principal y el mapa corporal.
En todos los apartados de la historia, pero especialmente en este, es importante que el fisiotera-
peuta disponga de habilidades de comunicación y de empatía.
1. Datos generales.
Se registra nombre, edad, sexo, dirección y actividades habituales (trabajo, ocio, deporte, etc.).
Es aconsejable registrar las actividades (laboral, deportiva, lúdica, social) con detalle, de manera que
den una imagen fiel de lo que realiza de manera cotidiana. Se puede incluir días/semana o horas/se-
mana que realiza la actividad, el nivel de exigencia de la actividad, la posición más habitual; también
preguntar su criterio sobre el grado de limitación que presenta para dichas actividades, siendo acon-
sejable cuantificarla.
2. Problema principal / Motivo de consulta.
En este apartado se registra el motivo por el cual el paciente viene a tratarse, los principales sínto-
mas que el paciente experimenta desde su punto de vista y en este momento. Cuál es, a su parecer,
su problema principal, cómo afecta a su vida diaria y cuál es su objetivo.
Se pretende capturar el tipo de queja desde la perspectiva del paciente. Por ello, es aconsejable
registrarlo anotando textualmente sus propias palabras, ya que puede dar información sobre su
perspectiva personal del problema de salud y sobre sus objetivos.
Xavi Vericat – Modelo de Historia Clínica 3
Abordaje Clínico en Fisioterapia del Aparato Locomotor
Es recomendable realizar algunas preguntas clave que no deberían obviarse.
- “¿Cuál piensa que es su problema principal, desde su punto de vista?”.
- “¿Cuál es el efecto de este problema sobre su vida?”, “Según usted, ¿de qué forma le limita
su vida diaria?” (percepción de la discapacidad).
- “¿Por qué ha decidido ahora buscar ayuda?”
Estas preguntas buscan resaltar el lado clínico (modelo de RC del muro de ladrillos): pone en el
centro de atención al paciente y su experiencia/expectativas en relación con su problema individual.
Importante recordar que no todos los pacientes consultan por dolor como principal problema. Otros
motivos son: rigidez, debilidad, miedo al movimiento, inestabilidad.
En este apartado ya se introduce de manera directa el modelo de la CIF y la categoría de hipótesis
en la que se contempla (Actividades y Participación). Así, la queja del paciente puede sugerir una
orientación hacia el diagnóstico y/o el tratamiento:
- si la queja es dolor o rigidez, sugiere más implicación de “funciones y estructuras”.
- si no puede realizar alguna actividad que le gusta (ejemplo, deporte), orienta a “participación”.
- explica dificultad o fatiga al realizar un movimiento o actividad de la vida diaria (ejemplo, caminar,
subir escaleras), orienta a “actividades”.
- debilidad en una región articular, sugiere que tal vez esa región no necesitará demasiada moviliza-
ción pasiva articular, sino más ejercicio estabilizador; pero si explica dificultad en el movimiento por
rigidez, orienta a que seguramente la movilización articular será importante.
- si explica que puede realizar una actividad de gran intensidad física, pero con alguna molestia,
sugiere que puede sufrir una lesión no importante (ejemplo, puede practicar deporte 5 días a la
semana, pero siempre acaba con alguna molestia).
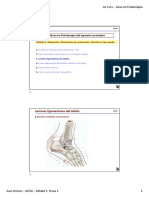
3. Mapa corporal (body chart)
Se utiliza la silueta corporal para marcar las zonas sintomáticas. Es más fácil dibujar que describir
con palabras.
En el mapa corporal se representan todos los síntomas que explica el
paciente. Se dibujan las diferentes áreas sintomáticas y cada una de
ellas se marca con un número dentro de un círculo.
Es de interés acompañar cada número de varias informaciones:
- Numerar cada área sintomática. Por ej.: ①②③, etc. Si existen va-
rias zonas de síntomas, se enumeran por orden de importancia. Así, el
① representa el síntoma principal.
De cada una de las zonas, se le pide al paciente que describa:
1. Características de temporalidad. Por ej. constante, intermitente, constante con variabilidad me-
cánica.
En este apartado, llama la atención un dolor nocturno (es decir, que esté únicamente presente, o
sea de mayor intensidad, durante el descanso nocturno), y un dolor que sea constante (cuya
Xavi Vericat – Modelo de Historia Clínica 4
Abordaje Clínico en Fisioterapia del Aparato Locomotor
intensidad no varía a lo largo del día, sin modificarse ni con la actividad o las posturas adoptadas).
Esta descripción sugiere neoplasia, infección, inflamación, etc. es decir, situación que puede repre-
sentar un peligro para la salud. Algunas alteraciones de alarma (bandera roja), como una fractura,
tienen un comportamiento mecánico e intermitente.
En la práctica clínica, cuando un paciente refiere dolor constante, es aconsejable preguntar más
detalles. Si un dolor está siempre presente, pero en ocasiones es más elevado y en ocasiones más
leve, y esto sucede relacionado con la actividad, se trata en realidad de un dolor "constante con
variabilidad mecánica", lo que reorienta de nuevo a un origen mecánico a pesar de haber sido des-
crito como constante.
En general, un problema mecánico se localiza fácilmente y tiene un comportamiento intermitente.
En cambio, si un síntoma se describe como constante, sin variabilidad, se puede hipotetizar que se
trata de un problema no-mecánico. Ambas hipótesis deberán ser confirmadas.
2. Características de localización. Por ej. superficial o profundo. Proporciona una primera idea sobre
la posible estructura fuente del síntoma. De una manera general, profundo, sugiere articulación o
dolor referido muscular; superficial sugiere dolor muscular local o nervio.
3. Características de descriptores de calidad. “¿Cómo describiría el síntoma? ¿Qué sensación per-
cibe?” Por ej. punzante, quemazón cortante, hormigueo, pesadez, presión, pérdida de sensibilidad,
eléctrico, palpitante, etc.
- Es importante delimitar todas las posibles las áreas sintomáticas y establecer una relación entre
ellas. Si hay relación, podría originarse en la misma estructura. Si no hay relación, podría tratarse de
dos problemas diferentes. Por ej: dolor en hombro y dolor en antebrazo/mano; “el dolor en la mano
solo aparece cuando el dolor de hombro tiene una intensidad >5/10”.
- Señalar las áreas libres de síntomas. Todas las zonas por las que se ha preguntado y el paciente
niega presentar síntomas se señalan con el símbolo “√”, para que quede constancia que en el mo-
mento de la anamnesis se ha revisado esa zona (áreas libres de síntomas).
- En caso de síntomas que puedan implicar una señal de alarma, se indica a pie del mapa. Estos
síntomas son: hormigueo, toser/estornudar (empeoran los síntomas), signos medulares y cola de
caballo.
- En algunos casos, puede ser relevante completar la tabla con:
- áreas sintomáticas importantes de la historia del problema (señalarlas con “anterior-
mente”)
- posturas compensatorias de protección relevantes observadas en la inspección.
- cambios de sensibilidad identificadas en la P/E.
- cicatrices en el área sintomática (u en otras áreas, que se consideren relevantes).
- nuevas áreas de síntomas relevantes que aparezcan a lo largo de la serie de tratamientos
(en este caso se anotará le fecha).
4. Comportamiento de los síntomas: 24 horas / 7 días.
Si en el mapa corporal se han numerado diferentes áreas sintomáticas, en este apartado, denomi-
nado habitualmente “24h” o “24/7”, se deberá hacer referencia a todas y cada una de ellas en la
Xavi Vericat – Modelo de Historia Clínica 5
Abordaje Clínico en Fisioterapia del Aparato Locomotor
descripción del comportamiento de los síntomas. Valora la variación de todos los síntomas (provo-
cación, aumento y descenso) a lo largo de todo el día, y durante la última semana (o varias sema-
nas/meses, en función del inicio del episodio actual), y cómo se comportan en relación con el des-
canso/reposo, la actividad habitual y las posiciones mantenidas; o en situaciones inhabituales.
De un modo general, en este apartado es importante registrar claramente los síntomas en diferen-
tes momentos de la jornada, desde la noche hasta que vuelve a acostarse.
Se puede orientar/preguntas sobre momentos y actividades concretas. Por ejemplo:
- comportamiento de los síntomas durante la noche “¿el dolor está presente durante la no-
che?”; “¿llega a despertar?, ¿cuántas veces?, ¿por qué?, ¿en qué posición estás cuando te
despiertas?, ¿qué debes hacer para dormirte otra vez?”
- al levantarse: “¿cómo se percibe durante la mañana al levantarse?
- a lo largo del día: “¿cómo evolución a lo largo del día?”; “¿qué actividades empeoran los
síntomas?; ¿qué actividades los mejoran?”. El fisioterapeuta puede realizar un repaso a las
actividades más habituales en la vida diaria. De esta manera, podrá imaginarse de un modo
más preciso cómo el paciente realiza las actividades más provocadoras de los síntomas (si lo
considera necesario, le puede solicitar que lo demuestre).
- de un modo general, indagar por todas las posibles limitaciones en cualquier actividad fun-
cional. Preguntar, según su criterio, la limitación es debida a un predominio de “dolor”, “ri-
gidez” (falta de rango de movimiento para realizarla en la amplitud habitual) o por “debili-
dad” (falta de fuerza).
En este apartado ya suele quedar registrado una parte importante del diagnóstico en fisioterapia,
especialmente en todo lo que hace referencia a las limitaciones funcionales, es decir, el nivel actual
de actividad y participación (limitaciones, restricciones, todo lo que no es capaz de hacer; pero
también registrar todo aquello que sí puede hacer, a pesar de su problema, ya que estas últimas
actividades se podrían emplear como estrategia de tratamiento). Estos datos formarán parte del
diagnóstico y de los objetivos del tratamiento. Se debe intentar ser preciso con las “actividades”,
con el fin de obtener datos comparables para las posteriores revaloraciones.
Otro de los objetivos de este aparatado es determinar la relación de la irritabilidad y de la severidad
con el comportamiento de los síntomas.
La irritabilidad (I) Responde a la pregunta, “¿cuánto estímulo necesita y cómo de rápido se provoca
el síntoma?”, “¿durante cuánto tiempo se puede realizar la actividad/postura hasta que aparezcan
los síntomas?”, y, una vez está presente, “¿cuánto tarda en calmar o desparecer cuando en ausencia
del estímulo provocador?”, “¿cuánto duran los síntomas una vez finalizada/interrumpida la activi-
dad/postura?”, “¿qué haces para aliviar los síntomas?”.
Se emplean preguntas abiertas que permite tener en cuenta cualquier estímulo provocador: desde
una posición, a una actividad o una situación psicosocial.
Por ej. Caso de irritabilidad alta: realizando una tarea por encima de la altura de la cabeza, el síntoma
① aparece antes de los 10’; al bajar el brazo, el síntoma persiste más de 1 hora.
Xavi Vericat – Modelo de Historia Clínica 6
Abordaje Clínico en Fisioterapia del Aparato Locomotor
La severidad (S) Responde a la pregunta, “¿cuánto intenso y limitante es el problema?” Indagar si
el paciente debe interrumpir la actividad/postura, o puede continuar a pesar de los síntomas. Si los
síntomas son fuertes, la actividad que los ha desencadenado deberá ser interrumpida.
Por ej. Síntoma ① en el hombro de intensidad 8/10 al acostarse, dificultando conciliar el sueño
durante las 2 primeras horas, y se despierta al menos 3 veces por el dolor, que remite parcialmente
al modificar la posición.
- Éste es un apartado importante de la anamnesis, en el que ya se empieza a generar hipótesis sobre
los déficits funcionales y estructurales posibles, con lo que no sólo se complementa una parte del
diagnóstico en fisioterapia, sino que constituye una orientación hacia el resto de los apartados si-
guientes, de la anamnesis y especialmente de la exploración.
5. Historia
Incluye un registro de los hechos que permita entender en qué fase se encuentra dentro de la cro-
nología del problema, y la estabilidad, o no, de los síntomas. Se pregunta por el episodio actual y
posibles episodios similares anteriores.
Es necesario incluir la información relacionada con:
- Inicio del episodio. ¿Cuándo empezó el problema actual? ¿Cómo empezó? (descripción detallada
del mecanismo de lesión: inicio espontáneo, súbito, insidioso, etc.), ¿Se conocen desencadenantes?
La localización e intensidad de los síntomas en el momento de inicio y en los días siguientes (com-
portamiento).
- Factores predisponentes relacionados con la salud en general que han podido favorecer la apari-
ción del problema o de los síntomas (lesiones previas, enfermedades infecciosas, estados de estrés,
estado físico, etc.). ¿Se identifican factores predisponentes a sufrir el problema o factores que lo
hayan agravado o empeorado una vez estuvo presente? (actividades lúdicas, trabajo, otras activi-
dades, enfermedad de base, genética, estrés, categorías de hipótesis.
- Evolución. ¿Qué síntomas aparecieron primero?, ¿Cómo ha evolucionado el problema desde el
inicio hasta hoy?, ¿Cómo se han desarrollado/modificado los síntomas desde el inicio (episódicos,
mantenidos, esporádicos, etc.)?, ¿Se identifican factores que han influenciado en esta evolución?
- Tratamientos. ¿Qué tratamiento se han aplicado en el episodio actual?, ¿Y en episodios anteriores
similares? Se registran las intervenciones terapéuticas que se han aplicado (fisioterapia, medicación
oral, infiltración, cirugía, otras terapias, etc.) y el resultado que han provocado (según el propio pa-
ciente).
- Situación actual. “¿Cómo son los síntomas ahora, en comparación con el inicio del problema?”
- Historia anterior (episodios similares anteriores). ¿Hubo, previamente, problemas similares o en la
región afectada?, ¿Cuántos episodios ha sufrido y aspectos de interés de cada uno? Historia de los
episodios anteriores similares, describiendo los hechos más relevantes.
¿Qué provocó/desencadenó cada uno de los episodios?, ¿Cómo y por medio de qué mejoró cada
episodio?, ¿Qué intensidad tenían entre cada episodio los síntomas y la discapacidad?, ¿Cómo es el
Xavi Vericat – Modelo de Historia Clínica 7
Abordaje Clínico en Fisioterapia del Aparato Locomotor
episodio actual en comparación con los episodios anteriores?, ¿Cuál ha sido el desarrollo del dolor
y discapacidad a lo largo de todo el tiempo que ha sufrido los diferentes episodios?
6. Preguntas especiales
Pretende recopilar información sobre el estado del tejido, la fase de la curación, la naturaleza del
problema, etc. así como identificar situaciones de riesgo o contraindicaciones para la exploración o
el tratamiento del paciente, y reunir información sobre alteraciones concomitantes.
- Estado de salud general. Datos sobre los problemas de salud existentes. Se incluye una posible la
revisión por sistemas: patologías del sistema cardiovascular, pulmonar, endocrino, nervioso, piel,
reumatológicas, psiquiátricas, etc.). Pérdida de peso involuntaria.
- Hábitos de vida. Tabaco, alimentación, actividad física, tipo trabajo.
- El diagnóstico médico del episodio actual. Cabe recordar que el diagnóstico médico suele aportar
información sobre la naturaleza (N)del problema (por ej. ruptura de un músculo, fractura, inflama-
ción, etc.). Esta información puede aportar datos para desarrollar una hipótesis sobre las estructuras
alteradas y su grado de afectación (mecanismos patobiológicos del tejido). Y estos datos pueden
condicionar el examen físico y el tratamiento (manejo); o generar nuevas hipótesis sobre los facto-
res de precaución o contraindicación para la exploración y el tratamiento. Incluso aporta informa-
ción para establecer hipótesis sobre el pronóstico.
- La información relacionada con pruebas complementarias. Las realizadas en relación con el pro-
blema de consulta, o en relación con otros problemas de salud que podrían tener una influencia
sobre el diagnóstico, el tratamiento o el pronóstico del episodio actual (radiografía, RMN, TAC). Da-
tos de pruebas de laboratorio.
- Medicación. Incluye la medicación actual para el problema que consulta y también la medicación
que pueda tomar por otros problemas existentes. Aconsejable preguntar sobre fármacos que pue-
den alterar la calidad de los tejidos (glucocorticoides, estatinas, fluoroquinolonas, etc.) o que pue-
dan condicionar el tratamiento (cortisona, anticoagulantes, etc.). También sobre el cumplimiento
de la prescripción indicada por el médico.
- En este apartado se incluirán las perspectivas del propio paciente, en base a su experiencia y su
conocimiento de la alteración, y los factores psicosociales (es necesario recordar el acrónimo
ABCDEFW de las banderas amarillas, azules y negras). Se trata de factores que podrían interferir o
impedir una adecuada recuperación. En algunos pacientes puede ser de gran interés evaluar, desde
nuestras posibilidades, diferentes áreas: cognitiva, emocional, conductual o social. Se pueden em-
plear preguntas como: ¿Qué significa para ti este diagnóstico?, ¿Por qué has dejado de realizar de-
terminada actividad?, ¿Qué dice o cómo se comporta tu pareja/padres/amigos… cuando tu pro-
blema te impide realizar una actividad?, etc.
- Identificación de situaciones de riesgo (banderas rojas). Se corresponden a indicadores clínicos de
una posible causa orgánica potencialmente seria. Su presencia obliga una valoración médica más
precisa y, a menudo, la derivación del paciente. En general, se trata de indicadores relacionados con
posible fractura, cáncer, infección, lesión neurológica severa, inflamación, etc.
Xavi Vericat – Modelo de Historia Clínica 8
Abordaje Clínico en Fisioterapia del Aparato Locomotor
Al final del Examen Subjetivo, el fisioterapeuta debe tener una idea clara si puede continuar el abor-
daje del paciente o está indicado derivarlo. Si decide continuar, realizará una reflexión sobre los
hallazgos, y determina los ítems de revaloración de mayor interés que ha identificado. En este mo-
mento ya se ha formado una primera hipótesis de las causas de la alteración y puede planificar la
exploración física, para confirmar la hipótesis (por ejemplo, confirmar el patrón de limitación arti-
cular del patrón clínico) o para rechazarla y plantearse una nueva.
2. Examen objetivo / Exploración física / Valoración funcional (P/E)
Planificación de la P/E
La P/E exige planificación y adaptación al paciente en concreto. Se dice que no se puede realizar una
valoración funcional sin planificación.
Y antes de la planificación se debe revisar si la C/O está completa. De interés asegurarse de que se
han identificados suficientes asteriscos (*) en la C/O y qué información sobre Intensidad (S) e Irrita-
bilidad (I) proporcionan. Una elevada Intensidad y/o Irritabilidad se consideran precaución/medidas
de cuidado o situación de riesgo que condicionan la P/E.
También, si se han identificado contraindicaciones.
El objetivo del P/E será reproducir los síntomas del paciente e identificar parámetros de la explora-
ción que puedan ser reevaluados con el objetivo de que sirvan para controlar la evolución del cuadro
clínico.
La P/E propiamente dicha consta de varios apartados: dolor presente; inspección; demostración
funcional; movimientos activos; test en caso necesario; test adicionales o específicos; movimientos
fisiológicos pasivos; palpación; movimientos accesorios. Incluye un último apartado de cribado
(screening), que para algunos autores debería realizarse al principio de la exploración.
1. Dolor presente.
Este punto es importante, pero en muchos casos se olvida.
Consiste en preguntar al paciente, antes de realizar cualquier estrategia de valoración, si en este
momento percibe algún dolor u otro síntoma.
Puede darse el caso que el paciente, en este momento, justo al finalizar la anamnesis, no perciba
ningún dolor, por lo que en la exploración se parte de no-dolor, en reposo. En otros casos, el pa-
ciente puede explicar que ya percibe dolor en reposo.
Si el paciente explica que siente dolor, se le pedirá que delimite su localización y su intensidad (me-
diante una escala numérica 1-10). En este caso, se pregunta si la presencia del dolor es habitual o si
cree que puede deberse a una situación concreta o actividad realizada antes de la consulta.
Xavi Vericat – Modelo de Historia Clínica 9
Abordaje Clínico en Fisioterapia del Aparato Locomotor
2. Inspección u Observación.
En este punto se presta atención tan sólo en aquello que sea relevante para el problema actual. De
manera general: aspectos generales de la postura, posturas antiálgicas o de protección, forma de la
columna, alineación de las extremidades, posibles deformidades, contorno muscular, tumefaccio-
nes, estado de la piel, etc.
Si en la inspección de la postura no hay ningún dolor presente, se pueden añadir aumentos de carga
ponderal y valorar la posible producción de los síntomas.
Toda asimetría o actitud postural debe valorarse para interpretar su relevancia en relación con los
síntomas. Para ello, siempre es necesario modificarlas (corregirlas o sobre corregirlas) y valorar qué
efecto tiene la modificación sobre los síntomas presentes. Si esta modificación provoca, modifica o
aumenta los síntomas, será sugerente de la existencia de una relación directa entre los síntomas y
la postura.
No es correcto atribuir una relación directa entre una asimetría o actitud postural y los síntomas sin
haber comprobado la influencia de la corrección sobre estos síntomas.
También se pueden valorar los factores contribuyentes, es decir, aquellos factores relacionados con
la aparición o el mantenimiento del problema. En la inspección se pueden identificar: factores físi-
cos/corporales/posturales; factores biomecánicos.
3. Demostración funcional.
Consiste en pedirle al paciente si puede mostrar, en este momento, alguna posición, movimiento o
actividad que relacione con la provocación o aumento de sus síntomas; es decir, que muestre un
gesto doloroso o problemático relacionado con la alteración por la cual consulta.
Se trata de un test abierto, no predeterminado, puesto que el movimiento lo elige el propio pa-
ciente.
Será importante que el fisioterapeuta pregunte en qué fase del movimiento que muestra se presen-
tan los síntomas, y observe la ejecución del movimiento en cuanto a amplitud y calidad.
Si se dispone de demostración funcional, en la posición en la que aparece el síntoma será posible
realizar diferenciaciones estructurales o regionales que pueden orientar hacia qué componentes o
estructuras principales del movimiento están más implicadas. Estas estructuras más relevantes
orientarán hacia las estrategias necesarias durante el resto de exploración física y también pueden
orientar hacia el manejo.
Este es un apartado con un gran interés como parámetro de revaloración.
La demostración funcional representa para el paciente, mucho más que otras pruebas de movimien-
tos activos o pasivos realizados en supino, la relación entre el movimiento y los síntomas, y serán
de gran valor para él si se producen cambios beneficiosos con el tratamiento.
Realizar esta prueba de demostración funcional de manera regular durante los diferentes momen-
tos de revaloración, mostrando una mejora en la ejecución, puede ser de gran utilidad para que el
paciente se dé cuenta de la posibilidad de realizar ese movimiento de manera normalizada.
Tras la demostración funcional, la hipótesis relacionada con las principales estructuras implicadas
en la sintomatología se puede confirmar o ser reconsiderada.
Xavi Vericat – Modelo de Historia Clínica 10
Abordaje Clínico en Fisioterapia del Aparato Locomotor
4. Movimientos activos.
Se solicitan movimientos estándar, que se puedan reproducir fácilmente y que sean valorables de
manera habitual y repetida; esto facilita disponer de referencias claras, tan importantes para el fi-
sioterapeuta como para el paciente. Como regla general se solicita que realice el movimiento con
toda la amplitud que sea capaz, pero dándole la opción que se detenga en el momento que consi-
dere.
En los movimientos activos se valora tres cualidades.
- la cantidad de movimiento, amplitud de recorrido, incluida la disposición o capacidad de moverse.
Se puede registrar en grados (por ej. Flexión o Rotación lateral de la glenohumeral), o en centíme-
tros de diferencia en relación al lado sano o en relación a una referencia (por ej. Mano tras el hom-
bro opuesto, movimiento de aducción horizontal de glenohumeral).
- la calidad del movimiento. Hace referencia a la armonía, la fluidez o continuidad del movimiento
y se anotan posibles compensaciones o desviaciones de la trayectoria esperada.
- la producción o aumento de síntomas, tanto el síntoma de consulta como otros posibles síntomas
que se presenten durante el movimiento.
5. Test en caso necesario.
Si los movimientos activos no han sido suficientes para provocar los síntomas, o el grado de provo-
cación ha sido muy bajo, se puede aplicar estrategias de sobrecarga.
La estrategia más frecuente es añadir una sobrepresión al final de rango. La indicación general de
esta sobrepresión es cuando el individuo alcanza el final del rango en una dirección de movimiento
sin presentar ni dolor ni otros síntomas. En esta situación, se aplica una presión oscilatoria, no man-
tenida, adaptada a las condiciones del paciente, nunca excesiva (aunque puede ser ligeramente pro-
gresiva) en el límite del recorrido, valorando si la amplitud es completa e indolora. La finalidad de la
sobrepresión es explorar el final de rango y valorar si en este sector se presenta cualquier síntoma.
Tiene como objetivo explorar la reserva de estiramiento o de rango más allá del final del movimiento
activo, con la intención de reproducir los síntomas.
Otras estrategias posibles son pedir: movimientos activos más rápidos, más repeticiones, manteni-
dos en alguna parte del recorrido (especialmente al final), añadiendo carga o variando la posición
de inicio (de la articulación valorada, o del cuerpo), contra resistencia, isométricos.
También se pueden incluir movimientos combinados (en más de un plano) o añadiendo movimien-
tos accesorios a la vez (entre ellos, la compresión o la tracción).
6. Test específicos o pruebas especiales.
Estas pruebas se pueden realizar en diferentes momentos de la exploración física, cuando el fisio-
terapeuta las considere necesarias.
Incluye tests funcionales o tests con intención de valorar una estructura. Aquí quedarían incluidos
todos los tests empleados en la exploración ortopédica del sistema neuromusculoesquelético.
Xavi Vericat – Modelo de Historia Clínica 11
Abordaje Clínico en Fisioterapia del Aparato Locomotor
También incluye la valoración de la estructura nerviosa a través de dos estrategias: la conductibili-
dad y la mecanosensibilidad.
- Valoración de la conducción nerviosa (sensibilidad, fuerza y reflejos). Entre las sensaciones que se
alteran en primer lugar y que son más sencillas de valorar está el tacto superficial y la sensación de
pinchazo.
Es importante valorar y monitorizar cualquier alteración neurológica, ya que en caso de alteraciones
graves o de una mala evolución de éstas, será necesario una derivación del paciente para una mayor
valoración.
- Valoración de la mecanosensibilidad, es decir, capacidad de adaptación del sistema nervioso al
estrés mecánico, mediante los tests neurodinámicos. Estos tests pretenden identificar si en la pre-
sentación clínica, existe una parte de los síntomas que pueden deberse al sistema nervioso.
Están indicados cuando el paciente manifiesta alteraciones sensitivas, dolor neuropático o se sos-
pecha la presencia de síntomas relacionados con el estrés el sistema nervioso.
Valoran la respuesta del sistema nervioso cuando es sometido a una maniobra que combina dife-
rentes movimientos que lo sitúan en tensión, junto a una estrategia de diferenciación con otras
estructuras adyacentes en el recorrido del tronco nervioso.
Resulta adecuado registrar los síntomas que aparecen y la amplitud del movimiento pasivo a la que
aparecen.
La anotación del resultado debe incluir en qué amplitud (en grados) del último componente apare-
cen los síntomas, y con qué intensidad. Es necesario incluir el resultado del test en el lado no-afecto,
puesto que es este resultado el que constituye la referencia para cada paciente.
- Valoración de estructura muscular. Mediante la escala de Oxford. Mediante valoración isométrica
(quedan incluidos todos los tests isométricos empleados en ortopedia, con la intención de reprodu-
cir el dolor del paciente). Test de extensibilidad muscular. Test de coordinación. Test de resistencia.
La valoración de la fuerza es de interés, aunque hay que saber que los cambios en la fuerza acos-
tumbran a darse con más lentitud tanto en la aparición como en la recuperación.
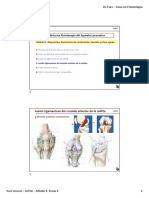
- Valoración de estructura capsuloligamentosa. Test de inestabilidad, funcional o estructural. Por ej.
En caso del hombro, test de inestabilidad ligamentosa, test para el labrum.
En el registro de estos tests es de gran interés evitar el registro de “test positivo” o “test negativo”.
Aporta una información mucho más útil para la revaloración registrar aspectos funcionales que tie-
nen en cuenta tanto la amplitud del movimiento que ha permitido el test, como los factores limi-
tantes, así como las fuerzas ejercidas (intensidad de la fuerza ejercida por el explorador, mediante
escala de Daniels, o con un dinamómetro) y la intensidad de dolor que ha podido provocar.
Vale la pena no olvidar que la información útil para el abordaje en fisioterapia está basada mucho
más en los déficits funcionales (qué es lo que no permite hacer la alteración) que en la estructura
(qué estructura está implicada y qué alteración tiene).
Xavi Vericat – Modelo de Historia Clínica 12
Abordaje Clínico en Fisioterapia del Aparato Locomotor
Por ej. Test de RL a ABD0º, fuerza 4, dolor ①, 4/10. Significa que al realizar el test de referencia
para el Infraespinoso (RL resistida con brazo a ABD0º), con una fuerza 4/5 en Daniels, aparece su
dolor ①, con una intensidad 4/10.
Aquí se incluirían los tests de cribado para posible patología orgánica o lesión musculoesquelética
grave (ruptura muscular amplia, ruptura meniscal, fractura, etc. Si en la anamnesis se sospecha la
presencia de alguna alteración de este tipo, es posible que el test se realiza en ese momento, o
como etapa inicial de la exploración, puesto que, en caso de tener una respuesta relevante, orien-
taría hacia una derivación del paciente a un especialista para realizar un estudio más amplio.
7. Movimientos pasivos fisiológicos.
A nivel del raquis, se denominan PPIVM (movimientos intervertebrales pasivos fisiológicos) y son
empleados para la valoración de la movilidad pasiva intersegmentaria. Requieren entrenamiento
por parte del explorador: la movilidad percibida se compara con la de segmentos superior e inferior,
con la del lado contralateral y con la experiencia que posee el terapeuta de un movimiento normal.
Se valorará la amplitud, la resistencia ofrecida por el tejido, la eventual aparición de un espasmo
protector (reacción motora) y la aparición de síntomas.
En las extremidades son los movimientos pasivos angulares o de rotación. Se compara con el lado
contralateral, asintomático, y con los valores de referencia. Se valora la amplitud, la aparición de
reacciones de defensa, en qué punto aparece la primera resistencia (R1), en qué punto aparece la
resistencia final (R2) y cómo es, y el punto del recorrido donde aparece el primer síntoma.
En las extremidades, la amplitud se puede cuantificar los grados o, tomando una referencia fija, en
centímetros.
Representan una medida de resultado (parámetro) para la revaloración. Por esta razón, todas las
opciones de cuantificarlos deben permitir una referencia clara respecto a la normalidad esperada y
debe ser válida para tomarla como valoración basal y ser comparada con los valores disponibles en
sucesivas evaluaciones.
En los movimientos pasivos (fisiológicos en las extremidades; y accesorios en la columna) es impor-
tante que quede claro si en la situación del paciente predomina el dolor o predomina la resistencia
(rigidez).
También es importante determinar la referencia de la primera resistencia (R1) y de la segunda re-
sistencia (R2), y en qué punto del recorrido aparece el primer síntoma.
8. Palpación.
La palpación de las diferentes estructuras es una exploración confirmatoria, la cual es necesaria
contextualizar dentro de toda la información obtenida previamente. De un modo general, se puede
Xavi Vericat – Modelo de Historia Clínica 13
Abordaje Clínico en Fisioterapia del Aparato Locomotor
afirmar que cuánto más información previa se disponga, más concreta será la palpación y será mejor
interpretada.
Como orientación, la palpación se puede realizar durante la exploración física en diferentes momen-
tos, según se trata de la columna o del periférico (3,6,10). El objetivo general de la palpación es
identificar parámetros de comparación.
- En las articulaciones del periférico, se aconseja aplicarla antes de los movimientos fisiológicos
pasivos. El motivo es que algunos hallazgos pueden cambiar con bastante rapidez después de la
aplicación de movimientos pasivos repetidos realizados durante la exploración. Se deberá tener en
cuenta, además, que en las extremidades es frecuente que el paciente presente dolor referido, con
lo que la disfunción puede estar alejada de la zona dolorosa palpada. En las extremidades, la palpa-
ción también forma parte de la valoración del tejido nervioso periférico (neurodinamia).
De una manera general, la palpación en el periférico va encaminada a la valoración de:
- Temperatura, sudoración.
- Hinchazón de tejidos o articulaciones locales.
- Tono muscular: atrofia, puntos gatillo.
- Anomalías en los elementos óseos. Alineación ósea.
- Exploración y valoración de la sensibilidad de tejidos blancos: músculos, inserciones, pe-
riostio, tendones.
- Palpación del tronco nervioso.
- Si está indicado, valoración de los pulsos vasculares.
- En la columna vertebral se suele realizar entre la valoración de los movimientos intervertebrales
pasivos fisiológicos (PPIVMs) y los movimientos intervertebrales pasivos accesorios (PAIVMs). En la
columna, la palpación es una parte importante del movimiento pasivo, puesto que resulta impres-
cindible para la localización de las estructuras que se van a valorar mediante movimiento. Se pre-
tende recopilar tanta información sobre el estado del tejido de la región espinal como sea posible.
Generalmente se realiza desde una valoración más general a una más localizada, y desde las capas
superficiales a las profundas (comparando arriba, abajo, derecha, izquierda). Así, el procedimiento
general para la palpación del tejido blando en la columna sería empezar con los tejidos superficiales
y avanzar en profundidad. El objetivo final es la localización de los síntomas y/o detectar cambios
en el tejido y verificar las hipótesis previas.
- Piel: temperatura; valorar la posibilidad de deslizamiento del dedo explorador sobre de la
piel; sudoración; elasticidad de la piel (cogerla, rodarla, deslizarla). La prueba consistente en
levantar un pliegue cutáneo entre el pulgar e índice de ambas manos y hacerlo rodar; se
conoce como prueba del pliegue cutáneo de Kibler (también aplicable en extremidades).
- Musculatura: tono; valoración de la tensión: engrosamiento (áreas de dureza local), puntos
gatillo, atrofia.
- Estructura ósea: alienación de los elementos óseos (espinosas); inserciones musculares y
ligamentosas.
Xavi Vericat – Modelo de Historia Clínica 14
Abordaje Clínico en Fisioterapia del Aparato Locomotor
- Tejido blando: espacios interespinosos, espacios intercostales.
- Articulaciones: dureza, sensación final (a menudo sólo posible indirectamente, como su-
cede en la columna lumbar). En este punto, la palpación ayuda a valorar las alteraciones del
movimiento (PAIVMs): comparando la amplitud de recorrido, identificar R1 y R2, valorar la
calidad de la sensación final (R2) y la reproducción de síntomas a lo largo del recorrido.
9. Movimientos accesorios.
Se corresponden a movimientos de translación, paralelos (deslizamiento) o perpendiculares (com-
presión, tracción) a la superficie articular.
Se valora, en cada dirección de movimiento posible, la cantidad de movimiento disponible, la apa-
rición de R1 y de R2, la calidad de R2 y la reproducción de síntomas.
Permite analizar el comportamiento del síntoma (dolor) en relación con R1 y R2: si el dolor aparece
antes de R1 (dominancia del dolor); si aparece después de R1 (dominancia de resistencia). Dentro
de la resistencia, el dolor puede presentarse al principio o al final, ser de elevada intensidad o de
baja intensidad. Estas diferentes situaciones condicionaran la dosificación de las maniobras pasivas
de movilización.
En el raquis los movimientos accesorios se denominan PAIVM (movimientos intervertebrales pasi-
vos accesorios).
Se definen de acuerdo con la dirección del movimiento realizado. Así, en el raquis son posibles los
accesorios en dirección posteroanterior (PA), anteroposterior (AP, solo en la columna cervical),
transversal derecha/izquierda e izquierda/derecha (sobre las espinosas). El movimiento PA es el más
característico, y puede aplicarse a nivel de la espinosa (PA central) o a nivel de las articulares (PA
unilateral derecha e izquierda).
En las extremidades, las direcciones posibles suelen ser 8: posteroanterior, anteroposterior, trans-
versal medial, transversal lateral, rotación medial, rotación lateral, tracción, compresión.
El objetivo de los accesorios es identificar, entre todos los explorados, aquel que ser más sintomá-
tico.
Xavi Vericat – Modelo de Historia Clínica 15
Abordaje Clínico en Fisioterapia del Aparato Locomotor
BIBLIOGRAFÍA
Periférica. 4a ed. Hengeveld E, Banks K,
1. WCPT WC for PT. Policy statement:
editores. Barcelona.: Elsevier; 2007.
Description of Physical Therapy. [Internet].
2020 [citado 1 de junio de 2020]. Disponible 7. Cook C, Learman K, Showalter C, O’Halloran B.
en: https://www.wcpt.org/policy/ps- The relationship between chief complaint and
descriptionPT comparable sign in patients with spinal pain:
An exploratory study. Man Ther. junio de
2. Edwards I, Jones M. La Classification
2015;20(3):451-5.
Internationale du Fonctionnement, du
handicap et de la santé (CIF). Compréhension 8. Cook CE. Orthopedic Manual Therapy. An
et application par la raisonnement clinique. Evidence-Based Approach. 2nd ed. Pearson,
Kinésithér Rev. 2007;71:40-9. editor. New Jersey: Pearson Education; 2012.
3. Maitland G, Hengeveld E, Banks K, English K. 9. Jull GA, Sterling M, Falla DL, Treleaven J,
Maitland. Manipulación vertebral. 7a ed. O’Leary SP, editores. Evaluación clínica:
Elsevier., editor. Barcelona; 2007. exploración física de la región cervical. En:
Latigazo cervical, cefalea y dolor en el cuello.
4. Petty NJ, editor. Neuromusculoskeletal
Barcelona: Elsevier Churchill Livingstone; 2009.
Examination and Assessment. A handbook for
p. 155-88.
therapists. Fourth ed. London: Elsevier
Churchill Livingstone; 2011. 1042 p. 10. Bucher-Dollenz G, Wiesner R, Campos Sánchez
L. Concepto Maitland. Nivel 1. Manual del
5. Magee DJ. Orthopaedic Physical Assessment.
Curso. Fundamentos de la Terapia Manual.
Sixth Ed. St Louis, Missouri: Elsevier Saunders;
Stuttgart; 2016.
2014.
6. Hengeveld E, Banks K. Maitland. Manipulación
Xavi Vericat – Modelo de Historia Clínica 16
También podría gustarte
- SoapDocumento6 páginasSoapEscalona Vizcaino IvanAún no hay calificaciones
- Metodologia SOAPDocumento5 páginasMetodologia SOAPCatalina Simon100% (4)
- Material de Estudio Unidad 1Documento23 páginasMaterial de Estudio Unidad 1MilenaAún no hay calificaciones
- Apta Actualizada I 2018Documento18 páginasApta Actualizada I 2018Valeria Agualimpia Murillo100% (2)
- ObjetivosDocumento7 páginasObjetivosyasnaAún no hay calificaciones
- Tema 2. Modelos Teóricos de Evaluación en Fisioterapia y KinesiologíaDocumento16 páginasTema 2. Modelos Teóricos de Evaluación en Fisioterapia y KinesiologíaMicaelaAún no hay calificaciones
- APTADocumento19 páginasAPTAJuan Felipe BoteroAún no hay calificaciones
- Revisión de última hora para Examen de asistente medicoDe EverandRevisión de última hora para Examen de asistente medicoAún no hay calificaciones
- Valoracion y DX - ResumenDocumento9 páginasValoracion y DX - ResumenGreixiAún no hay calificaciones
- Atkinson 3Documento17 páginasAtkinson 3Raffi IstephanianAún no hay calificaciones
- 2012 Conducta Diagnóstica y Técnicas de Evaluación en Kinesiterapia RespiratoriaDocumento13 páginas2012 Conducta Diagnóstica y Técnicas de Evaluación en Kinesiterapia RespiratoriaClau Miranda MendozaAún no hay calificaciones
- Kinesiterapia Respiratoria Estudio, Diagnostico, Tecnicas de Evaluacion, Tecnicas Kinesiterapicas PDFDocumento25 páginasKinesiterapia Respiratoria Estudio, Diagnostico, Tecnicas de Evaluacion, Tecnicas Kinesiterapicas PDFRoccio Menzel LaraAún no hay calificaciones
- Definiciones Básicas Del Diagnostico en FisioterapiaDocumento6 páginasDefiniciones Básicas Del Diagnostico en FisioterapiaArlynes AriasAún no hay calificaciones
- TEXTO DE CLINICA KINESICA 2022.docx23Documento157 páginasTEXTO DE CLINICA KINESICA 2022.docx23Polo Orellana Jheny AraceliAún no hay calificaciones
- Proceso de Atención de EnfermeríaDocumento10 páginasProceso de Atención de EnfermeríaMaría TobíasAún no hay calificaciones
- 3ra Clase PaeDocumento33 páginas3ra Clase PaeKatherine Daniela Pérez GonzálezAún no hay calificaciones
- Tema 3. Diagnóstico Fisioterapéutico para La Toma de DecisionesDocumento11 páginasTema 3. Diagnóstico Fisioterapéutico para La Toma de DecisionesMicaelaAún no hay calificaciones
- Carpeta AcademicaDocumento4 páginasCarpeta AcademicaKaren OrtizAún no hay calificaciones
- PAEDocumento12 páginasPAEkasjAún no hay calificaciones
- ENFERMERIA GENERAL E INTEGRADA II Actividad 1Documento5 páginasENFERMERIA GENERAL E INTEGRADA II Actividad 1monicaAún no hay calificaciones
- Proceso EnfermeroDocumento9 páginasProceso EnfermeroFrancisco ValenciaAún no hay calificaciones
- Diagnostico KinésicoDocumento3 páginasDiagnostico KinésicoNacho Cifuentes BlancAún no hay calificaciones
- Resumen APTA 4 0 2023Documento19 páginasResumen APTA 4 0 2023Paula Andrea Arenas100% (3)
- Hcop - SoapDocumento5 páginasHcop - SoapJuan Martin GrimolizziAún no hay calificaciones
- Evaluación Funcional-2Documento33 páginasEvaluación Funcional-2Ana MartínezAún no hay calificaciones
- Proceso de Atención de FisioterapiaDocumento3 páginasProceso de Atención de FisioterapiaRosario GarciaAún no hay calificaciones
- Ejercicio TerapeuticoDocumento17 páginasEjercicio TerapeuticoDEPORTE IGUAL A SALUD Y DIVERSIÓNAún no hay calificaciones
- Guía de Estudio de Enfermería Del AdultoDocumento8 páginasGuía de Estudio de Enfermería Del AdultoAraceli RaccaAún no hay calificaciones
- Escalas y Mediciones Fisica PDFDocumento24 páginasEscalas y Mediciones Fisica PDFMario NavaAún no hay calificaciones
- Texto de Clinica Kinesica 2023Documento145 páginasTexto de Clinica Kinesica 2023Polo Orellana Jheny AraceliAún no hay calificaciones
- Unidad I Tema 1 - Integradora IIDocumento27 páginasUnidad I Tema 1 - Integradora IIJohana HernándezAún no hay calificaciones
- Valoración y Diagnóstico en FisioterapiaDocumento8 páginasValoración y Diagnóstico en FisioterapiaElianny GAAún no hay calificaciones
- Resumen IB Libro Nuevo Bloque 1Documento19 páginasResumen IB Libro Nuevo Bloque 1alvareztomas78mexAún no hay calificaciones
- Evaluacion en FisioterapiaDocumento10 páginasEvaluacion en Fisioterapiaoriana peñaAún no hay calificaciones
- Estancia Media FisioterapiaDocumento52 páginasEstancia Media FisioterapiaWaylth ValAún no hay calificaciones
- Formato Desarrollo de Caso 1Documento6 páginasFormato Desarrollo de Caso 1Robert MacedoAún no hay calificaciones
- Valoración en FisioterapiaDocumento52 páginasValoración en FisioterapiaMarco SolanoAún no hay calificaciones
- La historia clínica para médicoblastos: Material de apoyo. Tomo IIDe EverandLa historia clínica para médicoblastos: Material de apoyo. Tomo IIAún no hay calificaciones
- Expediente ClinicoDocumento5 páginasExpediente ClinicoManuelCarrion50% (2)
- Anamnesis 2Documento5 páginasAnamnesis 2Alvaro TalaveraAún no hay calificaciones
- PDF Resumen Apta 4-0-2023 CompressDocumento19 páginasPDF Resumen Apta 4-0-2023 Compresskakol59821Aún no hay calificaciones
- Exploración Física y AnamnesisDocumento24 páginasExploración Física y AnamnesisCarmen Mendez100% (1)
- Clinica VDocumento3 páginasClinica VJenny AlejoAún no hay calificaciones
- Pae#2 ValerioDocumento33 páginasPae#2 ValerioNaxhiely Fuentes JiménezAún no hay calificaciones
- Historia Clinica Orientada Al ProblemaDocumento14 páginasHistoria Clinica Orientada Al ProblemaNaYeli NayeliAún no hay calificaciones
- Gómez E, Cordero J. Traumatología y Ortopedia (SECOT) Generalidades. 1° (2020) - Páginas-1,3,352-353,355-356Documento6 páginasGómez E, Cordero J. Traumatología y Ortopedia (SECOT) Generalidades. 1° (2020) - Páginas-1,3,352-353,355-356Gandhi CumbalAún no hay calificaciones
- Introduccion Al Ejercicio TerapeuticoDocumento66 páginasIntroduccion Al Ejercicio Terapeuticoelda100% (2)
- Marco Conceptual y Definición Formal de Razonamiento Clínico en FisioterapiaDocumento15 páginasMarco Conceptual y Definición Formal de Razonamiento Clínico en Fisioterapiajesushenandez_ftr100% (2)
- La Entrevista Clínica en FisioterapiaDocumento5 páginasLa Entrevista Clínica en FisioterapiaAraujo EstefanyAún no hay calificaciones
- Introduccion Al Ejercicio TerapeuticoDocumento66 páginasIntroduccion Al Ejercicio TerapeuticoDavidAún no hay calificaciones
- Historia Clínica Registro Médico Orientado Por Problemas 9 de Diciembre 2017Documento12 páginasHistoria Clínica Registro Médico Orientado Por Problemas 9 de Diciembre 2017Gabriela ArvelaezAún no hay calificaciones
- Revista Medica HeredianaDocumento4 páginasRevista Medica HeredianaPaolo GarciaAún no hay calificaciones
- Generalidades PAEDocumento21 páginasGeneralidades PAEKaren Gtr75% (4)
- Bases Del Ejercicio TerapéuticoDocumento29 páginasBases Del Ejercicio TerapéuticoFrancisco Antonó Castro Weith0% (1)
- 123 Examen Parcial Evaluación PsicológicaDocumento13 páginas123 Examen Parcial Evaluación PsicológicaAlejiita100% (1)
- Preguntaclnicay PICOesDocumento5 páginasPreguntaclnicay PICOesxaviergeorgeAún no hay calificaciones
- Sintomatología Y Diagnóstico MédicoDe EverandSintomatología Y Diagnóstico MédicoAún no hay calificaciones
- Simulación clínica: una experiencia en fisioterapiaDe EverandSimulación clínica: una experiencia en fisioterapiaAún no hay calificaciones
- Manual de las pruebas musculares: Puntos gatillo. Acupuntura (Bicolor)De EverandManual de las pruebas musculares: Puntos gatillo. Acupuntura (Bicolor)Calificación: 3 de 5 estrellas3/5 (2)
- Primeros AuxiliosDocumento24 páginasPrimeros AuxiliosFlorian TubertAún no hay calificaciones
- ACFAL 21-22-23 - Módulo A - 2. Dolor Relacionado Con El Manguito Rotador. PresentaciónDocumento9 páginasACFAL 21-22-23 - Módulo A - 2. Dolor Relacionado Con El Manguito Rotador. PresentaciónFlorian TubertAún no hay calificaciones
- ACFAL 22-23 - Módulo A - 1. Modelo Historia Clínica - Exploración. PresentaciónDocumento15 páginasACFAL 22-23 - Módulo A - 1. Modelo Historia Clínica - Exploración. PresentaciónFlorian TubertAún no hay calificaciones
- ACFAL 21-22 - Módulo A - 6. Dolor Cervical Idiopático. PresentaciónDocumento7 páginasACFAL 21-22 - Módulo A - 6. Dolor Cervical Idiopático. PresentaciónFlorian TubertAún no hay calificaciones
- ACFAL 21-22 - Módulo A - 5. Dolor Lumbar Crónico. PresentaciónDocumento7 páginasACFAL 21-22 - Módulo A - 5. Dolor Lumbar Crónico. PresentaciónFlorian TubertAún no hay calificaciones
- ACFAL 21-22 - Módulo A - 4. Rodilla. Lesión Ligamentosa de Cruzado Anterior. PresentaciónDocumento10 páginasACFAL 21-22 - Módulo A - 4. Rodilla. Lesión Ligamentosa de Cruzado Anterior. PresentaciónFlorian TubertAún no hay calificaciones
- ACFAL 21-22 - Módulo A - 3. Lesiones Ligamentosa de Tobillo. PresentaciónDocumento8 páginasACFAL 21-22 - Módulo A - 3. Lesiones Ligamentosa de Tobillo. PresentaciónFlorian TubertAún no hay calificaciones
- ACFAL 21-22 - Módulo A - 6. Dolor Cervical Idiopático. TextoDocumento11 páginasACFAL 21-22 - Módulo A - 6. Dolor Cervical Idiopático. TextoFlorian TubertAún no hay calificaciones
- ACFAL 22-23 - Módulo A - 4. Rodilla. Lesión Ligamentosa de Cruzado Anterior. TextoDocumento14 páginasACFAL 22-23 - Módulo A - 4. Rodilla. Lesión Ligamentosa de Cruzado Anterior. TextoFlorian TubertAún no hay calificaciones
- ACFAL 21-22-23 - Módulo A - 2. Dolor Relacionado Con El Manguito Rotador. TextoDocumento12 páginasACFAL 21-22-23 - Módulo A - 2. Dolor Relacionado Con El Manguito Rotador. TextoFlorian TubertAún no hay calificaciones
- ACFAL 21-22 - Módulo A - 5. Dolor Lumbar Crónico. TextoDocumento12 páginasACFAL 21-22 - Módulo A - 5. Dolor Lumbar Crónico. TextoFlorian TubertAún no hay calificaciones
- ACFAL 21-22 - Módulo A - 3. Lesiones Ligamentosas Del Tobillo. Texto.Documento12 páginasACFAL 21-22 - Módulo A - 3. Lesiones Ligamentosas Del Tobillo. Texto.Florian TubertAún no hay calificaciones
- Wuolah Free AntropologiaDocumento16 páginasWuolah Free AntropologiaFlorian TubertAún no hay calificaciones
- La FrutillaDocumento18 páginasLa FrutillaAngela contreras caroAún no hay calificaciones
- 8385-Texto Del Artículo-23420-1-10-20190906Documento14 páginas8385-Texto Del Artículo-23420-1-10-20190906Antonella MüllerAún no hay calificaciones
- Acta 0064 Alejandro CaroDocumento1 páginaActa 0064 Alejandro CaroZugey Maria Duran CampoAún no hay calificaciones
- Cuestionario Sesiones 2 y 3. 24octubreDocumento8 páginasCuestionario Sesiones 2 y 3. 24octubrePierina Rojas LozadaAún no hay calificaciones
- Maguiña OrtizDocumento4 páginasMaguiña OrtizRafael LivenAún no hay calificaciones
- Turismo de Salud Islas CanariasDocumento64 páginasTurismo de Salud Islas CanariasDaiana MAún no hay calificaciones
- La DeshumanidadDocumento2 páginasLa DeshumanidadMateo Rebellon RodriguezAún no hay calificaciones
- Arreglo de CamasDocumento34 páginasArreglo de Camasdenisse castro100% (1)
- Disolventes AtoxicosDocumento7 páginasDisolventes AtoxicosLeticiaCastilloSanzAún no hay calificaciones
- Ficha Tecnica TRIHAL 3150KVA - 25000V - 420V - ECODISEÑODocumento1 páginaFicha Tecnica TRIHAL 3150KVA - 25000V - 420V - ECODISEÑOMarioyfernanda Guerra MuruaAún no hay calificaciones
- 6 Recomendaciones para Dar Malas Noticias - Sapiens MedicusDocumento5 páginas6 Recomendaciones para Dar Malas Noticias - Sapiens MedicusIvan Baldeon ChavezAún no hay calificaciones
- Actividad 3Documento3 páginasActividad 3Carlos CadAún no hay calificaciones
- Grupo 7 CriminalisticaDocumento30 páginasGrupo 7 CriminalisticaAntonella RuízAún no hay calificaciones
- Apelacion Rodolfo Salazar - Nivelacion de PensionDocumento4 páginasApelacion Rodolfo Salazar - Nivelacion de PensionCharles Benites ChecaAún no hay calificaciones
- Mi Cuerpo CambiaDocumento7 páginasMi Cuerpo CambiaBetsabe FAAún no hay calificaciones
- Aspectos Generales PlaguicidasDocumento83 páginasAspectos Generales PlaguicidasDIANA M. MONTOYA B.Aún no hay calificaciones
- Iv Unidad BromatologíaDocumento18 páginasIv Unidad BromatologíaNorma Cecilia Lopez ZavaletaAún no hay calificaciones
- Revista de Historia MilitarDocumento199 páginasRevista de Historia MilitarVictoria Hernandez Sanchez100% (1)
- Catàleg ColoniesDocumento3 páginasCatàleg ColoniesbaldovilaiaAún no hay calificaciones
- ¿Quiénes Deben Realizar La Inspección de Seguridad y Salud en El TrabajoDocumento36 páginas¿Quiénes Deben Realizar La Inspección de Seguridad y Salud en El TrabajoSUSAN ESTEFANY BARRA CALLOAPAZAAún no hay calificaciones
- Revista Alternativas Avicolas Cuello Pelado - EspañaDocumento6 páginasRevista Alternativas Avicolas Cuello Pelado - EspañaKevin Roderick Santos PeñaAún no hay calificaciones
- BenderDocumento5 páginasBendervictoriaAún no hay calificaciones
- Tratamientos Previos de La LecheDocumento18 páginasTratamientos Previos de La Lechejosseline adriana rivera revolloAún no hay calificaciones
- Estudio HematococusDocumento10 páginasEstudio HematococusJosé de ZorAún no hay calificaciones
- Galvanostegia y GalvanoplastiaDocumento16 páginasGalvanostegia y GalvanoplastiaMiguel Angel López NavarreteAún no hay calificaciones
- CARLOS SKLIAR. La Pretensión de La Diversidad o La Diversidad PretenciosaDocumento12 páginasCARLOS SKLIAR. La Pretensión de La Diversidad o La Diversidad PretenciosaColectivo Juvenil Trabajoy LibertadAún no hay calificaciones
- Metodología Análisis de Riesgos Por ColoreDocumento7 páginasMetodología Análisis de Riesgos Por ColoreJheimy Stefany Vargas NovaAún no hay calificaciones
- Ciclo17 202108Documento3 páginasCiclo17 202108ValeAún no hay calificaciones
- La Pollinaza y Gallinaza PDFDocumento4 páginasLa Pollinaza y Gallinaza PDFLUIS DAVID ARREDONDO VILLADAAún no hay calificaciones
- Unwinder U9: Manual de InstalaciónDocumento19 páginasUnwinder U9: Manual de InstalaciónTim SmytheAún no hay calificaciones