Documentos de Académico
Documentos de Profesional
Documentos de Cultura
G09 - Aparato Masculino (Prostata, Pene y Testiculo)
Cargado por
Gladson Jacinto da Silva Marques0 calificaciones0% encontró este documento útil (0 votos)
6 vistas46 páginasDerechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
6 vistas46 páginasG09 - Aparato Masculino (Prostata, Pene y Testiculo)
Cargado por
Gladson Jacinto da Silva MarquesCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 46
ar
Universidad Politêcnica y Artística Del
Paraguay- UPAP
• Estudiantes: Christian Gustavo
Johnatan Vieira
Lucas Tedesco
Lucas Tonholo
Pedro Luis
Vivaldi Altino
Aparato Genital
Masculino
Pene, Prostata y Testiculo
Pene
• Los problemas en el pene pueden causar dolor y afectar el funcionamiento sexual y la
fertilidad en los hombres
• El pene puede verse afectado por:
• Anomalías congénitas
• Inflamación
• Tumores.
Anomalias Congénitas
• Hipospadias y epispadias
Malformaciones del surco uretral y el canal uretral puede determinar aperturas
anómalas tanto en la superficie ventral del pene como en dorsal. Pueden tener
significiado clínico porque la apertura anormal esta Estenosada y provoca la
obstrucción de las vías urinarias y aumenta el riesgo de infecciones ascendentes.
• Fimosis
Orificio del prepucio es demasiado pequeño para permitir su retracción normal,
cómo consecuencia de una anomalía del desarrollo, interfiere con la higiene y que se
acumulen secreciones y detritus.
Inflamaciones
• Casi invariablemente afecta al glande y al prepucio, y incluye ampla infecciones
especificas y inespecíficas.
• infecciones especificas :
• Siflis
• Gonorrea
• Granuloma inguinal
• Herpes genital
• Infecciones inespecíficas:
• Balanopostite
Tumores
• Los tumores de pene son globalmente infrecuentes. Las neoplasias más frecuentes
son los CARCINOMAS y un tumor epitelial benigno: Los Condilomas Acuminado
• Tumores:
• Benignos
• Malignos
Tumores Benignos
• Condiloma Acuminado:
• Este tumor es causado por el virus del papiloma humano (VPH)
• Por VPH 6 y 11 agentes causales
• Está relacionado con la verruga común y ocurre en cualquier superficie mucocutánea
húmeda de los genitales externos en ambos sexos.
• Son exccrecencias papilomatosas rojas, únicas o multiples, sésiles o pediculada de
uno a varios milímetros.
• Presentan hiperqueratosis superficial.
• El condiloma acumulado es raro antes de la pubertad y su presencia en niños
pequeños debería hacer sospechar abuso sexual.
Tumores Benignos
• Condiloma Gigante ( Buschké-Lownstein) :
• Mucho más grande que el Condiloma Acuminado
• Origen viral y sexualmente transmisible
• Puede cubrir y destruir gran parte del pene
• En muy pocos casos se transforma en maligno.
Tumores Malignos
• Carcinoma IN SITU:
• Considerada una lesión pre-cancerosa a punto de evolucionar hacia cáncer invasivo.
• Hay três lesiones diferenciales que muestran su características:
• Enfermedad de Bowen
• Papulosis Bowenoide
• Eritroplasia de Queyrat
Tumores Malignos
• Enfermedad de Bowen:
• Hombres mayores de 35 anos
• Afecta piel del cuerpo del pene y el escroto
• Aparece uma placa solitária, engrossada, blanca grisácea y opaca
• También aparecen en el glande y prepucio de color rojo brilhante.
• A lo largo de los anos se puede transformar en um carcinoma epidermoide infiltrante
en el 10% de los casos y se asocia a cáncer visceral del colon o mama.
Tumores Malignos
• Papulosis Bowenoide
• Se presenta em adultos sexualmente activos
• Se diferencia de la enfermedad de Bowen por la edad mas temprana, por la presencia
de lesiones papulares múltiplas y pigmentación marron y rojizo.
• Los más comunes son picazón y dolor.
• Praticamente no evoluciona a carcinona invasivo y en muchos casos regresa
espontáneamente.
Tumores Malignos
• Eritroplasia de Queyrat :
• Principalmente en hombres no circuncidados
• Aparece en forma de una placa roja suave na glande y no prepúcio
• Tiene el potencial de progresar a carcinoma invasivo
• Lesion relativamente rara
Tumores Malignos
• Carcinoma Invasivo:
• El carciona epidermoide es infrecuente
• 40 y 70 anos de edad
• La circuncisión confiere protección
• Se asocia al VPH em 50% de los casos
• VPH tipo 16 y 18
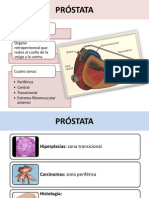
Próstata
Regiones
• La próstata se puede dividir en varias regiones diferenciadas por su biología, siendo
las más importantes las zonas periférica y de transición
• Los tipos de lesiones proliferativas son diferentes en cada región. Por ejemplo, la
mayoría de las lesiones hiperplásicas se originan en la zona de transición interior,
mientras que la mayor parte de los carcinomas (70-80%) tienen su origen en las
zonas periféricas.
Prostatitis
Las prostatitis se dividen en cuatro categorías:
1) Prostatitis bacteriana aguda (2-5% de los casos), causada por los mismos microorganismos que se
asocian a otras infecciones urinarias agudas.
Se asocia a fiebre, escalofríos y disuria, aunque la septicemia puede complicar el cuadro. En el
tacto rectal, la próstata se muestra exquisitamente sensible y empastada;
2) Prostatitis bacteriana crónica (2-5% de los casos), causada también por uropatógenos habituales.
Normalmente se asocia a infecciones urinarias de repetición, que alternan con períodos
asintomáticos. Las manifestaciones de presentación pueden incluir lumbalgia, disuria, y molestias
perineales y suprapúbicas.
Obs: en las prostatitis bacterianas el microorganismo responsable normalmente es el E.Coli u otro
bacilo gramnegativo.
3) Prostatitis no bacteriana crónica o síndrome de dolor pélvico crónico (90-95% de los
casos), en la que no se identifica ningún uropatógeno, a pesar de la presencia de
síntomas locales;
4) Prostatitis inflamatoria asintomática (de incidencia desconocida), que se asocia a
la identificación casual de leucocitos en las secreciones prostáticas, sin uropatógenos.
Hiperplasia benigna prostática (hiperplasia nodular)
• La hiperplasia benigna prostática (HBP) es una anomalía muy frecuente que se
presenta en un número importante de hombres hacia los 40 años y cuya frecuencia
aumenta progresivamente con la edad, llegando al 90% hacia la octava década de la
vida.
• Se caracteriza por la proliferación de elementos tanto estromales como epiteliales,
con el consecuente aumento de tamaño de la glándula y, en algunos casos,
obstrucción urinaria.
• La DHT, un andrógeno derivado de la testosterona, es un estímulo hormonal principal
para la proliferación.
Microscópicamente, los nódulos hiperplásicos están formados por proporciones
variables de elementos glandulares en proliferación y estroma fibromuscular. Las
glándulas hiperplásicas están revestidas por células epiteliales cilíndricas altas y una
capa periférica de células basales aplanadas. Con frecuencia, la luz glandular
contiene un material de secreción proteináceo espeso, conocido como cuerpos
amiláceos.
Manifestaciones clínicas:
• Las manifestaciones clínicas de la hiperplasia prostática se presentan solo en el 10% de los
hombres con signos patológicos de HBP. Como esta afecta preferentemente a las porciones
interiores de la próstata, las manifestaciones más frecuentes están relacionadas con la
obstrucción de la vía urinaria baja, a menudo en forma de dificultad para comenzar la
micción (vacilación urinaria) e interrupción intermitente del chorro urinario durante la
misma.
• Esos síntomas suelen acompañarse de urgencia miccional, polaquiuria y nicturia, todas ellas
indicativas de la presencia de irritación vesical.
• En caso de estenosis uretral, pueden aparecer síntomas similares, igual que ocurre como
consecuencia del deterioro de la capacidad contráctil del músculo detrusor vesical en
pacientes de ambos sexos. La presencia de orina residual en la vejiga por la obstrucción
crónica aumenta el riesgo de presentar infecciones urinarias.
• Los síntomas clínicos de la obstrucción de la vía urinaria baja causada por el aumento
de tamaño de la próstata también se exacerban por la contracción del músculo liso
prostático mediada por los receptores adrenérgicos α1.
Carcinoma de próstata
• El adenocarcinoma de próstata se presenta, principalmente,
en hombres mayores de 50 años. Es la forma más frecuente de
cáncer en los hombres. No obstante, el cáncer de próstata no es el que más mata en el
mundo. Además, en las últimas décadas
se ha observado un descenso significativo en la mortalidad por
cáncer de próstata.
Esta evolución, relativamente favorable, está relacionada, en parte, con el aumento
de la detección de la enfermedad mediante el cribado), pero en qué medida un
cribado eficaz salva vidas es motivo de controversia.
Esta aparente paradoja está relacionada con la amplia variación de la evolución
natural del cáncer de próstata, desde una forma agresiva y rápidamente mortal a otra
de baja actividad y sin trascendencia clínica. De hecho, el carcinoma de próstata
constituye un hallazgo casual frecuente en las autopsias de hombres que fallecen por
otras causas, y muchos de ellos mueren “con” cáncer de próstata más que “por”
presentar esta enfermedad
• Patogenia:
Según los estudios clínicos y experimentales, los andrógenos,
la herencia, los factores medioambientales y las mutaciones
somáticas adquiridas son los factores implicados en la patogenia
del cáncer de próstata.
• Morfologia:
La mayoría de los carcinomas que se detectan clínicamente no son visibles
macroscópicamente. Las lesiones más avanzadas aparecen como lesiones blancas o
grises, firmes, y con bordes mal definidos que infiltran la glándula adyacente
• En el examen histológico, la mayoría de las
lesiones son adenocarcinomas moderadamente
diferenciados que producen glándulas mal
definidas
• Manifestaciones clinicas:
• La mayoría de los cánceres de próstata son lesiones asintomáticas pequeñas y no
palpables, que se descubren mediante una biopsia con aguja realizada para estudiar
la elevación de la concentración del antígeno prostático específico (PSA). Dada la
localización periférica, es menos probable que el cáncer de próstata cause
obstrucción uretral en etapas iniciales respecto a la HBP.
• El PSA se produce en el epitelio de la próstata y normalmente es segregado en el
semen. La determinación del PSA es la prueba más importante que se utiliza para el
diagnóstico y tratamiento del cáncer de próstata pero adolece de varias
limitaciones.
• Una limitación del PSA es que, si bien se trata de una sustancia específica del órgano,
no lo es del cáncer. De hecho, sus concentraciones aumentan también en la HBP, la
prostatitis, los infartos prostáticos, la instrumentación de la próstata y la eyaculación.
Por el contrario, el 20-40% de los pacientes con cáncer de próstata limitado al órgano
tienen un valor de PSA de 4ng/ml o menor.
• Considerando estos problemas, se han propuesto varias mejoras en el cálculo e
interpretación del PSA que pretenden aumentar la especificidad y la sensibilidad de la
prueba. Uno de esos procedimientos es corregir el PSA en función del tamaño calculado
de la próstata, para tener en cuenta los aumentos de las concentraciones del PSA que
se asocien a un incremento de tamaño de la próstata (p.ej., en pacientes con una HBP).
• Hay también disponible en el mercado otros marcadores de tumores prostáticos más
específicos, como el PCA3.
Evolución
• Los cánceres localmente avanzados a menudo infiltran las vesículas seminales y las
zonas periuretrales de la próstata, y pueden invadir los tejidos blandos adyacentes,
la pared de la vejiga urinaria o (con menor frecuencia) el recto. Las metástasis óseas,
en particular en el esqueleto axial, son frecuentes en la enfermedad avanzada y
normalmente provocan lesiones osteoblásticas (productoras de hueso) que se pueden
detectar en las gammagrafías óseas. La escasa sensibilidad y especificidad de los
estudios de imagen de la próstata limitan su utilidad diagnóstica para la detección
precoz del cáncer de esta localización.
Testiculo
Factores de riesgo
• Entre el grupo de edad de 15 y 34 años representan el tumor mas frecuente.
• Síndrome de disgenesia testicular :
– Criptoorquidea 10 veces > riesgo
– Hipospadias
– Esperma de baja calidad
• Sindrome de Klinefelter 50 veces > riesgo
• Antecedente paterno riesgo >4
• Antecente fraterno riesgo >10
Clasificación
Tumores de células germinales:
1.-Tumores seminomatosos
– SEMINOMA 50 %
2.- Tumores no seminomatosos
Carcinoma embrionário.
Carcinoma de saco vitelino
Coriocarcinoma.
Teratoma (maduros, imaduros, transformacion maligna)
3.- Tumor de células germinales mixto
4.- Tumores de los cordones sexuales
– Tumor de células de leydig
– Tumor de células de sertoli
Sintomas, Signos, laboratório,
Diagnósticos
• Sintomas
Aumento del tamaño indoloro del testículo, Dolor agudo 10 %, Síntomas relacionados a
mets 10 %
( dolor lumbar, dolor oseo , tos , disnea, anorexia, nausea), ASINTOMATICO 10 %.
• Signos
Masa testicular; Ganglios palpables; Ginecomastia; Hemoptisis
• Diagnósticos diferenciales
Epididimitis, Hidrocele; Espermatocele; Hematocele; Orquitis granulomatosa; Quiste
epidérmico de inclusion.
Patogenesis
• Se originan a partir de células germinales intratubulares que han sufrido una
transformación maligna
• En primer lugar se produce como carcinoma in situ o neoplasia intratubular de
células germinales testiculares (ITTGCN)
Seminoma
• El tipo más común de tumor germinal (50%)
• La mayoría de los pacientes son de 25-45 años de edad
• No hay marcadores tumorales serológicos para seminoma
• Tratamiento: la cirugía, la radioterapia y la quimioterapia
• tasa de curación> 90%
• Que es? Es um tumor de células germinativas maligno normalmente surge como um
câncer de testículo em homens jovens. Pode surgir também no tórax (mediastino),
abdômen (retroperitoneo) ou inclusive no cérebro. Células germinativas dão origem
aos espermatozoides nos túbulos seminíferos.
No Seminomas:
Carcinoma embrionario
• Mas agresivo
• Mas primitivo
• Macroscopicamente
• Hemorragico
Este tipo de no seminoma está presente hasta cierto punto en aproximadamente el
40% de los tumores testiculares, pero los carcinomas embrionarios puros ocurren en
solo el 3% al 4% de los casos. Este tipo de no seminoma tiende a crecer rápidamente y
propagarse.
El carcinoma embrionario puede aumentar los niveles sanguíneos de
alfafetoproteína (AFP) y los marcadores de GCH.
Carcinoma de saco vitelino
• Lactantes y niños menores de 3 años
• En adultos forma parte de tumores mixtos
• Cuerpos de Schiller Duva
Sus células se parecen al saco vitelino del embrión humano en sus primeras etapas
de formación.
Es la forma más común de cáncer testicular en niños. Cuando ocurren en niños,
generalmente se tratan con éxito.
En los adultos, son más preocupantes, especialmente si son puros, es decir, el
tumor no contiene otros tipos de células no seminomas. Este tipo de carcinoma
responde muy bien a la quimioterapia incluso cuando hay metástasis. Casi siempre
aumenta los niveles sanguíneos de alfafetoproteína (AFP).
Coriocarcinoma
• elementos de la placenta
• sincitiotrofoblasto
• Dosar Beta-HCG
• Por lo general parte de un tumor 'linaje mixto ".
• muy agresivo
Es un tipo muy agresivo y raro que ocurre en adultos. Estos cánceres tienden a
extenderse rápidamente a otros órganos como los pulmones, los huesos y el cerebro.
El coriocarcinoma puro generalmente no se presenta en los testículos, pero las
células de coriocarcinoma con otros tipos de células no seminomas a menudo aparecen
en un tumor mixto de células germinales. Este tipo de tumor aumenta los niveles
sanguíneos de GCH.
Teratoma
• Formas puras en lactantes y niños .
• En adultos parte de un tumor mixto
• Un tumor típicamente compuesta de varios tejidos que representa dos o más capas
germinales
• Los teratomas se subdividen en maduro, inmaduro y teratoma con transformación
maligna
Estos tumores se desarrollan a partir de células de Sertoli normales, que apoyan y
nutren las células germinales productoras de esperma. Al igual que los tumores de
células de Leydig, generalmente son benignos.
Pero si se propagan, generalmente no responden a la quimioterapia y la radiación.
TUMORES DE LOS CORDONES
SEXUALES
• Tumor de celulas de Leydig:
• Uno de los varios llamados 'tumores del estroma especializado.
• Comportamiento benigno
• Hormonalmente activos
– andrógenos
– estrógenos
• Ginecomastia
Dx Diferenciales
1 - epididimitis
2 - Hematocele
3 - Hidrocele
Gracias por su
atención y
colaboración
También podría gustarte
- Bases Anatomopatológicas De La Enfermedad Quirúrgica: Tomo IiDe EverandBases Anatomopatológicas De La Enfermedad Quirúrgica: Tomo IiAún no hay calificaciones
- La importancia de la nutrición en el paciente oncológicoDe EverandLa importancia de la nutrición en el paciente oncológicoAún no hay calificaciones
- Resumen Genitales F y MDocumento10 páginasResumen Genitales F y MsacharijoAún no hay calificaciones
- Uretra PDFDocumento21 páginasUretra PDFKatherine CarcamoAún no hay calificaciones
- Vejiga UrinariaDocumento31 páginasVejiga UrinariaSimon Macias TrujilloAún no hay calificaciones
- Órganos Genitales MasculinosDocumento6 páginasÓrganos Genitales MasculinosCristyAún no hay calificaciones
- Hepatobiliar PancreasDocumento52 páginasHepatobiliar PancreasRonald MartinezAún no hay calificaciones
- PRÓSTATADocumento27 páginasPRÓSTATAMarco ChAún no hay calificaciones
- Vías Urinarias BajasDocumento5 páginasVías Urinarias BajasLuis David BarriosAún no hay calificaciones
- Aparato Genital Masculino PDFDocumento97 páginasAparato Genital Masculino PDFGibe EudeAún no hay calificaciones
- Orquiepididimitis y TBDocumento56 páginasOrquiepididimitis y TBHugo OrtegaAún no hay calificaciones
- Pólipos de Colon y Recto ALDODocumento23 páginasPólipos de Colon y Recto ALDOdiabolicwarAún no hay calificaciones
- Lesiones Metaplasica1Documento4 páginasLesiones Metaplasica1jesusAún no hay calificaciones
- Patologías Del Sistema Reproductor de La HembraDocumento7 páginasPatologías Del Sistema Reproductor de La HembraSergio Calle BorjaAún no hay calificaciones
- PoliposDocumento49 páginasPoliposLuis Alfredo ValeAún no hay calificaciones
- Divertiulosis y PoliposDocumento19 páginasDivertiulosis y PoliposAbigali HernadezAún no hay calificaciones
- Resumen Aparato Genital MasculinoDocumento12 páginasResumen Aparato Genital MasculinoCindy Martínez67% (3)
- Anatomia PatologicaDocumento18 páginasAnatomia Patologicajessica genao guzmanAún no hay calificaciones
- Cancer de Vesicula BiliarDocumento53 páginasCancer de Vesicula BiliarscribdleonpepeAún no hay calificaciones
- 2 Gineco3 ListoDocumento28 páginas2 Gineco3 Listoana PeñaAún no hay calificaciones
- AdenocarcinomaDocumento23 páginasAdenocarcinomaAdriana SarubbiAún no hay calificaciones
- Cancer de ColonDocumento57 páginasCancer de ColonsandyberdugoAún no hay calificaciones
- Trabajo Escrito BiologiaDocumento7 páginasTrabajo Escrito BiologiaZuli HernandezAún no hay calificaciones
- Cancer de Vulva Tema 1Documento48 páginasCancer de Vulva Tema 1Maicon NicoliniAún no hay calificaciones
- Ginecologia 4Documento150 páginasGinecologia 411-MH-HU-JESUS BORJA MUNIVEAún no hay calificaciones
- Patologia Del Apartao Genital MasculinoDocumento41 páginasPatologia Del Apartao Genital MasculinoYinethBuelvasAún no hay calificaciones
- Pato de Pene, Escroto y TesticuloDocumento31 páginasPato de Pene, Escroto y TesticuloAbel Arrieta LopezAún no hay calificaciones
- Enfermeria OncologicaDocumento23 páginasEnfermeria Oncologicairis vanessa perez martinezAún no hay calificaciones
- Cancer Cervicouterino y Lesiones PremalignasDocumento15 páginasCancer Cervicouterino y Lesiones PremalignasAdal ValenzuelaAún no hay calificaciones
- Cancer de ProstataDocumento32 páginasCancer de Prostatatania castro ospinaAún no hay calificaciones
- Aparato Genital Masculino Clase Completa FinalDocumento93 páginasAparato Genital Masculino Clase Completa FinalYeimy Jessenia Marroquin ReynaAún no hay calificaciones
- 22 PATOLOGIA DE MAMAsDocumento38 páginas22 PATOLOGIA DE MAMAsPeggy Jum100% (24)
- Morfopatologia de Lesiones No Neoplásicas de Testiculo y Prostata 2Documento35 páginasMorfopatologia de Lesiones No Neoplásicas de Testiculo y Prostata 2Mary LopezAún no hay calificaciones
- Sistema Reproductor MasculinoDocumento19 páginasSistema Reproductor Masculinoisaac florezAún no hay calificaciones
- Carcinogénesis HepáticaDocumento12 páginasCarcinogénesis HepáticaCarlos Andres Gomez FlorezAún no hay calificaciones
- Itu Ira Cronica 2015Documento25 páginasItu Ira Cronica 2015Jhon UZ100% (1)
- G1 HPB, CA de ProstataDocumento8 páginasG1 HPB, CA de ProstataluzmargaritajcmailcomAún no hay calificaciones
- PlopDocumento7 páginasPlopJerick Pecho LopezAún no hay calificaciones
- Patología Aparato Reproductor MasculinoDocumento100 páginasPatología Aparato Reproductor MasculinoLuis HernándezAún no hay calificaciones
- Hiperplasia Prostatica Benigna y Cander de ProstataDocumento3 páginasHiperplasia Prostatica Benigna y Cander de ProstataBelem Escamilla PriorAún no hay calificaciones
- Patologías Del PeneDocumento25 páginasPatologías Del PeneFabiana PanicciaAún no hay calificaciones
- Tpn°5. Aparato Reproductor FemeninoDocumento6 páginasTpn°5. Aparato Reproductor Femeninocaromedina744Aún no hay calificaciones
- CancerDocumento58 páginasCancerAlejandra RodriguezAún no hay calificaciones
- SEMINARIO Enfermedad Trofoblastica GestacionalDocumento35 páginasSEMINARIO Enfermedad Trofoblastica GestacionalFrancis DeibisAún no hay calificaciones
- Enfermedades BenignasDocumento8 páginasEnfermedades BenignasHenry QuezadaAún no hay calificaciones
- ProstataDocumento18 páginasProstataLeonardoCapuñayEffio100% (1)
- Síndrome Hemorrágico Urinario.Documento10 páginasSíndrome Hemorrágico Urinario.Joel PérezAún no hay calificaciones
- PATOLOGÍAS DEL APARATO REPRODUCTOR PPDocumento34 páginasPATOLOGÍAS DEL APARATO REPRODUCTOR PPrachel rizo torresAún no hay calificaciones
- Displasia en El Cáncer de PeneDocumento5 páginasDisplasia en El Cáncer de PeneDaniel UrAún no hay calificaciones
- Historia Natural Del Cancer de ProstataDocumento9 páginasHistoria Natural Del Cancer de ProstataEdgarAún no hay calificaciones
- Patologias UrinariasNuevo Presentación de Microsoft PowerPointDocumento35 páginasPatologias UrinariasNuevo Presentación de Microsoft PowerPointbernardinizAún no hay calificaciones
- Neoplasias Malignas de Intestino GruesoDocumento25 páginasNeoplasias Malignas de Intestino Gruesocindy ciriacoAún no hay calificaciones
- Ca de PeneDocumento27 páginasCa de PeneAna WaldAún no hay calificaciones
- 5 Semana ParasitologiaDocumento20 páginas5 Semana ParasitologiaCarlos YoveraAún no hay calificaciones
- Cáncer de CérvixDocumento33 páginasCáncer de CérvixChristian GrandaAún no hay calificaciones
- Patologia Aparato Genital MasculinoDocumento83 páginasPatologia Aparato Genital MasculinoNatalia VelasquezAún no hay calificaciones
- Cáncer de CervixDocumento14 páginasCáncer de CervixsofiaAún no hay calificaciones
- Cancer de ColonDocumento29 páginasCancer de ColonAra DiazAún no hay calificaciones
- Tema 2 Patologia VaginalDocumento24 páginasTema 2 Patologia VaginalRaissa OliveiraAún no hay calificaciones
- Informe en El Gremio Del Persomal de SaludDocumento2 páginasInforme en El Gremio Del Persomal de SaludLaura Marcela NoriegaAún no hay calificaciones
- Flutter AuricularDocumento2 páginasFlutter AuricularricartebAún no hay calificaciones
- SID 9 Art. Arquitectura NarcisistaDocumento12 páginasSID 9 Art. Arquitectura NarcisistaKáteri SamanthaAún no hay calificaciones
- Constancia de Consentimiento Informado Estudiante - Practica AsistencialDocumento2 páginasConstancia de Consentimiento Informado Estudiante - Practica AsistencialjoseAún no hay calificaciones
- Sindrome CementacionDocumento5 páginasSindrome CementacionYanisAún no hay calificaciones
- CAPÍTULO 2 - Respuesta Sistémica A La Lesión y Apoyo MetabólicoDocumento91 páginasCAPÍTULO 2 - Respuesta Sistémica A La Lesión y Apoyo MetabólicoMilton DavidAún no hay calificaciones
- ColecistitisDocumento16 páginasColecistitisCamilo González ChávezAún no hay calificaciones
- Tercera Practica de Bioestadistica IDocumento3 páginasTercera Practica de Bioestadistica ILaura Massiel Sanchez0% (1)
- República Bolivariana de VenezuelaDocumento15 páginasRepública Bolivariana de VenezuelaDayana PaolaAún no hay calificaciones
- Semiología Pediátrica - Walter PérezDocumento225 páginasSemiología Pediátrica - Walter Pérezelardilat2543Aún no hay calificaciones
- Trabajo de IntradermicaDocumento14 páginasTrabajo de IntradermicaLila Magali Cervera TerronesAún no hay calificaciones
- Ata-R-02 Terapia Con Yodo RadiactivoDocumento3 páginasAta-R-02 Terapia Con Yodo RadiactivoZuricsadhai De LeónAún no hay calificaciones
- Argentum NitricumDocumento35 páginasArgentum NitricumCharittyn CF100% (1)
- Resumen Patología - YXVDPDocumento2 páginasResumen Patología - YXVDPYazmín XuramiAún no hay calificaciones
- Guía para La Instalación y Mantenimiento de Catéteres Puerto, para QuimioterapiaDocumento25 páginasGuía para La Instalación y Mantenimiento de Catéteres Puerto, para Quimioterapiaa67% (3)
- El AhorcamientoDocumento7 páginasEl AhorcamientoAlberto CybergAún no hay calificaciones
- Documento Sin TítuloDocumento25 páginasDocumento Sin TítuloMARIANA YISETH GIRALDO CHAPARROAún no hay calificaciones
- Caso Clinico de Medico Quirurgico II 2Documento42 páginasCaso Clinico de Medico Quirurgico II 2Gabriela PeñaAún no hay calificaciones
- Resistencia de Botritis A FungicidasDocumento6 páginasResistencia de Botritis A FungicidasGaby Flores LozanoAún no hay calificaciones
- Informe - Cronología Eruptiva de Las Piezas DentalesDocumento11 páginasInforme - Cronología Eruptiva de Las Piezas DentalesNicolle Fernández SánchezAún no hay calificaciones
- Guia de Manejo de MedicamentosDocumento5 páginasGuia de Manejo de MedicamentosDamarys RamirezoAún no hay calificaciones
- Teorico1 Introduccion Anatomia Patologica 1Documento50 páginasTeorico1 Introduccion Anatomia Patologica 1rivest17Aún no hay calificaciones
- Soda Caustica Liquida (Todos Los Grados)Documento14 páginasSoda Caustica Liquida (Todos Los Grados)Pablo Torres0% (1)
- C 56 TRAQUELORRAFIA, TRAQUELOPLASTIADocumento1 páginaC 56 TRAQUELORRAFIA, TRAQUELOPLASTIARosmel Delgado100% (3)
- Hortofruticultura PeruanaDocumento25 páginasHortofruticultura PeruanaAldair Eduardo Rojas CastroAún no hay calificaciones
- Manejo de La Diabetes GestacionalDocumento11 páginasManejo de La Diabetes GestacionalDavid Aparicio QuinteroAún no hay calificaciones
- Unidad 7 ALUMNOS PM II - 2020Documento34 páginasUnidad 7 ALUMNOS PM II - 2020ezequielAún no hay calificaciones
- Aditivos Antimicotoxinas 2017Documento9 páginasAditivos Antimicotoxinas 2017Luis G. Sánchez-SanabriaAún no hay calificaciones
- Rueda de La Salud Coaching GlobalDocumento3 páginasRueda de La Salud Coaching Globaljesushenandez_ftrAún no hay calificaciones
- Caso Clinico Anticoagulacion OdontoDocumento21 páginasCaso Clinico Anticoagulacion OdontoRicardo TorresAún no hay calificaciones