0% encontró este documento útil (0 votos)
71 vistas78 páginasTema. Infecciones Bacterianas
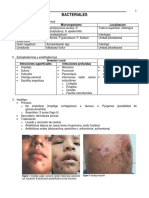
Este documento describe diferentes tipos de infecciones bacterianas de la piel y las mucosas, incluyendo lesiones eritematosas, profundas localizadas y necrotizantes. Describe agentes causales comunes como Streptococcus pyogenes, Staphylococcus aureus, Pseudomonas aeruginosa, Clostridium perfringens y sus mecanismos de patogenicidad y manifestaciones clínicas. También resume tratamientos antibióticos para estas infecciones.
Cargado por
claudiaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
71 vistas78 páginasTema. Infecciones Bacterianas
Este documento describe diferentes tipos de infecciones bacterianas de la piel y las mucosas, incluyendo lesiones eritematosas, profundas localizadas y necrotizantes. Describe agentes causales comunes como Streptococcus pyogenes, Staphylococcus aureus, Pseudomonas aeruginosa, Clostridium perfringens y sus mecanismos de patogenicidad y manifestaciones clínicas. También resume tratamientos antibióticos para estas infecciones.
Cargado por
claudiaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd