Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Repaso Final Pmcyr
Cargado por
Amira CZDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Repaso Final Pmcyr
Cargado por
Amira CZCopyright:
Formatos disponibles
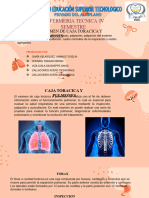
Te damos la bienvenida a la presente sesión denominada Semiologia del Sistema Respiratorio“El Examen Físico”.
En este recorrido veremos la anatomía y topografía pulmonar y su relación con el examen físico y conoceremos las
diversas técnicas del examen físico respiratorio,. ¡Comencemos!
Copyright © UPC. All rights reserved.
Empecemos con el primer tema 1: Anatomía y topografía pulmonar y su relación con el examen físico.
Para comenzar observemos como está conformada la anatomía pulmonar
Copyright © UPC. All rights reserved.
Las 7 primeras costillas forman la articulación esternal directa.
La articulación condroesternal común está formada por las costillas octava, novena y décima costilla.
Y las costillas 11 y 12 corresponden a las costillas flotantes.
Para comprender la topografía pulmonar veamos las líneas de referencias.
En la parte anterior debemos observar la línea axilar anterior, la línea medioclavicular y la línea medioesternal.
En la parte posterior debemos observar la línea vertebral, la línea escapular posterior y la línea axilar posterior.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Empecemos con el segundo tema: Técnica del examen físico respiratorio.
Ahora vamos a conocer las técnicas del examen físico respiratorio. En primer lugar, nos preguntamos, ¿qué
importancia tiene conocer la proyección de los lóbulos pulmonares?
Los lóbulos superiores tienen una proyección anterior. Los lóbulos inferiores tienen una proyección posterior.
Copyright © UPC. All rights reserved.
Por ello es importante el examen tanto de la cara anterior como posterior del tórax.
Una de las técnicas del examen físico respiratorio es la inspección, dentro de ella debemos realizar una inspección
estática, en la que observaremos la forma del tórax y una inspección dinámica, en la que observaremos la
frecuencia respiratoria, el tipo de respiración y la presencia de retracciones.
Copyright © UPC. All rights reserved.
En la inspección estática debemos saber cuál es el mayor diámetro. ¿El anteroposterior o el transversal?
Aunque técnicamente el término es incorrecto, se suele denominar diámetro antero-posterior y transverso a la
línea imaginaria que une el esternón con la columna y a la línea que une las líneas axilares medias.
El “diámetro” transverso debe ser mayor que el anteroposterior”
Copyright © UPC. All rights reserved.
En las formas del torax existen diversas alteraciones, tales como, la cifosis, escoliosis; el tórax en tonel, el tórax
excavatum o “Tórax en embudo” y el pectum carinatum o “Tórax en quilla” o en “pecho de paloma”.
Copyright © UPC. All rights reserved.
¿Cuál es el efecto de la altura en la conformación de la caja torácica?
Alberto Hurtado, un eminente científico peruano , describió el tórax en tonel fisiológico del poblador de altura. El
estímulo crónico dado por la menor presión parcial del O2 podría favorecer la expansión pulmonar y aumentar el
diámetro anteroposterior torácico.
Copyright © UPC. All rights reserved.
Para realizar la inspección dinámica debemos evaluar la frecuencia respiratoria, el tipo de respiración y la presencia
de retracciones.
Los tipos de respiración que podemos encontrar son la normal, la taquípnea, la respiración de Cheyne-Stokes, la
respiración Atáxica, la Polípnea, la Bradipnea, la Respiracion “suspirosa”, la Espiración prolongada.
Copyright © UPC. All rights reserved.
La respiración normal se muestra en la imagen.
La taquípnea se muestra la siguiente imagen y puede ser un síntoma de una enfermedad restrictiva pulmonar,
dolor pleuritico o de pared o compromiso diafragmático.
La respiración de Cheyne-Stokes se muestra en la siguiente imagen y puede ser un síntoma de insuficiencia
cardiaca, uremia, lesión cerebral supratentorial o hipertensión endocraneana.
La respiración atáxica se muestra en la siguiente imagen y puede ser un síntoma de depresión respiratoria por
fármacos/tóxicos o lesiones bulbares bajas.
La polípnea se muestra en la siguiente imagen y puede ser un síntoma de ejercicio, ansiedad, acidosis metábolica,
hipoxia o hipoglucemia.
La bradipnea se muestra en la siguiente imagen y puede ser un síntoma de depresion respiratoria por fármacos,
HTEC, atletas.
La respiracion “suspirosa” se muestra en la siguiente imagen y puede ser un síntoma de sindrome de
Hiperventilación
La espiración prolongada se muestra en la siguiente imagen y puede ser un síntoma de asma, EPOC, enfermedad
por por inhalación combustibles de biomasa.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Respecto a la frecuencia respiratoria debemos saber que existe una gran variabilidad influenciada por el
observador. Y dentro de la frecuencia respiratoria podemos encontrar la taquípnea, la bradípnea, la polípnea y la
batípnea.
La ansiedad aumenta la frecuencia respiratoria. Por ello es conveniente medir la frecuencia respiratoria evitando
que el paciente se percate de nuestra acción (por ejemplo luego de tomar el pulso).
Copyright © UPC. All rights reserved.
Se pueden presentar las siguientes retracciones supraesternal, supraclavicular, intercostal, subxifoidea,subcostal.
Copyright © UPC. All rights reserved.
Otra técnica que debemos realizar en el examen físico respiratorio es la palpación. Esta permite identificar la
presencia de masas, dolor o enfisema subcutáneo, y comprende la amplexación que evalúa la expansión torácica y
la palpación del frémito vocal.
La amplexación se realiza en la región posterior en lóbulos superiores e inferiores y en la región anterior en los
lóbulos inferiores.
Copyright © UPC. All rights reserved.
La amplexación en los lóbulos superiores de la región posterior se realiza con las yemas de los dedos en region
media de trapecios con los pulgares en forma transversal.
Copyright © UPC. All rights reserved.
El frémito vocal es la transmisión evidenciable por el tacto de un fenómeno acústico.
Se invita al paciente a pronunciar palabras con la letra “n” (“treintaitres”, “nueve”, etc).
La palpacion puede realizarse con el borde cubital o la región metacarpofalángica.
Copyright © UPC. All rights reserved.
En estas imágenes podemos observar las áreas para evaluar el frémito vocal.
El frémito vocal se puede encontrar aumentado cuando se produce un reemplazo de airea por líquido o células en
el interior del alveolo o puede verse disminuido por obesidad, neumotórax, colapso alveolar o derrame pleural.
El líquido transmite mejor el sonido que el aire, por ello el reemplazo del aire por líquido genera una mayor
Copyright © UPC. All rights reserved.
transmisión de la voz.
Sin embargo, en el derrame pleural (a pesar de ser líquido) el frémito vocal disminuye pues el líquido se encuentra
por fuera del alveolo produciendo un efecto de amortiguación de la onda sonora.
La percusión es otro técnica para realizar el examen físico respiratorio.
Copyright © UPC. All rights reserved.
Esta técnica puede generar diversos tipos de sonido en el tórax: mate, resonante y timpánico. La nota obtenida a la
percusión será distinta de acuerdo al contenido de aire y/o líquido en el interior de la caja torácica.
Existen dos métodos de percusión, la directa y la indirecta. Esta última es la más utilizada.
En la auscultación podemos detectar ruidos normales, buscar ruidos agregados y evaluar la transmisión de la voz
(vibraciones vocales).
Dentro de los ruidos normales encontramos el ruido traqueal, el ruido bronquial, el ruido bronco vesicular y el
ruido vesicular.
En la búsqueda de ruidos agregados encontramos ruidos roncantes, sibilantes, subcrepitantes, crepitantes y soplos.
En la evaluación de la transmisión de la voz debemos evaluar la voz normal (treinta y tres), la voz susurrada y la
búsqueda de egofonía
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Vamos a realizar una prueba para detectar los ruidos normales de las distintas localizaciones. Te invitamos a
colocar el estetoscopio en las siguientes localizaciones y respire con normalidad. ¿Qué diferencias nota?
En la región traqueal escucharemos el ruido traqueal, en el manubrio auscultaremos el ruido bronquial, en el
segundo espacio intercostal en la región paraesternal escucharemos el ruido broncovesicular y en la línea axilar
anterior a la altura del 8° espacio intercostal auscultaremos el ruido vesicular.
Copyright © UPC. All rights reserved.
En esta imágenes podemos observar las zonas para realizar la percusión y auscultación.
Copyright © UPC. All rights reserved.
Ahora que ha revisado las técnicas del examen respiratorio…realice el examen en todas las personas normales que
pueda (familiares, amigos, etc..).
El conocer los hallazgos normales facilita enormemente distinguir las anormalidades.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Repasemos algunos puntos a modo de conclusiones:
Las técnicas del examen físico respiratorio son la inspección, tanto estática como dinámica; la palpación, en la que
se realiza la amplexación torácica y la palpación del frémito vocal; la percusión, que puede ser directa o indirecta y
la auscultación que permite detectar ruidos normales, buscar ruidos agregados y evaluar la transmisión de la voz .
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Te damos la bienvenida a la sesión “Semiología del sistema circulatorio”.
En esta sesión veremos los síntomas cardiovasculares de importancia, el examen físico de cuello y precordio y el
examen físico de pulsos periféricos. ¡Comencemos!
Copyright © UPC. All rights reserved.
Empecemos con el primer tema: Síntomas cardiovasculares de importancia.
Comencemos viendo los síntomas cardiovasculares de importancia. Éstos son: la disnea, las palpitaciones, los
edemas, el dolor torácico y la claudicación intermitente.
Copyright © UPC. All rights reserved.
La disnea es una sensación consciente de dificultad para respirar. El paciente lo suele referir como “falta de aire”.
Puede presentarse al realizar alguna actividad física (disnea de esfuerzo) o encontrándose en reposo.
La disnea al momento de adoptar el decúbito dorsal (estar acostado) se denomina ortópnea y suele indicar un
compromiso avanzado del sistema cardiovascular.
Las palpitaciones refieren a la percepción anormal asociada a disconfort del propio latido cardíaco.
En un gran porcentaje de casos se debe a causas psicógenas.
Copyright © UPC. All rights reserved.
Se consideran signos de alarma “red flags” la presencia concomitante de disnea, dolor torácico, síncope o edemas.
Por su parte, los edemas corresponden a un aumento de volumen del tejido celular subcutáneo asociado a un
aumento del líquido intersticial.
El edema de origen cardiovascular suele ser gravitacional. Es decir, aparece en las zonas de mayor declive corporal
(piernas en el paciente que deambula, sacro en el paciente postrado).
Además, suele empeorar con el transcurso del día y mejorar con el reposo.
Copyright © UPC. All rights reserved.
Existen múltiples causas de dolor torácico. Aquellos asociados a patología cardiovascular principalmente son: el
dolor anginoso, que es un dolor retroesternal, opresivo, irradiado al cuello, mentón, y/o borde cubital del brazo
izquierdo y que se exacerba con la actividad física y mejora con el reposo y uso de nitratos; y el dolor asociado a
pericarditis, que suele ser un dolor punzante localizado en la región precordial que mejora al inclinar el tronco
hacia delante.
La claudicación intermitente es un dolor en miembros inferiores que se desencadena con la actividad física y
mejora con el reposo y es un síntoma característico de la enfermedad arterial periférica crónica.
Copyright © UPC. All rights reserved.
Empecemos con el segundo tema: Examen físico de cuello y pericordio.
Comencemos por el examen físico viendo qué se debe analizar de la región del cuello. Dentro de la misma se debe
realizar la evaluación de yugulares y el pulso carotídeo.
Copyright © UPC. All rights reserved.
Si le pedimos a cualquier persona que adopte el decúbito y luego se siente y observe las yugulares, ¿qué podemos
observar?
En el decúbito se nota prominencia de las yugulares mientras que en la posición sentada no se suelen observar las
yugulares. La maniobra de valsalva también puede generar prominencia de las yugulares.
Copyright © UPC. All rights reserved.
Al evaluar las yugulares podemos encontrar Ingurgitación yugular o Reflujo Hepatoyugular o Abdominoyugular.
Veamos cada una.
En la inspección con el paciente en reposo en 45 º se aprecia la vena yugular externa (lateral al músculo
esternocleidomastoideo) normalmente a 45 º la vena se colapsa. La vena yugular interna no se ve directamente. En
el caso de Ingurgitación yugular se aprecia la vena yugular ingurgitada.
Copyright © UPC. All rights reserved.
Si se presiona de manera firme sobre el cuadrante superior derecho del abdomen (región hepática) y la altura se
incrementa en 2cm o más se considera Reflujo Hepatoyugular.
Ahora veamos qué se puede detectar en el análisis de la región precordial, a través de reparos anatómicos,
inspección y palpación, percusión y auscultación.
Copyright © UPC. All rights reserved.
Se debe hacer la identificación del Ángulo de Lewis.
Recuerda que las líneas de referencia son las mismas líneas de referencia que te van a servir en el sistema
circulatorio.
Copyright © UPC. All rights reserved.
En cuanto a la inspección se observa el choque de punta y se busca alguna alteración de la región precordial.
El choque de punta debe ubicarse en el 5° espacio intercostal izquierdo a nivel de línea medio clavicular.
La ubicación del choque de la punta da una idea del tamaño del corazón. Si no se siente en decúbito supino, puede
ser más evidente en decúbito semilateral izquierdo.
Si el choque de punta se desplaza hacia abajo y a la izquierda sugiere crecimiento del ventrículo izquierdo, y si se
desplaza hacia abajo y a la derecha sugiere crecimiento del ventrículo derecho.
Copyright © UPC. All rights reserved.
Se palpa el choque de punta, se palpa entre el 25 % al 40 % de adultos en decúbito dorsal y hasta en un 50 % en
decúbito lateral.
En la palpación se puede buscar la presencia de impulso ventricular izquierdo o derecho.
Copyright © UPC. All rights reserved.
Se debe colocar la palma en forma paralela a nivel del 4to al 7mo espacios intercostales a la altura de la línea medio
clavicular (LMC).
Se debe colocar la palma en la región subxifoidea.
Copyright © UPC. All rights reserved.
Veamos ahora qué es el frémito.
Es la sensación a la palpación que resulta de un fenómeno acústico relativamente intenso. Suele compararse a la
sensación percibida al pasar la mano sobre el lomo de un gato ronroneando. Su presencia en la región precordial
se asocia a la presencia de soplos cardiacos intensos.
Copyright © UPC. All rights reserved.
En cuanto a la percusión usualmente no tiene valor diagnóstico, aumentada en grandes cardiomegalias (“cor
bovinum”).
Para la auscultación el estetoscopio se aplica directamente sobre la región precordial.
La mayoría de los ruidos se escuchan bien con el diafragma del estetoscopio, que se apoya ejerciendo algo de
Copyright © UPC. All rights reserved.
presión.
La campana identifica mejor ruidos de tono bajo, como el tercer (R3) y cuarto (R4), y el soplo de una estenosis
mitral.
El diafragma se usa para auscultar toda el área cardíaca, y la campana se usa, de preferencia, para el ápex y el
borde esternal izquierdo en su porción baja.
Conozcamos en detalle dónde debemos auscultar.
Copyright © UPC. All rights reserved.
Aunque es conveniente la auscultación de todo el precordio, se debe centrar la auscultación en los FOCOS
AUSCULTATORIOS que corresponden aproximadamente a la proyección de las válvulas cardíacas.
En imagen puedes observar los focos auscultatorios.
Copyright © UPC. All rights reserved.
Observa en el cuadro la relación de los ruidos cardíacos con la sístole y diástole del corazón.
El primer ruido cardíaco es de tono ligeramente bajo y tiene una duración algo mayor que el segundo ruido. Su
onomatopeya es “dom”.
Se produce por el cierre simultáneo de las válvulas auriculoventriculares, al inicio de la contracción ventricular.
Entre el primer y segundo ruido “pequeño silencio” (sístole).
Copyright © UPC. All rights reserved.
El segundo ruido cardiaco es de tono ligeramente más alto y es más corto. Su onomatopeya es lop. Tiene mayor
intensidad en los focos de la base.
En adultos jóvenes puede percibirse normalmente desdoblado al final de la inspiración.
El factor determinante del segundo ruido cardiaco es cierre simultáneo de las válvulas sigmoideas aórticas y
pulmonares, inicio de la diástole ventricular.
Entre el segundo ruido y el siguiente primer ruido “gran silencio” (diástole).
Copyright © UPC. All rights reserved.
El tercer ruido es patológico en mayores de 35 años y corresponde a la fase de llenado rápido ventricular (Auscultar
con campana).
Tiene origen en las vibraciones de la pared ventricular que resultan del impacto de la corriente de sangre que entra
durante el llenado ventricular rápido
R3 derecho aumenta de intensidad con inspiración y el izquierdo con espiración (mejor en punta).
Entre sus causas podemos encontrar: comunicación interventricular e interauricular, Infarto de miocardio agudo,
Insuficiencia aórtica, Insuficiencia cardiaca aguda , Sindromes hiperdinámicos.
Finalmente, el cuarto ruido cardíaco se produce al final de la diástole, precediendo al primero y es originado por la
contracción auricular en la fase de llenado ventricular.
Entre sus causas podemos encontrar: Hipertrofia de ventrículo izquierdo, Infarto de miocardio agudo hipertensión
pulmonar, embolia pulmonar , miocardiopatías restrictivas.
Copyright © UPC. All rights reserved.
Los ruidos cardiacos deben ser rítmicos.
La pérdida del ritmo es denominada “arritmia”.
Si la arritmia surge con una periodicidad definida es una “arritmia rítmica”.
Si la arritmia es completamente irregular es una “arrtimia arrítmica”.
Copyright © UPC. All rights reserved.
La presencia de latidos de ritmo alterado de manera aislada se catalogan como “extrasístoles”.
Es difícil definir “normalidad” en relación a los ruidos cardíacos. La manera más práctica es escuchar los latidos
cardiacos propios y de varias personas normales.
Copyright © UPC. All rights reserved.
En cuanto a la identificación de soplos, probablemente tendrás muchos interrogantes. Profundizaremos sobre
éstos en la próxima sesión.
Copyright © UPC. All rights reserved.
Empecemos con el tercer tema: Examen físico de los pulsos periféricos
Por su parte, a la palpación se deben evaluar las características semiológicas: frecuencia, ritmo, intensidad,
amplitud y simetría.
Copyright © UPC. All rights reserved.
Los pulsos periféricos son resultado de la sístole ventricular. Se palpan como una onda fuerte y más rápida en la
parte ascendente, con descenso suave y menos abrupto.
Depende del gasto cardiaco, la distensibilidad de la aorta y sus principales ramas, la viscosidad de la sangre y la
resistencia arteriolar periférica.
Copyright © UPC. All rights reserved.
Observa a través de imágenes la evaluación de los pulsos periféricos.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Revisemos los siguientes puntos a modo de conclusiones:
Los síntomas cardiovasculares son: la disnea, las palpitaciones, los edemas, el dolor torácico y la claudicación
intermitente.
En el examen físico se debe evaluar la región del cuello y la región precordial.
A la palpación se deben evaluar las características semiológicas: frecuencia, ritmo, intensidad, amplitud y simetría;
mientras que a la auscultación se debe evaluar el pulso carotídeo.
Los pulsos periféricos son resultado de la sístole ventricular. Se palpan como una onda fuerte y más rápida en la
parte ascendente, con descenso suave y menos abrupto.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Te damos la bienvenida a la presente sesión denominada “Semiología del sistema respiratorio y circulatorio en el
paciente pediátrico”.
A lo largo de esta sesión veremos la semiología y anamnesis del sistema respiratorio y circulatorio en lactantes y
niños, y el examen físico en cada caso. ¡Comencemos!
Copyright © UPC. All rights reserved.
Antes de comenzar con el primer tema, es importante tener en cuenta que la anamnesis en el paciente pediátrico
en gran parte se realizará a los padres o persona responsable.
Los síntomas principales y los antecedentes se obtienen al igual que en el adulto.
Ten en cuenta que tiene que existir una comunicación efectiva con el niño, por ejemplo un lactante se comunica a
través del llanto, mientras que los niños mayores se pueden comunicar por medio del lenguaje oral sencillo, pero
también a través del llanto como respuesta al dolor o malestar.
Copyright © UPC. All rights reserved.
Empecemos con el primer tema:Semiología del sistema respiratorio - Anamnesis
Veamos cuáles pueden ser los principales síntomas respiratorios.
Copyright © UPC. All rights reserved.
Éstos son: tos, dificultad respiratoria, dolor torácico, cianosis, síntomas inespecíficos en recién nacidos.
Como en todo sistema es importante en la anamnesis interrogar los diferentes antecedentes. En primer lugar, se
debe interrogar si la madre si asistió a los controles prenatales y cuál fue la vía del parto (cesárea o vaginal).
Copyright © UPC. All rights reserved.
Veamos en detalle cómo se debe consultar sobre algunos antecedentes puntuales.
Los partos por cesárea incrementan el riesgo de desarrollar enfermedades alérgicas, especialmente en los hijos de
madres con historia de atopia.
El antecedente de cesárea o parto vaginal de emergencia, pueden orientar a la presencia de cuadros respiratorios
tempranos con infección por gérmenes atípicos como Clamidia trachomatis.
Copyright © UPC. All rights reserved.
Antecedentes de prematurez, de asfixia perinatal, de síndrome de dificultad respiratoria precoz asociados a
patologías propias de la prematurez (enfermedad de membrana hialina) o asociados a malformaciones congénitas
respiratorias (bulas, aplasia o hipoplasia pulmonar, hernia diafragmática).
Estos antecedentes podrían estar en relación con el desarrollo de neumopatías crónicas.
La prematuridad, asfixia, membrana hialina, se asocian con bulas, aplasia pulmonar y hernia diafragmática.
Se debe consultar sobre existencia y duración de la lactancia materna, ya que se lo considera como un factor de
Copyright © UPC. All rights reserved.
protección para el desarrollo de infecciones respiratorias. Varios estudios han mostrado que la lactancia materna
durante al menos los tres primeros meses de vida, es un factor protector contra el desarrollo de enfermedad
atópica y presencia de sibilancias recurrentes en los primeros cinco años de edad.
En cuanto a los antecedentes patológicos siempre hay que evaluar las características de la deglución y de la
digestión.
La presencia de síntomas respiratorios en el momento de ingerir alimentos, la historia de vómitos y el antecedente
de reflujo gastroesofágico; puede explicarnos una patología respiratoria crónica o recurrente.
También deben evaluarse los síntomas sugestivos de intolerancias alimentarias.
Copyright © UPC. All rights reserved.
También se debe consultar sobre las alergias, las que deben ser identificadas en todas sus diferentes
manifestaciones: respiratorias, dermatológicas y gastrointestinales e investigar sobre los manejos previos; así
como la alergia de medicamentos.
Es relevante indagar sobre la historia de infecciones respiratorias a repetición, sobre su gravedad, la necesidad de
hospitalización y si requirió intubación orotraqueal.
También por la presencia de asma, tratamiento, hospitalizaciones.
Hay que preguntar sobre los antecedentes de enfermedades respiratorias previas, sobre asma, bronquiolitis,
fibrosis quística , problemas otorrinolaringológicos, historia de síntomas nasales crónicos, ronquidos, otitis
recurrentes y disfonías.
Copyright © UPC. All rights reserved.
Empecemos con el segundo tema:
En cuanto al examen físico, hay que recordar cuáles son las líneas de referencia anatómica.
Copyright © UPC. All rights reserved.
Por su parte, en el examen físico del recién nacido, para evaluar la integridad del sistema cardiovascular y pulmonar
se utiliza la Escala de APGAR (al 1 minuto y 5 minutos del nacimiento), más de 8 es normal.
En la inspección se deben atender al color de piel y los signos de dificultad respiratoria.
Copyright © UPC. All rights reserved.
Se debe observar el color de la piel, sobretodo la palidez o la cianosis, pues ambos signos se relacionan con el nivel
de saturación de oxígeno.
Por otra parte, también se debe estar atento a signos de dificultad respiratoria, como aleteo nasal o la utilización de
músculos accesorios.
Copyright © UPC. All rights reserved.
El lactante idealmente se debe examinar mientras está durmiendo o en los brazos de sus familiares, mientras que
en niños pequeños, el apéndice xifoides puede sobresalir normalmente, debido a la unión poco firme entre la
xifoides y el cuerpo del esternón.
El examen en niños hay que tener presente que debe ser minucioso, pero a la vez en forma rápida pues los niños
no se dejan examinar fácilmente.
Copyright © UPC. All rights reserved.
El Pectus excavatum y el torax escoliotico debido a deformidad de columna vertebral. Debido a postración
prolongada o a invasión de masas.
En la sesión anterior aprendimos a inspeccionar el tórax en el adulto. Pues es lo mismo que se debe hacer en la
inspección del tórax en el niño. Las características que debemos evaluar son: frecuencia respiratoria, ritmo y
profundidad, patrones ventilatorios y amplitud o expansión torácica.
Copyright © UPC. All rights reserved.
Veamos algunas de las características en detalle.
La frecuencia varía de acuerdo a la edad y esto debe ser recordado en cada paciente.
Copyright © UPC. All rights reserved.
El patrón respiratorio en recién nacidos es casi por completo diafragmático.
Las espiraciones irregulares y superficiales son frecuentes en recién nacidos, pueden existir periodos de apnea que
duran 5 a 15seg.
La palpación torácica está dirigida a la búsqueda de sitios dolorosos, masas, crepitaciones, fracturas, enfisemas.
Las vibraciones vocales en los niños son menos intensas, por ser la voz aguda y menos fuerte que en los adultos.
Copyright © UPC. All rights reserved.
Es preciso preguntarle al niño previamente, si existe dolor espontáneo en alguna parte del tórax.
También se debe examinar al último las áreas que previamente son dolorosas.
Y usar la punta de los dedos para palpar las estructuras torácicas y los espacios intercostales, buscando inflamación,
asimetría, abombamientos o retracciones y dolor provocado.
La percusión se tiene que realizar con el método directo, en niños pequeños y como en el adulto en niños de
mayor edad.
Hay que realizarlo de forma simétrica y comparativa al igual que el adulto.
En condiciones normales en el niño la percusión originará un sonido más intenso y resonante que el adulto, dada
su mayor capacidad vibratoria, al igual que su tonalidad, que es más elevada.
Copyright © UPC. All rights reserved.
La auscultación se realiza de una manera simétrica y comparativa al igual que al adulto.
De ser posible durante el sueño, pero si el paciente está inquieto y llorando se incrementará la intensidad de los
sonidos a la auscultación, ya que se realizan inspiraciones más profundas, lo que permite detectar mejor algunas
patologías.
El murmullo vesicular es más intenso y de tono más elevado que el del adulto.
Se prefiere iniciar la auscultación en la espalda; sin olvidar auscultar la tráquea y la parte superior del esternón,
donde se identifica la respiración bronquial.
Copyright © UPC. All rights reserved.
Empecemos con el tercer tema: Semiología del sistema circulatorio - Anamnesis
Pasemos ahora a analizar la semiología del sistema circulatorio. Comencemos por los síntomas de la enfermedad
actual.
Copyright © UPC. All rights reserved.
Uno de los síntomas que hace sospechar en problema cardiaco es la intolerancia al esfuerzo, la cual podemos
evaluar en lactantes con la evidencia de fatiga y sudoración al succionar, con prolongación del tiempo de succión y
con repercusión en el peso. En niños mayores es útil interrogar, respecto a su desempeño en la actividad física
comparado con sus pares.
Es una coloración azul oscura o purpúrica de la piel y las mucosas.
Copyright © UPC. All rights reserved.
Aparece cuando existen por lo menos 5 g de hemoglobina reducida (no saturada) por cada 100 ml de sangre.
Si se presenta en el recién nacido debe sospecharse en atresia valvular, trasposición de grandes vasos o circulación
fetal persistente.
La disnea es una sensación subjetiva de dificultad respiratoria o falta de aire. Puede aparecer tanto en estado de
reposo como de esfuerzo físico.
En niños muy pequeños no manifiestan la disnea por ello se deben evaluar signos de dificultad respiratoria como la
frecuencia respiratoria, el uso de músculos accesorios, retracciones intercostales o subcostales, el aleteo nasal,
entre otros.
Copyright © UPC. All rights reserved.
Otro síntoma que nos puede hacer sospechar en problema cardiaco es por la presencia de cambios respiratorios,
como respiraciones más fuertes o más rápidas de lo esperado mientras come o defeca.
La disnea tiene diferentes grados o clasificaciones de acuerdo a si se trata de un niño recién nacido y lactante o un
niño mayor.
Copyright © UPC. All rights reserved.
Se da una clasificación en “cruces”, siendo una cruz una disnea leve hasta 3 cruces que indica gravedad de la
insuficiencia respiratoria.
En los pre escolares y escolares y adolescente también se dan grados: del 1 al 4 según la severidad de la dificultad.
Copyright © UPC. All rights reserved.
Pasemos a revisar los antecedentes sobre los que se debe consultar en la anamnesis. Éstos son los antecedentes
prenatales, perinatales, postnatales y familiares.
Es de suma importancia obtener datos prenatales como presencia de cardiopatías, consumo de drogas,
infecciones virales durante la gestación en la madre, abortos que pueden indicar enfermedades genéticas. Todos
estos antecedentes pueden ser causa de enfermedades cardiacas.
Copyright © UPC. All rights reserved.
Asimismo, se debe consultar sobre los antecedentes perinatales pueden evidenciar causas de cardiopatías como
embarazo en altura, bajo peso al nacer, prematuridad, entre otros.
Hay cardiopatías ligadas al sexo, como síndrome de Noonan, Klinefelte y de Down. En estas malformaciones
congénitas múltiples generalmente se encuentran alteraciones cardiacas.
Copyright © UPC. All rights reserved.
Dentro de los antecedentes familiares se debe preguntar sobre la existencia de cardiopatías congénitas en
parientes de primer grado.
El índice de recurrencia es mayor cuando la cardiopatía es del tipo obstructivas del corazón izquierdo y cuando la
afectada es la madre. También enfermedades maternas crónicas como diabetes mellitus, agudas como (infecciones
virales en el embarazo, y su exposición a teratógenos).
Copyright © UPC. All rights reserved.
Empecemos con el cuarto tema: Examen físico
La inspección se inicia el examen con la observación del precordio principalmente en la búsqueda de latidos visibles.
De forma característica es posible visualizar el latido en la zona apexiana en jóvenes. En otras zonas del precordio,
la visualización de latidos indica en términos generales siempre patología cardiovascular.
Copyright © UPC. All rights reserved.
También se debe evaluar el color de la piel: la presencia o no de palidez, de cianosis, de congestión venosa.
Veamos algunos elementos del examen físico.
El latido apexiano no detectado debe pensarse en una dextrocardia. En las extremidades se evalúa la perfusión
distal percibiendo el calor y velocidad de llene capilar. La palpación comparativa de los pulsos en las extremidades
superiores e inferiores es de vital importancia, por cuanto la disminución o ausencia de pulsos en el hemicuerpo
Copyright © UPC. All rights reserved.
inferior es muy específico de coartación de la aorta.
Debemos realizar la palpación para percibir los frémitos que son el equivalente de soplos graves y rudos.
Percepción palpatoria de vibraciones anormales en el tórax. Los frémitos son el equivalente palpatorio de soplos
graves y rudos. Observa en pantalla los distintos tipos de frémito.
Es de suma importancia en la auscultación determinar soplos no solo en los focos precordiales y la frecuencia
Copyright © UPC. All rights reserved.
cardiaca pues en niños y adolescentes varían en rangos normales y asimismo determinar el RITMO: que sea rítmico
y regular.
Para ello, es indispensable un ambiente silencioso. El tórax debe descubrirse totalmente. No es infrecuente la falla
en la detección del soplo subclavicular izquierdo del ductus por el hábito de sólo “arremangar” la ropa del tórax.
Asimismo, es necesario auscultar no solo los focos precordiales clásicos, sino también en zonas de irradiación:
cuello, dorso, axilas.
Al igual que la frecuencia respiratoria, la frecuencia cardíaca varía según la edad del niño.
Se debe evaluar la presencia del 1er y 2do ruido. Puede ser normal la presencia de 3er y 4to ruido en el lactante.
Copyright © UPC. All rights reserved.
En la auscultación se deben buscar soplos cardiacos. En el recién nacido inmediato normal, en sus primeras 6 horas
de vida, puede haber un grado de desaturación arterial leve con pO2 hasta 60 mmHg, debido a un leve shunt
derecha-izquierda por el foramen oval y el ductus en cierre, así como por un grado de shunt intrapulmonar, por lo
que puede haber alguna actividad de ventrículo derecho palpable residual, y un click sistólico de eyección de la
válvula pulmonar debido a hipertensión pulmonar fisiológica neonatal. La presencia de soplo en el resto de la
población pediátrica se debe evaluar por la presencia de cardiopatías
congénitas.
Copyright © UPC. All rights reserved.
La evaluación de las características de los pulsos en los niños es igual que en los adultos. Recuerda que se debe
evaluar: frecuencia, ritmo, intensidad, amplitud y simetría.
En el examen clínico deben palparse obligatoriamente, los pulsos de las extremidades superiores e inferiores
comparativamente; el pulso carotídeo, el pulso femoral.
En los recién nacidos y lactantes los mejores pulsos a evaluar son los femorales y braquiales.
Revisemos la amplitud de los pulsos arteriales.
Copyright © UPC. All rights reserved.
Un pulso saltón puede estar dado por robo diastólico, por un cortocircuito a nivel ductal. La diferencia de pulso
entre extremidades superiores e inferiores sugiere una coartación de la aorta.
Si la coartación aórtica es severa y el lactante está en shock, todos los pulsos están disminuidos y no es posible
apreciar diferencia de pulso entre extremidades superiores e inferiores.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Repasemos algunos temas a modo de conclusiones:
Los principales síntomas respiratorios son: tos, dificultad respiratoria, dolor torácico, cianosis, síntomas
inespecíficos en recién nacidos.
En el examen físico se debe inspeccionar el color de piel y los signos de dificultad respiratoria, frecuencia
Copyright © UPC. All rights reserved.
respiratoria, patrón respiratorio, palpación torácica, percusión y auscultación.
En las enfermedades circulatorias se debe atender a la intolerancia al esfuerzo, la cianosis, la disnea y los cambios
respiratorios.
En su examen físico se debe evaluar la palpación: latido apexiano, el frémito y la auscultación.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Te damos la bienvenida a la presente sesión denominada “Tos”. ¡Comencemos el recorrido!
A lo largo de esta sesión veremos qué es la tos, sus características clínicas y los antecedentes que se deben
consultar en el examen. ¡Comencemos!
Copyright © UPC. All rights reserved.
Antes de comenzar, te invitamos a reflexionar contestando la siguiente pregunta. ¿Deberíamos inventar un
medicamento que bloquee el 100% del reflejo tusígeno para erradicar el problema más común respiratorio que es
la tos?
Empecemos con el primer tema 1:¿Qué es la tos?
Copyright © UPC. All rights reserved.
Veamos entonces qué es la tos.
Según la Real Academia Española, la tos es un movimiento convulsivo y sonoro del aparato respiratorio del hombre
y de algunos animales.
Por ello, la tos desempeña una función protectora esencial en las vías respiratorias y los pulmones de los seres
humanos.
Copyright © UPC. All rights reserved.
La tos se desencadena por estimulación inflamatoria, mecánica, química o térmica de los receptores de la tos.
Veamos cómo es su mecanismo.
Copyright © UPC. All rights reserved.
Si el organismo percibe que el flujo de aire está bloqueado (por ejemplo, por un cuerpo extraño), éste manda un
mensaje al cerebro, en particular al centro de la tos en el hipotálamo.
El hipotálamo envía impulsos nerviosos (sobre todo a través del nervio vago) al conjunto del sistema respiratorio.
Copyright © UPC. All rights reserved.
La glotis (actúa como una válvula) se cierra. Esto aumenta la presión en el tracto respiratorio superior.
Los músculos implicados en el sistema respiratorio se contraen, especialmente el diafragma. Gracias a este
mecanismo, el aire es expulsado muy rápidamente (hasta 900km/h) y permite la expulsión del cuerpo extraño
Copyright © UPC. All rights reserved.
Empecemos con el segundo tema : Características clínicas
En cuanto a su duración, la tos se clasifica en aguda y crónica.
La tos aguda tiene una duración menor a 3 semanas y se divide en:
Infecciosas
Copyright © UPC. All rights reserved.
Irritativas o alérgicas
Cardiovasculares
Cuerpo extraño
La tos crónica tiene una duración mayor o igual a 3 semanas y se divide en:
De vía aérea superior
De vía aérea inferior
De otros tipos
Copyright © UPC. All rights reserved.
Veamos a quién se denomina sintomático respiratorio.
Llamamos sintomático respiratorio al que presenta tos por más de dos semanas. En nuestro país si un paciente es
un sintomático respiratorio debemos sospechar en tuberculosis.
Copyright © UPC. All rights reserved.
Podemos distinguir entre tos seca o irritativa y tos productiva. Veamos cada una a detalle.
Copyright © UPC. All rights reserved.
En la tos seca o irritativa no hay producción de esputo y está desencadenada por estímulos mecánicos, químicos,
térmicos o infecciosos (generalmente virus), que producen inflamación de las vías aéreas y estímulos de los
receptores de irritación; es autolimitada y de corta duración.
Mientras que la tos productiva se acompaña de expectoración y se deben evaluar las características del esputo.
Copyright © UPC. All rights reserved.
Revisemos aquí las características del esputo en cuanto a su aspecto macroscópico y consistencia y en cuanto a su
olor. Observa estas características.
Copyright © UPC. All rights reserved.
Aquí puedes observar todas las causas de la hemoptisis.
La tos puede presentarse en distintos momentos: por la mañana, por la noche, durante el ejercicio, con la
alimentación o con los cambios posturales.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Hay ciertas características clínicas especiales, como la tos ferina o quintosa o la tos perruna. Para profundizar sobre
las mismas, te invitamos a acceder a algunos videos.
Copyright © UPC. All rights reserved.
Veamos ahora qué síntomas asociados le preguntarías a un paciente que acude por tos desde hace un mes. Éstos
serían: descarga retronasal, sibilancias, pirosis, síntomas respiratorios altos, dolor torácico, fiebre, baja de peso y
estrés intenso. Veamos algunas causas para cada caso.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Empecemos con el tercer tema : Antecedentes
Copyright © UPC. All rights reserved.
En cuanto a los antecedentes, debemos indagar sobre antecedentes personales, patológicos y familiares.
Entre los antecedentes personales debemos consultar sobre: aspectos ambientales, ejercicio, ocupación, mascotas
y hábitos nocivos.
Copyright © UPC. All rights reserved.
En cuanto a los antecedentes patológicos debemos consultar sobre: insuficiencia cardíaca, medicamentos, asma,
enfermedad pulmonar obstructiva crónica, reflujo gastroesofágico, tuberculosis pulmonar y postración.
Sobre los antecedentes familiares debemos indagar sobre asma y tuberculosis.
Copyright © UPC. All rights reserved.
El examen físico está orientado por el interrogatorio e incluirá no solo el sistema respiratorio, sino las funciones
vitales y el examen físico general.
Copyright © UPC. All rights reserved.
Le recomendamos que realices una encuesta sobre la presencia de tos entre tus familiares o conocidos y evalúes
sus características semiológicas, lo cual te permitirá hallar la causa de este síntoma frecuente en la consulta médica.
Lee atentamente cada pregunta y escoge la opción que creas correcta.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Recordemos algunos puntos a modo de conclusiones:
La tos es un movimiento convulsivo y sonoro del aparato respiratorio del hombre y de algunos animales.
Así, desempeña una función protectora esencial en las vías respiratorias y los pulmones de los seres humanos.
De acuerdo acuanto a su duración, se clasifica en aguda o crónica.
Copyright © UPC. All rights reserved.
Se debe consultar sobre antecedentes personales, patológicos y familiares.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Te damos la bienvenida a la presente sesión denominada “Soplos cardíacos”.
En este recorrido veremos la definición e identificación de los soplos cardíacos y revisaremos qué son las
vulvopatías y soplos; y a qué se denominan soplos inocentes o funcionales. ¡Comencemos!
Copyright © UPC. All rights reserved.
Empecemos con el primer tema: Definición de soplos cardiacos
Un soplo cardíaco es el resultado de una turbulencia generada por la alteración del flujo de sangre que entra al
corazón, lo atraviesa o sale de él.
Copyright © UPC. All rights reserved.
Empecemos con el segundo tema: Identificación de soplos cardiacos
Para identificar un soplo es preciso reconocer si son sistólicos, diastólicos o continuo. Definir la intensidad del soplo,
y su foco de máxima auscultación y la irradiación del mismo.
Copyright © UPC. All rights reserved.
Recordemos que el ciclo cardiaco nos servirá para saber si es un soplo sistólico o diastólico o continuo.
Los soplos sistólicos pueden clasificarse en holosistólicos, protosistólicos, mesosistólicos y telesistólicos.
Copyright © UPC. All rights reserved.
Los soplos holosístólicos presentan insuficiencia mitral, insuficiencia tricuspídea y CIV.
Los soplos protosistólicos presentan insuficiencia mitral aguda y CIV congénita.
Copyright © UPC. All rights reserved.
Los soplos Mesosistólicos presentan estenosis aórtica, estenosis pulmonar y coartación de aorta.
Los soplos telesistólicos presentan prolapso Mitral y disfunción de músculo papilar.
Copyright © UPC. All rights reserved.
Los soplos diastólicos pueden clasificarse en protodiastólicos, mesodiastólicos y telediastólicos.
Los soplos protodiastólicos presentan insuficiencia aórtica severa e insuficiencia pulmonar severa.
Copyright © UPC. All rights reserved.
Los soplos mesodiastólicos presentan estenosis mitral que es la duración del soplo en relación a severidad.
Los soplos telediastólicos presentan estenosis mitral y estenosis tricuspídea.
Copyright © UPC. All rights reserved.
Según su intensidad los soplos pueden clasificarse en Grado 1, soplo muy suave, difícil de oír, que requiere
auscultar varios ciclos cardíacos para detectarlo. Grado 2, soplo suave, fácil de auscultar rápidamente. Grado 3,
soplo de moderada intensidad, no acompañado de frémito. Grado 4, soplo intenso acompañado de frémito. Grado
5, soplo muy intenso que puede ser auscultado por el sólo contacto del borde del estetoscopio sobre el tórax o
grado 6 soplo tan intenso que puede oírse sin apoyar el estetoscopio sobre la pared torácica.
En las clases subsiguientes encontrarán mayor detalle sobre el enfoque diagnóstico del paciente con soplos
cardiacos.
Copyright © UPC. All rights reserved.
Empecemos con el tercer tema: Valvulopatías y soplos
Ahora vamos a conocer más de los soplos que están relacionados con las principales valvulopatías y para eso debes
recordar la anatomía y fisiología del corazón.
Copyright © UPC. All rights reserved.
Las valvulopatías pueden ser pulmonares, aórticas, mitrales o tricúspides. A continuación veremos cada una en
detalle.
Las valvulopatías pulmonares se clasifican en estenosis pulmonar e insuficiencia pulmonar.
Vamos a conocer en profundidad la etiología y características de la estenosis pulmonar.
Copyright © UPC. All rights reserved.
La etiología más frecuente es la congénita. Si da clínica, lo que es poco frecuente, aparecen síntomas de
insuficiencia cardíaca derecha, bajo gasto, angina y congestión venos sistémica sin congestión pulmonar.
En la exploración aparecen unas ondas a prominentes reforzamiento de 2T, soplo sistólico eyectivo en 2° espacio
intercostal izquierdo (foco pulmonar),que aumenta con la inspiración.
Soplo sistólico, eyectivo, romboidal, tono medio y seco. Se ausculta mejor en el foco pulmonar. Se encuentra un 2do
ruido disminuido y desdoblado.
Copyright © UPC. All rights reserved.
En esta imagen podemos observar el fonocardiograma de una estenosis pulmonar.
Ahora vamos a revisar las causas y características de la insuficiencia pulmonar.
La causa más frecuente es la dilatación del anillo por hipertensión pulmonar, dilatación idiopática de la arteria
pulmonar o secundaria a trastorno del tejido conectivo.
La segunda causa es la endocarditis infecciosa. Es derivada de la sobrecarga del ventrículo derecho con fallo
derecho, que suele pasar inadvertida durante muchos años. Aparece el soplo de Graham Steel, diastólico en foco
Copyright © UPC. All rights reserved.
pulmonar que aumenta con la inspiración.
Clínicamente es muy similar a la regurgitación aórtica, pero más corto y suave.
En esta imagen podemos observar el fonocardiograma de una insuficiencia pulmonar.
Copyright © UPC. All rights reserved.
Observemos aquí un ejemplo de estenosis pulmonar.
Las valvulopatías áorticas se clasifican en estenosis aórticas e insuficiencia aórticas.
Repasemos las características y la clasificación de la insuficiencia aórtica
Copyright © UPC. All rights reserved.
Repasemos las características y la clasificación de la estonosis aórtica.
Es un soplo mesosistólico de eyección, de tono medio, áspero y romboidal. Se ausculta mejor en el foco aórtico. Se
irradia con frecuencia a la carótida. Puede haber frémito. La sangre es incapaz de circular con libertad desde el
ventrículo izquierdo hasta la aorta.
En este cuadro podemos observar la clasificación de la estenosis aórtica.
Copyright © UPC. All rights reserved.
Aquí podemos ver el fonocardiograma de la estenosis aórtica.
La insuficiencia aórtica es el flujo patológico de sangre en diástole desde la aorta hacia el ventrículo izquierdo por
mal funcionamiento de la válvula aórtica. Según la cantidad de sangre que vuelve hacia el ventrículo izquierdo, así
será de severa la insuficiencia aórtica.
Copyright © UPC. All rights reserved.
Es un soplo protodiastólico de tono alto. Se ausculta mejor en el foco aórtico y con el paciente sentado e inclinado
hacia adelante.
La incapacidad de la válvula aórtica de cerrase bien hace que la sangre fluya de vuelta dentro del ventrículo
izquierdo.
Existen varias causas que pueden provocar el fallo en la válvula aórtica. Afectación reumática, afectación
degenerativa, endocarditis, traumatismos
Copyright © UPC. All rights reserved.
En esta imagen observamos el fonocardiograma de una insuficiencia aórtica.
Las valvulopatías triscupídeas se clasifican en estenosis triscupídeas e insuficiencia triscupídeas.
Copyright © UPC. All rights reserved.
En las estenosis triscupídea en presencia de ritmo sinusual presentan onda a alta en la presión venosa yugular.
Se ausculta un soplo diastólico en foco tricuspídeo que aumenta en inspiración.
En la auscultación encontramos un chasquido de apertura, que frecuentemente es difícil de diferenciar del de la
estenosis mitral.
Copyright © UPC. All rights reserved.
En la insuficiencia triscupídea podemos encontrar datos de congestión retrógrada derecha tales como
hepatomegalia, ictericia, edemas.
Habrá distención venosa yugular, desaparece la onda x norma, con aparición de onda v prominente.
Puede palparse el latido del corazón en el hígado Este hallazgo se denomina “pulso hepático” y es debido a la
transmisión retrógrada del latido ventricular por la incompetencia de la válvula tricúspide.
En la auscultación aparece un 3 R y un soplo holosistólico en el foco tricúspide (5° espacio intercostal derecho),
ambos aumentan con la inspiración profunda.
Copyright © UPC. All rights reserved.
Las valvulopatías mitrales se clasifican en estenosis mitral e insuficiencia mitral.
Observemos aquí la definición, características y causas de la estenosis mitral.
La estenosis mitral es la obstrucción al flujo de sangre desde la aurícula izquierda al ventrículo izquierdo por
alteración de la válvula mitral.
Copyright © UPC. All rights reserved.
En la estenosis mitral el 1er ruido está aumentado. Es un soplo diastólico de baja frecuencia, más intenso a la mitad
y final de la diástole. Aparece un chasquido de apertura después del 2do ruido, que es normal. Presenta un
retumbo diastólico en foco mitral: usar campana sin presionar, en decúbito lateral izquierdo. El frémito es palpable.
Las causas por las que la válvula mitral cierra mal pueden ser varias. Enfermedad reumática, afectación
degenerativa, prolapso valvular mitral (Parte de los velos de la válvula se meten en la aurícula izquierda en sístole)
Rotura de un músculo de la válvula, por un infarto de miocardo, un traumatismo torácico o endocarditis (infección).
Copyright © UPC. All rights reserved.
En esta imagen podemos observe el fonocardiograma de una estenosis mitral.
Observemos aquí la definición, características y causas de la insuficiencia mitral.
Copyright © UPC. All rights reserved.
En la insuficiencia mitral una cantidad de sangre vuelve desde el ventrículo izquierdo hacia la aurícula izquierda
durante la sístole ventricular debido a un fallo en el mecanismo de cierre de la válvula mitral.
La insuficiencia mitral será más o menos grave dependiendo de la cantidad de sangre que se introduce de nuevo en
la aurícula izquierda.
La insuficiencia mitral es un soplo holosistólico, en meseta, áspero. Se escucha mejor en el foco mitral y se irradia a
la axila izquierda. Presenta R1 disminuido.
A veces se pueden percibir con sonidos altos (piantes).
Copyright © UPC. All rights reserved.
Las causas por las que la válvula mitral cierra mal pueden ser varias. Enfermedad reumática, afectación
degenerativa, prolapso valvular mitral (Parte de los velos de la válvula se meten en la aurícula izquierda en sístole)
Rotura de un músculo de la válvula, por un infarto de miocardo, un traumatismo torácico o endocarditis (infección).
En esta imagen podemos ver el fonocardiograma de una insuficiencia mitral.
Copyright © UPC. All rights reserved.
Ahora vamos a conocer un soplo que no se presenta en valvulopatías, sino en una malformación congénita y es
conocido como en maquinaria.
Es un soplo continuo. Como mencionamos el ruido de una máquina de vapor se le denominó en maquinaria. Es de
grado intenso y suele estar acompañado de frémito. Se ubica en el foco pulmonar.
Copyright © UPC. All rights reserved.
Empecemos con el cuarto tema: Soplos inocentes o funcionales
Copyright © UPC. All rights reserved.
Vamos a ver aquí las características y causas de los soplos inocentes o funcionales.
Los soplos inocentes o funcionales son siempre sistólicos y precoces, poco intensos. Presentan R2 normal. Varía
con los cambios posturales hasta desaparecer.
Y raramente se produce foco de máxima intensidad sea Aórtico.
Copyright © UPC. All rights reserved.
Los soplos inocentes o funcionales pueden ser originados por condiciones que aumentan la velocidad sanguínea
(ejercicio, fiebre, hipertiroidismo) o disminuyen la viscosidad sanguínea (anemia).
Ahora que has aprendido diferentes tipos de soplos, empieza a auscultar diferentes corazones y busca la presencia
de soplos e identifícalos.
Copyright © UPC. All rights reserved.
Antes de continuar, te proponemos realizar un ejercicio. Une cada concepto con la definición correspondiente.
Repasemos los siguientes puntos a modo de conclusiones:
Un soplo es el resultado de una turbulencia generada por la alteración del flujo de sangre que entra al
corazón, lo atraviesa o sale de él.
Copyright © UPC. All rights reserved.
Para su identificación hay que reconocer si son Sistólicos, Diastólicos o Continuos. Definir la intensidad del
soplo y el foco de máxima auscultación y su Irradiación.
Según su intensidad los soplos pueden clasificarse en Grado 1, Grado 2, Grado 3, Grado 4, Grado 5 y
Grado 6.
Las valvulopatías se clasifican en pulmonares, aórticas, triscupídeas y mitral.
El Ductus Arterioso Persistente que es un soplo continuo.
Los soplos inocentes o funcionales no indican la presencia de una patología.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Copyright © UPC. All rights reserved.
Te damos la bienvenida a la presente sesión denominada “Obstrucción de la vía aérea superior”.
A lo largo de esta sesión (este recorrido) veremos en primer lugar la definición y clasificación de la obstrucción de
vía aérea superior, luego revisaremos su semiología y características clínicas y finalmente analizaremos las causas
más comunes de obstrucción de vías respiratorias altas. ¡Comencemos!
© UPC. Todos los derechos reservados.
Empecemos con el primer Tema definición y clasificación
Comencemos viendo qué es la obstrucción de la vía aérea superior.
© UPC. Todos los derechos reservados.
Se denomina obstrucción de la vía aérea superior a la obstrucción del flujo de aire, ocurrida en la región de la vía
aérea comprendida desde la nariz o boca, hasta los bronquios principales.
La obstrucción de la vía aérea superior, se pude clasificar en relación al tiempo de instauración, en dos tipos: aguda
y crónica.
© UPC. Todos los derechos reservados.
La obstrucción aguda, se inicia de forma súbita y pone en riesgo la vida del paciente. En este caso deben tomarse
medidas inmediatas para salvar la vida del mismo.
Por su parte, la obstrucción crónica se instaura paulatinamente y en fases avanzadas, también puede comprometer
la vida del paciente.
© UPC. Todos los derechos reservados.
Asimismo, existen otras formas de clasificar las obstrucciones, por ejemplo en función a la localización de la
obstrucción en relación a la glotis. En este caso tenemos dos tipos: las obstrucciones supraglóticas e infraglóticas;
mientras que según la causa se puede clasificar en: obstrucciones infecciosas y no infecciosas.
© UPC. Todos los derechos reservados.
Empecemos con el segundo Tema Semiología y características clínicas
Pasemos ahora a revisar la semiología y clínica de la obstrucción de vía aérea superior. Comencemos viendo cómo
abordamos a un paciente con este tipo de patología. Lo primero que debemos hacer es indagar sobre los síntomas
y hacer una anamnesis. Veamos estos pasos en detalle.
© UPC. Todos los derechos reservados.
En primer lugar, debemos indagar como se da la forma de inicio. Como vimos en la clasificación, la obstrucción
puede ser aguda (en este caso el inicio es súbito) o crónica. Entonces la forma de inicio, nos da un primer indicio
sobre la causa de la obstrucción.
Luego, preguntamos sobre la ingesta de un cuerpo extraño, que es una causa frecuente de obstrucción de vías
respiratoria, sobretodo en niños. Generalmente en estos casos la ingesta es accidental.
© UPC. Todos los derechos reservados.
Finalmente preguntaremos sobre la presencia de diversos síntomas, como por ejemplo:
La presencia de disnea está en casi todas las formas de obstrucción de vías respiratorias altas y está en diversos
grados, obviamente a mayor obstrucción, mayor disnea. También hay que reseñar qué es una disnea en reposo.
La fiebre, es un síntoma (aunque también le podemos llamar signo) que no es constante. Su presencia nos
orienta hacia una causa infecciosa de la obstrucción.
- La odinofagia, que es el dolor de amígdalas al tragar alimentos, está presente en algunos casos, sobre todo
cuando la obstrucción es supraglótica, un ejemplo importante es el absceso periamigdalino.
Algunos pacientes presentan también alteraciones de la fonación, uno de ellas es la ronquera, también puede
existir afonía, estos síntomas nos indican que la causa de la obstrucción está comprometiendo la cuerdas bucales.
Existe un síntoma característico en el crup, que es la inflamación de etiología vírica de la laringe, tráquea y
bronquios (por eso se le llama laringotraqueobronquitis), el síntoma es la tos perruna.
Para finalizar con los síntomas existen otros que no son constantes en todos los caso de obstrucción, por
ejemplo la disfagia, que es la dificultad para tragar alimentos y el dolor cervical.
© UPC. Todos los derechos reservados.
Por su parte, es importante también conocer algunos antecedentes, ya que nos orientaran a la causa de
obstrucción.
Un antecedente importante es la atopia. Los pacientes atópicos son lo que tienen historia de dermatitis alérgica,
alergias alimentarias, asma o rinitis alérgica. Este tipo de pacientes tiene mayor riesgo de alergias medicamentosas
y dentro del espectro de dicha alergia, está el angioedema laríngeo, que puede llevar a la muerte rápidamente.
© UPC. Todos los derechos reservados.
La ingesta de algún fármaco es un antecedente importante, porque los fármacos pueden ocasionar alergias y
también pueden ocasionar angioedema de laringe y epiglotis, por otros mecanismos no alérgicos. Por ejemplo,
están los inhibidores de la enzima convertidora de angiotensina, que son fármacos antihipertensivos, como el
enalapril; que pueden ocasionar vasodilatación y además está vasodilatación que puede ocasionar angioedema.
© UPC. Todos los derechos reservados.
Y también se deben preguntar sobre episodios similares, esto nos ayudará a determinar la causa.
Ahora bien, luego de haber hecho las preguntas necesarias, el examen físico demostrará algunos signos
característicos como:
El estridor, que es cardinal en este tipo de patologías.
© UPC. Todos los derechos reservados.
También esta el uso de músculos respiratorios accesorios, que junto con la disnea son la expresión de la falta de
oxígeno en los tejidos.
La expresión extrema de esta falta de oxígeno es la cianosis, que es la coloración azulada de la piel por aumento de
hemoglobina reducida, quiere decir hemoglobina sin oxígeno.
También podemos encontrar otros signos no constantes, como: Hipertrofia amigdalina (en casos de abscesos
periamigdalinos).
La sialorrea, que la producción excesiva de saliva (en casos de angina de Ludwing, o de tumores).
El edema facial o de cuello (en caso de angioedema) y las sibilancias que son características de otros procesos,
como el asma.
Las sibilacias del asma son difusas, en caso de la obstrucción de vías respiratorias altas, las sibilancias son focales.
De este modo, la clínica dependerá de la causa y del tipo de obstrucción, si es aguda o es crónica. Como vimos
antes la disnea es el síntoma cardinal y su intensidad dependerá de la causa y el grado de obstrucción. Existen
pacientes en los cuales la disnea es tan súbita e intensa, que rápidamente deviene en paro respiratorio.
Los tres signos clave son: el estridor, el aumento del esfuerzo respiratorio y los cambios de fonación como la
ronquera y la afonía. A continuación, los veremos en detalle.
© UPC. Todos los derechos reservados.
Comencemos por el estridor.
El estridor es el síntoma guía inicial en muchos de estos procesos y es un signo cardinal. Es un ruido respiratorio
rudo, vibratorio, con tonalidad variable, que nos indica la existencia de obstrucción parcial de la luz respiratoria
extrapulmonar. El estridor suele ser inspiratorio, aunque en algunos casos de obstrucciones subglóticas, sobre todo
si afectan la porción superior de la tráquea, puede apreciarse durante la espiración, generalmente con una
© UPC. Todos los derechos reservados.
tonalidad más aguda y apagada. Un estridor bifásico es sugestivo de una obstrucción importante, fija, en las
proximidades de la glotis, con afectación subglótica y de las porciones más altas de la tráquea. Debemos diferenciar
del estridor que puede presentarse en el asma, en este caso es espiratorio.
Explicaremos cómo se origina con un ejemplo. En la imagen se muestra un caso de epiglotitis, que es la inflamación
de la epiglotis y tejidos adyacentes de etiología bacteriana. En la imagen de la izquierda se observa una laringe
normal, con una glotis con apertura conservada, en el imagen derecha se observa la infamación de la epiglotis que
esta obstruyendo la glotis.
Entonces, esta inflamación lleva a un edema que disminuye el calibre de la vía aérea, lo que ocasiona que el flujo de
aire se torne turbulento y como consecuencia de este flujo se escucha el estridor, que como lo mencionamos, es
inspiratorio.
© UPC. Todos los derechos reservados.
El segundo signo cardinal es el aumento de esfuerzo respiratorio. Este esfuerzo se puede mostrar en intensidad
variable, desde un leve aumento de la frecuencia respiratoria hasta el uso marcado de la musculatura respiratoria
accesoria, con retracción supraesternal, esternal, intercostal o aleteo nasal. Es importante comprobar, mediante
auscultación, si este esfuerzo resulta eficaz o no y si se produce una adecuada entrada de aire en uno y otro
hemitórax.
En la imagen puedes observar el hundimiento de la pared costal entre las costillas, éstas son las retracciones
intercostales.
© UPC. Todos los derechos reservados.
Empecemos con el tercer tema Causas.
Finalmente veamos las causas de obstrucción de la vía aérea superior. Comencemos con las causas infecciosas.
Éstas se subdividen en causas supraglóticas e infraglóticas.
© UPC. Todos los derechos reservados.
Dentro de las causas supraglóticas tenemos: la Epiglotitis, al Absceso retrofaríngeo, al Absceso periamigdalino y la
Angina de Ludwig.
Por su parte, dentro de las causas infragloticas tenemos: la Laringotraqueobronquitis aguda o croup viral, los
Granulomas laríngeos y la Traqueítis bacteriana.
© UPC. Todos los derechos reservados.
Ahora veamos las causas no infecciosas.
Entre las causas no infecciones supraglóticas encontramos: la obstrucción por Cuerpo extraño, los Traumatismos
de faringe, el Edema angioneurótico o angioedema de laringe, la Ingestión de cáusticos y las Neoplasias.
© UPC. Todos los derechos reservados.
Mientras que entre las causas no infecciones infraglóticas están: la Laringitis alérgica aguda, la Estenosis laríngea,
que generalmente se da después de una intubación endotraqueal prolongada, también hay Neoplasias, la Parálisis
bilateral de cuerdas vocales, el Síndrome de disfunción de las cuerdas vocales, también la presencia de cuerpo
extraño, el Edema laríngeo por quemadura de vías respiratorias, las causas congénitas como la
laringotraqueomalasia, los Traumatismo de laringe, la Compresión extrínsecas y el Croup espasmódico.
© UPC. Todos los derechos reservados.
A continuación, detallaremos algunas de las causas de obstrucción de vías respiratorias altas.
La epiglotis es la inflación bacteriana del epiglotis y tejido adyacente. En la imagen podemos observar a la derecha
una glotis normal y a la izquierda una glotis totalmente obstruida.
En la forma clásica, el proceso es de origen infeccioso; siendo la bacteria más frecuente Haemophilus influenzae. Se
© UPC. Todos los derechos reservados.
afectan preferentemente a niños varones entre 3 y 7 años. Los pacientes con epiglotitis tienen un inicio súbito, se
muestran angustiados, con aspecto tóxico, con sialorrea y fiebre elevada; además, toleran mal la posición
horizontal y tiene compromiso respiratorio, es decir presentan signos de esfuerzo respiratorio. En la imagen
puedes ver una radiografía donde se señala la epiglotis edematizada (a esto se le llama el signo del pulgar).
La laringotraqueítis aguda es habitualmente de origen viral y es la causa más frecuente de inflamación aguda
obstructiva de la vía respiratoria superior en niños de edad preescolar. Afecta más frecuentemente a varones que a
niñas. En la radiografía puedes apreciar la disminución de calibre de la vía área que se da en el crup.
El término crup, designa un síndrome agudo caracterizado por: tos perruna, disfonía y estridor. También hay fiebre
pero es de menor intensidad en relación a la epiglotitis.
© UPC. Todos los derechos reservados.
El absceso periamigdalino y el absceso retrofaringeo son complicaciones poco frecuentes de la faringoamigdalitis
bacteriana.
Son ocasionados por Streptococos y gérmenes anaerobios. Presentan fiebre, disfagia, odinofagia, estridor y
compromiso respiratorio.
© UPC. Todos los derechos reservados.
La angina de Ludwig es una celulitis o infección del tejido celular subcutáneo, rápidamente progresiva localizada en
el espacio submandibular, que afecta las áreas sublingual y submentoniana.
Su principal origen suele relacionarse a infecciones odontogénicas. Los pacientes con esta enfermedad presentan
elevación de la lengua, disfagia, odinofagia, fiebre, taquicardia, taquipnea, disfonía, estridor, taquipnea, uso
músculos accesorios y mal manejo de secreciones. En la imagen puedes observar un paciente con aumento de
volumen en cuello e imposibilidad para cerrar la boca, con protrusión de la lengua hacia afuera.
La presencia de un cuerpo extraño es una causa relativamente frecuente de emergencia respiratoria, y constituye
una posible causa de muerte por accidente doméstico, sobre todo en edad infantil. La forma de presentación clínica
es muy variable y, en parte, está condicionada por el tamaño y naturaleza del objeto aspirado. Los objetos
punzantes pueden impactar en la mucosa respiratoria y provocar erosión de la misma o perforación con la
consiguiente fuga aérea. Las semillas oleosas desencadenan una reacción inflamatoria más intensa y rápida que los
objetos inorgánicos, con edema local, que agravan la oclusión; mientras que los objetos magnéticos son
particularmente dañinos para la mucosa, provocando necrosis de la misma. Destaca también, por su letalidad, la
aspiración de globos, que adaptan su forma a la de las vías respiratorias provocando una obstrucción completa.
La clínica en el periodo inmediato tras la aspiración es muy característica, existe: tos violenta, súbita, con sensación
de ahogo, posible cianosis y, a veces, estridor. La localización más frecuente del objeto aspirado, es en el bronquio
principal derecho, seguido del izquierdo, la tráquea y la laringe, que tendrán sin embargo, mayor riesgo de producir
fracaso respiratorio agudo. En la imagen puedes apreciar la radiografía de un adolescente de 13 años que hacia
malabarismo en la calle, mientras se puso una cadena a la boca e intento esquivar un carro, por accidente se tragó
la cadena, ocasionando obstrucción de vía respiratorias altas.
© UPC. Todos los derechos reservados.
Las reacciones anafilácticas pueden producir episodios bruscos y graves de obstrucción aguda de la vía aérea y
colapso circulatorio, que amenazan la vida del paciente. En ambos cuadros hay edema anginerurotico. Este edema
de da por vasodilatación y se puede localizar sobre todo en cara y en epiglotis, como se observa en las imágenes.
El edema de epiglotis ocasiona la obstrucción de vías aéreas generando: disnea, estridor, afonía y uso de
musculatura accesoria, también se asocia a brocoespasmo, por lo que en estos casos se pueden auscultar
sibilancias difusas. Estos pacientes también presentan colapso circulatorio, con hipotensión.
© UPC. Todos los derechos reservados.
Te presentamos el caso de una neoplasia como causa de obstrucción de vías respiratorias.
El paciente que puedes observar en la imagen es un varón de 12 años que consulta por disfonía de tres meses de
evolución y dificultad respiratoria con el ejercicio y pérdida de peso en los últimos 6 meses. Refiere alteración
esporádica en la deglución de sólidos, y tratamientos previos con antibióticos y corticoides por laringitis recurrentes.
La fibrolaringoscopia reveló lesión vegetante de superficie irregular, glótica y supraglótica derecha y la biopsia
reveló un carcinoma de células escamosas de tipo papilar, invasivo glótico.
El granuloma es una acumulación de tejido, consecuencia de una inflamación crónica, cuya etiología es muy
variable. Dentro de las causas de granuloma están: el uso inadecuado y/o abuso de la voz, el reflujo
gastroesofágico, la intubación endotraqueal prolongada, la enfermedades infecciosas (Tuberculosis), la sarcoidosis
y la granulomatosis de Wegener.
El paciente con granuloma laríngeo puede estar asintomático o presentar disfonía, sensación de cuerpo extraño,
tos, carraspera, dolor en el borde superior del cartílago tiroides y también puede haber cuadros de obstrucción con
disnea y usos de músculos accesorios.
© UPC. Todos los derechos reservados.
La laringomalacia es la causa principal de estridor congénito. Es más frecuente en menores de 2 años y en el sexo
masculino.
Se caracteriza por retraso en la maduración de las estructuras de soporte muscular de la laringe, que provoca un
colapso pasivo durante la inspiración. Suele manifestarse en las primeras semanas, pero se puede presentar
después de los 2 meses y mejora con el crecimiento y el desarrollo de las vías aéreas, entre los 18 meses y los 5
años. En la imagen de la izquierda puedes observar la laringe en espiración y en la de la derecha la laringe en
inspiración, donde se evidencia el colapso con obstrucción de las vías respiratorias.
© UPC. Todos los derechos reservados.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Para concluir tenemos que:
La obstrucción de la vía respiratoria alta puede comprometer la vida del paciente.
El síntoma más importante es la disnea.
Los signos más importantes son: el estridor, el aumento del esfuerzo respiratorio y las alteraciones de la fonación.
Recuerda además, que son importantes las preguntas sobre el inicio del cuadro, los antecedentes de ingestión de
fármacos o aspiración de cuerpo extraño, ya que nos orientan al diagnóstico.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Te damos la bienvenida a la sesión “Síndrome obstructivo bronquial”. ¡Avancemos con el recorrido!
En esta sesión veremos las características del síntoma obstructivo bronquial, el Síndrome de Hiperreactividad
bronquial, el asma bronquial y la Enfermedad Pulmonar Obstructiva Crónica (EPOC).
© UPC. Todos los derechos reservados.
Empecemos con el primer tema: El síntoma obstructivo bronquial
En primer lugar veamos a qué se denomina síndrome obstructivo bronquial.
© UPC. Todos los derechos reservados.
Se trata de un conjunto de síntomas y signos resultantes de la obstrucción parcial o total a nivel del árbol bronquial.
Su abordaje es diferente en niños que en adultos.
Revisemos las principales causas del síndrome obstructivo bronquial en adultos.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Empecemos con el segundo tema: Síndrome de Hiperreactividad bronquial
El síndrome de hiperreactividad bronquial es el estrechamiento bronquial excesivo como consecuencia de una
respuesta broncoconstrictora de las vías aéreas a distintos agentes inhalados. Revisemos cuáles son sus
manifestaciones clínicas.
© UPC. Todos los derechos reservados.
Aquí puedes observar por qué sucede la espiración.
© UPC. Todos los derechos reservados.
Veamos ahora cuál es la prevalencia de síntomas de obstrucción bronquial a nivel mundial.
Distingamos a continuación entre la presentación aguda y la presentación crónica del síndrome de
obstrucción/hiperreactividad bronquial en el adulto.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Ahora bien, debes saber que la bronquitis aguda es un cuadro clínico dominado por la presencia de tos con o sin
expectoración de menos de tres semanas de evolución, usualmente no acompañado de fiebre. Veamos más sobre
esta enfermedad.
© UPC. Todos los derechos reservados.
El examen clínico puede revelar roncos o sibilancias difusas. La presencia de hallazgos localizados obliga a
descartar neumonía. Ten en cuenta que más del 90% de casos son de origen viral. En estos casos se recomienda
una adecuada hidratación y manejo sintomático con analgésicos, mucolitícos y/o broncodilatadores de acuerdo a
síntomas predominantes.
© UPC. Todos los derechos reservados.
Empecemos con el tercer tema: Asma bronquial
Pasemos ahora a conocer todo acerca del asma bronquial.
© UPC. Todos los derechos reservados.
Se trata de un desorden inflamatorio crónico de las vías aéreas. En individuos susceptibles esta inflamación causa
episodios recurrentes de sibilancias, disnea, opresión torácica y tos, particularmente en la noche o madrugada.
Debes saber que estos episodios están asociados a una obstrucción variable al flujo aéreo, la cual suele ser
reversible.
En este gráfico puedes observar que el Perú es un país con muy alta frecuencia de asma. Esto se explica porque la
© UPC. Todos los derechos reservados.
tercera parte de la población vive en Lima, una ciudad donde la humedad y la exposición a contaminantes
ambientales, hongos, ácaros y otros agentes alergénicos es muy frecuente.
En este otro gráfico puedes observar la magnitud del asma en universitarios.
© UPC. Todos los derechos reservados.
Existe un consenso a nivel internacional denominado GINA (siglas en inglés para “iniciativa mundial para el asma”)
el cual brinda una definición consensuada para su uso a nivel de todos los países.
Esta definición dice que es una: enfermedad heterogénea, usualmente caracterizada por inflamación crónica de la
vía aérea. Está definida por la historia de síntomas respiratorios tales como sibilancias, disnea, opresión torácica
y tos que fluctúan tanto en el tiempo como en intensidad, asociados a limitación variable del flujo espiratorio.
Esta definición se traduce operativamente en solo dos criterios diagnósticos. Estos criterios son la historia de
síntomas respiratorios variables y la limitación variable del flujo espiratorio.
© UPC. Todos los derechos reservados.
Se deben tener en cuenta cualquiera de los siguientes síntomas: sibilancias, tos, opresión torácica. Mientras que
para el criterio diagnóstico, generalmente se presenta más de una síntoma, los cuales varían en intensidad y
durante el tiempo, suelen empeoran durante la noche o al levantarse, suelen ser desencadenados por ejercicio, risa,
alérgenos, aire frío y suelen aparecer o empeoran con infecciones virales.
Para entender la limitación del flujo espiratorio es necesario entender los conceptos de capacidad vital forzada,
volumen espiratorio forzado al primer segundo y flujo espiratorio pico.
© UPC. Todos los derechos reservados.
Se debe tomar aire lo más profundo que se pueda y eliminar todo el aire lo más rápido posible. A ese volumen se lo
llama capacidad vital forzada (CVF).
Luego se vuelve a tomar aire y se elimina lo más rápido posible. Verás que en el primer segundo se elimina casi la
totalidad. Eso es el Volumen Espiratorio Forzado al Primer Segundo (VEF1).
Normalmente durante el primer segundo se elimina más del 80% del total del aire durante la espiración forzada, es
decir que la relación VEF1/CVF debe ser mayor a 80%.
© UPC. Todos los derechos reservados.
Pero…¿qué ocurre si el bronquio se obstruye?
Para poder vencer la resistencia de un bronquio obstruido (por espasmo o secreciones) se tiene que hacer un
mayor esfuerzo y se demora más en poder eliminar el aire. Por lo tanto, durante el primer segundo se eliminará
menos proporción de aire. Y entonces la relación VEF1/CVF será menor a 80%.
© UPC. Todos los derechos reservados.
Otro fenómeno que ocurre con la obstrucción bronquial es que el flujo de aire se obstaculiza.
El flujo espiratorio pico (FEP) es el máximo flujo de aire alcanzado durante la espiración forzada. Éste disminuye si
es que existe obstrucción al pasaje de aire en la vía aérea.
Puede medirse fácilmente con un flujómetro, un dispositivo muy simple y barato que todo asmático debería tener.
© UPC. Todos los derechos reservados.
Continuemos con los criterios diagnósticos. La limitación variable del flujo espiratorio involucra dos aspectos: la
limitación del flujo espiratorio y la variabilidad excesiva de la función pulmonar. Esto puede ser objetivado por:
Reversibilidad con broncodilatador, es decir que luego de administrar un broncodilatador inhalado se logre
mejorar los flujos pulmonares.
Excesiva variación del flujo espiratorio pico, Normalmente no existe gran fluctuación del FEP. En presencia de
espasmo bronquial cuya intensidad es fluctuante, también fluctuara el FEP.
El test de ejercicio se refiere a la disminución de volúmenes y flujos pulmonares luego de hacer ejercicio, el cual
suele desencadenar broncoespasmo en pacientes asmáticos.
Y el “reto bronquial”, que se refiere a la administración de sustancias que pueden desencadenar un respuesta
broncoconstrictora. Sólo se usa en casos de duda diagnóstica.
© UPC. Todos los derechos reservados.
Empecemos con el primer tema: Enfermedad Pulmonar Obstructiva Crónica (EPOC)
Veamos qué es la Enfermedad Pulmonar Obstructiva Crónica (EPOC).
© UPC. Todos los derechos reservados.
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) se refiere a un grupo de entidades que presentan en comun
la OBSTRUCCION PERSISTENTE AL FLUJO AÉREO. Dicha limitacion es usualmente progresiva y asociada a una
respuesta inflamatoria anormal del pulmon frente a particulas nocivas o gases.
El término EPOC incluye a la Bronquitis Cronica y al Enfisema.
Otras enfermedades pueden ocasionar obstruccion fija al flujo aereo: Fibrosis quistica, bronquiectasias,
bronquiolitis obliterante.
© UPC. Todos los derechos reservados.
Para entender a la EPOC podemos repasar brevemente su fisiopatología. A la izquierda un bronquiolo normal. A la
derecha vemos que en el paciente con EPOC existe, debido a un fenómeno inflamatorio crónico, hipersecreción de
moco que obstruye el lumen bronquial, inflamación de la mucosa y de la región peribronquial y lesión de los
“anclajes” de tejido conectivo que normalmente evitan el colapso de la vía aérea.
Veamos qué es la Enfermedad Pulmonar Obstructiva Crónica (EPOC).
© UPC. Todos los derechos reservados.
Se trata de una tos con expectoracion durante mas de tres meses al año durante al menos dos años consecutivos.
Si bien el diagnóstico hitopatológico refiere a una alteracion anatómica del pulmón caracterizada por un
agrandamiento anormal de las vías aéreas distales a los bronquiolos, acompañados de cambios destructivos de la
paredes alveolares (ATS), podemos encontrar algunos hallazgos clínicos que nos orienten a su presencia. El
conjunto de estos síntomas y signos constituye el síndrome enfisematoso.
© UPC. Todos los derechos reservados.
Observa lo que debes tener en cuenta en la inspección, palpación, percusión y auscultación del síndrome
enfisematoso.
Revisemos los patrones clínicos clásicos.
© UPC. Todos los derechos reservados.
En la anamnesis y el examen físico se debe atender a la presentación en las últimas décadas de la vida de disnea de
esfuerzo, que suele ser el sintoma dominante; tos, expectoración, infecciones pulmonares a repetición, aumento de
diámetro anteroposterior del tórax y cor pulmonale.
Veamos algunos conceptos más a tener en cuenta.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Aquí puedes observar un tórax en tonel en el cual el diámetro anteroposterior igual al diámetro transverso.
Examinemos cuáles son los factores de riesgo para EPOC. Hay factores del huésped y factores ambientales.
© UPC. Todos los derechos reservados.
Ahora conozcamos cuáles son los indicadores clave para EPOC. Entre ellos encontramos: disnea, tos crónica,
producción crónica del esputo, la historia de exposición a factores de riesgo y la historia familiar.
© UPC. Todos los derechos reservados.
Recientemente se ha descrito la existencia de casos de superposición de ASMA y EPOC. Esto se denomina ACOS
(Asthma COPD Overlap Syndrome).
Su relevancia y abordaje clínico aun está por determinarse.
En el Perú existen dos condiciones frecuentemente asociadas a obstrucción bronquial pero infrecuentemente
descritas en la literatura: la exposición a combustibles de biomasa y el pulmón secular tuberculoso.
© UPC. Todos los derechos reservados.
Ampliemos estos puntos.
Los combustibles de biomasa más frecuentemente utilizados incluyen la leña y la bosta (deposición seca del
ganado).
La exposición genera un proceso inflamatorio de la vía aérea que lleva a espasmo e inflamación bronquial. Esto es
más grave si la exposición se da en ambientes no ventilados, como suele suceder en las comunidades de la sierra
del Perú.
© UPC. Todos los derechos reservados.
Veamos las características de estas patologías.
Es la causa común de HRB y EPOC en el Perú. Reconocido en últimas versiones del GOLD como causa importante
de EPOC en países en vías de desarrollo. Su incidencia y prevalencia no conocidas.
Es la combinación en grados variables de: Hiperrreactividad bronquial, Neumoconiosis y Fibrosis.
© UPC. Todos los derechos reservados.
Usualmente no es reconocido como entidad clínica. Su fisiopatología incluye: Hiperreactividad bronquial, Fibrosis
Pulmonar, Bronquiectasias y Cavernas.
Los hallazgos clínicos suelen corresponder a una combinación de grados variables de fibrosis pulmonar con
enfermedad pulmonar obstructiva crónica.
© UPC. Todos los derechos reservados.
Introduce cada término en el lugar correspondiente del texto.
© UPC. Todos los derechos reservados.
Repasemos algunos temas a modo de conclusiones:
El síndrome de hiperreactividad bronquial es frecuente.
La causa más común de HRB de presentación aguda es la bronquitis aguda.
Las causas más comunes de HRB crónica son Asma (intermitente o crónico reagudizado) y EPOC.
En el Perú, el pulmón secuelar post-tuberculoso y la enfermedad por inhalación de combustibles de biomasa son
condiciones frecuentes pero sub-diagnosticadas de HRB crónica.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Bienvenidos a la sesión “Dificultad respiratoria I: Disnea”.
A lo largo de esta sesión veremos algunos conceptos clave para comprender este tema, la clasificación de la disnea,
la anamnesis en pacientes con esta patología y la disnea súbita. ¡Adelante!
© UPC. Todos los derechos reservados.
Empecemos con el primer tema: Conceptos generales
La dificultad respiratoria es un término amplio que puede ser un síntoma y/o un signo, objetivado mediante el
aumento de la frecuencia respiratoria o la presencia de retracciones. Pero ¿cuándo hablamos de disnea?
© UPC. Todos los derechos reservados.
Cuando la dificultad respiratoria es percibida por el paciente, se habla de disnea y se puede definir como la
percepción anormal del esfuerzo respiratorio.
El paciente habitualmente refiere esta sensación como la de falta de aire, ahogamiento o cansancio.
Según la Amercian Thoracic Society, la disnea es un “Término utilizado para caracterizar la experiencia subjetiva de
disconfort al respirar, la cual esta compuesta por diferentes tipos de sensaciones que varían en intensidad. La
© UPC. Todos los derechos reservados.
experiencia resulta de interacciones entre múltiples factores fisiológicos, psicológicos, sociales y ambientales; y
puede inducir respuestas fisiológicas y conductuales secundarias”.
Empecemos con el segundo tema: Clasificación de disnea
Observa en el cuadro la clasificación de disnea según la Sociedad americana de tórax.
© UPC. Todos los derechos reservados.
Veamos ahora algunos tipos específicos de disnea.
En esta clase de disnea se debe especificar qué tipo de esfuerzo desencadena la disnea. Por ejemplo: Caminar en
una pendiente, ¿Cuántos metros? ¿Al subir escaleras? ¿Al comer, vestirse o peinarse?
© UPC. Todos los derechos reservados.
Este tipo de disnea implica gran severidad en casos de patología cardiovascular o pulmonar. Una disnea en reposo
que mejora con la actividad física sugiere un origen psicógeno.
Es la disnea al decúbito. Casi siempre obedece a casos de insuficiencia cardiaca congestiva. Ocasionalmente, puede
observarse en asma bronquial.
El paciente refiere que tiene que dormir “casi sentado”, o “con varias almohadas”.
© UPC. Todos los derechos reservados.
Se trata de una disnea que aparece al adoptar el decúbito lateral. Se suele observar en casos de insuficiencia
cardiaca, derrame pleural masivo o grandes atelectasias.
Es un tipo de disnea que aparece al adoptar la posición erguida. Es infrecuente. Puede verse asociada a ortodeoxia
(disminución de la saturación arterial de oxigeno en presencia de cortocircuitos arterio venosos en pacientes con
enfermedad hepática avanzada como parte del Síndrome Hepatopulmonar).
Ocasionalmente asociados a malformaciones vasculares o debilidad de musculatura abdominal.
© UPC. Todos los derechos reservados.
Empecemos con el tercer tema: Anamnesis y examen físico
Revisemos a continuación los aspectos a considerar para realizar la anamnesis de pacientes con disnea.
© UPC. Todos los derechos reservados.
Se debe consultar la edad. En los jóvenes las causas más frecuentes incluyen asma y neumonía y en adultos
mayores se agregan Enfermedad Pulmonar Obstructiva Crónica (EPOC), fibrosis pulmonar, bronquiectasias
infectadas.
También se debe consultar por las áreas hacinadas: tuberculosis.
© UPC. Todos los derechos reservados.
También se debe indagar sobre la exposición a asbesto (Mesotelioma, derrame pleural) y zonas de altura
(enfermedad por inhalación de combustibles de biomasa (leña, bosta)).
Además se debe consultar sobre la forma de inicio: súbito versus insidioso.
El inicio es un dato crucial en la obtención de la historia clínica. Las enfermedades cuyo inicio es claramente súbito y
más aparatos incluyen el neumotórax y el embolismo pulmonar. En el otro extremo del espectro se encuentran la
enfermedad pulmonar obstructiva crónica (EPOC) y la fibrosis pulmonar, cuyo inicio es tan insidioso que es casi
© UPC. Todos los derechos reservados.
imposible para el paciente identificarlo con exactitud.
También se debe controlar por su curso: Hiperagudo, agudo, subagudo, crónico, crónico reagudizado.
© UPC. Todos los derechos reservados.
Veamos qué más debemos preguntar con respecto a la disnea. Se debe consultar sobre aparición, intensidad,
características, síntomas acompañantes y agravantes/atenuantes.
© UPC. Todos los derechos reservados.
También es importante prestar atención a los antecedentes, tanto generales como patológicos.
En cuanto a los antecedentes generales se debe consultar sobre vivienda, ocupación, contacto tuberculoso y
tabaquismo.
© UPC. Todos los derechos reservados.
Mientras que en cuanto a los antecedentes patológicos se debe consultar sobre hipertensión, diabetes, asma,
tuberculosis, neumonía, enfermedad pulmonar obstructiva crónica, fibrosis pulmonar, cardiopatía isquémica y
arritmias.
Observa en pantalla las claves para distinguir si una disnea es de origen cardiovascular o respiratorio, a través de
sus síntomas y signos acompañantes.
© UPC. Todos los derechos reservados.
Empecemos con el cuarto tema: La disnea súbita
No existe un punto de corte definido, pueden ser horas a días. Puede subclasificarse en disnea súbita y aguda.
© UPC. Todos los derechos reservados.
No existe un punto de corte definido, pueden ser horas a días. Puede subclasificarse en disnea súbita y aguda.
La disnea súbita puede tener diversas causas. [1] Pueden ser de origen respiratorio, como el Neumotórax, [2] de
origen cardiovascular, como el Tromboembolismo pulmonar [3] o de origen psicogénico, como el ataque de pánico.
© UPC. Todos los derechos reservados.
Repasemos las características del Neumotórax espontáneo primario.
Se produce generalmente en varones jóvenes. Un síntoma predominante es el dolor pleurítico, es decir un dolor
intenso de tipo punzante (o lancinante) exacerbado por la tos e inspiración. Se trata de una disnea de grados
variables. En neumotórax a tensión puede haber disnea marcada y al examen físico evidenciarse enfisema
subcutáneo, desplazamiento de la tráquea y cianosis.
© UPC. Todos los derechos reservados.
Para comenzar observemos como está conformada la anatomía pulmonar
Las 7 primeras costillas forman la articulación esternal directa.
La articulación condroesternal común está formada por las costillas 8a-10a
Y las costillas 11 y 12 corresponden a las costillas flotantes.
© UPC. Todos los derechos reservados.
Para comenzar observemos como está conformada la anatomía pulmonar
Las 7 primeras costillas forman la articulación esternal directa.
La articulación condroesternal común está formada por las costillas 8a-10a
Y las costillas 11 y 12 corresponden a las costillas flotantes.
© UPC. Todos los derechos reservados.
Asimismo, en algunos casos el aire puede disecar el mediastino y aparecer como una línea radiolúcida
(neumomediastino) y disecar el tejido subcutáneo dando una impresión de crepitación a la palpación. Ello se
conoce como enfisema subcutáneo.
Aquí puedes observar cómo en la radiografía se aprecia la ausencia de parénquima pulmonar en el lado derecho.
La flecha indica el pulmón completamente colapsado. Esto se denomina “muñón de colpaso”.
© UPC. Todos los derechos reservados.
En el caso del embolismo pulmonar suelen existir condiciones predisponentes: inmovilización, cirugía reciente,
neoplasias, trombosis venosa. Los hallazgos al examen de tórax y pulmones suelen ser inespecíficos. Es posible
estimar el riesgo de embolismo pulmonar a través de reglas de predicción clínica. El diagnóstico se basa
fundamentalmente en la anamnesis.
En esta otra radiografía se puede apreciar un área de oligoemia (se ve más radiolúcido y con un parénquima
© UPC. Todos los derechos reservados.
pulmonar más tenue). Esto se denomina signo de Westermark (espacio entre las flechas blancas). Asimismo, se
observa la arteria pulmonar ingurgitada (aumentada de grosor) señalada por la flecha negra.
Sin embargo, la mayoría de casos de embolismo pulmonar no logran ser demostrados en la radiografía. El examen
que suele demostrar el cuadro es una arteriografía pulmonar. El tratamiento se inicia con la sospecha clínica en
presencia de factores de riesgo definidos.
Por su parte, en esta tomografía se puede ver claramente la imagen de un gran émbolo en la arteria pulmonar
derecha. Se trata de un embolismo pulmonar agudo masivo.
© UPC. Todos los derechos reservados.
Revisemos aquí las características de la disnea de origen psicógeno.
La disnea de origen psicógeno refiere crisis de ansiedad, ataque de pánico (se suele acompañar de palpitaciones,
sensación de “ que el corazón se va a detener” o “muerte inminente”). Además, el examen físico es normal excepto
por hiperventilación con respiración “suspirosa”. Usualmente desencadenada por estresores emocionales. La
dificultad respiratoria puede mejorar con el ejercicio o distractores.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Revisemos los siguientes puntos a modo de conclusiones:
-La dificultad respiratoria es un término amplio que puede ser un síntoma y/o un signo (objetivado mediante el
aumento de la frecuencia respiratoria o la presencia de retracciones).
-Cuando la dificultad respiratoria es percibida por el paciente, se habla de disnea, y se debe cuantificar su grado.
-La dificultad respiratoria puede dividirse en súbita, aguda, subaguda o crónica; y puede tener su origen en el
aparato respiratorio, cardiovascular o ser de origen psicógeno.
-Las causas más importantes de disnea súbita incluyen el neumotórax, el embolismo pulmonar y cuadros
psicógenos.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Te damos la bienvenida a la presente sesión denominada “Dificultad Respiratoria II”.
En esta sesión haremos una descripción resumida de las causas de disnea aguda, subaguda y crónica tanto de
origen respiratorio como cardiovascular.
© UPC. Todos los derechos reservados.
Empecemos con el primer tema: Dificultad Respiratoria Aguda
La dificultad respiratoria aguda o disnea aguda (días) puede tener las siguientes causas respiratorias y causas
© UPC. Todos los derechos reservados.
cardiovasculares. Las causas respiratorias son la neumonía, la atelectasia, la crisis asmática y la exacerbación aguda
de EPOC y las causas cardivasculares son la miocarditis, el infarto de miocardio y la fibrilación auricular. Veamos en
detalle cada una de ellas.
La neumonía es una infección del parénquima pulmonar en la que uno (o más) agentes infecciosos invaden el
alveolo por vía aérea o hematógena generando una respuesta inflamatoria.
La presentación clínica clásica es el síndrome de consolidación. Aquí conoceremos qué es este síndrome, cómo se
traduce en el examen físico, cuál es su Anamnesis y la imagen que se observa en la radiografía y tomografía.
© UPC. Todos los derechos reservados.
Veamos cómo se traduce el síndrome de consolidación en el examen físico.
Imaginemos que esto es un pulmón normal. El cilindro amarillo es la vía respiratoria y el trasparente el parénquima
pulmonar.
En la neumonía el parénquima se llena de líquido inflamatorio. Ese liquido transmite mejor el sonido, que el
pulmón normal que esencialmente contiene aire. La transmisión del sonido que puede ser detectada por el tacto se
denomina frémito vocal. Como el líquido es un mejor transmisor del sonido que el aire, el frémito vocal aumenta.
De manera similar, la percusión de un pulmón normal da una nota sonora relativamente hueca.
La nota de menor intensidad y gravedad obtenida al percutir un pulmón lleno de líquido se denomina matidez.
La auscultación revela varios fenómenos. Al auscultar la voz encontraremos un aumento de su intensidad, eso se
denomina broncofonía.
Si se logra distinguir la palabra de manera nítida hablamos de pectoriloquia.
La transmisión aumentada de la voz susurrada es la pectoriloquia afona.
Por otro lado, la transmisión a través de las vías aéreas de mayor calibre se oye de manera más intensa dando
lugar a la aparición de un soplo tubario, llamado así porque remeda el sonido producido por el soplido a través de
un tubo.
Finalmente, la movilización de secreciones en la vía aérea más pequeña va a generar un sonido similar al crepitar
de la leña (estertores crepitantes).
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
El síndrome de consolidación es el reemplazo del aire en el interior del acino pulmonar por líquido, células o ambos.
El agente infeccioso llega al alveolo.
© UPC. Todos los derechos reservados.
Y se disemina en forma centrífuga a los alveolos contiguos.
Y a los sacos alveolares adyacentes.
© UPC. Todos los derechos reservados.
En resumen esto es lo que se encuentra en los hallazgos clínicos.
En la radiografía y tomografía puede observarse la presencia de ramificaciones bronquiales en medio del
parénquima afectado, eso se llama broncograma aéreo. Este fenómeno se produce porque el fenómeno
inflamatorio compromete el parénquima pulmonar pero la vía aérea se encuentra indemne. El broncograma aéreo
es un dato muy importante porque se presenta en fenómenos de consolidación , mientras que en los derrames
© UPC. Todos los derechos reservados.
pleurales y atelectasias se observa una radiopacidad homogénea SIN broncograma.
La atelectasia es cualquier condición que genere perdida (sin reemplazo) del aire alveolar. Veamos aquí la
etimología, cómo se traduce en el examen físico, sus hallazgos clínicos y los signos radiológicos.
Acá vemos un pulmón normal no colapsado.
© UPC. Todos los derechos reservados.
En el caso de hallarse una atelectasia, el pulmón colapsado impide el paso de la vibraciones vocales.
Y genera matidez a la percusión, pues se pierde el aire que da la resonancia normal al pulmón.
Y la auscultación no podrá detectar el pasaje aéreo.
© UPC. Todos los derechos reservados.
Esto es lo que se encuentra en los hallazgos clínicos.
© UPC. Todos los derechos reservados.
En la radiografía podemos observar una radiopacidad homogénea sin broncograma aéreo, retracción traqueal y de
estructuras mediastinales asociadas a perdida de volumen pulmonar.
En la radiografía de la izquierda se puede ver como la silueta cardica ha sido traccionada enteramente hacia la
izquierda. En la radiografía de la derecha se puede observar muy claramente la pérdida de volumen pulmonar y
una marcada retracción traqueal hacia la izquierda, que es donde se identifica la atelectasia.
© UPC. Todos los derechos reservados.
Hemos visto que la atelectasia es una condición asociada a la presencia de dificultad respiratoria aguda. Ahora
vamos a revisar otras dos causas comunes de dificultad respiratoria aguda: crisis asmática y exacerbación aguda de
EPOC.
Por su parte, el asma y la enfermedad pulmonar obstructiva crónica son enfermedades crónicas que con
frecuencia presentan exacerbaciones agudas habitualmente relacionadas a la presencia de infecciones virales o
bacterianas agudas sobreagregadas al cuadro de fondo. Obtener el antecedente de asma/EPOC es crucial para el
abordaje y manejo inicial.
Estas patologías serán abordadas en una de las próximas sesiones.
© UPC. Todos los derechos reservados.
La palabra atelectasia se origina en dos raíces griegas: atelos , que significa “incompleto” y ektasis que significa
“distensión y/o estiramiento”. Ello hace referencia a la expansión alveolar incompleta (o lo que es lo mismo, el
colapso alveolar) observado en los casos de atelectasia
Si esto representa una vía aérea normal.
En la atelectasia por resorción (la causa más común de atelectasia) hay una obstrucción endobronquial.
Lo que lleva al colapso pulmonar.
Nota: Existen otras causas de atelectasia incluyendo las denominadas por obstrucción , adhesivas, cicatricales y
las asociadas a denitrogenación, pero el síndrome clínico de atelectasia se asocia casi exclusivamente a las
atelectasias por resorción.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
La miocarditis generalmente es de origen viral. Se presenta como un cuadro de dolor torácico inespecífico el cual
puede o no asociarse a dificultad respiratoria y se asocia a elevación de enzimas asociadas a daño miocárdico (CPK-
MB, troponina).
© UPC. Todos los derechos reservados.
El infarto de miocardio se presenta como un dolor anginoso agudo y puede asociarse a dificultad respiratoria si se
afecta gravemente el retorno de las venas pulmonares por un daño severo del miocardio.
La fibrilación auricular o arritmias cardíacas están generalmente asociadas a la presencia de “palpitaciones”. La
dificultad respiratoria puede darse en caso de pacientes con falla cardiaca relativamente compensada, la cual se
exacerba con el desarrollo de la arritmia.
© UPC. Todos los derechos reservados.
Une cada patología con su definición.
© UPC. Todos los derechos reservados.
Empecemos con el segundo tema: Dificultad Respiratoria Subaguda
La Dificultad Respiratoria Subaguda o disnea subaguda (semanas) puede tener las siguientes causas respiratorias y
causas cardiovasculares. Las causas respiratorias son el derrame pleural, la neumonitis intersticial y la vasculitis
pulmonar y las causas cardiovasculares son la endocarditis infecciosa y la pericarditis. A continuación veremos cada
una en detalle.
© UPC. Todos los derechos reservados.
El derrame pleural resulta de la ocupación del espacio pleural por líquido. Veamos aquí la fisiopatología y cómo se
traduce esto en el examen físico.
La interposición de un “colchón” de líquido va a impedir la transmisión del sonido y va ser difícil palpar la
transmisión del mismo.
© UPC. Todos los derechos reservados.
Y también será difícil su auscultación.
En resumen, esto es lo que se encuentra en los hallazgos clínicos.
© UPC. Todos los derechos reservados.
El líquido situado en la cavidad pleural amortigua el pasaje del sonido hacia el oído del examinador. La interface
líquido aire del limite superior del derrame genera egofonía (transmisión anormal del sonido en el que la letra i
parece sonar como una e a manera de balido). Es difícil encontrar signos clínicos si el derrame es de menos de 300
cc.
La neumonía intersticial aguda se presenta como un cuadro de dificultad respiratoria que progresa en el lapso de
© UPC. Todos los derechos reservados.
pocas semanas, el cual lleva finalmente a hipoxia severa e insuficiencia respiratoria aguda.
© UPC. Todos los derechos reservados.
Las vasculitis pulmonares suelen asociarse a otros síntomas o marcadores inmunológicos de enfermedad difusa del
tejido conectivo
Algunas vasculitis pulmonares de importancia incluyen vasculitis asociadas a ANCA, Granulomatosis de Wegener;
Enfermedad de Churg Strauss, Poliangitis microscópica y Síndrome de Goodpasture (asociada a anticuerpos
antimembrana basal glomerular).
© UPC. Todos los derechos reservados.
Las tuberculosis miliar puede asociarse a tos y síntomas sistémicos. La baciloscopía (examen de esputo) suele ser
negativa y la radiografía suele ser diagnóstica mostrando la presencia de un patrón micronodular característico.
La endocarditis infecciosa se produce por la colonización y crecimiento bacteriano sobre una válvula generalmente
dañada.
© UPC. Todos los derechos reservados.
La endocarditis por estafilococo puede ser de presentación más aguda y presentarse en válvulas normales en
pacientes con catéteres endovenosos (por ejemplo en pacientes sometidos a hemodiálisis).
La endocarditis subaguda bacteriana clásica se asocia a manifestaciones de insuficiencia cardiaca, embolismo
sistémico y fenómenos inmunológicos.Debe sospecharse particularmente en pacientes en los que se encuentre la
evidencia de fiebre + soplo cardíaco (especialmente si es de nueva aparición).
© UPC. Todos los derechos reservados.
Suele presentarse con dolor torácico inespecífico, taquicardia y en algunos casos dificultad respiratoria.
Especialmente si el volumen aumenta lo suficiente para afectar el llenado ventricular.
La radiografía puede mostrar ángulos cardiofrénicos obtusos dando la figura clásica de “corazón en matraz”.
© UPC. Todos los derechos reservados.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Continuemos con : Dificultad Respiratoria Crónica
Para comenzar vamos a conocer las enfermedades vinculadas a la dificultad respiratoria crónica. Las causas
respiratorias son fibrosis pulmonar, otras formas de EPID, enfermedad pulmonar obstructiva crónica, enfermedad
por inhalación de combustibles de biomasa y la causa cardiovascular es la insuficiencia cardíaca. La enfermedad
pulmonar obstructiva crónica y la enfermedad pulmonar por inhalación de biomasa son condiciones importantes
© UPC. Todos los derechos reservados.
asociadas a dificultad respiratoria crónica que serán abordadas en las siguientes sesiones.
La Fibrosis pulmonar y otras formas de enfermedad pulmonar intersticial difusa (EPID) son un grupo heterogéneo
de enfermedades agrupadas bajo una misma denominación.
Es poco frecuente que enfermedades ataquen exclusivamente al intersticio pulmonar. Se ha sugerido utilizar el
término Enfermedad Parenquimal Pulmonar difusa.
© UPC. Todos los derechos reservados.
La causa más común a nivel mundial de enfermedad pulmonar parenquimal difusa es la Fibrosis Pulmonar
Idiopática.
Los criterios de ATS/ERS para el diagnóstico de la fibrosis pulmonar idiopática pueden dividirse en criterios mayores
y criterios menores. Vamos a conocerlos. Los criterios mayores son la exclusión de otras causas de EPID
(tóxicos/drogas, exposiciones ambientales y Enfermedades Difusas del Tejido Conectivo -EDTC-), estudios de
función pulmonar indicativos de restricción (Capacidad Vital reducida, aumento del Gradiente Alveolo-Arterial ,
hipoxemia en reposo o Capacidad de Difusión de Monóxido de Carbono -DLCO- reducida), tomografía
computarizada de alta resolución con patrón reticular bibasal y biopsia transbronquial o LBA no indicativos de otra
patología.
Los criterios menores son edad mayor a 50 años; inicio insidioso de disnea de esfuerzo, duración de enfermedad
mayor a 3 meses y crepitantes inspiratorios bibasales.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Esto es lo que se encuentra en hallazgos clínicos
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Esta es una radiografía típica de Fibrosis pulmonar. Se observa la presencia de opacidades (fibrosis) en los campos
inferiores de ambos pulmones.Esta tomografía muestra el típico patrón en “panal de abeja” (flechas) asociado a los
estadíos avanzados de fibrosis pulmonar.Con esto hemos terminado la sección correspondiente a causas de
dificultad respiratoria crónica de origen respiratorio. A continuación veremos las causas cardiovasculares de
dificultad respiratoria crónica.
© UPC. Todos los derechos reservados.
La insuficiencia cardíaca se genera cuando el corazón es incapaz de bombear suficiente contenido sanguíneo para
satisfacer las necesidades metabólicas del organismo.
Las causas de la insuficiencia cardíaca pueden ser una cardiopatía isquémica, una cardiopatía hipertensiva, las
valvulopatías o una cardiopatía congénita.
Con menos frecuencia se pueden encontrar miocardiopatías primarias o secundarias e insuficiencia cardiaca
asociada a enfermedades como tirotoxicosis, anemia severa, enfermedad de Paget, fístulas arteriovenosas o Beri-
beri. Los síntomas de la insuficiencia cardiaca se pueden entender mejor si los conceptualizamos como
dependientes del compromiso de las cámaras izquierdas o derechas del corazón. Esto se suele llamar síntomas de
insuficiencia cardiaca “izquierda” y “derecha” respectivamente
Esta gráfica muestra la circulación normal. Si tenemos un problema con las cavidades izquierdas del corazón, va a
haber una disminución del vaciamiento ventricular y un incremento de la presión hidrostática en los capilares
pulmonares generando paso de líquido al intersticio y espacio alveolar. Por otro lado va a haber una disminución
de la llegada de sangre a los tejidos.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Las manifestaciones de la insuficiencia cardíaca izquierda pueden ser disnea, ortopnea, disnea paroxística nocturna,
tos, edema agudo pulmonar en casos descompensados , fatiga y la presencia de crepitantes bilaterales al examen
físico.
Acá valdría la pena añadir un recordatorio de los síntomas dando un click en cada uno de los términos
Dísnea Percepción anormal del esfuerzo respiratorio, usualmente referido como “dificultad para respirar” o “falta
de aire”.
Ortópnea: Dísnea al adoptar el decúbito dorsal (estar acostado en forma horizontal)
Dísnea paroxística nocturna: Dísnea que ocurre en forma abrupta durante la madrugada la cual despierta al
paciente y lo obliga a sentarse y “tomar aire”. Se produce debido al aumento de la presión hidrostática capilar
pulmonar durante la noche debido a la movilización de líquido acumulado en miembros inferiores durante el día.
Edema agudo pulmonar: Emergencia médica caracterizada por una gran dificultad respiratoria asociada a
hipoxemia secundaria a inundación alveolar por un gran incremento de la presión hidrostática.
Fatiga: producto de la disminución de la llegada de sangre a los tejidos corporales.
Crepitantes bilaterales: El aumento de la presión hidrostática y trasudado de líquido al espacio alveolo intersticial se
manifestará a la auscultación por la presencia de estertores crepitantes.
Pero también puede comprometerse el corazón derecho. Y eso genera un aumento de la presión hidrostática en
todo el sistema venoso que lleva sangre a la aurícula derecha. Este aumento se transmitirá a las venas yugulares,
producirá congestión hepática y aumento de la presión hidrostática de los capilares en miembros inferiores que
producirán edemas.
La insuficiencia cardíaca “derecha“ se traduce entonces en ingurgitación yugular, hepatomegalia y edemas.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Repasemos algunos puntos a modo de conclusiones:
Las técnicas del examen físico respiratorio son la inspección, tanto estática como dinámica; la palpación, en la que
se realiza la amplexación torácica y la palpación del frémito vocal; la percusión, que puede ser directa o indirecta y
la auscultación que permite detectar ruidos normales, buscar ruidos agregados y evaluar la transmisión de la voz .
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Te damos la bienvenida a la sesión “Dolor torácico”.
En este recorrido veremos a qué se denomina dolor torácico, las causas del mismo, la anamnesis y características
clínicas. Así como también, conoceremos las características de determinados tipos de dolores torácicos. ¡Adelante!
© UPC. Todos los derechos reservados.
Empecemos con el primer tema: Definición y tipos de dolor
En primer lugar definamos qué es el dolor torácico.
© UPC. Todos los derechos reservados.
Se denomina dolor torácico a cualquier sensación álgida localizada en la zona situada entre el diafragma y las fosas
supraclaviculares.
Éste constituye una de las causas más frecuentes de consulta médica, pues habitualmente despierta preocupación
en el que lo sufre, además del padecimiento que por sí proporciona. Tiene una significación en extremo diversa,
siendo unas veces consecutivo a pequeñas afecciones intrascendentes, mientras que en otras es expresión de
procesos de extrema severidad.
© UPC. Todos los derechos reservados.
El dolor torácico por consiguiente, se presenta como un síntoma inespecífico y puede estar originado por
enfermedades pulmonares, músculo-esqueléticas, trastornos esofágicos o gastrointestinales, irritación de raíces
nerviosas cérvico-torácicas, estados de ansiedad y, por supuesto, por una enfermedad cardiovascular.
Revisemos a continuación, los distintos tipos de dolor que podemos encontrar.
© UPC. Todos los derechos reservados.
Recordemos que a lo largo del desarrollo del embrión, se muestra una estructura en forma de “bloque” divididas en
tres partes llamadas “somitas”. Cada estructura que se origina de estas “somitas” arrastra consigo su inervación
inicial, sea cual sea su localización final (dermatoma que da origen a la dermis, miotoma que da origen a los
músculos y escerotoma que da lugar a los huesos y estructuras articulares). El dolor somático es aquel referido a
las estructuras de la pared, músculos articulaciones y serosas (PPP: Pleura, Peritoneo, Pericardio) y es fácil de
describir y localizar por el paciente. Como ejemplos podemos mencionar: torácicos (fracturas costales, contusiones)
Condritis esternocostal (Síndrome de Tietze) Herpes Zoster.
Esto ocurre porque durante el desarrollo embrionario las vísceras se producen por un proceso de diverticulación a
partir de un tubo longitudinal inicial. Es derivado de estructuras internas: corazón , pulmones, esófago, aorta. Es
difícil de localizar o definir para el paciente. El paciente lo muestra con la mano abierta, produce disconfort o
sensación vaga. Como ejemplo podemos mencionar: IMA, Pericarditis, Mediastinitis, Aneurisma y Disecante,
Esofagitis.
© UPC. Todos los derechos reservados.
En este caso podríamos decir que es un error de interpretación del cerebro donde esta la noxa que produce el
dolor. Muchas veces el dolor visceral es referido como somático. Es una forma de dolor visceral que puede
percibirse en la pared torácica, hombro y parte superior de la espalda.
Este dolor es referido como “urgente”, “quemante”, ”fulgurante” (como un “choque eléctrico”) y muchas veces
acompañado de parestesias. Provocado por daño o lesión a nivel de algún nervio sensitivo y se presenta con :
© UPC. Todos los derechos reservados.
Alodinia, Hiperestesia, hiperpatía.
En este caso el paciente siente realmente el dolor pero no encontramos un sustrato anatómico que lo explique. Es
una de las causas más frecuentes de dolor torácico. Está relacionado con la ansiedad y la depresión, suele ser de
localización inframamaria, referido a menudo al hemitórax izquierdo, y puede simular cualquier perfil de los
descritos. En general originado por el nerviosismo, se acompaña de disnea e hiperventilación. No es raro que el
dolor torácico se asocie a manifestaciones de inestabilidad vasomotora, como hipersecreción palmar, sofocaciones
y taquicardia. Su intensidad y duración es variable, no limita la capacidad de ejercicio ni interrumpe el sueño, se
alivia con medidas que disminuyen la ansiedad y el estrés (relajación y ansiolíticos). El diagnóstico de dolor
psicógeno debe hacerse después de excluir todas las causas orgánicas.
© UPC. Todos los derechos reservados.
Este es un tipo de dolor “no real”, que trae consigo un beneficio personal para el paciente.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Empecemos con el segundo tema: Causasdel dolor torácico
Siempre deben tenerse presentes las causas de dolor torácico de origen no cardíaco, entre las que destacan: los
© UPC. Todos los derechos reservados.
trastornos esofágicos, pleuropulmonares, músculo esqueléticos , las crisis de pánico y los trastornos de ansiedad.
Veamos el origen y etiología de cada uno.
© UPC. Todos los derechos reservados.
Antes de pasar al siguiente tema, te presentamos un caso.
© UPC. Todos los derechos reservados.
Empecemos con el tercer tema: Anamnesis
© UPC. Todos los derechos reservados.
Pasemos ahora a ver cómo hacer la anamnesis. Para ello se deben tener en cuenta: la localización, la intensidad, las
características del dolor, la irradiación y los síntomas acompañantes. Veamos cada uno en detalle.
Se debe consultar si es localizado, difuso o diferido.
© UPC. Todos los derechos reservados.
Se utiliza una escala de 1 al 10 entendible para el paciente donde 1 es mínimo dolor y 10 es lo máximo. Esta escala
es subjetiva y nos ayuda en valorar la intensidad del dolor pero también podemos preguntar si el dolor le impide
realizar sus actividades cotidianas.
Se debe indagar también si el dolor es urente, opresivo, punzada, trasfixiante, sordo, fulgurante.
© UPC. Todos los derechos reservados.
También se debe consultar por la irradiación o propagación del dolor.
Asimismo, se debe consultar si existen síntomas acompañantes como nauseas, vómitos, diaforesis, etc.
© UPC. Todos los derechos reservados.
Veamos un ejemplo. El dolor músculo esquelético es localizado, el paciente puede localizar el dolor con un dedo,
no es pleurítico, es decir un dolor que aumenta a la inspiración. Duele cuando se comprime el área dolorosa. Pues
si tiene estas características es somático.
© UPC. Todos los derechos reservados.
Repasemos algunos conceptos para tener en cuenta.
El dolor urente es una sensación de quemazón.
El dolor opresivo implica una presión fuerte o constrictiva.
© UPC. Todos los derechos reservados.
El dolor punzante es por ejemplo una “puntada de costado” en cuadros de irritación pleural, que aumenta en la
inspiración.
Ahora bien, ¿cómo podemos diferenciar las causas de dolor torácico? Pues gracias a una buena anamnesis.
© UPC. Todos los derechos reservados.
Revisemos las principales preguntas que deben realizarse para hacer una buena anamnesis.
Ahora veamos cómo preguntar. Por ejemplo, ¿el dolor presenta características mecánicas, aumentando con los
© UPC. Todos los derechos reservados.
movimientos? Si la respuesta es positiva suele tratarse de un dolor osteo-muscular.
Si la respuesta es negativa, debe preguntarse, ¿el dolor tiene características pleuro-pulmonares o pericárdicas,
modificándose con los movimientos respiratorios, la tos y/o los cambios posturales? Si la respuesta es positiva,
suele tratarse de un dolor pleuro-pulmonar o pericárdico. Si la respuesta es negativa, debe considerarse la
posibilidad de que se trate de un dolor de características isquémicas o una disección aórtica, debiéndose dirigir el
resto de la anamnesis en este sentido.
En el diagnóstico diferencial del dolor torácico de origen coronario puede ser de gran utilidad responder a las
preguntas: ¿El dolor es de localización centro-torácica? ¿Está desencadenado por el ejercicio? ¿Desaparece pronto
con el reposo o con el uso de nitroglicerina?
Asimismo, es de gran importancia en una buena anamnesis preguntar antecedentes como diabetes mellitus;
hipertensión arterial, obesidad; tabaquismo; dislipidemia actividad física, stress, trabajos forzosos, trastornos del
sueño, conflictos laborales y familiares, trastornos digestivos etc. En jóvenes también es importante preguntar
sobre el uso de drogas, como la cocaína. Veamos sobre qué otros antecedentes es preciso indagar.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Veamos ahora dentro del examen físico qué se debe hacer en todo paciente que presente dolor torácico y en qué
debe consistir la exploración física.
Se deben:
© UPC. Todos los derechos reservados.
Determinar las funciones vitales: temperatura, presión arterial, frecuencia cardiaca, frecuencia respiratoria y
frecuencia de pulso.
Realizar una inspección torácica: hematoma, lesiones herpéticas, etc.
Una exploración osteo-muscular: articulaciones condroesternales, columna cervical y dorsal, del hombro, etc.
Exploración del cuello y de los sistemas respiratorios y circulatorios
Exploración del abdomen
Y la exploración de las extremidades: pulsos periféricos, presencia de varices ,etc.
Una correcta exploración física, que nos encamine a diferenciar las causas potencialmente graves, de aquellas otras
patologías que no lo necesitan y cuya sospecha errónea de un proceso potencialmente peligroso puede dar lugar a
consecuencias psicológicas y económicamente negativas para el enfermo y la institución de salud. Ésta debe incluir:
Aspecto general
Signos vitales
Fiebre y taquicardia son inespecíficos pero importantes
Dolor a la palpación tórax
Alteraciones pulmonares
Arritmias - soplos
Pulsos periféricos
Signos trombosis venosa( edema asimétrico en miembros inferiores)
Nivel de consciencia
© UPC. Todos los derechos reservados.
Empecemos con el cuarto tema: Características clínicas
En este cuadro puedes observar las diferentes características clínicas de las diversas patologías que cursan los
pacientes con dolor torácico, en cuanto al contexto del paciente, duración, calidad del dolor y localización.
© UPC. Todos los derechos reservados.
En este otro cuadro puedes observar las características semiológicas del dolor torácico.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Empecemos con el quinto tema: Tipos de dolores torácicos
Comencemos por el dolor torácico muscoloesquelético. La costocondritis es una inflamación de una costilla o del
cartílago que conecta una costilla, lo cual constituye una causa común de dolor torácico. Se trata de una
inflamación o lesión que compromete los músculos del tórax y simula al dolor de isquemia coronaria.
© UPC. Todos los derechos reservados.
Se trata de un dolor de larga duración y características variables, que suele provocarse o modificarse con los
movimientos o la palpación, aliviarse con el reposo y en el que, con frecuencia, existe un antecedente traumático.
Este perfil incluye los traumatismos, el síndrome de Tietze, traumatismos costales, etc.
Antes de continuar, revisaremos otro caso. Lee con atención.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Se trata de un dolor habitualmente punzante en un hemitórax, que suele modificarse con los cambios posturales,
los movimientos respiratorios y la tos. La duración e irradiación son variables y el dolor puede acompañarse de
fiebre, disnea, tos y/o expectoración. Este perfil incluye los casos de neumonía, tromboembolismo pulmonar,
pericarditis aguda, etc.
En este caso la exploración física guarda relación con la causa desencadenante. Podemos encontrar asimetría en
© UPC. Todos los derechos reservados.
los movimientos torácicos, desplazamiento de la tráquea en caso de neumotórax. Veamos algunas patologías.
El paciente suele ser joven, delgado, fumador o no. Presenta dolor repentino, de localización en zona costal lateral,
que se asocia a respiración superficial y disnea.
Está asociado a fiebre y tos con expectoración purulenta.
© UPC. Todos los derechos reservados.
Con antecedentes de inmovilización o de trombosis venosa profunda (TVP). Presenta dolor punzante, repentino,
intensificado con la tos y la respiración. Se asocia con respiración entrecortada, disnea, tos, hemoptisis, síncope o
palpitaciones si es masivo.
Veamos otro caso.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
El dolor neuropático (DN) se origina como consecuencia directa de una lesión o enfermedad que afecta al sistema
somatosensorial. La presencia del DN es sugerida por la historia clínica y el examen físico, con una localización del
dolor neuroanatómicamente lógica y evidencia de daño del sistema nervioso.
Éste puede originarse del daño de las vías nerviosas en cualquier punto desde las terminales nerviosas de los
nociceptores periféricos a las neuronas corticales del cerebro, siendo clasificado como central, cuando afecta el
cerebro o médula espinal y periférico cuando se origina en el nervio periférico, plexo, ganglio dorsal o raíces.
© UPC. Todos los derechos reservados.
Revisemos cuáles son las características de este tipo de dolor.
© UPC. Todos los derechos reservados.
Los síntomas se describen habitualmente como dolor urente o quemante o similar a una descarga eléctrica.
Normalmente los pacientes se quejan de dolores espontáneos (sin que haya existido un estímulo que los provoque)
y de dolores provocados (sensaciones dolorosas ante estímulos que no deberían producir dolor, por ejemplo al
tocar al paciente para revisarlo). Estos dolores espontáneos pueden ser continuos o intermitentes). Observa en
pantalla otros síntomas que puede presentar.
© UPC. Todos los derechos reservados.
La historia debería incluir preguntas sobre las características semiológicas del dolor .En el caso del Herpes zóster al
examinar piel se debe buscar lesiones cutáneas( vesículas)
El Herpes zóster es causado por el mismo virus que provoca la varicela, se inicia con un escozor, picor o quemazón
en un lugar determinado y luego aparecen vesículas profundas agrupadas, tensas a lo largo de vías neurales del
tronco, precedidas de dolor. Los ganglios linfáticos regionales pueden estar sensibles o tumefactos.
© UPC. Todos los derechos reservados.
Ahora bien, cualquier lesión del sistema nervioso puede originar el dolor neuropático, habiendo una lista de
enfermedades que pueden producir dolor de este tipo, tales como:
• Infecciones
• Inflamación
• Irritación de nervios espinales, por ejemplo como consecuencia de una hernia de disco
• Compresión nerviosa por tumores (enfermedades neoplásicas)
• Enfermedades metabólicas como la diabetes, trastornos de la glándula tiroides o algunas otras como la artritis o
el lupus eritematoso
• Lesión cerebral, como por ejemplo infartos o hemorragias cerebrales
• Traumatismos (golpes) en extremidades, principalmente en los hombros
• Uso excesivo de alguna articulación como las muñecas al trabajar en la computadora
• Drogas, toxinas
• Sin causa identificable, como la neuralgia intercostal que se presenta debido a la lesión o inflamación de los
nervios intercostales que son los que corren entre las costillas en el tórax, es una causa habitual de dolor torácico.
© UPC. Todos los derechos reservados.
Finalmente, es importante que sepas que el existe el síndrome de compresión radicular que se origina por lesiones
vertebrales entre la cuarta vertebra cervical y la duodécima dorsal generadas por espondiloartrosis, metástasis de
tumores sólidos. Otras causas : Mal de Pott, mieloma múltiple y tumores intrarraquídeos de cualquier etiología. El
dolor puede estar acompañado de hipoestesia o hiperestesia cutánea en franja.
© UPC. Todos los derechos reservados.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Revisemos algunos puntos a modo de conclusiones:
[1] Se denomina dolor torácico a cualquier sensación álgida localizada en la zona situada entre el diafragma y las
fosas supraclaviculares y constituye una de las causas más frecuentes de consulta médica.
Siempre deben tenerse presentes las causas de dolor torácico de origen no cardíaco, entre las que destacan: los
trastornos esofágicos, pleuropulmonares, osteomusculares, las crisis de pánico y los trastornos de ansiedad.
En la anamnesis se debe tener en cuenta: la localización, la intensidad, las características del dolor, la irradiación y
los síntomas acompañantes.
Hay diferentes tipos de dolores torácicos, cada uno de los cuales tiene sus propias características.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Bienvenidos a la sesión “Dolor torácico de origen cardiovascular”.
En esta sesión veremos las causas de dolor torácico de origen cardiovascular, sus características semiológicas y las
pruebas complementarias que deben realizarse. ¡Adelante!
© UPC. Todos los derechos reservados.
Empecemos con el primer tema: Causas del dolor torácico cardiovascular
Para conocer las causas que lo originan, primero debes saber qué es el dolor torácico de origen cardiovascular.
© UPC. Todos los derechos reservados.
El dolor torácico de origen cardiovascular es un síntoma que puede ser la manifestación de una enfermedad banal,
sin riesgo vital, o por lo contrario representar la primera manifestación de una enfermedad con una importante
repercusión en forma de morbi-mortalidad. Este hecho ha dificultado desde siempre el diagnóstico diferencial y el
manejo de estos pacientes en los servicios de urgencias.
Recordemos que son múltiples las estructuras y órganos que pueden producir el dolor torácico, ya no solo torácicas
© UPC. Todos los derechos reservados.
si no también abdominales, pero además de causas orgánicas, también trastornos somáticos y psíquicos pueden
dar lugar a dolor. Así diferentes órganos y estructuras como el corazón, pulmón, estómago, esófago, grandes vasos,
músculo, piel; pueden ser los responsables del dolor torácico. Como puedes observar, el porcentaje de cada una
entre los pacientes que llega al servicio de emergencia es variable, pero teniendo las causas cardiacas un papel
importante.
Repasemos en detalle algunas de las causas del dolor torácico no cardiovascular.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Como ya mencionamos, son muchas las posibles etiologías del dolor torácico. Entre las causas cardiovasculares que
con más frecuencia producen dolor esta principalmente la enfermedad coronaria en sus tres formas (angina
estable, angina inestable y el Infarto de miocardio agudo). También valvulopatías como la estenosis aórtica,
afectaciones de los grandes vasos en forma de disección de aorta y la afectación del pericardio.
© UPC. Todos los derechos reservados.
Es importante prestar especial atención hacia las causas de dolor que pueden tener consecuencias graves, ya que
un diagnóstico y manejo precoz, se asocian claramente a una mejor supervivencia de los pacientes. Como por
ejemplo, causas isquémicas como el infarto de miocardio agudo y la angina inestable, causas pulmonares como el
embolismo pulmonar y el Neumotórax a tensión y causas de los grandes vasos como la disección de aorta o causas
digestivas, como la rotura esofágica.
Veamos qué debe incluir todo algoritmo diagnóstico en urgencias.
© UPC. Todos los derechos reservados.
Éste debe incluir una completa anamnesis e historia clínica con preguntas dirigidas, una exploración física
exhaustiva pueden aportar datos que orienten hacia una u otra causa del dolor, y permitir guiar las exploraciones
complementarias necesarias.
Repasemos las características que debemos evaluar en todo dolor; por lo tanto también debemos en el dolor
torácico de origen cardiovascular. Éstas son: la aparición, la localización, la irradiación , las características, la
intensidad y los agravantes, atenuantes y acompañantes.
© UPC. Todos los derechos reservados.
Empecemos con el segundo tema: Características semiológicas de los dolores torácicos de origen cardiovascular
Veamos ahora las características de algunas de las enfermedades.
© UPC. Todos los derechos reservados.
La angina estable consta de episodios de dolor por isquemia miocárdica, recurrentes bajo similares circunstancias y
con similar frecuencia. Habitualmente se inicia con baja intensidad, aumentan en 2-3 minutos, y duran < 15
minutos. Asimismo, mejora con reposo o nitratos.
El dolor anginoso tiene una aparición brusca, su localización es retroesternal, precordial, epigastrio. Se irradia al
cuello, mandíbula, epigastrio o brazos. Es de tipo opresivo, compresivo, pesadez, que dura minutos a horas, su
intensidad puede ser leve-moderada o severa. Se agrava con el ejercicio o el estrés Atenúa con el reposo o nitratos.
Se acompaña de nauseas, vómitos, sudoración, palidez, frialdad, sensación de muerte.
© UPC. Todos los derechos reservados.
Por su parte, el síndrome coronario agudo (SCA) consta de un episodio de dolor por isquemia miocárdica que se
presenta con cambios en relación al de la angina estable (por ejemplo nuevo tipo de aparición; angina que
aumenta en intensidad, cambio en la duración o frecuencia; o angina de reposo como primera presentación), que
no mejora con reposo ni nitratos, dura horas. Se pueden diferenciar por la presencia de la elevación de marcadores
de necrosis de miocardio, evidenciándose elevación en el infarto de miocardio agudo.
© UPC. Todos los derechos reservados.
Observa ahora otras causas del dolor torácico de origen cardiovascular.
Antes de continuar, te presentamos un caso.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Revisemos los factores de riesgo para enfermedades coronarias.
© UPC. Todos los derechos reservados.
Ten en cuenta que la exploración física es una herramienta importante en la valoración inicial del paciente que
acude por dolor torácico. La presencia de afectación, hipotensión, taquicardia, taquipnea, bajo nivel de conciencia
alertan sobre la posible gravedad del cuadro. La palpación con la reproducción del dolor, la percusión del tórax, la
palpación de pulsos y la auscultación son útiles para el posible diagnóstico diferencial.
Ten presente que una exploración absolutamente normal puede no descartar enfermedades potencialmente
graves como una enfermedad coronaria.
© UPC. Todos los derechos reservados.
Ahora bien, ¿cómo se puede sospechar de un dolor torácico de origen cardiovascular? Puede hacerse con la
anamnesis y el examen físico. Observa cada uno.
Empecemos con el tercer tema: Pruebas complementarias
© UPC. Todos los derechos reservados.
Veamos algunas de las pruebas complementarias que podemos realizar. Una de las herramientas empleadas con
frecuencia en el despistaje de los pacientes que acude por dolor torácico a la emergencia es la radiografía de tórax.
Ésta va a permitir el diagnóstico definitivo de patologías pleuropulmonares como son el neumotórax, neumonías y
el derrame pleural. Además podría ser una ayuda en el dx de otras patologías.
Por ejemplo, en la primera radiografía vemos un aumento de la silueta cardiaca o en insuficiencia cardiaca en la
que vemos infiltrados alveolares bilaterales en la mitad de ambos campos pulmonares y un aumento de la silueta
cardiaca, es decir un cuadro de pericarditis. También podríamos ver en disección aórtica: ensanchamiento
mediastínico o calcificación de la aorta.
© UPC. Todos los derechos reservados.
Otra herramienta muy útil el manejo del dolor torácico es el electrocardiograma, debido a su rapidez y a ser una
prueba sencilla. Éste nos va ayudar en muchos casos en el diagnóstico patología cardiaca como son síndrome
coronario agudo, pericarditis con o sin datos de taponamiento. Hay que tener en cuenta que en los pacientes con
dolor torácico agudo que consulta en urgencias, que no tienen antecedentes de enfermedad coronaria y que
presentan un electrocardiograma completamente normal, las probabilidades de tener una angina inestable se
estima en un 14% y las de tener un Infarto de miocardio agudo del 2%.
© UPC. Todos los derechos reservados.
Examinemos algunas alteraciones características electrocardiográficas en diferentes patologías.
En el síndrome coronario agudo podemos tener al inicio electrocardiogramas normales o sin las alteraciones
características.
En la pericarditis aguda se da una elevación del ST con concavidad hacia arriba, la depresión recíproca en PR en aVR
y a veces en V1( PR opuesto en polaridad al ST) y la depresión del PR.
© UPC. Todos los derechos reservados.
También entre las pruebas complementarias analíticas que más se emplean últimamente en las urgencias son los
marcadores de daño miocárdico. [1] Son macromoléculas intracelulares miocárdicas que pasan al intersticio y de
ahí a la sangre si se rompe la membrana intracelular, siendo en este caso útiles para establecer el diagnóstico y
pronóstico del daño miocárdico isquémico. Son múltiples, siendo las más utilizadas la mioglobina, su aparición
precoz a la hora de la aparición de los síntomas, la CPK-MB y la troponina.
Deben de ser determinadas a la llegada del paciente a urgencias si se sospecha un eventos isquemico y deben de
ser determinados posteriormente de forma seriada hasta las 12 horas del inicio de los síntomas.
© UPC. Todos los derechos reservados.
Hay que tener en cuenta a la hora del diagnóstico que no toda elevación de marcadores de necrosis y de
troponinas se relaciona con un eventos isquémico agudo. Así existen múltiples causas de elevación de las
troponinas, conozcámoslas.
© UPC. Todos los derechos reservados.
En este cuadro puedes observar el diagnóstico de dolor torácico del síndrome coronario agudo.
No olvides que ahora que ya conoces las características del dolor torácico de origen cardiovascular y recuerdas las
de origen no cardiovascular, puedes enfrentarte a cualquier paciente con dolor torácico y plantea su diagnóstico.
Tampoco olvides de practicar la lectura de la radiografía de tórax y el electrocardiograma.
© UPC. Todos los derechos reservados.
Introduce cada término en el lugar correspondiente del texto.
Introduce cada término en el lugar correspondiente del texto.
© UPC. Todos los derechos reservados.
Revisemos los siguientes puntos a modo de conclusiones:
El dolor torácico de origen cardiovascular es un síntoma que puede ser la manifestación de una enfermedad banal,
sin riesgo vital, o por lo contrario representar la primera manifestación de una enfermedad con una importante
repercusión en forma de morbi-mortalidad.
Entre sus causas más frecuentes se encuentran: enfermedad coronaria en sus tres formas (angina estable, angina
inestable y el Infarto de miocardio agudo), valvulopatías, afectaciones de los grandes vasos en forma de disección
de aorta y la afectación del pericardio.
En la anamnesis se debe verificar: aparición, localización, irradiación , características, intensidad, agravantes,
atenuantes y acompañantes.
Hay pruebas complementarias muy útiles que se pueden utilizar: radiografía de tórax, electrocardiograma y
marcadores de daño de miocardio
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Te damos la bienvenida a la sesión denominada “Arritmias cardíacas”.
En este recorrido veremos qué son la arritmias, cómo se realiza el examen físico y cómo se clasifican.
¡Emprendamos la sesión!
© UPC. Todos los derechos reservados.
Antes de comenzar, te invitamos a reflexionar a partir de estas dos preguntas: ¿En toda arritmia hay síntomas?,
¿Qué síntomas puede presentar una arritmia?
No toda arritmia presenta síntomas, esto va a depender del tipo de arritmia.
© UPC. Todos los derechos reservados.
Los síntomas que puede presentar una arritmia son palpitaciones, dolor torácico, disnea o síncope.
© UPC. Todos los derechos reservados.
Empecemos con el primer tema: Síntomas
Para comenzar, vamos a conocer los síntomas que puede presentar una arritmia. Estos síntomas son las
palpitaciones, el síncope, el dolor torácico o la disnea.
© UPC. Todos los derechos reservados.
-Una palpitación es la percepción anormal asociada a disconfort del propio latido cardiaco. El paciente lo describe
como: dolor pulsátil, “Aleteos” “Saltos en el pecho” , “Aceleración del corazón” “golpeteos en el pecho”. No
necesariamente indican una cardiopatía grave.
Veamos qué debemos preguntarle al paciente.
Al paciente debemos preguntarle las características, cuándo comenzó, su duración, si hubo episodios previos, si
consume algún fármaco y otros síntomas asociados.
© UPC. Todos los derechos reservados.
El síncope es la pérdida transitoria, brusca, breve (generalmente segundos) de la conciencia y del tono postural con
recuperación espontánea y completa debido a una perfusión cerebral global inadecuada
Veamos qué debemos preguntarle al paciente.
Al paciente debemos preguntarle las características, cuándo comenzó, su duración, si hubo episodios previos, si
consume algún fármaco y otros síntomas asociados.
© UPC. Todos los derechos reservados.
Al paciente debemos preguntarle las características semiológicas del dolor torácico y recordemos la memotécnica
ALICIA :
Aparición -Localización - Irradiación - Características ( tipo, duración)- Intensidad-
Agravantes/Atenuantes/Acompañantes
Al paciente se le debe preguntar en que momento siente disnea( Al reposo y/o a la actividad) en que actividades
presenta ( a grandes, medianos o pequeños esfuerzos) , si la presenta en la posición de decúbito (ortopnea) o si la
presenta mientras duerme ( disnea paroxística nocturna)
© UPC. Todos los derechos reservados.
Empecemos con el segundo tema: Examen físico
Es muy importante que sepas que la mayor parte de los pacientes acuden a la consulta cuando los síntomas han
pasado, por lo que el examen físico puede depender si existe o no enfermedad cardíaca y la etiología, por lo tanto
puede ser normal.
© UPC. Todos los derechos reservados.
¡Vamos a conocer el examen físico que debemos realizar!
En el examen físico debemos revisar las funciones vitales. Debemos tomar la presión arterial y medir la frecuencia
del pulso, la frecuencia cardíaca y la respiratoria.
Estas funciones vitales pueden ser normales o podemos encontrar:
Al medir la presión arterial podemos evidenciar hipotensión
Al evaluar la frecuencia de pulso podemos evidenciar Bradisfigmia - Taquisfigmia
Al evaluar la frecuencia cardiaca podemos evidenciar Bradicardia - taquicardia
Al evaluar la frecuencia respiratoria podemos evidenciar taquipnea.
© UPC. Todos los derechos reservados.
Otra parte importante del examen físico es el examen cardiovascular, en el cual debemos realizar la evaluación del
precordio, esto es realizar la auscultación para detectar ruidos cardiacos irregulares - bradicárdicos-taquicárdicos y
asimismo, revisar los pulsos periféricos para detectar pulsos irregulares, la amplitud variable e intensidad variable o
disminuida.
En el examen físico podemos encontrar la presencia de algunos tipos de pulso.
© UPC. Todos los derechos reservados.
El pulso bigeminado es un latido normal alternado con una contracción prematura.
El pulso filiforme es un pulso rápido, débil, de poca amplitud.
© UPC. Todos los derechos reservados.
El pulso deficitario es cuando existe diferencia en más de 10 entre la frecuencia cardiaca y la frecuencia de pulso ,
por ejemplo la fibrilación auricular.
Recordemos aquí cómo es la actividad eléctrica normal y el electrocardiograma normal.
© UPC. Todos los derechos reservados.
Empecemos con el tercer tema: Clasificación
Vamos a conocer ahora cómo pueden clasificarse las arritmias. Pueden clasificarse según su frecuencia, su lugar de
origen o su mecanismo de producción.
© UPC. Todos los derechos reservados.
Según la frecuencia, encontramos la Bradiarritmia (< 60 latidos por minuto) y la Taquiarritmia (> 100 latidos por
minuto).
Según su lugar de origen, encontramos las arritmias supraventriculares, cuyo lugar de origen se encuentra por
encima de la bifurcación del Haz de His y las ventriculares, cuyo lugar de origen se encuentra por debajo del haz de
His.
© UPC. Todos los derechos reservados.
Según su mecanismo de producción, podemos encontrar las arritmias por automatismo, cuyas alteraciones se
producen en la iniciación del impulso eléctrico y las arritmias de reentrada cuya alteración se produce en la
conducción.
© UPC. Todos los derechos reservados.
Empecemos con el cuarto tema: Clasificación según su lugar de origen
Antes de ver en detalle la clasificación de las arritmias según su lugar de origen, recordemos que el ritmo sinusal
normal (RSN) es el ritmo normal del corazón, originado en el nódulo sinoauricular (SA) y caracterizado por una
frecuencia cardiaca de 60 a 100 latidos por minuto.
© UPC. Todos los derechos reservados.
Como vimos anteriormente, las arritmias según su lugar de origen pueden clasificarse como arritmias
supraventriculares o ventriculares. Vamos a conocer en detalle las arritmias supraventriculares.
Éstas pueden ser arritmias del nódulo sinusal, arritmias auriculares, arritmias de la unión o bloqueos
aurículoventriculares.
© UPC. Todos los derechos reservados.
La bradicardia sinusal es una arritmia originada en el nódulo SA, que se caracteriza por una frecuencia cardiaca
inferior a 60 latidos por minuto.
La taquicardia sinusal es una arritmia originada en el nódulo SA que se caracteriza por una frecuencia sinusal
superior a los 100 latidos por minuto.
© UPC. Todos los derechos reservados.
La arritmia sinusal es una irregularidad del latido cardíaco causada por aumento y disminución cíclicos de la
frecuencia del ritmo sinusal.
La taquicardia auricular es una arritmia originada en marcapasos ectópicos localizados en las aurículas, con una
frecuencia de 160 - 240 latidos por minuto.
© UPC. Todos los derechos reservados.
El flúter auricular es una arritmia originada en un marcapaso ectópico o en un circuito de reentrada rápido
auricular y que se caracteriza por ondas de flúter (F) anómalas, rápidas, con aspecto de dientes de sierra, y por lo
general con una respuesta ventricular regular más lenta.
La fibrilación auricular es una arritmia originada en múltiples focos ectópicos o circuitos de reentrada rápidos de las
aurículas, y caracterizados por ondas de fibrilación (f) auriculares anómalas, muy rápidas, y una respuesta
ventricular irregular, con frecuencia rápida.
© UPC. Todos los derechos reservados.
La taquicardia paroxística supraventricular (TPSV) es una arritmia originada en un circuito de reentrada rápido, en la
unión AV, con una frecuencia de 160 - 240 latidos por minuto.
El bloqueo aurículoventricular (AV) de primer grado es un ritmo caracterizado por retraso constante de la
conducción de los impulsos eléctricos a través del nódulo AV. Así pues, se caracteriza por una prolongación
anómala de los intervalos PR, que son superiores a 0,20 segundos y constantes.
© UPC. Todos los derechos reservados.
El bloqueo aurículoventricular (AV) de segundo grado tipo I (Wenckebach) es una arritmia caracterizada por un
retraso progresivo de la conducción de los impulsos eléctricos a través del nódulo SA después de cada onda P,
hasta que se produce un bloqueo completo de la conducción. Así pues, esta arritmia se caracteriza por la
progresiva prolongación de los intervalos PR hasta que no aparece un complejo QRS después de una onda P. La
secuencia de prolongación progresiva de los intervalos PR y la ausencia de un complejo QRS es repetitiva. El
bloqueo AV de segundo grado tipo I también se denomina bloqueo AV de segundo grado tipo 1 de Mobitz.
© UPC. Todos los derechos reservados.
El bloqueo aurículoventricular (AV) de segundo grado tipo II es una arritmia caracterizada por un bloqueo completo
de la conducción de los impulsos eléctricos en una rama fascicular y bloqueo intermitente en la otra. Esto se
produce por un bloqueo AV con ausencia regular o irregular de algunos complejos QRS, lo que suele originar una
relación de conducción AV 4:3 ó 3:2, o por un bloqueo de rama fascicular. El bloqueo AV de segundo grado tipo 2
también se denomina bloqueo AV de segundo grado tipo 2 de Mobitz.
El bloqueo aurículoventricular (AV) de tercer grado se caracteriza por la total ausencia de la conducción de los
impulsos eléctricos a través del nódulo AV, el fascículo de Hiss o las ramas fasciculares, con latido independiente de
las aurículas y los ventrículos.
© UPC. Todos los derechos reservados.
Ahora revisemos las características de las arritmias ventriculares. Entre ellas podemos encontrar las extrasístoles
ventriculares, la taquicardia ventricular, la fibrilación ventricular y la asistolia ventricular.
La extrasístole ventricular (ESV) es una contracción ventricular extra, consistente en un complejo QRS
anormalmente ancho y atípico, originado en un marcapaso ectópico de los ventrículos. Se produce antes que el
siguiente latido esperado del ritmo subyacente y suele ir seguido por una pausa compensadora.
© UPC. Todos los derechos reservados.
La taquicardia ventricular (TV) es una arritmia originada en un marcapaso ectópico ventricular con una frecuencia
de 110-250 latidos por minuto. Los complejos QRS son anormalmente anchos y atípicos.
La fibrilación ventricular (FV) es una arritmia originada en numerosos marcapasos ectópicos ventriculares y que se
caracteriza por ondas FV anómalas muy rápidas y ausencia de complejos QRS.
© UPC. Todos los derechos reservados.
La asistolia ventricular se caracteriza por la ausencia de cualquier actividad eléctrica en el interior de los ventrículos.
En este gráfico podemos ver los distintos tipos de arritmias y sus características.
1 Iniciemos preguntándonos si es ritmo regular o irregular
2 Si es regular
© UPC. Todos los derechos reservados.
3 Nos preguntamos cómo es la frecuencia
4 Si es rápida ( >100 x min.) Podemos sospechar en Taquicardia sinusal , taquicardia supraventricular aleteo
auricular o taquicardia ventricular
5 Si es normal ( 60-100 x min.) Podemos sospechar en Ritmo sinusal o Bloqueo aurículo ventricular de 2do grado
6 si es lenta ( <60 x min) Podemos sospechar en Bradicardia sinusal, Bloqueo aurículo ventricular de 2do grado o
Bloqueo cardiaco completo o de 3er grado.
7 Si es irregular
8 Nos preguntamos ¿Cual es el patrón de regularidad?
9 Si es esporádica o rítmica podemos sospechar en Extrasístoles auriculares, nodales o ventriculares
10 Si es totalmente irregular podemos sospechar en fibrilación auricular o aleteo auricular con bloqueo variable.
© UPC. Todos los derechos reservados.
Antes de continuar, te proponemos realizar un ejercicio. Ahora que sabes las diferentes arritmias que existen, ¿te
atreves a identificarlas?
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Repasemos los siguientes puntos a modo de conclusiones:
Los síntomas de una arritmia pueden ser las palpitaciones, el síncope, el dolor torácico o la disnea.
En el examen físico se debe revisar las funciones vitales y realizar el examen cardiovascular.
Las arritmias pueden clasificarse según su frecuencia, su lugar de origen o su mecanismo de producción.
© UPC. Todos los derechos reservados.
Las arritmias según su lugar de origen pueden clasificarse como arritmias supraventriculares o
ventriculares.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Te damos la bienvenida a la sesión “Clases de shock”.
A lo largo de este recorrido veremos a qué se denomina shock, el enfoque clínico, qué lleva al shock, la clasificación
de los estados de shock, así como también la historia clínica y el examen físico. ¡Comencemos!
© UPC. Todos los derechos reservados.
Empecemos con el primer tema: ¿Qué es el shock?
Para comenzar, pensemos en el caso de una mujer de 56 años con diagnóstico de artritis reumatoide. Es traída por
familiares por desorientación y dolor abdominal. En el examen físico se evidencia PA 70/50. ¿La paciente se
encuentra en estado de choque? A lo largo de esta sesión veremos todo lo que necesitamos conocer para
identificar si se trata de estado de choque.
© UPC. Todos los derechos reservados.
Veamos qué es el shock o estado de choque.
Se denomina shock (o estado de choque) a aquella condición en la cual la perfusión tisular es insuficiente para
cubrir las demandas metabólicas del organismo.
Implica flujo sanguíneo y aporte de oxigeno inadecuados, lo cual finalmente se traduce en metabolismo en
condiciones de anaerobiosis, lo que desencadena una serie de mecanismos de injuria celular que incluyen la
© UPC. Todos los derechos reservados.
activación de mecanismos de respuesta inflamatoria sistémica innatos, activación de la cascada de coagulación,
aumento de la permeabilidad capilar, entre otros.
La principal consecuencia de la hipoperfusión (es decir, la disminución de la llegada de sangre a los tejidos) es la
hipoxia tisular.
Esta hipoxia tisular va a desencadenar por un lado a los mecanismos de muerte celular programada (apoptosis) y
por otro lado activación neuroendocrina y activación endotelial. Esto es el origen de la coagulopatía de consumo y
activación de mediadores inflamatorios que van a llevar a una respuesta inflamatoria a nivel sistémico.
La combinación de actividad inflamatoria y coagulopatía de consumo va llevar a la disfunción de múltiples órganos.
El proceso inflamatorio a su vez lleva a hemorragia, extravasación capilar y edema intersticial , todo lo cual agrava la
hipoperfusión perpetuando el círculo vicioso de hipoxia tisular.
© UPC. Todos los derechos reservados.
De este modo, todo el círculo vicioso previamente descrito puede sintetizarse en la generación de isquemia celular
liberación de mediadores inflamatorios, coagulopatía e injuria por radicales libres. La resultante final es la
disfunción y muerte celular.
© UPC. Todos los derechos reservados.
Empecemos con el segundo tema: Enfoque clínico
Para comprender las causas de las distintas formas de shock debemos recordar que todas las condiciones
asociadas al shock tienen como resultante final la hipoperfusión tisular, la que a su vez depende principalmente de
una disminución de la presión arterial media. [1] La definición clínica de shock implica en consecuencia, por un lado,
la evidencia de hipotensión (definida como una presión arterial media de menos de 60 mm Hg) [2] y la evidencia de
© UPC. Todos los derechos reservados.
hipoperfusión tisular. A continuación, veremos cómo objetivar estos dos elementos.
Para poder entender de qué hablamos cuando nos referimos a hipotensión, es importante conocer el concepto de
presión arterial media.
La presión arterial media es la principal determinante de la presión de perfusion tisular. La presión arterial media
se obtiene a partir del promedio ponderado de las presiones arteriales sistólica y diastólica. Ello es debido a que la
© UPC. Todos los derechos reservados.
diástole dura mucho más que la sístole. Se considera que una presión arterial media menor a 60 mm Hg es
insuficiente para una adecuada perfusión tisular.
Ahora veamos cómo podemos detectar que existe hipoperfusión tisular. En pantalla puedes observar sus signos
clínicos.
© UPC. Todos los derechos reservados.
Empecemos con el tercer tema: ¿Cómo se origina el shock?
Para poder determinar la causa del shock es importante reconocer el por qué puede generarse una disminución de
la presión arterial media que lleve a la hipoperfusión tisular. Para ello es importante recordar que la presión arterial
depende del gasto cardiaco y de la resistencia vascular sistémica.
© UPC. Todos los derechos reservados.
Ahora bien, sabiendo que la presión arterial depende del Gasto cardiaco (GC) y de la resistencia vascular sistémica
(RVS), la hipotensión puede ser entonces debida a la disminución del Gasto Cardiaco (GC) y/o a la disminución de la
Resistencia Vascular sistémica (RVS).
Por su parte, es importante que sepas que la Resistencia Vascular Sistémica es directamente proporcional a la
longitud del vaso, la viscosidad sanguínea e inversamente proporcional a (Radio del vaso). Es decir, que el principal
© UPC. Todos los derechos reservados.
determinante de la resistencia vascular sistémica es el radio del vaso. Nótese que dicho coeficiente está elevado a la
cuarta potencia y por otro lado, que la viscosidad sanguínea raramente se modifica lo suficiente para generar algún
impacto clínico; finalmente la longitud del vaso es constante por lo cual no tiene relevancia diagnóstica.
La disminución de la RVS es debida entonces a procesos que lleven a la vasodilatación. Dado que en estos casos el
volumen sanguíneo no es el problema, sino la distribución en un sistema vascular vaso dilatado, hablamos de shock
distributivo.
© UPC. Todos los derechos reservados.
Veamos ahora cómo evaluar la RVS y cómo se manifiesta la RVS elevada.
Para evaluar la RVS se debe hacer un examen clínico al paciente, un examen de piel y mucosas. Una RVS disminuida
cursa con piel tibia/caliente, color rosado, Hiperdinamia cardiaca (Taquicardia y latido cardiaco fuerte).
© UPC. Todos los derechos reservados.
La RVS elevada se manifiesta con frialdad distal, mal llenado capilar, la piel es pálida/cianótica (no rosada). Así, la
causa del shock es la disminución del gasto cardíaco.
De este modo, el otro mecanismo de disminución de la presión arterial es la disminución del gasto cardiaco. Pero
de qué factores depende el gasto cardíaco. Veámoslo.
© UPC. Todos los derechos reservados.
Puede deberse a Taquicardia o Bradicardia (Examen Físico)
El volumen de eyección es la causa mas común de shock, pero más difícil el diagnóstico y manejo. Éste a su vez
depende de: la pre-carga, definida como el volumen que llega al ventrículo la cual guarda relación directa con el
volumen telediastólico venrticular; la contractibilidad miocárdica, la cual puede verse afectada por enfermedad
isquémica, miocarditis o cardiomiodepresión inducida por sepsis y la función valvular, la cual puede afectarse de
manera aguda por lesiones asociadas a eventos coronarios agudos.
© UPC. Todos los derechos reservados.
Resumiendo, se puede decir que la alteración en cualquiera de estos componente lleva al shock.
© UPC. Todos los derechos reservados.
Empecemos con el cuarto tema: Clasificación de estados de shock
Pasemos a continuación a revisar la clasificación de los estados de shock. Entre los distintos tipos encontramos: el
shock séptico, el hipovolémico, el obstructivo, el cardiogénico y el distributivo.
© UPC. Todos los derechos reservados.
El shock séptico se debe a la presencia de vasodilatación inducida por mediadores tanto del microorganismo como
del huésped. La fisiopatología es compleja e incluye la presencia de activación de mediadores inflamatorios,
antiinflamatorios, activación de la cascada de coagulación, injuria por radicales libres, extravasación por aumento
de permeabilidad, los que eventualmente pueden llevar a la falla orgánica múltiple. En los estadios iniciales
predomina la vasodilatación generando un shock hiperdinámico. Con la evolución del cuadro se genera
cardiomiodepresión y aumento de la resistencia vascular sistémica llevando a un shock de tipo hipodinámico, el
cual tiene un pronóstico mucho más ominoso.
© UPC. Todos los derechos reservados.
En el shock hipovolémico se produce por una disminución del volumen sanguíneo circulante la cual puede deberse
a pérdida sanguínea o a deshidratación aguda producida por perdidas de líquido a nivel gastrointestinal, urinario o
extravasación a un tercer espacio. La resultante final es la disminución de la precarga con la consecuente
disminución del gasto cardiaco.
© UPC. Todos los derechos reservados.
El shock obstructivo se debe a la presencia de alguna condición que impida la salida de sangre del ventrículo y/o
impida su llenado generando como resultante una disminución del gasto cardiaco.
© UPC. Todos los derechos reservados.
El shock cardiogénico se debe la disminución del gasto cardiaco debido a que disminuye el volumen de eyección
debido a una alteración anatómica (Por ejemplo. Valvular) o funcional ( Contractilidad, frecuencia cardiaca) del
corazón.
© UPC. Todos los derechos reservados.
El shock distributivo se debe a la presencia de condiciones que tienen como denominador comun la presencia de
vasodilatación sistémica. Ello lleva a que pese a no haber alteración del volumen vascular total, su distribución se ve
alterada con disminución de la presión de perfusión tisular. Debes saber que el shock séptico en la fase
hiperdinámica es un tipo de shock distributivo.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
Empecemos con el quinto tema: Historia clínica y examen físico
En este tipo de situaciones el manejo debe ser INMEDIATO, por lo que la información debe ser lo más completa en
el MENOR tiempo posible. Veamos la información básica que debemos obtener a partir dela historia clínica y
seguidamente una aproximación práctica para el diagnostico y manejo del shock.
© UPC. Todos los derechos reservados.
La historia clínica del paciente con sospecha de shock es importante para el enfoque y manejo inicial. Se debe
obtener información relevante acerca de los antecedentes del paciente, uso de medicación e historia de trauma. El
examen físico está orientado, principalmente al monitoreo de funciones vitales y búsqueda de signos que indiquen
hipoperfusión tisular.
Desde el punto de vista práctico los elementos de la historia clínica más importantes en la aproximación inicial al
paciente en shock son la medición de la presión arterial y la presencia o no de signos de hipoperfusión tisular. La
combinación de hipotensión más signos de hipoperfusión tisular, establecen el diagnóstico clínico de shock.
© UPC. Todos los derechos reservados.
Veamos a partir de diferentes historias clínicas de qué tipo de shock hipodinámico se trata.
Y ahora revisemos lo mismo respecto del shock hiperdinámico.
© UPC. Todos los derechos reservados.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
© UPC. Todos los derechos reservados.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
© UPC. Todos los derechos reservados.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
Lee atentamente cada afirmación y escoge la opción que creas correcta.
© UPC. Todos los derechos reservados.
Repasemos los siguientes puntos a modo de conclusiones:
El shock o estado de choque es aquella condición en la cual la perfusión tisular es insuficiente para cubrir
las demandas metabólicas del organismo.
Todas las condiciones asociadas al shock tienen como resultante final la hipoperfusión tisular, la que a su
vez depende principalmente de una disminución de la presión arterial media.
Entre los distintos tipos encontramos: el shock séptico, el hipovolémico, el obstructivo, el cardiogénico y el
distributivo.
El manejo de historia clínica debe ser inmediato.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
© UPC. Todos los derechos reservados.
También podría gustarte
- Conceptos Y Estrategias En Terapia RespiratoriaDe EverandConceptos Y Estrategias En Terapia RespiratoriaCalificación: 4 de 5 estrellas4/5 (1)
- Semiologia PulmonarDocumento45 páginasSemiologia PulmonarplgcbAún no hay calificaciones
- 3 Video de Lab SemioDocumento7 páginas3 Video de Lab SemioLisbeth AmparoAún no hay calificaciones
- Los instrumentos de viento y la actividad laríngea: Reposicionamiento laríngeoDe EverandLos instrumentos de viento y la actividad laríngea: Reposicionamiento laríngeoAún no hay calificaciones
- Guion Expocision ExploracionyvaloraciondeltoraxDocumento9 páginasGuion Expocision ExploracionyvaloraciondeltoraxEfrain González CAún no hay calificaciones
- 1 Examen Fisico Del ToraxDocumento71 páginas1 Examen Fisico Del ToraxFernan JosimarAún no hay calificaciones
- Torax ExposicionDocumento24 páginasTorax Exposicionleinad serolfAún no hay calificaciones
- Clase 10 Semiologia Del ToraxDocumento116 páginasClase 10 Semiologia Del ToraxAntoni Roman CcasaniAún no hay calificaciones
- Examen de PulmonDocumento5 páginasExamen de PulmonAbel Duran DuranAún no hay calificaciones
- Seminario I - Valoración Del Sistema RespiratorioDocumento17 páginasSeminario I - Valoración Del Sistema RespiratorioBetzabeth GomezAún no hay calificaciones
- Farmacología y Salud GeneralDocumento67 páginasFarmacología y Salud GeneralLidice BulosAún no hay calificaciones
- Exploracion Fisica Del Aparato RespiratorioDocumento34 páginasExploracion Fisica Del Aparato RespiratorioVictor RodríguezAún no hay calificaciones
- MONITOREO RESPIRATORIO (Autoguardado)Documento61 páginasMONITOREO RESPIRATORIO (Autoguardado)franciscoremaxaqpAún no hay calificaciones
- Semiología NeumológicaDocumento103 páginasSemiología NeumológicaJaime DehaisAún no hay calificaciones
- Examen Fisico-ToraxicoDocumento61 páginasExamen Fisico-ToraxicopsykoaktivoAún no hay calificaciones
- Inspección Del TóraxDocumento7 páginasInspección Del TóraxJosue MedinaAún no hay calificaciones
- Exámen de Caja Torácica y PulmonesDocumento17 páginasExámen de Caja Torácica y PulmonesJhon GutierrezAún no hay calificaciones
- MONITOREO RESPIRATORIO (Autoguardado)Documento61 páginasMONITOREO RESPIRATORIO (Autoguardado)rosaAún no hay calificaciones
- Exploracion de Torax .Documento3 páginasExploracion de Torax .LUZ MARIA CITLALLI RODRIGUEZ GONZALEZAún no hay calificaciones
- Exámen de Caja Torácica y PulmonesDocumento13 páginasExámen de Caja Torácica y PulmonesJhon GutierrezAún no hay calificaciones
- Atención de Enfermeria A Pacientes Con Afecciones Del Aparato RespiratorioDocumento23 páginasAtención de Enfermeria A Pacientes Con Afecciones Del Aparato RespiratorioZELADA CASAS MARCO ANTONIOAún no hay calificaciones
- Examen de ToraxDocumento7 páginasExamen de ToraxEsther EspinosaAún no hay calificaciones
- Tórax NormalDocumento2 páginasTórax NormaleulerribeiromAún no hay calificaciones
- Examen Físico Tórax y Abdomen 2Documento37 páginasExamen Físico Tórax y Abdomen 2Cila Rodriguez100% (1)
- Atlas de Ruidos RespiratoriosDocumento27 páginasAtlas de Ruidos Respiratoriose_arancibia_rAún no hay calificaciones
- Semiologia Del Sistema RespiratorioDocumento6 páginasSemiologia Del Sistema RespiratorioCarolina OribeAún no hay calificaciones
- Informe Del Grupo 2Documento10 páginasInforme Del Grupo 2Deilin NolascoAún no hay calificaciones
- Semiologia Respiratoria EquinaDocumento53 páginasSemiologia Respiratoria EquinaSebastian Andres Cabrera Fernandez100% (2)
- TOPOGRAFÍA TORÁCICA en El Tórax Podemos Reconocer Cuatro CarasDocumento3 páginasTOPOGRAFÍA TORÁCICA en El Tórax Podemos Reconocer Cuatro Carascm6162134Aún no hay calificaciones
- Sistema Respiratorio Bovino-1Documento21 páginasSistema Respiratorio Bovino-1luisleogym28Aún no hay calificaciones
- Ippa Del Sistema Respiratorio NGCCDocumento60 páginasIppa Del Sistema Respiratorio NGCCNadir Cespedes100% (1)
- Sistema Respiratorio IIDocumento40 páginasSistema Respiratorio IIosnibeliyedramota12Aún no hay calificaciones
- Semiologia de ToraxDocumento3 páginasSemiologia de ToraxCamilo CortesAún no hay calificaciones
- Semiologaneumonolgicarlistoya 100501100014 Phpapp02Documento103 páginasSemiologaneumonolgicarlistoya 100501100014 Phpapp02Jaime Oscorima ChAún no hay calificaciones
- Examen Fisico RespiratorioDocumento71 páginasExamen Fisico RespiratorioEduardo Sánchez de la CruzAún no hay calificaciones
- Indice Ruidos Pulmonares PDFDocumento9 páginasIndice Ruidos Pulmonares PDFMillerAponteAún no hay calificaciones
- Auscultación Importancia AAOB&FAEMDocumento7 páginasAuscultación Importancia AAOB&FAEMAdrian OrtaAún no hay calificaciones
- EXAMEN FÍSICO - Aparato RespiratorioDocumento7 páginasEXAMEN FÍSICO - Aparato RespiratorioAngélica RojasAún no hay calificaciones
- Casos ClinicosDocumento7 páginasCasos ClinicosYanina HidalgoAún no hay calificaciones
- Examen Fisico Del Aparato RespiratorioDocumento14 páginasExamen Fisico Del Aparato RespiratorioMeliza MeraAún no hay calificaciones
- Clase 2 Examen Fisico RespiratorioDocumento86 páginasClase 2 Examen Fisico RespiratorioUSMP FN ARCHIVOSAún no hay calificaciones
- Semiología de Tórax.Documento8 páginasSemiología de Tórax.GABRIELA CARVAJAL PINZONAún no hay calificaciones
- Cano Soto y Mata SotoDocumento13 páginasCano Soto y Mata SotoMarian SotoAún no hay calificaciones
- Cuestionario - Anatomia de La AcusticaDocumento7 páginasCuestionario - Anatomia de La Acusticajhonsmm1990Aún no hay calificaciones
- Examen Fisico de ToraxDocumento7 páginasExamen Fisico de ToraxHuberht MagallónAún no hay calificaciones
- 1.3 Examen Fisico Del ToraxDocumento35 páginas1.3 Examen Fisico Del ToraxFran C. OrellanaAún no hay calificaciones
- Taller Inicio Módulo Cardiovasc PulmonarDocumento4 páginasTaller Inicio Módulo Cardiovasc PulmonarAlejandra RomeroAún no hay calificaciones
- Práctica 1 - Semiología de Tórax - CepedaAlejandreAlejandraDocumento7 páginasPráctica 1 - Semiología de Tórax - CepedaAlejandreAlejandraAlejandra CepedaAún no hay calificaciones
- Semiologia Que Quedo ArrechoDocumento20 páginasSemiologia Que Quedo ArrechoPedro MarinAún no hay calificaciones
- Semiología RespiratorioDocumento21 páginasSemiología RespiratorioPedro Piazer Scalcon100% (1)
- E.físico TóraxDocumento5 páginasE.físico TóraxBenjamin Vega MAún no hay calificaciones
- Presentacion - Semiologia Del ToraxDocumento48 páginasPresentacion - Semiologia Del ToraxIsabella CaicedoAún no hay calificaciones
- Clase 01 HC y Examen Fisico Ert DR Tucto.Documento76 páginasClase 01 HC y Examen Fisico Ert DR Tucto.kyara arca arrayaAún no hay calificaciones
- SX Pleuropulmonares.Documento8 páginasSX Pleuropulmonares.Daniela Ameyali González LópezAún no hay calificaciones
- Palpacion Examen FisicoDocumento7 páginasPalpacion Examen FisicoValeritaBravoAún no hay calificaciones
- Metodología Auscultación Cardiaco y PulmonarDocumento8 páginasMetodología Auscultación Cardiaco y PulmonarNorma DiazAún no hay calificaciones
- Exploración Fisica de Torax #3Documento15 páginasExploración Fisica de Torax #3Dagmar95% (22)
- DialogoDocumento4 páginasDialogofrancisco duarteAún no hay calificaciones
- Echenoz Un Año PDFDocumento18 páginasEchenoz Un Año PDFAlejandro Henchoz100% (1)
- Aplicaciones SemiconductoresDocumento33 páginasAplicaciones SemiconductoresDaniel RodriguezAún no hay calificaciones
- Herrajes CaballosDocumento28 páginasHerrajes CaballosCarlos Xavier Rodriguez100% (1)
- Tarea 1 Geografia Dominicana IDocumento6 páginasTarea 1 Geografia Dominicana ICarlos Encarnacion VicenteAún no hay calificaciones
- Controles y Cabina Dmm-2 Capitulo 2Documento12 páginasControles y Cabina Dmm-2 Capitulo 2sergio de la torreAún no hay calificaciones
- CLASE 16 - 2do AÑO Pag - Web.mineduDocumento2 páginasCLASE 16 - 2do AÑO Pag - Web.minedupornoerifsAún no hay calificaciones
- Prueba Comprensión Lectora. 8voDocumento6 páginasPrueba Comprensión Lectora. 8voDangelo GonzalezAún no hay calificaciones
- Rosco Literario de Figuras Literarias Entre Otras Cosas.Documento3 páginasRosco Literario de Figuras Literarias Entre Otras Cosas.luis correaAún no hay calificaciones
- Mundo NarradoDocumento8 páginasMundo NarradoYarela Carolina Urrea AndradeAún no hay calificaciones
- Línea de Tiempo de La ManufacturaDocumento2 páginasLínea de Tiempo de La ManufacturaLila Lopez100% (2)
- Crema de Calabaza - Receta Fácil y RápidaDocumento9 páginasCrema de Calabaza - Receta Fácil y Rápidasergio calfuAún no hay calificaciones
- Presa de PoechosDocumento5 páginasPresa de PoechosandreAún no hay calificaciones
- Trastornos Disruptivos, Del Control de Los Impulsos y de La Conducta 1516Documento43 páginasTrastornos Disruptivos, Del Control de Los Impulsos y de La Conducta 1516angelaAún no hay calificaciones
- Heterogeneidad Dinámica BicapaDocumento10 páginasHeterogeneidad Dinámica BicapaЛуизАпазаТ.Aún no hay calificaciones
- IBMETRODocumento11 páginasIBMETROajose29Aún no hay calificaciones
- Articulo 311-07Documento5 páginasArticulo 311-07hector perezAún no hay calificaciones
- TORNILLOSDocumento15 páginasTORNILLOSJuan David PaxiAún no hay calificaciones
- Transferencia de Calor en El Proceso de AlimentosDocumento4 páginasTransferencia de Calor en El Proceso de AlimentosLuzvi Mf33% (3)
- BrochadoDocumento5 páginasBrochadoMAnuAún no hay calificaciones
- AscitisDocumento6 páginasAscitisTobias LaubAún no hay calificaciones
- Instrumento de Medicion en Presas PDFDocumento24 páginasInstrumento de Medicion en Presas PDFlalitrocan100% (1)
- Prospección Hidrológica A Partir de Tomografías en 2D Usando Métodos Eléctricos Resistivos en El Sector Misia TeresDocumento18 páginasProspección Hidrológica A Partir de Tomografías en 2D Usando Métodos Eléctricos Resistivos en El Sector Misia TeresDaniel Alexander Rangel SolanoAún no hay calificaciones
- Proceso Retiro de AcometidaDocumento12 páginasProceso Retiro de AcometidaCésar 7Aún no hay calificaciones
- Mecanismos para Encontrar La ConfiabilidadDocumento5 páginasMecanismos para Encontrar La ConfiabilidadMichael LópezAún no hay calificaciones
- PDF Resumen de La Resistencia de Ernesto Sabato Por Capitulo - CompressDocumento8 páginasPDF Resumen de La Resistencia de Ernesto Sabato Por Capitulo - CompressMiguel AngelAún no hay calificaciones
- Practica NP Y CDocumento12 páginasPractica NP Y CSilver GutierrezAún no hay calificaciones
- 2do Informe de LaboratorioDocumento9 páginas2do Informe de LaboratorioRicardo Castillo De LeónAún no hay calificaciones
- Problemas de Olimpiadas Internacionales Resueltos 17Documento3 páginasProblemas de Olimpiadas Internacionales Resueltos 17camargo420Aún no hay calificaciones
- Linea Del Tiempo FisicaDocumento2 páginasLinea Del Tiempo FisicaAngelAún no hay calificaciones
- Tarea 5Documento8 páginasTarea 5Manchas NyaAún no hay calificaciones
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- Cardiología y enfermedades cardiovascularesDe EverandCardiología y enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- Sana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónDe EverandSana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónCalificación: 5 de 5 estrellas5/5 (4)
- Prescripción de ejercico físico para la saludDe EverandPrescripción de ejercico físico para la saludCalificación: 5 de 5 estrellas5/5 (1)
- Muchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)De EverandMuchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)Calificación: 4 de 5 estrellas4/5 (475)
- Altas Dosis: Los efectos milagrosos de dosis extremadamente altas de vitamina D3. El gran secreto que la industria farmacéutica quiere ocultarle.De EverandAltas Dosis: Los efectos milagrosos de dosis extremadamente altas de vitamina D3. El gran secreto que la industria farmacéutica quiere ocultarle.Calificación: 5 de 5 estrellas5/5 (4)
- La Dieta Mediterránea Para Principiantes, Guía Paso A Paso Con Recetas Para Comer Mejor Y Bajar De PesoDe EverandLa Dieta Mediterránea Para Principiantes, Guía Paso A Paso Con Recetas Para Comer Mejor Y Bajar De PesoCalificación: 5 de 5 estrellas5/5 (2)
- Shiatsu: Conozca las técnicas y tratamientos de una de las terapias más antiguasDe EverandShiatsu: Conozca las técnicas y tratamientos de una de las terapias más antiguasAún no hay calificaciones
- TDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosDe EverandTDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosCalificación: 4 de 5 estrellas4/5 (8)
- Fisiopatología de las enfermedades cardiovascularesDe EverandFisiopatología de las enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- El libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)De EverandEl libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)Calificación: 3 de 5 estrellas3/5 (2)
- El Libro de la Dieta Antiinflamatoria: Plan de 14 días para Sanar el Sistema inmunológico y Sentirte Mejor que NuncaDe EverandEl Libro de la Dieta Antiinflamatoria: Plan de 14 días para Sanar el Sistema inmunológico y Sentirte Mejor que NuncaCalificación: 4.5 de 5 estrellas4.5/5 (14)
- Psicópatas seriales: Un recorrido por su oscura e inquietante naturalezaDe EverandPsicópatas seriales: Un recorrido por su oscura e inquietante naturalezaCalificación: 4 de 5 estrellas4/5 (3)
- La acupuntura para prevenir y curar las enfermedadesDe EverandLa acupuntura para prevenir y curar las enfermedadesAún no hay calificaciones
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)
- Fundamentos de ginecología y obstetriciaDe EverandFundamentos de ginecología y obstetriciaCalificación: 3.5 de 5 estrellas3.5/5 (2)
- ¿Cómo Prevenir O Curar El Cáncer?: ¡Conozca Los 3 Métodos Probados Contra El Cáncer!De Everand¿Cómo Prevenir O Curar El Cáncer?: ¡Conozca Los 3 Métodos Probados Contra El Cáncer!Aún no hay calificaciones
- ABC de los procedimientos médicos básicos: Una guía de aprendizaje y enseñanza para profesionales de medicinaDe EverandABC de los procedimientos médicos básicos: Una guía de aprendizaje y enseñanza para profesionales de medicinaCalificación: 4 de 5 estrellas4/5 (4)
- Dieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasDe EverandDieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasCalificación: 4 de 5 estrellas4/5 (9)
- Cómo dormir bien: Cómo reconocer, prevenir y tratar las dificultades para dormir bienDe EverandCómo dormir bien: Cómo reconocer, prevenir y tratar las dificultades para dormir bienCalificación: 5 de 5 estrellas5/5 (1)
- Limpiar, Nutrir, Reparar: Adiós a Las Enfermedades, En Tres Pasos NaturalesDe EverandLimpiar, Nutrir, Reparar: Adiós a Las Enfermedades, En Tres Pasos NaturalesCalificación: 4 de 5 estrellas4/5 (6)
- El autismo: Reflexiones y pautas para comprenderlo y abordarloDe EverandEl autismo: Reflexiones y pautas para comprenderlo y abordarloCalificación: 4 de 5 estrellas4/5 (7)
- Candidiasis, tu amiga del alma: Nueva información sobre la enfermedad que afecta a muchas personas sin saberloDe EverandCandidiasis, tu amiga del alma: Nueva información sobre la enfermedad que afecta a muchas personas sin saberloCalificación: 4.5 de 5 estrellas4.5/5 (7)
- Cómo curar la artritis: Curación natural de la artritis, la artrosis, la gota y la fibromialgiaDe EverandCómo curar la artritis: Curación natural de la artritis, la artrosis, la gota y la fibromialgiaCalificación: 5 de 5 estrellas5/5 (17)
- El daño cerebral invisible (3ª edición, revisada y actualizada): Alteraciones cognitivas en TCE, ictus y otras lesiones cerebralesDe EverandEl daño cerebral invisible (3ª edición, revisada y actualizada): Alteraciones cognitivas en TCE, ictus y otras lesiones cerebralesCalificación: 4.5 de 5 estrellas4.5/5 (9)