Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Parcial 4
Cargado por
Ain VillarTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Parcial 4
Cargado por
Ain VillarCopyright:
Formatos disponibles
lOMoARcPSD|8591267
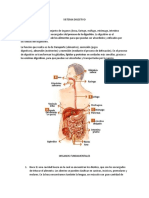
EL APARATO DIGESTIVO. CLASE 9
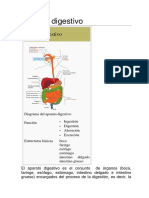
El tracto gastrointestinal se compone de la boca, la garganta, el esófago, el estómago, el intestino delgado,
el intestino grueso, el recto y el ano. El aparato digestivo también incluye órganos que se encuentran fuera
del tracto gastrointestinal, como el páncreas, el hígado y la vesícula biliar.
BOCA
La boca (cavidad oral) es el sitio de entrada de dos sistemas:
1. El digestivo
2. El respiratorio.
Los conductos procedentes
de las glándulas salivales, tanto
en las mejillas como debajo de
la lengua y de la mandíbula,
acaban en la boca. En el suelo
de la cavidad oral se
encuentra la lengua.
ESÓFAGO
Es un órgano cilíndrico delimitado por 2 agrupaciones de fibras musculares que se comportan como
esfínteres y que lo aíslan de la faringe y el estómago: EES y EEI (esfínter esofágico superior e inferior),
respectivamente. El alimento no baja por efecto de la fuerza de gravedad sino debido a unas ondas
rítmicas de contracción y relajación muscular, que se denominan peristaltismo.
ESTÓMAGO
El estómago es un órgano muscular grande, hueco y con forma de judía. El estómago sirve como área de
almacenamiento para los alimentos, contrayéndose rítmicamente y mezclándolos con las enzimas. Tiene 4
regiones principales:
1. Cardias: rodea el orificio superior del estómago.
2. Fundus: porción situada encima y a la izquierda del cardias.
3. Cuerpo: porción central
4. Píloro: región que lo conecta con el duodeno. Tiene 2 partes, el antro pilórico y el canal pilórico.
Comunica con el duodeno a través del esfínter pilórico.
INTESTINO DELGADO
El intestino delgado es un largo tubo de
aproximadamente 6 m que conecta el estómago
con el intestino grueso. El estómago libera su
contenido (comida) al duodeno, primer segmento
del intestino delgado.
El alimento entra en el duodeno a través del
esfínter pilórico y cuando éste se llena, el
duodeno indica al estómago que detenga el
vaciamiento.
El duodeno recibe enzimas del páncreas y bilis del
hígado. Estos líquidos llegan al duodeno a través
del esfínter de Oddi y contribuyen de forma importante a los procesos de digestión y absorción. El
peristaltismo también ayuda a la digestión y a la absorción al revolver los alimentos y mezclarlos con las
secreciones intestinales. Los primeros centrímetros del revestimiento duodenal son lisos, pero el resto del
revestimiento presenta pliegues, pequeñas proyecciones (vellosidades) e incluso proyecciones aún más
pequeñas (microvellosidades). Estas vellosidades y microvellosidades incrementan el área de superficie
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
de revestimiento del duodeno, permitiendo con ello una mayor absorción de nutrientes. El yeyuno y el
íleon forman el resto del intestino delgado, localizado a continuación del duodeno.
El duodeno es el responsable principal de la absorción de grasas y otros nutrientes. La absorción se
incrementa en gran medida por la vasta superficie hecha de pliegues, vellosidades y microvellosidades.
Exceptuando agua y electrolitos, que también se absorben en el colon ascendente, la absorción se
desarrolla fundamentalmente en intestino delgado, sobre todo en el yeyuno.
INTESTINO GRUESO
El intestino grueso comprende el colon ascendente (derecho), el colon transverso, el colon descendente
(izquierdo) y el colon sigmoide, el cual está conectado al recto.
El apéndice es un pequeño segmento con forma de dedo que sale del colon ascendente cerca del
punto donde este se une al intestino delgado (ciego).
Cuando alcanza el intestino grueso el contenido intestinal es líquido, pero normalmente se solidifica a
medida que alcanza el recto en forma de heces. La gran variedad de bacterias que viven en el intestino
grueso pueden, además, diferir algunas material, lo que ayuda a la absorción de nutrientes por el
organismo.
PERITONEO
El peritoneo es la membrana que cubre la mayor parte de
los órganos del abdomen. Está compuesto de una capa
de mesotelio que descansa sobre una capa delgada de
tejido conectivo.
El peritoneo se estructura en dos capas:
La capa exterior: llamada peritoneo parietal, está
adherida a la pared abdominal
La capa interior: peritoneo visceral, envuelve los órganos
situados dentro de la cavidad abdominal.
El espacio entre ambas capas se denomina cavidad
peritoneal; contiene una pequeña cantidad de fluido
lubricante (alrededor de 50ml) que permite a ambas
capas deslizarse entre sí. La mayor parte de los órganos abdominales están adheridos a la pared
abdominal por el mesenterio, una parte del peritoneo a través de la cual los órganos son
alimentados por los vasos sanguíneos, linfáticos y nervios.
PÁNCREAS
El páncreas es un órgano que contiene básicamente dos tipos de tejidos:
1. Los acinos que producen enzimas digestivas (páncreas exocrino)
2. Los islotes que secretan hormonas (páncreas endocrino).
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
El páncreas secreta enzimas digestivas al duodeno y hormonas al flujo sanguíneo. Las enzimas digestivas
son liberadas desde las células de los ácinos y llegan al conducto pancreático a través de canales. El
conducto pancreático principal (Wirsung) se une al colédoco y entra en el duodeno como un conducto
comñun llamado ampolla de Vater. Ésta regula el paso de los jugos pancreáticos y biliareas al duodeno a
través del esfínter de Oddi. Las enzimas secretadas por el páncreas digieren las proteínas, los hidratos de
carbono y las grasas.
Las 3 hormonas producidas por el páncreas son: la insulina, que disminuye el valor de azúcar (glucosa) en
sanre, el glucagón, que por el contrario lo aumenta y la somatostatina que impide la liberación de las otras
dos hormonas.
HÍGADO
El hígado es un órgano de gran tamaño con múltiples funciones, sólo algunas de las cuales están
relacionadas con la digestión.
Los nutrientes que proceden de los alimentos son absorbidos por la pared intestinal, provista de gran
cantidad de pequeños vasos sanguíneos (capilares).
El hígado está constituido por 2 lóbulos y cubierto por una membrana
fibrosa (cápsula de Glisson).
La irrigación hepática corre a cargo de 2 vasos: arteria hepática
(aporta el 25% de la sangre) y la vena porta (aporta el 75% restante).
Éstas penetran en el hígado por el hilio hepático junto con el
conducto hepático común. Una vez en el interior, los vasos se
ramifican en ramas cada vez más pequeñas que terminan en los
sinusoides hepáticos, comunes para la sangre arterial y venosa.
Desde aquí la sangre accede a las venas centrolobulillares para
finalmente ir a parar a la vena cava inferior. Las vías biliares son el
sistema colector por el que fluye la bilis el canalículo biliar, al que siguen sucesivamente los conductillos y
los conductos biliares hasta llegar a los conductos hepáticos.
La bilis fluye fuera del hígado a través de los conductos
hepáticos derecho e izquierdo, los cuales confluyen para formar
el conducto hepático común. Este conducto se une después de
otro proveniente de la vesícula biliar, llamado conducto cístico,
para formar el conducto biliar común. El conducto pancreático
se une al conducto biliar común justamente cuando éste se
vacía en el duodeno. Entre las comidas, las sales biliares son
concentradas en la vesícula biliar y solo un pequeña cantidad
de la bilis fluye desde el hígado. El penetrar los alimentos en el
duodeno, se desencadenan una serie de señales nerviosas y
hormonales que provocan la contracción de la vesícula. Como resultado, la bilis llega al duodeno y se
mezcla con el contenido alimentario.
Entre las funciones del hepatocito destaca su intervención en el metabolismo de los hidratos de carbono,
lípidos, proteínas, bilirrubina y tóxicos.
En la función biliar se incluye tanto la formación de la bilis, que tiene lugar en el hígado, como la función
conductora del flujo biliar que desempeñan las vías biliares. La bilis está compuesta principalmente por
sales biliares, colesterol y bilirrubina conjugada. Tiene dos funciones importantes:
1. Ayuda a la digestión y a la absorción de las grasas
2. Responsable de la eliminación de ciertos productos de desecho del cuerpo (particularmente la
hemoglobina de los glóbulos rojos destruidos y el exceso de colesterol).
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
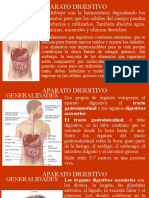
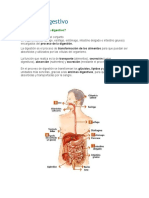
Sistema digestivo
Introducción
Los órganos que componen este sistema son el tracto gastrointestinal y los órganos digestivos
accesorios. El tracto gastrointestinal es un tubo continuo que se extiende de la boca al ano. Se
compone de: la boca, la faringe, el esófago, el estómago, el intestino
delgado y el intestino grueso. Mide unos 5 a 7 metros en estado
tónico, contracción sostenida. Los órganos digestivos accesorios
son los dientes, la lengua, las glándulas salivales, el hígado, la
vesícula biliar y el páncreas.
El tracto intestinal contiene los alimentos desde su ingestión
hasta su eliminación. Las contracciones musculares de su pared
ayudan a degradan físicamente los alimentos. Las enzimas que
secretan los órganos accesorios y las células que tapizan el
estómago y los intestinos son los encargados de la degradación
química. Se realizan seis procesos:
1. Ingestión: la ingestión de alimentos sólidos y líquidos por
la boca.
2. Secreción: se secretan agua, acido, buffers y enzimas hacia la luz del tubo.
3. Mezcla y propulsión: por contracciones y relajaciones de las paredes del tracto
gastrointestinal se mezclan con el alimento las secreciones y se expulsan hacia el ano. Esto
se denomina motilidad.
4. Digestión: por procesos mecánicos y químicos los alimentos se convierten en moléculas
pequeñas. En la digestión mecánica los dientes cortan los alimentos antes de la deglución, el
musculo liso del estómago y del intestino delgado los mezcla con las enzimas digestivas. En
la digestión química, las grandes moléculas de HdC, lípidos y proteínas se dividen por hidrolisis.
Las enzimas digestivas catalizan estas acciones.
5. Absorción: los líquidos secretados, los iones y los productos de la digestión en las células
epiteliales de la luz del tracto gastrointestinal participan en la absorción. Esas sustancias
absorbidas pasan a la circulación sanguínea o linfática llegando a todo el cuerpo.
6. Defecación: es la eliminación de los residuos, las sustancias indigeribles, las bacterias, las
células descamadas del revestimiento gastrointestinal y las sustancias digeridas y no
absorbidas. Se eliminan por el ano.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Capas constitutivas del tubo digestivo
Desde el esófago inferior hasta el conducto anal se presenta la misma estructura con cuatro capas
de tejido:
Mucosa: está compuesta por una capa de epitelio en contacto directo con el contenido luminal,
una capa de tejido conectivo llamada lamina propia, y una capa de musculo liso:
1. Epitelio: de la boca, faringe, esófago y conducto anal se constituye por epitelio pavimentoso
estratificado no queratinizado para protección. Un epitelio cilíndrico simple para secretar y
absorber que reviste el estómago y el intestino. Cada 5 o 7 días las células epiteliales del
tracto gastrointestinal se renuevan.
2. Lamina propia: es tejido conectivo areolar que tiene muchos capilares sanguíneos y vasos
linfáticos. Esta capa sostiene el epitelio y lo fija con la capa muscular de la mucosa. La lamina
propia tiene las células del tejido linfático asociado con la mucosa, que contienen células del
sistema inmunitario y lo protegen contra las enfermedades.
3. Fibras musculares lisas: forman la mucosa del estómago y del intestino delgado, en pequeños
pliegues que incrementan la superficie. Los movimientos de esta capa aseguran que todas
las células de la absorción estén expuestas a los contenidos del tracto.
Submucosa: es tejido conectivo areolar que une la mucosa a la muscular. Tiene muchos
capilares sanguíneos y linfáticos que
reciben las moléculas de alimento
absorbido. También se localiza el plexo
submucoso que es una red neuronal.
También hay glándulas y tejido
linfático.
Muscular: En la boca, faringe, esófago
superior y medio. Contiene musculo
esquelético que hace posible la
deglución voluntaria. Este musculo
esquelético también forma el esfínter
anal externo. En el resto del tubo, la
muscular tiene musculo liso, que se dispone en dos capas: una interna de fibras circulares y
otra externa de fibras longitudinales. La contracción involuntaria del musculo liso ayuda a
degradar los alimentos, mezclarlos con las secreciones y propulsarlo a lo largo del tubo. Entre
las capas del muscular está el segundo plexo neuronal denominado plexo mientérico.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Serosa: las partes del tracto que están suspendidas dentro de la cavidad abdominal tienen
una capa superficial que es la serosa. Es una membrana compuesta por tejido conectivo
areolar y epitelio pavimentoso simple. También se denomina peritoneo visceral porque forma
parte de una porción del peritoneo. El esófago no tiene serosa, sino que tiene una capa simple
de tejido conectivo areolar, que forma la capa superficial del órgano llamada adventicia.
Inervación del tracto gastrointestinal
Está regulado por el sistema nervioso entérico y por una red
extrínseca que es del sistema nervioso autónomo.
Sistema nervioso entérico
Consiste en 100 millones de neuronas que están desde el
esófago hasta el ano. Se organizan en dos plexos: el
mientérico, que está en las capas longitudinal y circular de
musculo liso de la túnica muscular, y el plexo submucoso,
que está dentro de la submucosa. Estos plexos se componen
de motoneuronas, interneuronas y neuronas sensitivas.
Las motoneuronas del plexo mientérico inervan las capas circular y longitudinal del musculo liso por
lo tanto se encargan de la motilidad. Las motoneuronas del plexo submucoso inervan las células
secretoras de la mucosa epitelial y controlan las secreciones de los órganos del tubo.
Las interneuronas se conectan a las neuronas de los dos plexos. Las neuronas sensitivas inervan la
mucosa epitelial. Algunos actúan como quimiorreceptores o mecanorreceptores que se activan
cuando los alimentos estiran la pared de un órgano del tubo.
Sistema nervioso autónomo
Las neuronas del sistema nervios entérico dependen de la regulación de las neuronas del sistema
nervioso autónomo. El nervio vago lleva fibras parasimpáticas a casi todo el tubo, menos la última
mitad del intestino grueso. La estimulación de los nervios parasimpáticos que inervan el tracto
aumenta la secreción y motilidad por el incremento de la actividad de las neuronas del sistema
nervioso entérico. Los nervios simpáticos dirigidos al tracto disminuyen la secreción y motilidad por
la inhibición de las neuronas del sistema nervioso entérico.
Vías reflejas digestivas
Los componentes iniciales de la vía reflejan digestiva típica son receptores sensitivos (como los
quimiorreceptores y los mecanorreceptores), asociados con las neuronas sensitivas del SNE. Los
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
axones de estas neuronas sensitivas pueden hacer sinapsis con otras neuronas localizadas en el
SNE, SNC o SNA, y transmitir información a esas regiones acerca de la naturaleza del contenido y
el grado de distensión (estiramiento) del tubo digestivo. Las neuronas del SNE, SNC o SNA activan o
inhiben posteriormente las glándulas y el musculo liso gastrointestinal y la secreción y motilidad de
este.
Peritoneo
En la cavidad abdominal, las vísceras están tapizadas por el peritoneo. El peritoneo es una
membrana serosa que tapiza a las paredes de la cavidad abdominal y a los órganos que contiene.
Está formado por una capa de epitelio pavimentoso simple, que tiene una estructura de sostén
subyacente formado por tejido conectivo areolar. Se divide en peritoneo parietal, que reviste la pared
de la cavidad abdominopelviana, y el peritoneo visceral, que cubre algunos órganos de la cavidad. El
espacio que contiene el líquido seroso esta entre estas dos partes y se llama cavidad peritoneal.
Algunos órganos se localizan en la pared abdominal posterior y están recubiertos solo por peritoneo
en su parte anterior. Estos órganos se llaman retroperitoneales, y son riñones y páncreas, entre
otros.
El peritoneo forma grandes repliegues entre las
vísceras. Estos unen a los órganos entre sí y con la
pared de la cavidad abdominal y tienen vasos
sanguíneos y linfáticos, también nervios. Los
repliegues peritoneales importantes son:
Epiplón mayor: es la hoja más grande y cae sobre
el colon transverso. Se compone de dos hojas
plegadas sobre si mismas formando cuatro capas.
Tiene una cantidad de tejido adiposo. Los ganglios
linfáticos que están en este, colaboran con los
macrófagos y las células plasmáticas que producen
anticuerpos para combatir las infecciones.
Ligamento falciforme: une al hígado a la pared
abdominal anterior y al diafragma. El hígado es el único órgano que está unido a la pared abdominal
anterior.
Epiplón menor: dos hojas de la serosa del estómago y el duodeno, se extiende hasta en hígado.
Contiene ganglios linfáticos.
Mesenterio: tiene aspecto de abanico y une al intestino delgado a la pared abdominal posterior. Está
cubierto por tejido adiposo. Se ubica en la pared abdominal posterior, envuelve al intestino delgado y
vuelve a su origen formando una estructura de dos capas, entre ellas hay ganglios linfáticos y vasos
sanguíneos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Mesocólon: son los repliegues peritoneales separados, que unen al intestino grueso con la pared
abdominal posterior. También tienen vasos sanguíneos y linfáticos.
El mesenterio y el mesocolón fijan el intestino, y permiten movimientos.
El peritoneo secreta, en estado normal, un líquido que favorece los movimientos, las contracciones
peristálticas de las vísceras huecas y el desplazamiento de los órganos, unos en relación con los
otros. El peritoneo es extremadamente sensible y suscita dolores vivos cuando es traumatizado o
desgarrado. El peritoneo reacciona a 'la infección, por exudaciones serosas, purulentas y asimismo
caseosas. absorbe líquidos y gases que se encuentren en la cavidad peritoneal. El peritoneo es
atravesado por el suero sanguíneo (trasudado) en el curso de las hipertensiones venosas en el
sistema porta o en las cardiopatías descompensadas. Aparece entonces un derrame: la ascitis, que
puede llegar a cantidades considerables.
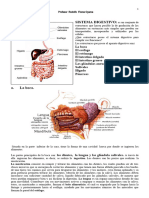
Boca
Está formada por mejillas, paladar duro, paladar blando y lengua. Las mejillas son las paredes
laterales de la cavidad bucal, cubiertas por piel en el exterior y por una mucosa de epitelio
pavimentoso estratificado no queratinizado. El musculo buccinador y el tejido conectivo están entre
la piel y la mucosa de las mejillas. La capa muscular está constituida por el músculo buccinador.
Es un músculo cuadrilátero, insertado por atrás en el rafe pterigomandibular. El músculo y su fascia
están atravesados por el conducto parotídeo, que se abre en el vestíbulo bucal. Profundamente al
músculo, alrededor del conducto parotídeo, se encuentran a veces pequeñas glándulas salivares;
El músculo buccinador está inervado por el nervio facial.
Las arterias provienen de la arteria temporal superficial (arteria facial transversa), de la arteria
maxilar (arteria bucal) y de la arteria facial. La arteria maxilar también aporta ramas alveolares.
Todas estas arterias se anastomosan entre sí en las mejillas.
Las venas son drenadas por la vena facial, por la vena temporal superficial y por los plexos
pterigoideos. Los vasos linfáticos constituyen una red cutánea y una red mucosa. Son drenados por
los ganglios linfáticos submandibulares y los ganglios linfáticos parotídeos superficiales, mientras
que ciertos vasos submucosos llegan a los ganglios cervicales.
Los nervios son motores, originados aquí en el nervio facial, y sensitivos, provenientes del nervio
bucal, ramo del nervio mandibular, y ramos del nervio infraorbitario, que procede del nervio maxilar.
Los labios son pliegues carnosos que rodean la abertura de la boca, tienen musculo orbicular,
cubiertos por piel y revestidos por una mucosa. Por el interior se unen a la encía por medio de un
pliegue mucoso de la línea media llamado frenillo labial, que ayuda a mantener los alimentos entre
los dientes superiores e inferiores.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
El vestíbulo está limitado por las mejillas,
los labios, las encías y los dientes.
El paladar es una pared o tabique que
separa la cavidad bucal de la cavidad
nasal. Esta, permite la respiración y la
masticación al mismo tiempo. El paladar
duro, constituido por el hueso maxilar y
palatino, está cubierto de mucosa. La
mucosa está irrigada por arterias,
originadas de la arteria esfenopalatina y
sobre todo de la arteria palatina
descendente. Las venas terminan en el
plexo pterigoideo o en las venas de la
mucosa nasal, a través del conducto incisivo. Los vasos linfáticos, anastomosados con los de las
encías y los del paladar blando, se deslizan entre la amígdala palatina y el arco palatofaríngeo, para
terminar en los ganglios linfáticos profundos superiores (ganglios linfáticos yugulodigástricos). Los
nervios son sensitivos y motores, procedentes del nervio palatino mayor y del nervio nasopalatino,
que dependen del ganglio pterigopalatino, anexado al nervio maxilar. Aseguran la sensibilidad de la
mucosa.
El paladar blando, es un tabique muscular entre la bucofaringe y la nasofaringe, también revestido
por mucosa. El velo del paladar, móvil y contráctil, tiene una acción considerable en la deglución.
Elevándose, se hace horizontal, lo que asegura la apertura del istmo de las fauces y crea un tabique
entre la orofaringe y la nasofaringe. Se opone así al ascenso del bolo alimenticio a la nasofaringe.
Esta elevación es asegurada esencialmente por los músculos elevador y tensor del velo del paladar.
El cierre del istmo de las fauces, por influencia de los músculos palatogloso y palatofaríngeo, permite
la masticación y la succión. El cierre del istmo de las fauces acompaña asimismo al último tiempo
de la deglución, que proyecta al bolo alimenticio al esófago.
Colgando del paladar blanco hay una masa musculas cónica llamada úvula que se eleva durante la
deglución, ocluyendo a la nasofaringe, evitando que los alimentos ingresen en la cavidad nasal. Debajo
de la úvula, hay dos pliegues musculares que recorren los lados del paladar blanco, que son el arco
palatogloso, que se extiende hacia el borde de la base de la lengua, y el arco palatofaringeo que se
extiende hasta el borde de la faringe.
Las amígdalas palatinas están entre estos arcos y las amígdalas linguales están en la base de la
lengua.
Glándulas salivales: liberan en la cavidad bucal la secreción: saliva. Cumple la función de humedecer
las mucosas de la boca y la faringe, mantener limpios la boca y los dientes, lubricar e iniciar la
digestión química de los alimentos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La mucosa de la boca y lengua tiene glándulas salivales pequeñas que se abren en conductos en la
cavidad bucal. Pero la mayor cantidad de saliva se secreta en las glándulas salivales mayores, son
3 pares:
Glándulas parótidas: debajo y delante de
las orejas. Secretan saliva mediante el
conducto parotídeo que atraviesa el
musculo buccinador para abrirse en el
vestíbulo frente al segundo molar
superior.
Glándulas submaxilares: están sobre el
piso de la boca, en posición medial e
inferior. Los conductos submandibulares
están debajo de la mucosa, a cada lado
de la línea media del piso de la boca y
entran en la cavidad bucal por el frenillo
de la lengua.
Glándulas sublinguales: debajo de la lengua y encima de las glándulas submaxilares. Los
conductos sublinguales menores se abren en el piso de la boca.
La saliva está compuesta por del 99,5% de agua y 0,5% de solutos. Entre estos solutos hay iones,
como sodio, potasio, cloro, bicarbonato y fosfato, algunos gases disueltos y varias sustancias
orgánicas, como urea y ácido úrico, mucus, inmunoglobulina A, la enzima bactericida lisozima y la
amilasa salival, la enzima digestiva que actúa sobre el almidón.
No todas las glándulas salivales aportan los mismos componentes. La glándula parótida secreta un
líquido acuoso (seroso) que contiene amilasa salival. Como la glándula submandibular contiene
células similares a las de la glándula parótida, sumadas a algunas células mucosas, secreta un
líquido que contiene amilasa, pero que es más espeso debido al contenido de mucus. Las glándulas
sublinguales contienen, en su gran mayoría, células mucosas, por lo cual secretan un líquido mucho
más espeso, que contribuye solo con una cantidad muy pequeña de amilasa salival.
El agua de la saliva suministra el medio propicio para disolver los alimentos, de manera que puedan
ser detectados por los receptores del gusto y comenzar las secreciones digestivas. Los iones cloruro
de la saliva activan la amilasa salival, enzima que comienza la degradación del almidón. Los iones
bicarbonato y fosfato amortiguan los alimentos ácidos que ingresan en la boca y, por lo tanto, la
saliva es ligeramente acida (pH 6,35-6,85). Las glándulas salivales ayudan a eliminar desechos
moleculares del cuerpo, lo que explica la presencia de urea y ácido úrico en la saliva. El moco lubrica
los alimentos para que puedan movilizarse fácilmente en la boca, formen un bolo y sean deglutidos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La inmunoglobulina A (IgA) impide la adhesión de microrganismos, de modo que no puedan
franquear el epitelio.
Lengua
Es un órgano digestivo accesorio que se compone de musculo esquelético cubierto de una mucosa.
Se divide en dos mitades, por un tabique medio que se inserta por debajo del hueso hioides, en la
apófisis estiloides del hueso temporal y el maxilar inferior. Desempeña una acción esencial en la
masticación, la deglución, la succión y la fonación (articulación de las palabras). Es asimismo el
órgano receptor de las sensaciones gustativas Tiene músculos:
Extrínsecos: que se originan fuera de la lengua y se insertan en el tejido conectivo de esta.
Son los músculos: hiogloso, geniogloso y estilogloso. Son los encargados de mover la lengua
de lado a lado y de adentro hacia fuera para acomodar los alimentos durante la masticación.
También forman el piso de la boca y mantienen la lengua en su posición.
Intrínsecos: se insertar en el tejido conectivo de la lengua. Modifican la forma de la lengua
para el habla y la deglución. Son los músculos: longitudinal superior, longitudinal inferior,
transverso y vertical de la lengua.
EL frenillo lingual es un repliegue de mucosa en la línea media de la superficie inferior de la lengua
y limita que la lengua vaya para atrás.
Las superficies de la lengua están recubiertas por papilas, que son proyecciones de la lámina propia
revestidas de epitelio queratinizado. Muchas tienen corpúsculos gustativos. Otras tienen receptores
táctiles, lo que facilita el movimiento de los alimentos en la cavidad bucal.
Papilas linguales: Son elevaciones de la mucosa, de forma variable, que se pueden diferenciar en:
Papilas circunvaladas [caliciformes: en número de siete a doce, están situadas por delante
del surco terminal. Son voluminosas, con una saliente central redondeada (papila), rodeada
por un surco circular que separa a la papila de un rodete circunferencial (cáliz). En el surco
se hallan los receptores gustativos.
Papilas fungiformes: su base es estrecha y el vértice, ensanchado como el sombrero de un
hongo (seta). Se cuentan de 150 a 200 diseminadas en el dorso de la lengua por delante del
surco terminal.
Papilas filiformes: son pequeñas, cilindrocónicas y presentan un vértice que lleva un ramo de
finas prolongaciones. Dibujan, por delante del surco terminal, líneas radiadas en dirección
hacia los bordes.
Papilas foliadas: ubicadas en los bordes posterolaterales de la lengua, cerca de la raíz, una de
cada lado. Presentan pliegues verticales, paralelos.
Papilas hemisféricas: muy pequeñas, semejantes a las papilas dérmicas de la piel, se
encuentran diseminadas en toda la extensión de la mucosa lingual.
Las glándulas linguales secretan líquidos serosos y mucosos que contienen la enzima lipasa lingual
que actúa sobre los triglicéridos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Dientes
Son órganos digestivos accesorios, ubicados en las apófisis
alveolares de cada maxilar. Estas, están cubiertas por las encías.
Las cavidades alveolares están cubiertas por membrana
periodontal, que es un tejido conectivo fibroso denso que fija el
diente a las paredes alveolares.
Un diente se compone de la corona, la raíz y el cuello. La corona es
la parte visible, las raíces se insertan en los alveolos y el cuello es
la porción estrecha que une la corona con la raíz.
Por dentro, está la dentina que es una membrana de tejido
conectivo calcificado, que le da forma y rigidez al diente. Tiene
mayor contenido de calcio que los huesos. La dentina está cubierta por esmalte, que se compone de
fosfato y de carbonato de calcio, que sirve para proteger los dientes del desgaste que se produce
durante la masticación. Y la dentina de la raíz está cubierta por el cemento, que fija la raíz al
ligamento periodóntico.
Dentro del diente, se encuentra la cavidad pulpar, que tiene vasos sanguíneos, nervios y vasos
linfáticos. Dentro de la cavidad pulpar, hay extensiones estrechas llamadas conductos radiculares
que se extienden a lo largo de la raíz de los dientes.
Existen dos denticiones:
Deciduos: comienzan a aparecer a los 6 meses de edad. Luego erupcionan dos dientes por
mes hasta completar 20 piezas. Los Incisivos son para cortar el alimento. Los caninos para
desgarrar y desmenuzar los alimentos. Los molares superiores tienen tres raíces y los
molares inferiores tienen dos. Estos trituran y muelen los alimentos. Todos los dientes de
esta dentición se pierden entre los 6 a 12 años.
Permanentes: son los que reemplazan a los deciduos. Consta de 32 dientes. Los molares
deciduos son reemplazados por los primeros y segundos premolares que tienen dos cúspides
y una raíz. Los molares permanentes no reemplazan a ningún diente, y van apareciendo a
medida que la mandíbula crece acomodándose a ella.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Faringe
Los alimentos deglutidos pasan de la boca a la faringe. Es un conducto con forma de embudo que
se extiende de los orificios posteriores de las fosas nasales hacia el esófago por detrás. Está
compuesta por musculo esquelético, revestida por una mucosa y se divide en tres partes: la
nasofaringe (solo respiración), la bucofaringe (respiración y deglución) y la laringofaringe (respiración
y deglución).
Es un conducto compartido por las vías respiratorias y digestivas:
Es vía aérea (respiratoria) en su relación con las cavidades nasales y bucal.
Es vía digestiva desde la cavidad bucal hasta el esófago.
La faringe puede ser dividida en tres partes distintas:
1. Superior, nasal, rinofaringe, nasofaringe
2. Media, bucal, u orofaringe.
3. Inferior, laríngea, o laringofaringe.
La faringe está constituida por:
Un armazón fibroso: fascia faringobasilar (túnica media). Músculos, constrictores y elevadores
(túnica externa). Un revestimiento mucoso (túnica interna) situado medialmente a la fascia
faringobasilar y una fascia perifaríngea ubicada lateralmente a los músculos que reviste.
Su mucosa tapiza la cara interior cóncava de la fascia faringobasilar y se continúa con el
revestimiento de las cavidades con las cuales comunica la faringe. Está constituida por un epitelio y
por un corion rico en glándulas mucíparas y en folículos linfoideos o adenoideos. Estos elementos
constitutivos cambian en los diferentes niveles de la faringe.
Esófago
Es un tubo muscular, que mide 25 cm, localizado por atrás de la tráquea. Empieza en el límite
inferior de la laringofaringe y atraviesa el mediastino por delante de la columna vertebral, después
pasa por el diafragma por un orificio llamado hiato esofágico y termina en la parte superior del -
estómago.
El esófago está revestido por una mucosa que está hecha de epitelio pavimentoso estratificado no
queratinizado, por la lámina propia que es tejido conectivo areolar y por musculo liso. La submucosa
tiene tejido conectivo areolar, vasos sanguíneos y glándulas mucosas. La túnica muscular del tercio
superior del esófago tiene musculo esquelético, en el tercio medio hay musculo esquelético y musculo
liso y en el tercio inferior hay musculo liso. En los extremos se localizan los esfínteres esofágico
superior formado por musculo esquelético, e inferior, formado por musculo liso. El esfínter esofágico
superior regula el paso de alimento de la faringe hacia el esófago, y el esfínter esofágico inferior
regula el paso de alimento desde el esófago hacia el estómago. La capa superficial del esófago se
llama adventicia, y une al esófago con las estructuras a su alrededor.
El esófago secreta moco y transporta los alimentos hasta el estómago.
Deglución
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Es el acto de movilizar los alimentos desde la cavidad bucal al estómago, que se facilita por la
secreción de saliva y moco. Se produce en tres fases:
1. Fase voluntaria: el bolo pasa hacia la bucofaringe, mediante el movimiento de la lengua hacia
arriba y hacia atrás contra el paladar.
2. Fase faríngea: paso
involuntario del bolo a través
de la faringe hacia el
esófago. El bolo estimula
receptores de la bucofaringe,
que envía impulsos al centro
de deglución. Los impulsos
regresan a que el paladar
blanco y la úvula se muevan
hacia arriba para cerrar la
nasofaringe. También la
epiglotis cierra la comunicación con la laringe. El bolo se desplaza a lo largo de la bucofaringe
y la laringofaringe, y pasa al esófago.
3. Fase esofágica: involuntaria. El bolo alimenticio
pasa del esófago al estómago. Acá, la peristalsis,
que es la progresión de contracciones y
relajaciones coordinadas de las capas circular y
longitudinal de la muscular, impulsa el bolo hacia
adelante. En la parte superior del esófago las
fibras musculares circulares se contraen
estrechando la pared esofágica e impulsando el
bolo hacia el estómago. Las fibras longitudinales
inferiores al bolo también se contraen y
agrandan para recibir al bolo. Cuando se aproxima
al esfínter esofágico inferior este se relaja para que
el bolo pase al estómago. Todo esto gracias a la
ayuda del moco secretado por las glándulas
esofágicas que lubrican sus paredes.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Estomago
Es un ensanchamiento del tubo digestivo
que está debajo del diafragma en el
epigastrio. Se interpone entre el esófago y
el duodeno. Sirve como cámara de mezclado
y reserva de alimentos. Luego de la
ingestión, el estómago pasa a intervalos
pequeñas cantidades de material hacia la
primera porción del intestino delgado. Su
tamaño cambia. En el estómago se continua
con la digestión del almidón, comienza con
la de las proteínas y triglicéridos. El bolo
semisólido se transforma en sólido y
algunas sustancias se absorben.
Tiene cuatro regiones principales: el cardias, el fundus, el cuerpo y el píloro.
Cardias: rodea el orificio superior del estómago.
Fundus: está situado por debajo del diafragma y se prolonga hacia abajo. hasta el plano
horizontal que pasa por el borde inferior del cardias. Habitualmente, en su interior presenta
aire, de allí que se lo denomina "bolsa de aire gástrica". Es la parte más alta y más ancha del
estómago.
Cuerpo: es la porción central del estómago. tiene forma cilíndrica. es aplastado de adelante
hacia atrás y bien limitado por sus bordes laterales.
La región pilórica se divide en:
Antro pilórico: que se conecta con el cuerpo del estómago.
Canal pilórico: lleva al píloro.
Píloro: conduce hacia el duodeno a través del esfínter pilórico., que es una anillo de musculo
liso que abre y cierra el orificio.
El borde interno cóncavo del estómago es la curvatura menor y el borde externo convexo la curvatura
mayor.
Histología del estómago: La pared está constituida por las mismas cuatro capas que todo el tubo
con modificaciones.
La superficie mucosa es de capa de células epiteliales prismáticas simples llamadas células
mucosas superficiales. Estas se extienden hacia las glándulas gástricas que limitan con
canales estrechos llamados criptas gástricas, en donde fluyen las secreciones de las glándulas
gástricas, y luego hacia la luz del estómago. La mucosa contiene lamina propia y musculo
liso.
Tres capas adicionales están debajo de la mucosa:
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
la submucosa que está compuesta por tejido conectivo areolar, Contiene vasos y
nervios y permite a la mucosa deslizarse sobre la muscular.
la muscular que está
compuesta de tres capas de
musculo liso, una longitudinal
externa, una capa circular media y
una capa oblicua interna.
Luego está la serosa que
está compuesta por epitelio
pavimentoso simple y por tejido
conectivo areolar.
En la curvatura menor del
estómago, el peritoneo visceral se
extiende hasta arriba del hígado con el epiplón menor. En la curvatura mayor, continua abajo al
intestino con el epiplón mayor.
Las glándulas gástricas tienen tres tipos de
células glandulares exocrinas:
Células mucosas del cuello: secretan
moco.
Células parietales: secretan factor
intrínseco.
Células principales: secretan
pepsinógeno y lipasa gástrica.
Células G: secretan gastrina.
La secreción de todas estas células forma el
jugo gástrico.
Digestión mecánica y química
Después de que entren los alimentos en el
estómago, se producen movimientos peristálticos suaves denominados ondas de mezcla, que
mezclas con alimentos con las secreciones de las glándulas gástricas, reduciéndolos a un líquido, el
quimo. Las ondas se van intensificando a medida que llegan al píloro. Cuando llegan ahí, se produce
el vaciamiento gástrico. La mayoría del quimo vuelve al estómago en donde se siguen mezclando.
Si bien las células parietales secretan por separado iones de hidrogeno (H+) e iones cloruro (Cl–) en
la luz del estómago, el efecto conjunto es la secreción de ácido clorhídrico (HCl). La bomba de protones
motorizada por la H+/K+ATPasa transporta activamente H+ hacia la luz y capta iones de potasio (K+)
hacia la célula. Al mismo tiempo, el Cl– y el K+ difunden hacia la luz por canales de Cl– y K+ de la
membrana apical.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La enzima anhidrasa carbónica, especialmente abundante en las células parietales, cataliza la
formación de ácido carbónico (H2CO3), a partir de agua (H2O) y dióxido de carbono (CO2). Como el
ácido carbónico se disocia, constituye una fuente importante de H+ para las bombas de protones,
aunque también genera iones bicarbonato (HCO3–). El HCO3 se acumula en el citosol y sale de la
célula parietal en intercambio con Cl- a través del antiportador Cl–/HCO3 de la membrana
basolateral (próximo a la lámina propia). El HCO3 difunde hacia los capilares sanguíneos más
cercanos.
La secreción de HCl por parte de las células parietales puede ser estimulada de diversas maneras:
liberación de acetilcolina (ACh) por neuronas parasimpáticas
secreción de gastrina por las células G, e histamina, que es una sustancia paracrina liberada
por mastocitos en la proximidad de la lámina propia.
El líquido gástrico, muy acido, destruye muchos microrganismos de los alimentos. El HCl
desnaturaliza parcialmente las proteínas de los alimentos y estimula la secreción de hormonas que
promueven el flujo biliar y del jugo pancreático. La digestión enzimática de las proteínas también
comienza en el estómago. La única enzima proteolítica del estómago es la pepsina, que se secreta
en las células principales. La pepsina separa uniones peptídicas entre aminoácidos y desdobla una
cadena proteica de varios aminoácidos. La pepsina es más activa en el medio acido del estómago
(pH 2) y se inactiva con un pH más alto. El pepsinógeno no se activa hasta que entra en contacto
con el ácido clorhídrico secretado por las células parietales o con otras moléculas de pepsina activas.
Otra enzima del estómago es la lipasa gástrica, que desdobla los triglicéridos de cadena corta de las
moléculas grasas.
En el estómago, se absorbe solo una pequeña cantidad de nutrientes porque las células epiteliales
son impermeables a la mayoría de las sustancias. Sin embargo, las células mucosas del estómago
absorben agua, iones y ácidos grasos de cadena corta, y también algunos fármacos (aspirina) y el
alcohol.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Páncreas
Es una glándula retroperitoneal que mide de 12 a 15 cm de longitud y 2,5 cm de ancho. Está detrás
de la curvatura mayor del estómago. Se compone de una cabeza, que es la porción dilatada cercana
al duodeno, el cuerpo que está por encima y a
la izquierda de la cabeza y la cola que tiene
forma ahusada.
El páncreas secreta jugos pancreáticos en las
células exocrinas dentro del conducto
pancreático. Este conducto se une con el
conducto colédoco y con él, entran al duodeno
por la ampolla hepatopancreatica. Esta
ampolla se abre en una elevación de la mucosa
duodenal llamada papila duodenal mayor,
debajo del esfínter pilórico del estómago. El
otro conducto accesorio sale del páncreas y
termina en el duodeno por encima de la
ampolla hepatopancreatica.
El esfínter de la ampolla hepatopancreatica se encarga del pasaje de los jugos pancreáticos y biliares
al intestino delgado.
Histología del páncreas: Se constituye de agrupaciones de células epiteliales glandulares. Los
racimos llamados ácinos, constituyen la porción exocrina del órgano. Las células acinosas secretan
el jugo pancreático, compuesto de líquido y enzimas digestivas. Los otros ácinos, conforman los
islotes pancreáticos que forman la porción endocrina del páncreas, que secretan el glucagón, insulina
y el polipéptido pancreático.
Jugo pancreático: es un líquido transparente e incoloro formado por agua, sales, bicarbonato de
sodio y enzimas. El bicarbonato le da el pH alcalino, que amortigua el jugo acido del quimo, frenando
la acción de la pepsina del estómago y creando el pH correcto para las enzimas digestivas del
intestino delgado. Las enzimas del jugo pancreático son:
Amilasa pancreática: digiere almidón
Enzimas de proteínas: tripsina, quimotripsina, carboxipeptidasa y elastasa.
Lipasa pancreática
Enzimas de ácidos nucleicos: ribonucleasa y desoxirribonucleasa.
Las enzimas proteolíticas son precursores inactivos, haciendo que no digieran las células del propio
páncreas.
Hígado y vesícula biliar
El hígado está por debajo del diafragma y ocupa la mayor parte del hipocondrio derecho y parte del
epigastrio en la cavidad abdominopelviana.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La vesícula biliar es un saco piriforme, en una depresión de la cara inferior del hígado. Mide de 7 a
10 cm.
El hígado está cubierto por el peritoneo visceral y por una capa de tejido conectivo denso irregular.
Se divide en dos lóbulos: un lóbulo derecho grande y un lóbulo izquierdo más pequeño, unidos por el
ligamento falciforme, que es una hoja de peritoneo. Este ligamento se extiende desde la superficie
inferior del diafragma hasta la superficie superior del hígado y se encarga de sostenerlo a la cavidad
abdominal. En el borde que queda libre de ligamento falciforme está el ligamento redondo, que se
extiende del hígado hasta el ombligo. Los ligamentos coronarios son estrechas extensiones del
peritoneo visceral que van del hígado al diafragma.
La vesícula biliar se compone de un fondo, con proyecciones hacia abajo en el borde inferior del
hígado, el cuerpo que es la porción central y el cuello que es la porción estrecha, estos últimos se
proyectan hacia arriba.
Histología del hígado y de la vesícula biliar: el hígado está compuesto por:
1. Hepatocitos: son las principales células funcionales del hígado. Cumplen funciones metabólicas,
secretores y endocrinas. Son células epiteliales especializadas. Forman conjuntos
tridimensionales llamadas laminas hepáticas, que son placas unicelulares de hepatocitos con
el borde engrosado por espacios vasculares recubiertos de endotelio (sinusoides hepáticos).
Los agujeritos en la membrana celular entre los hepatocitos vecinos dan espacio para los
canalículos en donde se secreta la bilis. La bilis es un líquido amarillento que sirve como un
producto de excreción o como una secreción digestiva.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
2. Canalículos biliares: son conductos que esta entremedio de los hepatocitos que recogen la bilis.
Desde ahí, pasa hacia los conductillos biliares y
luego hacia los conductos biliares que forman
los conductos hepáticos derecho e izquierdo. Los
dos se unen y dejan el hígado como el conducto
hepático común. Que se une con el conducto
cístico de la vesícula biliar formando el
conducto colédoco.
3. Sinusoides hepáticos: capilares sanguíneos que
están entre las filas de hepatocitos que reciben
sangre oxigenada de la arteria hepática y
sangre desoxigenada con nutrientes de la vena
porta hepática. Los sinusoides hepáticos llevan
la sangre hacia la vena central. De ahí, la
sangre va hacia las venas hepáticas que
drenan en la vena cava inferior. La bilis fluye en direcciones opuesta de la sangre. En los
sinusoides hepáticos también hay fagocitos llamados células reticuloendoteliales estrelladas,
que eliminan eritrocitos y leucocitos viejos, bacterias y otros, en el drenaje de sangre venosa.
Un conducto biliar, una rama de la arteria hepática y una rama de la vena hepática reciben el
nombre de triada portal.
Ácinos hepáticos: Estos tres componentes mencionados pueden
organizarse en ácinos hepáticos. Cada uno es una masa ovalada que tiene
porciones de dos lóbulos hepáticos vecinos. El eje corto del ácino hepático,
se define por las ramas de la tríada portal que están en todo el borde de
los lóbulos hepáticos. El eje largo del ácino está definido por dos líneas
imaginarias curvas, que conectan dos venas centrales cerca del eje corto.
Los hepatocitos en el ácino hepático se disponen en tres zonas alrededor
del eje corto. Las células de la zona 1 están cerca de las ramas de la triada
portal y son las primeras en recibir oxígeno, nutrientes y toxinas de la sangre que llega. Estas células
también son las primeras en captar glucosa y almacenarla como glucógeno, luego de una comida, y
degradan el glucógeno a glucosa durante el ayuno. Son también las primeras en mostrar cambios
morfológicos, luego de una obstrucción de los conductos biliares o exposición a sustancias toxicas.
Las células de la zona 1 son las ultimas en morir si hay alteraciones en la circulación, y las primeras
en regenerarse.
Las células de la zona 3 son las que están mas lejos de las ramas de la triada portal y son las
ultimas en mostrar los efectos de la obstrucción biliar o la exposición a toxinas; las primeras en
mostrar los efectos de la alteración en la circulación y las ultimas en regenerarse. Las células de la
zona 3 son también las primeras en mostrar evidencia de acumulación de grasa.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Las de la zona 2 tienen características estructurales y funcionales intermedias entre las células de
la zona 1 y las de la zona 3.
La mucosa de la vesícula biliar presenta un epitelio cilíndrico simple, organizado en pliegues
parecidos a los del estómago. La pared de la vesícula biliar carece de submucosa. En el medio, la capa
muscular de la pared consiste en fibras musculares lisas. La contracción de estas fibras expulsa el
contenido de la vesícula biliar hacia el conducto cístico. La vesícula biliar está cubierta, por fuera, por
el peritoneo visceral. Las funciones de la vesícula biliar son el almacenamiento y la concentración de
la bilis.
Circulación hepática: el hígado recibe sangre oxigenada de la arteria hepática y sangre desoxigenada
por la vena porta, que tiene nutrientes, MO, toxinas y fármacos. Las ramas de estas llevan sangre
hacia los sinusoides hepáticos donde los nutrientes y el oxígeno son captados por los hepatocitos. Se
mezclan con los productos de los hepatocitos y se liberan hacia la sangre que va hacia la vena central
y luego se va hacia la vena hepática.
Funciones del hígado y de la vesícula biliar: los hepatocitos secretan de 800 a 1000 mL de bilis al
día. El principal pigmento biliar es la bilirrubina, que es derivada del hemo, se secreta en la bilis y se
degrada en el intestino. Es un producto excretorio y una secreción digestiva ya que cumple una
función en la emulsificación. La producción de bilis aumenta cuando la sangre portal tiene más
ácidos biliares. Cuando ya se ha producido la mayor parte de absorción, la bilis se va al interior de la
vesícula biliar, por causa del cierre de la ampolla hepatopancreatica que impide la entrada hacia el
duodeno.
El hígado también se encarga de:
Metabolismo de los HdC: mantiene los niveles normales de glucosa en sangre. Cuando la
glucemia baja el hígado desdobla el glucógeno en glucosa y la libera a la sangre. También
puede convertir aminoácidos y ácido láctico en glucosa, y otros azucares como la fructosa o la
galactosa. Cuando la glucemia sube, el hígado convierte la glucosa en glucógeno y triglicéridos
para su almacenamiento.
Metabolismo de los lípidos: almacena algunos TAG. Los hepatocitos también degradan ácidos
grasos para formar ATP, sintetizan lipoproteínas para la transportación, sintetizan colesterol
y lo usan para crear sales biliares.
Metabolismo de proteínas: los hepatocitos eliminan el grupo amino de los aminoácidos, para
la producción de ATP o convertirlos en carbohidratos o grasas. El amonio resultante se
convierte en una sustancia menos toxica llamada urea excretada por orina.
Fármacos y hormonas: también detoxifica sustancias y excreta drogas en la bilis. Puede
excretar hormonas tiroides y hormonas esteroideas.
Excreción de bilirrubina: capta los hemos de los eritrocitos viejos de la sangre formando
bilirrubina y la secreta con la bilis. Se metaboliza en el intestino delgado y se elimina con las
heces.
Síntesis de sales biliares: que sirven para absorber y emulsionan lípidos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Almacenamiento: de glucógeno, vitaminas y minerales.
Fagocitosis: las células reticuloendoteliales estrelladas fagocitan glóbulos blancos y rojos y
bacterias.
Activación de la vitamina D: participa en la síntesis de la forma activa de la vitamina D.
Intestino delgado
Es un órgano tubular largo en donde la digestión y la absorción de los nutrientes sucede. Su longitud
da mucha superficie para que estos procesos puedan ocurrir, y se incrementa más por la presencia
de pliegues circulares, vellosidades y microvellosidades.
Anatomía del intestino delgado: Comienza en el esfínter pilórico del estómago, se repliega en la
parte central e inferior de la cavidad abdominal y se abre en el intestino grueso. Mide 2,5 cm de
diámetro y mide 3 metros de largo.
Se divide en tres regiones:
Duodeno: El segmento más corto y
retroperitoneal. Comienza en el esfínter pilórico
del estómago y se extiende 25 cm.
Yeyuno: forma de tubo en C. mide 1 metro y se
extiende hasta el íleon.
Íleon: es la parte final y más larga del intestino
delgado. Mide 2 metros y se une con el intestino
grueso mediante la válvula o esfínter ileocecal.
Histología del intestino
delgado: su pared está
compuesta por las 4 capas que
forman el tubo digestivo:
mucosa, submucosa, muscular y
serosa. La mucosa está
formada por epitelio, lamina
propia y muscularis mucosae.
La capa epitelial de la mucosa es
un epitelio cilíndrico simple, que
tiene varios tipos de células:
Células absortivas: digieren
y absorben nutrientes del
quimo intestinal.
Células caliciformes: secretan moco.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Glándulas intestinales: formada por células que son parte de epitelio glandular, ubicadas en
hendiduras de la mucosa del intestino delgado. Secretan jugo intestinal.
o Células S: secreta secretina.
o Células CCK: secreta colecistocinina y péptido insulinotropico dependiente de glucosa.
o Células K
Células de Paneth: secretan
lisozima, que es bactericida y
fagocitan.
La lamina propia de la mucosa del
intestino tiene tejido conectivo areolar y
tejido linfoide asociado a la mucosa. Los
ganglios linfáticos solitarios se
encuentran en mayor medida en el íleon.
También hay folículos linfáticos
agregados.
La submucosa del duodeno tiene
glándulas duodenales que secretan moco
alcalino que neutraliza el ácido gástrico
del quimo.
La muscular tiene dos capas de musculo liso. La externa es más gruesa y contiene fibras
longitudinales, la interna, fibras circulares.
La serosa cubre por completo el intestino delgado.
Como ya se habló, tiene las mismas 4 capas del tubo digestivo con otras características
estructurales:
Pliegues circulares: Son pliegues de la mucosa y la submucosa. Miden 10 mm de largo y
comienzan en la porción proximal del duodeno, terminando en la porción media del íleo.
Aumentan la superficie de absorción y hacen que el quimo haga una trayectoria circular.
Vellosidades: Son proyecciones como dedos de la mucosa que miden de 0,5 a 1 mm de largo.
Aumenta la cantidad en el epitelio de absorción y digestión otorgándole a la mucosa intestinal
un look más aterciopelado. Cada vellosidad está cubierta por epitelio y tiene un núcleo de
lámina propia. Dentro de él, hay una arteriola, una vénula, una red de capilares sanguíneo y
un vaso quilífero que es un capilar linfático.
Microvellosidades: proyecciones de membrana apical de las células absortivas. Son cilíndricas
y miden 1 um de longitud, cubiertas por una membrana que tiene un haz de filamentos de
activa. Todos en conjunto forman una línea vellosa llamada ribete en cepillo. Contiene muchas
enzimas con funciones digestivas.
Jugo intestinal: es un líquido amarillento que tiene agua y moco que es ligeramente alcalino con
pH de 7,6. Junto con los jugos pancreáticos proveen un medio líquido que colabora con la absorción
de las sustancias del quimo. Las enzimas del ribete en cepillo son: la alfa-dextrinasa, maltasa,
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
sacarasa y lactasa, encargadas de la digestión de HdC, las peptidasas encargadas de la digestión de
las proteínas, y las nucleosidasas y fosfatasas, encargadas de la digestión de ácidos nucleicos.
Digestión mecánica
Existen dos tipos de movimiento en el intestino delgado que están regulados por el plexo mientérico.
Las segmentaciones consisten en contracciones localizadas de mezcla. Mezclan el quimo con los
jugos intestinales y atraen las partículas de alimento para ponerlas en contacto con la mucosa para
su absorción. Comienza con la contracción de las fibras musculares circulares de una porción del
intestino delgado, comprimiendo al intestino en segmentos. Después se contraen las fibras
musculares que rodean a los segmentos y lo dividen de nuevo. A medida que se van relajando las
fibras, el quimo se va moviendo de adelante hacia atrás.
Luego de la absorción de los nutrientes, se reduce la distención del intestino delgado, se acaba la
segmentación y comienza la peristalsis. Comienza en la porción inferior del estómago y lleva el
quimo hacia adelante hasta su expulsión. El quimo permanece en el intestino delgado de 3 a 5 horas.
Digestión química
En la boca comienza con la amilasa salival que convierte al almidón en maltosa, maltotriosa y alfa
dextrinas. En el estómago la pepsina convierte a las proteínas en péptidos y la lipasa lingual y
gástrica convierten los TAG en ácidos grasos, diglicéridos y monoglicéridos. Así el quimo ingresa al
intestino delgado con los nutrientes parcialmente digeridos. La digestión completa sucedes gracias
al jugo pancreático, biliar e intestinal en el intestino delgado.
Absorción en el intestino delgado
Las digestiones mecánica y química tienen como objetivo convertir sustancias alimenticias en
moléculas que puedan atravesar las células epiteliales absortivas de la mucosa hacia los vasos
sanguíneos y linfáticos. Quedan así, monosacáridos, aminoácidos, dipéptidos y tripéptidos, glicerol,
ácidos grasos y monoglicéridos.
La absorción de estas sustancias es por difusión,
difusión facilitada, osmosis y transporte activo.
Casi toda la absorción sucede en el intestino
delgado. El material no absorbido ni digerido pasa
al intestino grueso.
Absorción de monosacáridos: atraviesan la
luz del intestino delgado a través de la
membrana apical por difusión facilitada o
transporte activo. La fructosa pasa por
difusión facilitada, la glucosa y galactosa por
transporte activo secundario acoplado al
transporte activo de Na+. Es un
simportador. Luego salen hacia afuera a
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
través de la superficie basolateral por difusión facilitada e ingresan a los capilares de la
vellosidad.
Absorción de aminoácidos, dipéptidos y tripéptidos: la mayoría se absorbe como aminoácidos
con un transporte activo en el duodeno y en el yeyuno. Algunos aminoácidos entran a las
células por un transporte activo secundario que depende de Na+. Otros se trasladan
activamente sin transportador. Los aminoácidos salen de las células por difusión y entran a
los capilares de la vellosidad. Se transportan hacia el hígado por el sistema porta hepático con
los monosacáridos. Si los hepatocitos no los eliminan ingresan en la circulación general.
Absorción de lípidos: Se absorben por difusión simple. Después de su emulsificación y
digestión, los TAG se degradan en monoglicéridos y ácidos grasos. Los ácidos grasos debido a
su tamaño pueden disolverse en el medio acuoso intestinal, y pasar a la célula absortiva por
difusión simple y seguir el mismo camino que los aminoácidos y los monosacáridos. Los
ácidos grasos de cadena larga y los monoglicéridos son de mayor tamaño e hidrófobos se
disuelven en el medio acuoso intestinal, porque las sales biliares los rodean y forman
pequeñas esferas llamadas
micelas. Las regiones hidrófilas
interactúan con el medio acuoso
intestinal y las regiones
hidrófobas de las salen biliares
interactúan con los ácidos grasos.
Luego las micelas pasan desde la
luz del intestino delgado hacia el
ribete en cepillo de las células
absortivas. Los ácidos grasos de
cadena larga y los monoglicéridos
se difunden fuera de las micelas
en el quimo. Las micelas
funcionan como transporte las micelas también solubilizan vitaminas liposolubles y el
colesterol. Una vez dentro de la célula, los ácidos grasos de cadena larga y los monoglicéridos
se recombinan para formar TAG, fosfolípidos y colesterol recubriéndose de proteínas, se
denominan quilomicrones. Dejan la célula por exocitosis. Como son muy grandes no pueden
pasar por los poros de las paredes de los capilares sanguíneos, por lo tanto, entran a los
vasos quilíferos. Desde ahí se desplazan hacia el conducto torácico y entran a la sangre en la
vena subclavia izquierda. La lipoproteinlipasa se encarga de degradar los TAG de los
quilomicrones y las proteínas en ácidos grasos y glicerol. Los ácidos grasos se difunden a los
hepatocitos y las células adiposas y se combinan con el glicerol durante la resíntesis de los
TAG. Las sales biliares se reabsorben por transporte activo en el íleon terminal y retornan al
hígado por el sistema porta para reciclar. Este ciclo se llama circulación enterohepática.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Absorción de agua: Toda la absorción de agua en el tubo digestivo se produce por ósmosis
desde la luz del intestino a través de las células absortivas y hacia los capilares sanguíneos.
Como el agua puede atravesar la mucosa en ambas direcciones, la absorción desde el intestino
delgado depende de la absorción de electrolitos y los nutrientes que mantienen el equilibrio
osmótico con la sangre. Los electrolitos, monosacáridos y aminoácidos absorbidos establecen
un gradiente de concentración para el agua, que promueve su absorción por osmosis.
Intestino grueso
Es la porción terminal del tracto gastrointestinal. Se encarga de completar la absorción, producir
vitaminas, formar las heces y expulsarlas.
Mide 1,5 metros de largo y 6,5 cm de diámetro. Se
extiende desde el íleon hasta el ano. Esta unido a la
pared abdominal por el mesocolón que es una capa
doble del peritoneo. Las cuatro regiones son el ciego,
el colon, el recto y el conducto anal. Entre el íleon y
el intestino grueso hay un esfínter llamado ileocecal
que permite el paso de los materiales del intestino
delgado al intestino grueso. Por debajo del esfínter
ileocecal se localiza el ciego, que es una péquela bolsa.
Unida a él, hay una
estructura tubular
enrollada, llamada apéndice
vermiforme. El
mesoapéndice lo mantiene junto a la porción inferior del íleo. Hacia arriba
del ciego se encuentra el colon que se divide en ascendente, transverso,
descendente y sigmoides. El colon ascendente y descendente son
retroperitoneales. Los otros no.
El recto es anterior al sacro y al coxis. Los últimos 2 o 3 cm de él forman
el conducto anal. La mucosa de este está compuesta por pliegues
longitudinales llamados columnas anales que tienen red de arterias y venas.
En el orificio externo del conducto anal hay un esfínter anal interno de
musculo liso y un esfínter anal externo de musculo esquelético.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Histología: su pared tiene cuatro túnicas como en el resto del tubo digestivo.
Mucosa: es un epitelio cilíndrico simple, la lámina propia y el musculo liso. El epitelio contiene células
absortivas y células caliciformes. Las células absortivas absorben agua, las células caliciformes
secretan moco que se encarga de lubricar el paso del contenido colónico. También hay ganglios
linfáticos solitarios. No tiene pliegues circulares ni vellosidades, pero si microvellosidades.
Submucosa: constituida por tejido conectivo areolar.
Muscular: tiene una capa longitudinal externa y una capa circular interna de musculo liso además
de una capa interna circular de musculo liso. Algunas porciones del musculo longitudinal son más
gruesas y forman
tres bandas
longitudinales
llamadas tenías.
Las contracciones
tónicas de las
bandas forman
una serie de
bolsas llamadas
haustras que le
dan al órgano un
aspecto fruncido.
Una capa simple
de musculo liso
circular esta
entre las tenías colónicas.
Serosa: es parte del peritoneo visceral. En las tenías colónicas se insertan pequeñas bolsas de
peritoneo visceral con grasa llamados apéndices epiploicos.
Digestión química
Se hace a través de las bacterias que habitan en su luz. El quimo se prepara para su eliminación
por acción de bacterias que fermentan los restos de carbohidratos y liberan gases de hidrogeno,
dióxido de carbono y metano. También convierten los restos de proteínas en aminoácidos y los
degradan en sustancias simples: indol, escatol, sulfuro de hidrogeno y ácidos grasos. Una parte de
indol y escatol les da el olor a las heces. El resto se absorbe y se transporta al hígado. Las bacterias
también descomponen a la bilirrubina en pigmentos simples. Las vitaminas B y K se absorben acá.
Absorción y formación de materia fecal
El quimo permanece en el intestino grueso entre 3 y 10 horas, volviéndose semisólido por la absorción
de agua y se denomina materia fecal. Se forma de agua, sales inorgánicas, células epiteliales
descamadas de la mucosa del tracto gastrointestinal, bacterias, productos de la descomposición
bacteriales, sustancias digeridas, pero no absorbidas y partes indigeribles de alimentos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Reflejo de defecación
La materia fecal pasa del sigmoides al recto
por los movimientos peristálticos. La
distensión producida en la pared rectal
produce el reflejo de defecación. Los
receptores envían impulsos nerviosos a la
medula espinal sacra. Los impulsos de la
medula se dirigen a lo largo de los nervios
parasimpáticos hasta el colon descendente,
sigmoides, recto y ano. Las contracciones de
los músculos longitudinales rectales acortan
el recto aumentando la presión en su
interior. Junto con las contracciones del
diafragma y de los músculos abdominales
se abre el esfínter anal interno. El esfínter
externo se controla voluntariamente. Si se
relaja, la defecación se produce. Si se contrae,
la defecación puede demorarse. Si no se
produce, las heces vuelven al sigmoides
hasta que otra onda de peristaltismo
estimule de nuevo los receptores de
estiramiento. En los lactantes, el reflejo de defecación se produce automáticamente porque todavía
no se provoca el control del esfínter anal externo.
La diarrea es el aumento de la frecuencia, el volumen y el contenido liquido de las heces, causado
por el incremento de la motilidad intestinal y la disminución de la absorción intestinal. Cuando el
quimo transita con demasiada rapidez por el intestino delgado y las heces pasan en forma acelerada
a lo largo del intestino grueso, no hay suficiente tiempo para la absorción.
El estreñimiento define la defecación infrecuente o a la dificultad para defecar, causada por una
disminución en la motilidad intestinal. Como en este caso las heces permanecen en el colon durante
periodos prolongados, se produce una excesiva absorción de agua y las heces secan y endurecen.
Fases de la digestion
En la digestión hay tres fases superpuestas:
Fase cefálica: el olor la vista, el pensamiento de la comida activan centros neuronales de la
corteza cerebral, el hipotálamo y el tronco encefálico. Se estimula la secreción de saliva
mientras el nervio vago estimula las glándulas gástricas para que produzcan jugo gástrico.
La función de esta fase es preparar la boca y el estómago para recibir alimentos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Fase gástrica: cuando los alimentos llegan al estómago comienza esta fase, en donde
mecanismos neurales y hormonales regular la secreción y motilidad gástricas:
Regulación neural: los alimentos distienden el estómago y estimulan los receptores de
estiramiento de su pared. Los quimiorreceptores del estómago son sensibles al pH del
quimo gástrico. Cuando las paredes están distendidas o el pH aumenta los
quimiorreceptores se activan y se pone en proceso una retroalimentación negativa
neural. Los impulsos nerviosos se propagan desde los quimiorreceptores y los
receptores de estiramiento, hacia el plexo submucoso donde se activan las neuronas
parasimpáticas y entéricas. Esos impulsos nerviosos causan ondas peristálticas y
estimulan en flujo del jugo gástrico. Cuando se intensifican, se vuelca un poco de quimo
hacia el duodeno. El pH del quimo disminuye y la distención de las paredes gástricas
disminuye.
Regulación hormonal: la secreción gástrica se regula por la hormona gastrina, que se
libera en las células G por varios estímulos. Ingresa a la sangre, recorriendo el cuerpo
y así llegando a sus órganos diana. La gastrina estimula las glándulas del estómago a
secretar jugo gástrico. También las contracciones del esfínter esofágico inferior
evitando el reflujo del quimo acido dentro del esófago, aumenta la motilidad del
estómago y relaja el esfínter pilórico promoviendo el vaciamiento gástrico. La secreción
de gastrina se inhibe cuando el jugo gástrico llega a pH de 2 o menos y se estimula
cuando sube. Esto ayuda a mantener un pH bajo para la función de la pepsina, la
destrucción de MO y desnaturalización de proteínas en el estómago.
Fase intestinal: comienza cuando los alimentos llegan al intestino delgado. Se retarda la
salida del quimo desde el estómago así no se sobrecarga al duodeno con más quimo del que
pueda tener.
Regulación neural: se provoca el reflejo enterogástrico por la presencia de quimo. Los
receptores de estiramiento de la pared duodenal envían impulsos nerviosos al bulbo
raquídeo, donde se inhibe la estimulación parasimpática y estimulan los nervios
simpáticos del estómago, inhibiendo la motilidad gástrica y aumentando la contracción
del esfínter pilórico.
Regulación hormonal: se regula por la colecistocinina, secretada en las células CCK del
intestino delgado por estimulación del quimo. La CCK estimula la secreción de jugo
pancreático que tiene enzimas digestivas. También se estimula la contracción de la
pared de la vesícula biliar, lo que libera la bilis de su interior hacia el conducto cístico.
Además, produce la relajación del esfínter de la ampolla hepatopancreatica que permite
que el jugo pancreático se libere al duodeno. También la CCK, disminuye el vaciamiento
gástrico y favorece la contracción del esfínter pilórico, produce saciedad, promueve el
crecimiento y el mantenimiento del páncreas y aumenta el efecto de la secretina.
Cuando el quimo entra en el duodeno estimula la secreción de secretina por las células
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
S, que estimulan la liberación de jugo pancreático rico en bicarbonato amortiguando el
quimo acido que ingresa en el duodeno. También aumenta el efecto de la CCK.
Desarrollo del aparato digestivo
Durante la cuarta semana del desarrollo, las células del endodermo forman una cavidad llamada
intestino primitivo, el precursor del tubo digestivo. Poco después, se forma el mesodermo y se divide
en dos hojas (somático y esplácnico). El mesodermo esplácnico se une con el endodermo del intestino
primitivo; como resultado, el intestino primitivo forma una pared de dos hojas.
La hoja endodérmica origina el revestimiento epitelial y las glándulas de la mayoría del tubo
digestivo; la hoja mesodérmica forma el musculo liso y el tejido conectivo del tubo digestivo.
El intestino primitivo se elonga y se diferencia en intestino anterior, intestino medio, e intestino
posterior.
Hasta la quinta semana del desarrollo, el intestino medio se abre en el saco vitelino; más tarde, el
saco vitelino se contrae y se separa del intestino medio, y este se cierra. En la región del intestino
anterior, aparece una depresión del ectodermo, el estomodeo. Dicha estructura se transforma en la
cavidad bucal. La membrana bucofaríngea es una depresión del ectodermo y el endodermo
fusionados en la superficie del embrión que separa el intestino distal del estomodeo. La membrana
se rompe durante la cuarta semana del desarrollo, de manera que el intestino anterior se continua
con el exterior del embrión, a través de la cavidad bucal.
Otra depresión del ectodermo, el proctodeo, se forma en el intestino posterior y se diferenciara en
el ano. La membrana cloacal es una fusión del ectodermo con el endodermo que separa el intestino
posterior del proctodeo. Después de su rotura, en el transcurso de la séptima semana, el intestino
distal se continua con el exterior del embrión a través del ano. De tal modo, el tracto gastrointestinal
forma un tubo continuo.
El intestino anterior evoluciona en la faringe, el esófago, el estómago y parte del duodeno. El intestino
medio se transforma en el resto del duodeno, el yeyuno, el íleon y porciones del intestino grueso
(ciego, apéndice, colon ascendente y la mayor parte del colon transverso).
El intestino posterior evoluciona hacia lo que resta del intestino grueso, excepto la porción del
conducto anal, que deriva del proctodeo.
A medida que el desarrollo avanza, el endodermo origina en varios lugares, a lo largo del intestino
anterior, protuberancias huecas que crecen en el mesodermo. Estas protuberancias van a constituir
las glándulas salivales, el hígado, la vesícula biliar y el páncreas.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Sistema Endocrino
Características
El sistema endocrino y sistema nervioso, trabajan en conjunto ejerciendo funciones
de control y regulación para mantener la homeostasis y coordinar el desarrollo
corporal y las funciones de todos los aparatos y sistemas del cuerpo.
El sistema nervioso actúa a través de impulsos nerviosos (potenciales de acción)
conducidos por los axones de las neuronas.
El sistema endocrino libera mediadores, llamados hormonas, que se producen en una
parte del cuerpo pero que actúan regulando la actividad de células en otras partes
del cuerpo. Las hormonas son producidas por células o por glándulas endocrinas.
Tipos de glándulas en el cuerpo:
Glándulas exocrinas: secretan sus productos hacia conductos que transportan las
secreciones dentro de una cav. corporal, la luz de un órgano o sobre la superficie
externa del cuerpo. Ej: glándulas sudoríparas.
Glándulas endocrinas: secretan sus productos (hormonas) hacia el líquido intersticial
que rodea a las células tisulares. Luego, las hormonas se difunden hacia los capilares
sanguíneos y la sangre las transporta a través de todo el cuerpo. Las células que
reconocen a cada hormona específica producen respuestas (por la unión del torrente
sanguíneo con receptores de la célula blanco).
Clasificación según su destino de secreción:
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Las glándulas exocrinas liberan su
secreción por el conducto hacia el
epitelio.
Las glándulas endócrinas liberan su
secreción hacia capilar sanguíneo y
luego transportado hacia el torrente
circulatorio.
Componentes
Receptores
De superficie:
El receptor asociado a la membrana celular del cual se une la hormona tiene una
porción transmembrana y otra extracelular donde se unirá la hormona y va generar
un cambio conformacional de la proteína que va a producir el efecto de la hormona
en la célula blanco.
Intracelular:
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Las hormonas esteroides al ser pequeñas y liposolubles atraviesan la membrana
plasmática, se unen a un receptor ubicado en el citoplasma de la célula, atraviesan el
núcleo y su acción la ejercen del ADN. Esta proteína unida a la hormona esteroide
cambia su conformación, se une a proteínas del ADN y esto estimula la transcripción
del ARNm para determinados genes que sintetizan proteínas específicas.
El complejo ligando-receptor actúa como un factor de transcripción, es decir, regula
la expresión de determinados genes. El ligando es la hormona y el receptor es la
proteína.
Clasificación de hormonas
Estructura química de las hormonas
Hormonas liposolubles: solubles en grasas por ejemplo:
Las hormonas esteroides: se forman a partir del colesterol
Las hormonas tiroideas (T3 y T4): se forman luego de la unión de átomos del
yodo con el aminoácido tirosina.
Hormonas hidrosolubles: la mayoría se originan a partir de aminoácidos. Ejemplos:
Las hormonas adrenalina y noradrenalina (que también son neurotransmisores)
están formadas por modificación del aminoácido tirosina.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Las hormonas peptídicas (cadenas cortas de aminoácidos): como la hormona
antidiurética (ADH) y oxitocina.
Las hormonas proteicas (cadenas más largas de aminoácidos): como la insulina y
la hormona de crecimiento humana.
¿Cómo actúa una hormona liposoluble?
1. Una hormona liposoluble se separa de la proteína que la transporta en la corriente
sanguínea. Luego, la hormona libre se difunde desde la sangre hacia el líquido
intersticial y a través de la membrana plasmática (lipídica) hacia el interior de la
célula.
2. La hormona se une con receptores presentes dentro de la célula y los activa. El
complejo hormona-receptor activado modifica la expresión de ciertos genes: activa o
inactiva genes específicos.
3. Cuando el DNA se transcribe se forma de RNA mensajero nuevo que deja un núcleo
e ingresa en el citosol. En este sitio se sintetiza una proteína nueva, a menudo una
enzima, sobre los ribosomas.
4. Las proteínas nuevas alteran la actividad celular y desarrollan las respuestas típicas
de esa hormona específica.
¿Cómo actúa una hormona hidrosoluble?
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
1. Una hormona hidrosoluble (el primer mensajero) se difunde desde la sangre. Como la
mayoría de estas hormonas están compuestas por aminoácidos no pueden difundirse
a través de la bicapa lipídica de la membrana plasmática y se unen con su receptor
en la membrana plasmática de una célula diana.
2. Luego, el primer mensajero (la hormona) desencadena la producción de un segundo
mensajero dentro de la célula, donde se llevan a cabo respuestas específicas
estimuladas por las hormonas. Un segundo mensajero común es el AMP cíclico
(cAMP), que se sintetiza a partir de ATP.
3. El AMP cíclico (el segundo mensajero) activa varias proteínas (ej: enzimas)
4. Las proteínas activadas desencadenan reacciones que conducen a respuestas
fisiológicas.
5. Después de un breve periodo, el AMP cíclico se inactiva. En consecuencia, la
respuesta de la célula cesa, salvo que las nuevas moléculas de la hormona se unan
con sus receptores en la membrana plasmática.
Una proteína quinasa puede desencadenar la síntesis de glucógeno, otra puede
causar la degradación de los triglicéridos, otra puede promover la síntesis de
proteínas, etc.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Control de las secreciones hormonales
En condiciones normales, la regulación de la secreción impide la producción excesiva
o insuficiente de una hormona determinada.
La secreción hormonal está regulada por:
Señales del sistema nervioso (ej: impulsos nerviosos que se dirigen a la médula
suprarrenal regulan la secreción de adrenalina y noradrenalina).
Cambios químicos en la sangre (ej: la concentración sanguínea de calcio regula la
secreción de hormona paratiroidea).
Otras hormonas (ej: una hormona que secreta la hipófisis (tirotrofina) estimula la
secreción de tiroxina por la glándula tiroides).
La mayoría de los sistemas que regulan la secreción de las hormonas funcionan a
través de mecanismos de retroalimentación negativa.
Algunos operan mediante mecanismos de retroalimentación positiva. Por ejemplo:
durante el parte la hormona oxitocina estimula el desarrollo de contracciones en el
útero las cuales estimulan la secreción de más oxitocina en un efecto de
retroalimentación positiva.
Control liberación hormonal:
Control neural:
El control hormonal está bajo estricta regulación del sistema nervioso. Por ello se
utiliza el término de “neuroendocrino”.
El sistema simpático y parasimpático utilizan acetilcolina y norepinefrina (post-
ganglionares) o sólo acetilcolina (pre-ganglionares).
El ejemplo típico son las glándulas suprarrenales.
Control hormonal:
Regulación negativa: La hipófisis anterior produce la hormona TSH (tirotrofina) la
cual estimula la glándula tiroides para que segregue hormona tiroidea. Al
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
aumentar esta hormona en la circulación sanguínea,
inhibe a la hipófisis anterior para que deje de secretar
TSH.
Regulación positiva: La adenohipófisis segrega LH y el
aumento de ésta hormona en sangre hace que el ovario
segregue estradiol. La secreción de LH y estradiol sigue
aumentando hasta que llegar a su máxima secreción.
Regulación por el producto: Las glándulas paratiroides
intervienen en la concentración y metabolismo de Ca (en
huesos y plasma). La PTH estimula en el hueso los
osteoclastos para que produzcan resorción y se libere Ca
a la sangre. Al aumentar el nivel de Ca en sangre y estar
en su nivel deseado, hace que se inhiban las glándulas
paratiroides y no puedan secretar PTH.
Otro ejemplo de regulación negativa: La CRH (hormona liberadora de
corticotrofina) actúa sobre el lóbulo anterior de la hipófisis estimulando la
secreción de ACTH (corticotrofina). Esta hormona, estimula la corteza suprarrenal
para que segregue cortisol. El aumento de cortisol en sangre inhibe la secreción
de ACTH y CRH.
Control nutricional:
Funciona de igual forma que los mecanismos por el producto.
Ej: ingesta de glucosa y liberación de insulina; nivel de calcio y regulación de PTH.
Cuando hay niveles de glucosa bajos en sangre (hipoglucemia), se estimula la
liberación de GHRH (hormona estimuladora de la hormona del crecimiento) que
acelera la degradación en el hígado de glucógeno y hace que ingrese glucosa al
torrente sanguíneo, se normaliza el nivel de glucosa en sangre y si aumenta la
glucosa se produce una hiperglicemia. Una vez alcanzado el nivel deseado, este
inhibe la secreción de GHRH y se produce la liberación de la hormona inhibidora
de GH.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
El hipotálamo y la glándula hipófisis
Se le puede considerar como una unidad funcional que se encuentra situado dentro
del cráneo, en la base del encéfalo.
El hipotálamo tiene función nerviosa (se relaciona con el sueño y sensaciones como
la sed y el hambre) y otra endocrina (coordina toda la función hormonal).
Elabora hormonas que están relacionadas con la función de la hipófisis. Los
compuestos liberados por el hipotálamo activan o inhiben la producción de las
hormonas de la hipófisis.
La hipófisis es una pequeña glándula endocrina que cuelga del hipotálamo. Está
divida en varios lóbulos. Los que tienen relación con el sistema endocrino son:
Adenohipófisis o hipófisis anterior.
Neurohipófisis o hipófisis posterior.
Hipotálamo:
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Es una glándula que forma parte diencéfalo, se sitúa por debajo del tálamo, en la
base del cerebro. Produce hormonas que controlan las demás estructuras en el
sistema. Estas hormonas actúan como inhibidoras o estimulantes en la secreción de
otras hormonas en la hipófisis anterior.
Hipófisis:
Ocupa una depresión en el hueso esfenoides denominada silla turca.
Pesa 0,5 g en varones y 1,5 g en mujeres multíparas.
El tamaño es: 5 mm de alto x10 mm de espesor.
Hormonas hipotalámicas:
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La hipófisis anterior o adenohipófisis
El lóbulo anterior de la hipófisis o adenohipófisis secreta hormonas que regulan un
amplio rango de actividades corporales, desde el crecimiento hasta la reproducción.
La liberación de las hormonas de la adenohipófisis se estimula mediante hormonas
liberadoras y se inhibe mediante hormonas inhibidoras desde el hipotálamo.
5 tipos de células producen 7 hormonas:
Las somatotrofas secretan hormona de crecimiento humano (hGH) o
somatotrofina . La hormona de crecimiento humano, a su vez, estimula diversos
tejidos para que secreten factores de crecimiento similares a la insulina,
hormonas que estimulan el crecimiento general del cuerpo y regulan aspectos del
metabolismo.
Las tirotrofas secretan hormona tiroestimulante (TSH) o tirotrofina. La TSH
controla las secreciones y otras actividades de la glándula tiroides.
Las gonadotrofas secretan 2 hormonas: la hormona foliculoestimulante (FSH) y la
hormona luteinizante (LH). Tanto la FSH como la LH actúan sobre las gónadas.
Estimulan la secreción de estrógenos y progesterona y la maduración de los
ovocitos en los ovarios, y estimulan la producción de esperma y la secreción de
testosterona en los testículos.
Las lactotrofas secretan prolactina (PRL), que inicia la producción de leche en las
glándulas mamarias y síntesis de progesterona en el cuerpo lúteo.
Las corticotrofas secretan hormona adrenocorticotrofina (ACTH) o corticotrofina
que estimula a la corteza suprarrenal a secretar glucocorticoides como el cortisol.
Algunas corticotrofas, remanentes de la par intermedia, también secretan
hormona melanocitoestimulante (MSH).
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La hipófisis posterior o neurohipófisis
Oxitocina: Estimula las contracciones uterinas durante el parto. Células mioepiteliales
en la mama.
ADH (vasopresina o antidiurética): Estimula la reabsorción de agua y sales, muy
importante en la homeostasis.
Hipófisis media:
MSH (melanocito-estimulante): Estimula la síntesis de melanina, pigmento
determinante del color de la piel humana.
Sistema porta hipofisario
En la glándula hipófisis se encuentra el sistema
porta.
El plexo capilar primario en la eminencia media, da
lugar a venas porta hipofisarias en la parte tuberal
e infundíbulo y cuales finalmente darán lugar a un
plexo capilar secundario en la parte distal.
El sistema transporta las secreciones
neuroendocrinas desde el hipotálamo hasta la parte
distal de la adenohipófisis, estas son hormonas
liberadoras o inhibidoras que regulan la secreción
hormonal de esta porción de la glándula.
Regulación de secreción de ADH y oxitocina
La oxitocina tiene 2 acciones principales: provocar la eyección de la leche durante la
lactancia estimulando las células mioepiteliales que rodean los conductos
galactóforos en la mama y que presentan receptores para la oxitocina. Esta acción
impulsa la leche hacia los conductos galactóforos y de allí al pezón para su expulsión.
Esto es consecuencia de un reflejo neuroendocrino cuyo estímulo comienza en los
receptores del tacto localizados en la mama (areola del pezón), este estimulo llega a
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
los núcleos supraopticos y paraventricular del hipotálamo que secretan la oxitocina e
intervienen como transmisores la acetilcolina y noradrenalina.
Además, la oxitocina tiene una acción uterotónica que consiste en la disminución del
umbral de excitación de las fibras musculares lisas del miometrio provocando la
aparición de contracciones rítmicas en el útero. A medida que avanza la gestación, el
musculo liso del útero se va haciendo más sensible a la oxitocina y aumentando sus
receptores.
Durante el parte, el nivel plasmático y receptores uterinos aumenta debido al reflejo
generado por la estimulación del cuello uterino y su dilatación por el paso del feto.
Funciones de la glándula hipófisis
El lóbulo anterior se encarga de sintetizar y secretar gran cantidad de hormonas que
estimulan a otras glándulas y tejidos.
Ej: las células basófilas segregan ACTH que estimula a la corteza de glándulas
suprarrenales para secretar sus hormonas; TSH estimula la glándula tiroides; FSH
estimula en el testículo la espermatogénesis y a nivel del ovario el desarrollo de los
folículos y secreción de estrógeno; LH a nivel de testículo estimula la secreción de
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
andrógenos, células intersticiales y en el ovario: ovulación y secreción de progesterona
debido a la formación del cuerpo lúteo.
Células acidófilas segregan prolactina, hormona del crecimiento.
Lóbulo posterior se encuentra la ADH y oxitocina.
Regulación del Sistema Endocrino
El hipotálamo secreta una hormona que estimula a la hipófisis a producir otra
hormona. (ej: TSH).
La TSH estimula a la glándula tiroides para que produzca sus hormonas (T3, T4 y
tetrayodotironina; estimulan el metabolismo
celular).
La tiroides al secretar la cantidad de hormonas
necesarias, el nivel de tiroxina en la sangre
produce la inhibición sobre la glándula hipófisis
para no seguir secretando tirotrofina y a su vez
inhibe al hipotálamo para que deje de segregar
la hormona liberadora de TSH. Este mecanismo
es una retroalimentación negativa.
Glándula Tiroides
La tiroides es una glándula bilobulada situada en la parte anterior del cuello,
rodeando a la tranquea y la laringe.
Está regulada por la hipófisis.
Las hormonas tiroideas, tiroxina y triyodotironina aumentan el consumo de oxígeno y
estimulan la tasa de actividad metabólica, regulan el crecimiento y la maduración de
los tejidos del organismo y actúan sobre el estado de alerta físico y mental.
La tiroides también secreta una hormona denominada calcitonina, que disminuye los
niveles de calcio en la sangre favoreciendo la reabsorción ósea.
El exceso de producción hormona del tiroides produce
una enfermedad llamada hipertiroidismo, su déficit
produce hipotiroidismo.
Estructura histológica de la glándula:
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Cápsula: formada por tejido colágeno fino.
Parénquima: formado por folículos con coloides, compuesto por células foliculares y
para foliculares.
En el estroma, tejido conjuntivo es delgado y sustenta a los vasos sanguíneos.
Hormonas secretadas:
Las células foliculares secretan T3 (tiroxina) y T4 (triodotironina); las células
parafoliculares secretan la calcitonina. Las células parafoliculares C están situadas
en la periferia del folículo por dentro de la lámina basal, pero no están expuestas
a la luz folicular.
Síntesis de las hormonas tiroides:
1. El precursor de la tiroglobulina se sintetiza en el RER de las células epiteliales
foliculares; en el Aparato de Golgi se produce una glicosilación y por exocitosis se
elimina hacia la luz de folículo.
2. Las células epiteliales transportan activamente el yodo desde la sangre hasta el
citoplasma por el transportador de yoduro/cloruro (dependiente de ATP). Estas
células pueden establecer una concentración intracelular, los iones yoduro difunden
con rapidez hacia la membrana apical donde se oxidan a yodo (forma activa del
yoduro). Este proceso ocurre en el citoplasma apical de las células foliculares y es
catalizado por peroxidasa tiroidea que está unida a la membrana. Finalmente el yodo
es liberado al coloide.
3. Se añaden átomos a los residuos de tirosina (específicos de la globulina), en el
coloide a la altura de las microvellosidades de las células foliculares. La adición de un
átomo de yodo al residuo se llama monoyodotirosina, al agregarse el segundo átomo
se denomina biyodotirosina.
4. Las hormonas tiroideas se forman por reacciones de acoplamiento oxidativo de 2
residuos de tirosina yodados cercanos. Ej: cuando la monoyodotirosina y biyodotirosina
sufren un acoplamiento se forma la triyodotironina (T3) y cuando se unen 2 residuos
de biyodotirosina se forma la T4. Después de esta yodación la T3 y T4 se almacenan
en la forma del coloide en la luz del folículo.
5. En respuesta a la acción de la TSH, las células foliculares captan tiroglobulina del
coloide (por un proceso de endocitosis mediado por receptores) y se presentan
vesículas endociticas grandes que se denominan vesículas de reabsorción del coloide
ubicadas en la porción apical de la célula. Estas vesículas migran hacia la región
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
basal de la célula y se fusionan con lisosomas; la tiroglobulina es degradada por
proteasas lisosómicas hasta sus aminoácidos y carbohidratos, con lo que quedan
moléculas de T3, T4, mono y biyodotironina libres. Si la concentración de TSH
permanece alta la cantidad de coloide en el folículo se reduce.
6. La T3 y T4 se liberan de la tiroglobulina y atraviesan la membrana basal, se
introducen en los capilares sanguíneos y linfáticos. Solo las células foliculares pueden
producir T4, mientras que las mayor parte de la T3 se produce por conversión de la
T4 en otros órganos (hígado, riñones y corazón). Las hormonas libres también actúan
en el sistema de retrocontrol que regula la actividad secretora de la tiroides.
Glándula Paratiroides
Está formada por cuatro grupos celulares incluidos en la parte
posterior de la glándula tiroides.
Secretan PTH: aumenta calcio en la sangre. La PTH es un péptido
de 28aa. (posee un efecto antagónico a la Calcitonina.)
Degradada en el hígado y riñón.
Transporte de calcio en el duodeno.
Estimula la producción renal de vitamina D3.
Estructura histológica de la glándula:
Cápsula: formada por tej. colágeno fino.
Parénquima: formado por 2 tipos de células: principales y oxífilias.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
En el estroma el tej. conjuntivo es delgado y sustenta a los vasos sanguíneos. En
edades avanzadas es común la infiltración adiposa.
Las células Principales son pequeñas ,de núcleo redondo y central y se tiñen
escasamente.
Las celulas Oxífilas, son menos abundantes que las Principales, de mayor tamaño
y son fuertemente acidófilas Su función se desconoce.
Regulación de la secreción y acción de la PTH:
Homeostasis del Calcio:
Cuando se produce una disminución de la calcemia, la PTH produce: a nivel del hueso
la reabsorción ósea activando la osteolisis por los osteoclastos durante la cual se va a
liberar calcifosfato hacia el líquido extracelular (desde la matriz osea calcificada); a
nivel de los riñones la presión renal de calcio disminuye a causa de la estimulación
de la reabsorción en los tubulos renales por la PTH lo cual conserva el calcio.. La
absorción intestinal de calcio aumenta (por la PTH)
La vitamina D también tiene un efecto en la reabsorción de calcio del intestino. La
PTH estimula la transformación a nivel de los riñones de 25 hidroxi vitamina D en
1,25 de calcitriol (forma activa de la vitamina) que estimula la eabsorción de calcio
en el intestino. Esto produce un aumento del calcio en sangre.
Si los niveles de calcio se elevan por encima de lo que corresponden actúa la
calcitonina que estimula el depósito de calcio en huesos, va a disminuir la captación
de calcio a nivel intestinal y reabsorcion de calcio en los tubulos renales. Finalmente
el calcio vuelve a sus niveles normales.
Glándulas Suprarrenales
Las glándulas suprarrenales o adrenales son 2, que descansan sobre cada riñon.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Se diferencian en 2 regiones:
Corteza suprarrenal
Zona glomerular: secreta mineralocorticoides.
Zona fascicular: secreta glucocorticoides.
Zona reticular: secreta gonadocorticoides.
Médula suprarrenal:
Adrenalina.
Noradrenalina.
Pesan 4 gs cada una.
Estructura histológica de las glándulas:
Cápsula: Delgada de tej. conectivo.
Corteza: Zona glomerular, zona fasciculada, zona reticular.
Médula: Es pequeña, está compuesta por células cromafines.
Sus células se acomodan en grupos redondeados,
envueltos por capilarres. Las células son cilíndricas, con
núcleo esférico, citoplasma claro.
Células que forman cordones paralelos entre sí y con
capilares que los rodean. Sus células son poliédricas,
con citoplasma acidófilo, gran número de inclusiones
lipídicas.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Cercana a la médula; sus células se acomodan en
forma de red, son pequeñas, con citoplasma acidófilo,
pequeñas inclusiones lipídicas y gránulos de
pigmento pardo.
Las células de la médula son poliédricas y se
acomodan en cordones que forman una densa red en
cuyas mallas hay capilares y vénulas.
Hormonas secretadas por las glándulas:
Zona glomerulosa: Aldosterona y Desoxicorticosternona.
Zona fasciculada: Cortisol y corticosterona.
Zona reticular: Dehidropiandosterona y androstediona.
Médula: Adrenalina y noradrenalina.
Hormona de la corteza suprarrenal:
Hormonas mineralocorticoides
Afectan el transporte de iones a través de las células epiteliales.
Aumentan la actividad de la bomba de Na de células epiteliales.
Causan retención de sodio y pérdida de H y K.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
El minalocorticoide más potente es la aldosterona.
Regulada por el sistema renina-angiotensina.
Regulación de la secreción de aldosterona por el sitema renina-angiotensina
Hormonas de la corteza suprarrenal:
Estimulada por la hormona adrenocorticotropa
(ACTH)
Hormonas glucocorticoides.
Efectos directos sobre el metabolismo de los
carbohidratos.
Efectos antinflamatorios y suprimen el crecimiento.
Influencia sobre hábitos de sueño.
El glucocorticoide más potente es el cortisol.
Estrógenos y andrógenos suprarrenales:
La secreción de estrógenos por la corteza es mínima.
La corteza suprarrenal secreta andrógenos débiles.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Los andrógenos se convierten por los tej. periféricos a fuertes andrógenos como la
testosterona.
Hormonas de la médula suprarrenal:
La médula suprarrenal es un ganglio simpático modificado del sistema nervioso
autónomo (SNA). En lugar de liberar un neurotransmisor, las células de la médula
suprarrenal secretan hormonas.
Las células productoras de hormonas, llamadas CÉLULAS CROMAFINES están
inervadas por neuronas simpáticas preganglionares en el SNA.
Las células cromafines o feocromocitos secretan las dos hormonas principales de la
médula: Adrenalina y Noradrenalina.
Estas hormonas intensifican la respuesta simpática que ocurre en otras partes del
cuerpo.
En situaciones de stress y durante el ejercicio, los impulsos del hipotálamo
estimulan a las neuronas simpáticas preganglionares que estimulan a las células
cromafines a secretar adrenalina y noradrenalina.
Respuesta de lucha y huida: aumento de la frecuencia cardiaca y fuerza de
contracción. Aumento de la irrigación del corazón, hígado, músculos esqueléticos y
tejido adiposo.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Glándula Pineal
Se localiza en el diencéfalo unida por un pedículo a la
parte posterior del techo del tercer ventrículo Secreta
melatonina.
Es pequeña y está ubicada cerca del centro del
cerebro, pesa 100 a 200 mg, mide 5 a 8 x 3 a 5 mm.
Contiene células sensibles a la luz.
Parénquima pinealocitos y células intersticiales (astrocitos).
Acérvulos cerebrales precipitación de fosfatos y carbonatos de calcio sobre las
proteínas transportadoras liberadas por exocitosis.
Secreta la melatonina en forma rítmica, con valores máximos durante la noche y una
rápida caída durante el día.
La exposición a la luz durante el ciclo de oscuridad interrumpe la producción de
melatonina.
El páncreas como glándula endocrina
Tipos celulares en los islotes pancreáticos (cada islote incluye 4 tipos de células
secretoras de hormonas):
1. Las Alfa o células A secretan glucagón.
2. Las Beta o células B secretan insulina.
3. Las Delta o células D secretan
somatostatina.
4. Las células F secretan polipéptido
pancreático.
La somatostatina actúa inhibiendo la liberación
de insulina y de glucagón de células beta y alfa vecinas.
Regulación de la secreción de glucagón e insulina:
La acción principal del glucagón es la de elevar el nivel de glucosa sanguínea cuando
cae por debajo de lo normal. La insulina, por otro lado, ayuda a disminuir el nivel de
glucosa sanguínea cuando está muy alto. El nivel de glucosa sanguínea controla la
secreción de glucagón e insulina por retroalimentación negativa.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Timo
Las hormonas producidas por el timo (timosina, factor
humoral tímico [THF], factor tímico [ TF] y timopoyetina ,
promueven la maduración de las células T.
Ovarios y testiculos
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Hormonas producidas por otros órganos
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Respuesta al estrés
Los mecanismos homeostáticos del organismo tratan de contrarrestar el estrés.
Cuando lo logran, el medio interno se mantiene dentro de los límites fisiológicos
normales.
Respues inicial, de alarma, lucha o huida:
La respuesta de lucha o huida, iniciada por impulsos nerviosos desde el hipotálamo
hacia la división simpática del sistema nervioso autónomo (SNA), incluida la médula
suprarrenal, moviliza rápidamente las reservas del cuerpo para la actividad física
inmediata. Las respuestas son:
Aumenta la circulación (aumenta la frecuencia cardiaca y la fuerza de
contracción).
Se promueve el catabolismo para la producción de energía.
Se promueve la síntesis de ATP.
Funciones no escenciales del cuerpo se inhiben: digestivo, urinario y
reproductivo.
Respuesta de resistencia:
El segundo paso en la respuesta al estrés es la reacción de resistencia. A diferencia
de la respuesta corta de lucha o huida, la cual se inicia por los impulsos nerviosos
desde el hipotálamo, la reacción de resistencia se inicia en gran parte por hormonas
liberadoras hipotalámicas y es una respuesta de más larga duración.
Las hormonas involucradas son la hormona liberadora de corticotrofina (CRH), la
hormona liberadora de la hormona de crecimiento ( GHRH ) y la hormona liberadora
de tirotrofina (TRH).
Resultados:
CRH estimula a la adenohipófisis a secretar ACTH que a su vez estimula a la
corteza uprarrenal a liberar cortisol. El cortisol luego estimula la
gluconeogénesis en las células hepáticas, la degradación de triglicéridos en
ácidos grasos y el catabolismo de las proteínas en aminoácidos. Los tejidos de
todo el cuerpo pueden usar la glucosa, los ácidos grasos y los aminoácidos
resultantes para producir ATP o para reparar las células dañadas. GHRH
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
estimula la secreción de hGH quien estimula la lipolisis y la glucogenólisis en
el hígado.
La TRH estimula la secreción de TSH quien promueve la secreción de
hormonas tiroideas, que estimulan el aumento del uso de glucosa para la
producción de ATP. Las acciones combinadas de la hGH y la TSH proveen de
ATP adicional a las células metabólicamente activas de todo el cuerpo.
Respuesta de agotamiento:
Es causada principalmente por la pérdida de potasio, el agotamiento de los
glucocorticoides adrenales y los órganos débiles. Si el estrés es demasiado grande,
puede llevar a la muerte.
Los recursos del cuerpo se han agotado.
La etapa de resistencia no se puede mantener.
La exposición prolongada a las hormonas que median la reacción de resistencia:
Atrofia de músculo.
Supresión de sistema inmune.
Ulceración del tracto GI.
Fallo de las células beta pancreáticas.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Sistema urinario
El aparato urinario está formado por dos riñones, dos uréteres, la vejiga y la uretra. Los riñones
filtran el plasma sanguíneo y desvuelven agua y solutos al torrente sanguíneo. Los remanentes son
parte de la orina que va por los uréteres, se almacena en la vejiga y se excreta por la uretra.
Generalidades de las funciones del riñón
Regulación de la composición iónica de la sangre: Ayudan a regular los niveles plasmáticos
del sodio, potasio, calcio, cloruro y fosfato.
Regulación del pH sanguíneo: Los riñones excretan una cantidad variable de iones hidrogeno
(H+) a la orina y conservan iones bicarbonato, que amortiguan los H+ de la sangre. Esto
mantiene el pH sanguíneo.
Regulación de la volemia: A través de la conservación o eliminación de agua en la orina. El
aumento de volemia incrementa la tensión arterial y el descenso la disminuye.
Regulación de la tensión arterial: Mediante la secreción de la enzima renina, que activa el
sistema renina-angiotensina-aldosterona. El aumento de renina aumenta la tensión arterial.
Mantenimiento de osmolaridad de la sangre: Por la regulación de la perdida de agua y de
la perdida de solutos en la orina, los riñones mantienes la osmolaridad sanguíneo en 300
miliosmoles por litro (mOsm/L).
Producción de hormonas: Producen el calcitriol, que es la forma activa de la vitamina D, que
ayuda a regular la homeostasis del calcio y la eritropoyetina estimula la producción de
eritrocitos.
Regulación de la glucemia: Los riñones pueden usar la glutamina para la gluconeogénesis
y después liberar glucosa a la sangre para mantener una glucemia normal.
Excreción de desechos y sustancias extrañas: Mediante la formación de la orina. Algunos
desechos son el producto de reacciones metabólicas como el amoniaco y la urea, la bilirrubina
(catabolismo de la hemoglobina), la creatinina (de la degradación de la creatina fosfato en
fibras musculares) y el ácido úrico (catabolismo de los ácidos nucleicos). También se eliminan
elementos de los fármacos y toxinas ambientales.
Anatomía e histología de los riñones
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Son órganos pares, de color rojizo con forma de alubia, situado entre el peritoneo y la pared posterior
del abdomen. Son órganos retroperitoneales. Se localizan entre la última vertebra torácica y la
tercera vértebra lumbar, protegidos por la undécima y la duodécima costilla. El riñón derecho está
un poco más abajo que el otro porque el hígado ocupa un espacio considerable en el lado derecho.
Anatomía externa de los riñones: Miden
entre 10 y 12cm de longitud y 5cm de ancho.
Pesa entre 135 y 150 gramos. El borde medial
cóncavo de cada riñón está ubicado hacia la
columna vertebral. En el centro de ese borde
está el hilio renal donde salen el uréter, los
vasos sanguíneos, los vasos linfáticos y los
nervios.
Cada riñón está cubierto por tres capas. La
capa más profunda es la capsula renal, que
es una lámina lisa y transparente de tejido
conectivo denso irregular, que se continua
con la capa externa de uréter. Sirve para mantener la forma del órgano. La capa intermedia es la
capsula adiposa y es una masa de tejido adiposo que rodea la capsula renal. Mantiene al riñón en
su sitio. La capa superficial es la fascia renal, que es una capa de tejido conectivo denso irregular
que fija el riñón a las estructuras que lo rodean y a la pared abdominal.
Anatomía interna de los riñones: Se encuentra un área superficial de color rojo claro que es la
corteza renal. Y una región profunda de color pardo llamada medula renal. Esta última se compone
de 8 a 18 pirámides renales de forma cónica. La base de cada pirámide se dirige a la corteza renal
y su vértice (papila renal), se orienta hacia el hilio. La corteza renal se divide en una zona cortical
externa y una zona yuxtamedular interna. Las porciones de corteza renal que se extienden entre
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
las pirámides son las columnas renales.
Un lóbulo renal es una pirámide renal, la
región suprayacente de la corteza y la
mitad de cada columna renal adyacente.
La corteza y las pirámides renales forman
el parénquima. Dentro de él se encuentran
las nefronas (unidades funcionales del
riñón). El filtrado se produce dentro de
ellas y drena en los conductos papilares
grandes, que van desde las papilas hasta
las pirámides. Los conductos papilares
desembocan en los cálices mayores y
menores. Un cáliz menor recibe orina de
los conductos papilares de una papila renal y la envía a un cáliz mayor. Una vez dentro, se convierte
en orina porque no se reabsorbe mas, ya que el epitelio simple de la nefrona y los conductos se
transforman en epitelio de transición de los cálices. A partir de ahí, la orina drena a la pelvis renal
y luego a través del uréter a la vejiga.
El hilio desemboca en el seno renal que contiene parte de la pelvis, los cálices y ramas de los vasos
sanguíneos y los nervios renales. El tejido adiposo estabiliza la posición de estas estructuras.
Irrigación e inervación de los riñones: Reciben irrigación de las arterias renales derecha e izquierda.
Dentro del riñón, la arteria renal se divide en arterias segmentarias. Cada una de ellas origina ramas
que ingresan en el parénquima y atraviesas las columnas entre las pirámides renales como arterias
interlobulares. En las bases de las pirámides renales, las
arterias interlobulares adoptan una trayectoria entre la
medula renal y la corteza, donde se llaman arterias arcuatas.
Las divisiones de ellas son las arterias interlobulillares
(están entre los lobulillos renales). Ingresan en la corteza
renal y dan las arteriolas aferentes.
Cada nefrona recibe una arteriola aferente, dividida en una
red capilar (glomérulo). Luego, se reúnen para formar la
arteriola eferente que transporta sangre fuera del
glomérulo. Las arteriolas eferentes se ramifican para
formar los capilares peritubulares que rodean las porciones
tubulares de la nefrona de la corteza renal. Luego, las
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
vénulas peritubulares y las venas interlobulillares (vasos rectos). La sangre abandona el riñón por
la vena renal que desemboca en la vena cava inferior.
Los nervios renales se forman en el ganglio renal y pasan por el plexo renal a los riñones. Los
nervios renales son de la división simpática del sistema nervioso autónomo y son nervios
vasomotores que regulan el flujo sanguíneo del riñón (vasoconstricción/vasodilatación).
La nefrona
Partes de la nefrona: Son las unidades funcionales de los riñones. Cada una consta de un corpúsculo
renal (donde se filtra el plasma sanguíneo) y un túbulo renal (donde pasa el líquido filtrado). Ellos
forman el glomérulo y la capsula glomerular (de Bowman), que es una bolsa epitelial en forma de
copa de pared doble que rodea los capilares glomerulares.
El plasma sanguíneo se filtra en la capsula glomerular y luego pasa por el túbulo renal que tiene:
Túbulo contorneado proximal: Indica la parte del túbulo unido a la capsula glomerular, y esta
enrollado. Esta dentro de la corteza renal.
Asa de Henle: Se extiende hacia la medula renal, gira en forma de U y regresa a la corteza renal.
Conecta los túbulos contorneados proximal y distal. La primera porción del asa entra en la medula
renal, en donde se transforma en la rama descendente. Luego gira en forma de Y regresa a la
corteza renal como la rama ascendente.
Túbulo contorneado distal: Son varios y desembocan
en un solo túbulo colector. Luego se unen y convergen
en varios cientos de conductor papilares grandes que
drenan en los cálices menores. Los conductores
colectores y los papilares se extienden desde la corteza
a través de la medula hacia la pelvis renal, por lo que
un riñón tiene muchas nefronas, pero muchos menos
conductos colectores y menos conductos papilares.
El 80% de nefronas son nefronas corticales. Sus
corpúsculos se encuentran en la región externa de la
corteza y tienen asas de Henle cortas localizadas en la
corteza atravesando solo la región externa de la
medula. Esas asas reciben su irrigación de los capilares
peritubulares que emergen de las arteriolas eferentes.
El otro 15% son nefronas yuxtamedulares, y sus
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
corpúsculos están en la profundidad de la corteza, cerca de la medula y tienen un asa larga que se
extiende hasta la región más profunda de la medula. Esas asas se irrigan de los capilares
peritubulares y de los vasos rector que emergen de las arteriolas eferentes. La rama ascendente de
estas nefronas yuxtamedulares tienen una rama ascendente delgada seguida por una rama
ascendente gruesa. Las nefronas con asas largas les permiten a los riñones excretan orina muy
diluida o muy concentrada.
Histología de la nefrona y el túbulo colector: Las paredes de la capsula glomerular, el túbulo renal
y los conductos están compuestas por una capa simple de células epiteliales, pero tienen
características histológicas distintivas por las funciones de cada una.
Capsula glomerular: Se constituye de capas visceral y parietal. La visceral está compuesta por
células epiteliales pavimentosas simples modificadas (podocitos). Tienen proyección que
rodean la capa simple de células endoteliales de los capilares glomerulares y forman la pared
interna de la capsula. La capa parietal se forma de epitelio pavimentoso simple y es la pared
externa de la capsula. El líquido filtrado de la capsula mediante los capilares glomerulares
entran en el espacio capsular (entre las capas de la capsula glomerular).
Túbulo renal y túbulo colector: En el túbulo contorneado proximal hay epitelio cubico simple
con microvellosidades que forman borde en cepillo, aumentando la superficie para la absorción
y la secreción. En el asa de Henle en las ramas ascendente y descendente, hay epitelio
pavimentoso
simple. En la
rama
ascendente
gruesa del asa
de Henle hay
epitelio cubico
simple o
cilíndrico bajo.
Esta rama se
comunica con la
arteriola aferente que nutre ese corpúsculo renal. Como las células cilíndricas del túbulo en
esta región están muy juntas se las llama macula densa, y a lo largo de ella hay fibras
musculares (células yuxtaglomerulares) que junto con la macula forman el aparato
yuxtaglomerular. En la mayor parte del túbulo contorneado distal hay epitelio cubico simple.
Y en la última porción del túbulo contorneado distal y el conducto colector hay epitelio cubico
simple por células principales, que tienen receptores para la hormona antidiurética y la
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
aldosterona, y células intercaladas, que participan en la homeostasis del pH sanguíneo. Los
túbulos colectores drenan en los conductos papilares grandes.
Se producen 3 procesos para producir orina:
1.
Filtración glomerular
El líquido que ingresa en el espacio capsular es el filtrado glomerular. El plasma que atraviesa las
arteriolas aferentes y se transforma en filtrado es la fracción de filtración. El promedio de volumen
diario de filtrado glomerular en los adultos es de 150L en las mujeres y de 180 L en los hombres.
Solo 1 a 2 L se excreta como orina.
Membrana de filtración:
Los capilares
glomerulares y los
podocitos que rodean los
capilares forman en
conjunto una barrera
permeable que se llama
membrana de filtración.
Esta estructura permite la
filtración de agua y
solutos pequeños, pero
impide que se filtren las proteínas del plasma las células sanguíneas y las plaquetas. Las sustancias
que se filtran atraviesan la célula endotelial glomerular, la lámina basal y una hendidura de filtración
formada por un podocito, que tiene pedicelos que envuelven a los capilares glomerulares, los espacios
entre los pedicelos son las hendiduras de filtración.
Los capilares glomerulares tienen mucha superficie para la filtración por ser largos. Las células
mesangiales regulan la proporción de la superficie que está disponible para filtración. Cuando estas
células están relajadas la superficie es máxima y viceversa. La membrana de filtración es delgada
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
y porosa. La presión en el capilar glomerular es alta. La resistencia al flujo sanguíneo fuera del
glomérulo es alta porque el diámetro de la arteriola eferente es menor que la aferente.
Presión de filtración neta: La filtración glomerular depende de tres presiones principales.
1. Presión hidrostática de la sangre glomerular: Es la presión sanguínea en los capilares
glomerulares. Promueve la filtración forzando la salida del agua y los solutos en el plasma
por la membrana.
2. Presión hidrostática capsular: Es
la presión hidrostática ejercida contra
la membrana de filtración por el
líquido que está en el espacio capsular
y el túbulo renal. Esta presión se
opone a la filtración y representa una
presión retrograda de 15 mm Hg.
3. Presión osmótica coloidal de la
sangre: Se opone a la filtración. Es
secundaria a la presencia de
proteínas como albumina, globulinas
y fibrinógeno en el plasma.
Tasa de filtración glomerular: Es la cantidad de filtrado glomerular formado en los corpúsculos
renales de los riñones por minuto. La homeostasis necesita que la tasa de filtración glomerular sea
constante. Si es alta, pueden pasar sustancias necesarias con tanta rapidez por los túbulos renales
que no se reabsorban y se excreten. Si es bajo, todo el filtrado se reabsorbe y no se pueden excretar
los productos de desecho. Esta tasa se relaciona con las presiones de la presión d filtración neta.
Cualquier cambio ahí afecta la TFG.
Los mecanismos que regulan esta tasa son: a través del ajuste del flujo sanguíneo dentro y fuera
del glomérulo y mediante la alteración de la superficie de los capilares glomerulares para la filtración.
La TFG aumenta con el flujo sanguíneo hacia los capilares glomerulares. El diámetro de las arteriolas
a y e regulan el flujo sanguíneo glomerular. Hay tres mecanismos que regulan la TFG:
1. Autorregulación de la tasa de filtración glomerular: Es la capacidad de mantener un flujo
sanguíneo renal y una TFG constantes pese los cambios de la tensión arterial. Tiene dos
mecanismos:
Mecanismo miogénico: se produce cuando el estiramiento estimula la contracción de
las fibras musculares lisas en las paredes de las arteriolas aferentes. Cuando la
tensión arterial sube, la TFG también por el aumento de flujo sanguíneo renal y
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
también las paredes de las arteriolas aferentes distienden. Esto hace que las fibras
musculares lisas de la pared de la arteriola aferente se contraigan disminuyendo el
diámetro de la luz arteriolar. Así, se logra reducir el flujo sanguíneo renal y la TFG
disminuye a su nivel anterior. Y también pasa al revés cuando la tensión arterial
disminuye.
Retroalimentación tubuloglomerular: Parte de los túbulos renales envían señales al
glomérulo permitiendo una retroalimentación. Cuando la TFG es más de la normal, se
eleva la tensión arterial sistémica y el líquido filtrado fluye más rápido por los túbulos
renales. Como consecuencia el túbulo contorneado proximal y el asa de Henle tiene
menos tiempo para reabsorber Na+, Cl- y agua. Las células de la macula densa detectan
el aporte de estos e inhiben la liberación de óxido nítrico en las células del aparato
yuxtaglomerular. El óxido nítrico produce vasodilatación, entonces cuando el nivel de
este disminuye las arteriolas aferentes se contraen, es por esto que pasa menos
sangre a los capilares glomerulares y disminuye la TFG. Cuando la tensión arterial cae
y la TFG es menor que lo normal, la secuencia mencionada se invierte.
2. Regulación neural de la tasa de filtración glomerular: Los riñones reciben fibras de la división
simpática del sistema nervioso autónomo, que liberan noradrenalina. Esta produce
vasoconstricción. En reposo la estimulación simpática es baja, por lo que las arteriolas
aferente y eferente están dilatadas y prevalece la autorregulación renal de la TFG. Con una
estimulación simpática moderada, las arteriolas se contraen en el mismo nivel, por lo que el
flujo sanguíneo entrante y saliente disminuyen en igual proporción, lo que hace que se reduzca
un poco la tasa de filtración glomerular. Cuando la estimulación simpática es más (ejercicio o
hemorragia), predomina la constricción de la arteriola aferente. Entonces el flujo sanguíneo a
los capilares glomerulares baja y la TFG disminuye. Esto disminuye la producción de orina
(mantiene el volumen sanguíneo) y permite un flujo mayor hacia otros tejidos.
3. Regulación hormonal de la tasa de filtración glomerular: La angiotensina II reduce la TFG y el
péptido natriuretico atrial (ANP) la aumenta. La angiotensina II es un vasoconstrictor que
constriñe las arteriolas A y E reduciendo el flujo sanguíneo renal y la TFG. Las células de las
aurículas secretan ANP cuando se distienden (aumento de flujo sanguíneo). Cuando las células
mesangiales glomerulares se relajan, el ANP aumenta la superficie para la filtración, y la tasa
de filtración glomerular aumenta.
2. Reabsorción y secreción tubular
Principios de la reabsorción y secreción tubular
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La reabsorción es el retorno del agua y de solutos filtrados, hacia la corriente sanguínea. Es la
segunda función de la nefrona y el túbulo colector. Las células epiteliales del túbulo renal y del
colector la llevan a cabo, y las células del túbulo contorneado proximal contribuyen. Los solutos
reabsorbidos son glucosa, aminoácidos, urea, sodio, potasio, calcio, cloruro, bicarbonato y fosfato.
Cuando el líquido atravesó el túbulo contorneado proximal, las células más distales regulan los
procesos de reabsorción para mantener el equilibrio homeostático del agua y de algunos iones.
La tercera función de las nefronas y los túbulos colectores es la secreción tubular, que es la
transferencia de sustancias desde la sangre y las células tubulares al filtrado glomerular. Esas
sustancias son iones de hidrogeno, potasio y amonio, creatinina y fármacos como la penicilina. La
secreción de iones hidrogeno ayuda a controlar el pH sanguíneo y la secreción de las otras sustancias
las elimina del cuerpo.
Vías de reabsorción: Una sustancia reabsorbida puede seguir dos caminos antes de ingresar en el
capilar peritubular. Puede desplazarse entre células tubulares adyacentes o a través de una célula
tubular. La membrana apical toca con el líquido tubular y la membrana basolateral toca con el
líquido intersticial en la base y los lados de la célula.
Por lo tanto, el líquido puede filtrarse entre las células mediante la reabsorción paracelular, ya que
las células epiteliales (túbulo contorneado proximal) están unidas por uniones herméticas que son
permeables, permitiendo la reabsorción de sustancias de la célula a los capilares peritubulares. En
la reabsorción transcelular, la sustancia pasa del líquido de la luz
tubular a través de la membrana apical de una célula tubular y
del citosol hacia el líquido intersticial, desde donde atraviesa la
membrana basolateral.
Mecanismos de transporte: Las células renales transportan
solutos del líquido tubular en una sola dirección. Hay proteínas
transportadoras en las membranas apical y basolateral. Las
uniones herméticas forman una barrera que impide la mezcla
de las proteínas apical y basolateral.
Las células de los túbulos renales tienen baja concentración de
sodio en el citosol por la actividad de las bombas de sodio/potasio.
Estas están en las membranas basolaterales y expulsan sodio
de las células de los túbulos renales. En la membrana apical no
hay bombas de sodio/potasio, lo que asegura la reabsorción de sodio en una sola dirección. Los iones
de sodio que atraviesan la membrana apical se expulsan hacia el líquido intersticial por la bomba
que está en la base y los lados de la célula.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La reabsorción de solutos dicta la reabsorción de agua porque esta se absorbe solo por osmosis. La
reabsorción de esta con solutos (sodio, cloruro y glucosa) en el líquido tubular se llama reabsorción
de agua obligatoria. Esto se produce en el túbulo contorneado proximal y la rama descendente del
asa de Henle por ser siempre permeables al agua (porque tiene moléculas de acuaporina-1). La
reabsorción de agua restante, se llama reabsorción de agua facultativa, y es regulada por la hormona
antidiurética en los túbulos colectores.
Reabsorción y secreción en el túbulo contorneado proximal
La mayoría de la reabsorción de solutos y agua del líquido
filtrado se hace en los túbulos contorneados proximales. El
transporte del sodio es por cotransportadores y
contratransportadores. En normalidad, la glucosa, aminoácidos,
ácido láctico, vitaminas hidrosolubles no se pierden con la orina,
se reabsorben en la primera mitad del túbulo contorneado
proximal por cotransportadores de sodio/glucosa que están en
la membrana apical de la célula del túbulo. Dos moléculas de
sodio y una de glucosa se unen a la proteína cotransportadora,
y van hacia la célula tubular. Después la glucosa sale por la
membrana basolateral por difusión facilitada hacia los capilares
peritubulares.
En otro transporte activo secundario, los contratransportadores
de sodio/hidrogeno, transportan el sodio filtrado a favor de su
gradiente hacia las células del túbulo
contorneado proximal, con los
hidrógenos que van desde el citosol hacia la luz, haciendo que el sodio se
reabsorba a la sangre y los hidrógenos se secreten hacia el
líquido tubular. Las células del túbulo contorneado proximal
producen los hidrógenos necesarios para mantener el
funcionamiento de los contratransportadores. Esto ocurre
mediante el dióxido de carbono que se difunde desde la sangre
peritubular o el líquido tubular o se produce durante reacciones
metabólicas dentro de las células.
Cuando los hidrógenos están en el líquido dentro de la luz del
túbulo contorneado proximal, reaccionan con el bicarbonato
filtrado para formar acido carbónico, que se transforma en
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
dióxido de carbono y agua. Después, el CO2 va hacia las células
tubulares y se une con el agua para formar ácido carbónico, que
se transforma en hidrógenos y bicarbonato. Cuando aumenta
el nivel de bicarbonato en el citosol, sale por difusión facilitada
por la membrana basolateral y se difunde a la sangre con el
sodio. Entonces, por cada hidrogeno secretado al líquido tubular
del túbulo contorneado proximal, se reabsorbe una molécula de
bicarbonato y otra de sodio.
Esta reabsorción promueve la osmosis de agua, porque cada
soluto aumenta la osmolaridad dentro de la célula tubular, luego
en el líquido intersticial y luego en la sangre. Haciendo que el agua
se desplace desde el líquido tubular a los capilares peritubulares,
para reestablecer el balance osmótico. Cuando el agua deja el
líquido tubular, las concentraciones de los solutos filtrados
remanentes aumentan. Entonces en la segunda mitad del túbulo
contorneado proximal, los gradientes de cloruro, potasio, calcio magnesio y urea promueven su
difusión hacia los capilares peritubulares (por vía transcelular o paracelular).
El amoniaco es un producto de desecho toxico que viene de la desaminación de aminoácidos, en los
hepatocitos. Estos lo convierten en urea (menos toxico). La urea y el amoniaco que están en la
sangre se filtran en el glomérulo y se secretan en las células del túbulo
contorneado proximal, al líquido tubular.
Reabsorción en el asa de Henle
La composición química del líquido tubular en el asa de Henle es
diferente a la del filtrado glomerular porque ya no tiene glucosa, ni
aminoácidos. Pero la osmolaridad del líquido tubular se parece a la de
la sangre porque la reabsorción de agua por osmosis se produce a la
misma velocidad que la reabsorción de solutos a lo largo del túbulo
contorneado proximal.
La reabsorción de agua por osmosis no se acopla con la reabsorción
de solutos filtrados, porque parte del asa es impermeable al agua. En
el asa, comienza una etapa de regulación independiente del volumen y
de la osmolaridad de los líquidos corporales.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Las membranas apicales de las células de la rama ascendente gruesa del asa tienen
cotransportadores de sodio/potasio/cloro que reabsorben un ion de sodio, otro de potasio y dos de
cloro desde el líquido, en la luz tubular. El sodio se transporta activamente hacia el líquido intersticial
en la base y los lados de la célula, y va hacia los vasos rector. El cloro, a través de canales, en la
membrana basolateral hacia el líquido intersticial y a los vasos rectos.
Al haber muchos canales de potasio en la membrana apical, el potasio se moviliza por
cotransportadores que lo llevan al líquido tubular a favor de su gradiente. Por eso, el principal efecto
de los cotransportadores sodio/potasio/cloro es la reabsorción de sodio y cloro.
Reabsorción en la porción inicial del túbulo contorneado distal
La reabsorción de sodio y cloro es por cotransportadores de sodio y cloro en las membranas apicales.
Las bombas de sodio-potasio y los canales de cloro en las membranas basolaterales permiten la
reabsorción de sodio y cloro en los capilares peritubulares. En la primera porción del túbulo
contorneado distal, está la hormona paratiroidea (PTH) que estimula la reabsorción del calcio. La
cantidad de calcio reabsorbido depende de las necesidades corporales.
Reabsorción y secreción de la porción final del túbulo contorneado distal y el túbulo colector
Cuando el líquido llega al final del túbulo contorneado distal, la mayoría del agua y los solutos
filtrados ya están en la sangre. En este túbulo y a lo largo del túbulo colector hay células principales
y células intercaladas. Las primeras reabsorben sodio y secretan potasio. Las intercaladas
reabsorben potasio y bicarbonato y secretan hidrógenos.
El sodio atraviesa la membrana apical de las células
principales por canales de sodio. La concentración de sodio
en el citosol es baja (por lo que sucede con las bombas
sodio/potasio) el sodio luego se difunde pasivamente a los
capilares peritubulares desde los espacios intersticiales que
rodean las células tubulares.
La reabsorción transcelular y paracelular en el túbulo
contorneado proximal y el asa de Henle devuelven el potasio
filtrado a la sangre. Para mantener un nivel estable de
potasio en los líquidos corporales, las células principales
secretan una cantidad variable de él. Por las bombas de
sodio/potasio basolaterales, se transporta el potasio a las
células principales, es por eso que la concentración de él se
mantiene alta. Hay canales de K en la membrana apical y
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
en la basolateral, lo que hace que el ion se difunda a favor de su gradiente hacia el líquido tubular
(concentración baja). Este mecanismo es la fuente principal de iones de potasio excretados en orina.
Regulación hormonal de la reabsorción y la secreción tubular
La angiotensina II, la aldosterona, la hormona antidiurética, el péptido natriuretico atrial y la HPT
afectan la cantidad de sodio, cloro, calcio y agua que son reabsorbidos.
Sistema renina-angiotensina-aldosterona: La renina se excreta a la sangre (por las células
yuxtaglomerulares) cuando el volumen y presión de la misma disminuyen y las paredes de
las arteriolas aferentes se distienden menos. El sistema nervioso simpático también la
estimula. La renina cataliza la conversión del angiotensinógeno (sintetizado por lo
hepatocitos) en la angiotensina I (péptido de 10 aa). Mediante la enzima convertidora de
angiotensina, que le saca dos aa, la angiotensina I se convierte en angiotensina II, que es su
forma activa. Esta última disminuye la TFG por la vasoconstricción de las arteriolas aferentes.
También promueve la reabsorción del sodio, cloro y agua en el túbulo contorneado proximal.
Y, estimula la corteza suprarrenal para que se libere aldosterona, que estimula a las células
principales en los túbulos colectores para que reabsorban más sodio y cloro y excreten potasio.
Eso hace que se aumente la reabsorción de agua, por lo tanto, la volemia y la tensión arterial.
Hormona antidiurética: O vasopresina. Se libera del lóbulo posterior de la hipófisis. Regula la
reabsorción de agua facultativa, por aumento de la permeabilidad al agua de las células
principales en la última porción del túbulo contorneado distar y a lo largo del túbulo colector.
Adentro de las células principales hay acuaporina-2, que son canales de agua. La ADH estimula
la inserción de vesículas con acuaporina-2 en las membranas apicales, lo que aumenta la
permeabilidad de agua en esa membrana. Cuando el nivel de ADH baja, se eliminan canales
de acuaporina-2 de la membrana apical por endocitosis y los riñones producen más orina
diluida.
La ADH interviene en un sistema de retroalimentación negativo que regula la reabsorción de
agua facultativa. Cuando la concentración de agua disminuye, muy pocos osmorreceptores del
hipotálamo se dan cuenta del cambio. Sus impulsos nerviosos estimulan la secreción de ADH
a la sangre y las células principales se vuelven más permeables al agua. Cuando aumenta la
reabsorción facultativa de agua, la osmolaridad del plasma disminuye hasta normalizarse.
Cuando hay disminución de volemia se secreta ADH.
Péptido natriuretico atrial: El incremento de volemia estimula la liberación de esta hormona
en el corazón. Puede inhibir la reabsorción de sodio y agua en el túbulo contorneado proximal
y el túbulo colector. También suprime la secreción de aldosterona y ADH. Eso aumenta la
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
excreción de sodio en orina (natriuresis) y la excreción de orina (diuresis), que disminuye la
volemia y la tensión arterial.
Hormona paratiroidea: Cuando hay baja calcemia las glándulas paratiroides secretan PTH.
Esta estimula las células de la porción inicial del túbulo contorneado distal para reabsorber
más calcio de la sangre. La PHT también inhibe la reabsorción de fosfato, promoviendo la
excreción de fosfato.
Producción de orina diluida y concentrada
La homeostasis del volumen de líquido corporal depende de la capacidad de los riñones de regular la
velocidad de perdida de agua con la orina. Los riñones (normalmente), producen orina diluida cuando
la ingestión de líquido es elevada, y viceversa. La ADH controla la formación del tipo de orina. Sin
ADH, la orina es muy diluida. A mayor ADH mas reabsorción de agua hacia la sangre va a haber y
más orina concentrada se excreta.
Orina diluida: La cantidad de solutos disueltos en el líquido
de la luz tubular (osmolaridad del líquido de la luz tubular)
aumenta a medida que fluye a través de la rama
descendente del asa de Henle y disminuye cuando va por la
rama ascendente, reduciéndose aún más cuando va por el
resto de la nefrona y el túbulo colector.
Orina concentrada: Cuando hay bajo consumo de agua o se
pierde mucha, los riñones conservan el agua y eliminan los
desechos y exceso de iones. La ADH produce que se forme
orina concentrada. La capacidad de la ADH para excretar
orina concentrada depende de la presión de un gradiente
osmótico de solutos en el líquido intersticial de la medula
renal. Los tres solutos de la osmolaridad son el sodio, el cloro
y la urea. Para que se cree y se mantenga el gradiente osmótico tiene que haber diferencias en la
permeabilidad y reabsorción de solutos y agua en las distintas partes del asa de Henle y el túbulo
colector. Y además tiene que haber flujo de contracorriente, que es el flujo del líquido a través de las
estructuras tubulares en la medula renal. Es el flujo de líquido en direcciones diferentes, y se produce
cuando el líquido fluye en dirección contraria al líquido en el tubo adyacente paralelo.
Hay dos mecanismos de contracorriente. Uno es la multiplicación por contracorriente, en donde se
crea un gradiente osmótico creciente progresivamente en el líquido intersticial de la medula renal,
como consecuencia del flujo de contracorriente. Esta multiplicación requiere las asas de Henle largas
de las nefronas yuxtaglomerulares. Y el otro es el intercambio por contracorriente que es el proceso
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
en el cual los solutos y el agua se
intercambian en forma pasiva entre la
sangre de los vasos rectos y el líquido
intersticial de la medula renal, como
consecuencia del flujo de
contracorriente. La sangre fluye en
direcciones contrarias en las porciones
ascendente y descendentes de los vasos
rector. Como el flujo contracorriente en
estas zonas permite el intercambio de
solutos y agua entre la sangre y el
líquido intersticial de la medula renal, se
dice que los vasos rectos funcionan
como intercambiadores de
contracorriente. A medida que el líquido intersticial fluye por la porción descendente
hasta la medula renal, se va concentrando más de sodio, cloro y urea, que difunden de
la sangre al líquido intersticial. Luego, la sangre va hacia la porción ascendente de los
vasos rectos en donde el líquido intersticial está cada vez menos concentrado. Por lo
tanto, los iones de sodio, cloro y urea difunden desde la sangre al líquido intersticial y
el agua regresa a los vasos rectos desde el líquido intersticial. Las asas de Henle
establecen el gradiente osmótico en la medula renal por
multiplicación de contracorriente y los vasos rectos
mantienen el gradiente osmótico en la medula renal por el
intercambio de contracorriente.
Evaluación de la función renal
Análisis de orina
Es el análisis del volumen y de las propiedades físicas,
química y microscópicas de la orina. Normalmente se
eliminan de 1 a 2 L de orina en un adulto. Lo que influye
sobre el volumen urinario es la ingesta de líquido, la tensión
arterial, la osmolaridad de la sangre, la dieta, la
temperatura corporal, los diuréticos, el estado mentar y
general de salud. El 5% del volumen total de orina son
electrolitos, solutos del metabolismo celular y sustancias
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
exógenas. El resto es agua. La orina normal está exenta de proteínas. Si una enfermedad altera el
metabolismo corporal pueden aparecer sustancias que no están presentes normalmente.
Pruebas en sangre
Se puede usar la urea en sangre, que es la resultante del catabolismo y la desaminación de los aa.
La urea esta elevada cuando la tasa de filtración glomerular disminuye, que puede indicar
enfermedad renal u obstrucción de las vías urinarias. Es por eso que a estos pacientes se les limita
la ingesta de proteínas, para disminuir la producción de urea.
Otra prueba es la concentración plasmática de creatinina que proviene del catabolismo de la
creatinina fosfato en el musculo esquelético. Normalmente, la concentración de ella se mantiene
estable porque su excreción urinaria es igual a su eliminación en el musculo. Un nivel supero a 1,5
mg/dL puede indicar disfunción renal.
Depuración plasmática renal
Es el volumen de sangre que se elimina de una sustancia por minuto. La depuración plasmática
renal alta indica una excreción eficaz de una sustancia en la orina, y viceversa. Ejemplo es, la
depuración normal de la glucosa es cero porque se reabsorbe toda la glucosa filtrada. La depuración
depende de la filtración glomerular, la reabsorción tubular y la secreción tubular. La depuración de
una sustancia es igual a la tasa de FG porque todas las moléculas que atraviesas la membrana de
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
filtración aparecen en la orina. La depuración de inulina, no se reabsorbe ni se excreta y su depuración
es de 125 mL/min, que es igual a la TFG, entonces puede usarse para determinar a esta. La depuración
de creatinina es un método más fácil para evaluar la TFG porque la creatinina es una sustancia
sintetizada en el cuerpo naturalmente, no se reabsorbe y tiene baja secreción (por eso es una
aproximación). Oscila entre los 120 y 140 mL/min. La depuración del anión acido para-aminohipúrico
(PAH), que cuando se administra por vía intravenosa se filtra y secreta en el riñón. Por lo tanto, la
depuración de PAH se usa para medir el flujo plasmático renal, que es la cantidad de plasma que
pasa por los riñones en un minuto. El normal es de 650 mL/min.
Transporte, almacenamiento y eliminación de la orina
La orina drena desde los túbulos colectores, a los cálices menores, cálices mayores y hacia la pelvis
renal. Luego a los uréteres, a la vejiga y por ultimo a la uretra.
Uréteres
Cada uno va desde la pelvis renal hasta la vejiga. Las contracciones peristálticas de las paredes
musculares, la presión hidrostática y la gravedad impulsan la orina a la vejiga. Los uréteres tienen
paredes gruesas con un diámetro chico. Son retroperitoneales. En la vejiga hay una válvula fisiológica,
que a medida que se llena de orina, la presión en su interior comprime los orificios oblicuos de los
uréteres e impide el reflujo de orina.
Las paredes de los uréteres se forman por tres capas de tejido. La más profunda es la mucosa, que
es una membrana de epitelio de transición. la lamina propia subyacente de tejido conectivo areolar
tiene colágeno, fibras elásticas y tejido linfático. El moco que secreta la mucosa, evita que las células
toquen la orina, evitando que el pH de las células del citosol de las paredes del uréter cambie. Luego
está la capa intermedia muscular, que se compone de capas longitudinal interna y circular externa
de fibras musculares lisas. Consta de una capa longitudinal interna, una circular media y una
longitudinal externa. La cubierta superficial de los uréteres es la adventicia, en donde hay vasos
sanguíneos, linfáticos y nervios. Es de tejido conectivo. Se mezcla con el tejido conectivo circundante
y fija los uréteres a su posición.
Vejiga
Es un órgano muscular hueco y distensible detrás de la cavidad pelviana. En los hombres esta
delante del recto y en la mujer es anterior a la vagina e inferior al útero. Los repliegues peritoneales
lo mantienen en su posición. Cuando se distiende es esférico y cuando se vacía colapsa. Su capacidad
es de 700 a 800 mL. En las mujeres es más chiquito por el útero.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Anatomía e histología de la vejiga: En el piso de la vejiga hay un área triangular llamada trígono.
Los dos ángulos contiguos a
este tienen los dos orificios
uretrales. El orificio uretral
interno está en el Angulo
anterior. La pared de la vejiga
está formada por tres capas.
La más profunda es la mucosa,
que es una membrana de
epitelio de transición y una
lámina propia subyacente.
Alrededor de la mucosa esta la
túnica muscular o musculo
detrusor, formada por
tres capas musculares
lisas (longitudinal
interna, circular media y
longitudinal externa).
Alrededor del orificio
uretral, las fibras
circulares forman el
esfínter uretral interno y
más abajo, el esfínter
uretral externo (musculo
esquelético). La capa
más superficial es l adventicia, que es una capa de tejido conectivo areolar. En la región superior de
la vejiga esta la serosa.
La emisión de orina de la vejiga se llama micción y se produce por una combinación de contracciones
musculares voluntarias e involuntarias. Cuando el volumen de orina se pasa de 200-400 mL, la
presión de dentro aumenta y los receptores de estiramiento transmiten impulsos nerviosos a la
medula espinal. Estos van hacia el centro de la micción, y desencadenan el reflejo de micción. Este
consiste en la propagación de impulsos parasimpáticos hacia la pared vesical y al esfínter uretral
interno. Los impulsos hacen que el musculo detrusor se contraiga y se relaje el esfínter uretral
interno. Además, el centro de la micción inhibe las neuronas que inervan el musculo del esfínter
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
uretral externo. El llenado de la vejiga hace que se inicie el deseo de orinar antes de que suceda el
reflejo miccional.
Uretra
Es un conducto chiquito que va desde el orificio uretral interno en el piso de la vejiga hasta el exterior.
Es la porción terminal del aparato urinario. En los hombres también da la salida al semen.
En las mujeres está detrás de la sínfisis del pubis y mide 4cm. El orificio uretral externo esta entre
el clítoris y el orificio externo de la vagina. La pared femenina está formada por una mucosa
profunda y una muscular superficial. La capa muscular tiene fibras musculares lisas en forma
circular.
En los hombres, mide unos 20cm. Primero atraviesa la próstata, luego los músculos profundos del
periné y luego el pene. También tiene una mucosa profunda y una muscular superficial, y se divide
en tres regiones: la uretra prostática, la uretra membranosa (periné), y la uretra esponjosa (pene).
La lamina propia tiene tejido conectivo areolar con fibras elásticas y un plexo venoso. Varias
glándulas vuelcan sus secreciones en la uretra masculina: los conductos que secretan secreciones
de la próstata, las vesículas seminales y los conductos deferentes, que conducen los espermatozoides
a la uretra, y secreciones que neutralizan la acidez del aparato reproductor femenino. Las glándulas
bulbouretrales (de Cowper) terminan en la uretra esponjosa. La uretra recibe moco de las glándulas
uretrales durante la excitación, el acto sexual y la eyaculación.
Desarrollo del aparato urinario
En la tercera
semana de
desarrollo fetal,
una porción del
mesodermo
denominado
mesodermo
intermedio, hace a
los riñones. Este
se ubica en unas elevaciones llamadas crestas urogenitales. Tres paredes de riñones se forman: el
pronefros, mesonefros y el metanefros. El ultimo es el que persiste para formar los riñones del RN.
El primer riñón es el más superior y tiene un conducto pronefrico asociado. Este finaliza en la cloaca,
que es la porción terminal expandida del intestino posterior y sirve como desembocadura común de
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
los conductos urinario, digestivo y reproductor. Evoluciona en la cuarta semana y desaparece en la
sexta semana.
El segundo riñón reemplaza al primero. La porción remanente del conducto pronefrico que se conecta
con el mesonefros, se convierte en el conducto mesonefrenico. Evoluciona hasta la sexta semana y
desaparece en la octava.
En la quinta semana una evaginación mesodérmica, esbozo uretral, se desarrolla en el conducto
mesonefrico. El metanefros surge a partir del esbozo uretral y el mesodermo metanefrico. Es esbozo
forma los túbulos colectores, los cálices, la pelvis renal y el uréter. El mesodermo metanefrico forma
las nefronas. En el tercer mes, el feto empieza a orinar al líquido amniótico.
En el desarrollo, la cloaca se divide en el seno urogenital, donde desembocan los conductor urinario
y genital y el recto. La vejiga se desarrolla del seno urogenital. En las mujeres, la uretra se forma
por el alargamiento del conducto corto que va desde la vejiga hasta el seno urogenital. El de los
hombres es más larga, pero también viene del seno urogenital.
Los riñones metanefricos se forman en la pelvis, pero ascienden al abdomen, y reciben los vasos
sanguíneos renales.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Sistema
reproductor
La reproducción sexual es el proceso por el cual los organismos producen descendencia, mediante los
gametos femenino y masculino. Hombres y mujeres tiene órganos reproductores distintos, adaptados
para producir gametos, permitir la fecundación, y mantener el crecimiento del embrión y el feto en las
mujeres. Los órganos reproductores pueden agruparse según su función. Las gónadas son los que
producen gametos y secretan hormonas sexuales y las glándulas sexuales accesorias producen sustancias
que protegen los gametos y facilitan su movimiento. Luego también están las estructuras de sostén que
ayudan a la liberación y el encuentro de los gametos.
Aparato reproductor masculino
Se conforma por los testículos, un
sistema de conductos, glándulas
sexuales accesorias, y estructuras
de sostén. Los testículos producen y
almacenan los espermatozoides. El
semen los contiene junto con
secreciones de las glándulas
sexuales accesorias. El pene libera
los espermatozoides dentro del
aparato reproductor femenino, y el
escroto sostiene los testículos.
Escroto
Es la estructura de sostén
para los testículos. Está
compuesta por piel laxa y la
fascia superficial que cuelga
de la raíz del pene. En su
interior, el tabique escrotal
divide al escroto en dos sacos
con un testículo dentro. El
tabique está formado por una
fascia superficial y tejido
muscular de haces de fibras
musculares lisas. A cada
testículo se le asocia el
musculo cremaster, que es
una banda de musculo
esquelético que continua con el musculo oblicuo interno del abdomen, descendiendo por el cordón
espermático y rodeando los testículos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La producción de espermatozoides necesita una temperatura de 2 a 3 grados menos de la T° corporal, por
lo tanto, el escroto se localiza afuera de la cavidad pelviana.
Testículos
Son glándulas pares ovales ubicadas dentro del escroto. Se desarrollan cerca de los riñones, en la porción
posterior del abdomen y comienzan a
descender al escroto por conductos inguinales
en la segunda mitad del séptimo mes de
desarrollo fetal.
Una serosa que deriva del peritoneo, se forma
durante el descenso y los cubre parcialmente,
se llama túnica vaginal. Dentro de esta, hay una
capsula fibrosa blanca de tejido conectivo
dentro irregular que es la túnica albugínea. Se
extiende al interior formando tabiques que
dividen al testículo en lóbulos. Cada lóbulo tiene
tres túbulos seminíferos donde se producen los
espermatozoides (espermatogénesis). Estos
tubos contienen células espermatogénicas, productoras de espermatozoides, y las células de Sertoli,
encargadas del mantenimiento de la espermatogénesis, que se localizan desde la membrana basal hasta
la luz del túbulo. Las uniones de las células de Sertoli vecinas forman una barrera hematotesticular, ya
que las sustancias deben atravesar este tipo de células antes de alcanzar los espermatozoides en
desarrollo. Se aíslan los gametos en desarrollo, de la sangre evitando la respuesta inmunológica contra
los antígenos de superficie de las células espermatogénicas.
Las células de Sertoli:
Nutren los espermatocitos, espermatides espermatozoides a la luz del túbulo
y espermatozoides. seminífero.
Fagocitan el citoplasma sobrante Producen líquido para el transporte de
generado en el desarrollo. espermatozoides.
Controla los movimientos de las células Secretan la hormona inhibina.
espermatogénicas y la liberación de Median los efectos de la testosterona y de
la hormona foliculoestimulante.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Las células intersticiales están en el
intersticio que separa dos túbulos
seminíferos adyacentes. Secretan
testosterona, un andrógeno que
promueve el desarrollo de los caracteres
masculinos. También estimula la libido
en el hombre.
Espermatogénesis
Dura entre 65 y 75 días. Empieza con la
espermatogénicas, que tiene numero
diploide de cromosomas. Son células
madre. Cuando se hace la mitosis, algunas permanecen cerca de la membrana basal del túbulo seminífero
en un estado indiferenciado para servir como reservorio de células en un futuro. Las demás, se introducen
en uniones estrechas de la barrera hematotesticular, sufren cambios y se transforman en espermatocitos
primarios. Luego, cada uno de estos replica su ADN e inicia la meiosis.
En la meiosis I los pares de cromosomas se alinean sobre el eje ecuatorial de la célula y sucede el
entrecruzamiento de genes. Luego, el huso meiótico tracciona un cromosoma de cada par hacia el extremo
opuesto. Las dos células formadas acá se llaman espermatocitos secundarios. Cada uno tiene 23
cromosomas. Cada cromosoma de ellos se forma por dos cromátides unidas por el centrómero y no se
producen replicaciones de ADN en los espermatocitos
secundarios.
En la meiosis II los cromosomas se alinean en una única fila en
el eje ecuatorial de la célula y las dos cromátides de los
cromosomas de separas. Se forman cuatro células haploides
llamadas espermatides.
A medida que las células espermatogénicas proliferan, no logran
completar la separación citoplasmática. Las células se unen por
puentes citoplasmáticos en todo su desarrollo. Esto puede ser la
causa de la producción sincrónica de espermatozoides en
cualquier área del túbulo seminífero.
En la fase final (espermogenesis), se produce la conversión de
espermatides haploides a espermatozoides. No hay división
celular acá. Un acrosoma se forma encima del núcleo, que se
condensa y alarga, se desarrolla un flagelo y se multiplican las
mitocondrias. Las células de Sertoli degradan el citoplasma
excedente. Los espermatozoides se liberan de sus conexiones con
las células Sertoli (espermiación). Luego pasan a la luz del túbulo
seminífero. El líquido de las células sertoli impulsa a los
espermatozoides hacia los testículos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Espermatozoides
Miden alrededor de 60 um de largo y tienen estructuras adaptadas para poder
alcanzar y penetrar un ovocito. La cabeza es aplanada y piriforme, tiene un núcleo
con 23 cromosomas condensados. Al núcleo lo cubre el acrosoma, que es una
vesícula con forma de capuchón llena de enzimas (hialuronidasas y proteasas)
que ayudan al espermatozoide a penetrar el ovocito. La cola tiene, cuello, pieza
intermedia, pieza principal y pieza terminal. El cuello es la región estrecha después
de la cabeza y contiene los centriolos, que forman microtúbulos y conforman la
cola. La porción media tiene mitocondrias que proveen el ATP, permitiendo la
locomoción. La pieza principal es la porción más larga de la cola y la porción
terminal es donde se estrecha. Cuando se eyacula, los espermatozoides no
sobreviven más de 2 días dentro del tracto reproductor femenino.
Control hormonal de los testículos
En la pubertad, células neurosecretoras hipotalámicas aumentan la secreción de la hormona liberadora
de gonadotrofinas. Esta estimula las células gonadotroficas a aumentar la secreción de las hormonas
luteinizante y foliculoestimulante. La primera estimula las células de Leydig a secretar testosterona, que
se crea a partir del colesterol, por lo que se difunde fácilmente fuera de las células al líquido intersticial y
a la sangre. Por retroalimentación negativa la testosterona inhibe la secreción de LH y la secreción de
hormona liberadora de gonadotrofinas (GnRH). En los genitales externos
y la próstata una enzima convierte la testosterona en
dihidrotestosterona (DHT).
La FSH estimula la espermatogénesis, mediante la estimulación de la
secreción de la proteína ligadora de andrógenos (ABP), alrededor de las
células espermatogénicas. La ABP se une a la testosterona y mantiene
su concentración elevada. Luego, las células de Sertoli liberan inhibina,
que inhibe la producción de FSH.
Los andrógenos producen:
Desarrollo prenatal: La testosterona estimula el descenso de los
testículos. La dihidrotestosterona estimula el desarrollo de los genitales
externos y también se convierten en estrógenos en el cerebro, pudiendo
cumplir una función en el desarrollo de algunas regiones del cerebro en
los hombres.
Desarrollo de los caracteres masculinos: Testosterona y
dihidrotestosterona encargados de desarrollo y crecimiento de los
órganos y caracteres sexuales masculinos.
Desarrollo de la función sexual: Contribuyen a la espermatogénesis
y al impulso sexual.
Estimulación del anabolismo: Los andrógenos son hormonas que
estimulan la síntesis de proteínas. Por eso los hombres suelen tener
más masa muscular y ósea.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Conductos del aparato reproductor masculino
Conductos del testículo
Los túbulos rectos son una serie de conductos cortos por donde los espermatozoides y el líquido llegan
luego de pasar por los túbulos seminíferos. Conducen a la res testicular, por donde los espermatozoides
pasan por una serie de conductos eferentes, enrollados dentro del epidídimo, vaciándose en el conducto
epididimario.
Epidídimo
Es un órgano con forma de coma, que esta sobre el borde posterior de cada testículo. Cada uno, está
formado por un conducto epididimario muy enrollado. Los conductos eferentes del testículo se unen a este
en la cabeza del epidídimo. El cuerpo es la porción intermedia y la cola es la porción más pequeña e inferior.
la cola se continua como el conducto deferente.
Está recubierto por un epitelio cilíndrico seudoestratificado y rodeado por capas de musculo liso. la
superficie libre de las células cilíndricas tiene estereocilios, que son microvellosidades ramificadas, que
aumentan el área de superficie para reabsorber espermatozoides degenerados.
Es acá donde se produce la maduración de los espermatozoides, a lo largo de catorce días. Este órgano
ayuda a impulsar a los espermatozoides hacia el conducto deferente en la excitación sexual por
contracciones peristálticas. También los almacena.
Conducto deferente
Aumenta el diámetro al finalizar el conducto epididimario. Asciende por el borde posterior del epidídimo y
pasa por el conducto inguinal, entrando a la cavidad pelviana. Ahí, gira por encima del uréter u pasa por el
costado y por debajo de la cara inferior de la vejiga urinaria. La porción final se llama ampolla. La mucosa
tiene un epitelio cilíndrico seudoestratificado y una lámina propia. La muscular tiene una capa interna y
externa con fibras
longitudinales y una capa media
con fibras circulares. Transporta
los espermatozoides desde el
epidídimo hasta la uretra en la
excitación sexual. Puede
almacenar espermatozoides.
Cordón espermático
Es una estructura de sostén,
que sube desde el escroto. Lo
forman el conducto deferente, la
arteria testicular, venas, nervios
autónomos, vasos linfáticos y el
musculo cremaster. Pasa a
través del conducto inguinal, que se origina en el anillo inguinal profundo y termina en el anillo inguinal
superficial.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Conductos eyaculadores
Cada uno mide 2 cm y se forman por la unión del conducto de la vesícula seminal y la ampolla del conducto
deferente. Se forman por encima de la base de la próstata y la atraviesan. Terminan en la uretra
prostática, donde eyectan espermatozoides y secreciones de la vesícula seminal.
Uretra
Es el conducto terminal, y sirve para el aparato reproductor y urinario. Pasa a través de la próstata, los
músculos profundos del periné y del pene y se divide en tres partes. La uretra prostática, la uretra
membranosa (que pasa por los músculos profundos del periné) y la uretra esponjosa, que pasa por el
cuerpo esponjoso del pene. Termina en el orificio uretral externo.
Glándulas sexuales accesorias
Son las que secretan el líquido que forma el semen.
Vesículas seminales
Son dos estructuras complejas con forma de bolsa, ubicadas posteriormente a la base de la vejiga urinaria
y anterior al recto. Secretan un líquido alcalino y viscoso que tiene fructosa, prostaglandinas y proteínas.
Al ser alcalino neutraliza la acidez de la uretra masculina y el aparato reproductor femenino, que, si no,
mataría los espermatozoides. La fructosa la usan para crear ATP. Las prostaglandinas ayudan a la
motilidad y viabilidad espermática y a las contracciones del musculo liso.
Próstata
Es una glándula única con forma de rosquilla. Esta debajo
de la vejiga urinaria y rodea la uretra prostática. Crece
lentamente desde el nacimiento hacia la pubertad,
expandiéndose rápidamente hasta los 30 años. Secreta un
líquido lechoso y poco acido que tiene ácido cítrico, enzimas
proteolíticas, fosfatasa acida y seminoplasmina
(antibiótico). Estas secreciones ingresan a la uretra
prostática por los conductos prostáticos y son el 25% total
del semen. Ayudan a la movilidad de los espermatozoides.
Glándulas bulbouretrales
Son dos glándulas del tamaño de un guisante, que están
debajo de la próstata a cada lado de la uretra
membranosa, entre los músculos profundos del periné. Sus conductos se abren al interior de la uretra
esponjosa. En la excitación sexual secretan un líquido alcalino hacia la uretra. También secretan moco que
lubrica el pene y las paredes de la uretra.
Semen
Es una mezcla de espermatozoides y líquido seminal (formado por secreciones de túbulos seminíferos,
vesículas seminales, próstata y glándulas bulbouretrales). Tiene un pH alcalino. Las secreciones prostáticas
le dan una apariencia lechosa y las glándulas bulbouretrales le dan la pegajosidad. Una vez eyaculado se
coagula por las proteínas de la coagulación que dieron las vesículas seminales. En 10 minutos, se vuelve
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
liquido de nuevo por el antígeno prostático-especifico y otras enzimas proteolíticas. El retraso de esto
puede causar que los espermatozoides no puedan movilizarse de manera óptima.
Pene
Continua a la uretra y es la vía de paso para la eyaculación del semen y la excreción de la orina. Tiene
forma cilíndrica y tiene un cuerpo, el glande y una raíz. El cuerpo se compone de tres masas cilíndricas de
tejido, rodeadas por un tejido fibroso (túnica albugínea). Las masas dorsolaterales son los cuerpos
cavernosos. El cuerpo esponjoso es la masa ventromedular y contiene la uretra esponjosa y la abre en la
eyaculación. Fascia y piel las recubren, mediante tejido eréctil, que se compone de sinusoides sanguíneos
revestidos por células endoteliales y rodeados por musculo liso y tejido conectivo elástico.
El glande, es el extremo distal del cuerpo esponjoso. Su límite es la corona. La porción distal de la uretra
se extiende por dentro del glande hasta el orificio uretral externo. Cubriendo el glande está el prepucio.
La raíz del pene es la porción fija. Se divide en bulbo del pene y pilares del pene. El bulbo se une a la
superficie inferior de los músculos profundos del periné, con el musculo bulbo esponjoso por debajo (ayuda
a la eyaculación). Cada pilar del pene se aleja del bulbo y se une a las ramas inferiores del isquion y el
pubis, rodeado por el musculo isquiocavernoso. El órgano es sostenido por el ligamento infundibuliforme
y el ligamento suspensorio del pene, que empieza en la sínfisis del pubis.
Cuando se provoca la estimulación sexual, fibras simpáticas de la porción sacra de la medula espinal inicial
y mantienen la erección. Las fibras parasimpáticas liberan óxido nítrico (NO), que relaja a las fibras
musculares lisas en las paredes de las arteriolas que nutren los tejidos eréctiles, que permite la dilatación
de los vasos sanguíneos. Así, mucha sangre entra en los tejidos eréctiles del pene. El ácido nítrico también
relaja el musculo liso en los tejidos eréctiles y aumenta el tamaño de las sinusoides sanguíneas, que hace
que las venas que drenan el pene se aprieten.
Aparato reproductor femenino
Los órganos del aparato
femenino son los ovarios, las
trompas uterinas u oviductos,
el útero, la vagina y los
genitales externos llamados
vulva. Las glándulas mamarias
son del sistema tegumentario
y del aparato reproductor.
Ovarios
Son las gónadas femeninas.
Son glándulas pares de forma
y tamaño como una almendra.
Los ovarios producen gametos
que son ovocitos secundarios que se desarrollan hasta formar el ovulo. Y también hormonas: progesterona,
estrógenos, inhibina y relaxina. Están cada uno al lado del útero y bajan hacia el borde de la porción
superior de la cavidad pelviana en el tercer mes del desarrollo. El ligamento ancho es un pliegue del
peritoneo parietal que se une a los ovarios por un pliegue de capa doble de peritoneo llamada mesoovario.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
El ligamento propio del ovario fija los ovarios al útero y el ligamento suspensorio los fija a la pared
pelviana. Cada ovario tiene un hilio.
Histología del ovario
Epitelio germinal: Es una capa de epitelio simple que cubre la superficie del ovario. Si bien su
nombre indica el origen, está mal utilizado porque las células progenitoras de los óvulos provienen
del saco vitelino y migran a los ovarios durante el desarrollo embrionario.
Túnica albugínea: es una capa blanquecina de tejido conectivo denso e irregular localizada por
debajo del epitelio germinal.
Corteza ovárica: es la región que está debajo de la túnica albugínea. Se compone de folículos
ováricos rodeados de tejido conectivo denso irregular que contiene fibras colágenas y células
estromales, que son parecidas a los fibroblastos.
Medula ovárica: está por debajo de la corteza ovárica. Tiene un tejido conectivo más laxo con vasos
sanguíneos, linfáticos y nervios.
Folículos ováricos: están en la corteza y se componen de ovocitos. Cuando las células que los
rodean forman una sola capa se llaman células foliculares. Luego, en el desarrollo, cuando forman
varias capas se
las llama células
de la granulosa.
Estas células
nutren el ovocito
en desarrollo y
secretan
estrógenos a
medida que
aumentan de
tamaño.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Folículo maduro: es un folículo grande que está lleno de líquido, listo para romperse y liberar el
ovocito secundario (ovulación).
Cuerpo lúteo: Contiene los restos del folículo maduro. Produce progesterona, estrógenos, relaxina
e inhibina hasta degenerarse en un tejido cicatrizal fibroso llamado cuerpo blanco.
Ovogénesis y desarrollo folicular
Es la formación de gametos en el ovario. Se inicia mucho antes
del nacimiento y ocurre igual que la espermatogénesis con su
meiosis. Las células germinativas resultantes atraviesan un
proceso de maduración.
En el desarrollo fetal temprano las células germinativas
primordiales migran desde el saco vitelino a los ovarios. Allí se
diferencian en ovogonios, que son células madre diploides, que
se dividen por mitosis produciendo millones de células
germinativas. La mayoría de estas de degeneran por atresia.
Algunas se desarrollan hasta formar los ovocitos primarios,
que entran en la profase de la meiosis I durante el desarrollo
fetal, pero no completan esta fase hasta después de la
pubertad. En esa etapa donde el desarrollo está detenido, cada
ovocito primario se rodea por una capa de células foliculares y
la estructura entera es el folículo primordial. La corteza
ovárica que los rodea se compone de fibras colágenas y células
estromales.
Cada mes, desde la pubertad hasta la menopausia, las gonadotropinas (FSH y LH, secretadas por el lóbulo
anterior de la hipófisis) estimulan a varios folículos primordiales a que sigan con su desarrollo, pero solo
uno alcanza el grado de madurez necesario para ser ovulado. Unos pocos folículos primordiales comienzan
a crecer y se convierten en folículos primarios. Cada uno de ellos consiste en un ovocito primario que es
rodeado por capas de células cuboides y cilíndricas bajas llamadas células de la granulosa. Cuando el folículo
primario va creciendo, forma una capa glucoproteica llamada zona pelúcida, entre el ovocito primario y las
células de la granulosa. A su vez, las células estromales alrededor de la membrana basal se organizan en
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
una capa llamada teca folicular. Luego, un folículo primario se transforma en folículo secundario. En este,
la teca se diferencia en dos capas celulares:
1. Teca interna: una capa interna muy vascularizada de células cuboideas secretoras que producen
estrógenos.
2. Teca externa: una capa externa de células estromales y fibras colágenas.
Las células de la granulosa secretan liquido folicular que se acumula en una cavidad llamada antro, en el
centro del folículo secundario. También, las capas más internas de las células granulosas se unen a la
zona pelúcida y forman la corona radiada. Por último, el folículo secundario se agranda y se convierte en
un folículo maduro. En el interior de este, el ovocito primario diploide completa la meiosis I produciendo
dos células haploides, con 23 cromosomas cada una. La célula más pequeña producida por esto se llama
primer cuerpo polar y es esencialmente un paquete de material nuclear descartado. La otra célula mas
grande, que es el ovocito secundario recibe más citoplasma. Luego, se inicia la meiosis II, pero se detiene
en la metafase. El folículo maduro se rompe y libera su ovocito secundario, a esto se le llama ovulación.
Durante este proceso el ovocito secundario es expulsado hacia la cavidad pelviana con el primer cuerpo
polar y la corona radiada. Estas son arrastradas al interior de la trompa uterina. Si no hay fecundación,
las células se degeneran. Si los espermatozoides están en la trompa uterina y uno penetra al ovocito
secundario se completa la meiosis II. El ovocito secundario se divide en dos células haploides. La célula de
mayor tamaño es el ovulo, célula huevo madura, y la de menor tamaño el segundo cuerpo polar. El núcleo
del espermatozoide se une al núcleo del ovulo formando el cigoto diploide. Si el primer cuerpo polar se
divide una vez más, se producen dos cuerpos polares, entonces el ovocito primario daría tres cuerpos
polares haploides y un solo ovulo haploide. Así, un ovocito primario crea un solo gameto (un ovulo). Los
espermatocitos primarios producen cuatro gametos.
Trompas uterinas
Las mujeres tienen dos trompas
uterinas u oviductos que se
extienden en sentido lateral desde
el útero. Miden 10 cm de largo y
yacen entre los pliegues de los
ligamentos anchos del útero. Son
una ruta para que los
espermatozoides alcancen el ovulo
y transportan los ovocitos
secundarios y óvulos fertilizados
desde los ovarios hasta el útero. La
porción en forma de embudo de
cada trompa se llama infundíbulo,
y termina en proyecciones
digitiformes, las fimbrias una de las cuales se encuentra unida al borde lateral del ovario. Desde el
infundíbulo, la trompa uterina se extiende en dirección medial y hacia abajo y se une al ángulo lateral
superior del útero. La ampolla de la trompa uterina es la porción más ancha y más larga. El istmo de la
trompa uterina es la porción más medial, corta y angosta, y tiene paredes gruesas unido al útero.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Con respecto a su histología, se componen de tres capas. La mucosa tiene epitelio y la lámina propia. El
epitelio tiene células ciliadas cilíndricas simples que ayudan al ovulo fecundado a desplazarse a lo largo de
la trompa uterina hacia el útero y las células no ciliadas que tienen microvellosidades y secretan un líquido
que da nutrientes al ovulo. La capa muscular (capa media) está formada por un anillo interno y grueso
de musculo liso circular y de una región externa y delgada de musculo liso longitudinal. Las contracciones
peristálticas de esta capa, y la acción ciliar de la mucosa ayudan al ovocito u ovulo fecundado a desplazarse
al útero. La capa externa es una serosa.
Luego de la ovulación hay corrientes locales por los movimientos de las fimbrias que rodean la superficie
del folículo maduro. Estas corrientes barren el ovocito secundario ovulado, desde la cavidad peritoneal a la
trompa uterina. Un espermatozoide se encuentra con un ovocito secundario y lo fecunda en la ampolla de
la trompa, pero puede suceder también en la cavidad pelviana. La fecundación puede ocurrir en cualquier
momento después de las 24 horas posteriores a la ovulación. Luego, los materiales nucleares del ovulo y
el espermatozoide se unen. El ovulo diploide se llama cigoto y se divide a medida que viaja al útero, llegando
una semana después de la ovulación.
Útero
Es el sitio de implantación del ovulo fecundado, de desarrollo para el feto en el embarazo y el parto. En
los ciclos en donde la implantación n ose produce, es el sitio de inicio del flujo menstrual.
Anatomía del útero
Tiene el tamaño y forma de una pera invertida. Mide siete centímetros de largo y cinco de ancho en
mujeres que nunca estuvieron embarazadas. Es más grande en mujeres recientemente embarazadas y
más chico con niveles hormonales bajos. Se divide en el fondo uterino, que es una porción en forma de
cúpula por encima de las trompas uterinas, el cuerpo uterino que es la porción central estrecha, y una
porción inferior angosta, el cuello que se abre a la vagina. Entre el cuerpo del útero y el cuello está el istmo,
una región estrecha. El interior del cuerpo uterino es la cavidad uterina y la porción interior del cuello es
el conducto del cuello uterino, que se
abre a la cavidad uterina por el orificio
interno y a la vagina por el orificio
externo.
El cuerpo uterino esta hacia adelante
y hacia arriba por encima de la vejiga
urinaria en posición anteflexion. El
cuello esta hacia abajo y hacia atrás y
se une a la pared anterior de la vagina
en un ángulo casi recto. Ligamentos lo
mantienen en posición. Los dos
ligamentos anchos son pliegues
dobles del peritoneo que fijan al útero
a cada lado de la cavidad pelviana. El
par de ligamentos rectouterino que se sitúan a cada lado del recto y conectan el útero con el sacro. Los
ligamentos cardinales están debajo de las bases de los ligamentos anchos y se extienden desde la pared
pelviana hasta el cuello y la vagina. Los ligamentos redondos son bandas de tejido conectivo fibroso,
ubicados entre las capas de los ligamentos anchos.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Histología del útero
Está compuesto por:
Perimetrio: es una capa externa, serosa que forma parte del
peritoneo visceral. Está formado por epitelio pavimentoso
simple y tejido conectivo areolar. En los laterales se convierte
los ligamentos anchos. Por delante cubre la vejiga urinaria y
forma una excavación superficial. Por detrás cubre el recto y
forma un fondo de saco rectouterino.
Miometrio: está formado por tres capas de fibras musculares
lisas. La capa media es circular y más gruesa. Las capas interna
y externa son longitudinales u oblicuas.
Endometrio: es muy vascularizada. Tiene una capa más
interna de epitelio cilíndrico simple bordean la luz. Una capa
subyacente de estroma endometrial que forma una región de
lámina propia muy gruesa. Las glándulas endometriales
aparecen como invaginaciones del epitelio luminal y se extiende
hasta el miometrio. Se divide en dos capas: la capa funcional
que reviste la cavidad uterina y se desprende durante la
menstruación y la capa basal, que da origen a la capa funcional.
Moco cervical
Es una mezcla de agua, glucoproteínas, lípidos, enzimas y sales
inorgánicas secretadas por las células secretoras de la mucosa del
cuello cervical. El moco cervical es más apto para los espermatozoides
durante el tiempo de ovulación, es menos viscoso y más alcalino.
Durante el resto del ciclo, un moco viscoso forma un tapón cervical que
suplementa las necesidades energéticas de los espermatozoides y
protegen a los espermatozoides de fagocitos y del ambiente hostil del
útero y vagina.
También cumple una función en la capacitación que son cambios funcionales atravesados por el
espermatozoide en el aparato genital femenino antes de fecundar el ovocito secundario. Esto hace que la
cola del espermatozoide se agite vigorosamente y prepara su membrana plasmática para fusionarse con
la del ovocito.
Vagina
Es un conducto fibromuscular tubular recubierto por una membrana mucosa que va desde el exterior del
cuerpo hasta el cuello uterino. Es el canal del parto, la salida del flujo menstrual y el receptáculo del pene
en las relaciones sexuales. Esta entre la vejiga urinaria y el recto, y se une con el útero. El fondo de saco
vaginal rodea la unión de la vagina con el cuello uterino.
La mucosa de la vagina esta continua con la del útero. Está formada por un epitelio escamoso estratificado
no queratinizado y tejido conectivo laxo, que forma los pliegues de la vagina. Las células dendríticas de la
mucosa son células presentadoras de antígeno. El ambiente acido retarda el crecimiento microbiano, pero
es nocivo para los espermatozoides. El semen es alcalino, aumentando la viabilidad de los espermatozoides.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
La muscular está formada por una capa circular externa y una capa longitudinal interna de musculo liso.
La adventicia (capa superficial) está formada por tejido conectivo laxo. Fija la vagina con los órganos
adyacentes.
El himen es un pliegue de membrana mucosa vascularizada, que rodea y cierra parcialmente el orificio
vaginal.
Vulva
Se compone del monte del pubis, que es una
elevación de tejido adiposo cubierta por piel y
vello púbico grueso que protege la sínfisis
pubiana. Luego están los labios mayores,
cubiertos por vello púbico y formados por tejido
adiposo, glándulas sebáceas y glándulas
sudoríparas apocrinas. Los labios menores no
tienen vello púbico ni grasa, pocas glándulas
sudoríparas y muchas glándulas sebáceas. El
clítoris es una pequeña masa cilíndrica que
tiene dos cuerpos de tejido eréctil, numerosos
nervios y vasos sanguíneos. Una capa de piel se
forma donde se unen los labios menores y
cubre el cuerpo del clítoris. La porción expuesta de este es el glande. Entre ambos labios menores está el
vestíbulo de la vagina, donde se encuentran el himen, el orificio vaginal, el orificio uretral externo y los
orificios de conductos de varias glándulas. A los lados del orificio vaginas están las glándulas vestibulares
mayores que producen moco durante la excitación. Las glándulas para uretrales también secretan moco
y se encuentras en las paredes de la uretra. El bulbo del vestíbulo está formado por dos masas alargadas
de tejido eréctil, ubicados debajo de los labios a los lados del orificio vaginal. Se llena de sangre y crece
durante la excitación sexual.
Periné
Es un área con forma de rombo, en medio de los muslos y las nalgas. Contiene los genitales externos y
el ano. Delimita con la sínfisis del pubis, con las tuberosidades isquiáticas y con el coxis.
Glándulas mamarias
Cada mama es una proyección
semiesférica, situada delante de los
músculos pectoral mayor y serrato
anterior, unida por tejido conectivo
denso irregular. El pezón es un área
pigmentada, que tiene aberturas
llamados conductos galactóforos. El
área pigmentada que rodea al pezón
se llama areola, es rugosa porque
tiene glándulas sebáceas modificadas.
Los ligamentos suspensorios de la
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
mama la sostienen y se extienden desde la piel hasta la fascia profunda. Dentro de la mama, hay una
glándula mamaria que es sudorípara modificada capaz de producir leche. Cada una se forma por 15 o 20
lóbulos separados por tejido adiposo. En cada uno hay lobulillos, que están compuestos por racimos de
células secretoras de leche (alvéolos), rodeados de tejido conectivo. La contracción de las células
mioepiteliales hace que la leche salga hacia los pezones, pasando por unos túbulos secundarios y luego a
los conductos mamarios. Estos, se expanden formando los senos galactóforos donde se almacena parte
de la leche.
La glándula mamaria sintetiza, secreta y eyecta la leche. La producción de esta se da por la prolactina que
secreta la adenohipófisis con ayuda de la progesterona y los estrógenos. La eyección se estimula por la
oxitocina, liberada por la neurohipófisis por la succión del lactante.
El ciclo reproductor femenino
Cada ciclo dura aproximadamente un mes. Implica la ovogénesis y la preparación del útero para recibir un
ovulo fecundado. Son controlados por hormonas secretadas por el hipotálamo, la adenohipófisis y los
ovarios. El ciclo ovárico es una serie de fenómenos que ocurren en los ovarios durante y luego de la
maduración de un ovocito, y el ciclo uterino o menstrual una sucesión de cambios en el endometrio del
útero, para prepararlo para la llegada de un ovulo fecundado. Si no, disminuyen las hormonas ováricas y
se desprende la capa funcional del endometrio.
Regulación hormonal del ciclo reproductor femenino
La hormona liberadora de gonadotrofinas (GnRH) es secretada por el hipotálamo y controla los ciclos
ovárico y uterino. Estimula la liberación de la hormona foliculoestimulante (FSH), que inicia el crecimiento
folicular y la luteinizante (LH) que estimula el crecimiento de los folículos en desarrollo, las dos desde la
adenohipófisis. Además, las dos estimulas a los folículos a secretar estrógenos. La luteinizante promueve
la producción de andrógenos mediante
las células tecales de un folículo en
desarrollo. La foliculoestimulante hacen
que las células granulosas del folículo
capten los andrógenos y los conviertan
en estrógenos. A mitad del ciclo la
luteinizante provoca la ovulación y
ayuda a formar el cuerpo lúteo, que
secreta estrógenos, progesterona,
relaxina e inhibina.
Los estrógenos que están en más
cantidad son el beta-estradiol, estrona
y estriol. Estos:
Promueven el desarrollo y
mantenimiento de las estructuras reproductoras femeninas, de los caracteres sexuales
secundarios femeninos y de las mamas.
Incrementan el anabolismo proteico y la formación de huesos fuertes, junto con la hormona del
crecimiento humana.
Disminuyen los niveles sanguíneos de colesterol.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Inhiben la liberación de GnRH por parte del hipotálamo y la secreción de LH y FSH por la
adenohipófisis.
La progesterona que es secretada por las células del cuerpo lúteo, ayuda a los estrógenos en la preparación
y mantenimiento del endometrio para la implantación del ovulo fecundado y la preparación de las
glándulas mamarias para secretar leche.
La relaxina producida en el cuerpo lúteo relaja el útero e inhibe la contracción del miometrio. En el
embarazo la placenta produce más relaxina relajando las fibras musculares lisas del útero. También
aumenta la flexibilidad de la sínfisis pubiana y ayuda a la dilatación del cuello uterino para facilitar la
salida del feto.
La inhibina es secretada por las células granulosas de los folículos en crecimiento y por el cuerpo lúteo.
Inhibe la FSH y LH.
Fases del ciclo reproductor femenino
Dura entre 24 a 35 días. Tiene 4 fases:
Fase menstrual
Durante los primeros 5 días del ciclo. En los ovarios, por la influencia de la FSH varios folículos primordiales
se desarrollan y forman folículos primarios y secundarios. Este proceso puede demorar varios meses en
ocurrir. En el útero, el flujo menstrual está constituido por sangre, liquido intersticial, moco y células
desprendidas del endometrio. Se produce por la caída de los niveles de progesterona y estrógeno que
estimulan la liberación de prostaglandinas causando la contracción de las arteriolas espirales, haciendo
que las células nutridas por estas empiecen a morir. Toda la capa funcional se desprende, pasando de la
cavidad uterina, cuello uterino, vagina y exterior.
Fase preovulatoria
Puede durar entre 6 a 13 días. En los ovarios folículos secundarios comienzan a secretar estrógenos e
inhibina. En el día 6 hay un folículo más maduro que se convierte en el folículo dominante. Secreta
estrógeno e inhibina que hace que la FSH disminuya, y detenga el crecimiento de los otros folículos. El
único folículo secundario dominante se transforma en folículo maduro, crece hasta medir 20mm y está
listo para la ovulación. Se produce un abultamiento en su superficie por la dilatación del antro. En el final
del proceso madurativo, aumenta su producción de estrógenos. La fase menstrual y preovulatoria se
llaman fase folicular porque los folículos ováricos están creciendo y en desarrollo.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
En el útero los estrógenos que se liberan a la sangre por los folículos ováricos estimulan la reparación del
endometrio. El endometrio se va engrosando, se forman glándulas endometriales cortas y rectas, las
arteriolas se enrollan y alargan mientras van penetrando la capa funcional. El grosos del endometrio se
duplica.
Ovulación
Es la rotura del folículo maduro y la liberación del ovocito secundario hacia la cavidad pelviana. Se produce
en el día 14 de 28 días. El ovocito secundario está rodeado por la zona pelúcida y corona radiada. Los altos
niveles de estrógenos ejercen un efecto de retroalimentación positiva sobre las células que secretan LH y
GnRH, promoviendo la ovulación:
Alta concentración de estrógenos estimula la liberación de GnRH y LH. La GnRH promueve la liberación de
FSH y LH. La LH causa la rotura del folículo maduro y la expulsión del ovocito secundario. El ovocito ovulado
y las células de su corona radiada se desplazan hacia las trompas.
Fase posovulatoria
Es desde la ovulación hasta el inicio de una nueva menstruación. Dura aproximadamente 14 días. En el
ovario, el folículo maduro colapsa y la membrana basal entre las células granulosas y la teca interna se
desintegra. Una vez que se forma un coagulo a partir del sangrado por la rotura del folículo, este se
convierte en el cuerpo hemorrágico. Las células de la teca interna se mezclan con las granulosas,
convirtiéndose en células del cuerpo lúteo por la LH. Esto secreta progesterona, estrógenos, relaxina e
inhibina. Reabsorben el coagulo sanguíneo.
Si el ovocito no es fecundado, el cuerpo lúteo permanece por dos semanas. Su actividad secretoria
disminuye y se degenera en cuerpo albicans. Los niveles de progesterona, estrógeno e inhibina disminuyen.
La liberación de GnRH, FSH y LH aumentan. El crecimiento folicular se reanuda y se inicia un nuevo ciclo
ovárico.
Si el ovocito es fecundado,
comienza a dividirse, el
cuerpo lúteo persiste luego
de sus 2 semanas de
duración habituales. No se
degenera debido a la
gonadotrofina coriónica
humana (hCG), producida por
el corion del embrión. La hCG
estimula la actividad
secretoria del cuerpo lúteo.
En el útero, la progesterona
y los estrógenos producidos
por el cuerpo lúteo
promueven el crecimiento y
enrollamiento de las
glándulas endometriales, la vascularización del endometrio superficial y el engrosamiento del endometrio.
Estos cambios preparatorios llegan a su máximo una semana después de la ovulación. Si la fecundación
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
no se produce, los niveles de progesterona y estrógenos caen porque se degenera el cuerpo lúteo,
provocando la menstruación.
Métodos anticonceptivos
Esterilización
La esterilización es el procedimiento por el cual una persona se vuelve incapaz de reproducirse. El principal
método de esterilización en el hombre es la vasectomía, en el cual se remueve una porción de cada conducto
deferente. Si bien la producción de espermatozoides continua en los testículos, los espermatozoides ya no
podrán llegar al exterior. Estos se degeneran y son destruidos por fagocitosis. Debido a que los vasos
sanguíneos no se seccionan, los niveles de testosterona en sangre permanecen normales, por lo que la
vasectomía no tiene efectos sobre el deseo y el desempeño sexual. Si el procedimiento se realiza
correctamente, tiene una eficacia cercana al 100%. Puede revertirse, pero las posibilidades de recuperar la
fecundidad son solo del 30-40%. La esterilización en la mujer suele realizarse por medio de la ligadura de
trompas, en la que ambas trompas uterinas se ligan firmemente y luego se seccionan. el resultado es
que el ovocito no puede pasar a través de las trompas, y los espermatozoides no logran alcanzarlo.
Esterilización no quirúrgica
En este abordaje, un pequeño dispositivo en forma de espiral, hecho de fibras de poliéster y metales
(níquel-titanio y acero inoxidable), se introduce con un catéter en la vagina, se pasa a través del útero y
se coloca dentro de la trompa uterina. En un periodo de tres meses, el dispositivo estimula el crecimiento
tisular (tejido cicatrizal) a través y alrededor del dispositivo que bloquea las trompas. Al igual que en la
ligadura tubaria, el ovocito secundario no puede pasar a través de las trompas.
Métodos hormonales
Los anticonceptivos orales contienen hormonas diseñadas para prevenir el embarazo. Los denominados
anticonceptivos orales combinados contienen progestágenos (hormonas con acciones similares a la
progesterona) y estrógenos. La principal acción de los anticonceptivos orales combinados es inhibir la
ovulación por medio de la supresión de las gonadotrofinas FSH y LH. Los bajos niveles de FSH y LH, por lo
general evitan el desarrollo de un folículo dominante en el ovario. Como resultado, no se incrementan los
niveles de estrógenos, no se produce el pico de LH de mitad del ciclo y se inhibe la ovulación. Las píldoras
de progestágenos solos espesan el moco cervical y pueden bloquear la implantación en el útero, pero no
inhiben consistentemente la ovulación.
Píldora combinada: Contiene progestágenos y estrógenos; se toma una vez por día durante 3
semanas para prevenir el embarazo y regular el ciclo menstrual. Las píldoras que se toman en la
cuarta semana son inactivas (no contienen hormonas) y permiten que se produzca la
menstruación.
Seasonale®: Contiene progestágenos y estrógenos; se toma una vez por día en ciclos de 3 meses
con 12 semanas de píldoras que contienen hormonas, seguidas por 1 semana de píldoras inactivas.
La menstruación se produce en la decimotercera semana.
Mini píldora: Contiene solo progestágeno y se toma todos los días del mes.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
Parches cutáneos anticonceptivos.
Contienen progestágenos y estrógenos en un parche cutáneo que se coloca en la piel.
Anillo vaginal anticonceptivo
Es un anillo flexible en forma de dona o rosquilla de unos 5 cm de diámetro que contiene estrógenos y
progestágenos y es insertado dentro de la vagina por la misma mujer.
Anticoncepción de emergencia
Contiene progestágenos y estrógenos o progestágenos solos para prevenir el embarazo luego de una
relación sexual no protegida. Los niveles relativamente altos de progestágenos y estrógenos de los
anticonceptivos de emergencia brindan un efecto de inhibición de la secreción de FSH y LH. La pérdida de
los efectos estimulantes de estas hormonas gonadotroficas hace que los ovarios dejen de secretar sus
propios estrógenos y progesterona. En consecuencia, los niveles decrecientes de estrógenos y progesterona
inducen el desprendimiento de la superficie uterina, y de esta forma impiden la implantación.
Hormonas inyectables
Contienen un progestágeno inyectable y debe ser aplicada por vía intramuscular, por un profesional de la
salud, una vez cada 3 meses.
Dispositivos intrauterinos
Un dispositivo intrauterino (DIU) es un pequeño objeto hecho de plástico, cobre o acero inoxidable que es
introducido en la cavidad uterina por un profesional de la salud. Los DIU previenen la fecundación desde
su colocación al bloquear el ingreso de los espermatozoides en las trompas uterinas.
Espermicidas
Varias espumas, cremas, geles, supositorios y lavados vaginales que contienen agentes espermicidas hacen
de la vagina y el cuello uterino un lugar desfavorable para la supervivencia de los espermatozoides y son
de venta libre. Se colocan en la vagina antes de la relación sexual.
Métodos de barrera
Los métodos de barrera utilizan una barrera física y están diseñados para impedir el acceso de los
espermatozoides en la cavidad y las trompas uterinas. Además de evitar el embarazo, algunos métodos
de barrera (los condones y los preservativos femeninos) pueden también proporciona cierta protección
contra enfermedades de transmisión sexual (ETS).
El diafragma es una estructura de goma en forma de cúpula que se ajusta sobre el cuello uterino y se
utiliza junto con un espermicida. Puede colocarse hasta 6 horas antes de la relación sexual. El diafragma
impide el paso de la mayoría de los espermatozoides hacia el cuello uterino, y el espermicida elimina los
que logran atravesarlo. A pesar de que el uso del diafragma disminuye el riesgo de contagio de ciertas
ETS, no protege completamente contra la infección por HIV ya que la vagina sigue estando expuesta. El
Descargado por Matías Vidal (bowenmatias9@gmail.com)
lOMoARcPSD|8591267
capuchón cervical se asemeja al diafragma, pero es más pequeño y rígido. Se ajusta bien sobre el cuello
uterino y su tamaño debe ser determinado por un profesional de la salud. Es preciso utilizar espermicidas
junto con el capuchón cervical.
Abstinencia periódica
Una pareja puede utilizar sus conocimientos acerca de los cambios fisiológicos que se producen durante
el ciclo reproductor femenino para decidir abstenerse de tener relaciones sexuales durante los días en los
que el embarazo es probable. El primer método basado en la fisiología, desarrollado en los años treinta,
es conocido como método del ritmo. Implica abstenerse de la actividad sexual durante los días del ciclo
reproductor en los cuales es probable la ovulación.
Otro sistema es el método de la temperatura basal, mediante el cual las parejas deben aprender y
comprender ciertos signos de fecundidad. Los signos de ovulación incluyen el aumento de la temperatura
basal, la producción de moco cervical abundante, claro y elástico, y el dolor asociado con la ovulación. Si la
pareja se abstiene de tener relaciones sexuales cuando los signos de la ovulación se encuentran presentes
y en los 3 días siguientes, la probabilidad de embarazo se reduce. Un gran problema que tiene este método
es que la fecundación es muy probable si se mantienen relaciones uno o dos días antes de que ocurra la
ovulación.
Aborto
El aborto significa la expulsión prematura de los productos de la concepción fuera del útero, en general
antes de la vigésima semana de embarazo. El aborto puede ser espontáneo (ocurrir naturalmente) o
inducido (provocado en forma intencional). Existen varios tipos de aborto inducido. En uno de ellos, se
utiliza la mifepristona. Es una hormona aprobada solo para gestaciones menores de 9 semanas, que se
administra con misoprostol (una prostaglandina).
La mifepristona es un anti progestágeno; bloquea la acción de la progesterona por fijación y bloqueo de
los receptores para esta hormona. Dentro de las 12 horas luego de tomar el fármaco, el endometrio
comienza a degenerarse, y en las 72 horas siguientes, empieza a desprenderse. El misoprostol estimula
las contracciones uterinas y se administra después de la mifepristona para ayudar a expulsar el
endometrio.
Otro tipo de aborto inducido se denomina por aspiración (con bomba de vacío), y puede practicarse hasta
la decimosexta semana de gestación. Un pequeño tubo flexible conectado con una fuente de vacío se
introduce en el útero, a través de la vagina. Luego el embrión o el feto, la placenta y el revestimiento
uterino se extraen por aspiración. Para embarazos de entre 13 y 16 semanas, es común la utilización de
una técnica llamada dilatación y legrado (raspado uterino) evacuador. Una vez dilatado el cuello uterino, se
utiliza aspiración y pinzas para extraer el feto, la placenta y el revestimiento uterino.
Descargado por Matías Vidal (bowenmatias9@gmail.com)
También podría gustarte
- Guia # 3 Sistema Digestivo 2Documento12 páginasGuia # 3 Sistema Digestivo 2Alejandra Daza Velasquez100% (1)
- Conociendo el ABC del aparato digestivoDocumento21 páginasConociendo el ABC del aparato digestivoTomas Quiroz GuevaraAún no hay calificaciones
- Guia #4 Sistema DigestivoDocumento45 páginasGuia #4 Sistema DigestivoROCIO CARBAJALAún no hay calificaciones
- Sistema Digestivo. Anatomía y FisiologíaDocumento40 páginasSistema Digestivo. Anatomía y FisiologíaJesica MachadoAún no hay calificaciones
- B-N T 9 DIGESTIVO BLOQUE I Anat Fisio Pato 17-18 PDFDocumento18 páginasB-N T 9 DIGESTIVO BLOQUE I Anat Fisio Pato 17-18 PDFCris MoroAún no hay calificaciones
- Aparato digestivo: funciones y partesDocumento26 páginasAparato digestivo: funciones y partesAnonymous xPJVUN3p100% (1)
- DigestivoDocumento6 páginasDigestivomauricio jose Loreto aponteAún no hay calificaciones
- Sistema DigestivoDocumento12 páginasSistema DigestivoLilian CordónAún no hay calificaciones
- Digest IvoDocumento130 páginasDigest IvoHellen Paola Flores VallesAún no hay calificaciones
- Sistema DigestivoDocumento43 páginasSistema DigestivoNIEL ANTONY VIERA ROÑAAún no hay calificaciones
- Sistema Gastrointestinal - Digestivo - MorfofisiologíaDocumento31 páginasSistema Gastrointestinal - Digestivo - MorfofisiologíaVal NullAún no hay calificaciones
- Ssistema DigestivoDocumento14 páginasSsistema DigestivoAnge GarcíaAún no hay calificaciones
- Sistema DigestivoDocumento76 páginasSistema Digestivozapira.03Aún no hay calificaciones
- Sistema Digestivo 2022Documento34 páginasSistema Digestivo 2022Georgina VeraAún no hay calificaciones
- Sistema Digestivo CinthyaDocumento25 páginasSistema Digestivo CinthyaCinthya OlmedoAún no hay calificaciones
- Cap02 SISTEMA DIGESTIVO - pp31-39Documento10 páginasCap02 SISTEMA DIGESTIVO - pp31-39AlejandraAún no hay calificaciones
- Sistema DigestivoDocumento14 páginasSistema DigestivoAtte BooAún no hay calificaciones
- Triptico DigestivoDocumento2 páginasTriptico DigestivoCarlos CadmeAún no hay calificaciones
- Unidad 3 Tarea 4 Sistemas Digestivo, Renal, Reproductor y TegumentarioDocumento13 páginasUnidad 3 Tarea 4 Sistemas Digestivo, Renal, Reproductor y TegumentarioJAWERAún no hay calificaciones
- Digest IvoDocumento21 páginasDigest IvoOdilia Esther Samudio AraúzAún no hay calificaciones
- UD 4. Aparato DigestivoDocumento48 páginasUD 4. Aparato DigestivoAitana Concepción CedenaAún no hay calificaciones
- Aparato DigestivoDocumento39 páginasAparato DigestivoYaco Antonio Chungara ParedesAún no hay calificaciones
- Aparato DigestivoDocumento2 páginasAparato DigestivoJavier HerreraAún no hay calificaciones
- Grupo 1 - Sistema Digestivo 1Documento12 páginasGrupo 1 - Sistema Digestivo 1AZUCENAAún no hay calificaciones
- Sistema Digestivo ExpoDocumento13 páginasSistema Digestivo ExpoAZUCENAAún no hay calificaciones
- Actividad 18Documento3 páginasActividad 18MANUEL RODRIGO FLORES MOZOMBITEAún no hay calificaciones
- Guia Del Sistema DigetivoDocumento6 páginasGuia Del Sistema Digetivorodolfofloresoyarce6Aún no hay calificaciones
- Anatomia ResúmenDocumento15 páginasAnatomia Resúmenmoleli560Aún no hay calificaciones
- Ciencias 2020Documento17 páginasCiencias 2020Thais Ileana Olivera CuencaAún no hay calificaciones
- Sistema DigestivoDocumento5 páginasSistema DigestivoANTONIO PERDOMOAún no hay calificaciones
- TRIPTICO ESTRELLA Sistema Digestivo - Imprimir OkDocumento3 páginasTRIPTICO ESTRELLA Sistema Digestivo - Imprimir OkEnrique Cabrera SulcaAún no hay calificaciones
- Aparato digestivo: proceso y órganosDocumento44 páginasAparato digestivo: proceso y órganosAngel Casas100% (1)
- El Sistema DigestivoDocumento4 páginasEl Sistema DigestivoRafael Guevara RodriguezAún no hay calificaciones
- Monografia Sistema DigestivoDocumento9 páginasMonografia Sistema DigestivoMaryurit VidaurreAún no hay calificaciones
- Afi2 U4 A2 MardDocumento5 páginasAfi2 U4 A2 MardAntonio RomeroAún no hay calificaciones
- Intestino GruesoDocumento4 páginasIntestino GruesoLuis TánchezAún no hay calificaciones
- Sistema DigestivoDocumento3 páginasSistema Digestivosamiuberti03Aún no hay calificaciones
- Sistema DigestivoDocumento35 páginasSistema DigestivoAna Fernanda CarapiaAún no hay calificaciones
- Fisiología Del Aparato DigestivoDocumento34 páginasFisiología Del Aparato DigestivoGarcia Tlaxcaltecatl yaelAún no hay calificaciones
- Aparato DigestivoDocumento5 páginasAparato DigestivoYesi PinedaAún no hay calificaciones
- Sistema DigestivoDocumento2 páginasSistema DigestivoLedys MuniveAún no hay calificaciones
- UntitledDocumento11 páginasUntitledFrank SantiagoAún no hay calificaciones
- Aparato DigestivoDocumento54 páginasAparato DigestivoWosbal Villegas SanchezAún no hay calificaciones
- Fisiologia de Los NutrientesDocumento4 páginasFisiologia de Los NutrientesIohanAún no hay calificaciones
- Digestion InformacionDocumento4 páginasDigestion InformacionLuz AnitaAún no hay calificaciones
- Sistema DigestivoDocumento8 páginasSistema DigestivoJosephh Rolón ManzoAún no hay calificaciones
- Sistema DigestivoDocumento34 páginasSistema DigestivoAleja EsquivelAún no hay calificaciones
- Aparato DigestivoDocumento46 páginasAparato DigestivoMarisela hisel Cano FigueroaAún no hay calificaciones
- Sistema digestivoDocumento11 páginasSistema digestivocesarAún no hay calificaciones
- Expo ANATO (Autoguardado)Documento21 páginasExpo ANATO (Autoguardado)jeff velascoAún no hay calificaciones
- Clase N°02 Aparato DigestivoDocumento25 páginasClase N°02 Aparato DigestivoBelen AnahiAún no hay calificaciones
- Sistema DigestivoDocumento4 páginasSistema DigestivoIvăn ÔspiinoAún no hay calificaciones
- Aparato DigestivoDocumento7 páginasAparato DigestivoVeronica VillaoAún no hay calificaciones
- GeriatríaDocumento34 páginasGeriatríaJime GuerreroAún no hay calificaciones
- ANATOMIADocumento6 páginasANATOMIAJulieta RodríguezAún no hay calificaciones
- Sistema DigestivoDocumento20 páginasSistema DigestivoLilibeth DíazAún no hay calificaciones
- Biología 4° Año (Actividades)Documento13 páginasBiología 4° Año (Actividades)Katy nicolAún no hay calificaciones
- El Sistema DigestivoDocumento21 páginasEl Sistema DigestivoSociedad Anglicana San Pablo ApóstolAún no hay calificaciones
- Aparato DigestivoDocumento13 páginasAparato DigestivoJaime PachecoAún no hay calificaciones
- Laboratorio Clínico - Enfermedades RenalesDocumento33 páginasLaboratorio Clínico - Enfermedades RenalesUSMP FN ARCHIVOS100% (1)
- Ecografia Del Primer Trimestre 2018Documento43 páginasEcografia Del Primer Trimestre 2018Jhuliana CabreraAún no hay calificaciones
- Cirrosis HepaticaDocumento26 páginasCirrosis HepaticaBilly Jordan Chigne CarreraAún no hay calificaciones
- Histologia Del Aparato DigestivoDocumento41 páginasHistologia Del Aparato DigestivoHA SaintsAún no hay calificaciones
- Examen Parcial BiotecnologiaDocumento4 páginasExamen Parcial BiotecnologiaCindy FuentesAún no hay calificaciones
- TriangulosAnatomiaDocumento3 páginasTriangulosAnatomiaJairo Kevin Bautista Castillo100% (2)
- Biología: Miscelánea banco de preguntas sobre sistema reproductor y circulación sanguíneaDocumento44 páginasBiología: Miscelánea banco de preguntas sobre sistema reproductor y circulación sanguíneastiven guerrero paivaAún no hay calificaciones
- TX Pancreatico y DuodenalDocumento9 páginasTX Pancreatico y DuodenalAileenAún no hay calificaciones
- Document 1111Documento3 páginasDocument 1111tomas jeferson torres100% (1)
- Examenes NeurologicosDocumento2 páginasExamenes NeurologicosisabelAún no hay calificaciones
- Tema 13 ShockDocumento38 páginasTema 13 ShockLizAún no hay calificaciones
- Tema 15, Fisiologia Renal - Funcion TubularDocumento18 páginasTema 15, Fisiologia Renal - Funcion TubularMaria Fernanda Pingo FloresAún no hay calificaciones
- Introduccion y Caracteristicas Sistema DentarioDocumento158 páginasIntroduccion y Caracteristicas Sistema DentarioGrecia Alí AceroAún no hay calificaciones
- Mon HemodiDocumento16 páginasMon HemodiTrabajos URAún no hay calificaciones
- EL CORAZON MonografiaDocumento3 páginasEL CORAZON MonografiaeiderAún no hay calificaciones
- Anatomía Del Aparato Digestivo de La GallinaDocumento13 páginasAnatomía Del Aparato Digestivo de La GallinaDrk VallesAún no hay calificaciones
- Glandulas SalivalesDocumento66 páginasGlandulas Salivalesfaiva25100% (1)
- Odontocat Curso Online OclusionDocumento569 páginasOdontocat Curso Online OclusionGabrielle Lolk100% (1)
- Embriología y desarrollo humanoDocumento242 páginasEmbriología y desarrollo humanoEstherAún no hay calificaciones
- Mesodermo NuevoDocumento16 páginasMesodermo NuevomonicaAún no hay calificaciones
- El RiñonDocumento4 páginasEl RiñonAurea Aguilar FelipeAún no hay calificaciones
- BAZODocumento15 páginasBAZOJuana Rosa Martinez BonillaAún no hay calificaciones
- Informe de Hemato Serie BLANCADocumento4 páginasInforme de Hemato Serie BLANCAFelipe Choque Mejia100% (2)
- Tarea2 biancaAiquipaPillacaDocumento7 páginasTarea2 biancaAiquipaPillacaBianca AiquipaAún no hay calificaciones
- Apuntes Columna VertebralDocumento3 páginasApuntes Columna VertebralNani Wants Rẹvenge100% (1)
- The Brain Doctor KriyaDocumento10 páginasThe Brain Doctor KriyaAbril Jagat SilvaAún no hay calificaciones
- Enfermedad de Addison: causas, manifestaciones y tratamientoDocumento4 páginasEnfermedad de Addison: causas, manifestaciones y tratamientoOver HidalgoAún no hay calificaciones
- Sistemas de excreción en el cuerpo humanoDocumento2 páginasSistemas de excreción en el cuerpo humanoTeresa Rosero OAún no hay calificaciones
- Tipos de Glándulas en El Cuerpo HumanoDocumento3 páginasTipos de Glándulas en El Cuerpo HumanoRosario Rivas Asakura ChiyoAún no hay calificaciones
- Articulaciones y ligamentos animalesDocumento32 páginasArticulaciones y ligamentos animalesDaniela Rojas Mantilla100% (1)