Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Patologias Traumatic 555169 Downloadable 1296142
Cargado por
CLAUDIA GABRIELA PICONTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Patologias Traumatic 555169 Downloadable 1296142
Cargado por
CLAUDIA GABRIELA PICONCopyright:
Formatos disponibles
Accede a apuntes, guías, libros y más de tu carrera
Patologías Traumáticas Óseas de Tobillo y Pie
pag.
Descargado por claudia picon (claudiapicong@gmail.com)
Encuentra más documentos en www.udocz.com
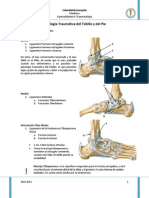
PATOLOGÍAS TRAUMÁTICA ÓSEA DE TOBILLO Y PIE
1) LUXOFRACTURA DE TOBILLO
¥ Fractura de los malŽolos tibial y fibular (+ malŽolo posterior en
ocasiones)
¥ Complejos ligamentosos medial y lateral del tobilloà se lesiona
¥ Sindesmosis tibio-fibular distal à tambiŽn se lesiona
Epidemiologia/etiolog’a
¥ La verdadera incidencia se desconoce por la diversidad mŽdicos que
tratan las lesiones del tobillo y su definici—n imprecisa
¥ Segunda fractura m‡s frecuente despuŽs de la mu–eca
¥ 60-70% unimaleolar
¥ 10-15% bimaleolar
¥ 7-12% trimaleolar
¥ 55% en actividades deportivas
¥ Menor a 50 a–os m‡s frecuente en hombres
Factores de riesgo:
Hay una serie de factores de riesgo asociados con un mayor riesgo
de sufrir fracturas e tobillo que incluyen:
¥ Fumar
¥ DM
¥ Obesidad
¥ Ca’das o fracturas previas
¥ Niveles muy altos o bajos de AF
¥ Baja densidad mineral —sea
Para las personas mayores de m‡s de 50 a–os, los factores de riesgo adicionales incluyen genero femenino,
comorbilidades y mœltiples medicamentos
Mecanismos de lesi—n
Traumatismos indirectos: fuerzas desmedidas sobre el tobillo
¥ Fuerza de rotaci—n
¥ Fuerza de traslaci—n
¥ Fuerzas axiales
Se produce una salida brusca del talo de su ubicaci—n anat—mica,
fractur‡ndose el tobillo de dentro a afuera, actuando el talo como
ejecutante o verdugo. Se arrastran terminaciones de ligamentos.
Caracter’sticas/ presentaci—n cl’nica
Cl’nica
¥ Mecanismo: como se produjo
¥ Energ’a: normalmente de alta energ’a
¥ Tiempo de evoluci—n
¥ Expuesta o cerrada
¥ Patolog’a agregada del paciente : afecta recuperaci—n
¥ Impotencia funcional
Descargado por claudia picon (claudiapicong@gmail.com)
Encuentra más documentos en www.udocz.com
Imagenolog’a:
Rx: Antero Posterior, lateral, mortaja
Reglas de Ottawa
Imagenolog’a
- Sobre posici—n tibia peronŽ menor a 6 cm: da–o en la
sindesmosis (AP)
- En la mortaja se evalœa la superposici—n tibia peronŽ.
Deber‡ ser mayor a 1mm
Clasificaci—n Dennis Ð weber
- Define la fractura en base al nivel de la fractura de peronŽ
- Se basa en el compromiso del peronŽ
¥ A: bajo la articulaci—n TA, no hay da–o en la sindesmosis y es estable
¥ B: A nivel de la articulaci—n TA, peque–o da–o de la sindesmosis
¥ C: arriba de la articulaci—n TA, da–o de la sindesmosis e inestable
Descargado por claudia picon (claudiapicong@gmail.com)
Encuentra más documentos en www.udocz.com
Maisonneuve
Esta fractura tambiŽn tiene relaci—n con el peronŽ. Existe tambiŽn fractura del tercio proximal de la fibula, la
cual tiene una repercusi—n importante en la sindesmosis igual.
Clasificaci—n Lauge Ð Hansen: se basa en la forma de fractura y mecanismo de lesi—n
Tratamiento
¥ Reducir: lograr un largo de la fibula y la congruencia Tibio-Talar y sindesmosis
¥ Estabilizar
¥ Rehabilitar: Kine
Tipo A à conservador
Tipo B à conservador o quirœrgico (depende de la magnitud)
Tipo C à quirœrgico = Reducci—n Abierta Fijaci—n Interna MOVILIZACIîN PRECOZ
¥ Carga progresiva desde la tercera semana
¥ Se puede lograr carga total entre 6-8 semana
¥ Los plazos pueden variar segœn compromiso sindesmal
è El tratamiento inicial para todas las fracturas de tobillo desplazadas es la reducci—n cerrada y la
colocaci—n de una fŽrula o yeso
è Si se logra la reducci—n anat—mica de la articulaci—n, la fractura se puede tratar cerrada.
Generalmente con 6 semanas en un yeso corto sin caminar o cargar el pie seguido de un periodo
variable de carga de peso protegido en un yeso o bota removible
Es necesario un seguimiento regular para descartar el desplazamiento de los fragmentos de la fractura
durante la reparaci—n de la fractura, radiograf’a cada un mes para ver evoluci—n.
Existe un caso especial con lesiones SER tipo II en las que no hay lesi—n medial del tobillo. Estas son lesiones
estables y se pueden tratar con carga de peso segœn lo tolerado durante el transcurso del tratamiento,
generalmente en un yeso o una bota, pero algunos han abogado por usar solo una fŽrula tipo estribo como
protecci—n.
El desplazamiento persistente despuŽs de una reducci—n cerrada (con yeso) de m‡s de 1 a 2 mm del talo
debe tratarse con reducci—n quirœrgico si no hay contraindicaci—n mŽdica.
Descargado por claudia picon (claudiapicong@gmail.com)
Encuentra más documentos en www.udocz.com
TightRope
Cuerda de pl‡stico que ancla los extremos de la tibia y peronŽ para entregar mayor estabilidad y permitir una
leve movilidad
ÀCu‡nto tiempo deben mantenerse los pacientes sin carga de peso despuŽs de la fijaci—n de una fractura de
tobillo? Puede ser de 5 semanas, otros pueden partir a la 8va semana
n Factores relevantes que influyen: calidad del hueso, comorbilidades mŽdicas, tipo de fractura, edad
del paciente
Rehabilitaci—n
- La inmovilizaci—n prolongada puede provocar una atrofia severa por desuso de toda la EEII si no se
maneja adecuadamente durante la fase de inmovilizaci—n
- Es crucial mantener la fuerza y movilidad de los mœsculos que rodean las articulaciones m‡s pr—ximas
de rodilla y cadera, as’ como las articulaciones de pie
- Algunas fracturas de f’bula pueden requerir una fijaci—n interna, pero el tiempo de inmovilizaci—n es
m‡s corto en comparaci—n con el tiempo requerido para las fracturas tibiales
- Si el ligamento tibio fibular est‡ comprometido, se ha perdido la integridad y estabilidad de la mortaja
del tobillo. Esto puede requerir correcci—n quirœrgica y prolongar‡ el proceso de rehabilitaci—n
- La inmovilizaci—n prolongada produce ROM limitado de las articulaciones de pie y el tobillo,
particularmente la dorsiflexi—n. Esta limitaci—n debe abordarse con una progresi—n cuidadosa de las
movilizaciones articulares y el estiramiento de los mœsculos posteriores de la pantorrilla.
- Debido a que es probable que exista atrofia muscular en toda la extremidad inferior, se debe abordar
el fortalecimiento de los principales grupos musculares que actœan en la cadera, la rodilla y el tobillo.
(glœteo, cu‡driceps)
- Los ejercicios de carga de peso, incluidas las actividades de reeducaci—n de la marcha, deben
incorporarse segœn lo tolerado durante todo el proceso de rehabilitaci—n.
- El equilibrio y la propioceptiva tambiŽn se ver‡n comprometidas y deben abordarse lo antes posible en
el proceso de rehabilitaci—n
2) LESIONES DEL COMPLEJO ARTICULAR TARSOMETATARSIANO
Articulaci—n de Lisfranc o tarsometatarsiana es una articulaci—n formada por el tarso, las 3 cu–as + cuboides.
TambiŽn est‡n todas las bases de los metatarsianos
Funcionalmente es una artrodia y condiciona gran parte de la biomec‡nica del antepiŽ. Forma un arco que
soporta peso.
Esta articulaci—n permite realizar los movimientos de prono supinaci—n
Ligamento de lisfranc
¥ Es un ligamento inter—seo, el m‡s potente y grande
¥ Va desde la superficie lateral de la cu–a interna hasta la cara medial de la base del 2¡ MTT
Epidemiologia
¥ Lesi—n rara
¥ 20% no son diagnosticadas en un servicio de urgencia (subdiagnosticadas)
¥ 0,2% del total de fracturas
¥ 64% por accidentes de transito
¥ Es m‡s frecuente en hombres > 40 a–os y en la actualidad ha aumentado
Descargado por claudia picon (claudiapicong@gmail.com)
Encuentra más documentos en www.udocz.com
Mecanismo de lesi—n
Ø Torsi—n: accidentes ecuestres (estribo) y automovil’sticos
Ø Fuerza axial sobre un pie fijo
Ø Mecanismos de aplastamientos: accidentes laborales
Ø Enredarse en una manguera
El pie se encuentra fijo y existe una fuerza axial
Diagnostico
- Dolor en el mediopiŽ
- Dolor en la base del 5to metatarsiano
- Incapacidad de apoyar el pie afectado
- Gran edema
- Sensibilidad a la palpaci—n
- Equimosis medial plantar
¥ En la imagenolog’a existe perdida congruencia, se
pueden desplazar los otros MTT, separaci—n de cu–a
con el MTT
Clasificaci—n de Myerson
A: Incongruencia total
¥ Desplazamiento de los 5 metatarsianos
Tipo B: Una o m‡s articulaciones intactas
¥ B1: Medial
¥ B2: lateral
Tipo C: Divergente
¥ C1: Parcial
¥ C2: Total
Tratamiento
a) OrtopŽdico: lesiones no desplazadas o esguinces del ligamento
b) Quirœrgico: reducci—n y OTS
Repair with internal brace
Gu’a que pasa desde la base 2¡MTT hasta la primera cu–a, sale por medial. Entrega estabilidad. Puede
complementarse con ots.
Rehabilitaci—n: es lenta
Ø DespuŽs de la cirug’a, inmovilizamos la EE con una fŽrula que se mantiene durante dos o tres semanas
Ø En ese momento, se quitan los puntos y el paciente usa una bota ortopŽdica sin carga de peso,
durante cuatro a seis semanas m‡s
Ø Durante este periodo, se puede quitar la bota para realizar ejercicios de dorsiflexi—n de tobillo
Ø DespuŽs de ese periodo permitimos soportar peso con una bota tipo CAM y una plantilla interior con
un arco de descarga medial durante cuatro semanas m‡s
Ø La AD est‡ permitida durante 8 a 12 semanas, dependiendo de la evoluci—n cl’nica y radiogr‡fica
Descargado por claudia picon (claudiapicong@gmail.com)
Encuentra más documentos en www.udocz.com
Complicaciones
¥ La rigidez secundaria a una reducci—n abierta y fijaci—n interna no constituye una preocupaci—n
importante debido al movimiento ya limitado de las articulaciones tarsometatarsianas
¥ La principal complicaci—n es una artrosis postraum‡tica que habitualmente puede tratarse mediante
el uso de un arco firme bien moldeado
3) FRACTURAS DE ANTEPIÉ
El antepiŽ tiene dos funciones: proporcionar una amplia superficie plantar para el reparto de la carga al
momento de la marcha y permite adaptaciones al caminar por terrenos irregulares
Las fracturas de antepiŽ son aquellas que afectan a los huesos del primer dedo o cualquiera de los dedos
peque–os (falanges), Metatarso o huesos sesamoideos
Las fracturas pueden ser intraarticulares o extraarticulares
Topogr‡ficamente:
¥ Base
¥ Di‡fisis
¥ Cuello
¥ Cabeza
Epidemiologia
¥ Las fracturas de MTT es una lesi—n frecuente; sin embargo, se desconoce la incidencia real de las
fracturas de la di‡fisis de los MTT porque su tratamiento es asumido por diferentes especialistas
¥ M‡s frecuentemente esta afectado el 5 MTT seguido del 3¡
¥ 2¡mayor >3¡>5¡
Mecanismo de lesi—n
Ø Traumatismo directo: es la m‡s frecuente. Objeto pesado cae en antepiŽ
Ø Torsi—n: el cuerpo se torsiona con los dedos fijos
Ø Avulsi—n: son en la base del quinto metatarsiano
Ø Sobrecarga: cuellos del segundo y tercer y porci—n proximal del quinto metatarsiano
a) Primer metatarsiano
¥ Menos frecuente, por estar formado por el hueso m‡s grande y ausencia de ligamentos
¥ Traumatismo directo, y son fracturas abiertas
b) Segundo y tercer metatarsiano
¥ Mecanismos de torsi—n indirectos
¥ Patr—n Espiroidea
¥ Fracturas por sobrecarga. Descartar lesi—n de lisfranc
c) Quinto metatarsiano (avulsivo)
¥ Traumatismo directo
¥ Fractura de la base
¥ Fractura del bailar’n: Fractura Espiroidea di‡fisis distal del 5¡ MTT. Fuerza de inversi—n aplicada sobre el
pie cuando cae desde la posici—n de semipuntillas
Descargado por claudia picon (claudiapicong@gmail.com)
Encuentra más documentos en www.udocz.com
El mecanismo de lesi—n suele ser una lesi—n por aplastamiento o una fuerza de inversi—n que avulsiona el
tend—n del fibular lateral corto
Fractura de la base del 5 MTT
Las fracturas proximales se dividen en 3 zonas: la zona 1 es la m‡s frecuente.
- Rica vascularizaci—n en la zona 1 que favorece su reparaci—n, r‡pida resoluci—n. La zona 2 y 3 terminan
con resoluci—n quirœrgica.
Rehabilitaci—n
¥ Estas fracturas se tratan durante 4-6 semanas con descanso modificado y ejercicio sin carga de peso
¥ La rehabilitaci—n debe enfatizar la restauraci—n del ROM, la fuerza y la resistencia del tobillo y el pie, as’
como la mec‡nica normal de la marcha
¥ Hay temor de los pacientes para realizar un buen patr—n de marcha
Turf toe: dedo gordo del pie
Es una lesi—n de la primera articulaci—n metatarsofal‡ngica debido a la hiperextensi—n del dedo gordo del
pie, que conduce al da–o del complejo capsulo ligamentoso plantar
- Puede causar desgarro o rotura completa de estas estructuras
- Se produce en deportes con superficies artificiales (pasto sintŽtico
- Apoyo reiterado con mucha tracci—n.
Cl’nica
¥ Se caracteriza por dolor como primer s’ntoma, hinchaz—n localizada, equimosis y rigidez de dicha
articulaci—n. Con una evaluaci—n adecuada, podemos dividir la enfermedad en 3 grados, cada uno
con sus propios sintomas y protocolos de tratamiento
El manejo no quirœrgico de una lesi—n de grado III requiere de 8 semanas de recuperaci—n e inmovilizaci—n en
plantiflexi—n. Antes de reiniciar la actividad deportiva, la articulaci—n del hallux debe volver al movimiento de
dorsiflexi—n pasivo indoloro de 50¡ a 60¡. La rehabilitaci—n completa puede tomar hasta 6 meses pero con
vendaje y protecci—n a la hora de realizar deporte.
Descargado por claudia picon (claudiapicong@gmail.com)
Encuentra más documentos en www.udocz.com
También podría gustarte
- EsguincesDocumento8 páginasEsguincesAldo TamblayAún no hay calificaciones
- Ivette de Paula, Practica #7. Lesiones Traumáticas de Pelvis, Fémur y CaderaDocumento9 páginasIvette de Paula, Practica #7. Lesiones Traumáticas de Pelvis, Fémur y CaderaIvette De PaulaAún no hay calificaciones
- Esguince de TobilloDocumento3 páginasEsguince de TobillochinaminAún no hay calificaciones
- Fracturas de CaderaUCSHDocumento70 páginasFracturas de CaderaUCSHDiego PonceAún no hay calificaciones
- Traumatología 12Documento9 páginasTraumatología 12valery guzmanAún no hay calificaciones
- Esguince de TobilloDocumento28 páginasEsguince de TobilloJoha MonzónAún no hay calificaciones
- Cir-24 Luxaciones Del Miembro InferiorDocumento6 páginasCir-24 Luxaciones Del Miembro InferiorAle NúñezAún no hay calificaciones
- Lesiones Meniscales y Ligamentarias de RodillaDocumento12 páginasLesiones Meniscales y Ligamentarias de RodillaAdriana AbastoflorAún no hay calificaciones
- Fractura y Luxacion de Tobillo SUBGRUPO 7Documento9 páginasFractura y Luxacion de Tobillo SUBGRUPO 7Adriana MoránAún no hay calificaciones
- Fracturas y Luxaciones de RodillaDocumento11 páginasFracturas y Luxaciones de RodillaHelen ÁlvarezAún no hay calificaciones
- (C5-P4) Patologia de RodillaDocumento7 páginas(C5-P4) Patologia de RodillaValentina UbillaAún no hay calificaciones
- Fractura de Platillo TibialDocumento15 páginasFractura de Platillo TibialPamella Alor AlbitesAún no hay calificaciones
- Cirugia Plastica de Aquiles y Pie 2020Documento42 páginasCirugia Plastica de Aquiles y Pie 2020Nina VillarroelAún no hay calificaciones
- Caso Clinico Traumato DolorDocumento68 páginasCaso Clinico Traumato DolorLilian Goyena0% (1)
- Lesiones de TobilloDocumento9 páginasLesiones de TobilloRicardo MonroyAún no hay calificaciones
- 6.0 Fractura de Cadera - CatheDocumento4 páginas6.0 Fractura de Cadera - CatheFrancis AbdalaAún no hay calificaciones
- Fractura de CaderaDocumento16 páginasFractura de CaderacharlotteAún no hay calificaciones
- Lesiones de Tobillo y PieDocumento4 páginasLesiones de Tobillo y Pieheiberth007Aún no hay calificaciones
- Acturas Diafisiarias de Tibia y Perone, Fracturas Maleolares de Tobillos y Lesiones Ligamentarias de Tobillos.Documento4 páginasActuras Diafisiarias de Tibia y Perone, Fracturas Maleolares de Tobillos y Lesiones Ligamentarias de Tobillos.JesúsAlbertoAlfonzoAún no hay calificaciones
- Esguinces y LuxacionesDocumento6 páginasEsguinces y LuxacionesSergio ChangAún no hay calificaciones
- Miembro InferiorDocumento14 páginasMiembro Inferiormgonzalez_29100% (1)
- Rotura Tendón AquilesDocumento4 páginasRotura Tendón AquilesversaworksAún no hay calificaciones
- FisiopatologiaDocumento9 páginasFisiopatologiav92300101Aún no hay calificaciones
- FX Tobillo AteneoDocumento57 páginasFX Tobillo Ateneoapi-3857992Aún no hay calificaciones
- Traumato IIDocumento23 páginasTraumato IIEly SánchezAún no hay calificaciones
- TR-18 Fractura de Pelvis y Acetabulo. Luxación de CaderaDocumento5 páginasTR-18 Fractura de Pelvis y Acetabulo. Luxación de CaderaJyz Matias Cabina Jrz ZamAún no hay calificaciones
- Fracturas de La Extremidad Distal Del HumeroDocumento6 páginasFracturas de La Extremidad Distal Del HumeroHolger SolanoAún no hay calificaciones
- Resumen Fractura de CaderaDocumento6 páginasResumen Fractura de CaderaJaneth GomezAún no hay calificaciones
- Fracturas Metafisoepifisarias EeiiDocumento2 páginasFracturas Metafisoepifisarias EeiiAntónio VenturaAún no hay calificaciones
- Compendio TraumatologiaDocumento87 páginasCompendio TraumatologiaAlex AceroAún no hay calificaciones
- Clase 10 Extremidad InferiorDocumento71 páginasClase 10 Extremidad Inferiorjorge salgadoAún no hay calificaciones
- Clase N°14 TraumatologíaDocumento11 páginasClase N°14 TraumatologíaPaola Massai MontanerAún no hay calificaciones
- Artroplastia Total de CaderaDocumento38 páginasArtroplastia Total de CaderaCésar MalvaezAún no hay calificaciones
- Guía Clínica de Lesiones de Pelvis, Cadera y FémurDocumento3 páginasGuía Clínica de Lesiones de Pelvis, Cadera y FémurLuis DocAún no hay calificaciones
- Protocolo Fractura Intracapsular CaderaDocumento8 páginasProtocolo Fractura Intracapsular CaderaMike Fernandez HerreraAún no hay calificaciones
- Charla!!!!Documento5 páginasCharla!!!!Maria Alejandra LastraAún no hay calificaciones
- Fractura de La PelvisDocumento5 páginasFractura de La PelvisLorenita Martínez PinchiAún no hay calificaciones
- Fractura de La Cupula RadialDocumento21 páginasFractura de La Cupula Radialclaudio aranguizAún no hay calificaciones
- Fractura de RotulaDocumento3 páginasFractura de RotulanucleorojoAún no hay calificaciones
- Fracturas Del Cuello Femoral...... Musculo BlogDocumento8 páginasFracturas Del Cuello Femoral...... Musculo BlogKatherine FlorezAún no hay calificaciones
- Historia Clínica en Ortopedia y FérulasDocumento4 páginasHistoria Clínica en Ortopedia y FérulasSus ArAún no hay calificaciones
- Luxacion de RodillaDocumento12 páginasLuxacion de RodillaSantiagoAún no hay calificaciones
- Rigidez de CodoDocumento11 páginasRigidez de CodoGenni Jose Leli HernandezAún no hay calificaciones
- Traumato Tarea 3Documento5 páginasTraumato Tarea 3yasmin0% (1)
- Fracturas Mmii en Adultos - 221130 - 010346 - 221130 - 101807Documento3 páginasFracturas Mmii en Adultos - 221130 - 010346 - 221130 - 101807Laura Valentina G�mez Su�rezAún no hay calificaciones
- Cap 14 Fracturas de Patela (Rotula)Documento9 páginasCap 14 Fracturas de Patela (Rotula)xander trujilloAún no hay calificaciones
- Esguince de Tobillo. Valoración en Atención Primaria - Medicina IntegralDocumento14 páginasEsguince de Tobillo. Valoración en Atención Primaria - Medicina IntegralDiana ArevaloAún no hay calificaciones
- Fracturas de Pelvis y CaderaDocumento35 páginasFracturas de Pelvis y CaderaAngela PaguanquizaAún no hay calificaciones
- (Seminario 6) Órtesis y PrótesisDocumento31 páginas(Seminario 6) Órtesis y PrótesisAntonio ManriqueAún no hay calificaciones
- AmputadosDocumento9 páginasAmputadosThiago Enrique AbadAún no hay calificaciones
- PELVISDocumento37 páginasPELVISAndres Felipe Palacios ViverosAún no hay calificaciones
- Patologías de RodillaDocumento6 páginasPatologías de RodillaMarianaAún no hay calificaciones
- Clase 3 Pie Plano AdultoDocumento16 páginasClase 3 Pie Plano AdultoLu K La GarzaAún no hay calificaciones
- 05 - Traumatismo de Tobillo y PieDocumento10 páginas05 - Traumatismo de Tobillo y PieCambedAún no hay calificaciones
- Luxación Recidivante de RótulaDocumento6 páginasLuxación Recidivante de RótulaRamiro Avendaño RebolledoAún no hay calificaciones
- Guion de Exposición de Fractura de RótulaDocumento5 páginasGuion de Exposición de Fractura de RótulaBlanca HernándezAún no hay calificaciones
- C - 13 Fract Tibia y PeroneDocumento58 páginasC - 13 Fract Tibia y PeroneAna Karina Chamba ZambranoAún no hay calificaciones
- D T - Fracturas de RótulaDocumento6 páginasD T - Fracturas de RótulaoplapreAún no hay calificaciones
- Pasos Simples Para Aliviar El Dolor De Espalda: Aprende más sobre el dolor de espalda, artrosis, colecistitis, hemofilia y otros malesDe EverandPasos Simples Para Aliviar El Dolor De Espalda: Aprende más sobre el dolor de espalda, artrosis, colecistitis, hemofilia y otros malesCalificación: 5 de 5 estrellas5/5 (1)
- BenciloDocumento3 páginasBenciloLily LeroAún no hay calificaciones
- Cuestionario de Hismed-Medicina GriegaDocumento23 páginasCuestionario de Hismed-Medicina GriegaGabriel AlvarezAún no hay calificaciones
- 6 Drixonian WarriorDocumento333 páginas6 Drixonian Warriorjessica bustamanteAún no hay calificaciones
- Efectos de Los Diferentes Modelos de DepreciaconDocumento6 páginasEfectos de Los Diferentes Modelos de DepreciaconYisus Garcia OrtizAún no hay calificaciones
- Reticula Iq 6° Sem-12° Sem PDFDocumento2 páginasReticula Iq 6° Sem-12° Sem PDFJORDIAún no hay calificaciones
- TB-M01 Manual de TecnovigilanciaDocumento38 páginasTB-M01 Manual de TecnovigilanciaJavi Armando SalamancaAún no hay calificaciones
- Informe Aforo Volumetrico-NancyDocumento10 páginasInforme Aforo Volumetrico-NancyYony JavierAún no hay calificaciones
- Buenas Practicas en IndustrialesDocumento13 páginasBuenas Practicas en IndustrialesFreddy Carreño Alb100% (1)
- Reglamento EsfmDocumento17 páginasReglamento EsfmKeN TOPS 5Aún no hay calificaciones
- Angulos NotablesDocumento18 páginasAngulos NotablesLuci MoraAún no hay calificaciones
- Solución de La Tarea NDocumento2 páginasSolución de La Tarea NSelene Terrones TorresAún no hay calificaciones
- 1 Factores de RiesgoDocumento3 páginas1 Factores de RiesgoJuan Esteban Bueno SanchezAún no hay calificaciones
- TheLook Julio 2023 - Ecatalog SSDocumento124 páginasTheLook Julio 2023 - Ecatalog SSCristina MolinaAún no hay calificaciones
- Comida SaludableDocumento2 páginasComida SaludableMarian Rocha CamachoAún no hay calificaciones
- Viii Estructura de La Unidad de AprendizajeDocumento53 páginasViii Estructura de La Unidad de AprendizajevaleriaAún no hay calificaciones
- Especificaciones Técnicas LechadasDocumento12 páginasEspecificaciones Técnicas LechadasJohn VergaraAún no hay calificaciones
- Cementación ForzadaDocumento13 páginasCementación ForzadaEdmundo CruzAún no hay calificaciones
- Paisajismo RenacentistaDocumento6 páginasPaisajismo RenacentistaEddie Bosantes50% (2)
- Douglas Harding Librito Vida MuerteDocumento139 páginasDouglas Harding Librito Vida MuertehughesAún no hay calificaciones
- Las Cartas de Tarot Son 78 y Se Dividen en Dos GruposDocumento3 páginasLas Cartas de Tarot Son 78 y Se Dividen en Dos GruposlisandroalvradoAún no hay calificaciones
- 1 Metrados Irrigacion ObrasdarteDocumento16 páginas1 Metrados Irrigacion ObrasdarteCésar Alberto Dibucho BonifacioAún no hay calificaciones
- Cronograma de Anatomia de Cabeza y Cuello para Estudiantes 2011Documento3 páginasCronograma de Anatomia de Cabeza y Cuello para Estudiantes 2011Mario BownstherAún no hay calificaciones
- El Origen de La Vida Hipotesis Acerca Del Origen de La Vida - Generación Espontánea y Biogenesis.Documento7 páginasEl Origen de La Vida Hipotesis Acerca Del Origen de La Vida - Generación Espontánea y Biogenesis.nando fernandoAún no hay calificaciones
- 1967 de 1995Documento8 páginas1967 de 1995api-258519048Aún no hay calificaciones
- Pract 1Documento9 páginasPract 1Kevin Alex Chique SilvaAún no hay calificaciones
- Demencia Por Cuerpos de LEWYDocumento7 páginasDemencia Por Cuerpos de LEWYcamila ochoaAún no hay calificaciones
- ObesidadDocumento49 páginasObesidadalphonse floraAún no hay calificaciones
- TEMA No.5 BALANZA DE PAGOSDocumento4 páginasTEMA No.5 BALANZA DE PAGOSJosmir GarciaAún no hay calificaciones
- Roca MetamorficasDocumento5 páginasRoca MetamorficasCésarRenatoCopacondoriCuaylaAún no hay calificaciones
- Pesos Palas BucyrusDocumento1 páginaPesos Palas BucyrusJuan Sepulveda MuñozAún no hay calificaciones