Documentos de Académico
Documentos de Profesional
Documentos de Cultura
07 Politraumatizado
Cargado por
Beatriz Alaminos OrtegaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
07 Politraumatizado
Cargado por
Beatriz Alaminos OrtegaCopyright:
Formatos disponibles
TEMA 3 Shock y circulación en
el politraumatizado
Pedro Antonio Serrano Arias
1. SHOCK. DEFINICIÓN. ORIGEN, TIPOS Y PLAN DE ACTUACIÓN
1.1. Definición.
Definimos el shock, a grandes rasgos, como un fracaso del sistema circulatorio del
organismo.
Entendemos por shock, una alteración de la circulación que ocasiona una reducción
profunda y generalizada de la perfusión tisular, produciendo una lesión celular reversible,
estado de hipoperfusión que si se prolonga, puede llegar a ser irreversible, esa alteración
circulatoria es resultado de un gasto cardíaco inadecuado, debido bien a una alteración
del volumen circulante, de la bomba, o de los vasos.
En resumen podríamos considerar al Shock como una situación plurietiológica,
consecuencia de un fallo metabólico celular, consecuencia de un inadecuado aporte de
oxígeno a las células del organismo.
1.2. Origen.
El shock presenta diferentes síndromes circulatorios tanto etiológica como
fisiopatológicamente, aunque se manifiesten con diferentes patrones hemodinámicos todos
abocarán a un mismo estadio final: el fracaso del sistema circulatorio del organismo.
Dentro de los estados de shock el mayor problema suele ser el transporte de O2 (TO2),
ya que éste es inadecuado para satisfacer las demandas de oxígeno del organismo, a su vez,
en la mayoría de los estadios de shock el mayor problema por el cual es inadecuado el TO2
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 309
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
es el gasto cardíaco (GC) que se encuentra disminuido. El GC es función de tres variables
precarga, postcarga y contractibilidad
Precarga: En la inmensa mayoría de casos de shock, el principal problema es una
reducción de GC secundario a una disminución de la precarga progresiva, esta reducción de
la precarga puede ser debida a una reducción del volumen circulante (hipovolemia) bien sea
de forma externa (hemorragia), interna (edema), rapto de líquido al tercer espacio. También
puede ser debida a una disminución de la resistencia vascular sistémica en una pérdida
de tono simpático, o bien debido a una sepsis generalizada. También puede ser debido a
un incremento de la presión intratorácica, a un aumento de la presión intrapericárdica,
taquiarritmias ventriculares, etc.
Poscarga: al aumentar mucho la postcarga, como por ejemplo en una estenosis
aórtica, o en un embolismo pulmonar masivo, el esfuerzo al que está sometido el músculo
cardíaco aumenta mucho las demandas de oxígeno lo que en algunos casos puede
desencadenar un estado de shock
Contractibilidad: deterioro de la capacidad contráctil del corazón (IAM) a nivel de
pérdida de masa miocárdica, incompetencia valvular, o combinación de ambas.
Según sus evolución definimos el shock en tres estadios:
Shock reversible o compensado (no progresivo).
Los signos y síntomas son mínimos. En este estadio los mecanismos homeostásicos
del aparato cardiovascular, de los que a continuación hablaremos, son capaces de detectar
y corregir las alteraciones de forma que no exista daño tisular irreversible.
Si el shock es detectado y corregido dentro de este estadio, el paciente suele
recuperarse sin secuelas.
Aproximadamente las pérdidas agudas de hasta un 10% del volumen sanguíneo
pueden ser compensadas de esta forma.
Los principales mecanismos compensadores son los sistemas de retroalimentación
negativa que intentan recuperar la normalidad en el gasto cardíaco y la presión arterial.
Los ajustes son los siguientes:
1. División simpática del sistema nervioso autónomo: los barorreceptores del
cayado aórtico y del seno carotídeo detectan una caída de la presión arterial
(PA) y desencadenan rápidamente unas respuestas simpáticas potentes
en la mayor parte del organismo, teniendo lugar una vasoconstricción
central y periférica y un aumento de la fuerza de contracción cardíaca, la
vasoconstricción inicialmente tiene lugar en las arteriolas y venas de la piel,
y si la pérdida de líquidos continúa se extiende a músculo y riñones.
310 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
Estos estímulos simpáticos inducen a un aumento de la secreción por
la médula suprarrenal de adrenalina y noradrenalina intensificando, estas
hormonas, el efecto simpático. Se consigue de esta forma una adecuada
presión venosa central, una adecuada y suficiente precarga, una buena
presión arterial, y por consiguiente una adecuada perfusión tisular.
2. Renina–Angiotensina: la disminución del flujo sanguíneo de los riñones hace
que se ponga en marcha el sistema renina – angiotensina. La angiotensina
II además de ser un potente vaso constrictor estimula a su vez la corteza
suprarrenal para que secrete aldosterona, aumentando la reabsorción de
sodio y así la de agua, aumentando el volumen intarvascular.
3. Hormona antidiurética (ADH): la hipófisis en respuesta a la disminución de
PA libera una mayor cantidad de hormona ADH, que además de tener una
acción vasoconstrictora actúa en los riñones haciendo que ahorren más
agua.
4. Hipoxia: las células afectadas de hipoxia liberan unos mediadores
vasodilatadores en las arteriolas capilares aumentando el flujo sanguíneo
para intentar restablecer concentraciones normales de oxígeno.
5. Mecanismos intrínsecos para restablecer volumen circulante: la
vasoconstricción precapilar facilita el movimiento de líquido del espacio
intersticial al intravascular. Aumenta la secreción de albúmina hepática,
aumentando el poder osmótico. La retención de sodio y de agua, así como
la acción del ADH provocan una hemodilución forzando a la médula ósea a
fabricar más glóbulos rojos.
El tiempo necesario para que se inicien los mecanismos compensadores, varía de
30 segundos a 48 horas.
Shock descompensado o progresivo.
Los mecanismos de compensación no son capaces de mantener una perfusión hística
adecuada, si el volumen sanguíneo disminuye del 15% al 25%, el aparato cardiovascular
se deteriora y se produce una caída del GC.
Se desarrollan alteraciones microvasculares y celulares. En este estadio la mayoría
de los pacientes se curan si son tratados correctamente, aunque generalmente se detectan
complicaciones secundarias o de uno o más órganos. Aparecen en este estadio una serie
de ciclos de retroalimentación que dan lugar a nuevas caídas de la presión arterial y gasto
cardíaco.
1. Disminución del GC: al caer la PAM por debajo de 60 mmHg, el paso de la
sangre por las arterias coronarias se ve muy dificultado provocando isquemia
miocárdica, lo que debilita al músculo cardíaco, disminuyendo aún más el
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 311
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
GC y la PA, agravando estos aún más la isquemia lo que determina un nuevo
descenso del GC y de la PA dando lugar así a un ciclo que va deteriorando
el aparato cardiovascular.
2. Depresión de la vasoconstricción: cuando la PAM cae por debajo de 40–50
mmHg la depresión arterial en el centro vasomotor hace que se pierda la
actividad vasoconstrictora induciendo un descenso de la presión arterial
debido a la vasodilatación generalizada.
3. Hipoxia: la hipoxia provoca un aumento de la permebilidad de los capilares
a la sangre, componentes del plasma salen de los capilares hacia los espacios
hísticos disminuyendo aún más el volumen sanguíneo y el GC, lo que a su
vez aumenta la hipoxia. Debido a la disfunción metabólica el Ph de la sangre
oscila entre 7,35 y 6,8, cuyo efecto fisiológico es la depresión del SNC y la
depresión de la vasoconstricción.
4. Destrucción celular: rotura de lisosomas, depresión mitocondrial, disminución
del transporte activo, etc.
Shock irreversible.
Rápido deterioro del aparato cardiovascular, reducción potencialmente letal del
gasto cardíaco, presión arterial y perfusión hística.
En esta fase, se da lugar a un fracaso multiorgánico irreversible que suele llevar al
éxitus del paciente, al margen de todos los intentos de tratamiento. Algunos de los factores
que hacen el shock irreversible son:
1. Modificaciones circulatorias: la hipoxia local y la acidosis metabólica
pueden llegar a provocar una intoxicación de los esfínteres precapilares
produciéndose un encharcamiento de la sangre en la microcirculación.
Aumenta la permeabilidad, saliendo al espacio intersticial dando lugar a
edemas generalizados. El hematocrito no sale del lecho intravascular, dando
lugar a un espesamiento de la sangre en los capilares y agregando los glóbulos
rojos.
2. Coagulación intravascular diseminada: la hipoxia, la acidosis y las endotoxinas
activan los mecanismos de coagulación y lesionan el endotelio, dando
lugar a una agregación plaquetaria, coagulación que está propiciada por
estancamiento sanguíneo (riñones, cerebro, hígado), poco a poco se van
consumiendo los factores de coagulación dando lugar a hemorragias, en
principio breves pudiendo evolucionar a graves en mucosas y hasta en el
SNC.
Con la notable excepción del shock séptico y otros síndromes raros, las respuestas
son muy similares, actuando para preservar perfusión cerebral y coronaria a expensas
312 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
de los demás órganos, intentando mantener el GC e intentando restaurar un volumen
intravascular efectivo.
Manejo del Shock.
El diagnóstico del shock y su plan de actuación debe hacerse lo más rápidamente
posible, ante todo paciente traumático con taquicardia, piel fría, pálida y sudoroso,
pensaremos que está en shock hipovolémico e iniciaremos las medidas siguientes:
- Asegurar vía aérea permeable con control cervical.
- Aporte de oxígeno para mantener PaO2 > 80 mmHg (mascarilla al 35%).
- Control de hemorragias por compresión directa o férulas neumáticas.
- 2 accesos venosos gruesos y cortos del nº 14 a ser posible.
- Reposición de fluidos.
- Control de constantes vitales y revaloración continua del paciente.
A la hora de reponer fluidos disponemos de numerosas soluciones en el mercado:
coloides, cristaloides, hemoderivados, e incluso de drogas y sustancias que aumentan el
poder oncótico de la sangre.
Mucho se ha discutido sobre el uso de soluciones coloides o cristaloides, en la mayoría
de la bibliografía consultada se llega a la misma terapia: utilizar las soluciones cristaloides
inicialmente en una sobrecarga rápida de fluido. Dentro de las soluciones cristaloides las
idóneas son en primer lugar el Ringer Lactato y en segundo lugar el Suero Salino Fiosiológico
o solución salina al 9%, ambas son soluciones baratas y de baja viscosidad lo que permite
su perfusión de una manera rápida, además el espacio extracelular lo tenemos severamente
deshidratado, por lo cual el uso de cristaloides repondrá parcialmente este espacio, ya que
difunden rápidamente del espacio intravascular al intersticial.
La duración en el lecho intravascular es menor que la de los coloides, lo que obliga
a un aporte continuo de fluido y más cantidad del mismo que si de coloides se tratase, el
riesgo asociado es a la formación de edemas intersticiales y aumento del agua intrapulmonar
por sobreexpansión.
No debemos utilizar soluciones hipotónicas ya que difunden muy rápidamente del
espacio intravascular y no tiene capacidad expansora ninguna; además, la existencia de
lesiones asociadas en el politrauma obliga a vigilar siempre otras contraindicaciones, como
por ejemplo, en un TCE asociado debemos ser muy cuidadosos al administrar sustancias
hipotónicas ya que aumentarían el edema cerebral.
La dosis inicial es de 1000–2000 ml en adultos o 25 ml/kg y de 20 cc x Kg de peso en
niños, en 10–20 minutos. Tras esta sobrecarga inicial, si el paciente continuase hipotenso,
probablemente necesite coloides o hemoderivados.
Las soluciones coloides duran más tiempo en el lecho intravascular y requieren
por su naturaleza y sus propiedades físicas una menor cantidad de fluido para realizar la
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 313
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
misma expansión que los cristaloides, estas sustancias tienen un efecto mediado por la
absorción de fluido del espacio intersticial, además de no rehidratar el espacio intersticial
en algunos casos son capaces de deshidratarlo más, es por ello que no se recomiendan
inicialmente para reponer volumen.
La albúmina es el expansor más eficaz, tiene un tiempo de vida media largo (4 horas),
escasos efectos secundarios, pero es muy caro. Los dextranos tiene un tiempo de vida media
de 8–12 horas pero su alta toxicidad renal los desaconseja como únicos expansores. Las
gelatinas con puentes de urea (Hemocé) tienen menor efecto expansor y una vida media
de aproximadamente 30 minutos.
Tabla 1. Composición de los sueros más típicos.
Suero Na Cl K Ca Mg lact Glu Osmol/l Kcal
Salino 0,9% 145 145 308
Salino 0,5% 76.5 76.5 153
Salino 3% 513 513 1026
Glucosa 5% 50 252 200
Glucosa 10% 100 505 400
Glucosa 20% 200 1010 800
Glucosa 30% 300 1665 1200
Glucosalino 60 60 35 313 140
Levulosado 5% Levulosa 50 277 200
Ringer Lactato 130.3 109.3 4 2.7 27.7 272.6
Hemocé 145 145 5.1 12.5
Es muy difícil conocer de antemano la cantidad necesaria de fluidos que va a
requerir el paciente para controlar su PA, por ello es necesario una reevaluación continua
del mismo a medida que comenzamos a reponer fluidos, intentando aportar el “volumen
justo” para mantener una perfusión tisular adecuada.
En líneas generales vamos a utilizar la regla del “3 x 1” a la hora de reponer fluidos
a un paciente, ésta dice que teniendo en cuenta la redistribución que tiene lugar en los
fluidos corporales en un estado de shock, estos pacientes requieren tres partes de solución
electrolítica por cada una de sangre perdida, además si cada tres cristaloides añadimos un
coloide mejoraremos la fluidoterapia, es decir utilizar una unidad de solución coloide por
cada tres cristaloides perfundidas, mejorará la recuperación de presiones arteriales.
Aportar volumen con suero salino hipertónico en dosis de 4 – 5 cc/kg parece
según ciertos estudios, que mejora la circulación renal y esplénica y aumenta el gasto
cardíaco.
314 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
La indicación de transfusión, está en función de la disponibilidad de ésta (en
extrahospitalaria se carece de ella, por ejemplo) y de la respuesta del paciente a la sobrecarga
inicial de fluidos. El uso de hemoderivados se hace necesario cuando la hemodilución es
tal que el escaso número de eritrocitos hace que el transporte del oxígeno sea cada vez
más difícil, transporte de oxígeno que no se puede mejorar con coloides ni cristaloides. En
general pacientes jóvenes toleran un hematocrito del 25%, aunque como norma general
se aconseja mantener el hematocrito alrededor del 30%.
Lo ideal en caso de transfusión es que la sangre sea cruzada, pero el tiempo que
necesita este proceso no lo hace operativo. La sangre de isogrupo y Rh se presenta como
la segunda opción, y en el caso de carecer de ésta se puede recurrir al grupo 0.
Siempre que se transfunda sangre debemos estar alertas a la aparición de
coagulopatías.
Los fármacos vasoactivos como las catecolaminas y otros utilizados en el plan de
actuación de la hipotensión, no deben ser añadidos al plan de actuación a no ser que el
paciente no responda a la reposición de volumen, ya que, el problema del shock no es
la hipotensión en sí, sino la falta de perfusión tisular. En la mayoría de las ocasiones al
expandir volumen suele desaparecer la hipotensión y la mala perfusión.
El uso de dispositivos externos para el control de hemorragias como compresores,
vendajes compresivos, férulas neumáticas, pantalón antishock, etc, nos ayudará a controlar
la pérdida inicial de sangre, que si no la paramos agravaría el cuadro de shock infinitamente,
sin embargo el uso de estos elementos no debe retrasar el inicio lo más rápidamente de
la reposición de fluidos.
Se debe recordar que el pantalón anti shock no es un sustituto de los fluidos, no
debe retrasar la sobrecarga inicial, debemos vigilar su uso en pacientes con insuficiencia
cardíaca, edema pulmonar, infarto de miocardio ya que éstas son contraindicacione
absolutas para su uso.
Cuadro resumen “Pantalón antishock”
Indicaciones: Contraindicaciones
Control de hemorragias Insuficiencia cardíaca
Inmovilización de pelvis Edema pulmonar
Taponamiento de sangrado en tejidos blandos Infarto de miocardio
Estabilización de hemodinamia en transporte En el TCE uso controvertido
Redistribución a la mitad superior del cuerpo Rotura diafragmática
Técnica:
1. Cerrar primero pierna izquierda, con control e inmovilización.
2. Cerrar pierna derecha, con control e inmovilización.
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 315
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
3. Cerrar abdomen, con control e inmovilización.
4. Hinchado de piernas, con control e inmovilización.
5. Hinchado de abdomen, con control e inmovilización.
6. Paramos al recuperar la TA.
7. Si llegamos hasta 104 mmHg ( presión de seguridad), paramos 30 minutos
y si no conseguimos resultados comenzaremos el desinflado.
8. Asegurar vías de grueso calibre.
9. Comenzar el desinflado gradual, cuando la TA caiga más de 5mmHg se
suspende el desinflado y se comienza la infusión de fluidos hasta recuperar
TA.
10. Se puede desinflar un segmento para la exploración de la zona.
Vigilando la elevación del PA, la elevación de la presión del pulso, y la vuelta a cifras
medias de frecuencia cardíaca podremos observar que estamos en el camino adecuado
en el tratamiento del shock. La diuresis nos informará de la perfusión adecuada de los
riñones y del resto del organismo, si tenemos bien perfundido el riñón, lo estarán también
el corazón y el cerebro. Una diuresis alrededor de 50 cc/h y en niños alrededor de 1–2
cc/kg/h, indican este hecho.
El nivel de conciencia nos informará de primera mano de la perfusión cerebral. La
variación de la PVC nos dará muchísima información respecto a como está respondiendo
el paciente al plan de actuación y la sobrecarga inicial de fluido.
Podemos diferenciar, etiológicamente cinco tipos de shock, tan solo hablaremos
brevemente de cuatro, pues el manejo e incluso la fisiología es muy similar en todos ellos.
del quinto tipo Shock, el anafiláctico no comentaremos nada pues no está asociado al
paciente politraumatizado.
Las necesidades y problemas detectados en el shock se transforman en Diagnósticos
de Enfermería y problemas de colaboración. Algunos de los más usuales que nos podemos
encontrar ante un paciente politraumatizado son los siguientes:
• Alteración de la perfusión tisular general relacionada con la disminución de
volumen sanguíneo circulante.
Actividades de Enfermería:
- Monitorización y registro de constantes vitales: ECG, FC, FR, TA, Tª, SAT y
O2.
- Procurar accesos venosos periféricos que garanticen la administración de
fármacos y la reposición de volumen que mejoren la situación hemodinámica
del paciente.
- Prever la aparición de hipotensión con tomas de T/A seriadas y mediciones
de diuresis.
316 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
- Vigilar la aparición de signos y síntomas de hipoperfusión tisular.
- Administrar fármacos y sueroterapia según pauta.
• Déficit de volumen de líquidos relacionado con pérdida activa secundaria a
sangrado.
Actividades de Enfermería:
- Recogida rápida de datos que contengan los antecedentes clínicos relevantes
y los motivos desencadenantes del cuadro.
- Monitorización y registro seriado de las constantes. Vitales del paciente.
- Control de diuresis.
- Vigilar la aparición de signos y síntomas de hipoperfusión tisular.
- Vigilar los posibles puntos de sangrado: drenajes, apósitos, aspecto de
diuresis, vómitos y deposiciones, anotando y comunicando las variaciones
significativas.
• Patrón respiratorio ineficaz relacionado con un menor aporte de oxígeno.
- Realizar una rápida recogida de datos que contenga los antecedentes clínicos
relevantes y motivos desencadenantes del cuadro.
- Prever la necesidad de soporte ventilatorio externo teniendo preparado
equipo completo de intubación endotraqueal y la conexión a respirador.
- Enseñar al paciente a controlar el ritmo y la profundidad de la respiración
para mejorar su oxigenación y controlar los niveles de ansiedad.
- Explicar brevemente cada prueba que se va a realizar para no aumentar el
nivel de ansiedad y que no hiperventile.
- Prever el paso del paciente a UCI si la situación lo requiere.
Según su origen se clasifica en:
SHOCK HIPOVOLÉMICO.
El volumen intravascular ha sufrido una pérdida importante en relación a la
capacidad de los vasos, en el paciente politraumatizado suele ser la hemorragia la causa
principal de esta disminución del volumen intravascular, existen una serie de lesiones
traumáticas típicas que producen una importante cuantía de sangrado que las hacen
proclives a la aparición del shock:
- Lesiones traumáticas en tórax.
- Lesiones traumáticas en abdomen.
- Fracturas de grandes huesos esponjosos (pelvis) o aquellos con paquete
vascular próximo (fémur).
- Quemaduras graves.
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 317
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
- En niños al tener un volumen circulante muy pequeño, mínimas cuantías de
sangrado pueden llegar a producir un shock, el mismo edema de un T.C.E.
puede llegar a ser suficiente para producir una situacion de shock, una
hematemesis, una epixtasis...
SHOCK SÉPTICO.
Tiene lugar en el curso de una infección vírica, bacteriana o por hongos en la cual se
ocasiona una hipotensión debido a los mediadores inflamatorios que liberan las endotoxinas
y exotoxinas, además del aumento de la permeabilidad de la membrana capilar y otras
alteraciones importantes.
En las primeras fases de la sépsis el paciente está normovolémico y aparece un gasto
cardíaco generalmente aumentado. Este shock aparece en las fases tardías asociado a otros
tipos etiológicos, es más frecuente en pacientes que presentan heridas abdominales en las
que hay riesgo de que se haya contaminado la cavidad peritoneal.
SHOCK CARDIOGÉNICO.
Existe un fallo en la capacidad sistólica y diastólica del corazón que es incapaz de
efectuar una eyección eficaz del contenido de los ventrículos hacia el resto del organismo,
bien por un fallo miocárdico o bien por una incapacidad de llenado durante la fase
diastólica por un taponamiento cardíaco, o por una incapacidad de efectuar la sístole de
una manera efectiva. La causa del taponamiento cardíaco no es infrecuente en el paciente
politraumatizado y debería, al menos tener siempre presente en la valoración de este tipo
de paciente.
- Hemo-neumo mediastino.
- Contusión cardíaca severa.
- Taponamiento cardíaco.
SHOCK NEUROGÉNICO.
La lesión medular por encima de las raíces simpáticas dorsolumbares producen una
interrupción del tono simpático, produciéndose como consecuencia un descenso brusco
de la TA debido a la vasodilatación generalizada, bradicardia e incapacidad para regular
la TA.
- Lesión medular aguda.
- TCE grave (lesión troncoencefálica).
318 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
Tabla 2.
Resumen de los tipos de Shock (signos y síntomas)
Shock cardiogénico Shock hipovolémico Shock neurogénico Shock séptico
Disminución del nivel de Disminución del nivel de Inquietud, ansiedad Inquietud, disminución
consciencia conciencia, coma del nivel de conciencia
Taquipnea Taquipnea Taquipnea
Estertores pulmonares Quizás lesión visible, Disminución de
perdida de sangre, sensibilidad y movilidad.
emesis Debajo de lesión
Piel pálida, diaforética Piel pálida, diaforética Piel caliente y Piel caliente, seca y
enrojecida enrojecida o fría, pálida
y diaforética. Petequias
Hipotensión Hipotensión con PP Hipotensión Hipotensión
pinzada o ampliada
Arritmias cardíacas: Taquicardia Bradicardia Taquicardia
Bradicardia, Taquicardia
Ingurgitación yugular, Venas yugulares Poliquilotermia
PVC > 15 cm H20 aplanadas
Posibles ruidos cardíacos Hipotonía del esfinter Fiebre en sepsis precoz.
S3, S4. (apagados si anal Hipotermia en recién
existe taponamiento) nacidos o ancianos
Disminución de diuresis Disminución de diuresis Posible retención
urinaria
2. Controles y cuidados de Enfermería en el shock
• Preparación y comprobación del material preciso para el puesto de un paciente
en estado de shock.
- Cama con posición en Trendelemburg.
- Dos salidas de O2 y dos salidas de vacío.
- Material para venotomía y punción venosa central.
- Drogas parada cardíaca: adrenalina, bicarbonato 1M, cloruro cálcico.
- Drogas vasoactivas.
- Desfibrilador.
- Material para intubación endotraqueal.
• Medidas generales:
- Posición horizontal el paciente mientras se encuentre en estado de shock.
- Establecer una o varias vías venosas.
- SNG abierta a gravedad.
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 319
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
- SV conectada a bolsa para diuresis horaria.
- Monitorización del paciente.
• Observación clínica del paciente.
- Estado general: observaremos las respuestas que se produzcan ante las
diversas medidas terapéuticas que se apliquen.
- Nivel de conciencia: comprobando si va disminuyendo, si se encuentra
obnubilado o va entrando en estado de coma o si por el contrario, si estaba
disminuida y se va recuperando.
- Color de piel: cianosis, palidez, etc.
- Frialdad de las extremidades: observando el límite frío-calor o bien la mejoría
(disminución) o empeoramiento (aumento) de la temperatura diferencial.
- Pulso: aumento o disminución del volumen del pulso así como la frecuencia,
que irá disminuyendo conforme vaya mejorando el estado de shock.
- ECG: si bien siempre es fundamental es especialmente importante su
observación cuando se estén administrando drogas vasoactivas (dopamina,
isoproterenal, etc.), ya que aparte de la taquicardia puede producir
arritmia.
- Respiración: debemos valorar los movimientos respiratorios, la profundidad
o superficialidad de los mismos, pausas de apnea, etc.
• Control de la monitorización hemodinámica:
- PVC.
- PA.
- Diuresis.
- Temperatura diferencial: normal = 3-5º C, en shock = > 7º C
• Cuidados de catéteres.
• Control de drogas vasoactivas.
• Balance de líquidos.
• Cuidados generales del paciente crítico.
3. MONITORIZACIÓN DEL PACIENTE POLITRAUMATIZADO
La monitorización del paciente, consiste, etimológicamente en la vigilancia del
paciente.
Cuando tenemos un paciente, y en el caso politraumatizado aún más, es de vital
importancia obtener la mayor cantidad de datos sobre su estado y los cambios que sufre
en el transcurso del tiempo.
320 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
Nos interesará conocer qué tal respira, qué tal circula su sangre, cómo está de
oxigenada y qué tal es transportada esa sangre a los tejidos; cómo funciona su corazón,
su cerebro, sus riñones, etc. Necesitamos, por la tanto, obtener una serie de parámetros,
de cifras, de datos, que nos ayuden a componer un cuadro que nos informe globalmente
como se encuentra esa persona.
Esa información antiguamente sólo se podía obtener en los hospitales y tan solo
en algunos de ellos tras pruebas que algunas de ellas incluso tardaban horas o días.
Era impensable en las emergencias extrahospitalarias, por poner un ejemplo, que se
llegase a realizar gasometrías o determinaciones de los iones más importantes en sangre en
cuestión de minutos y con una muestra de apenas unos cc de sangre, que se pudiese conocer
la saturación de oxígeno en sangre de forma no invasiva, hacer un electrocardiograma de
12 derivaciones con un aparato que pesa unos kilogramos, etc
La electromedicina ha sufrido un avance muy similar al de la informática en los
últimos diez o veinte años, la cantidad de aparatos de esta rama de la técnica que existen
en el mercado es asombrosa y la fiabilidad de ellos es prácticamente incuestionable.
Nunca debemos olvidar que estamos tratando a un paciente, no unos datos o un monitor
y que las máquinas como tales que son fallan. Siempre debemos ser capaces de contrastar
clínicamente los datos que nos ofrecen esos monitores, u ojos electrónicos que nos ayudan,
nunca nos suplen. No debemos olvidar la más importante de las monitorizaciones: la
monitorización clínica, es decir, la de nuestros sentidos.
En el caso de un paciente politraumatizado nos será de gran utilidad disponer de
los siguientes aparatos de electromedicina:
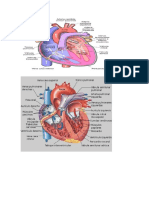
a) Electrocardiógrafo.
La electrocardiografía nos permite tener un registro continuo de la actividad eléctrica
del corazón, nos informa del ritmo, frecuencia, y tamaño de los complejos.
La mayoría de los monitores de ECG nos permiten monitorizar al paciente con doce
derivaciones, las bipolares I, II, III, las monopolares aVR, aVL, aVL, y las precordiales V1, V2,
V3, V4, V5, V6.
La monitorización más sencilla se lleva a cabo colocando tres electrodos de perilla o
autoadhesivos en hombro derecho (rojo) , hombro izquierdo (amarillo) y borde submamario
izquierdo (verde), permitiéndonos cambiar entre I, II, III, aVR, aVL, AVF. Cuando el monitor
lleva incorporadas palas de desfibrilación, la monitorización de actividad cardíaca se puede
hacer inicialmente a través de las palas colocándolas en esternón y en ápex, obteniendo
el registro de la derivación II.
Estos aparatos permiten la monitorización continua e instantánea, de esta actividad
eléctrica del corazón en una pantalla de cristal líquido y a su vez nos permiten imprimir
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 321
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
en cualquier momento un registro de la actividad en un momento dado. La mayoría de los
equipos de monitorización cardíaca vienen con un desfibrilador y un marcapasos externo
incorporado, lo que los convierte en una herramienta casi indispensable.
b) Pulxiosimetría.
La pulxiosimetría consiste en un método no invasivo que mide la saturación de
oxígeno que lleva la sangre arterial, el pulxiosímetro mide la absorción de la luz a dos
longuitudes de onda conocida: la oxihemoglobina y su forma reducida, esto lo hace por
medio de una luz que atraviesa una muestra de tejido vivo.
Las pulsaciones de la sangre arterial son detectadas por la máquina siendo capaz
por lo tanto de registrar en una pantalla digital tanto la saturación en tanto por ciento,
como la frecuencia cardíaca distal y la intensidad del latido.
El pulsioxímetro no diferencia la carboxihemoglobina de la oxihemoglobina, dando
lecturas elevadas en la SatO2, en el caso de intoxicados por CO.
En estados de hipotermias, o mala perfusión tisular la lecturas no serán fiables, al
igual que si tenemos pigmentación excesiva, lacas de uñas o administración de azul de
metileno por vía intravenosa.
c) Capnografía.
Registro de las concentraciones de CO2 en los gases respirados, la diferencia entre
capnografía y capnometría es que la primera es un registro gráfico y la segunda tan solo
numérico.
Los niveles de CO2 espirado varían según la fase de la respiración, y éstos se registran
gráficamente en un capnógrafo.
Con la inspiración entra aire limpio con lo que la curva se pone a cero, con el inicio
de la espiración comienza la llamada Fase I, porción que se corresponde con el espacio
muerto anatómico. Al progresar la espiración comienza a salir el contenido del espacio
muerto fisiológico y de los alvéolos de vaciamiento más rápido (Fase II) ascenso más
vertical; finalmente sale la mezcla de gas alveolar, con una línea lenta ascendente o casi
plana Fase III, Meseta o Plateu.
El valor de la Presión de CO2 se determina al final de cada fase plateu y se denomina
Et CO2.
La técnica más utilizada es la espectrofotometría por absorción de infrarrojos
d) Tensión Arterial.
Es una de las variables que más información nos va a dar junto con el pulso y la
frecuencia cardíaca del estado hemodinámico del paciente
322 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
Tradicionalmente la toma de la tensión arterial se realizaba y se sigue realizando por
el método de los ruidos de Korotkoff, si bien, la técnica nos ha proporcionado unos sistemas
de determinación automática sin necesidad de la auscultación de los ruidos y además nos
proporciona una toma continua de tal forma que el aparato nos realizará mediciones de
la tensión arterial según unos intervalos de tiempo seleccionados por nosotros mismos, es
decir cada 15 min, cada 5 min, e incluso de manera continua, cuando termine una toma
de tensión que comience otra (con la consiguiente molestia asociada para el paciente, se
aconseja no abusar de esta opción).
De esta forma evitamos la molestia de los ruidos que suelen acompañar la
asistencia primaria de este tipo de pacientes, y el perder unos minutos valiosos en este
procedimiento.
Si bien la sensibilidad de estos aparatos es elevada, la práctica hace recomendable
evitar la toma de tensión en movimiento, ya que artefactuará el resultado, al igual que todas
aquellas malas prácticas que artefactan la toma de la tensión por el método tradicional:
mala elección del tamaño del manguito, colocación en la flexura del codo, elevación del
antebrazo por encima del nivel del corazón, etc
El sistema de funcionamiento es oscilométrico, un doble manguito ocluye la arteria
y sensa el comienzo de pulsación de la misma.
e) Presión Intracraneal.
La medida de la PIC fue descrita por primera vez por Janny en 1950 y nos permite
conocer la presión de perfusión cerebral. Se considera una PIC normal entre 0-15 mmHg
con elevaciones de 50–80 mmHg en maniobras como tos o Valsalva. Se considera normal
si persiste más de 2 minutos >20 mmHg y se debe tratar si excede de 25 mmHg más de
25 min.
Para una lectura adecuada necesitamos:
- Elevación de la cabeza 45º.
- Alineación eje cervical.
- Respiración correcta.
- Normotermia.
- Analgesia.
- Natremia normal.
- Descartar convulsiones...
Son muchos los factores que intervienen en la lectura de la PIC y debemos tenerlos
todos en mente a la hora de hacer una interpretación.
Tenemos diferentes formas de monitorizar la PIC: catéter intraventricular, traductor
intraparenquimatoso, traductor subdural y traductor epidural.
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 323
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
4. VALORACIÓN DEL ESTADO CIRCULATORIO Y HEMORRAGIAS
La valoración del estado circulatorio nos va a dar una idea muy acertada del estado
hemodinámico del paciente así como de su gasto cardíaco. Además de vigilar la aparición
de un cuadro de shock. Para valorar el estado circulatorio nos fijaremos en una serie de
parámetros:
Pulso.
Denominamos pulso a la expansión y recuperación alternativas de las arterias
después de cada sístole del ventrículo izquierdo.
Normalmente la frecuencia del pulso es la misma que la cardíaca. La frecuencia
en reposo de una persona normal es de 70-80 l.p.m. El término taquicardia indica
que la frecuencia cardíaca es mayor de 100 l.p.m. El término bradicardia indica que la
frecuencia cardíaca es menor de 60 l.p.m. Otras características del pulso que nos pueden
dar información son la regularidad o irregularidad, la fuerza, etc. Así hablaremos de pulso
saltón, lleno, aumentado, filiforme.
Tabla 3.
Parámetros de normalidad en niños.
FRECUENCIA FRECUENCIA T.A. T.A.
EDAD PESO/Kg CARDÍACA RESPIRATORIA SISTÓLICA DIASTÓLICA
RN 3–4 120 – 180 30 – 50 50 – 75 30 – 50
6 Meses 7 100 – 130 20 – 40 80 – 100 50 – 70
1 AÑO 10
2-3AÑO 12 – 14 90- 120 15 – 25 80 – 120 50 – 80
4-5AÑO 16 – 18
6-8AÑO 20 – 26 80 –110 15 –20 85 – 130 55 –90
8-10AÑO 26 – 32
10–14 años 32 –50 70 – 100 13 – 15 90 – 140 60 – 95
>14 AÑOS > 50
Generalmente una taquicardia indicará un intento del corazón por compensar
inicialmente una falta de volumen sanguíneo, y en relación con la hemorragia nos informará
de la cuantía aproximada de sangre perdida (tabla 3).
Presión arterial.
La presión arterial nos informa de la presión de la sístole del corazón y de la presión de
las arterias en diástole, así como de una eventual pérdida de volumen intravascular, también
324 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
de los esfuerzos por parte de los mecanismos compensadores, ya explicados anteriormente,
en la fase inicial del shock, contrariamente a lo creído, la respuesta inicial del organismo es
un aumento de la presión arterial diastólica que responde a la vasoconstricción sistémica
como esfuerzo para compensar el volumen perdido, y no una caída de la presión arterial
sistólica. Se produce así, a costa de una caída de la presión del pulso, manteniendo una
adecuada perfusión tisular.
La presión arterial normal en un varón adulto joven es de unos 120 mmHg de
presión sistólica (PAS) y 80 mmHg de diastólica (PAD). En las mujeres adultas jóvenes las
presiones son de 8–10 mmHg o menores.
Tabla 4.
Relación entre TA y pulso.
Pulso radial: 70-80 mmHg.
Pulso femoral: 60-70 mmHg.
Pulso carotídeo: 50-60 mmHg.
La diferencia entre PAS y PAD es la llamada presión del pulso (PP) cuyo valor medio
es de 40 mmHg. Esta presión da información sobre el estado de las arterias. La relación
normal entre PAS, PAD y PP es de 3:2:1. La presión arterial media (PAM) es de alrededor
de 1/3 entre la PAD y la PAS (PAM = PAD + 1/3 PP).
En la exploración del paciente politraumatizado, se comprende la importancia de
la valoración del estado circulatorio por medio del pulso y la presión arterial ya que nos
va a dar información de posibles hemorragias internas, afectación del paquete vascular
en fracturas, daños medulares, etc, nos alertarán en el caso de una presión.
Dentro de la exploración del sistema circulatorio, no debemos olvidar que el primer
paso que determina el éxito del plan de actuación de un paciente con un cuadro de shock,
consiste en reconocer la existencia de una forma precoz. No existen pruebas de laboratorio
para este diagnóstico, éstas se basan en la observación clínica. La hipotensión no nos será
útil para un diagnóstico precoz ya que hemos visto anteriormente que ésta se objetiviza
cuando la pérdida de sangre es de aproximadamente un 30%, debemos prestar atención
por lo tanto a:
- Taquicardia (en el shock cardiogénico: bradicardia).
- Tensión arterial (aumento de la TAD o hipotensión severa).
- Presión del pulso (PP disminuida).
- Relleno capilar (aumentado > 2 seg).
- Diuresis (disminuida).
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 325
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
- Frecuencia respiratoria (aumentada).
- Nivel de conciencia (alterado, estupor, obnuvilacion).
- Piel fría y diaforética.
- Presión venosa yugular (aumentada en Shock cardiogénico).
Hemorragia.
Definimos hemorragia como la pérdida aguda de parte del volumen sanguíneo.
Clasificación del tipo de hemorragias:
La clasificación de las hemorragias se puede hacer atendiendo a diversos factores
como son: naturaleza del vaso sangrante (arterial, venosa, capilar...), según el lugar de
salida (otorragia, rinorragia, ...), según sean externas o internas, exteriorizadas o no, pero
para el tema que nos ocupa, el shock en el paciente politraumatizado, nos es más útil
clasificarlas según las pérdidas en ml y su relación con el grado de shock.
En el cuadro siguiente tenemos la clasificación del shock en función del volumen
de sangre perdido por la hemorragia y su afectación en la frecuencia cardíaca, la presión
arterial, la frecuencia respiratoria, etc.
Tabla 5.
Clasificacion del shock y las hemorragias. Cuadro resumen.
CLASE I CLASE II CLASE III CLASE IV
Perdidas en ml < 750 750 – 1500 1500 – 2000 > 2000
% Volemia < 15% 15 – 30% 30 – 40% > 40%
Fr. Cardíaca < 100/min 100- 120/min >120/min > 140/min
Tensión arterial Normal Normal Baja Muy Baja
Presión del pulso Normal Disminuida Disminuida Disminuida
Relleno capilar Normal Retrasado > 2 seg Retrasado > 2 seg Indetectable
Fr respiratoria 14 –20 x min 20 – 30 x min 30 – 40 x min < 35 o < 10 x min
Diuresis ml/h 30 o más 20 – 30 5 – 15 0–5
Nivel de conciencia Ansioso Intranquilo Confuso Estuporoso
Reposición Cristaloides Cristaloides Cristaloides + sangre Cristaloides + sangre
El plan de actuación comenzará como en todos los casos, según la valoración inicial
ABC.
Vigilaremos los signos de shock que anteriormente hemos visto para detectar su
instauración y tratar de combatirlo lo antes posible.
326 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
Administraremos O2 por mascarilla al 30%, si fuese posible, para mejorar el
intercambio gaseoso y mantener una PaO2 de al menos 80 mmHg,
El control de la hemorragia se hará por presión directa, elevación del punto sangrante
por encima del corazón, movilización controlada con control cabeza - eje cervical - columna,
vendaje compresivo, y control de puntos arteriales, serían los mismos que los de la tabla
para localizar el pulso, excepto los carotídeos.
El torniquete se reservará como última medida y para traslados muy largos en el
tiempo o distancia con un foco de sangrado muy grande que no haya cedido con la técnica
anterior, como por ejemplo amputación traumática de miembro inferior a nivel femoral.
Una vez colocado el torniquete se anotará la hora y no se aflojará bajo ningún concepto
hasta el quirófano.
El uso de dispositivos como férulas neumáticas, kits de vendajes compresivos, y
demás, hará más eficaz y cómoda la compresión de la zona sangrante. El uso del pantalón
antishock está cada vez más controvertido por ser un dispositivo de muy difícil utilización
y requerir un gran entrenamiento en el uso mismo, no sólo por el personal que lo pone
sino por la falta de conocimiento del manejo del mismo a nivel hospitalario.
Sin dejar que el control del foco sangrante retrase el inicio se comenzará con la
fluidoterapia como en el caso del shock, ya que ésta es la mayor complicación de cualquier
hemorragia importante. Se recomienda abordar las venas de la fosa antecubital por ser
venas de gran calibre y fácil localización, también es adecuada la veno-punción femoral,
e incluso la canalización de vías centrales para la reposición a gran velocidad.
5. PCR EN EL POLITRAUMATIZADO
A la hora de iniciar maniobras de RCP, en un paciente que haya sufrido una PCR a
consecuencia de un trauma grave, debemos tener en cuenta unas consideraciones especiales
que los hace distintos a los pacientes en PCR domiciliarios.
La mayoría de las PCR en politrauma vienen derivadas de unas pocas patologías
muy comunes como son:
- Hipoxia.
- Shock.
- Traumatismos en estructuras vitales.
- Disminución del gasto cardíaco por hemotórax, neumotórax o
taponamiento.
- Traumatismo medular o neurológico grave.
Estas enfermedades comunes en el politraumatizado nos lleva a los siguientes
Diagnósticos de Enfermería:
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 327
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
• Reducción del gasto cardíaco secundario a PCR.
Actividades de Enfermería:
- Colocar al paciente en posición RCP.
- Verificar la existencia de PCR.
- Mantener abierta la vía aérea mediante cánula de Guedel y ventilar con
balón de reanimación.
- Realizar compresiones torácicas cerradas.
- Preparar el material necesario para la intubación endotraqueal del
paciente.
- Preparar el equipo de desfibrilación.
• Deterioro del intercambio gaseoso relacionado con desequilibrio ventilación-
perfusión manifestado por hipoxia.
Actividades de Enfermería:
- Abrir la vía aérea, mediante la técnica de elevación de la barbilla o empuje
de mandíbula, si procede.
- Abordar la vía aérea oral o nasofaríngea, si procede.
- Eliminar las secreciones fomentando la tos o la succión.
- Auscultar sonidos respiratorios, observando las áreas de disminución o
ausencia de ventilación y la presencia de sonidos adventicios.
- Regular la ingesta de líquidos para optimizar el equilibrio de líquidos.
- Colocar al paciente en posición tal que se alivie la disnea.
- Vigilar el estado respiratorio y la oxigenación, si procede.
El politraumatizado precisa de movilización con control en especial de la zona de
la columna cervical, dado su mecanismo lesional siempre sospecharemos lesión en la zona
de las primeras siete vértebras.
Prestaremos especial atención a la hora de abrir y desobstruir la vía aérea, recordando
que existen maniobras específicas para no tener que movilizar la columna cervical en el
proceso: subluxación mandibular, triple maniobra modificada, ayuda a la intubación por un
asistente que mantendrá el eje cervical, e incluso la intubación con collarín con los nuevos
dispositivos de intubación como son el combitube, la mascarilla laríngea, LMA- Fastrach,
sin tener que llegar al extremo de la cricotiroidotomía como antes se hacía necesario.
A la hora de ventilar al paciente tendremos en cuenta la posibilidad de que
presente un neumotórax a tensión en el transcurso del masaje cardíaco, con más facilidad
cuando sospechemos lesiones en la parrilla costal. En estos casos se recomienda seguir
alternando el 30:2 a la hora de realizar el masaje y la ventilación aunque el paciente esté
perfectamente intubado. En estos casos de traumatismos torácicos se recomienda no
administrar medicación vía endotraqueal.
328 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
Todos los pacientes politraumatizados por definición tienen un compromiso
.circulatorio o respiratorio por lo cual necesitarán oxígeno a alta concentración y fluidos. A
la hora de canalizar vías venosas, cuidaremos de puncionar aquellos brazos que no tengan
fracturas, luxaciones, heridas sangrantes por encima del punto de punción, etc, ya que no
sabemos hasta qué punto tenemos comprometida la llegada del fármaco o el fluido a su
destino.
Al paciente politraumatizado debemos protegerle de la hipotermia ya que
trabajaremos en muchas ocasiones en ambientes no favorables.
En el paciente politraumatizado, dependiendo de la causa de la parada así tendremos
más o menos probabilidades de conseguir con éxito la reanimación, por ejemplo una parada
que se haya originado por una hipoxia nos responderá muchísimo mejor que aquella por
una rotura de aorta; en el paciente politraumatizado, se hace necesario el conocimiento
de algunas técnicas quirúrgicas: drenajes en su mayoría.
Resumen
El shock, se define como un fracaso del sistema circulatorio del organismo.
Según su evolución presenta tres estadíos:
- Shock reversible o compensado (no progresivo).
- Shock descompensado o progresivo.
- Shock irreversible.
Según su origen se clasifica en:
- Shock hipovolémico.
- Shok séptico.
- Shock cardiogénico.
- Shock neurogénico.
En el caso de un paciente politraumatizado nos será de gran utilidad disponer de
los siguientes aparatos:
- Electrocardiógrafo.
- Pulxiosimetría.
- Capnografía.
- Tensión arterial.
- Presión intracraneal.
A la hora de iniciar maniobras de RCP, en un paciente que haya sufrido una
PCR a consecuencia de un trauma grave, debemos tener en cuenta una serie de
consideraciones especiales que los hace distintos a los pacientes en PCR domiciliarios.
La mayoría vienen derivadas de unas pocas patologías muy comunes como son:
- Hipoxia.
Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO 329
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
Resumen
- Shock.
- Traumatismos en estructuras vitales.
- Disminución del gasto cardíaco por hemotórax, neumotórax o
taponamiento.
- Traumatismo medular o neurológico grave.
330 Experto universitario de enfermería EN LA ATENCIÓN AL PACIENTE POLITRAUMATIZADO
UNIDAD 2 - Tema 3. Shock y circulación en el politraumatizado
También podría gustarte
- ShockDocumento12 páginasShockPiero MuñozAún no hay calificaciones
- Shock Hipovolemico ResumenDocumento7 páginasShock Hipovolemico ResumenFrancis Abdala KreyAún no hay calificaciones
- Guía Manejo de La Circulacion y Del ShockDocumento16 páginasGuía Manejo de La Circulacion y Del ShockValery DanaeAún no hay calificaciones
- Shock: hipoperfusión y disfunción celularDocumento15 páginasShock: hipoperfusión y disfunción celularSaravia CandelariaAún no hay calificaciones
- Manejo de Shock en UrgenciasDocumento16 páginasManejo de Shock en UrgenciasMadaid Paucara PfoccoriAún no hay calificaciones
- FISIOLOGIA CAPITULO 24 de GuytonDocumento5 páginasFISIOLOGIA CAPITULO 24 de GuytonMarina RuizAún no hay calificaciones
- Shock HipovolémicoDocumento17 páginasShock HipovolémicoJulito Martinez LopezAún no hay calificaciones
- Edema Pulmonar CardiogénicoDocumento9 páginasEdema Pulmonar CardiogénicoOoAldoO100% (1)
- Fisiopatologia Del Schok HipovolemicoDocumento8 páginasFisiopatologia Del Schok HipovolemicoGuillermo Alfonso Solórzano MoralesAún no hay calificaciones
- SHOCKDocumento3 páginasSHOCKBlanca Peralta CigueñasAún no hay calificaciones
- ShockDocumento15 páginasShockIsidora DonosoAún no hay calificaciones
- ShockDocumento10 páginasShockpipo barcenasAún no hay calificaciones
- Estadio I: Shock Temprano, Reversible y CompensadorDocumento5 páginasEstadio I: Shock Temprano, Reversible y CompensadorCarolina MedinaAún no hay calificaciones
- Tipos de ShockDocumento7 páginasTipos de ShockGenesis Victoria RojasAún no hay calificaciones
- Choque CirculatorioDocumento31 páginasChoque CirculatorioOlga RivasAún no hay calificaciones
- Estado de Choque - Almehua Sánchez GamalielDocumento9 páginasEstado de Choque - Almehua Sánchez GamalielGama AlmehuaAún no hay calificaciones
- Shock Hipovolemico TraduccionDocumento6 páginasShock Hipovolemico TraduccionFrancelia Quiñonez RuvalcabaAún no hay calificaciones
- Seminario ShockDocumento22 páginasSeminario ShockkristianalbertAún no hay calificaciones
- PAE Shock PDFDocumento49 páginasPAE Shock PDFNatalia GarridoAún no hay calificaciones
- ChoqueDocumento12 páginasChoqueMeritzell Castañeda ChavezAún no hay calificaciones
- ShockDocumento4 páginasShockCARLOS RODRIGO HUANCA ACHOAún no hay calificaciones
- Tipos de ShockDocumento10 páginasTipos de ShockBrandon ChavezAún no hay calificaciones
- Shock CirugiaDocumento18 páginasShock CirugiaLuis Alfredo Bellorin RangelAún no hay calificaciones
- SpeechchoquehipoycardioDocumento9 páginasSpeechchoquehipoycardioEva Daniela De la Rosa RiveraAún no hay calificaciones
- Casos Problemas CirculatorioDocumento6 páginasCasos Problemas CirculatorioPerla FelizAún no hay calificaciones
- Grupo A Monografía Shock-CompletoDocumento18 páginasGrupo A Monografía Shock-CompletoBrenda MedinaAún no hay calificaciones
- Definición de Shock Hipovolémico - Docx OriginalDocumento14 páginasDefinición de Shock Hipovolémico - Docx OriginalYomira Merino ZapataAún no hay calificaciones
- TAPONADEDocumento13 páginasTAPONADEWinter MichAún no hay calificaciones
- Shock Del Recién Nacido - Nivel IDocumento33 páginasShock Del Recién Nacido - Nivel Irubenporto5579Aún no hay calificaciones
- Shock CaumaDocumento4 páginasShock CaumaErika AlmendrasAún no hay calificaciones
- ChoqueDocumento71 páginasChoqueRomero Tiscareño Fernanda Michelle0% (1)
- Estado de ShockDocumento12 páginasEstado de ShockIsrael VargasAún no hay calificaciones
- SHOCKDocumento7 páginasSHOCKValentina Gelves CardenasAún no hay calificaciones
- Tema 4Documento36 páginasTema 4Adriana Castillo AparicioAún no hay calificaciones
- shock hipovolemicoDocumento43 páginasshock hipovolemicoholacomadreja2023Aún no hay calificaciones
- Shock Terminadas Las PreguntasDocumento11 páginasShock Terminadas Las PreguntasAntonio SalcidoAún no hay calificaciones
- Insuficiencias - 025741Documento11 páginasInsuficiencias - 025741Vicente SanchezAún no hay calificaciones
- Tema 2 - FIsiología CardiovascularDocumento9 páginasTema 2 - FIsiología CardiovascularCarlos DelgadoAún no hay calificaciones
- Tipos de ShockDocumento3 páginasTipos de ShockTarek H. Mamlouk CabreraAún no hay calificaciones
- Shock Fisiopatología UMDocumento7 páginasShock Fisiopatología UMPckx FinnweiAún no hay calificaciones
- Estadios ShockDocumento16 páginasEstadios Shockpaula sepulvedaAún no hay calificaciones
- Shock y HomeostasisDocumento5 páginasShock y HomeostasisLiiziie ToRoAún no hay calificaciones
- Unidad 4. Trastornos Circulatorios-ShockDocumento10 páginasUnidad 4. Trastornos Circulatorios-ShockAnny RangelAún no hay calificaciones
- Estado de ChoqueDocumento10 páginasEstado de ChoqueElisa Guerrero RodriguezAún no hay calificaciones
- Shock CirculatorioDocumento33 páginasShock CirculatorioKevin Ale PabloAún no hay calificaciones
- Insuficiencia Circulatoria PerifericaDocumento12 páginasInsuficiencia Circulatoria PerifericaNorelys SantosAún no hay calificaciones
- Cirugia I - ShockDocumento12 páginasCirugia I - ShockJose IbañezAún no hay calificaciones
- Jensen Shock HipovolémicoDocumento12 páginasJensen Shock HipovolémicoAlanGonzalezAún no hay calificaciones
- El ShockDocumento9 páginasEl ShockHugo Orlando FerreyraAún no hay calificaciones
- SHOCKDocumento37 páginasSHOCKeva.sotelo6591Aún no hay calificaciones
- Tema Viii - Shock OkDocumento53 páginasTema Viii - Shock Okp.moyano.aguilarAún no hay calificaciones
- 19 ShockDocumento12 páginas19 ShockLeonardo Matos MendézAún no hay calificaciones
- Fisiopatología Del ShockDocumento11 páginasFisiopatología Del ShockMaría Jesús Barriga RojasAún no hay calificaciones
- Universidad Veracruzana: Estado de ChoqueDocumento16 páginasUniversidad Veracruzana: Estado de Choquemocosienta100% (1)
- Cirugía Segundo ParcialDocumento125 páginasCirugía Segundo ParcialGabii RodasAún no hay calificaciones
- Fisiopatologia Del ShockDocumento19 páginasFisiopatologia Del ShockHeinar Acarapi QuinoAún no hay calificaciones
- Fisiopatología del shockDocumento11 páginasFisiopatología del shockAguirre Colque Isai DonnyAún no hay calificaciones
- Shock Hipovolémico Hemorrágico: Tratamiento y FasesDocumento13 páginasShock Hipovolémico Hemorrágico: Tratamiento y FasesDiego Esteban Manzano ParásAún no hay calificaciones
- Choque HipovolémicoDocumento7 páginasChoque HipovolémicoChachivivaAún no hay calificaciones
- Introducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludDe EverandIntroducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludAún no hay calificaciones
- La Empresa Betor SL Es Una Compañía de Software Especializada en Seguridad InformáticaDocumento4 páginasLa Empresa Betor SL Es Una Compañía de Software Especializada en Seguridad InformáticaBeatriz Alaminos OrtegaAún no hay calificaciones
- TFG Arrebola - Domnguez - AnaDocumento49 páginasTFG Arrebola - Domnguez - AnaBeatriz Alaminos OrtegaAún no hay calificaciones
- Paraninfo Digital: Depresión Posparto, La Cara Más Oscura de La MaternidadDocumento6 páginasParaninfo Digital: Depresión Posparto, La Cara Más Oscura de La MaternidadBeatriz Alaminos OrtegaAún no hay calificaciones
- Lesión Medular Guía Practica PDFDocumento82 páginasLesión Medular Guía Practica PDFIsabella ArataAún no hay calificaciones
- Beneficio o No Del Marcaje PreoperatorioDocumento29 páginasBeneficio o No Del Marcaje PreoperatorioBeatriz Alaminos OrtegaAún no hay calificaciones
- Depresion PostpartoDocumento1 páginaDepresion PostpartoBeatriz Alaminos OrtegaAún no hay calificaciones
- La Importancia de Las Tic en La Educación-Pastor Javier Ochoa VargasDocumento4 páginasLa Importancia de Las Tic en La Educación-Pastor Javier Ochoa VargasJavier Ochoa VargasAún no hay calificaciones
- Sistemas Anticontaminacion - MotoresDocumento33 páginasSistemas Anticontaminacion - MotoresFrancisco Pérez CasalAún no hay calificaciones
- Entrega Foro Semana 5 y 6Documento6 páginasEntrega Foro Semana 5 y 6Giselle Pereira SanandresAún no hay calificaciones
- Renovación permiso comercialización equipo rayos X móvil SiemensDocumento3 páginasRenovación permiso comercialización equipo rayos X móvil SiemensINFIMEDICAL SASAún no hay calificaciones
- Eps FinalDocumento19 páginasEps FinalAlcides MoralesAún no hay calificaciones
- Caso LatamDocumento5 páginasCaso LatamMaríaJesúsDonzé0% (1)
- DOF - Diario Oficial de La FederaciónDocumento8 páginasDOF - Diario Oficial de La Federaciónguadalupe cardonaAún no hay calificaciones
- Brochure - Tratado Peru UkDocumento6 páginasBrochure - Tratado Peru UkCARLOS PALOMINOAún no hay calificaciones
- Unidad 4 NormalizaciónDocumento8 páginasUnidad 4 NormalizaciónAlejandro Daniel SanabriaAún no hay calificaciones
- Engineers Dictionary English-SpanishDocumento336 páginasEngineers Dictionary English-SpanishDan890 Blue50% (2)
- Informe Semanal 08 - Practicas - Pre - Profesionales - II OkDocumento69 páginasInforme Semanal 08 - Practicas - Pre - Profesionales - II OkCLEYSON QUEZADA CASTILLOAún no hay calificaciones
- AltimetroDocumento4 páginasAltimetroMarcos PérezAún no hay calificaciones
- Elt 2410 Lab 1Documento18 páginasElt 2410 Lab 1GonzaloAún no hay calificaciones
- Ejemplo de DatawarehouseDocumento4 páginasEjemplo de DatawarehouseGus MtzAún no hay calificaciones
- Caso GoogleDocumento7 páginasCaso GoogleHeberth C. RodriguezAún no hay calificaciones
- Analisis de Ley AduaneraDocumento4 páginasAnalisis de Ley AduaneraMonica Barajas PerezAún no hay calificaciones
- El Plan BradyDocumento4 páginasEl Plan BradyKarina Fernandez0% (1)
- Epn Tarea1 Parcial2 Pruebas Hipotesis Sepdic22Documento2 páginasEpn Tarea1 Parcial2 Pruebas Hipotesis Sepdic22Abraham Sánchez TzompantziAún no hay calificaciones
- Encurtidos VinagreDocumento48 páginasEncurtidos VinagrejavierAún no hay calificaciones
- 3dsmax Modelado 06 IbeDocumento58 páginas3dsmax Modelado 06 Ibeb3rcebalAún no hay calificaciones
- Solicita AcumulaciónDocumento2 páginasSolicita AcumulaciónPedro PerezAún no hay calificaciones
- Ficha Tecnica PepinoDocumento2 páginasFicha Tecnica Pepinoches sitoAún no hay calificaciones
- La Curacao - Confirmación Del Pedido PDFDocumento3 páginasLa Curacao - Confirmación Del Pedido PDFHerles Marco Puma PolancoAún no hay calificaciones
- Manual Repuestos TP - LinkDocumento22 páginasManual Repuestos TP - Linkaarturo90Aún no hay calificaciones
- Modo Serv AiwaDocumento5 páginasModo Serv Aiwapepitito22Aún no hay calificaciones
- Memoria PracticumDocumento53 páginasMemoria PracticumMónica Roman100% (1)
- Cesar - Garrido - Proyecto FinalDocumento17 páginasCesar - Garrido - Proyecto FinalCesar Garrido0% (1)
- DCH-007-21 - Formato de Solicitud de Prestamo Usar OMS GAP (1) (3) (1) VICTOR RADADocumento17 páginasDCH-007-21 - Formato de Solicitud de Prestamo Usar OMS GAP (1) (3) (1) VICTOR RADAslwhotelAún no hay calificaciones
- Prevención de riesgos laborales con desengrasante químicoDocumento3 páginasPrevención de riesgos laborales con desengrasante químicoMontana MariaAún no hay calificaciones
- CartaReclamoAguaDocumento1 páginaCartaReclamoAguaOctavioSanchezHernandezAún no hay calificaciones