Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Piel y Anexos
Cargado por
Nathaly abigail Aviles ovajeDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Piel y Anexos
Cargado por
Nathaly abigail Aviles ovajeCopyright:
Formatos disponibles
Accede a apuntes, guías, libros y más de tu carrera
piel-y-anexos-dermatologia
25 pag.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
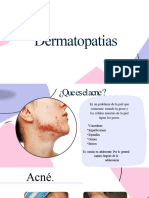
Piel y anexos
DERMATITIS ATOPICA: DIAGNOSTICOS DIFERENCIALES: cualquier
• Frecuente en la niñez dermatológica.
menor de 5 años 85/90% Se necesitan 3 criterios mayores y 3 criterios menores:
(no siempre)
• No hay lesiones en el
triángulo: boca nariz y
ojos.
• Dermatitis sinónimo de
eccema atópico
• Es una enfermedad de la
piel caracterizada por manifestaciones de
inflamación crónica: prurito intenso, piel seca,
eritema y exudado.
• Predomina en pliegues, codos, rodillas, cara y
cuello
• Eritematosa, descamativa
EPIDEMIOLOGIA:
• Afecta principalmente a niños
• 10 – 12% niños
• 09% adultos
• Aumentado con los años
• Menos común en indígenas
CLASIFICACION:
• Mujeres un poco mas comunes 1:1.4
• La enfermedad tiene periodos de remisión,
particularmente en adolescencia y en la adultez
FACTORES DE RIESGO:
alimentos, jabones, antecedentes familiares, irritantes.
HAY UNA CAUSA GENETICA:
si los padres son alérgicos (ambos) hay un 80% de
posibilidad que el niño lo tenga.
Hipersensibilidad tipo 1: IgE, inmediata. Genera dilatación
MANIFESTACIONES CLINICAS: TRATAMIENTO NO FARMACOLOGICO:
• Prurito y rascado. • En la evaluación clínica del niño con DA
• Exacerbaciones y remisiones identificar los factores de recaída ó
• Lesiones de dermatitis eccematosa. exacerbación ya que ellos deben ser retirados
• Liquenificación (Significa que la piel se ha • Jabones y detergentes
vuelto más gruesa y correosa) de la piel • Infecciones en piel
(CRONICO) liquido en cosas amarillas • Contacto con: alergenos inhalados, alimentos
• Dura mas de 6 semanas potencialmente alergénicos: leche de vaca, huevo
y cacahuates
TRATAMIENTO FARMACOLOGICO:
Aliviar los síntomas: prurito (antihistamínico de primera
generación mejor en niños).
Corticosteroides (para desinflamar).
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
Atrofia de las
mucosas y piel por
uso excesivo de
esteroides de Deben aplicarse cremas con corticoides de potencia media
manera tópica
a alta 3 veces por día.
Antes de acostarse, puede aplicarse un vendaje oclusivo
con una crema con corticoide y cubrirlo con una película de
ANTIHISTAMINICOS
polietileno o colocarse una cinta impregnada con
flurandrenolida.
Si no responden: inyecciones intralesionales de corticoides.
ESTEROIDES
SX URTICARIA:
Cualquier crema ANTIFUNGICA NO SE DEBE DE
Síndrome reaccional de piel y
UTILIZAR.
mucosas
Características:
DERMATITIS NUMULAR:
• Ronchas pruriginosas y angioedema ocasionados
• Es mas frecuente en pacientes de
por edema vasomotor transitorio y circunscrito
mediana edad y mayores
de la dermis
• Se asocia con piel seca, sobre todo en
• Dura algunas horas, puede ser recidivante y de
los meses de invierno.
origen inmunitario, no inmunitario o idiopático
• Las reacciones dermatofítides (de
• Mayormente en mujeres de 40-50 años.
identidad o id) pueden manifestarse como
dermatitis numulares.
URTICARIA COLINERGICA:
• La causa se desconoce.
• + FC después de los 20 años
Las lesiones discoides suelen aparecer como vesículas y
• 3.9- 15.7% de pacientes general
pápulas de forma redonda que confluyen, rezuman una
• 15.7- 22.4% en forma física
sustancia serosa y forman costras.
• 1/3 de casos se identifica etiología
Más tarde se vuelven secos, escamosos, liquenificados y
• Algunos fármacos lo pueden producir, alimentos
algunas veces anulares (aclaramiento central).
como los colorantes, baterías crónicas, factores
Las lesiones a menudo son intensamente pruriginosas.
psicológicos, enfermedades generalizadas y por
Puede haber de 1 a 50 lesiones y tienden a medir de 2 a 10
contacto.
cm de diámetro.
• Ejercicio, sobrecalentamiento pasivo, tensión
Suelen ser más prominentes en las caras extensoras de las
emocional
extremidades y en los glúteos, aunque también aparecen en
el tronco.
- Crónico: Aumento linfocitos T CD4
Puede haber exacerbaciones y remisiones, y las nuevas
- Idiopático: 50% Autoinmune, ac liberadores de
lesiones suelen aparecer en los sitios donde se asentaban
histamina
las anteriores
- Angiedema sin roncha: Deficiencia de
inhibidores de la C1 esterasa
CULTIVO DE AGAR: Se pueden hacer estudios de
bacterias y hongos para descartar infección.
Es hipersensibilidad tipo 1
TRATAMIENTO:
Origen:
ANTIBIOTICOS.
- Inmunitaria:
CORTICOIDES: casi siempre tópicos, aunque en ocasiones
- Dependiente de IgE
pueden ser intralesionales u orales)
Mediada por complemento
•
-
una dosis razonable para comenzar es prednisona
- No inmunitaria:
40 mg día por medio.
Desgranulación directa de mastocitos
•
-
Las alternativas a los corticosteroides para la
- D. Indirecta de mastocitos (Aspirina)
enfermedad que no responde al tratamiento
- Idiopático
incluyen ciclosporina y metotrexato.
Evolución:
TERAPIA CON LUZ ULTRAVIOLETA
- Aguda: < 6 semanas
antibióticos por vía oral (p. ej., dicloxacilina o cefalexina
- Crónica: > 6 semanas
250 mg 4 veces por día) junto con compresas humedecidas
Dermografismo/ Urticaria facticia
con agua de grifo, sobre todo cuando hay pus y las lesiones
- Ronchas lineales, al frotar la piel
rezuman.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
DIAGNOSTIO: Los dos primeros se observan más en mujeres y el último
No realizar biopsia. en varones
APLICAR ANAMNESIS. En personal médico: Con poca frecuencia se ha
observado dermatitis por látex
LABORATORIOS:
- BH FISIOPATOLOGIA:
- EGO (leucocitos urinarios) Irritantes.
- Coproparasitoscópico Potente es de primer
- Frotis vaginal contacto y débiles
- Cuantificación de criofibrinogenos acción repetitiva y
- Reacciones cutáneas prolongada
- RX Los linfocitos T son
- Pruebas para agentes físicos las estrellas y tarda
Exposición a luz, calor o frio de 48 a 72 hrs.
CAUSAS SENSIBILIZANTES:
TRATAMIENTO: Hiedra venenosa y joyeria de fantasía.
- Sintomático Cualquier medicamento topico
- Interrumpir consumo de Aspirina Aguda: dermatitis por irritante
- Eritema
1ra línea: Antihistamínicos - Edema
• Loratadina 10 mg - Vesículas
• Cetirizina 10 mg - Ampollas
• Levocetirizina 5 mg - Necrosis
• Fexofenadina 180 mg - Sensación de ardor y quemadura
• Desloratadina 5 mg/ día Crónica
2da línea: • Liquenificación
• Corticoesteroides • Escamas
• Epinefrina: Angiedema o anafilaxias • Costras hemáticas
3ra línea: • En las plantas aparecen hiperqueratosis y
• Inmunoterapia fisuras.
• Ciclosporina A: Autoinmunitaria grave y
refractaria DIAGNOSTICO:
• Plasmaferesis Historia clínica anmesis
• Metrotexato Hacer prueba de níquel DIMETILGLIOXIMA.
• Colchicina: Vasculitis urticarica REALIZAR PRUEBA DE PARCHE SE INTERPRETAN DE 48
A 72 HRS
DERMATITIS DE CONTACTO:
LA MAS COMUN. TRATAMIENTO:
También conocida como eccema por contacto. AGUDO
Hiedra venenosa= hipersensibilidad tipo 4 • Evitar de las sustancias u objetos causales
• La dermatitis por contacto puede ser • El tratamiento local depende del estado evolutivo
eccematosa aguda o liquidificada y crónica • En etapa aguda consta de fomentos fríos
• se origina por un irritante o por un mecanismo de CRONICO:
sensibilización. • Pomadas o cremas lubricantes inertes, linimento
Es favorecida por atopia, humedad e higiene deficiente oleocalcáreo o algún aceite.
• En lesiones liquenificadas son útiles las pomadas
ETIOLOGIA: con alquitrán de hulla al 1 o 2% durante 3 a 4
• En México, son los mismos, con excepción de la semanas (evitar exposicion al sol)
etilendiamina, detergentes; níquel (joyería de • Se usan glucocorticoides por un tiempo muy
fantasía) breve en la dermatitis por contacto por
• medicamentos irritantes de mediana a alta potencia, por
• Cromo (cemento). periodos muy breves.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
Empieza de manera repentina, con pródromos
como fiebre, dolor de garganta, tos y malestar
DERMATITIS DEL PAÑAL: general.
EN LACTANTES Y ADULTOS. Las lesiones cutáneas son simétricas, acrales y
centrípetas
ETIOPATOGENIA: predominan en cara, tronco, codos, rodillas,
• Alcalinidad de la región palmas, plantas y dorso de las manos
• Amoniaco Consta de medidas sintomáticas locales y antihistamínicos
• Pañales y calzones de hule sistémicos.
• Talcos pomadas y cremas En pacientes graves pueden utilizarse glucocorticoides por
• Candida albicans vía oral
Si la causa son medicamentos, deben interrumpirse
TRATAMIENTO: si el problema es infeccioso, se da el tratamiento
• Acidificación del medio. específico.
• baños de asiento con soluciones ligeramente • El tratamiento preventivo consiste en aciclovir,
ácidas ( acido lactico, borico o acetico) 400 mg dos veces al día durante cinco días al
• Solución de Burow (acetato de calcio, sulfato de inicio del herpes
alumno) si no se evita la presentación el eritema multiforme se
• Varias veces al día. administra durante seis meses.
• Pasta inerte o pomada con vioformo al 3% • Otras opciones son valaciclovir, 500 mg tres
• Crema con nistatina o imidazol (Antifungicos) veces al día, o famciclovir 250 mg tres veces al
día
• azatioprina, 100 mg/día
ERITEMA MULTIFORME: • dapsona o diaminodifenilsulfona (DDS)
Consecuencia del virus del herpes o micoplasma y por • talidomida.
fármacos (rifampicina)
Se puede autolimitar GLOSARIO:
Es hipersensibilidad tipo 4
Se ve como el símbolo de target. Lesiones elementales:
El eritema multiforme es una reacción
Primarias: puede salir por si sola en piel . piel sana y
inflamatoria que se caracteriza por lesiones
aparecen este tipo de lesiones
cutáneas en "diana" o en "iris".
Secundarias: son las lesiones que aparecen a partir de
alguna alteración patológica de la piel
LESIONES PRIMARIAS
Combinada: se presentan ambas
Mancha/macula: lesión
Principalmente en manos hipercrómica plana con diámetro
Puede tener pródromos menor a 2cm que no sobresale de la
superficie de la piel vecina. Uno de
El HSV-1 es más común los prototipos de macula
HSV-2 causa secunaria menos común. pigmentada es la efélide o peca.
Es una manifestación clínica rara de la
infección por HSV y podria explicarse
con predisposicion genetica. Placa: más de dos centímetros de
color distinta de la piel vecina será
El eritema multiforme MENOR representa una erupcion igual que la mancha.
localizada en la piel con minima o nada de manifestaciones
en la mucosa.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
Pápula: tiene contenido liquido o solido es mas frecuente Roncha: pápula o placa
que sea sólido, pueden estar agrupadas menos de 0.5 cm. elementosa con eritema que
sobresale de la piel.
Vasodilatación y
vasopermiabilidad. lesión
sólida, elevada, eritematosa,
presenta palidez en su porción
Nódulo: mismo que la pápula pero mayor a 0.5-5cm central, superficial, mal definida, de amaño variable, dura
horas y desaparece sin dejar huella.
Telangiectasia: dilatación de
los vasos mas superficiales
de la piel generalmente
serán las arterial.
Tumor: consecuencia de nódulo, mayor a 5 cm, neoplasia
sólida.
Absceso: los abscesos están
encapsulados, tumoración
dura, caliente a
consecuencia de un proceso
infeccioso. Para
considerarse absceso debe
ser más de 3 cm (seria drenaje con antibiótico no es fácil)
y menos se consideraría postula (con antibiótico)
Vesícula: lesiones en racimo de
uva, diámetro pequeño menos de
Goma: nódulo ulcerado. Se buscan en gametos
0.5 cm. Cuando están agrupadas
reproductivos. Etiología bacteriana y enfermedades de
pensar en herpes 2 y si es solo 1
transmisión sexual.
seria herpes 1
Ampolla: elevación de la piel con
contenido liquido mayor de 0.5
cm. Es común en piel por la
fricción de zapatos. No es bueno
reventarlas por las infecciones.
LESIONES SECUNDARIAS
Liquenificación: engrosamiento, acentuación de las marcas
Pústula: no tienen como tal un
en los pliegues cutáneos, piel áspera.
diámetro especifico pueden ser
muy grandes o pequeñas, es una
de lo que puede pasar en acné o
al rasurarte. Son leucocitos
muertos no necesariamente es
infección. elevación pequeña,
superficial, circunscrita, llena de
un líquido purulento puede ser primaria (intra epidérmica o
folicular), o secundaria a una vesícula. Si lo hacemos al
inicio de la lesión si puede dejar marca, pero si se saca casi Escama: acumulación excesiva de
al final de la lesión no deja cicatriz. estrato corneo (piel vieja se
almacena y se desecha se le
conoce como escamas)
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
Costra: exsudado seco con PARASITOSIS CUTANEAS
líquidos corporales, que
puede ser amarilla (costra
serosa) o roja (costra
hemorrágica). Es malo
quitar costras por que
afectan la cicatrización.
Erosión: perdida de
Se divide en 3 grupos
epidermis sin desaparezca
la dermis. ESCABIOSIS O SARNA:
• Producida por Sarcoptes scabiei var
• Afecta a cualquier persona, cualquier edad y sexo
• Se presenta clínicamente originando pequeñas o
Ulcera: perdida de grandes epidemias, suele aparecer cada 10-12
epidermis y cuando menos años.
una parte de la dermis • Considerada enfermedad familiar, de asilos,
subyacente. escuelas, cárceles y cuarteles.
• Caracterizada por pápulas, costras hemáticas,
pequeñas vesículas y túneles
Excoriación: erosiones EPIDEMIOLOGIA
lineales y angulares que a • Afecta ambos sexos, todos grupos de edad, razas
veces están cubiertas de y clases sociales
costra y son causadas por • VIH (2-4%)
el rascado. Famosos • Brotes epidémicos cíclicos cada 10-15 años
rascados. • Dermatosis +Fc en indigentes
• Estados con mayor incidencia: Nayarit,
Atrofia: perdida
Tamaulipas, Hidalgo, Guerrero, Colima, Chiapas.
adquirida de parenquima.
En la piel asume a veces la
forma de depresión con TRANSMISIÓN:
epidermis intacta • persona-persona
(perdida de tejido • contacto sexual
dérmico o subcutáneo) o • fómites (ropa, cama, etc)
como ocurre en sitios de
lesiones brillosas, sensibles y arrugas. adelgazamiento ETIOPATOGENIA
parcial o total de la piel por disminución en el numero y
• Agente causal: Sarcoptes scabiel var. hominis
tamaño de las células que constituyen, piel lisa, brillante y
• Hembra del parásito mide >0.35mm labra un túnel
sin vello. ej lupus cutáneo y lepra. Se da por el uso indebido
a nivel de capa córnea y la hembra fecundada
de los esteroides tópicos.
deposita sus huevecillos = Larvas
Barmicil no funciona. Esta en pocas dosis. • Con sus movimientos rompen el techo del túnel y
salen a la superficie cutánea alojandose en
Estrías: exagerada
folículos pilosos.
elasticidad de la piel, se
pierde colágeno. Se El acaro no succiona sangre, de modo que no se considera
puede quitar con un vector de VIH
pequeños piquetes en las
estrías es muy costoso.
CUADRO CLINICO:
Verrugas: salen en infecciones de trasmisión sexual.
• Exclusivamente cutánea y purginosa
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
• Afecta extensas áreas del cuerpo, varían según COMPLICACIONES:
la edad.
➔ Impétigo secundario
➔ Dermatitis por contacto
➔ Abscesos
➔ Linfangitis
➔ Adenitis
➔ Eritema tóxico
➔ Glomerulonefritis
TRATAMIENTO:
Lactantes: Piel cabelluda, palmas, plantas y pliegues del
1ro: Tratar complicaciones Impétigo y dermatitis por
cuerpo
contacto
Niño mayor y adulto: Lesiones limitadas entre 2 lineas
No farmacológico:
(Hebra), no cabeza, casi no en piernas y pies, si cara ant
de muñecas y borde interno de mano, pliegues • Lavado de ropa interior o cama
interdigitales, cara int antebrazo, axilas, región
periumbical, escroto Farmacológico:
• Aspecto polimorfo “cielo • Benzoato de bencilo al 20% (tratamiento
estrellado con estrellas de estándar) aunque la ivermectina (antiparasitario
distinta magnitud”: se debe hacer cada 6 meses toda la familia al
• Pápulas mismo tiempo junto con mascotas) 200 micro/kg
• Vesículas dosis única repetir a los 10 días es mejor (no
• Costras hemáticas aprobado en menores de 5 años) es mas costosa.
• Lesiones abundantes y • Permetrina
dispersas, sin orden en • Crotamitón al 10%
superficie cutánea. • Lindano
• Evolución aguda, subaguda o • Disulfuro de dimetil difenileno
crónica • Butazolidina 600 mg/día
• Prurito intenso • Agentes escabicidad (oral y topico)
• En espacios interdigitales, • Antihistamínicos: prednisona
paciente no puede cerrar
AMIBIASIS
dedos por presencia de
pústulas y dolor (Signo de • Localización cutánea poco frecuente.
cirujano) • Afecta sobre todo adultos
• Signo de cirujano: no podrá • Endameoba histolytica llega a piel desde colon e
cerrar los dejos por dolor hígado.
• Rascado: Impetiginización,
pústulas y costras melicéricas EPIDEMIOLOGIA:
➔ La amebiasis afecta a alrededor de 50 millones
DIAGNOSTICO de personas, causando entre 40 000 y 100 000
muertes cada año a nivel mundial.
Clínico (Erupción populosa con costras hemáticas
➔ Es la tercera causa de muerte por enfermedades
SX DIFERENCIAL parasitarias, superada por la malaria y la
schistosomiasis.
Cimiciasis: ➔ Es de distribución global
o pero su prevalencia es mayor en los
• No dato familiar
países con pobres condiciones
• +Fc niños
sanitarias y socioeconómicas.
• Topografía distinta
➔ En los países desarrollados, es más común en
• No afecta pliegues ni respeta líneas de Hebra
inmigrantes, en pacientes que han viajado a zonas
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
endémicas y en hombres que tienen sexo con • Pbas inmunológicas: Fijación del complemento y
hombres (HSH). hemoaglutinación
EPIDEMIOLOGIA:
El estudio estandar seria un copro parasitoscopico
La amebiasis cutánea también es causada por E. histolytica
y más comúnmente, se produce cuando el parásito se
propaga por contigüidad a la región perianal y genital.
TRATAMIENTO:
FACTORES DE RIESGO:
• Emetina y dihidroemetina x 10 días
• Metronidazol 30 mg/kg al dia
• Desnutrición
• Yodoclorohidroxiquinoleína 0.25 mg 3 veces al día
• Diabetes mellitus
x 2-3 semanas
• Mala higiene local
• Cloroquinas, oxitetraciclina, eritromicina,
• Infecciones crónicas
aminosdina
• Síndrome de inmunodeficiencia adquirida
• Colitis amebiana tratada de manera inadecuada
LEISHMANIASIS
ETIOLOGÍA
Parasitosis de piel, mucosas y
1. Trofozoíto que está en heces viseras producidas por
2. Pasa a la boca protozoarios del género
Leishmania.
CUADRO CLINICO:
Manifestaciones dependen de la especie de parásito y
• Localización habitual: Esfera anogenital
estado inmunitario del huésped.
• Lesión +Fc: Ulceración con 3 zonas:
• Central con tejido de granulación 1. Cutánea
cubierta de exudado purulento. 2. Cutaneomucosa
• Zona con necrosis 3. Víscera o kala-azar
• Halo eritemasoso alrededor
• Dolor Zonas verdes: es más frecuente.
• Mujeres: Vulvitis, vaginitis, cervicitis,
salpingitis y endometritis
• Hombre: Balanitis, uretritis y
prostatitis, ulceración fagedénica y
dolorosa
SÍNTOMAS GENERALES:
• Fiebre
• Astenia
• adelgazamiento
La lesión va a ser dura y no le va a doler.
DIAGNOSTICO:
Las leishmanias se transmiten por la picadura de
• Clínico: Ulceración
flebótomos hembra infectados, que tienen que ingerir
necrótica, dolorosa
sangre para producir huevos.
y de rápida
evolución
• Histopatológico: DIAGNOSTICO:
Ulcera con necrosis,
infiltrados • Histopatológico Atrofia o hiperplasia de
granulomatosos, epidermis, infiltrado neutrófilos, cuerpos de
abundantes Leishman
polimorfonucleares y bacterias, parásito en • Más avanzado: Granuloma tuberculoide con
forma de trofozoítos, citoplasma basófilo, células gigantes multinucleadas, linfocitos e
eritrofagocitosis. histocitos (Cuerpos de Leishman
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
TRATAMIENTO: • Zona de residencia , comida ceviche, aparición de
lesiones dérmicas.
• Cutánea: Antimoniales trivalente
• Triada: eosinofilia, lesiones migratorias, riesgo
• Forma difusa: Pentamidina
de exposición
• Forma visceral: Miltefosina VO
• Forma anérgica: Anfotericina B (se debe usar
bolsa negra por que si esta en contacto con la TRATAMIENTO:
luz solar se vuelve toxica) y liposómica (es mas
fuerte) • Abendazol es más
económico hasta
• L. m. mexicana: Ketoconazol o itraconazol
20 días
• Localmente: Antisépticos
Termoterapia, criocirugía, legrado, láser y radioterapia • Metronidazol
• Ivermectina
(elección) es muy
buena es dosis
GNATOSTOMIASIS
única, pero es mas
cara.
• Se puede quitar si el área no es muy grande, se
debe delimitar para que no se vaya a mover a otro
lado.
INFECCIONES BACTERIANAS
CLASIFICACION:
Infección de piel y tejidos blandos
▪ Impétigo
▪ Abscesos cutáneos menores (forúnculos)
Infecciones bacterianas agudas de la piel y de la
estructura de la piel:
▪ Celulitis
▪ Erisipela
▪ Heridas infectadas
▪ Abscesos cutáneos mayores
CAUSAS:
• Larva migrans profunda causada por larvas • Muchos tipos de bacterias pueden infectar la piel
del Gnathostoma spinigerum • Las mas frecuentes son los staphylococcus y
• Personas que ingieren pescado crudo de río streptococcus
• Produce zonas inflamatorias subcutáneas • Staphylococcus aureus resistente a la meticilina
dolorosas migratorias es, actualmente, el microorganismo patógeno más
• Lesiones duran 7-10 días común causante de infecciones cutáneas.
FACTORES DE RIESGO:
DIAGNOSTICO: • Pacientes con diabetes descontrolada
• Personas mayores mas de 60 años-
• Biopsia-hipodermis con intensa eosinofilia • Pacientes que tienen VIH, sida u otros trastornos
• Historia clínica del sistema inmunológico.
• Exploración física
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
• Pacientes sometidos a quimioterapia o IMPETIGO AMPOLLOSO:
tratamiento con otros fármacos que deprimen el
MANIFESTACIONES CLÍNICAS:
sistema inmunológico.
• Piel lesionada por quemaduras, arañazos u otros ▪ Ampollas (flácidas) con
traumatismos líquido claro amarillo o
ligeramente turbio.
IMPETIGO ▪ Lesiones de 1- >3 cm, se
descomprimen al romperse.
BULLOSO Y NO BULLOSO ▪ Halo eritematoso
▪ Distribución: zonas
EPIDEMIOLOGIA Y ETIOLOGIA:
intertriginosas. + Fosas
● S. aureus nasales
○ Impétigo bulloso: S. aureus productor
de toxina epidermolítica A.
● Estreptococo B-hemolítico: grupo A
● Demografía: Infección secundaria a cualquier
edad. Primaria más común en niños.
● Máxima incidencia entre los 2 y 6 años
● Puerta de entrada: Lesiones faciales, heridas
traumáticas, en otras infecciones cutáneas.
CLASIFICACION
IMPETIGO CONTAGIOSO
El no ampolloso es el contagioso
La costra meliencericas es lo más característico
FISIOPATOLOGIA:
MANIFESTACIONES CLÍNICAS:
➔ Lesiones vesículo-pustulosas
➔ que evolucionan hacia la formación de las
características costras gruesas, húmedas y de color
amarillo dorado (costras melicéricas).
➔ NO doloroso
➔ Se ve como miel. Puede general microorganismo
Esta infección es muy contagiosa; se transmite por
contacto directo o también mediante objetos
contaminados.
Factores de riesgo: hacinamiento, guarderías, falta de
higiene y micro traumatismos cutáneos.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
FACTORES DE RIESGO
DIAGNOSTICO: Los mismo para todas las infecciones bacterianas de la piel
El diagnóstico es clínico y sólo se ▪ Presencia de linfedema crónico
realiza cultivo en agar-sangre cuando ▪ Adicción a drogas por vía parenteral
haya dudas del agente etiológico. ▪ Alcoholismo
▪ Diabetes mellitus
DIAGNOSTICOS DIFERENCIALES
▪ Cirrosis
▪ Pénfigo ▪ Malnutrición
▪ Dermatitis por contacto irritativa ▪ Neutropenia
▪ Sifílides papulocostrosas ▪ Lupus eritematoso sistémico
▪ Tiñas inflamatorias ▪ Síndromes o estados de inmunodeficiencia
▪ Herpes simple
▪ Dermatitis herpetiforme ETIOLOGÍA:
➔ En adultos: S. pyogenes, S. aureus.
TRATAMIENTO: ➔ En niños: S. del grupo B en recién nacidos, H.
▪ Consiste en lavado de la zona con agua y jabón, o influenzae tipo B, S. pyogenes, S. aureus.
clorhexidina, peróxido de benzoílo. ➔ En diabéticos e inmunodeprimidos: E. coli, P.
▪ Antibióticos tópicos: mupirocina (es muy bueno y mirabilis, enterobacter y P. aureginosa.
es económica resuelme la mayoría de las
dematitis bacterianas), ácido fusídico y
bacitracina. MANIFESTACIONES.
▪ En lesiones extensas se recomiendan antibióticos
sistémicos, como dicloxacilina (si esta afectado Se caracteriza por la
presencia de signos
mucho mas de dos zonas)
inflamatorios agudos
▪ Infección causada por S. aureus resistente a la
meticilina puede utilizarse trimetroprim- como los son:
sulfametoxazol en combinación con rifampicina,
▪ Eritema
clindamicina, doxiciclina o vancomicina ( ▪ Edema
▪ Calor
▪ Dolor local
ERISIPELA
▪ COMIENZA DE MANERA
ABRUPTA
Infección cutánea bacteriana causada principalmente por (FIEBRE,ADENOPATIA)
Streptococcus pyogenes y en menor medida por ▪ Área eritematosa e
Staphylococcus aureus. indurada, tumefacta, brillante, con bordes
elevados.
Afecta de forma difusa a la dermis y la parte superficial
▪ Piel de naranja en la lesión, que además está
del tejido celular subcutáneo, existiendo compromiso de
caliente y duele al tacto.
los vasos linfáticos locales.
▪ Sus localizaciones de preferencia son las
EPIDEMIOLOGIA extremidades inferiores, área centrofacial y los
pabellones auriculares.
Afecta a pacientes de cualquier edad, pero es más
frecuente en niños menores de 3 años y personas mayores DIAGNOSTICO:
alrededor de los sesenta años. • Evaluación clínica
• Hemocultivo
En general predomina en mujeres, aunque en jóvenes
incide más en varones. TRATAMIENTO
No farmacológico:
● Inmovilización y elevación de la zona afectada.
● Compresas frías de suero salino fisiológico.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
Farmacológico: ▪ Fiebre y escalofríos antes de que sea evidente
▪ Debe instaurarse un tratamiento antibiótico celulitis, dolor local, hipersensibilidad.
empírico inicial. ▪ Placa eritematosa, caliente, edematosa,
▪ Casos leves: Cloxacilina vía oral brillante. Aumenta de tamaño y se extiende en
▪ Dicloxacilina (penicilina) sentidos proximal.
▪ Clindamicina ▪ Bordes no definidos, irregulares y ligeramente
elevados.
▪ En la placa se pueden formar vesículas, ampollas,
CELULITIS:
erosiones, abscesos, hemorragia, necrosis.
La celulitis se define como un proceso agudo inflamatorio ▪ Linfangitis, ganglios regionales adenomegalicos e
de origen infeccioso que afecta a la dermis profunda y al hipersensibles.
tejido celular subcutáneo. Distribución: pierna (adultos), brazo (varón joven), tronco
(herida quirúrgica), cara (después de rinitis, conjuntivitis,
ETIOLOGÍA o faringitis)
Adultos:
▪ S. pyogenes
▪ S. aureus
Niños: neumococos, neisseria meningitidis del grupo B.
Puerta de infección: Cualquier
solución de continuidad de la piel o
mucosa; úlceras de la pierna o tiña del
pie.
EPIDEMIOLOGIA: CLASIFICACION
Afecta mayoritariamente a pacientes de más de 60 años,
principalmente en extremidades inferiores.
Factores de riesgo:
▪ Obesidad
▪ Diabetes mellitus
▪ Insuficiencia venosa crónica y/o dermatitis de
estasis
▪ Tiña interdigital
▪ Consumo de alcohol o tabaco
SINTOMAS: es muy raro que sea celulitis leve.
➔ Eritema: placa , bordes mal definidos DX:
➔ Dolor
➔ El diagnóstico es clínico
➔ Inflamación
➔ Se confirma mediante cultivo en sólo 29% de los
➔ caliente
casos en pacientes inmunocompetentes.
Si se expande después de horas es celulitis y si no es
DIAGNOSTICO DIFERENCIAL:
erisipema.
▪ Erisipelas
Toda celulitis que se encuente se debe hospitalizar por
▪ Tromboflebitis de venas profundas
que puede ser mortal
▪ Dermatitis por contacto temprano
▪ Urticaria
▪ Picadura de insectos
MANIFESTACIONES CLINICAS ▪ STI necrosantes
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
TRATAMIENTO: ▪ Rascarse
▪ Hombre
Si el paciente no es alérgico a los betalactámicos se da
▪ Inmunosupresión
amoxiciclina-clavulanico INTRAVENOSO.
Si es alérgico se da clindamicina INTRAVENOSO
EL LEVOFLOXACINO PUEDE ATACAR A CASI TODOS.
Si se usa en exceso se puede generar resistencia.
▪ Superficial: se limita al poro de salida del vello
viendose como una pustula fragil en forma de
TRATAMIENTO: cúpula. También llamados ‘’impetigo folicular’’ o
de bockhart. Se encuentran en barba, axilas,
▪ Desbridamiento suave de las costras adheridas extremidades o gluteos.
▪ Antibióticos tópicos ▪ Profundas: Se presenta en istmo y/o bulbo
folicular, y se manifiesta como un nódulo
▪ Antibióticos orales IBTRAVENOSOS ES LA
eritematoso. Presentadas en áreas afeitadas u
PRIMERA LINEA
ocluidas (genitales o ingle)
ECTIMA:
▪ Es un proceso mas
violento que la erisipela.
▪ Edema y eritema
intensos.
▪ Ulceras en
sacabocados (cel. Subct) con
exudado seropurulento,
fondo sucio y bordes
cortados en pico.
DIAGNOSTICO Y TRATAMIENTO
FOLICULITIS:
Pústulas papulares en folículo piloso + Eritema.
➔ S. Aureus
➔ P. Aeruginosa
FACTORES DE RIESGO
▪ Jacuzzi
▪ Sudoración excesiva
▪ Folículo bloqueado
▪ Uso crónico de esteroides y antibiótico
▪ Rasurarse en sentido opuesto
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
FURONCULOSIS • En ausencia de tratamiento oportuno habrá
infección ascendente, epididimitis,
Etiologia y Epidemiologia
orquiepididimitis, prostatitis, abscesos uretrales
▪ -S. Aureus
y estenosis de la uretra.
▪ - 30% de los adultos
• Si no hay ereccion en el pene no debería a ver
Manifestaciones semen por lo tanto se sospechara de gonorrea
▪ Nódulo eritematoso
doloroso aparece en
TRATAMIENTO
cualquier superficie
• Ciprofloxacina 500 mg por vía oral (la más fácil
cutánea múltiples porque solo es una inyección, una sola dosis)
▪ Una causa extrahospitalaria
• Ceftriaxona 125 mg por vía IM
▪ también pueden ser solitarias • Cefixima 400 mg por vía oral
▪ se confunde con picaduras de araña • Espectinomicina 2 g por vía IM
▪ se contagia fácilmente (familia infectada) (todas como dosis única.)
▪ Rompimiento esponteaneo • La ciprofloxacina está contraindicada en el
embarazo.
DIAGNOSTICO Y TRATAMIENTO
▪ Cultivo
▪ Antibioticos B lactamicos LINFOGRANULOMAS:
Compresas tibias (Drenaje)
▪ Mupirocina nasal Linfogranuloma inguinal, enfermedad de Nicolas y Favre,
bubón venéreo.
INFECCIONES BACTERIANAS CAUSADAS POR Infección de transmisión sexual causada por Chlamydia
TRANSMISION SEXUAL trachomatis, inmunotipos L1, L2 y L3. Es poco frecuente,
de distribución mundial, y afecta a cualquier raza y a ambos
GONORREA sexos.
Blenorragia, purgación, gota militar
MANIFESTACIONES CLINICAS:
• La incubación varía de tres a 30 días y se
• Infección bacteriana causada por Neisserian
Gonorrhoeae. presentan tres estadios.
• Afecta las células del epitelio cilíndrico y de • En el primario, o chancro, hay una pápula o
transición de la uretra y trompas de Falopio, con pústula asintomática que da lugar a
su consiguiente destrucción. ulceración; cura en una semana.
• EPI : enfermedad pélvico inflamatoria. • En el estadio secundario, dos a seis semanas
después, hay una adenopatía inflamatoria y
CLASIFICACION dolorosa que puede ulcerarse.
Donde afectara , si hay acceso o no. • En el tercer estadio aparece el llamado
• Infección del tracto genitourinario inferior sin síndrome genitorrectal, más frecuente en
absceso periuretral o de glándula accesoria. mujeres en general y en varones
• Infección del tracto genitourinario inferior con homosexuales; puede haber proctocolitis,
absceso periuretral y de glándulas accesorias. abscesos, fístulas o estenosis del recto;
• Pelviperitonitis y otras infecciones gonocócicas linfedema, linforroides o elefantiasis, que dan
genitourinarias. lugar al pene en saxofón.
• Infección del ano y del recto. • Se puede confundí con ernia inquinal pero la
caracteristaca es que tendrá un halo
MANIFESTACIONES CLINICAS: • Hasta en 44% de los pacientes sobreviene el
• Los síntomas aparecen 2 a 5 días después del síndrome inguinal (signo de la muesca o del reloj
contacto. de arena), que consta de adenopatías separadas
• La mayoría de los varones presenta uretritis en dos por el ligamento de Poupart.
aguda, con disuria y exudado purulento (75%),
rara vez turbio o mucoide DIAGNOSTICO
• 4% es asintomático.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
Se considera como caso confirmado a todo paciente con • El tratamiento recomendado es azitromicina, 1 g
úlcera genital, y adenopatía femoral o inguinal, en quien se VO el primer día, luego 500 mg una vez al día.
demuestre fijación de complemento de Chlamydia • Doxiciclina, 100 mg VO, dos veces al día.
trachomatis, y resultados positivos en la reacción en • El régimen alternativo consta de eritromicina,
cadena de polimerasa o en el cultivo. 500 mg, o tetraciclina, 500 mg, ambas VO, cuatro
veces al día.
El cultivo es el gold estándar para microbiano • Trimetoprim/sulfametoxazol 80/400 mg, dos
comprimidos VO dos veces al día durante un
TRATAMIENTO mínimo de 14 días.
• El tratamiento consiste en doxiciclina, 100 mg • Es útil la corrección quirúrgica.
por vía oral (VO) cada 12 h, • TIP: cunado un paciente venga por enfermedad
• Si no se puede ofrecer Eritromicina, 500 mg VO de transmisión sexual, antiretobicar, antibiótico
cada 6 h durante tres semanas. de alto aspecto, puede ser una PREVENTIVA
• El régimen alternativo consta de tetraciclina,
500 mg VO, cuatro veces al día durante 14 días; CHANCROIDE
está contraindicado en el embarazo. Chancro blando, ulcus molle.
GRANULOMA INGUINAL Enfermedad bacteriana aguda transmitida por contacto
sexual, limitada a los genitales y causada por Haemophilus
Enfermedad bacteriana, ducreyi.
causada por Klebsiella
granulomatis (antes
Calymmatobacterium
granulomatis), un bacilo
gramnegativo, encapsulado e
intracelular que se relaciona
por sus características
EPIDEMIOLOGIA:
morfológicas y en el estudio serológico con Klebsiella.
• Su distribución es mundial y es más frecuente en
regiones tropicales y subtropicales;
MANIFESTACIONES CLINICAS
• Es endémico en algunas regiones de África;
• En el sitio de infección aparecen múltiples
• Hay una probable susceptibilidad racial que
chancros papulonodulares que dan lugar a una
predomina en la raza negra.
ulceración no dolorosa (ATACA A
• El riesgo es mayor en varones no circuncidados.
TERMINACIONES NERVIOSAS), friable y
sangrante con márgenes enrollados.
ETIOLOGIA
• Hay formas ulcerovegetativas o
• Se origina por Haemophilus ducreyi, cocobacilo
ulcerogranulomatosas, con aspecto de
corto, de 0.2 a 1.5 μm, no esporulado,
condilomas, que destruyen de manera progresiva
gramnegativo, que tiende a agregarse en cadenas
la piel y las mucosas.
de 3 a 20 bacilos que dan la impresión de
• Más tarde pueden dar lugar a cicatrices,
cardumen.
linfedema y elefantiasis de genitales.
• Hay hipersensibilidad, pero no inmunidad, a la
reinfección.
DIAGNOSTICO:
• El diagnóstico se confirma al observar cuerpos de
MANIFESTACION CLINICA
Donovan, que son inclusiones intracitoplasmáticas
• Se localiza en los genitales y la
cilíndricas bipolares, presentes en los frotis del
región perianal
tejido de granulación o biopsia, y que se tiñen con
• Es raro en la boca, las manos y
colorantes de Wright o Giemsa.
el pecho
• Se considera caso confirmado a todo paciente
• Puede extenderse hacia las partes vecinas.
con una úlcera en los genitales que sangre con
• Se inicia como una pápula rodeada de eritema; se
facilidad, en quien se demuestren cuerpos de
transforma con rapidez en pústula, y deja una
Donovan por medio de biopsia o impronta.
ulceración de 3 a mm, muy dolorosa, bien limitada
TRATAMIENTO:
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
y no indurada, con aspecto de tejido de • El contagio es de persona a persona , de animal a
granulación persona y rara veces
• Puede tener una base necrótica o un exudado
sucio. PATOLOGIA:
• Por autoinoculación puede haber múltiples • El microorganismo puede percibir por tiempo
úlceras, en ocasiones confluentes, en 70% de los indefinido
afectados. La ulceración suele dar una imagen en • La sintomatología puede parar desapercibido por
espejo o en beso. años
• • La mayoría de las personas no desarrollan
infección clínica
DIAGNOSTICO • Cuando las manifestaciones son sistémicas es
• El método más adecuado para el diagnóstico es el probable que se deba a los linfocitos T por
frotis del exudado o la aspiración de ganglio defectos en las defensas locales (p. ej.,
linfático traumatismo con compromiso vascular) o por
• Para facilitar el diagnóstico se utilizan sistemas cuadros de inmunodeficiencia primaria
enzimáticos rápidos, como inmunoensayo (hereditaria) o secundaria (p. ej., diabetes, HIV).
enzimático (EIA) o valoración inmunosorbente
ligada a enzimas (ELISA) con anticuerpos IgA,
IgG e IgM contra Haemophilus ducreyi, que en TIPOS DE TIÑAS:
95% resultan positivos
• La prueba de ELISA se hace para descartar VIH
• Se denomina caso confirmado a todo paciente con
úlcera o chancro doloroso en genitales en quien
se demuestre Haemophilus ducreyi.
TRATAMIENTO
• Medidas higiénicas y medidas de sexo seguro,
incluido el uso de condón.
MANIFESTACION CLINICA:
• Vigilancia del edema; puede ser necesaria la
■ varían según el sitio de infección (piel, cabello,
intervención quirúrgica de urgencia.
uñas).
Tx. Farmacologico
■ Lo más frecuente es que no haya inflamación o
• Ciprofloxacina, 500 mg por vía oral, dos veces al
haya muy poca.
día durante tres días. (ha creado resistencia)
■ Las lesiones asintomáticas o levemente
• Eritromicina base, 500 mg por vía oral, cuatro
pruriginosas, con bordes un poco sobreelevados,
veces al día durante siete días.
pueden remitir y recurrir de manera
• Azitromicina, 1 g por vía oral, como dosis única.
intermitente.
• El régimen alternativo consiste en ceftriaxona,
■ En ocasiones, la inflamación es más grave y se
250 mg por vía intramuscular (IM) como dosis
manifiesta como una enfermedad vesicular o
única.
ampollar (por lo general, en el pie) o como una
lesión muy inflamada localizada en el cuero
TIÑA/DERMATOFICOSIS
cabelludo tambien llamada querión de celso.
Si afecta uñas es onicomicosis.
Los hongos principalmente afectan el estrado corneo,
DX:
afecta a la capa mas superficial de la piel. Cuando vemos en
■ Aspecto clínico
uñas es mas común en pies
■ Preparado en fresco con hidróxido de potasio
• Dermatofitos: Los dermatofitos son hongos que
■ El diagnóstico de las dermatofitosis se basa en el
requieren queratina para nutrirse y sobreviven
aspecto clínico y el sitio de infección y se puede
sólo en el estrato córneo, el cabello o las uñas.
confirmar con raspados cutáneos y la
• En los seres humanos, las infecciones están
demostración de hifas en el preparado húmedo
causadas por especies de Epidermophyton,
con hidróxido de potasio (KOH) o con cultivos de
Microsporum, y Trichophyton
cabellos
• Tiñas: estas infecciones se diferencian de la
candidiases en que raras veces son invasivas
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
■ Para onicomicosis, la prueba más sensible es la • La tiña versicolor es la
tinción de cortes de uñas con ácido peryódico de infección cutánea por el
Schiff. germen Malassezia furfur
■ En relación con el preparado húmedo con KOH, se • Se manifiesta con parches
debe comparar y estudiar la zona afectada de la mútiples, asintomáticos, de colores
placa ungueal, no los detritos subungueales. variables, entre canela, marrón y
■ La identificación de microorganismos específicos rosado.
en el cultivo no es necesaria excepto en los casos • El diagnóstico se basa en el
de infección del cuero cabelludo (cuando es aspecto clínico y el preparado en
posible identificar y tratar al animal causante) y fresco con hidróxido de potasio de
la infección ungueal (que puede estar causada por raspados de piel.
un no dermatofito). • El tratamiento se realiza con
■ El cultivo puede ser útil cuando la inflamación antimicóticos tópicos o a veces por
suprayacente y la infección bacteriana son vía oral.
graves o están acompañadas de alopecia. • Las recidivas son frecuentes en comparación con
las tiñas
DX DIFERENCIALES ETIOLOGIA
■ Foliculitis decalvante (una rara alopecia • El microorganismo Malassezia furfur es un hongo
cicatrizal en la que se agranda un parche de dimórfico que suele ser un componente inocuo de
alopecia con pústulas) la flora cutánea normal, aunque en algunas
■ Piodermias bacterianas personas causa tiña versicolor.
■ Cuadros que causan ALOPECIA
CICATRIZAL como LUPUS DISCOIDE, liquen EPIDEMIOLOGIA Y FACTORES DE RIESGO:
planopilar y seudopelada • La mayoría de las personas afectadas son sanas.
■ Celulitis disecante • Los factores que pueden predisponer a la tiña
versicolor incluyen calor y humedad e
inmunosupresión por corticoides, embarazo,
TRATAMIENTO: desnutrición, diabetes u otras enfermeades.
Los TOPICOS SON LOS DE PRIMERA ELECCION. Los • La hipopigmentación en la tiña versicolor se debe
orales cuando hay una afección en las uñas a la inhibición de la tirosinasa causada por el
Antimicóticos orales o tópicos. Dura 3-6 meses ácido azelaico producido por M. furfur.
aproximadamente el tratamiento en uñas. Otra lesión en la
piel es en días.
■ A veces, corticosteroides MANIFESTACIONES CLINICAS:
■ Los antimicóticos tópicos suelen ser adecuado • La tiña versicolor puede ser asintomática.
■ La terbinafina (es de primera opción) de venta • Cuando se presentan manifestaciones
libre es fungicida y permite una menor duración clásicamente, causa lesiones en parches múltiples
del tratamiento. de color canela, amarronado, rosadas o blancas
■ El econazol o el ciclopirox pueden ser mejores si descamadas, en el tronco, cuello, abdomen y, en
no es posible descartar una infección ocasiones, la cara.
candidiásica. • Las lesiones pueden MANTENERSE JUNTAS .
■ Otros tratamientos tópicos adecuados de venta • En las personas de piel blanca, el cuadro suele
libre incluyen clotrimazol y miconazol. diagnosticarse en los meses de verano debido a
que las lesiones, que no se broncean, se vuelven
más evidentes.
• La tiña versicolor es benigna y no se considera
PITIRIASIS VERSICOLOR contagiosa.
• Todos tenemos malacecia sin embargo
DIAGNOSTICO
• Aspecto clínico
• Preparado en fresco con hidróxido de potasio
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
• En ocasiones, examen con lámpara de Wood es la
mejor Es potencialmente mortal
• El diagnóstico de la tiña versicolor se basa en el Las alteraciones son intraepidermicas
aspecto clínico y la identificación de hifas y ◦ El pénfigo vulgar es una enfermedad
células en yema ("fideos y albóndigas") en el autoinmunitaria poco común, potencialmente
preparado en fresco con hidróxido de potasio de mortal, caracterizada por la presencia de
raspados de descamación fina. ampollas intraepidérmicas y erosiones extensas
• El examen con la lámpara de Wood muestra una sobre la piel y membranas aparentemente sanas.
fluorescencia de color blanco-dorado. ◦ El diagnóstico se realiza por biopsia cutánea con
prueba de inmunofluorescencia directa.
◦ El tratamiento incluye corticoides, a veces
combinados con terapias inmunodepresoras.
PENFIGO/FACTORES DE RIESGO:
◦ Edad
TRATAMIENTO: ◦ Sexo
• Antimicóticos tópicos ◦ En raras ocasiones, se han reportado casos en niños.
• En ocasiones, antimicóticos orales ◦ Múltiples variantes:
• Evitar humedad (secar el cabello, en medio de los ◦ Pénfigo vulgar
dedos) ◦ Pénfigo vegetante
• El tratamiento de la tiña versicolor se realiza con ◦ Pénfigeo foliaceo
cualquier fármaco antimicótico tópico. ◦ Penfigo eritematoso
• Algunos ejemplos son el champú con azufre de ◦ Penfigo Paraneoplasico ( linforma )
selenio al 2,5% (en aplicaciones de 10 minutos
todos los días durante 1 semana o aplicaciones de ETIOLOGÍA/PATOGENIA
24 h semanales durante 1 mes) Es una hipersensibilidad TIPO II: HLA
• Azoles tópicos (p. ej., ketoconazol al 2% todos los A10 inmunocomplejos
días durante 2 semanas) y baños diarios con
jabón con piritiona de cinc al 2% o champú Los anticuerpos se vuelven locos y atacan
con azufre salicílico al 2% durante 1 a 2 a los demosomas (desmogleína 1 y 3)
semanas ANTICUERPOS IgG
• TERBINEFINA: ES EL MEJOR MA
ECONOMICO. DETINANTES: infecciones herpes virus, farmacos
• La administración de 150 mg de (captopril, antibiótico) radiación UV. mas frecuentes es
fluconazol por semana durante 2 a 4 semanas penicilinas
está indicada en los pacientes con
enfermedad extensa y en aquellos con
recurrencias frecuentes. ESTE NO SE MANIFESTACONES CLINICAS:
PUEDE DAR EN PACIENTES CON DAÑO ◦ 80% de los casos en el mundo
EN HIGADO . ◦ Mucosas y piel :
◦ BOCA : lengua , paladar y mucosa yugal
◦ cuero cabelludo , cara, axilas, ingles,
ENFERMEDADES AMPOLLOSAS tronco y puntos de presión.
◦ Úlceras orales dolorosas que persisten durante
Son ampollas o flictenas . meses .
Defectos adquiridos o hereditarios en las proteínas que ◦ Lesion primaria: vesiculars superficiales y
constituyen o unen a los desmosomas o hemidesmosomas. ampollas que se rompen facilmente dejando
Afectando la epidermis o la subepidermis,. erosions superficiales que cubren de Suero seco
◦ Penfigo , formando costras melicericas.
◦ Penfigoide ampolloso ◦ LOS HONGOS SON OPORTUNISTAS
◦ Dermatitis herpetiforme
◦ Epidermolisis ampollosa y porfiria
PENFIGO
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
CUADRO CLINICO ◦ Corticoesteroides sistemicos. AQUI ES MAS
◦ Olor caracteristico a ropa mojada FRECUENTE USAR LA TERAPIA SISTEMICA A
o fetido. COMPARACION DE PENFIGO.
◦ Signo de Nikolski +
(prácticamente ya está concluido) ENFERMEDADES ESCAMOSAS
◦ Dificultad para comer.
◦ Fiebre PSORIASIS
◦ Perdida de peso
DIAGNOSTICO Y TRATAMIENTO Se dice como escarcha plateada
Va a ser clínico
Biopsia en caso de que queramos FACTORES DE RIESGO/PATOGENIA:
◦ Clínico • Edad. 3ra y 4ta decada
◦ Biopsia: Acantolisis y la apariencia de lápidas en • Sexo
la forma intradermica • Piel blanca
◦ Inmunofluorescencia directa e indirecta. • HLA Cw 0602
◦ Tratamiento tópico y sistemico con • Trauma
corticosteroides. • Infección
◦ Farmacos Biologicos
◦ Lidocaina viscosa ( anestesia) VAN A ESTAR INVADIENDO LAS CAPAS PROFUNDAS
DE LA PIEL POR ESO SE MANTIENE LA ENFERMEDAD
PENFIGOIDE: ACTIVA.
◦ Enfermedad
autoinmunitaria poco MANIFESTACIONES CLINICAS:
común, potencialmente • Topografia : piel cabelluda, tronco de ambas
mortal, caracterizada caras , en especial la region sacrocoxigea.
por la presencia de Extremidades salientes oseas como codo y
ampollas rodillas.
subepidérmicas no acantoliticas. • Menos : palmas, plantas y pliegues axilares e
◦ El diagnóstico se realiza por biopsia cutánea con inguinales. (invertida) y el pene.
prueba de inmunofluorescencia directa. • Lesion elemental : eritema y escamas , que
◦ El tratamiento incluye corticoides, a veces forman placas de tamaño, numero y figura
combinados con terapias inmunodepresoras. variada.
• Gota, en placas, anular, girata,
MANIFESTACIONES CLINICA nummular , ostracea, circinada
◦ LOCALIZACION: cara interna de muslos,
superficies flexoras de antebrazo , axilas, ingles
y la region inferior del abdomen .
◦ Prurito eritematoso que evoluciona en ampollas
◦ Ampollas mas grandes de 1 – 8 cm no rompen
facilmente y curan sin cicatriz
◦ Nikolsky (-) EN PENFIGOIDE Y EL POSITIVO
EN PEFIGO
◦ NO SE DESCARAPELA
Dx:
◦ Biopsia
◦ Infiltrado de mastocitos, eosinofilos ,
neutrofilos
◦ Inmunofluorescencia directa e indirecta
◦ Niveles de complemento
◦ Detener uso de farmacos detonantes.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
• Además del sebo, esta
dermatitis está relacionada
con Malassezia, nomalías
inmunológicas y activación del
complemento.
• Su gravedad varía desde
caspa leve hasta eritrodermia
exfoliativa.
• Cuando es encontrado en el cabello con
frecuencia se diagnostica como caspa
ETIPATIOLOGIA
• Suele agravarse por cambios de humedad,
cambios de estación, traumas (Rascarse) o estrés
emocional, incluso se relaciona con alimentos con
alto contenido de condimentos, aspartame o
conservadores
• La gravedad varía desde caspa leve hasta
eritrodermia exfoliativa.
• es una reacción cutánea caracterizada
por enrojecimiento del 90% o más de la
piel, asociado a malestar general y
linfadenopatías.
• La dermatitis seborreica puede empeorar en la
enfermedad de Parkinson y en el SIDA.
• El aumento de la transpiración en la enfermedad
TRATAMIENTO de Parkinson puede ser el vínculo con la
• Inmunodepresonres dermatitis seborreica.
Dx_ EPIDEMIOLOGIA
• Singo de Auspitz: cuando o despendes pero aquí • En el mundo existen 3 a 5 % de personas
hay putilleo de sangre. Si se rompe es + y si no enfermas.
seria nikolsky • Se gasta 300 millones de tratamiento contra la
• CLINICO caspa
• BIOPSIA • La caspa es la forma mas leve de la dermatitis
seborreica
tratamiento • 15 - 20% de la población la padece
• EMOLIENTES E HIDRATAS • Ocurre en personas de todas las razas
• Queratoliticos (acido salicílico) • Se presenta mas severamente en hombres que
• Terapia inmunosupresora tópica o sistémica mujeres
• Fototerapia con UV • Las primeros manifestaciones ocurre desde la
• Manejo de estrés y dieta (precipita la psoriasis adolescencia con un pico de incidencia a los 40
años
DERMATITIS SEBORREICAS
Exceso de producción de sebo FISIOPATOLOGIA
Las zonas afectadas son donde hay mas producción: cara, • La dermatitis seborreica se asocia con niveles
donde hay mas pelo cabelludo. normales de Malassezia pero con una respuesta
• La dermatitis seborreica es un trastorno inmunitaria anormal.
papuloescamoso modelado en las áreas ricas en • Los linfocitos T auxiliares, la estimulación de
sebo del cuero cabelludo, la cara y el tronco fitohemaglutinina y concanavalina y los números
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
de anticuerpos están deprimidos en comparación
con los de los sujetos de control.
• Se ha sugerido que incluso con tratamientos
antimicóticos, no hubo reducción en los niveles de
Malassezia.
• La contribución de la especie Malassezia a la
dermatitis seborreica puede provenir de su
actividad lipasa, que
libera ácidos grasos
libres inflamatorios,
CUERO CABELLUDO
y de su capacidad
• Apariencia del cuero cabelludo que varía desde
para activar la vía
escamas leves y en parches hasta costras extensas,
alternativa del
gruesas y adherentes
complemento.
• las lesiones pueden extenderse desde el cuero
cabelludo a la frente, la parte posterior del cuello y la
piel posauricular
MANIFESTACION CLINICA
• Lesiones cutáneas seborreicas que se
manifiestan como descamación sobre la piel
enrojecida e inflamada
• hipopigmentación (en personas de piel oscura)
• Distribución de la lesión siguiendo las áreas
aceitosas y pilosas de la cabeza y el cuello; puede
ocurrir extensión a la piel submentoniana
MANIFESTACIONES CLINICAS:
• Fases activas
intermitentes
que se DX:
manifiestan con • Clínico
ardor, • Biopsia con eritroderma exfoliativa
descamación y picazón, alternadas con períodos • Cultivo para descartar infecciones bacteriana o
inactivos tiña capitis
• La actividad aumenta en invierno y principios de
primavera, y las remisiones ocurren comúnmente TRATAMIENTO:
en verano. • Se recomienda la prevención y profilaxis
• En fases activas, potencial infección secundaria • Modificación de comportamiento incluida la dieta
en áreas intertriginosas • No rascarse
• Corticoesteroides de baja potencia en cara
• Hidrocortisona, desonida, mometasona,
furoato
• Adelgazamiento de la piel y
telangectasias
• Aunque los niveles de malassezia no se
correlacionan con la severidad los antifúngicos
son medicamentos de primera línea.
• Ketoxonazol, naftifine y ciclopirox.
TRATAMIENTO ALTERNATIVO
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
• Inhibidores de la calcineurina CAUSAS:
• Tacrolimus, pimecrolimus.
• Alcoholismo crónico
• Propilenglicol
• Tratamiento de diálisis crónica
• Colitis crónica, particularmente colitis ulcerosa o
• Se ha informado que el aceite de árbol de té
beneficia la afección enteritis regional
• Cirrosis de hígado
• El fluconazol sistémico puede ayudar si la
• Tuberculosis del tracto GI
dermatitis seborreica es grave o no responde.
• Tumor carcinoide maligno
• Se ha recomendado la terapia combinada
• Síndrome de hartnup
• Uso de isoniazida
TRATAMIENTO PARA CASPA
• Compite bioquímicamente con la
• Mejor shampoo: acido salicílico, alquintran, selenio,
azufre o zinc. Una marca buena es sebryl y si no niacina.
funciona es sebryl plus (traen antifúngico) • Administración a largo plazo de 5-fluorouracilo
• La pelagra también se observó como una reacción
• La caspa responde a un lavado con champú más
adversa cutánea después del consumo de té de
frecuente o un período más prolongado de formación
de espuma. kombucha
• Se debe suspender el uso de laca o pomadas para el • La pelagra puede desarrollarse en pacientes con
dermatitis atópica que siguen dietas de
cabello.
eliminación
• Los champús que contienen ácido salicílico, alquitrán,
selenio, azufre o zinc son efectivos y se pueden usar
en un programa alterno.
• Una alternativa al champú con zinc es un
acondicionador enjuague con zinc, fluocinolona al
0.01% y acetónido tópico.
• petróleo.
• La oclusión nocturna de alquitrán,
• solución Baker's P&S puede ayudar a suavizar las
placas gruesas del cuero cabelludo.
• ketoconazol y ciclopirox pueden ayudar a reducir los
reservorios del cuero cabelludo de levadura
Malassezia. •
• Los champús se pueden usar en lesiones del tronco o
en la barba, pero pueden causar inflamación en las EPIDEMIOLOGIA:
áreas intertriginosas o faciales. • No existen epidemias de pelagra
• Existen en países en desarrollo
donde el maíz no ha sido tratado.
• Dieta baja en niacina
PELAGRA
• No hay predilección por la raza, ni el
• Es una enfermedad que es producida por la sexo
deficiencia de la niacina o también llamada • Sucede en todas las edades, aunque es una
vitamina b3. enfermedad mas frecuentemente encontradas
en adultos.
• La pelagra también se desencadena por • Pediátricos padecen mas comúnmente
deficiencia de triptófano. de desnutrición
• Aminoácido esencial, solo se obtiene de
la dieta.
MANIFESTACIONES CLINICAS
CLAFICICACION
• Debido a que las funciones celulares en múltiples
órganos y tejidos se ven afectadas por la
deficiencia de niacina, las expresiones clínicas de
la pelagra son diversas.
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
• Los cambios • 3 D. Diarrea, demencia, dermatitis y
patológicos en la piel muerte.
incluyen dilatación • Biometria hematica
vascular, proliferación • Anemia
del revestimiento endotelial, infiltración • Hipoproteinemia
linfocítica perivascular, hiperqueratinización y • Calcio elevado
posterior atrofia de la epidermis. • Fosforo disminuido
• Niveles niacina bajos
• La inflamación y atrofia de las mucosas afectan a
• Triptofano
la mayor parte del tracto gastrointestinal. • NAD , NADP
• La evidencia de glositis y atrofia de las papilas de • Examenes urinarios en 24 hrs.
la lengua son hallazgos característicos, junto con • N- metilnicotinamida bajos
gastritis y posterior atrofia de la mucosa
gástrica.
TRATAMIENTO:
• También se observa con
• Dieta equilibrada que incluya otras vitaminas B
frecuencia inflamación • Evitar contacto con el sol
aguda del intestino • Multivitamínico
delgado y el colon.
• La nicotinamida se administra en dosis de 250 a
• Se pueden encontrar cambios patológicos en el 500 mg diarios por vía oral.
sistema nervioso en el cerebro, la médula espinal • Tratamiento con el neurologo o psiquiatra.
y los nervios periféricos.
PRONOSTICO
• Los hallazgos incluyen desmielinización y
degeneración en parches de las partes afectadas • Si es diagnosticada a tiempo la pelagra tiene un
del sistema nervioso
excelente pronostico.
• Lesiones bilaterales y simétricas • Sin tratamiento la pelagra es mortal
• La morbilidad esta relacionada con la
• En las áreas expuestas al sol disfuncion multiorganica.
• La piel continuara teniendo ardor hasta
• Distribución en guante en
que se alivie y heridas hipopigmentadas
las manos (guante
se quedarán en la piel
pelagroso)
• El sistema gastrointestinal continua teniendo
• Distribución en forma de diarrea y se mantiene con un estado de
bota en el pie (bota malaabsorción
pelagrosa). • La deficiencia de niacina en la dieta es rara en los
países industrializados.
• La luz solar produce el collar •Las manifestaciones clínicas incluyen las "tres
de Casal y lesiones en alas de D":
mariposa en la cara. RESUMEN
MANIFESTACIONES PRODOMICAS 1. Diarrea (gastroenteritis)
2. Dermatitis (exantema pigmentado localizado)
• Al inicio podria manifestarse con astenia,
3. Déficit neurológico generalizado, incluyendo
debilidad y pérdida del apetito.
pérdida cognitiva (demencia).
• Ansiedad, tristeza 4. Cuarta D, Death - de muertito.
1. En ese orden
• Posteriormente inician las manifestaciones de la
piel. • El diagnóstico suele ser clínico y, en general, es
eficaz la administración de suplementos
DIAGNÓSTICOS: dietéticos por vía oral o, si es necesario, por vía
IM.
• Historia clinica (diagnostico clinico)
VITILIGO
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
• Perdida progresiva de melanocitos, provocando
manchas acromicas o blanquecinas en la piel y mucosas. FACTORES DE RIESGO:
• Etiología: desconocida
• Clínica: machas acromicas extensas • Más común en mujeres
• Dx: lampara de WOOD (para descartar tiña) • Color de piel (fototipos cutáneos III y IV, según
• Tratamientos: coricoides topicos (betametasona) e la clasificación de Fitzpatrick)
inhibidores de la calcineurina (tracrolimus). • 20-40 años
• Mestizos
PITIRIASIS ALBA
• Factores hormonales
La lesión característica es un mancha hipocrómica como el • Exposición a la luz UV y rayos infrarrojos
vitíligo (principal dx diferencial), la diferencia es que • Traumatismo
estará en zona donde pega el sol como la cara
ES EL FAMOSO PAÑO
• No definida,
• Staphylococcus Aureus/ Streptococcus viridans ??
• Se relaciona con piel seca, mala higiene corporal,
deficiente higiene nasal, exposición excesiva a la luz
solar, área seborreica Atopia
• Dx diferencial: vitíligo
• Esta se puede corregir con tratamiento
TRATAMIENTO:
✓ Medidas higiénicas
✓ Crema de yodoclorohidroxiquinoleina (clioquinol)
1 o 3%
✓ Pomada con Acido salicílico al 0.5 o 3%
✓ Crema emoliente
✓ Hidrocortisona por periodos breves
✓ LOS CORTICOIDES ES LO MEJOR NO
DEJARA CICATRIZ
MELASMA
Hiperpigmentación facial adquirida, por lo general
simétrica, caracterizada por manchas circunscritas, de
color café claro a oscuro, en ocasiones grisáceo, de
evolución crónica, recurrente, sólo controlable y de
patogenia desconocida, que puede llegar a ser recalcitrante
con un impacto negativo en la calidad de vida de quienes lo DX:
padecen. -LUZ DE WOOD
Revela aumento de contraste del color en la epidermis
EPIDEMIOLOGIA -Escala de intensidad “MASI (Melasma Area and Severity
• Afecta a todas las etnias Index)
• > Frecuencia en zonas tropicales Para cuantificar la hipermelanosis
• Latinoamerica
• Sudeste de Asia TRATAMIENTO:
• > Frecuencia en mujeres de mediana edad,
principalmente de tez morena
• Ocurre en 66% de las embarazadas y disminuye
o desaparece después del parto.
• 33%persiste por tiempo indefinido
• Se observa en mujeres menopáusicas,varones y
niños
• 2% en servicios de dermatología En embarazadas después se quitara
• 6% en consulta privada
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
ALOPECIA
• Es autosómico dominante: se heredada
• Tratamiento:
▪ Finasterida (inh de 5-alfa-reductasa)
▪ Minoxidil (el tópico es por un mínimo de 3
meses para ver resultados , si no le funciona
se puede cambiar a la oral por 3 meses más)
▪ Los medicamentos solo ayudan en
porcentajes muy pequeños
▪ Autotransplante de pelo (muy costoso)
ONICOMICOSIS
Tricopiton:
Tratamiento: terminatina (en uñas siempre es )
UÑAS ENTERRADAS:
• puede ser por cortarse mal las uñas
• mal calzado
Las uñas al cortar no se deben redonder por que será un
factor de riesgo
DX: clínico
TRATAMIENTO:
• en forma bilaterales se aconseja la resección en
media luna de las parte blinda (técnica de
Dubois). Algunos usan antiséptico como la
polihexanida al 0.1% para evitar la infección
posterior a la avulsión.
ACNE
ROSACEA
Descargado por Nathaly abigail Aviles ovaje
(nathy03ova@gmail.com)
Encuentra más documentos en www.udocz.com
También podría gustarte
- Análisis Psicológico Película 'El MaquinistaDocumento5 páginasAnálisis Psicológico Película 'El MaquinistaAmalia HernándezAún no hay calificaciones
- Sindrome MetabolicoDocumento44 páginasSindrome MetabolicoAby Jacome100% (1)
- World Atopic Eczema DayDocumento38 páginasWorld Atopic Eczema DaymariafernandakmachadoAún no hay calificaciones
- Ecce MasDocumento5 páginasEcce MasYasmin MonteiroAún no hay calificaciones
- Lesiones EccematosasDocumento24 páginasLesiones EccematosasHenrry Temis QuisbertAún no hay calificaciones
- Datos ClínicosDocumento26 páginasDatos ClínicosEliécer MorenoAún no hay calificaciones
- DermatopatiasDocumento48 páginasDermatopatiasvaleAún no hay calificaciones
- Skin Diseases - Hormonal Acne Case Report by SlidesgoDocumento23 páginasSkin Diseases - Hormonal Acne Case Report by SlidesgoDana HazelAún no hay calificaciones
- DermatitisDocumento33 páginasDermatitisNatalia SentiesAún no hay calificaciones
- Dermatitis ReaccionalDocumento69 páginasDermatitis ReaccionalMarioAún no hay calificaciones
- Dermatosis Reaccionales.Documento119 páginasDermatosis Reaccionales.lauravent0927Aún no hay calificaciones
- Patología Más Frecuente de La PielDocumento58 páginasPatología Más Frecuente de La PielguuuzoAún no hay calificaciones
- Dermatitis Atopica PDFDocumento8 páginasDermatitis Atopica PDFDavid CaceresAún no hay calificaciones
- Arch Ivo 8955Documento2 páginasArch Ivo 8955Harumi RazoAún no hay calificaciones
- Dermatitis Contacto y PañalDocumento4 páginasDermatitis Contacto y PañalAstrid Lorelei Castro MolinaAún no hay calificaciones
- Eccemas o Dermatitis 63298 Downloable 851879Documento8 páginasEccemas o Dermatitis 63298 Downloable 851879Feguens HenriusAún no hay calificaciones
- Dermocosmetica Pieles SenciblesDocumento44 páginasDermocosmetica Pieles SenciblesManuel NinahuancaAún no hay calificaciones
- Dermatosis Reaccionales Slide-1Documento16 páginasDermatosis Reaccionales Slide-1Bruno Arruda CorreiaAún no hay calificaciones
- DermatopatiasDocumento9 páginasDermatopatiaskokeulloaAún no hay calificaciones
- ECCEMADocumento33 páginasECCEMADaniela Nayeli Urbina TorrenteAún no hay calificaciones
- Dermatitis Atópica - Resumen11Documento6 páginasDermatitis Atópica - Resumen11Diana Ximena Avila Martinez'sAún no hay calificaciones
- Dermatitis Atópica. Equipo 6, M.S. TegumentarioDocumento27 páginasDermatitis Atópica. Equipo 6, M.S. Tegumentario1 Aguilar Ocaña Fernanda IsabellaAún no hay calificaciones
- Dermatitis Por ContactODocumento19 páginasDermatitis Por ContactOJR Bio GenAún no hay calificaciones
- Dermatosis Nic y NocDocumento4 páginasDermatosis Nic y Nocjesusarmandoescobedo10Aún no hay calificaciones
- Dermatitis AtópicaDocumento3 páginasDermatitis AtópicaJOSE PATRICIO FUENTES GALLARDOAún no hay calificaciones
- ENFERMEDADES DE LA PIEL FinalDocumento17 páginasENFERMEDADES DE LA PIEL FinalEstefani Alejandra Mendoza BorjasAún no hay calificaciones
- Dermatitis AtópicaDocumento12 páginasDermatitis AtópicaLIZ MARISELL SAAVEDRA BRAVOAún no hay calificaciones
- Ecce MasDocumento38 páginasEcce MasLarissa BogarinAún no hay calificaciones
- Tema Que Toque:V: Universidad Nacional Mayor de San MarcosDocumento27 páginasTema Que Toque:V: Universidad Nacional Mayor de San MarcosENRIQUE JULIO JOSÉ CORNEJO PALACIOSAún no hay calificaciones
- Dermatitis Atopica y Contacto Cursos 2021Documento121 páginasDermatitis Atopica y Contacto Cursos 2021Vero TarellaAún no hay calificaciones
- Dermatitis de ContactoDocumento37 páginasDermatitis de Contactojhean piersAún no hay calificaciones
- Tema 7 Cuidado de La PielDocumento20 páginasTema 7 Cuidado de La PielKeiko Kimberly RamosAún no hay calificaciones
- 11 Dermatitis AtópicaDocumento65 páginas11 Dermatitis AtópicaAlan Ochoa CanelAún no hay calificaciones
- Dermatitis Por ContactoDocumento3 páginasDermatitis Por ContactoFlorecitas estudiosasAún no hay calificaciones
- DermatitisDocumento17 páginasDermatitisOSCAR ZARATEAún no hay calificaciones
- Dermatitis Atópica, de Contacto y SeborreicaDocumento8 páginasDermatitis Atópica, de Contacto y SeborreicaMaría Pérez100% (1)
- Dermatitis Atopica Seborreica ContactoDocumento6 páginasDermatitis Atopica Seborreica ContactoGabrielaAún no hay calificaciones
- EczemaDocumento8 páginasEczemaMateo CaparoAún no hay calificaciones
- Dermatosis Por ContactoDocumento57 páginasDermatosis Por ContactoDaniela NavarroAún no hay calificaciones
- PROBLEMAS DERMATOLOGICOS MÁS FRECUENTES SemiDocumento17 páginasPROBLEMAS DERMATOLOGICOS MÁS FRECUENTES SemiEdgar NavaAún no hay calificaciones
- Presentacion Celulas y Bacterias Ilustrativo RosaDocumento35 páginasPresentacion Celulas y Bacterias Ilustrativo RosaRaulALopezAún no hay calificaciones
- DermatitisDocumento48 páginasDermatitisNelfrancys J ConejeroAún no hay calificaciones
- Dermatitis Por ContactoDocumento3 páginasDermatitis Por ContactoAndyAAún no hay calificaciones
- HiperhidrosisDocumento4 páginasHiperhidrosisVir KleinAún no hay calificaciones
- DermatologíaDocumento221 páginasDermatologíaMarianela Vásquez ArayaAún no hay calificaciones
- Demartitis Por Contacto y Dermatitis Del Pañal AbgsDocumento2 páginasDemartitis Por Contacto y Dermatitis Del Pañal AbgsMilton RodriguezAún no hay calificaciones
- Dermatitis Por ContactoDocumento45 páginasDermatitis Por ContactoLesly Isabel Quispe TelloAún no hay calificaciones
- z87A27A7 - p0Xj7sEXH 4bx0LCE cHs18dJzwt71s9gDocumento44 páginasz87A27A7 - p0Xj7sEXH 4bx0LCE cHs18dJzwt71s9gAlejandro RomeroAún no hay calificaciones
- Agentes AntiinfecciososDocumento16 páginasAgentes AntiinfecciososFiory GDAún no hay calificaciones
- La PielDocumento3 páginasLa PielJocelyn HerreraAún no hay calificaciones
- DermatosisDocumento40 páginasDermatosiskatherine lizethAún no hay calificaciones
- Talleres de DermatologiaDocumento85 páginasTalleres de DermatologiasebaszambranoAún no hay calificaciones
- Fisiopato Piel y AnexosDocumento33 páginasFisiopato Piel y AnexosCesart X69Aún no hay calificaciones
- DermatitisDocumento20 páginasDermatitisYoliangelAún no hay calificaciones
- Dermatitis de Contacto o EccemaDocumento13 páginasDermatitis de Contacto o EccemaNATHALY ABIGAIL MENENDEZ AVALOSAún no hay calificaciones
- Enfermedades de La Piel: Dermatitis Atópica (Eccema)Documento11 páginasEnfermedades de La Piel: Dermatitis Atópica (Eccema)presly espinoza100% (1)
- Dermatitis Atopica NelaDocumento45 páginasDermatitis Atopica NelaMarianela Monserrat Villela RodriguezAún no hay calificaciones
- Dermatitis Atopica, Dermatitis de Contacto, Dermatitis SeborreicaDocumento4 páginasDermatitis Atopica, Dermatitis de Contacto, Dermatitis SeborreicaAdriana SanchezAún no hay calificaciones
- Dermatología PDFDocumento4 páginasDermatología PDFmarceAún no hay calificaciones
- Dermatitis de ContactoDocumento57 páginasDermatitis de ContactoLizAún no hay calificaciones
- Dermatitis AtopicaDocumento17 páginasDermatitis AtopicaGabriel Vildoso GarciaAún no hay calificaciones
- No Más Acné: La guía definitiva para eliminar los granos de tu vidaDe EverandNo Más Acné: La guía definitiva para eliminar los granos de tu vidaCalificación: 5 de 5 estrellas5/5 (1)
- Pautas Del EUNACOM DIEMBRE DE 2017Documento12 páginasPautas Del EUNACOM DIEMBRE DE 2017Lucho Gutierrez SierraAún no hay calificaciones
- Terminología Médica: Dra. Vilma Herrera BautistaDocumento15 páginasTerminología Médica: Dra. Vilma Herrera BautistaLEONARDO FRANKS MAYHUA FERNANDEZAún no hay calificaciones
- Factores de Riesgo y Patologías en El EmbarazoDocumento4 páginasFactores de Riesgo y Patologías en El EmbarazoRebeca VásquezAún no hay calificaciones
- Hemoglobinuria Paroxística Nocturna: EtiologíaDocumento2 páginasHemoglobinuria Paroxística Nocturna: EtiologíaEdu Morales100% (1)
- JAIR ANDRES GONZALEZ FUENTES - Caso ClinicoDocumento4 páginasJAIR ANDRES GONZALEZ FUENTES - Caso ClinicoJania PeñaAún no hay calificaciones
- Caries DentalDocumento4 páginasCaries DentalCarlosDueñas100% (1)
- Hombro DolorosoDocumento30 páginasHombro DolorosoManuel ErcillaAún no hay calificaciones
- Curso Intensivo para El Enarm Edicion de BolsilloDocumento168 páginasCurso Intensivo para El Enarm Edicion de BolsilloJerry Carhuatanta Saavedra0% (1)
- Apuntes Parcial ToraxDocumento28 páginasApuntes Parcial ToraxferAún no hay calificaciones
- ALBUMINA EspanolDocumento6 páginasALBUMINA EspanolLuis Salvador CamposAún no hay calificaciones
- AntihemeticosDocumento34 páginasAntihemeticosfabrizzioAún no hay calificaciones
- Resumen PediatriaDocumento43 páginasResumen PediatriaRadelyn De La CruzAún no hay calificaciones
- Evento CerebrovascularDocumento20 páginasEvento CerebrovascularJose Francisco Cibrian GarciaAún no hay calificaciones
- (Rm23) - Simulacro 12 de Marzo - Parte A - Con ClavesDocumento13 páginas(Rm23) - Simulacro 12 de Marzo - Parte A - Con ClavesRenato Herrera GonzalesAún no hay calificaciones
- Patología Metabólica Del Hueso Semana 8Documento43 páginasPatología Metabólica Del Hueso Semana 8linda santosAún no hay calificaciones
- CirrosisDocumento26 páginasCirrosisfelipeAún no hay calificaciones
- ADENOIDESDocumento46 páginasADENOIDESdrasinningAún no hay calificaciones
- CONDROSARCOMADocumento2 páginasCONDROSARCOMAChuquilin Sanchez jheny lorenaAún no hay calificaciones
- Fibrosis PulmonarDocumento18 páginasFibrosis PulmonarKatalina Victoria Almonacid VargasAún no hay calificaciones
- Radiologia Abdominal SEDIADocumento162 páginasRadiologia Abdominal SEDIADalton Hollen Dias Aniceto de LimaAún no hay calificaciones
- Infarto LacunarDocumento27 páginasInfarto LacunarChoca TarantinoAún no hay calificaciones
- Triptico de Asma BronquialDocumento2 páginasTriptico de Asma BronquialAshlin Desiree Gutiérrez MendivilAún no hay calificaciones
- Mir 12 2425 Preguntastestdeclase If 1VDocumento14 páginasMir 12 2425 Preguntastestdeclase If 1Vjosmary solisAún no hay calificaciones
- 2da Capa Formato de Afiliacion2Documento9 páginas2da Capa Formato de Afiliacion2Bryan H. MejiaAún no hay calificaciones
- JUGOTERAPIADocumento138 páginasJUGOTERAPIAEnrique Corona AllerdiAún no hay calificaciones
- Perimetro Craneal Microcefalia Macrocefalia AlteracionesDocumento14 páginasPerimetro Craneal Microcefalia Macrocefalia Alteracionesedwin gilAún no hay calificaciones
- Cardenas Tapia Ivan Miguel - Tema 6 PsiquiatriaDocumento5 páginasCardenas Tapia Ivan Miguel - Tema 6 Psiquiatriajohn smithAún no hay calificaciones
- Dolor Abdominal AgudoDocumento36 páginasDolor Abdominal AgudoJuniorCruzCeliAún no hay calificaciones