Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Pares Craneales
Cargado por
Victoria Dicotto0 calificaciones0% encontró este documento útil (0 votos)
12 vistas9 páginasEl documento describe los procedimientos para examinar los 12 pares craneales. Resume los pasos para evaluar el par craneal I (olfativo), incluyendo identificar olores con los ojos cerrados; el par craneal II (óptico), como medir agudeza visual y examinar campos visuales, visión de colores y fondo de ojo; y el par craneal III (motor ocular común), observando ptosis, movimientos oculares y reflejos.
Descripción original:
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEl documento describe los procedimientos para examinar los 12 pares craneales. Resume los pasos para evaluar el par craneal I (olfativo), incluyendo identificar olores con los ojos cerrados; el par craneal II (óptico), como medir agudeza visual y examinar campos visuales, visión de colores y fondo de ojo; y el par craneal III (motor ocular común), observando ptosis, movimientos oculares y reflejos.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
12 vistas9 páginasPares Craneales
Cargado por
Victoria DicottoEl documento describe los procedimientos para examinar los 12 pares craneales. Resume los pasos para evaluar el par craneal I (olfativo), incluyendo identificar olores con los ojos cerrados; el par craneal II (óptico), como medir agudeza visual y examinar campos visuales, visión de colores y fondo de ojo; y el par craneal III (motor ocular común), observando ptosis, movimientos oculares y reflejos.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 9
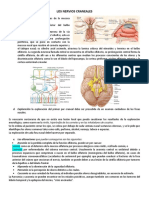
Pares Craneales.
Par craneal I 1: Olfativo: debe ir precedida de un examen de las
fosas nasales para descartar lesiones y comprobar su
permeabilidad. Identificar olores aromaticos como perfume, cafe,
vainilla, tabaco, jabon de olor acercandolos a las narinas, con los
ojos cerrados y la fosa nasal opuesta bloqueada, cada lado por
separado. No usar olores irritantes
como amoniaco por que estimulan los receptores sensitivos del
trigemino.
Par craneal II 2: Optico: comprende: agudeza visual,
campimetria, vision de colores y fondo de ojo.
1) Agudeza visual
a) Vision Lejana: si el paciente usa lentes, se efectua con o sin
ellos. Se debe leer a una distancia de 6 mts, hasta que la linea
mas pequena que pueda leer con claridad; los ojos se exploran
en forma alterna, con un ojo cubierto con una tarjeta sostenida
por el paciente. Se expresa como vision ideal 20/20 o 6/6. el
numerador indica el numero de pies o metros a que se efectua la
lectura, y la distancia a la cual el tipo mas pequeno de letra debe
ser leido por una persona normal constituye el denominador. Si el
paciente no puede leer una letra mas grande de la tabla de
Snellen a 6mts, se debe acercar hasta que pueda hacerlo y anote
la distancia de 1mt el resultado se anota como 3/200 o 1/60 con
las personas analfabetas se puede emplear el cartelon de las E
preguntandole hacia donde estan dirigidos los cm. realizamos:
· Vision cuenta dedos: puede contar los dedos
· Vision bultos: incapaz de distinguir detalles
· Proyeccion luminosa: no distingue objetos, pero percibe un
estimulo luminoso.
b) Vision Cercana: tabla de Rosenbaum a 35 cm., tabla de
Jaeger,sino tiene estas tablas se usa una hoja de periodico con
letras de diferentes tamano, se anotan los resultados y se realiza
el mismo procedimiento en el otro ojo. Tambien se puede
determinar la A.V. con una carta de Snellen de bolsillo a 75 cm.
del paciente.
2) Campos Visuales: se explora mediante compimetria por
confrontacion colocandose el observador al frente del paciente a
una distancia de 60 cm.; el paciente se cubre el ojo y mira
fijamente la nariz del medico, igual lo hace este pero cierra el ojo
contrario. El examinador movera un dedo u objeto de color vivo
del centro de la periferia, en c/u de los cuadrantes de la mirada
por separado en cada ojo. El paciente debe notificar sobre la
incursion del objeto.
Se examina cada ojo por separado, se mueve un objeto a 2-3
cm., por delante en el campo visual en los 4 cuadrantes y el
paciente avisa cuando deja de ver el objeto.
Tambien se le muestra un numero diferente de dedos en
campos visuales opuestos y se le pide que lo sume.
3) Vision cromatica: carta de lshijhara o carta de colores.
Holmgren (madeja de lana de diferentes colores) se determina la
capacidad de un individuo para distinguir los colores rojos, verdes
y azules.
4) Fondo de ojo: hacer el examen en un cuarto oscuro fijando la
mirada en un punto de la pared. El ojo del enfermo se examina
con la mano y el ojo ipsolateral del examinador. En caso de que
tanto el medico como el paciente usen lentes, ambos deben
retirarlos. El medico debera colocarse de pie o sentado frente al
paciente (sentado) y un poco por fuera del ojo a examinar.
Coloquese a una distancia 30 40 cm. formando un angulo de
15o- 25o con el paciente. Para ojos miopes se usan lentes
divergentes o negativas de color rojo en el oftalmoscopio. En ojo
hipermetrope lentes convergentes o positivas de color negro.
Usando lentes positivas convergentes (color negro) comenzar
con lente 0
observar los medios transparentes del ojo (reflejo brillante)
comovenosos (mayor calibre, rojo oscuro y de poco reflejo
luminoso)(relacion 2.3) retina, macula y fovea (lado temporal)
Par craneal III 3: Motor Ocular Comun.
Interviene en: constriccion pupilar, elevacion parpado superior,
mayor parte de movimientos extraoculares. Lo primero que se
debe realizar es una inspeccion: comenzando en los parpados, si
son simetricos o no, buscar ptosis palpebral, inspeccionar la
pupila: tamano y bordes.
Explorar movimientos oculares: se explora colocandose el
medico “cara a cara” se le dice que siga el indice con la mirada,
en distintas sin mover la cabeza.
Reflejo fotomotor: al colocar una luz brillante frente al ojo se
produce una miosis inmediata, se debe estudiar cada ojo por
separado. La respuesta del ojo contralateral-> reflejo consensual.
Reflejo acomodacion: pedir al paciente que mire un punto de la
pared, luego desde arriba o afuera a 10 cm. de distancia del ojo
debe fijar la mirada en el objeto. Una respuesta N es miosis y
convergencia de la mirada. La lesion del III par-> estrabismo
divergente, ptosis palpebral y midriasis. Es incapaz de mover el
ojo hacia arriba, abajo o adentro en
el lado afectado.
Par craneal IV 4: Patetico O troclear
Oblicuo mayor. Movimiento del ojo afuera y abajo (mirar los
hombros, bajar escaleras) Seguir con la mirada los objetos sin
volver la cabeza. La lesion produce un ojo elevado arriba y
adentro.
Sensitivo: (facial) I Oftalmica, II maxilar superior, III maxilar
inferior.
Reflejo corneal: tocar la cornea con algodon; mirar hacia un lado -
> parpadeo del ojo mentoniano, y estornutatorio. Sensibilidad:
con los ojos cerrados: tactil (algodon), dolorosa (alfileres), termica
(calofrio),tocar la nariz con algodon.
Sensorial: trastorno auditivos, alteracion secrecion nasal y
lagrimal.
Par craneal 6: Motor Ocular Externo.
Recto externo. Desviacion lateral del ojo hacia fuera. Produce
movimientos del ojo hacia fuera. La lesion causa estrabismo
convergente.
Par craneal 7: Facial.
a) Funcion Motora: interviene en los movimientos de los
musculos de la cara (mimica) y el estribo, con excepcion del
elevador del parpado superior y los musculos del cuello. A la
inspeccion se refiere a la debilidad del nervio facial, las
manifestaciones mas sutiles son el reflejo palpebral y el cierre
incompleto de los parpados (se examina al paciente con la
cabeza hiperextendida)
b) Funcion Sensorial y Gustativa: funcion gustativa de los
dedos tercios anteriores a la lengua: se le pide al paciente que
identifique con los ojos cerrados, los cuatro sabores
fundamentales: salado, dulce, acido y amargo, utilizando
sustancias solubles en agua como sal, azucar, vinagre. La
solucion se coloca con un hisopo de algodon sobre el dorso de la
lengua en cada lado separado; la lengua debe permanecer fuera
de la boca hasta que identifique el sabor. Despues debe probar
con uno de los sabores, debe enjuagarse la boca antes de
proseguir al siguiente.
c) Funcion Secretoria: o vegetativa: a traves de las glandulas
salivales y lagrimales.
d) Funcion Sensitiva: inerva el conducto auditivo externo y parte
del pabellon auricular.
Par craneal 8: Auditivo.
Debe ir presidido de un examen cuidadoso del oido: otoscopia
para explorar la permeabilidad del conducto auditivo externo.
1) Coclear: Agudeza Auditiva: con los ojos cerrados a 30-60 cm.
de distancia se comienza con susurro de la voz (palabras de dos
silabas, numeros monosilabos), usar un ambiente silenciosos, se
coloca un reloj de tic tac cerca del oido del paciente e ir
retirandolo lentamente hasta que deje de escucharlo, o sentido
inverso, acercarlo gradualmente hacia el odio. Probar en cada
oido por separado y ocluir el oido contralateral. Igualmente
haciendolo chasquear los dedos indice y pulgar.
Percepcion osea:
a) Prueba de Weber utilizando un diapason de frecuencia alta
(250 512 c/seg.), colocando por su base en la parte superior
de la cabeza del paciente y preguntandole si el sonido lo
percibe igual en ambos lados (normal) o mas en uno que
otro (Weber lateralizado). Colocar el diapason en la linea
media de la cabeza o frente del paciente-> normalmente no
debe haber lateralizacion, el sonido se percibe mejor por el
oido sano si la sordera es debida a una afeccion del oido
interno (sordera conductiva de percepcion) y por el oido
afecto si es debida: a trastornos del oido medio (sordera de
transmision) –Z neurosensorial. En caso de resultados
anormales es mas audible a un oido lo que hace pensar en
deficit conductivo (obstruccion) de dicho oido y
neurosensorial del contralateral.
b) Rinne: comparar conduccion aerea (c.a) y conduccion osea
(c.o): colocar el diapason en vibracion sobre apofisis
mastoides del temporal hasta que el paciente no llegue a
percibir el sondo, anotar la duracion, despues colocar con
rapidez el diapason cerca del conducto auditivo con un lado
hacia el oido y anotar el tiempo -> oye o no?, Rinne normal
(positiva) N= el sonido puede oirse mas tiempo a traves del
aire que por el hueso el doble del tiempo, Rinne (-) la c.a es
mas corta o igual que la conduccion osea -> sordera de
transmision (oido medio), sordera de percepcion (oido
interno).
c) La prueba de Schwabach: consiste en comparar la
capacidad de audicion del paciente y del examinador por
conduccion osea, colocando el diapason sobre la apofisis
mastoides, el paciente debe percibir el sonido por 18”. Si
es mayor se dice que el Swabach esta prolongado.
2) Vestibular: equilibrio (vestibular) tomar en cuenta sintomas,
vertigo, tinnitus o acusfenos y trastornos, del equilibrio. Ademas
de los nistagmos provocarlos. Los brazos hacia delante y que
toque las manos del examinado, luego cierre los ojos, levanta las
manos y vuelve a tocar las manos del medico.
Nistagmo: paciente en decubito dorsal, se le pide que mire hacia
arriba y se procede a rotar la cabeza hacia un lado, la cabeza
debe sobresalir de la camilla y el examinador la sostiene y debe
girarla hacia un lado, a los 2” debe aparecer el nistagmo, luego
de un intervalo se realiza hacia lado contrario. Con los ojos
cerrados, el paciente camina si desplazarse. Normalmente tras
uno 50 pasos se observa una desviacion de 45o.
Par craneal 9: Glosofaringeo.
Sensitivo: faringe y parte posterior lengua se explora junto al
facial (gusto 1/3 posterior) Lengua. Reflejo faringeo o nauseoso.
Motor:
faringe reflejo deglucion tocar la lengua (porcion posterior) con
hisopo o bajalengua en cada lado de la uvula, el lado tocado
debe elevarse.
Par craneal 10: Vago.
Sensitivo: faringe y laringe. Ademas pulmon, esofago,
estomago,intestinos y diafragma. Se explora junto a 9o par, tomar
en cuenta si hay disfagia y disfonia. Motor: paladar, faringe y
lanrige.
1. observar la simetria del velo del paladar.
2. con la espatula colocada sobre la lengua pedirle al paciente
que pronuncie la silaba “aaaa”, el velo del paladar se debe elevar
en forma simetrica.
3. mandar a deglutir al paciente, para observar el movimiento de
ascenso y descenso de la laringe.
Par craneal 11: Espinal.
Motor: esternocleidomastoideo y porcion superior del trapecio.
Palpar los musculos y luego mandarlo a hacer lo movimientos
activos y contraresistencia de flexion, extension, rotacion y
lateralizacion de la cabeza, ademas ascenso y descenso del
hombro.
Par craneal 12: Hipogloso.
La lesion. La fuerza de la lengua puede probarse pidiendo al
paciente que la saque de la boca y la mueva hacia uno y otro
lado oponiendose a estos movimientos con un bajalenguas.
Valorar la coordinacion motora fina empleando consonantes
(palabras) que pongan tension la lengua por ejemplo “sin duda,
pretextos, ni tonterias” n, d, t.
Examen de las Funciones Motoras.
Fuerza muscular: se llama motilidad la ejecutada por el propio
paciente. Se comienza observando tropismo o desarrollo
muscular
PATRA lo cual evaluamos volumen de las masas musculares
especialmente en forma comparativa para ver si existe diferencia
con el lado opuesto, tambien se puede medir el volumen con una
cinta metrica en partes simetricas tomando como punto de
referencia las eminencias oseas. Se mide la circunferencia
precisando la altura de la medicion, por encima de la rotula o del
olecranon etc. Y se registra en centimetros. Si existe una perdida
de volumen se llamara atrofia o
hipotrofia muscular. Luego palpamos los musculos que deben ser
en reposo de consistencia firme, blanda y elastica. Se debe
explorar la motilidad activa ordenandole al paciente que se
siente, se para etc. Para descubrirse si el paciente presenta o no
paresia de los miembros existen las maniobras de Mingazzini y
Barre.
La maniobra de Mingazzini. Se realiza con el paciente acostado
en decubito dorsal, elevando simultaneamente los miembros
inferiores el mas tiempo posible, el miembro con la paresia a caer
antes que el
sano, se registran Mingazzini positivo. Igual procedimiento se
hace para los miembros superiores.
La maniobra de Barre. Se coloca al paciente en decubito
dorsalcolocando las pierna en Tono Muscular: resistencia que
se siente cuando una articulacion se
mueve pasivamente en una contraccion permanente e
involuntaria, de grado variable de caracter reflejo. El tono
muscular se explora con la inspeccion, la palpacion, motilidad
pasiva y las pruebas de pasividad. La inspeccion revela al relieve
de las masas musculares, la perdida de relieve muscular nos
indica flacidez (hipotonia) y cuando
existe hipertonia que se comprueba al palpar el musculo notando
un musculo blando en la hipotonia y duro cuando el tono esta
aumentado (hipertonia).
La motilidad pasiva. El paciente debe colaborar extremadamente,
para locuaz debe mantener relajado sus extremidades, el
examinador tomara las extremidades del paciente y realiza
movimientos cementarios, de flexion, extension, etc. En las
hipotonias la amplitud de movimiento es exagerado. Las pruebas
de pasividad: el medico toma con ambas manos un brazo lo
sacude con fuerza y observa si los movimientos son amplios o
mas amplios que lo normal o si existe alguna resistencia.
Cerebelo: posee tres funciones anatomofuncionales:
1) El arquicerebelo o lobulo floculonodular, recibe y emite fibras a
los nucleos vestibulares, interviene en la regulacion del equilibrio.
2) Paliocerebelo: interviene la regulacion del tono muscular.
3) El neocerebelo se relaciona con la coordinacion de los
movimientos voluntarios, particularmente en las extremidades
constituidos por los hemisferios cerebelosos.
Pruebas de Regulacion de Equilibrio.
a) Coordinacion estatica. Se coloca al paciente en posicion
erecta, pies juntos (primero con los ojos abiertos y luego
cerrados) y los brazos a los lados y permanezca atento al lado
del paciente por una posible caida, considera normal un cierto
balanceo. Tres fuentes de informacion nutren el equilibrio (vista y
la sensibilidad profunda) bastan dos de ellas para mantener la
posicion de equilibrio. Por tanto un romberg positivo es expresion
tanto del dano del sistema propioceptivo o del sistema vestibular.
b) Coordinacion cinetica o marcha: observar como camina
descalzoel paciente, observar: estabilidad, separacion de los
pies, tipo de paso, movimiento de pendulaciones brazo, girar,
observando la secuencia normal de la marcha, marcha en linea
recta hacia un punto dado, luego se le ordena que de la vueltas y
regrese.
Marcha en punta, marcha en talon, marcha punta-talon primero
con los ojos abiertos y luego cerrados que deambule para atras y
adelante, el medico debera permanecer cerca del paciente en
caso de que pierda el equilibrio. Otra prueba sencilla es la prueba
Del rebote que investiga el tono de los musculos antagonistas: el
sujeto flexiona el antebrazo sobre el brazo, el medico se opone a
la flexion y al retirar el explorador rapidamente su mano del
antebrazo del paciente si
existe lesion la mano del sujeto choca contra su hombro o cara.
Con los cerrados, se le advierte que no se deje mover los brazos,
se le golpea el dorso de la muneca para desplazar el brazo,
N=este regresa a su posicion inicial, si hay lesion -> el brazo
oscilara varias veces.
Prueba de Coordinacion Motora Voluntaria.
Prueba indice nariz el paciente debe tocar su nariz con su dedo
indice alternado ambas manos, esta prueba debera repetirse con
los ojos cerrados. Los movimientos deben ser rapidos, precisos
suaves. Debe realizarse con los ojos cerrados.
Prueba indice, nariz dedo. Se toca al paciente su nariz luego el
dedo del explorador. El explorador debe cambiar rapida y
continuamente la posicion del dedo, se debe hacer en cada mano
por separado. Prueba dedo-dedo. Se realiza teniendo el paciente
los ojos abiertos.
Prueba talon –rodilla: paciente sentado o supino, se pide al
paciente que recorra con su talon la espinilla de la otra pierna
desde la rodilla hasta el tobillo. Debe vigilar que sea en linea
recta y sin desviaciones irregulares. Tambien debe tocar con el
dedo gordo del pie el dedo del explorador, luego que escriba un
numero 8 en el aire con cada pie.
Prueba talon rodilla dedo: pendiente en estas evaluaciones de
que los movimientos deben ser simetricos, precisos, cualquier
exageracion de la amplitud del movimiento, tambien observar que
no exista retardo en la iniciacion o retencion del movimiento debe
existir cronometria, simetria. Los movimientos son en forma
rapida y alternante. Evaluamos la diadococinecia: se coloca al
paciente sentado, y se le pide
que golpee su rodilla con las manos, alternado la palma y el
dorso tocarse la oreja con el indice de la mano del lado opuesto.
Sensibilidad:
Existen tres tipos de sensibilidad la superficial o exteroceptiva, la
profunda o propioceptiva y la visceral o interoceptiva. La
sensibilidad superficial comprende tactil, termica y dolorosa. La
profunda puede ser consciente o inconsciente.
La sensibilidad Superficial:
Tactil: tocar con un algodon, en forma simetrica, en diversas
regiones Dolorosa: estimular con un alfiler u otro objeto agudo
Temperatura: tocar las diferentes partes del cuerpo con tubos de
ensayo que contengan agua caliente y fria.
La Sensibilidad Profunda: consciente se realiza con los ojos
cerrados.
Sensibilidad a la Presion o Barestesia. Se explora ejerciendo
presion con los dedos sobre tendones o masas musculares como
trapecio, pantorrilla o el biceps. Tener cuidado no ejercer
demasiada presion por que la respuesta es propia de la
sensibilidad dolorosa.
Sentido Cenestesico, sentido de posicion o batiestesia. Se
acostumbra probar la sensibilidad postural primero en las
articulaciones interfalangicas terminales con el dedo grueso por
ser casi siempre los primeros afectados, se mantiene la
articulacion a analizar por las caras laterales para no dar pistas
de la direccion del movimiento, se coloca la articulacion en
posicion natural, eleve o baje el dedo y se pregunta al paciente
hacia donde lo ha movido. La perdida
de determinadas sensibilidades puede indicar neuropatia
periferica, la perdida simetrica de sensibilidad indica
polineuropatia. Tambien se le indica al paciente que coloque los
dedos de una mano en posicion igual a la que el examinador le
ha olocado pasivamente los dedos de la otra
mano. Repetir la prueba “dedo nariz” con los ojos cerrados, con
los brazos extendidos mover un brazo unos centimetros hacia
arriba eindicarle al paciente que la regrese a su posicion inicial.
Sensibilidad a la Vibracion y Parestesia. Se utiliza un diapason
entre 128 a 256 ciclos por segundo, se coloca el mango del
diapasonsobre distintas eminencias oseas comenzando con las
articulaciones mas distales.
Capacidad de Discriminacion entre dos puntos. Capacidad
que tenemos de distinguir 2 puntos aplicados al mismo tiempo
sobre la superficie cutanea. Consiste en determinar la distancia
minima entredos excitaciones cutaneas simultaneas para que
sean percibidas como
dos sensaciones distintas. Se utiliza preferentemente el compas
de Weber y se toca la piel del paciente con una o dos puntas en
distintas, zonas corporales, las distancias en que se pueden
distinguir como dobles son variables, lengua 1mm, punta de los
dedos de la manos 3mm, espalda 40mm, brazos y muslos 75mm.
Estereognosia. Mide la capacidad para identificar objetos por
palpacion y requiere que la sensibilidad periferica, la corteza y
memoria esten integras para el reconocimiento de los objetos. Se
le entrega al paciente un objeto familiar (llave, moneda) para
detectar como lo toca o manipula y se le pide que identifique el
objeto, sino lo identifica sugiere una lesion parietal doble.
Grafestesia. Prueba la capacidad para reconocer numeros o
letras trazados con un objeto o los dedos del medico y ejerciendo
ligera presion sobre la
Barognosia: capacidad para reconocer diferencias de peso de
los objetos. Tiene funcion discriminativa (cortical).
Fenomeno de Extincion. Se explora tocando simultaneamente a
cada parte del cuerpo cualquier zona, se pide al paciente que
diga cuantos estimulos nota y donde los localiza, debe notar
ambas sensaciones. El estimulo esta extinguido o abolido en el
lado opuesto a la lesion en la
corteza sensorial.
Reflejos.
Respuesta motora a estimulos sensitivos.
Tecnica: el estimulo se realiza con el martillo de percusion en el
sitio anatomico preciso (tendon o hueso) en posicion adecuada
para facilitar la respuesta, con la fuerza correcta y empleando
maniobras que estimula la respuesta-> entrelazar los dedos y
halar con fuerza ->aumentar refuerzo reflejos profundos.
Comprende:
1. reflejos Osteotendinosos:
a) Cabeza: superciliar nasopalpebral (orbicular de los
parpados) mentoniano o mandibular (maseterino).
b) Tronco: mediopubiano.
c) M.S: bicipital, tricipital, estiloradial (supinador largo),
cubitopronador, flexores de los dedos.
d) M.I: rotuliano, aquiliano, musculo aductor.
e) Miembros inferiores: plantar la estimulacion se efectua
sobre la piel o mucosas, con el uso de un alfiler, trozo
algodon, punta de lapiz, etc.
Mandibular: se coloca el pulgar sobre la barba del paciente con
la boca entreabierta y se percute. No es evidente en jovenes,
pero es comun verlo despues de los 50 anos de edad.
También podría gustarte
- Pares CranealesDocumento14 páginasPares CranealesJose Siomar GonzalezAún no hay calificaciones
- 8 Examen de Pares CranealesDocumento7 páginas8 Examen de Pares CranealesMohamed NediloAún no hay calificaciones
- Clase 23 Pares CranealesDocumento22 páginasClase 23 Pares CranealesJean CedeñoAún no hay calificaciones
- OJO y PC III, IV & VI AMANDADocumento6 páginasOJO y PC III, IV & VI AMANDADaniela pAún no hay calificaciones
- Tecnicas de Evaluacion de 12 Pares CranealesDocumento11 páginasTecnicas de Evaluacion de 12 Pares CranealesLisi PantojaAún no hay calificaciones
- Exploración de Pares CranealesDocumento14 páginasExploración de Pares CranealesValentina Noguera MirandaAún no hay calificaciones
- Examen Oftalmologico VirtualDocumento41 páginasExamen Oftalmologico VirtualSilais BoacoAún no hay calificaciones
- Semiologia de Los Pares CranealesDocumento17 páginasSemiologia de Los Pares CranealesariannaAún no hay calificaciones
- Pares CranealesDocumento6 páginasPares Cranealesleiner romanAún no hay calificaciones
- Exploracion FisicaDocumento172 páginasExploracion FisicaRafael TorresAún no hay calificaciones
- Como Explorar y Aprender Los PARES CRANEALES de Una Manera FácilDocumento17 páginasComo Explorar y Aprender Los PARES CRANEALES de Una Manera FácilZully ValentinAún no hay calificaciones
- Exploracion de CabezaDocumento12 páginasExploracion de Cabezagarciacesar314Aún no hay calificaciones
- Practica Exploracion de Los Pares CranealesDocumento6 páginasPractica Exploracion de Los Pares CranealesYeeyo RamirezAún no hay calificaciones
- Xdscvvvbbevaluacion Dfdsddfe Los Pares Craneales 363119 Downloable 741118Documento2 páginasXdscvvvbbevaluacion Dfdsddfe Los Pares Craneales 363119 Downloable 741118Sánchez Mendiola Itzel GuadalupeAún no hay calificaciones
- Ojos y OidosDocumento58 páginasOjos y OidosAngie DiazAún no hay calificaciones
- Resumen NeurologíaDocumento152 páginasResumen Neurologíafrancoto2023Aún no hay calificaciones
- Nervios CranealesDocumento36 páginasNervios Cranealesclaudia ramsesAún no hay calificaciones
- Expl Pares CranealesDocumento20 páginasExpl Pares CranealesSoledad Castillo FloresAún no hay calificaciones
- 12 Pares CranealesDocumento17 páginas12 Pares CranealesAlbert Gutierrez Ayala100% (1)
- Hans Quino - Cuadro Comparativo de Pares Craneales V0.2Documento5 páginasHans Quino - Cuadro Comparativo de Pares Craneales V0.2hansAún no hay calificaciones
- Pares Craneales (Semiologia) 2Documento3 páginasPares Craneales (Semiologia) 2Athina FalcoAún no hay calificaciones
- 2015 Como Evaluar Pares CranealesDocumento2 páginas2015 Como Evaluar Pares CranealesPatriciaA.ChacanoRivas100% (1)
- Estudio Pares CranealesDocumento7 páginasEstudio Pares CranealesMaría RiveraAún no hay calificaciones
- VIDEO Semiologã - A-1Documento162 páginasVIDEO Semiologã - A-1JANNETH PRISCILA JACHO TORRESAún no hay calificaciones
- Cómo Evaluar Los Pares Craneales en Este DibujoDocumento4 páginasCómo Evaluar Los Pares Craneales en Este DibujocorcossAún no hay calificaciones
- Borrador Exponente n3 OjoDocumento3 páginasBorrador Exponente n3 OjoBegglymar MedinaAún no hay calificaciones
- Guía de Exploración Neurológica PDFDocumento17 páginasGuía de Exploración Neurológica PDFJesus Francisco Flores DelgadoAún no hay calificaciones
- Caso 2 FabiolaDocumento14 páginasCaso 2 FabiolaDeyra MadrigalAún no hay calificaciones
- Nervios CranealesDocumento3 páginasNervios CranealesMeliodas Adriel QCAún no hay calificaciones
- Exploracion Basica VisualDocumento5 páginasExploracion Basica VisualSebastian GomezAún no hay calificaciones
- Pares CranealesDocumento15 páginasPares CranealesSherlyAún no hay calificaciones
- Exploracion FisicaDocumento169 páginasExploracion FisicaBryan Daniel OcejoAún no hay calificaciones
- Taxia y Praxia, Motilidad, TonoDocumento76 páginasTaxia y Praxia, Motilidad, TonoAry CardozoAún no hay calificaciones
- Exploración OftalmológicaDocumento15 páginasExploración OftalmológicaShayra De OrnelasAún no hay calificaciones
- Semiología Pares Craneales: Ian Oliveros Isai MendozaDocumento40 páginasSemiología Pares Craneales: Ian Oliveros Isai MendozaIan OliverosAún no hay calificaciones
- Exploración Fisica de CabezaDocumento9 páginasExploración Fisica de CabezaArthurAkkAún no hay calificaciones
- Valoración de Los 12 Pares CranealesDocumento3 páginasValoración de Los 12 Pares CranealesViviana Alexandra Acero PinillaAún no hay calificaciones
- Exploración Pares CranealesDocumento24 páginasExploración Pares CranealesElizabeth Hernández JuliánAún no hay calificaciones
- Evaluacion de Pares CranealesDocumento3 páginasEvaluacion de Pares CranealesKeyko Rosario Zevallos ToribioAún no hay calificaciones
- Nervios CranealesDocumento18 páginasNervios CranealesAntonella ArcosAún no hay calificaciones
- Exploración FisicaDocumento172 páginasExploración Fisicasemestrex100% (1)
- Practica de Pares CranealesDocumento11 páginasPractica de Pares CranealesCecilia PeñaAún no hay calificaciones
- Pares CranealesDocumento63 páginasPares CranealesMIROLD PABLO LOZANO CHAVEZAún no hay calificaciones
- Ecoe OftalmoDocumento3 páginasEcoe OftalmoIrinaHuanesAún no hay calificaciones
- Manual de ManiobrasDocumento203 páginasManual de Maniobrasyg792zc5xpAún no hay calificaciones
- Pares Craneales. Semiología IIIDocumento55 páginasPares Craneales. Semiología IIIIngrid SagastumeAún no hay calificaciones
- Semiologia de Los Pares CranealesDocumento7 páginasSemiologia de Los Pares CranealesLunita FredesAún no hay calificaciones
- Clase N°4 Semiología IIDocumento22 páginasClase N°4 Semiología IIAdrianaIDCAún no hay calificaciones
- Evaluacion de Los Pares Craneales 363119 Downloadable 3407614Documento2 páginasEvaluacion de Los Pares Craneales 363119 Downloadable 34076140542110031 PAULA ANDREA NARVAEZ PEREZ ESTUDIANTE ACTIVOAún no hay calificaciones
- Examen de Los Pares Craneales Del I Al VIDocumento43 páginasExamen de Los Pares Craneales Del I Al VIAna AlarconAún no hay calificaciones
- Nervios CranealesDocumento31 páginasNervios CranealesRixio Jhoel Leal SanchezAún no hay calificaciones
- Exploración NeurológicaDocumento5 páginasExploración NeurológicaMariana GaamAún no hay calificaciones
- Destreza clínica I: Biomicroscopía, tonometría, fondo de ojo y gonioscopíaDe EverandDestreza clínica I: Biomicroscopía, tonometría, fondo de ojo y gonioscopíaCalificación: 5 de 5 estrellas5/5 (1)
- Procedimientos clínicos en endodonciaDe EverandProcedimientos clínicos en endodonciaCalificación: 4 de 5 estrellas4/5 (2)
- Nuevas Rutas Terapéuticas. Volumen 1: Movimientos Oculares: NUEVAS RUTAS TERAPÉUTICAS, #1De EverandNuevas Rutas Terapéuticas. Volumen 1: Movimientos Oculares: NUEVAS RUTAS TERAPÉUTICAS, #1Calificación: 5 de 5 estrellas5/5 (1)
- Mira, oye, prueba, toca y huele: Conoce tus cinco sentidosDe EverandMira, oye, prueba, toca y huele: Conoce tus cinco sentidosCalificación: 4.5 de 5 estrellas4.5/5 (9)
- Destrezas médicas para salvar vidas (una guía de primeros auxilios)De EverandDestrezas médicas para salvar vidas (una guía de primeros auxilios)Calificación: 3.5 de 5 estrellas3.5/5 (2)
- Guía de recomendaciones para el alta de pacientes: Urgencias, Atención primaria y HospitalariaDe EverandGuía de recomendaciones para el alta de pacientes: Urgencias, Atención primaria y HospitalariaAún no hay calificaciones
- SeminarioDocumento7 páginasSeminarioVictoria DicottoAún no hay calificaciones
- SeminarioDocumento11 páginasSeminarioVictoria DicottoAún no hay calificaciones
- Exploración Neurológica BásicaDocumento9 páginasExploración Neurológica BásicaVictoria DicottoAún no hay calificaciones
- ANALISISDocumento3 páginasANALISISVictoria DicottoAún no hay calificaciones
- Etica Medica en Redes Sociales ABG. Hugo ChirinoDocumento6 páginasEtica Medica en Redes Sociales ABG. Hugo ChirinoVictoria DicottoAún no hay calificaciones
- Hemorragia Subaracnoidea: EpidemiologiaDocumento7 páginasHemorragia Subaracnoidea: EpidemiologiaVictoria DicottoAún no hay calificaciones
- Caremt ..Documento2 páginasCaremt ..Victoria DicottoAún no hay calificaciones
- 2022Documento1 página2022Victoria DicottoAún no hay calificaciones
- 21 2022Documento1 página21 2022Victoria DicottoAún no hay calificaciones
- 1 PatoDocumento8 páginas1 PatoVictoria DicottoAún no hay calificaciones
- AbdomenDocumento11 páginasAbdomenVictoria DicottoAún no hay calificaciones
- Ensayo FPDocumento2 páginasEnsayo FPVictoria DicottoAún no hay calificaciones
- Jose Gregorio HernandezDocumento2 páginasJose Gregorio HernandezVictoria DicottoAún no hay calificaciones
- Clase de PropofolDocumento6 páginasClase de PropofolVictoria DicottoAún no hay calificaciones
- Mapa Conceptual Audio - Milusca Quispe CconchoyDocumento5 páginasMapa Conceptual Audio - Milusca Quispe CconchoyEdith ColqueAún no hay calificaciones
- Pueden Los Pensamientos Negativos Cancelar Las Promesas de DiosDocumento2 páginasPueden Los Pensamientos Negativos Cancelar Las Promesas de DiosJhonny Montaño ValdiviaAún no hay calificaciones
- Ifam U2 A2 CLCTDocumento6 páginasIfam U2 A2 CLCTClau CaAún no hay calificaciones
- Logica MatematicaDocumento3 páginasLogica MatematicaIsabel tonguino murielAún no hay calificaciones
- Ges EmpresarialDocumento2 páginasGes EmpresarialMarlon AlbanAún no hay calificaciones
- Infografia de ContabilidadDocumento2 páginasInfografia de ContabilidadCarlos GallinarAún no hay calificaciones
- Lab 3 Virtual - Ley de FaradayDocumento5 páginasLab 3 Virtual - Ley de Faradaymagaly urregoAún no hay calificaciones
- NieblaDocumento2 páginasNieblaMara Dell'AversanaAún no hay calificaciones
- Ficha Registro Instructivo InmuebleDocumento4 páginasFicha Registro Instructivo InmuebleCristian Tuqueres100% (1)
- Reseña La Rebelión de Los ColgadosDocumento5 páginasReseña La Rebelión de Los ColgadosAndrea Gomez100% (2)
- Formato AnteproyectoDocumento14 páginasFormato AnteproyectoረሁጎጎAún no hay calificaciones
- Psicología Del Color en El Diseño Web Parte 2 - JimdoDocumento8 páginasPsicología Del Color en El Diseño Web Parte 2 - JimdokevinAún no hay calificaciones
- Examen Asignatura Estatal Primer BloqueDocumento2 páginasExamen Asignatura Estatal Primer BloqueMedina Erika100% (1)
- Tableros SchneiderDocumento8 páginasTableros SchneiderJesaias Josue Naal Matos100% (1)
- Rutas de Graduacion Programa de Educación EspecialDocumento66 páginasRutas de Graduacion Programa de Educación EspecialEscuela Superior Luis Pales Matos75% (8)
- Un Discurso Sobre El Botrytis en La Fresa y La MoraDocumento52 páginasUn Discurso Sobre El Botrytis en La Fresa y La MoraRotciv Asos Zelaznog100% (1)
- Ipt Insaforp Virtual 2020. New1Documento10 páginasIpt Insaforp Virtual 2020. New1Hector FloresAún no hay calificaciones
- Informe Tecnico Fabricacion de Cojinetes PDFDocumento5 páginasInforme Tecnico Fabricacion de Cojinetes PDFIsabel Cabudiva Acuña100% (1)
- Adulteración de La Miel Estado Actual y Nuevas Técnicas de Análisis 16-05-17Documento9 páginasAdulteración de La Miel Estado Actual y Nuevas Técnicas de Análisis 16-05-17NuAún no hay calificaciones
- La Funcion Del Rol QA-QCDocumento2 páginasLa Funcion Del Rol QA-QCMaría Claudia Rosales ContrerasAún no hay calificaciones
- El Respeto, Valor PrimarioDocumento13 páginasEl Respeto, Valor PrimarioCarla Alvarenga Chacón75% (4)
- Banco de SangreDocumento3 páginasBanco de Sangrealexander abad landa suarezAún no hay calificaciones
- Examen Final 2.alta Dirección Del Talento HumanoDocumento9 páginasExamen Final 2.alta Dirección Del Talento HumanoTatiana Alvarez PiñerosAún no hay calificaciones
- DESARROLLO CASO INTEGRADOR 1 Final 2Documento8 páginasDESARROLLO CASO INTEGRADOR 1 Final 2Andres Mauricio RojasAún no hay calificaciones
- Ah, Yo No Tengo Problemas, Soy La Mejor Amiga de Mi HijoDocumento3 páginasAh, Yo No Tengo Problemas, Soy La Mejor Amiga de Mi HijoCarolus Aurelius Calidus UnionisAún no hay calificaciones
- Estrategias de Mantenimiento-Sesión 1A 2018 PDFDocumento20 páginasEstrategias de Mantenimiento-Sesión 1A 2018 PDFEDRUGAún no hay calificaciones
- PND HermeticidadDocumento3 páginasPND HermeticidadAlejandro AbadAún no hay calificaciones
- Análisis de Peligros en Las Materias Primas Usadas para La Elaboración de Néctar de DuraznoDocumento21 páginasAnálisis de Peligros en Las Materias Primas Usadas para La Elaboración de Néctar de DuraznoBlacker Renzo Choque ZapanaAún no hay calificaciones
- Calculo de Circuitos DerivadosDocumento4 páginasCalculo de Circuitos DerivadosJose arciaAún no hay calificaciones
- Buber-Neumann, M. (1987) - Milena. Barcelona, Ed. TusquetDocumento316 páginasBuber-Neumann, M. (1987) - Milena. Barcelona, Ed. TusquetRaul TorresAún no hay calificaciones