Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Clase de Inmunología 2
Cargado por
Orlanis Guerra0 calificaciones0% encontró este documento útil (0 votos)
12 vistas6 páginasinmunología
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoinmunología
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
12 vistas6 páginasClase de Inmunología 2
Cargado por
Orlanis Guerrainmunología
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 6
sistema enzimático en cascada con cimógeno
activados por
• Vía mas eficiente la vía clásica.
• C3 la más abundante del complemento.
parten la actividad de los macrófagos son moléculas
quimiotrayentes. Llevan al sitio de forma rápida para controlar una infección. Se
derivan de la activación del c1.
son proteínas vasoactivas, que permiten atraer al
neutrófilo y la llegada del mismo.
cuando se llega a la fase tardía de la vía clásica c5
convertasa.
Sistema de complemento: REVISA ESTO
• Interviene en la eliminación de inmunocomplejos. Si no son extraídos se
van a depositar.
• Células del bazo e hígado, principalmente bazo.
Pacientes con lupus o deficiencias tienden a un consumo proliferan los
procesos de anemias hemolíticas, trombocitopenias.
• Son aceleradores de la respuesta innata.
• Asma con predominio alérgico puede tener un componente eosinofílico
• Interleucina actúa sobre el mastocito.
• El mastocito tiene una serie de complementos preformados, de la
alergia.
• Eritropoyetina es mensajera.
• Macrófago produce interleucinas.
• Inflamasoma, son generadores de fiebre. Nf-kb,IL-1b
• Aislar al agente infeccioso
• Destruir al agresor
• Reparar los tejidos
PAMPS-
DAMPs-
Ver robbins- fagocitosis
Integrinas son marcadores de superficie revisar o inside.
Neutrófilo polimorfonuclear- encargado de secar.
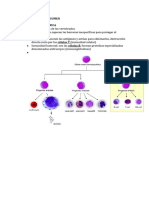
• C. dendrítica
• Linfocitos T
• Linfocitos B
• MHC II, TCR, BCR, IgM, IgG, IgA, IgE etc.
Cuando falla el sistema de células dendríticas.
Marcador de superficie estudiar
• Neutrófilos
• quimioatracción
• Linfocitos Th17, Il-17-Il-8
Eosinófilos es una bacteria agresiva.
El sistema inmunológico es un sistema activado, dinámica. Puede estar en
equilibrio o se puede descontrolar.
• Desregulación- enfermedad
• Desequilibrio- activación
• Regulación-re-equilibrio.
Falla del sistema inmunológico: puede haber una falta de respuesta o exceso
(hipersensibilidad).
Inmunodeficiencia puede ser:
• Primaria que es genética
• Secundarias son deficiencias celulares y humorales.
Hipersensibilidad:
• Alergia
• Autoinmunidad.
• Clasificación de las reacciones de hipersensibilidad
Clasificación Inmunoreactantes Presentación clínica
Mediados por
mastocitos, Anafilaxia, urticaria,
Tipo I dependientes de IgE angioedema, asma y rinitis
(anafiláctica e alérgica
independiente de IgE)
Reacciones citotóxicas
mediadas por
anticuerpos
Tipo IIa (complemento y Citopenias inmunes
anticuerpos IgG e IgM a
menudo están
involucrados)
Reacciones
estimuladoras de células Enfermedad de Graves y
Tipo IIb
mediadas por urticaria idiopática crónica
anticuerpos
Reacciones mediadas
por complejos inmunes, Enfermedad del suero y
Tipo III
complemento vasculitis
involucrado
Reacciones mediadas
por células Th1, Diabetes tipo 1 y dermatitis
Tipo IVa
activación de de contacto (con IVc)
macrófagos
Reacciones mediadas
Asma persistente y rinitis
Tipo IVb por células Th2,
alérgica
inflamación eosinofílica
Mediada por células T
Síndrome de Stevens-
citotóxicas
Tipo IVc Johnson y queratinocitos
(perforina/granzima B
epidérmicos tóxicos (TEN)
involucrada)
Pustulosis exantematosa
Inflamación neutrofílica
Tipo IVd aguda generalizada (AGEP)
mediada por células T
y enfermedad de Behcet
Waoo revisar la anafilaxia
El sistema del complemento está formado por un conjunto de proteínas sintetizadas
por el hígado y liberadas a la circulación. Una vez en sangre estas proteínas son
una de las primeras líneas de defensa,reconociendo y eliminando patógenos en su
entrada.
Las proteínas del complemento actúan secuencialmente con el objetivo de
eliminar al patógeno.
Cada una de ellas es una proteasa que activa la siguiente mediante proteólisis. Tras
la prótesis se generan dos fragmentos. Los fragmentos ligeros "a" y se liberan y
su función es atraer por quimiotaxis a células proinflamatorias y fagocíticas, que
ayudarán a eliminar al patógeno. C4a,C2b,C3a
En cambio, los fragmentos pesados "b" se unen covalentemente a la membrana
para seguir la secuencia de pasos del complemento.
La única excepción es C2, cuya nomenclatura es al revés por motivos históricos de
su descubrimiento. C4b, c2a,c3b
Existen tres maneras de activar al complemento: la vía clásica, la vía de las
lectinas y la vía alternativa. Todas empiezan en la superficie de un patógeno o en la
superficie de una célula anómala y terminan eliminando el patógeno mediante la
formación de un poro que causa la lisis celular o promoviendo la acción de
células fagocitarias.
• La vía de activación clásica empieza en la superficie de un patógeno a la
que se han unido anticuerpos. Varios anticuerpos atraen a la primera
proteína del complemento llamada C1. C1 es un complejo proteico formado
por una C1q, dos C1r y dos C1s. C1 proteoliza y activa C2 y C4. Los
fragmentos producidos C4b y C2a proteolizan y activan C3, por lo que se les
llama C3-convertasa. Unidas, el complejo C4b-C2a-C3b proteoliza y activa
a C5, por lo que se les llama C5-convertasa.
El fragmento que se produce, C5b, es la primera pieza del complejo de ataque a la
membrana. Esta proteína recluta al resto de proteínas del complemento C6, C7, C8
y múltiples C9. Estas forman un poro en la membrana del patógeno que provoca el
paso de líquido extracelular al interior por ósmosis induciendo a la lisis celular.
• La vía de las lectinas es muy similar a la vía clásica ( c4,c2,c3,c5-c9) solo
cambiando la proteína C1 por MBL. La superficie de algunas bacterias es
abundante en un azúcar denominado manosa. El sistema del complemento
identifica estas bacterias con una proteína denominada MBL, que significa
"leptina de unión a manosa". La MBL funciona como C1 y proteoliza y
activa C4 y C2, siendo el resto de la vía idéntica a la vía clásica.
• la tercera vía de activación es la vía alternativa. Esta ocurre porque C3
puede hidrolizarse espontáneamente en C3a y C3b. Cuando C3b se une a
una superficie patógena hidroliza al factor B con ayuda del factor D para
formar el complejo C3b-Bb. Este complejo es la C3-convertasa de la vía
alternativa que procesará a más C3 para amplificar la señal.
El factor P protege a la C3-convertasa, aumentando su estabilidad. La unión
una segunda C3b forma el complejo C3B-Bb-C3b con actividad C5-
convertasa y la consecuente formación del complejo de ataque a la
membrana.
Las consecuencias del complemento son tres:
1. La primera es la formación del complejo de ataque a la membrana. Este canal
facilita la entrada de fluido extracelular por ósmosis causando la lisis y muerte
del patógeno o la célula afectada.
2. La segunda es la opsonización. Opsonización significa marcaje y es que los
patógenos cubiertos de proteínas del complemento son fácilmente
detectados por células fagocitarias, lo que promueve su eliminación.
3. finalmente, el complemento también ayuda a recolectar estos patógenos. Los
eritrocitos expresan receptores CR1, una molécula que une a C3b. Mientras
están en circulación, los eritrocitos unen y arrastran aquellos patógenos
cubiertos de C3b. Cuando pasan por el hígado o el bazo estos complejos son
captados con mucha afinidad por macrófagos residentes que poseen
receptores de anticuerpos y receptores CR1.
El sistema del complemento puede ser dañino si actúa sin control sobre las células
del cuerpo. Para regularlo, este sistema tiene puntos de control en los que su
reacción se para si se detecta que se está actuando en una célula sana del huésped.
Por ejemplo, las células sanas se protegen de la vía clásica con la síntesis de
la proteína C1-inhibitoria, que bloquea la activación de C1. Si no se consigue parar
el complemento en C1, las células sanas también expresan una proteína ligadora
de C4:C4bp, que atrapa a C4b e impide la formación de C3-convertasa clásica.
Para evitar que C3b se una espontáneamente a las células del huésped, existe el
factor I que inactiva C3b dando lugar a iC3b. Para proteger sólo las células del
huésped, éstas expresan proteínas como MCP, CR1 o DAF que atrapan a C3b
de la membrana y promueven al factor I para bloquear el complemento. Y
finalmente la formación del complejo de ataque a la membrana es también un
punto de control.
Existe la proteína S que bloquea el inicio de la formación del complejo,
impidiendo la inserción a la membrana de C5b a C7. Por otra parte CD59
bloquea la formación del complejo de ataque a la membrana en el último paso,
impidiendo la unión de C9 y la formación del poro.
En resumen, lo más importante del sistema del complemento es: que es un
mecanismo basado en un conjunto de proteínas, es decir, de la inmunidad humoral.
Que dificulta la infección de patógenos. Que hay tres modos de activarlo mediante
anticuerpos por la vía clásica, mediante azúcares extraños por la vía de las lectinas
y de forma espontánea por la vía alternativa. En tercer lugar, que todas las vías
terminan formando el complejo de ataque a la membrana y liberando factores
para traer a fagocitos. Y, finalmente, que las células sanas del huésped
expresan proteínas para protegerse de su acción y distinguirse de los
patógenos.
También podría gustarte
- Sistema LinfaticoDocumento5 páginasSistema LinfaticoMailén GajewskiAún no hay calificaciones
- Respuesta inmune exageradaDocumento4 páginasRespuesta inmune exageradaMeri CobosAún no hay calificaciones
- 04 Complemento, HLA, Presentacion AntigénicaDocumento46 páginas04 Complemento, HLA, Presentacion AntigénicaSilvana Mercedes Quintana CasusolAún no hay calificaciones
- Mecanismos_de_inmunidad_resumenDocumento6 páginasMecanismos_de_inmunidad_resumenjeniferAún no hay calificaciones
- Chopita - 7 - Integracion de La InflamacionDocumento4 páginasChopita - 7 - Integracion de La InflamacionDaroPalominoAún no hay calificaciones
- Tema 4. Respuesta Inmunitaria Frente A BacteriasDocumento9 páginasTema 4. Respuesta Inmunitaria Frente A BacteriasKatheryne DesiderioAún no hay calificaciones
- Clase 4-23 TMDocumento73 páginasClase 4-23 TMYuLi WAún no hay calificaciones
- PDF-t5 Respuesta InmunitariaDocumento32 páginasPDF-t5 Respuesta InmunitariamiriamAún no hay calificaciones
- Guia No. 1. Inmunologia-1Documento6 páginasGuia No. 1. Inmunologia-1Yamari MartinezAún no hay calificaciones
- Inmunidad y AntibioticosDocumento13 páginasInmunidad y AntibioticosKrystel Volgger GarciaAún no hay calificaciones
- Microbiologia ResumenDocumento26 páginasMicrobiologia ResumenAlexia SalomoniAún no hay calificaciones
- Amebiasis CIE-10 A06Documento54 páginasAmebiasis CIE-10 A06Vladimir De PazAún no hay calificaciones
- Hipersensibilidad y AlergiasDocumento43 páginasHipersensibilidad y Alergiasmarianamejia19100% (1)
- 5 Sistema Del ComplementoDocumento14 páginas5 Sistema Del ComplementoJuan Carlos OrdazAún no hay calificaciones
- InmunologiaDocumento42 páginasInmunologiaMarcelo CortezAún no hay calificaciones
- HipersensibilidadDocumento10 páginasHipersensibilidadHannia Montserrat Yañez VazquezAún no hay calificaciones
- Resumen 2 (Introducción A La Inmunología Humana)Documento17 páginasResumen 2 (Introducción A La Inmunología Humana)Jacqueline Agustina ToledoAún no hay calificaciones
- AsdfasdDocumento10 páginasAsdfasdPiko PalkeleAún no hay calificaciones
- Fisiopatologia de La HipersensibilidadDocumento28 páginasFisiopatologia de La HipersensibilidadJHUD ARELI PRUDENCIO CHAPAAún no hay calificaciones
- Tema 3 - Sistema de Complemento, Reacciones de Hipersensibilidad y CitocinasDocumento6 páginasTema 3 - Sistema de Complemento, Reacciones de Hipersensibilidad y CitocinasEduvijis PichardoAún no hay calificaciones
- Inmunologia PediatriaDocumento25 páginasInmunologia PediatriaAdriana NavaAún no hay calificaciones
- Resistencia del organismo a la infección II: Inmunidad específica e inespecíficaDocumento29 páginasResistencia del organismo a la infección II: Inmunidad específica e inespecíficaPedidos YaAún no hay calificaciones
- Hipersensibilidad Tipo IiDocumento26 páginasHipersensibilidad Tipo IiIsabel Vivas JaramilloAún no hay calificaciones
- Teorico7 Inmunopatologia Parte1Documento22 páginasTeorico7 Inmunopatologia Parte1Carlos MarrucoAún no hay calificaciones
- 07 URP Inmunidad A Bacterias y ParásitosDocumento33 páginas07 URP Inmunidad A Bacterias y ParásitosSilvana Mercedes Quintana CasusolAún no hay calificaciones
- Mecanismo de Rechazo CelularDocumento6 páginasMecanismo de Rechazo Celular11-MH-HU-AMELIA DANITZA CACERES AMAROAún no hay calificaciones
- 04 FagocitosisDocumento43 páginas04 FagocitosisAugusto Vasquez ArroyoAún no hay calificaciones
- Mediadores respuesta innataDocumento15 páginasMediadores respuesta innataAndres Le FontiAún no hay calificaciones
- Resumen Robbins Capitulo 4Documento14 páginasResumen Robbins Capitulo 4Alexander Nieves Tomayconza100% (1)
- Inmunidad Frente A Las Bacterias ExtracelularesDocumento12 páginasInmunidad Frente A Las Bacterias ExtracelularesOscar CantosAún no hay calificaciones
- Resumen Inmunologia AcoDocumento135 páginasResumen Inmunologia AcoManuel González AlayesAún no hay calificaciones
- Sistema de Complemento. Inmunidad AdaptativaDocumento7 páginasSistema de Complemento. Inmunidad AdaptativaImenukasaAún no hay calificaciones
- INMUNOLOGÍADocumento6 páginasINMUNOLOGÍADaniela Jiménez LópezAún no hay calificaciones
- Rpta Inmune Humoral. Noviembre 2013Documento51 páginasRpta Inmune Humoral. Noviembre 2013Jose Marco Muñoz BocanegraAún no hay calificaciones
- Inmunologia 1Documento7 páginasInmunologia 1rvalencia13.03Aún no hay calificaciones
- imprimir agresion (1)_pagenumberDocumento135 páginasimprimir agresion (1)_pagenumberSilvi OrregoAún no hay calificaciones
- Hipersensibilidad tipo II mediada por anticuerposDocumento4 páginasHipersensibilidad tipo II mediada por anticuerposPedroperezgarmendiasAún no hay calificaciones
- 14 Hipersensibilidad Tipo III, IVDocumento45 páginas14 Hipersensibilidad Tipo III, IVvizcaino20Aún no hay calificaciones
- Capitulo 35 Fisiologia Globulos Blancos 2Documento45 páginasCapitulo 35 Fisiologia Globulos Blancos 2Fabiana BatistaAún no hay calificaciones
- Inmunidad a bacterias y hongos: mecanismos de defensaDocumento5 páginasInmunidad a bacterias y hongos: mecanismos de defensaValeria Dos SantosAún no hay calificaciones
- Resistencia Del Organismo A La Infeccion IIDocumento8 páginasResistencia Del Organismo A La Infeccion IIMayra SchafheutleAún no hay calificaciones
- ResumenInmunología. Capítulo 6 Robbins & CottranDocumento11 páginasResumenInmunología. Capítulo 6 Robbins & CottranRicardo Soto90% (48)
- Agresion - y - Respuesta - 1 - 2 INMUNODocumento28 páginasAgresion - y - Respuesta - 1 - 2 INMUNOAxel NafateAún no hay calificaciones
- Inmunidad Innata y AdaptativaDocumento6 páginasInmunidad Innata y AdaptativaBella Jossie100% (1)
- Guia InmunologíaDocumento4 páginasGuia InmunologíaOriana MezaAún no hay calificaciones
- INFLAMACIÓNDocumento13 páginasINFLAMACIÓNnmoll1Aún no hay calificaciones
- Sistema Inmune Innato RESUMENDocumento3 páginasSistema Inmune Innato RESUMENMariana P Uicab ColoradoAún no hay calificaciones
- Acfrogcapawnkx8k Zrcqjaulvlupbuk1s3vufeabmhhwsagpjjhrlwybttc Ewu8nfs3xd Hmrfzubbkbsi3 Myd Tkw2minjcfgjnmhrdboswcmgnotc8gyraurd3mlk65o2vdpfnxtvfxnvu9Documento12 páginasAcfrogcapawnkx8k Zrcqjaulvlupbuk1s3vufeabmhhwsagpjjhrlwybttc Ewu8nfs3xd Hmrfzubbkbsi3 Myd Tkw2minjcfgjnmhrdboswcmgnotc8gyraurd3mlk65o2vdpfnxtvfxnvu9HGZ 252Aún no hay calificaciones
- Teoria 6 InmunoDocumento16 páginasTeoria 6 Inmunoandrea lyaAún no hay calificaciones
- 10-Hipersensibilidad Iii y IvDocumento48 páginas10-Hipersensibilidad Iii y IvIan SanCasAún no hay calificaciones
- Inmunidad Celular Seminario 5Documento8 páginasInmunidad Celular Seminario 5Blanca CastilloAún no hay calificaciones
- COMPENDIO DE MICROBIOLOGIA.docx (1)Documento39 páginasCOMPENDIO DE MICROBIOLOGIA.docx (1)Diana CoronelAún no hay calificaciones
- Inmunologia TrabajoDocumento4 páginasInmunologia TrabajoAriana SanabriaAún no hay calificaciones
- Mecanismos de Daño Tipo Ii, Iii Y Iv.: Lupus Eritematoso SistémicoDocumento2 páginasMecanismos de Daño Tipo Ii, Iii Y Iv.: Lupus Eritematoso SistémicoMARIA JOSE VARGAS OLIVARESAún no hay calificaciones
- Hipersensibilidad Tipo II, III y IVDocumento9 páginasHipersensibilidad Tipo II, III y IVMarly100% (4)
- Reacciones de Hipersensibilidad11Documento8 páginasReacciones de Hipersensibilidad11Miranda LeonettiAún no hay calificaciones
- Bases Anatomopatológicas De La Enfermedad Quirúrgica: Tomo IDe EverandBases Anatomopatológicas De La Enfermedad Quirúrgica: Tomo IAún no hay calificaciones
- Acceso a Universidad para Mayores de 25 años. Biología 2013-2017.: Solucionario Pruebas 2013-2017De EverandAcceso a Universidad para Mayores de 25 años. Biología 2013-2017.: Solucionario Pruebas 2013-2017Aún no hay calificaciones
- Clase Respiratorio 1Documento9 páginasClase Respiratorio 1Orlanis GuerraAún no hay calificaciones
- Asignación 1 - HemogramasDocumento11 páginasAsignación 1 - HemogramasOrlanis GuerraAún no hay calificaciones
- Diferencias en La Actividad ElectriciaDocumento1 páginaDiferencias en La Actividad ElectriciaOrlanis GuerraAún no hay calificaciones
- Sistema de Vigilancia Epidemiológica. TrabajoDocumento65 páginasSistema de Vigilancia Epidemiológica. TrabajoOrlanis GuerraAún no hay calificaciones
- Sistema de Vigilancia Epidemiológica. TrabajoDocumento65 páginasSistema de Vigilancia Epidemiológica. TrabajoOrlanis GuerraAún no hay calificaciones
- Dimensión Asistencial - Psicología MédicaDocumento5 páginasDimensión Asistencial - Psicología MédicaOrlanis GuerraAún no hay calificaciones
- Examen NeurológicoDocumento9 páginasExamen NeurológicoOrlanis GuerraAún no hay calificaciones
- Neuroanatomía del cráneo: aspectos generalesDocumento10 páginasNeuroanatomía del cráneo: aspectos generalesOrlanis GuerraAún no hay calificaciones
- AguaDocumento24 páginasAguaOrlanis GuerraAún no hay calificaciones
- Células Sanguíneas e InmunidadDocumento21 páginasCélulas Sanguíneas e InmunidadOrlanis GuerraAún no hay calificaciones
- Determinantes de La Salud 2021Documento26 páginasDeterminantes de La Salud 2021Orlanis GuerraAún no hay calificaciones
- Clase de Neuroanatomía 3Documento8 páginasClase de Neuroanatomía 3Orlanis GuerraAún no hay calificaciones
- Cuestionario de MicrobiologíaDocumento5 páginasCuestionario de MicrobiologíaOrlanis Guerra0% (1)
- RadiologíaDocumento2 páginasRadiologíaOrlanis GuerraAún no hay calificaciones
- Clase de Neuroanatomía 3Documento8 páginasClase de Neuroanatomía 3Orlanis GuerraAún no hay calificaciones
- Neuroanatomía del cráneo: aspectos generalesDocumento10 páginasNeuroanatomía del cráneo: aspectos generalesOrlanis GuerraAún no hay calificaciones
- Daño renal agudo: causas, clasificación y manejoDocumento6 páginasDaño renal agudo: causas, clasificación y manejoOrlanis GuerraAún no hay calificaciones
- Clase 4 - Neuroanatomía-SNPDocumento12 páginasClase 4 - Neuroanatomía-SNPOrlanis GuerraAún no hay calificaciones
- Clase 6 de Neuroanatomía - Base Del Cráneo Parte 1Documento6 páginasClase 6 de Neuroanatomía - Base Del Cráneo Parte 1Orlanis GuerraAún no hay calificaciones
- Clase 8 - Nervios Cranelaes (Recuperado Automáticamente)Documento7 páginasClase 8 - Nervios Cranelaes (Recuperado Automáticamente)Orlanis GuerraAún no hay calificaciones
- Clase de Neuroanatomía 1-2Documento7 páginasClase de Neuroanatomía 1-2Orlanis GuerraAún no hay calificaciones
- Lab Oratorio 1Documento6 páginasLab Oratorio 1Orlanis GuerraAún no hay calificaciones
- Silabo 2022 - IDocumento52 páginasSilabo 2022 - ITalkdirtu TomeAún no hay calificaciones
- 32 Colitis Ulcerosa PDFDocumento14 páginas32 Colitis Ulcerosa PDFJorge DahdalAún no hay calificaciones
- Actividad 1 Ingles Tercer Periodo-1Documento16 páginasActividad 1 Ingles Tercer Periodo-1Juan GodoyAún no hay calificaciones
- COVID19-Tratamiento (Esquema) 240420 3PM PDFDocumento16 páginasCOVID19-Tratamiento (Esquema) 240420 3PM PDFwilmanguerraAún no hay calificaciones
- Cetoacedosis Diabetica: Irm Herlyn ChonilloDocumento21 páginasCetoacedosis Diabetica: Irm Herlyn ChonilloJeremy ChonilloAún no hay calificaciones
- Cuadro de Actividades Proramadas Vs EjecutadasDocumento2 páginasCuadro de Actividades Proramadas Vs EjecutadasWilber CastilloAún no hay calificaciones
- TSH Disartria PDFDocumento44 páginasTSH Disartria PDFTomás CruzAún no hay calificaciones
- Cinco ElementosDocumento38 páginasCinco ElementosMaría Camila Londoño MAún no hay calificaciones
- Trombosis Venosa ProfundaDocumento5 páginasTrombosis Venosa ProfundaValeria Bueno CaseresAún no hay calificaciones
- Análisis de datos de ventas de autos en Costa Rica durante la crisis del COVID-19Documento6 páginasAnálisis de datos de ventas de autos en Costa Rica durante la crisis del COVID-19Josseline AlfaroAún no hay calificaciones
- Bienestar laboral LA PROVENZADocumento27 páginasBienestar laboral LA PROVENZAMaricela MéndezAún no hay calificaciones
- Sistema nervioso y endocrinoDocumento127 páginasSistema nervioso y endocrinoDANNIXCAún no hay calificaciones
- Tarea Semana 7Documento8 páginasTarea Semana 7Mariana AlexandraAún no hay calificaciones
- 1 Formato para Registro de Fuentes para Idea EmprendedoraDocumento15 páginas1 Formato para Registro de Fuentes para Idea EmprendedoraEMMILI ADRIANA GUERRA SALAZARAún no hay calificaciones
- Modelo Informe de Ausentismo Laboral ...Documento9 páginasModelo Informe de Ausentismo Laboral ...xilena echavezAún no hay calificaciones
- Manejo Farmacológico Del Absceso Dentoalveolar e Infección Orofacial (Beta-Lactámicos)Documento38 páginasManejo Farmacológico Del Absceso Dentoalveolar e Infección Orofacial (Beta-Lactámicos)LESLY CATALINA GUZMAN CASTROAún no hay calificaciones
- Ejercicios para extremidades y columnaDocumento33 páginasEjercicios para extremidades y columnayulianaAún no hay calificaciones
- Enfermedades Metaxenicas en El PeruDocumento15 páginasEnfermedades Metaxenicas en El Perusalet velasquez mariluzAún no hay calificaciones
- Infecciones de Piel y Partes blandAS MBDocumento10 páginasInfecciones de Piel y Partes blandAS MBOscar Alberto TavellaAún no hay calificaciones
- Comparacion de Los Miasmas CronicosDocumento160 páginasComparacion de Los Miasmas CronicosDiego Rodriguez100% (1)
- ANTIMICOTICOSDocumento3 páginasANTIMICOTICOSEva Maria Garcia Lora100% (1)
- Prueba Transporte de OxígenoDocumento1 páginaPrueba Transporte de OxígenoANDREAAún no hay calificaciones
- 809-Texto Del Artículo-4953-2-10-20220624Documento11 páginas809-Texto Del Artículo-4953-2-10-20220624Tatiana Yulicza Carrillo RodriguezAún no hay calificaciones
- 03 25 20 Liniamientos para La Prevención, Detención y Manejo de Casos de COVID-19 para HCDocumento19 páginas03 25 20 Liniamientos para La Prevención, Detención y Manejo de Casos de COVID-19 para HCAleyda FonsecaAún no hay calificaciones
- RETARDO DEL CRECIMIENTO INTRAUTERINO (RCIU) Nutricion-1Documento16 páginasRETARDO DEL CRECIMIENTO INTRAUTERINO (RCIU) Nutricion-1YELYMARAún no hay calificaciones
- Preguntas Sistema Linfático e InmunidadDocumento3 páginasPreguntas Sistema Linfático e InmunidadMariely Elide Lizama PereiraAún no hay calificaciones
- Estructura de Los Sistemas Osteoartromuscular e InmunológicoDocumento28 páginasEstructura de Los Sistemas Osteoartromuscular e InmunológicoMaria Paula RomeroAún no hay calificaciones
- Navarra 2008 - Protocolo Atención Urgencias PsiquiátricasDocumento87 páginasNavarra 2008 - Protocolo Atención Urgencias PsiquiátricasAlejadro DumaAún no hay calificaciones
- Taller - 2Documento5 páginasTaller - 2Alberto QuimiAún no hay calificaciones
- 10 Abril TESIS Dra. Beatriz SolisDocumento51 páginas10 Abril TESIS Dra. Beatriz SolisMaria Beatriz Solis ValenciaAún no hay calificaciones