Documentos de Académico
Documentos de Profesional
Documentos de Cultura
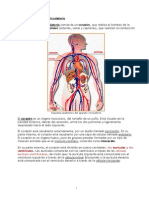
Cap 16, La Microcirculación y El Sistema Linfático
Cargado por
Byron Amilcar Sucuqui JocholaDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Cap 16, La Microcirculación y El Sistema Linfático
Cargado por
Byron Amilcar Sucuqui JocholaCopyright:
Formatos disponibles
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
La microcirculación y el sistema linfático
El principal objetivo de la función circulatoria tiene lugar en la microcirculación: Transporte de nutrientes
hacia los tejidos y eliminación de los restos celulares.
Cada tejido controla su propio flujo sanguíneo dependiendo de sus necesidades individuales.
Las paredes de los capilares son muy finas, construidas con una sola capa de células endoteliales muy
permeables, por lo que el agua, los nutrientes de la célula y los restos celulares pueden intercambiarse
con rapidez y fácilmente entre los tejidos y la sangre circulante.
La circulación periférica del organismo tiene alrededor de 10.000 millones de capilares con una
superficie total estimada de 500-700 metros cuadrados.
Cualquier célula funcionante del organismo está a 20-30 µm de un capilar.
Estructura de la microcirculación y del sistema capilar
Las arteriolas tienen diámetros internos de sólo 10-
15 µm.
Las arteriolas se ramifican entre 2 y 5 veces,
alcanzando diámetros de 5 a 9 µm en sus extremos
cuando aportan la sangre a los capilares.
Las metaarteriolas (arteriolas terminales) tienen
fibras musculares lisas rodeando el vaso en puntos
intermitentes.
Las vénulas son mayores que las arteriolas y tienen
una capa muscular mucho más débil.
La presión de las vénulas es mucho menor que la
de las arteriolas, por lo que las vénulas aún pueden contraerse.
Estructura de la pared capilar.
La pared está compuesta por una capa unicelular de
células endoteliales y está rodeada por una membrana
basal muy fina en el exterior del capilar.
El grosor total de la pared capilar es de 0,5 µm,
El diámetro interno del capilar es de 4-9 µm
«Poros» en la membrana capilar.
Espacio intercelular: canal curvo a modo de hendidura
fina que descansa entre células endoteliales adyacentes,
con una anchura de 6-7 nm.
Cavéolas: vesículas de plasmalema en las células
endoteliales; se forman a partir de oligómeros de
proteínas “caveolinas” asociadas con moléculas de
colesterol y esfingolípidos.
Se cree que tienen una función en la endocitosis y en la
transcitosis de macromoléculas en las células
endoteliales.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
Tipos especiales de «poros» en los capilares de algunos órganos.
Los «poros» de los capilares de algunos órganos tienen unas características especiales para cumplir las
necesidades peculiares de los órganos:
1. Cerebro: las uniones entre las células endoteliales capilares son uniones «estrechas» que permiten
la entrada y salida de moléculas muy pequeñas como H2O, O2 y CO2 en los tejidos cerebrales.
2. Hígado: Los espacios entre las células endoteliales capilares son aperturas amplias, por lo que casi
todas las sustancias disueltas en el plasma, incluidas las proteínas plasmáticas, pueden pasar de la
sangre a los tejidos hepáticos.
3. Los poros de las membranas capilares gastrointestinales son intermedios entre las de los músculos
y las del hígado.
4. En los capilares glomerulares del riñón se abren numerosas membranas ovales, denominadas
fenestraciones, que atraviesan en todo su trayecto a las células endoteliales, por lo que pueden
filtrarse cantidades enormes de moléculas muy pequeñas e iones.
Flujo de sangre en los capilares: vasomotilidad
La sangre no fluye continuamente a través de los capilares, sino que fluye de forma intermitente
apareciendo y desapareciendo cada pocos segundos o minutos, debido a la vasomotilidad (contracción
intermitente de las metaarteriolas y esfínteres precapilares).
Regulación de la vasomotilidad.
El factor más importante que afecta al grado de apertura y cierre de las metaarteriolas y de los
esfínteres precapilares es la concentración de O2 en los tejidos.
Cuando la velocidad de utilización del O2 por el tejido es mayor, se activan los períodos intermitentes
del flujo sanguíneo capilar más a menudo y la duración de cada período del flujo es mayor.
Función media del sistema capilar
Hay una velocidad media del flujo sanguíneo a través
de cada lecho capilar tisular, una presión capilar media
dentro de los capilares y una velocidad de transferencia
media de las sustancias entre la sangre de los capilares y
el líquido intersticial circundante.
Difusión a través de la membrana capilar
La difusión: Medio más importante de transferencia de
sustancias entre el plasma y el líquido intersticial; es
consecuencia del movimiento térmico de las moléculas
de agua y de otras sustancias disueltas en el líquido,
rebotando aleatoriamente en cada una de ellas.
Las sustancias liposolubles difunden directamente
a través de las membranas celulares del endotelio
capilar.
Una sustancia es liposoluble (O2 y CO2), difunde
directamente a través de las membranas celulares del
capilar sin tener que atravesar los poros.
Sus velocidades de transporte a través de la membrana capilar son muchas veces más rápidas que las
de las sustancias lipofóbicas, como los iones sodio y la glucosa, que sólo pueden pasar a través de los
poros.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
Las sustancias hidrosolubles y no liposolubles difunden sólo a través de los «poros»
intercelulares en la membrana capilar.
H2O (80x mayor que la velocidad con la que el plasma fluye linealmente por el capilar), Na+, Cl- y la
glucosa necesitan de poros para pasar la membrana capilar.
Efecto del tamaño molecular sobre el paso a través de los poros.
La profundidad de los espacios intercelulares
capilares, 6 a 7 nm, es unas 20x el diámetro de la
molécula de agua.
La permeabilidad de los poros del capilar para
distintas sustancias varía según sus diámetros
moleculares.
La permeabilidad de las moléculas de glucosa es
0,6x la de las moléculas de agua
La permeabilidad de las moléculas de albúmina es
muy pequeña, sólo 1/1.000 la del agua.
Las membranas de los sinusoides del capilar
hepático son tan permeables que incluso las
proteínas plasmáticas atraviesan esas paredes
libremente.
La permeabilidad de la membrana glomerular renal para el agua y los electrólitos es unas 500x mayor
que la permeabilidad de los capilares musculares, aunque no para las proteínas plasmáticas.
Efecto de la diferencia de concentración en la velocidad neta de difusión a través de la
membrana capilar.
La velocidad «neta» de difusión de una sustancia a través de cualquier membrana es proporcional a la
diferencia de concentración de la sustancia entre los dos lados de la membrana.
Se mueve O2 desde la sangre hacia los tejidos y el
exceso de CO2 hacia la sangre y lejos de los tejidos.
Intersticio y líquido intersticial
1/6 del volumen total del organismo consiste en
espacios entre las células (intersticio) y el líquido
intersticial.
Contiene dos tipos principales de estructuras sólidas:
1) haces de fibras de colágeno (proporcionan
fuerza tensional)
2) filamentos de proteoglicano «borde en cepillo»
(moléculas muy finas enrolladas o retorcidas
compuestas 98% de ácido hialurónico y 2% de
proteínas)
«Gel» en el intersticio.
El líquido intersticial contiene los mismos componentes que el plasma, excepto por concentraciones más
bajas de proteínas, porque las proteínas no atraviesan los poros de los capilares.
El líquido intersticial queda atrapado principalmente en los espacios diminutos que hay entre los
filamentos de proteoglicanos formando gel tisular.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
La difusión a través del gel se produce con una rapidez del 95 al 99% de la que se desplaza a través de
un líquido libre permitiendo el transporte rápido a través del intersticio de agua, electrólitos,
nutrientes de pequeño peso molecular, de las excretas celulares, del O2, del CO2, etc.
pequeños riachuelos de líquido «libre» y pequeñas vesículas de líquido libre sin moléculas de
proteoglicano y, por tanto, puede fluir libremente.
La cantidad de líquido «libre» en los tejidos normales es menor del 1%.
La filtración de líquidos a través de los capilares se encuentra determinada por las
presiones hidrostática y coloidosmótica y el coeficiente de filtración capilar
La presión hidrostática en los capilares tiende a empujar al líquido y a las sustancias disueltas a través
de los poros capilares dentro de los espacios intersticiales.
La presión osmótica por las proteínas plasmáticas (presión coloidosmótica) tiende a provocar el
movimiento del líquido por osmosis desde los espacios intersticiales hacia la sangre.
El sistema linfático también tiene su importancia, al devolver a la circulación las pequeñas cantidades del
exceso de proteína y líquido que se pierde desde la sangre hacia los espacios intersticiales.
Las fuerzas hidrostáticas y la coloidosmótica determinan el movimiento del líquido a
través de la membrana capilar.
«Fuerzas de Starling» cuatro fuerzas principales que determinan si el líquido saldrá de la sangre hacia el
líquido intersticial o en dirección contraria
1. La presión capilar (Pc): tiende a forzar la salida del
líquido a través de la membrana capilar.
2. La presión del líquido intersticial (Pif): tiende a
forzar la entrada del líquido a través de la membrana
capilar cuando la Pif es positiva, pero fuerza la salida
cuando la Pif es negativa.
3. La presión coloidosmótica del plasma en el
capilar (Πp): tiende a provocar osmosis de líquido
hacia el interior a través de la membrana capilar.
4. La presión coloidosmótica del líquido
intersticial (Πif): tiende a provocar la osmosis del
líquido hacia el exterior a través de la membrana
capilar.
Si la suma de las fuerzas de Starling es positiva, la presión de filtración neta, es positiva, habrá una
filtración neta de líquidos a través de los capilares.
Si la suma de las fuerzas de Starling es negativa, habrá una absorción neta de líquido desde los
espacios intersticiales hacia los capilares.
La presión neta de filtración (PNF) se calcula como:
La velocidad de filtración de líquidos en un tejido depende del número y tamaño de los poros de
cada capilar, así como del número de capilares en los que fluye la sangre.
Coeficiente de filtración capilar (Kf): medición de la capacidad de la membrana capilar de filtrar el agua
para una PNF dada y se expresa habitualmente como ml/min por mmHg de presión de filtración neta.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
Presión hidrostática capilar
Se han usado varios métodos experimentales para estimar la presión hidrostática capilar:
1) Canulación directa de los capilares con la micropipeta, da una presión capilar media de 25 mmHg
en algunos tejidos como el músculo esquelético y el aparato digestivo
2) Determinación funcional indirecta de la presión capilar, da una presión capilar media de 17 mmHg
en estos tejidos.
Método de micropipeta para medir la presión capilar.
Para medir la presión por canulación se empuja una pipeta de vidrio microscópica directamente en el
capilar y la presión se mide por un sistema apropiado con un micromanómetro.
o 30 a 40 mmHg en los extremos arteriales de los capilares
o 10-15 mmHg en los extremos venosos y 25 mmHg en la zona media.
En los capilares glomerulares de los riñones, las presiones medidas por el método de la micropipeta
son 60 mmHg.
En los capilares peritubulares de los riñones tienen una presión hidrostática media de sólo 13 mmHg.
Método isogravimétrico para la medición «funcional» indirecta de la presión capilar.
La presión capilar se mantiene constante mientras que
simultáneamente:
1) disminuye la presión arterial
2) aumenta la presión venosa.
En los capilares glomerulares de los riñones se filtra
continuamente 125ml/min de líquido.
Presión hidrostática del líquido intersticial
En tejido subcutáneo poco compacto, la presión del líquido
intersticial es unos milímetros de mercurio menor que la presión
atmosférica; los valores se designan como presión negativa del
líquido intersticial.
En tejidos que están rodeados por cápsulas, como los riñones,
la presión intersticial suele ser positiva (mayor que la
atmosférica).
Los métodos más usados han sido:
1) canulación directa de los tejidos con una micropipeta;
2) determinación de la presión desde cápsulas perforadas implantadas,
3) determinación de la presión desde una mecha de algodón insertada en el tejido.
Determinación de la presión del líquido intersticial mediante la micropipeta.
La punta de la micropipeta mide 1 µm de diámetro la presión que se mide es la presión de un bolsillo
libre de líquido.
Tejidos laxos, como la piel tiene presiones promedio de -2 mmHg con la micropipeta y -6mmHg con
método de cápsulas de 2cm de diámetro.
Presión del líquido intersticial en tejidos firmemente encapsulados
Tejidos rodeados por una carcasa rígida, como la bóveda craneal del cerebro, la cápsula fibrosa del
riñón, las vainas fibrosas de los músculos y la esclerótica del ojo la presión del líquido intersticial suele
ser positiva.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
En el cerebro: La presión del LCR de un animal en decúbito lateral alcanza un promedio de +10
mmHg, mientras que la presión del líquido intersticial en el cerebro es de +4 a +6 mmHg.
En los riñones: la presión capsular que rodea el riñón alcanza una presión media de +13 mmHg, la
presión del líquido intersticial renal alcanza un promedio de +6 mmHg.
El concepto de que la presión del líquido intersticial es menor que la atmosférica en algunos tejidos del
organismo comienza con observaciones clínicas:
1. Cuando se coloca un injerto de piel en una superficie cóncava del organismo, antes de que la piel se
adhiera a la cavidad subyacente, el líquido tiende a acumularse por debajo del injerto.
Algunas fuerzas negativas que hay bajo la piel provocan la absorción del líquido y tiran de la piel
hacia la concavidad.
2. Se necesita menos de 1 mmHg de presión positiva para inyectar volúmenes muy grandes de
líquido en los tejidos subcutáneos laxos (debajo del párpado inferior, espacio axilar y escroto).
La presión positiva no aumenta más de 2 mmHg cuando se inyectan en estas áreas cantidades de
líquido mayores de 100 veces la cantidad de líquido que hay normalmente en el espacio intersticial.
3. Las presiones en la mayoría de las cavidades del organismo en las que hay líquido libre en
equilibrio dinámico con los líquidos intersticiales circundantes son negativas.
Espacio intrapleural: - 8 mmHg
Espacio sinovial articular: - 4 a - 6 mmHg
Espacio epidural: - 4 a - 6 mmHg
4. La cápsula que se implanta para medir la presión del líquido intersticial puede usarse para registrar
los cambios dinámicos de esta presión; Estos cambios son los que están previstos:
1) cuando la presión arterial aumenta o disminuye;
2) cuando se inyecta un líquido en el espacio tisular circundante,
3) cuando se inyecta un agente coloidosmótico concentrado en sangre que absorba el
líquido desde los espacios tisulares.
La Presión verdadera del líquido intersticial en el tejido subcutáneo laxo es -3 mmHg.
La función de bomba del sistema linfático es la causa básica de la presión negativa
del líquido intersticial
El sistema linfático es un sistema «eliminador» que extrae el exceso de líquido, el exceso de moléculas
proteicas, los restos celulares y otras sustancias de los espacios tisulares.
Cuando el líquido entra en los capilares linfáticos terminales las paredes de los vasos linfáticos se
contraen unos segundos y bombean el líquido hacia la circulación sanguínea creando una presión
negativa.
Presión coloidosmótica del plasma
Las proteínas plasmáticas crean la presión coloidosmótica.
Las proteínas son los únicos componentes disueltos en el plasma y líquido intersticial que no
atraviesan fácilmente los poros capilares, son las responsables de las presiones osmóticas a ambos
lados de la membrana capilar.
Presión osmótica «coloide» se debe a que la solución de proteínas se parece a una solución coloidal, a
pesar de que realmente es una solución molecular verdadera.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
Valores normales de presión coloidosmótica del plasma.
La presión coloidosmótica del plasma humano normal alcanza 28 mmHg, 19 mmHg se deben a efectos
moleculares de las proteínas disueltas y 9mm al efecto de Donnan, es decir, a la presión osmótica extra
causada por el sodio, el potasio y los demás cationes que las proteínas mantienen en el plasma.
Efecto de las distintas proteínas plasmáticas sobre la presión coloidosmótica.
Las proteínas plasmáticas son una mezcla que contiene albúmina 69.000, globulinas 140.000, y
fibrinógeno 400.000 de peso molecular medio.
La presión osmótica se encuentra determinada por el número de moléculas disueltas en el líquido y no
por la masa de las mismas.
El 80% de la presión coloidosmótica total del plasma es
consecuencia de la fracción de albúmina
El 20% de las globulinas y casi nada del fibrinógeno.
Desde el punto de vista de la dinámica de fluidos capilar y tisular,
el componente más importante es la albúmina.
Presión coloidosmótica del líquido intersticial
Se pierden cantidades pequeñas de proteínas plasmáticas a través de los poros en los espacios
intersticiales a través de los poros por transcitosis en las vesículas pequeñas.
La cantidad total de proteínas en los 12 L de líquido intersticial del organismo es ligeramente mayor que
la cantidad total de proteínas en el propio plasma, pero, como su volumen es 4x mayor que el volumen
del plasma, la concentración media de proteínas en el líquido intersticial sólo es del 40% de la
plasmática, unos 3 g/dl.
La presión coloidosmótica media del líquido intersticial
para esta concentración de proteínas es de 8 mmHg.
Intercambio de volumen de líquido a través de
la membrana capilar
La presión capilar media en los extremos arteriales de
los capilares es 30mmHg
De 15 a 25 mmHg mayor que en los extremos venosos.
Debido a esta diferencia, el líquido «se filtra» fuera de
los capilares en los extremos arteriales, pero en los
extremos venosos vuelve a ser reabsorbido en los
capilares.
La suma de fuerzas en el extremo arterial del capilar da
una presión de filtración neta de 13 mmHg, que
desplaza el líquido hacia fuera a través de los poros
capilares.
Provoca que 1/200 del plasma de la sangre circulante se
filtre hacia el exterior de los extremos arteriales de los
capilares.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
Análisis de la reabsorción en el extremo venoso del capilar.
La fuerza de entrada hacia el capilar es 28 mmHg, mayor que la reabsorción opuesta, 21 mmHg.
La presión neta de reabsorción en el extremo venoso de los capilares es 7 mmHg.
Equilibrio de Starling para el intercambio capilar
Equilibrio de Starling: la cantidad de líquido que se filtra de los extremos arteriales de los capilares
hacia el exterior es casi igual a la de líquido que vuelve a la circulación mediante absorción.
El ligero desequilibrio que se produce explica el líquido que puede volver a la circulación a través de los
vasos linfáticos.
La media de las presiones de los capilares arteriales y
venosos para calcular la media de la presión capilar
funcional a lo largo de todo el capilar es de 17,3 mmHg.
En la circulación capilar total encontramos un equilibrio
casi entre las fuerzas totales de salida, 28,3 mmHg, y la
fuerza total de entrada, 28,0 mmHg.
Este desequilibrio de 0,3 mmHg, provoca una filtración de
líquido algo mayor hacia los espacios intersticiales que la
reabsorción.
Filtración neta: líquido que debe volver a la circulación a
través de los vasos linfáticos, sin incluir los riñones, es de
2ml/min.
Coeficiente de filtración.
Un desequilibrio neto de las fuerzas en las membranas capilares de 0,3 mmHg provoca la filtración
neta de líquidos en todo el organismo de 2 ml/min.
Coeficiente de filtración capilar corporal total: Velocidad de filtración neta de 6,67 ml/min de
líquido por minuto por mmHg para todo el organismo.
Efecto de las alteraciones del equilibrio de fuerzas en la membrana capilar
Si la presión capilar media aumenta por encima de 17 mmHg aumenta también la fuerza neta que tiende
a causar la filtración de líquido en los espacios tisulares.
Un aumento de 20 mmHg de la presión capilar media provoca un incremento de la presión de filtración
de 0,3 mmHg a 20,3 mmHg, con lo que se consigue una filtración neta hasta 68 veces mayor que la que
ocurre normalmente en los espacios intersticiales.
Se requiere 68 veces más flujo de líquido normal en el sistema linfático, una cantidad que es 2 a 5
veces mayor que la que pueden eliminar los vasos linfáticos.
Comenzará a acumularse el líquido en los espacios intersticiales y se producirá edema.
El sistema linfático
Todos los vasos linfáticos de la mitad inferior del organismo se vaciarán en el conducto torácico, que
vacía en el sistema venoso en la unión de la vena yugular interna con la vena subclavia izquierda.
La linfa de la mitad izquierda de la cabeza, el brazo izquierdo y algunos territorios del tórax entra en el
conducto torácico antes de que se vacíe en las venas.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
La linfa del lado derecho del cuello y la cabeza, el brazo derecho y algunos territorios del tórax
derecho entra en el conducto torácico derecho que se vacía en el sistema venoso en la unión de la
vena subclavia derecha y la vena yugular interna
Capilares linfáticos terminales y su permeabilidad.
La décima parte del líquido
entra en los capilares linfáticos y
vuelve hacia la sangre a través
del sistema linfático 2-3 litros
de linfa al día.
El líquido que vuelve a la
circulación a través de los
linfáticos es importante porque
las sustancias de alto peso
molecular que contiene, como las
proteínas, no pueden ser
absorbidas desde los tejidos de
ninguna otra forma
Los linfáticos contienen válvulas
en los extremos de los capilares
linfáticos terminales y también
en el recorrido de los vasos
mayores hasta el punto en que
se vacían en la circulación
sanguínea.
La formación de la linfa
La linfa deriva del líquido intersticial que fluye en los linfáticos,
tiene casi la misma composición que el líquido intersticial.
La concentración de proteínas en el líquido intersticial de la
mayoría de los tejidos alcanza un promedio de 2 g/dl.
La linfa formada en el hígado tiene una concentración de
proteínas hasta de 6 g/dl
La linfa formada en el intestino tiene una concentración de
proteínas hasta de 3-4 g/dl.
Una mezcla de linfa de todas las áreas del organismo, tiene una
concentración de proteínas en torno a 3-5 g/dl.
El sistema linfático es una de las vías principales de
absorción de los nutrientes del aparato digestivo, en especial de la absorción de prácticamente todas
las grasas del alimento.
Las partículas de gran tamaño, como las bacterias avanzan entre las células endoteliales de los capilares
linfáticos y entran en la linfa, eliminándose casi en su totalidad cuando la linfa atraviesa los ganglios
linfáticos.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
Velocidad del flujo linfático
En un ser humano en reposo pasan 100 ml/hora en el flujo linfático a través del conducto torácico, y
otros 20 ml/hora fluyen a la circulación a través de otros canales
Flujo linfático total estimado en torno a 120ml/h o 2-3 L al día.
Efecto de la presión del líquido intersticial en el flujo linfático.
El flujo linfático es escaso con una presión del líquido intersticial más negativa que el valor normal
de - 6 mmHg.
Cuando la presión aumenta hasta 0 mmHg, el flujo aumenta más de 20 veces, cualquier factor que
aumente la presión del líquido intersticial también aumenta el flujo linfático:
1. Elevación de la presión hidrostática capilar.
2. Descenso de la presión coloidosmótica del plasma.
3. Aumento de la presión coloidosmótica del líquido intersticial.
4. Aumento de la permeabilidad de los capilares.
La bomba linfática aumenta el flujo linfático.
Hay válvulas en todos los vasos linfáticos; cuando
los vasos linfáticos de recogida o mayores se estiran
por el líquido, el músculo liso de su pared se contrae
automáticamente.
Incluso el llenado más pequeño de un segmento
provoca su contracción
En un vaso linfático muy grande, como el conducto
torácico, esta bomba linfática genera presiones de
hasta 50-100 mmHg.
Bombeo causado por la compresión externa intermitente de los vasos linfáticos.
Además del bombeo causado por la contracción intermitente de las paredes del vaso linfático, hay
factores externos que comprimen intermitentemente el vaso linfático y provocan también el bombeo.
1. Contracción de los músculos esqueléticos circundantes.
2. Movimiento de cada parte del cuerpo.
3. Pulsaciones de las arterias adyacentes a los linfáticos.
4. Compresión de los tejidos por objetos situados fuera del cuerpo.
La bomba linfática es muy activa durante el ejercicio, aumentando el flujo linfático 10 a 30 veces
El flujo linfático se vuelve lento, casi cero, durante los períodos de reposo.
Bomba linfática capilar.
El capilar linfático terminal también puede bombear la linfa, efecto que se suma al bombeo producido en
los vasos linfáticos mayores.
Cada vez que entra un exceso de líquido en el tejido y provoca la hinchazón tisular, los filamentos de
anclaje tiran de la pared de los capilares linfáticos y el flujo entrará en el capilar linfático terminal a
través de los espacios situados entre las células endoteliales.
La presión del interior del capilar aumenta cuando se comprime el tejido y se provoca la superposición
de los bordes de las células endoteliales, que se cierran a modo de válvulas.
La presión empuja la linfa a través de los espacios intercelulares hacia el linfático colector.
Yury José Mazariegos Vargas 201317821 Segundo Año
Universidad San Carlos de Guatemala
Facultad de Ciencias Médicas, CUM
Resumen de los factores que determinan el flujo linfático.
Los dos factores principales que determinan el flujo linfático son:
1) La presión del líquido intersticial
2) la actividad de la bomba linfática.
La velocidad del flujo linfático está determinada por el producto entre la presión del líquido
intersticial y la actividad de la bomba linfática.
Función del sistema linfático en el control de la concentración de las proteínas en el
líquido intersticial, el volumen del líquido intersticial y la presión del líquido intersticial
El sistema linfático también tiene un papel importante para el control de:
1) La concentración de proteínas en los líquidos intersticiales : Se pierden continuamente
proteínas desde los capilares sanguíneos hacia el intersticio.
2) El volumen del líquido intersticial: El aumento de la presión coloidosmótica del líquido intersticial
desplaza el balance de fuerzas en las membranas capilares a favor de la filtración de líquidos hacia el
intersticio.
3) La presión del líquido intersticial : El aumento de la presión del líquido intersticial aumenta en
gran medida la velocidad del flujo linfático, con lo cual se transporta el exceso de volumen del líquido
intersticial y el exceso de proteínas que se ha acumulado en los espacios.
Los valores de todos estos factores alcanzan un estado de equilibrio y se mantendrán en ese estado de
equilibrio hasta que algo cambie la velocidad de pérdida de proteínas y líquido de los capilares
sanguíneos.
Trascendencia de la presión negativa del líquido intersticial como medio para
mantener unidos los tejidos del organismo
Los tejidos se mantienen unidos por la presión negativa del líquido intersticial, que ejerce un vacío
parcial.
El líquido se acumula en los espacios cuando los tejidos pierdan su presión negativa, y se presenta un
edema.
Yury José Mazariegos Vargas 201317821 Segundo Año
También podría gustarte
- Historias Clínicas MicrobiologíaDocumento44 páginasHistorias Clínicas Microbiologíadavid campoverdeAún no hay calificaciones
- Schwartz Manual de Pediatría Clínica 5a EdDocumento1193 páginasSchwartz Manual de Pediatría Clínica 5a EdMARIA GUADALUPE RAMON GALAVIZAún no hay calificaciones
- Cap 15, Distensibilidad Vascular y Funciones de Los Sistemas Arterial y VenosoDocumento9 páginasCap 15, Distensibilidad Vascular y Funciones de Los Sistemas Arterial y VenosoByron Amilcar Sucuqui Jochola100% (1)
- Puntos Motores MuscularesDocumento14 páginasPuntos Motores MuscularesYhoana Avendaño100% (2)
- 1111 - Examen Microbiológico de Productos No Estériles Criterios de Aceptación para Preparaciones Farmacéuticas y Sustancias de Uso FarmacéuticoDocumento2 páginas1111 - Examen Microbiológico de Productos No Estériles Criterios de Aceptación para Preparaciones Farmacéuticas y Sustancias de Uso FarmacéuticoVictoria CruzAún no hay calificaciones
- Semiologia de La Insuficiencia CardiacaDocumento8 páginasSemiologia de La Insuficiencia CardiacaDaniela LilloAún no hay calificaciones
- Sesion 48 Enfermedades Infecciosas Del Aparato DigestivoDocumento29 páginasSesion 48 Enfermedades Infecciosas Del Aparato DigestivoPacko Guerrero CastroAún no hay calificaciones
- Ictericia NeonatalDocumento16 páginasIctericia NeonatalCarmenAún no hay calificaciones
- Tanatologia ForenseDocumento26 páginasTanatologia Forensewiseb47Aún no hay calificaciones
- HCPDocumento11 páginasHCPKarla PazmiñoAún no hay calificaciones
- U2 PSM 15 Anatomia Del Aparato CirculatorioDocumento5 páginasU2 PSM 15 Anatomia Del Aparato CirculatorioNekoLove12100% (1)
- Linfangitis AgudaDocumento10 páginasLinfangitis AgudaANGELAún no hay calificaciones
- Bioseguridad en Laboratorio de MicrobiologiaDocumento6 páginasBioseguridad en Laboratorio de MicrobiologiaSaulJesusCastilloMorenoAún no hay calificaciones
- Casos clínicos de patologías cardiovasculares y traumatológicasDocumento4 páginasCasos clínicos de patologías cardiovasculares y traumatológicasalejandro SinisterraAún no hay calificaciones
- ProteusDocumento2 páginasProteusEduardo ArceAún no hay calificaciones
- Test de Aplicacion CardiovascularDocumento12 páginasTest de Aplicacion CardiovascularCrico Po praAún no hay calificaciones
- Clínica Del Sistema Cardiovascular (Interrogatorio)Documento21 páginasClínica Del Sistema Cardiovascular (Interrogatorio)luis edgar gonzalez hernandezAún no hay calificaciones
- Estructura BacteriasDocumento4 páginasEstructura Bacteriasjessica perezAún no hay calificaciones
- Maculas, pápulas, ampollas y pústulasDocumento1 páginaMaculas, pápulas, ampollas y pústulasvictor manuelAún no hay calificaciones
- Fisiología RenalDocumento20 páginasFisiología RenalAngel GUAún no hay calificaciones
- Clasedecardiologa ruidosysoplosCUADROSDocumento40 páginasClasedecardiologa ruidosysoplosCUADROSleonellaAún no hay calificaciones
- Grupo sanguíneo A positivo (ADocumento9 páginasGrupo sanguíneo A positivo (Ajohanna monsalveAún no hay calificaciones
- Tuberculosis y Historia ClinicaDocumento14 páginasTuberculosis y Historia ClinicaGeraldine Borda RondónAún no hay calificaciones
- Trombosis Implicancia ClinicaDocumento21 páginasTrombosis Implicancia ClinicamateoAún no hay calificaciones
- Fisiología renal: procesos básicos y variablesDocumento55 páginasFisiología renal: procesos básicos y variablesKimberly BaleAún no hay calificaciones
- Esquema Grafico Sobre La Gasometria ArterialDocumento2 páginasEsquema Grafico Sobre La Gasometria ArterialKatherine Yohara Ranulfa Luna Palacios0% (1)
- Derivaciones Periféricas y PrecordialesDocumento3 páginasDerivaciones Periféricas y Precordialesjaphak0% (1)
- Sensibilidad Somatica 3 1222790501483926 8Documento29 páginasSensibilidad Somatica 3 1222790501483926 8ajseals0% (1)
- Funciones y estructura de la piel humanaDocumento4 páginasFunciones y estructura de la piel humanaMarissa PérezAún no hay calificaciones
- Ruidos CardiacosDocumento3 páginasRuidos CardiacosLourdes MenéndezAún no hay calificaciones
- Trastornos HemodinámicosDocumento4 páginasTrastornos HemodinámicosAna CalderonAún no hay calificaciones
- Expo Piel Anexos TCSCDocumento99 páginasExpo Piel Anexos TCSCKassie AranaAún no hay calificaciones
- Tacto rectal masculino y femeninoDocumento4 páginasTacto rectal masculino y femeninoDaniela RiveraAún no hay calificaciones
- Actividad 3. Órganos Primarios y Secundarios Del Sistema InmuneDocumento10 páginasActividad 3. Órganos Primarios y Secundarios Del Sistema InmuneSarai GomezAún no hay calificaciones
- Principios Generales Función GastrointestinalDocumento6 páginasPrincipios Generales Función GastrointestinalAline Marian Moreira CordeiroAún no hay calificaciones
- Osteoma 1Documento39 páginasOsteoma 1Lesly AlmeydaAún no hay calificaciones
- Anatomía Del HígadoDocumento6 páginasAnatomía Del Hígadojennifer100% (1)
- RPBIDocumento12 páginasRPBIVanessa Castañeda RamosAún no hay calificaciones
- Grandes Vasos Arteriales y VenososDocumento23 páginasGrandes Vasos Arteriales y VenososCésar Morales100% (1)
- Anomalías congénitas urogenitalesDocumento67 páginasAnomalías congénitas urogenitalesHana SongAún no hay calificaciones
- Aparato digestivo: procesos y estructurasDocumento2 páginasAparato digestivo: procesos y estructurasKaty Fiorella Chasquibol Hernandez58% (12)
- Sistema de Conducción ElectricoDocumento3 páginasSistema de Conducción ElectricoAlan Colorado GonzalezAún no hay calificaciones
- Anamnesis y Examen Fisico Organos de Los SentidosDocumento100 páginasAnamnesis y Examen Fisico Organos de Los SentidosRafael Eduardo Rincón LáskarAún no hay calificaciones
- Serie Normas Tecnicas Nro 37 PDFDocumento104 páginasSerie Normas Tecnicas Nro 37 PDFCristhian Abad Espinoza RamosAún no hay calificaciones
- Embriologia Del Corazon PDFDocumento5 páginasEmbriologia Del Corazon PDFRuben Dario SierraAún no hay calificaciones
- Anatomia y Fisiologia Clinica Del Sistema CardiovascularDocumento35 páginasAnatomia y Fisiologia Clinica Del Sistema CardiovascularJose Carlos Jona Cava100% (2)
- Patología Hepática y de Vías BiliaresDocumento7 páginasPatología Hepática y de Vías BiliaresJulian David Pelaez ArcilaAún no hay calificaciones
- Trompas de FalopioDocumento2 páginasTrompas de FalopioAnonymous aCmwhRdAún no hay calificaciones
- Liquido Cefalo RaquideoDocumento23 páginasLiquido Cefalo RaquideoAnghelo Bustinza ApazaAún no hay calificaciones
- RespiratorioArc IntDocumento18 páginasRespiratorioArc Intemilcita2011100% (1)
- Quemaduras CBPDocumento57 páginasQuemaduras CBPsindy flores huamanAún no hay calificaciones
- Venotónicos en La Insuficiencia Venosa Crónica, Sesiones de Actualización Basadas en La Evidencia para Residentes de MFyCDocumento29 páginasVenotónicos en La Insuficiencia Venosa Crónica, Sesiones de Actualización Basadas en La Evidencia para Residentes de MFyCEnrique Gavilan100% (2)
- La Historia y Antecedentes de La HistologiaDocumento5 páginasLa Historia y Antecedentes de La HistologiajamrAún no hay calificaciones
- Procesamiento de Linfocitos y ClonesDocumento5 páginasProcesamiento de Linfocitos y ClonesKenneth MazacónAún no hay calificaciones
- Caso de valvulopatía mitralDocumento24 páginasCaso de valvulopatía mitralImNotGay 420Aún no hay calificaciones
- Aparato reproductor macho y hembra animalesDocumento5 páginasAparato reproductor macho y hembra animalesAngie bañosAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento4 páginasAparato Reproductor MasculinoFrancisco MarquezAún no hay calificaciones
- Extendido de Sangre ADocumento12 páginasExtendido de Sangre Abrisney15Aún no hay calificaciones
- Potencial de Membrana de La Célula NerviosaDocumento8 páginasPotencial de Membrana de La Célula NerviosaMATEO YONATHAN CABRERA GAMBOAAún no hay calificaciones
- Las Características Histológicas de Las Vías Urinarias Excretoras Son SimilaresDocumento3 páginasLas Características Histológicas de Las Vías Urinarias Excretoras Son Similaresmaalhues100% (1)
- NocardiosisDocumento73 páginasNocardiosisEduardo GómezAún no hay calificaciones
- Vascularización de Faringe y LaringeDocumento1 páginaVascularización de Faringe y Laringemiriam yulissa arriagaAún no hay calificaciones
- EdemaDocumento3 páginasEdemaMiguelContrerasAún no hay calificaciones
- Trastornos hemodinámicos y shock enDocumento6 páginasTrastornos hemodinámicos y shock enLuis PortuguezAún no hay calificaciones
- Ejercicios de GeneticaDocumento2 páginasEjercicios de GeneticaDanna QuevedoAún no hay calificaciones
- Propiedades eléctricas del corazónDocumento4 páginasPropiedades eléctricas del corazónRichard Armijo GarridoAún no hay calificaciones
- Micro Circ U Laci OnDocumento13 páginasMicro Circ U Laci OnrubenAún no hay calificaciones
- Preguntas Torax-1Documento8 páginasPreguntas Torax-1RobertAún no hay calificaciones
- Preguntas CuelloDocumento7 páginasPreguntas CuelloHéctor BacAún no hay calificaciones
- Control flujo sanguíneo tejidosDocumento9 páginasControl flujo sanguíneo tejidosAlejandro JomAún no hay calificaciones
- Papel de Los Riñones en Regulacion A Largo Lplazo en PresinDocumento5 páginasPapel de Los Riñones en Regulacion A Largo Lplazo en PresinByron Amilcar Sucuqui JocholaAún no hay calificaciones
- Excitación Rítmica Del CorazónDocumento8 páginasExcitación Rítmica Del Corazónfalco8molinaAún no hay calificaciones
- Influenza, Ecuador SE. 31: SNVSPDocumento11 páginasInfluenza, Ecuador SE. 31: SNVSPDaniel CisnerosAún no hay calificaciones
- Artritis InfecciosaDocumento17 páginasArtritis InfecciosagvillegasvillanuevaAún no hay calificaciones
- Correlaciones Clinicas, GA, GenéticaDocumento16 páginasCorrelaciones Clinicas, GA, GenéticaNamjonie A.K.A KoyaAún no hay calificaciones
- Metodologia de La Investigacion I GruposDocumento3 páginasMetodologia de La Investigacion I GruposGiancarlo HCAún no hay calificaciones
- DabigatránDocumento16 páginasDabigatránIdalii Palacios HerreraAún no hay calificaciones
- Diagnósticos psicopatológicos funcionales y estilos comunicativosDocumento3 páginasDiagnósticos psicopatológicos funcionales y estilos comunicativosValeria SerafiniAún no hay calificaciones
- Fernandez Vecilla DomingoDocumento34 páginasFernandez Vecilla DomingoMyrian RobertiAún no hay calificaciones
- HEMOGLOBINADocumento5 páginasHEMOGLOBINASergio Llontop OrdoñezAún no hay calificaciones
- Cuestionario Grupo 1Documento5 páginasCuestionario Grupo 1Mateo BaronaAún no hay calificaciones
- Patologías PodológicasDocumento18 páginasPatologías PodológicasDAVID CONTRERASAún no hay calificaciones
- Cirrosis HepáticaDocumento12 páginasCirrosis HepáticaDaniel VillanuevaAún no hay calificaciones
- Ut2. - Salud Publica y Planificacion SanitariaDocumento41 páginasUt2. - Salud Publica y Planificacion SanitariaJhandi CarvajalAún no hay calificaciones
- Instituto Politécnico NacionalDocumento4 páginasInstituto Politécnico NacionalMarcos CruzAún no hay calificaciones
- Solicitud de TesisDocumento6 páginasSolicitud de TesisMarian MorenoAún no hay calificaciones
- Fisura AnalDocumento29 páginasFisura AnalEddy' Beltrán Az100% (1)
- Caso Clínico ParasitosisDocumento2 páginasCaso Clínico ParasitosisConcho PeraAún no hay calificaciones
- BAJA ObjetivosDocumento155 páginasBAJA ObjetivosMathías Gonzalez MoraAún no hay calificaciones
- Historia de La Anatomía PatológicaDocumento19 páginasHistoria de La Anatomía PatológicaJhael De La Rosa ValenciaAún no hay calificaciones
- Clase 7. Trypanosoma y LeishmaniaDocumento29 páginasClase 7. Trypanosoma y Leishmaniawillian idrogo megoAún no hay calificaciones
- Planilla de Inscripcion Cei VenezuelaDocumento1 páginaPlanilla de Inscripcion Cei VenezuelaGabriel PinedaAún no hay calificaciones
- INCRETINASDocumento1 páginaINCRETINASAlejandraAún no hay calificaciones
- Informe de Laboratorio (Composicion de La Sangre)Documento8 páginasInforme de Laboratorio (Composicion de La Sangre)Alex Owen80% (5)
- 8 Examen de AtmDocumento12 páginas8 Examen de AtmMohamed Nedilo100% (1)
- Biocel Lab PDFDocumento12 páginasBiocel Lab PDFCamila FaríasAún no hay calificaciones