Documentos de Académico
Documentos de Profesional
Documentos de Cultura
4 Mecanica Respiratoria
Cargado por
jira1987Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
4 Mecanica Respiratoria
Cargado por
jira1987Copyright:
Formatos disponibles
lOMoARcPSD|4945610
4. MecÁnica Respiratoria
Fisiología (Universidad de Cantabria)
StuDocu no está patrocinado ni avalado por ningún colegio o universidad.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
MECÁNICA RESPIRATORIA
MECÁNICA TORACO-PULMONAR
Para que el aire se mueva tiene que haber un gradiente de presión. La inspiración es la entrada
del aire, para que esto suceda, la presión alveolar tiene que ser menor que la atmosférica. Para
la espiración, la presión alveolar tiene que ser mayor a la atmosférica.
Según la ley de Boyle Mariotte: ↑vol - ↓presión. Según esto, para que haya baja presión tengo
que ejercer una fuerza para aumentar el volumen de mis alveolos y que entre el aire
atmosférico.
La fuerza la realiza la musculatura respiratoria.
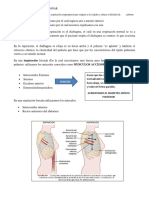
El 75% va a cargo del diafragma (nervio frénico lo inerva). Al contraerse el diafragma, baja y
aumenta el diámetro vertical. También aumenta los diámetros anteroposterior y transverso
porque abre la parrilla costal.
También los músculos intercostales externos, que cuando se contraen levantan y abren la
parrilla costal.
- En la parte alta del tórax el eje de rotación es peque. En mango de balde Aumenta el
diámetro anteroposterior.
- En las torácicas inferiores, en mango de balde, aumentan el diámetro transverso.
Musculatura accesoria
- Esternocleidomastoideo: clavícula
- Escalenos, primera costilla
La espiración es un proceso pasivo, como el pulmón y la pared torácica son estructuras
elásticas, retroceden a la situación inicial ↓vol - ↑presión.
Musculatura espiratoria:
- musculatura abdominal: ↑presión abdominal, empuja el diafragma hacia arriba.
- Intercostales internos
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
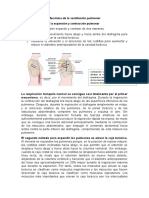
VARIACIÓN DE LAS PRESIONES DE LOS ESPACIOS INTRAPLEURAL Y ALVEOLAR DURANTE LA
RESPIRACIÓN NORMAL
Presión intrapleural (Ppl): presión en el espacio pleural
Presión alveolar (Pa): presión dentro de los alveolos
Dos presiones transmurales:
- Presión transmural de las vías aéreas (Pvas): diferencia de presión entre dentro y fuera de
las vías aéreas (alveolar e intrapleural)
- Presión transpulmonar (Pp): diferencia de presión entre dentro y fuera del pulmón
Funciones de la pleura:
1. Mantener el contacto de los pulmones con la caja torácica y facilitar los movimientos en su
interior
2. Soporte mecánico, con lo que contribuye a mantener la forma del mismo y evitar su
colapso.
Fuerzas durante la respiración tranquila
¿Cómo varían las presiones en una respiración normal? Todas las presiones son relativas
respecto a una absoluta: la presión atmosférica. Una presión es negativa es sub-atmosférica, y
una positiva supra-atmosférica.
REPOSO: Es la posición de equilibrio al final de la espiración, cuando dentro de los pulmones
sólo queda la capacidad residual. Es el momento en el que las presiones se igualan: una tira
para fuera y otra para dentro, de manera que distiende el espacio intrapleural.
La presión alveolar está en equilibrio: no sale ni entra aire, por lo que la presión en el interior
es la atmosférica.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
INSPIRACIÓN: Si inspiramos aumenta el volumen dentro de la caja torácica. Según la ley de
Boyle-Mariotte, a más volumen menos presión, por lo que al aumentar el volumen, la presión
alveolar se hace más negativa; los alveolos se distienden y esto posibilita la entrada de aire.
ESPIRACIÓN: Se relaja la musculatura inspiratoria y la pared torácica vuelve a su posición
inicial. La caja torácica comprime el espacio intralveolar. A menos volumen mayor presión
alveolar.
La presión intrapleural es negativa debida al retroceso elástico del pulmón y de la pared
torácica. Sin embargo nuestra presión alveolar siempre se aproxima a la atmosférica.
La presión intrapleural siempre es sub-atmosférica (excepto
cuando realizamos una espiración forzada).
Los cambios en la presión intrapleural son mayores que en la
alveolar.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
INSPIRACIÓN
1. Contracción de los músculos inspiratorios
2. Expansión de la caja torácica
3. La presión Intrapleural se hace más subatmosférica
4. La presión transpulmonar aumenta
5. El pulmón se insufla
6. La presión alveolar se hace subatmosférica
7. El aire entra en los alvéolos hasta que la presión alveolar se iguala con la presión
atmosférica
ESPIRACIÓN
1. Relajación de los músculos inspiratorios
2. Retracción de la caja torácica
3. La presión intrapleural vuelve a los valores iniciales antes de la inspiración
4. La presión transpulmonar disminuye
5. El pulmón se retrae
6. El aire se comprime dentro de los alvéolos
7. La presión alveolar se hace mayor que la presión atmosférica
8. El aire sale de los alvéolos hasta que la presión alveolar se iguala con la presión
atmosférica
MECÁNICA PULMONAR ESTÁTICA
PROPIEDADES ELÁSTICAS DEL PULMÓN
Distensibilidad: facilidad con que se hinchan o expanden los
pulmones. Es el volumen que se expanden los pulmones por cada
aumento unitario de presión transpulmonar (si se da tiempo
suficiente para alcanzar el equilibrio).
Rigidez: capacidad para oponerse al estiramiento. Si es muy rígido cuesta mucho distenderse.
Retracción elástica: Capacidad que tiene el pulmón expandido para volver a su posición
original. Las fuerzas elásticas del tejido pulmonar están principalmente por las fibras de
elastina y colágeno. En los pulmones deinflados estas fibras están en un estado contraído
elásticamente y torsionado; después, cuando los pulmones se expanden, las fibras se
distienden y desenredan, alargándose de esta manera y ejerciendo incluso más fuerza elástica
La rigidez y la retracción elástica están relacionados: cuanto más rígido es, más retracción
elástica tiene.
Histéresis. Curva presión-volumen
La histéresis es la diferencia del volumen pulmonar entre las curvas de
inflación y deflación para una misma presión. Para la misma presión hay
una cantidad de aire diferente en la presión que en la inspiración;
siempre hay más aire en la espiración que en la inspiración.
Cuando el pulmón comienza a expandirse la curva es muy inclinada:
pequeños cambios de presión se acompaña de enormes cambios de
volumen. Esto se debe a que el pulmón es muy distensible.
Según se va llenando la curva se vuelve más horizontal: grandes
cambios de presión, pequeños cambios de volumen. El pulmón cada vez
es más rígido. 1,36 cm H2O = 1 mm Hg
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
El interior de la gráfica representa el trabajo necesario para vencer las presiones.
Medida de la distensibilidad o complianza
Se mira la diferencia entre la presión alveolar y la intrapleural.
Para hallar el valor del volumen se conecta al sujeto a un espirómetro. Hay que obtener la
presión transpulmonar.
Durante una espiración lenta partiendo de una inspiración máxima se interrumpe
periódicamente la corriente (se le pide que deje de espirar). Se toman las medidas de volumen
pulmonar y de la presión transpulmonar (diferencia entre la alveolar y la intrapleural):
- Presión alveolar: al haber dejado de espirar no hay flujo de aire, por lo que es la misma
que la que hay en la boca
- Presión pleural: se determina a partir de la presión en el esófago
P . alveolar
P .transpulmonar=
P . pleural
Significado funcional de un valor de complianza alto o bajo
La distensibilidad se mide en la zona de presiones
transpulmonares. Es igual de malo tener la distensibilidad
excesivamente alta como baja.
- Si está muy baja el pulmón se vuelve muy rígido,
por lo que grandes cambios de presión se
acompañan de pequeños cambios de volumen.
- Si por el contrario el pulmón tiene una
distensibilidad muy alta con un mínimo cambio de
presión se consigue un cambio de volumen
mínimo.
Al toser los pulmones se distienden. Cuando se tose en
exceso, como es el caso de los fumadores, el pulmón va
perdiendo el tejido elástico, perdiendo capacidad de
retracción. Esto permite que en la inspiración el pulmón se
distienda sin esfuerzo, pero en la espiración el aire no sale,
ya que la caja torácica no se retracta. Además al intentar
espirar las vías aéreas se cierran, por lo que tienden a
volver a inspirar.
Factores fundamentales de los que depende el comportamiento elástico del pulmón
Propiedades elásticas de los tejidos que lo constituyen. Se deben sobre todo a la forma en la
que están tejidas las fibras de elastina
1. Volumen pulmonar y elasticidad: la elasticidad no es igual en todos los pulmones. A
mayor volumen mayor elasticidad.
2. Tamaño del pulmón: el pulmón de un recién nacido es más pequeño, por lo que el cambio
de volumen y la distensibilidad es menor
3. Tensión superficial: es el conjunto de fuerzas superficiales de la película de líquido que
recubre la pared interior de los alveolos y tiende a colapsarlos.
Cuando el agua forma una superficie con el aire, las moléculas de agua de la superficie
tienen una atracción especialmente intensa entre sí. En consecuencia, la superficie de agua
siempre está intentando contraerse (esto es lo que mantiene unidas las gotas de lluvia).
En el alveolo también hay una superficie de agua que intenta contraerse, lo que da lugar a
un intento de expulsar el aire de los alveolos a través de los bronquios y, al hacerlo, hace
que los alveolos intenten colapsarse. El efecto neto es producir una fuerza contráctil
elástica de todos los pulmones, que se denomina fuerza elástica de la tensión superficial.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
¿Por qué el pulmón no es inestable?
En una superficie curva la tensión superficial se va a dirigir hacia el centro. En una burbuja,
cuando la presión que ejerce tensión superficial es mayor que la presión que hay en su
interior, explota. Si por el contrario la tensión superficial es menor que la de dentro, la burbuja
se mantiene intacta.
¿Cómo coexisten los alveolos de diferente tamaño, si están interconectados?
La presión depende del radio, a menor radio mayor presión. Si tengo dos estructuras esféricas
de diferente tamaño, hay mayor presión dentro la pequeña, porque hay menor volumen. Si las
dos estructuras estuvieran conectadas el aire pasaría de la esfera pequeña a la grande, ya que
se mueve de donde hay más presión a donde hay menos.
Ley de Laplace
La presión en el interior de una estructura esférica es directamente
proporcional a la tensión en la pared e inversamente proporcional al
radio de la esfera.
Estabilidad alveolar
En el pulmón hay 300 millones de alveolos de diferentes tamaños,
pero el aire no pasa de unos a otros ya que son unidades funcionales
separadas.
Surfactante: es un agente activo de superficie en agua; es decir, reduce mucho la tensión
superficial del agua. Es un líquido producido por los neumocitos tipo II, que recubre los
alveolos por dentro (10% del área alveolar).
Las moléculas de surfactante tienen un polo hidrosoluble y otro hidrofóbico. Se colocan justo
en la interfase entre agua y aire, con la parte hidrosoluble dentro de la parte liquida y la
hidrofóbica hacia el aire. Así generará una fuerza contraria a la tensión superficial.
Si se quita la tensión superficial, el pulmón es mucho más distensible, por lo que con un
mínimo cambio de presión aumenta mucho el volumen.
Dos tercios del trabajo que consumimos en expandir el pulmón (gráfica histéresis) se utiliza
para vencer la tensión superficial. Cuanto mayor sea la tensión superficial menos distensible es
el pulmón y mayor será el trabajo respiratorio necesario para inflar el pulmón.
El surfactante pulmonar disminuye siempre la tensión superficial, pero lo hace más en los
alveolos pequeños porque la superficie es menor. Los alveolos pequeños tienen menos radio,
pero también menos tensión superficial. Por tanto, todos los alveolos tienen la misma presión.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
La tensión superficial disminuye más en la espiración que en la inspiración. Por lo tanto, el
alveolo está más distendido y contiene más aire durante la ESPIRACIÓN.
La surfactante pulmonar es responsable del fenómeno de histéresis.
Al contrario que en la histéresis, la línea que queda
por encima es la espiración y la de debajo la
inspiración.
Al espirar, la interfase se reduce y las moléculas de
surfactante comienzan a apelotonarse, incluso
llegando a formar micelas. Por tanto, la surfactante es
muy eficaz y va a reducir mucho la tensión superficial.
Sin embargo, en la inspiración al ir aumentando la
superficie constantemente, nunca llega a estar
completamente cubierta de moléculas de surfactante.
Ventajas del surfactante pulmonar:
1. Mejora la distensibilidad pulmonar: al disminuir la tensión superficial el pulmón es más
distensible, y hay que hacer menos trabajo para inflar los pulmones
2. Previene la filtración de líquidos (edema pulmonar) La tensión superficial favorece el
edema, que el agua de los capilares vaya al centro de los alveolos. El surfactante lo evita.
3. Reduce el trabajo respiratorio
4. Asegura la estabilidad de los alvéolos
Un niño prematuro no tiene surfactante, porque los neumocitos no se han desarrollado. La dis-
tensibilidad será baja porque tendrá mucha presión superficial. El trabajo respiratorio también
será enorme. Los alveolos serán totalmente inestables, colapsándose muchos de ellos.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
Interdependencia alveolar
Toda tendencia de una unidad o un grupo de unidades a aumentar o disminuir de volumen se
contrarresta por el resto de la estructura. Salvo los alveolos que están en contacto con las
pleuras, el resto están rodeados de otros alveolos.
Si hay problema en un alveolo y no se quieren distender, los que están alrededor al
distenderse tiran del alveolo que intenta colapsarse. Es un mecanismo, junto con la
surfactante, por el que el pulmón es estable. No se distenderá totalmente pero tampoco se
colapsará.
PROPIEDADES ELÁSTICAS DE LA PARED TORÁCICA
Tanto el pulmón como la pared torácica son estructuras elásticas, van al unísono debido a las
pleuras. Esta dependencia se ve muy bien al provocar un neumotórax.
La presión intrapleural normalmente es negativa porque debido al retroceso elástico del
pulmón y de la pared distienden el espacio intrapleural. En un neumotórax desaparece esa
presión intrapleural, por lo que el pulmón y la pared se independizan. El pulmón se contrae y la
caja se expande más de lo normal.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
Para ver el retroceso elástico del pulmón hay que estudiar las dos presiones transmurales:
PAlveolar - PPleural
Para el retroceso elástico de la pared torácica se comparan la intrapleural y la atmosférica:
PPleural - PAtmosférica
Si se quieren estudiar en conjunto: (PAlv – PPl) + (PPl – PAtm)
MECÁNICA PULMONAR DINÁMICA
Cuando se habla de resistencia (la total del Sistema Respiratorio), nos referimos a la resistencia
de las vías aéreas más la resistencia de los tejidos (debida al rozamiento). Sin embargo,
normalmente sólo trabajamos con la primera.
RESISTENCIA DE LAS VÍAS AÉREAS
- Flujo laminar
- Flujo transicional: a nivel de las bifurcaciones las líneas paralelas de flujo lento
comienzan a desorganizarse
- Flujo turbulento
En un tubo recto el factor fundamental del que depende la resistencia es el radio. Si reduzco a
la mitad un radio multiplico la resistencia por 16.
Con el número de Reynolds podemos saber si el flujo es laminar o turbulento.
Medición de la resistencia de las vías aéreas
La resistencia de las vías aéreas se mide con el pletismógrafo mientras el sujeto respira.
Pbucal−Palveolar
R=
V
Sitio de la resistencia de las vías aéreas
La resistencia en las vías aéreas va aumenta progresivamente hasta los bronquios de mediano
tamaño, a partir de los que disminuye enormemente.
Aunque las vías pequeñas tienen muy poco radio, como consecuencia del enorme área de
sección les llega muy poca cantidad de aire. Esto provoca que la resistencia sea menor. El 90%
de la resistencia de las vías aéreas se encuentra en las grandes vías.
Factores que determinan la resistencia de las vías aéreas
VOLUMEN PULMONAR: en la inspiración, se aumenta el radio, por lo que la resistencia
disminuye. Siempre que usamos un vol. pulmonar por encima de nuestra capacidad residual la
resistencia va a ser baja. Los asmáticos tienen aumentadas las resistencias, por lo que intentan
aumentar el volumen espirado.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
TONO DEL MÚSCULO LISO BRONQUIAL: cuando éste se activa y contrae, la resistencia
aumenta. La broncoconstricción se produce con la activación del SNP, de receptores de
irritación, sustancias como acetilcolina, histamina, leucotrienos, prostaglandinas, serotonina.
Además, como factor local destacamos los cambios de la presión parcial de CO2 (descensos de
pCO2, provocan un aumento de resistencia de la vía aérea que ventila ese alveolo).
Broncodilatación por: estimulación SNS, adrenalina isoproterenol y aumento de la presión
parcial de CO2
DENSIDAD Y VISCOSIDAD DEL AIRE INSPIRADO: aumento densidad y viscosidad, aumento de la
presión, aumento de la resistencia de las vías aéreas. Para evitar que los buceadores se
ahoguen, se introduce un poco de gas helio, de menor densidad, para contrarrestar.
COMPRESIÓN DINÁMICA DE LAS VÍAS AÉREAS
La espiración forzada causa una compresión de las vías respiratorias y un incremento de la
resistencia de las vías respiratorias.
En gran parte de la espiración forzada, el flujo no varía (en la parte final); eso quiere decir que
el flujo es independiente del esfuerzo.
En volúmenes pulmonares altos, a mayor esfuerzo muscular, más flujo respiratorio; esto
también ocurre en volúmenes pulmonares medios; hasta cierto punto en que deja de
aumentar. En volúmenes pequeños también ocurre que el flujo es independiente del esfuerzo.
Razón: compresión dinámica de las vías aéreas.
La presión intrapleural siempre es negativa, excepto que hagamos una inspiración forzada que
se hace positiva. Cuando esto pasa, siempre va a haber un punto de igual presión, que va a
dividir las vías aéreas en un segmento previo (alveolo, vía abierta) y un segmento posterior en
que la vía está colapsada porque la presión exterior es mayor que la de la vía.
El retroceso elástico del pulmón hace que haya una diferencia entre presión intrapleural y
presión alveolar. En el momento en que hemos hecho positiva la intrapleural, da igual que
hagamos más o menos esfuerzo, porque ya hemos colapsado el segmento posterior. Ahora el
flujo solo depende del retroceso elástico del pulmón.
Cuando la inspiración no es forzada, el colapso se produce en vías altas donde, al haber
cartílago, no se obstruye la pared.
Factores que pueden influir sobre la compresión dinámica de las vías aéreas
1. Aumentos de la resistencia
2. Bajos volúmenes pulmonares
3. Aumentos de la distensibilidad pulmonar: los enfitematorsos no tienen retroceso elástico,
no pueden hacer una espiración forzada. Cuando intenta espirar se le colapsa en vías
aéreas sin cartílagos y se ahoga.
COMPROBACIÓN DE LA FUNCIÓN DINÁMICA
Relacionamos cambios de volumen con tiempo; es decir, diferentes flujos.
1. Volumen minuto
2. VEMS o FEM1
VEMS
3. ÍNDICE DE TIFFENEAU o COCIENTE VEMS-CAPACIDAD VITAL: (% )
Capacidad Vital
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
Dos grandes problemas, de resistencia o de elasticidad; pues bien, el índice de Tiffeneau nos
orienta acerca del tipo de problema respiratorio del paciente. Un sujeto sano adulto tiene
entre un 65-85%. En un asmático, que tiene aumentada la resistencia de las vías aéreas, el
Tiffeneau y el VEMS son bajos. En un paciente con fibrosis pulmonar en que tiene un problema
de elasticidad, el Tiffeneau es normal y el VEMS bajo.
1. FEF25-75%: de los primeros parámetros afectados con obstrucción de vías aéreas
2. Curva flujo-volumen: gent con patología obstructiva, aumento de la resistencia, no
consiguen el pico de una normal y se encuentran en volúmenes más altos.
En gente con rigidez pulmonar, parten de volúmenes más bajos y tienen mucha retrac-
ción elástica por lo que terminan también en volúmenes más bajos
DIFERENCIAS REGIONALES DE LA RESPIRACIÓN
Por la gravedad
Un sujeto no respira de forma uniforme, la mayor parte del aire va a la base del pulmón (en
posición erecta). Cuando está tumbado, respira mejor por la parte posterior. Si estuviera boca
abajo, respiraría mejor por el vértice. Esto se debe al efecto de la gravedad.
La presión intrapleural es negativa, pero no igual de negativa en todo el pulmón; en posición
erecta, la zona del vértice es más negativa que la base por la distensión del espacio
intrapleural.
En volúmenes pulmonares pequeños,
Al inspirar la p. intrapleural se hace negativa, pero al espirar estás llegando al vol. residual y la
p. intrapleural de los alveolos de la base se hace positiva; entonces se ventila mejor con el
vértice.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
Prueba del volumen de cierre
Cuando ha inspirado ox al 100% ha quedado la mayoría en la base; si hacemos una espiración
forzada, cuando empieza a salir aire del vértice se eleva la [N]
Vol de cierre: 10% Capacidad Vital. En ancianos, puede coincidir con su capacidad vital, por la
perdida de elasticidad.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
Ventilación despareja: un alveolo o grupo de alveolos no están ventilando correctamente (ya
sea por problemas de distensibilidad o por problemas de resistencia)
Si nuestra distensibilidad es uniforme, el aire se reparte uniformemente.
Si los alveolos tienen problema de distensiibilidad
Si los alveolos tienen un problema de resistencia de vías aéreas,
La distensibilidad dinámica es el cambio de
volumen por unidad de presión, en los puntos
donde no hay flujo (final de inspiración y de
espiración). Medido en una respiración normal,
en vez de en una máxima
No hay diferencias entre distensibilidad
dinámica y estática, aunque hay cambios en la
frecuencia respiratoria. Solo ocurrirán
diferencias si hay vías aéreas obstruidas
(aumento de la resistencia), donde disminuye la
distensibilidad dinámica (disminuye el volumen
corriente) cuando hay incrementos de la
frecuencia respiratoria.
Medición:
Prueba de volumen de cierre. En gente con ventilación despareja, no hay meseta de nitrógeno,
aumenta progresivamente. Porque hay alveolos “rezagados”.
RESISTENCIA A LOS TEJIDOS
La resistencia total: resistencia de las vías + r a los tejidos
TRABAJO RESPIRATORIO
Trabajo elástico: trabajo necesario para expandir los pulmones contra las fuerzas elásticas del
pulmón y del tórax
Trabajo de resistencia de vías aéreas:
1. Trabajo de resistencia tisular: trabajo necesario para superar la viscosidad de las
estructuras del pulmón y la pared torácica
2. Trabajo de resistencia de las vías aéreas:
trabajao necesario para superar la resistencia
de las vía aéreas al movimiento de entrada de
aire hacia los pulmones
Depende del tipo de respiración que adoptes
- Mucha frecuencia respiratoria aumenta el t
de resistencia
- Mucho volumen respiratorio aumenta el t
elástico
Consumo de oxígeno:
Un 1ml/L de ventilación; es decir, entre un 3% y un 5%
del oxígeno total.
Descargado por ivan pool (jiram_ivan17@hotmail.com)
lOMoARcPSD|4945610
Patología
Obstructiva, aumenta el trabajo de resistencia de vías aéreas. Este paciente respirará lento y
profundo
Enfermedad
Obstructiva
Restrictiva (ej. fibrosis), aumenta el trabajo elástico. Este paciente respirará rápido y superficial
La suma del trabajo elástico y de la resistencia de las vías es igual al t. respiratorio es total.
Vamos a ajustar la frecuencia y el volumen de forma que suponga el mínimo trabajo
respiratorio total
Enfermedad
Restrictiva
Descargado por ivan pool (jiram_ivan17@hotmail.com)
También podría gustarte
- Fisiología Respiratoria 2 Morfofisiología Normal Nivel 2Documento45 páginasFisiología Respiratoria 2 Morfofisiología Normal Nivel 2Giomar Avelino100% (1)
- Ventilación PulmonarDocumento53 páginasVentilación PulmonarAurora Gonzalez Lezcano100% (1)
- Conceptos Y Estrategias En Terapia RespiratoriaDe EverandConceptos Y Estrategias En Terapia RespiratoriaCalificación: 4 de 5 estrellas4/5 (1)
- CAP 38 Fisiologia de Guyton 13 EdicionDocumento11 páginasCAP 38 Fisiologia de Guyton 13 EdicionCAMILA FERNANDA BURGOS INOSTROZAAún no hay calificaciones
- Anatomía, Fisiología Pulmonar y BuceoDocumento31 páginasAnatomía, Fisiología Pulmonar y Buceomiraval2053100% (3)
- Péndulo de NewtonDocumento6 páginasPéndulo de Newtonjuantortuga100% (1)
- Ventilación pulmonar: procesos y factoresDocumento22 páginasVentilación pulmonar: procesos y factoresYini Geovanelli0% (1)
- Fisiología RespiratoriaDocumento27 páginasFisiología Respiratoriamariana100% (1)
- Fisiologia Respiratoria - Jueves 2023 - IIDocumento77 páginasFisiologia Respiratoria - Jueves 2023 - IIluis bullonAún no hay calificaciones
- Respiración: Intercambio GaseosoDocumento30 páginasRespiración: Intercambio GaseosoMariana SoledadAún no hay calificaciones
- UABP 4. Sistema RespiratorioDocumento29 páginasUABP 4. Sistema RespiratorioMartín PanicoAún no hay calificaciones
- Fisiologia Respiratoria IDocumento7 páginasFisiologia Respiratoria IReyes TobiasAún no hay calificaciones
- Mecánica Ventilatoria (Apuntes 2)Documento3 páginasMecánica Ventilatoria (Apuntes 2)Pamela MaldonadoAún no hay calificaciones
- Taller de Fisiologia Del Sitema RespiratorioDocumento20 páginasTaller de Fisiologia Del Sitema RespiratorioYeimy Caraballo Patiño100% (1)
- Fisiologia - Respiratoria 2Documento75 páginasFisiologia - Respiratoria 2Diego ChavezAún no hay calificaciones
- Fisiologia ResppDocumento6 páginasFisiologia ResppPatriciaJimenezAún no hay calificaciones
- Documento de HistologiaDocumento19 páginasDocumento de HistologiaEmily Gaibor EscobarAún no hay calificaciones
- Resumen Sobre Los Mecanismos de La Respiración PulmonarDocumento6 páginasResumen Sobre Los Mecanismos de La Respiración PulmonarJunior ArenasAún no hay calificaciones
- Fisiología RonielDocumento8 páginasFisiología RonielRoniel RoaAún no hay calificaciones
- Sistema Respiratorio Resumenes CompletoDocumento23 páginasSistema Respiratorio Resumenes CompletoLuciana BerriAún no hay calificaciones
- Respiratorio 1Documento20 páginasRespiratorio 1Laura Wistuba MourguetAún no hay calificaciones
- Clase 6 Fisiologia - Ventilacion PulmonarDocumento5 páginasClase 6 Fisiologia - Ventilacion PulmonarJaqui De La CruzAún no hay calificaciones
- Mecanica RespiratoriaDocumento5 páginasMecanica RespiratoriaKatheryn Lezama GuerraAún no hay calificaciones
- Fisiologia Respiratoria IIDocumento52 páginasFisiologia Respiratoria IIRonaldo Alexis Oncebay PaitanAún no hay calificaciones
- Ventilacion Pulmonar de Fisiologia Humana de GuytonDocumento27 páginasVentilacion Pulmonar de Fisiologia Humana de Guytonmf19020Aún no hay calificaciones
- Aplicaciones Biofísicas A La Mecánica de La VentilaciónDocumento74 páginasAplicaciones Biofísicas A La Mecánica de La VentilaciónCristiian FForeroAún no hay calificaciones
- TÉCNICA E INTERPRETACIÓN DE LA ESPIROMETRÍADocumento11 páginasTÉCNICA E INTERPRETACIÓN DE LA ESPIROMETRÍAAbrahan HaufAún no hay calificaciones
- Mecánica de La Ventilación PulmonarDocumento11 páginasMecánica de La Ventilación PulmonarJorge MoscosoAún no hay calificaciones
- Fisiología Respiratoria 1-24Documento31 páginasFisiología Respiratoria 1-24losgladiadores2005Aún no hay calificaciones
- CLASE 2 Mecánica Ventilatoria y Volumenes PulmonaresDocumento12 páginasCLASE 2 Mecánica Ventilatoria y Volumenes PulmonaresJAVIERA IGNACIA MENDOZA CAETEAún no hay calificaciones
- VentilaciónDocumento9 páginasVentilaciónLisset Cifuentes MirandaAún no hay calificaciones
- UNIDAD 6 SISTEMA RESPIRATORIODocumento24 páginasUNIDAD 6 SISTEMA RESPIRATORIOMicaela ArnaoAún no hay calificaciones
- Ventilación Pulmonar PDFDocumento6 páginasVentilación Pulmonar PDFJeffrey LoayzaAún no hay calificaciones
- Aparato RespiratorioDocumento38 páginasAparato RespiratorioAdolfo Angel Mozo MuñozAún no hay calificaciones
- Expo - Dinámica de La Respiración y Ventilación.Documento18 páginasExpo - Dinámica de La Respiración y Ventilación.Isa AgudeloAún no hay calificaciones
- Ventilación pulmonar: músculos, presiones y volúmenesDocumento12 páginasVentilación pulmonar: músculos, presiones y volúmenesEsmeralda Pech AcostaAún no hay calificaciones
- Fisiologia RespiratoriaDocumento14 páginasFisiologia RespiratoriaSTEPHANIE PAOLA VAZQUEZ ORTEGAAún no hay calificaciones
- Cap 38 - Ventilacion PulmonarDocumento11 páginasCap 38 - Ventilacion PulmonarJennifer RiveraAún no hay calificaciones
- Respiratorio - 3er ParcialDocumento10 páginasRespiratorio - 3er ParcialFernando José Mendoza RamírezAún no hay calificaciones
- S10.s2 - Material de AprendizajeDocumento23 páginasS10.s2 - Material de AprendizajeEva NapolitanoAún no hay calificaciones
- Fisiologia PulmonarDocumento8 páginasFisiologia PulmonarAnthony Aguilar PizánAún no hay calificaciones
- Resumendellibrofisiologiarspiratoriawilliamcristancho 160314134512Documento36 páginasResumendellibrofisiologiarspiratoriawilliamcristancho 160314134512Estefania Vanessa Ramirez MuñozAún no hay calificaciones
- Respiracion en La AlturaDocumento43 páginasRespiracion en La AlturaRobert Berrocal QuispeAún no hay calificaciones
- Morfo Fisiolofía Del Aparato RespiratorioDocumento5 páginasMorfo Fisiolofía Del Aparato Respiratorioarelis guevaraAún no hay calificaciones
- Mecánica VentilatoriaDocumento6 páginasMecánica VentilatoriaSofia GarciaAún no hay calificaciones
- 12 Fisiologia RespiratoriaDocumento70 páginas12 Fisiologia RespiratoriaYeltsin Villarreal Gutierrez100% (1)
- Clase 9 - Sistema RespiratorioDocumento56 páginasClase 9 - Sistema Respiratoriocamila torresAún no hay calificaciones
- Fisiologia RespiratoriaDocumento51 páginasFisiologia RespiratoriaMarco Pereira MaysAún no hay calificaciones
- Ventilacion Pulmonal 2Documento11 páginasVentilacion Pulmonal 2Jhobsen JesusAún no hay calificaciones
- Trabajo Práctico Nº8.Docx Sist RespiratorioDocumento1 páginaTrabajo Práctico Nº8.Docx Sist RespiratorioMaia IacobucciAún no hay calificaciones
- 1 Capitulo de Fisiología RespiratoriaDocumento29 páginas1 Capitulo de Fisiología RespiratoriazyrerangelAún no hay calificaciones
- MecánicaRespiratoria.J8Documento11 páginasMecánicaRespiratoria.J8Alisson BeitiaAún no hay calificaciones
- Clase 9 - Sistema RespiratorioDocumento54 páginasClase 9 - Sistema RespiratorioPilar Fuente-AlbaAún no hay calificaciones
- Mecánica RespiratoriaDocumento20 páginasMecánica RespiratoriaMoises VindasAún no hay calificaciones
- Mecanica Ventilatoria 2Documento14 páginasMecanica Ventilatoria 2santi.01220511Aún no hay calificaciones
- Mecánica Ventilatoria Músculos Que Causan La Expansión Y Contracción PulmonarDocumento8 páginasMecánica Ventilatoria Músculos Que Causan La Expansión Y Contracción PulmonarAgustina VaiAún no hay calificaciones
- Monografia Fisiologia Del EjercicioDocumento6 páginasMonografia Fisiologia Del EjercicioHellen Mallaupoma ObregonAún no hay calificaciones
- Ventilador MecanicoDocumento100 páginasVentilador MecanicoYannel Chame100% (1)
- Respiracion en Los Animales Domes Ti Cos. Mecanica RespiratoriaDocumento4 páginasRespiracion en Los Animales Domes Ti Cos. Mecanica RespiratoriaGodomarAún no hay calificaciones
- Biofisica de La Respiraciòn, 2014.Documento67 páginasBiofisica de La Respiraciòn, 2014.maria nAún no hay calificaciones
- Capacidades PulmonaresDocumento56 páginasCapacidades PulmonaresRogelio Mancilla CastañedaAún no hay calificaciones
- Webinar SalinidadDocumento12 páginasWebinar Salinidadjira1987Aún no hay calificaciones
- SDB 7301 Es EsDocumento21 páginasSDB 7301 Es Esjira1987Aún no hay calificaciones
- Manual de Laboratorio Clínico Nivel PrimarioDocumento158 páginasManual de Laboratorio Clínico Nivel PrimarioIvan Alejandro Castillo Torres100% (1)
- Acanthamoeba Spp. - Ecoepidemiología, Biología, Ultraestructura, Patogénesis y Diagnóstico en El HombreDocumento11 páginasAcanthamoeba Spp. - Ecoepidemiología, Biología, Ultraestructura, Patogénesis y Diagnóstico en El Hombrejira1987Aún no hay calificaciones
- Planner 1 - 2020 - 165x230Documento324 páginasPlanner 1 - 2020 - 165x230JoseLainezAún no hay calificaciones
- Acetato de EtiloDocumento6 páginasAcetato de EtiloIrvinSerranoJAún no hay calificaciones
- Agenda Básica 2020 - A5 - ESDocumento108 páginasAgenda Básica 2020 - A5 - ESGerardo Alejo LiraAún no hay calificaciones
- Agenda 2020Documento122 páginasAgenda 2020jira1987Aún no hay calificaciones
- Carta Poder GeneralDocumento1 páginaCarta Poder GeneralkrystalsanchezAún no hay calificaciones
- No Al VacinDocumento1 páginaNo Al Vacinjira1987Aún no hay calificaciones
- Tetería innovadoraDocumento5 páginasTetería innovadoraadrianzote666Aún no hay calificaciones
- Taller de Morfología ListoDocumento12 páginasTaller de Morfología Listotuliogamer XAún no hay calificaciones
- Programa Acercandonos Estrellas PDFDocumento8 páginasPrograma Acercandonos Estrellas PDF22454552Aún no hay calificaciones
- Rubrica de Evaluación Del Trabajo Aplicativo Individual - Trabajo AplicativoDocumento3 páginasRubrica de Evaluación Del Trabajo Aplicativo Individual - Trabajo AplicativoValery QPAún no hay calificaciones
- SIMBOLOS Y SIGNIFICADOS: EL OM Y SUS CURVAS ESPIRITUALESDocumento15 páginasSIMBOLOS Y SIGNIFICADOS: EL OM Y SUS CURVAS ESPIRITUALESMaggi Luz Chávez TalaveraAún no hay calificaciones
- COMERCIO_CONTROL_INTERNO_MORALES_CADILLO_PAMELA_ENMADocumento81 páginasCOMERCIO_CONTROL_INTERNO_MORALES_CADILLO_PAMELA_ENMALIZETH AMAIRANI PAREDES CRUZAún no hay calificaciones
- REMAC No. 4 - Actividades Marítimas y AnexosDocumento643 páginasREMAC No. 4 - Actividades Marítimas y Anexosgbrl_355069633Aún no hay calificaciones
- Velocidad Del Sonido en El AireDocumento3 páginasVelocidad Del Sonido en El AireKarla ToroAún no hay calificaciones
- Proyecto Orquidiario-Ix Ciclo-SustentaciónDocumento39 páginasProyecto Orquidiario-Ix Ciclo-SustentaciónRuth CajusolAún no hay calificaciones
- Comportamiento organizacional y modelos de motivaciónDocumento9 páginasComportamiento organizacional y modelos de motivaciónGustavo SanchezAún no hay calificaciones
- Ejercicios de Consultas SQL Del Libro Beginning Oracle SQL (Capitulo 8)Documento16 páginasEjercicios de Consultas SQL Del Libro Beginning Oracle SQL (Capitulo 8)MarcelaJotaAún no hay calificaciones
- ¿Qué Es Un Generador Eléctrico - Rincón EducativoDocumento12 páginas¿Qué Es Un Generador Eléctrico - Rincón EducativoMaria Fernanda Viricual HernandezAún no hay calificaciones
- Industria PetroquímicaDocumento5 páginasIndustria PetroquímicaRafa González Salazar83% (6)
- Ensayo - LABORATORIO MECANICA DE FLUIDOSDocumento2 páginasEnsayo - LABORATORIO MECANICA DE FLUIDOSAlvaro AngelAún no hay calificaciones
- Ficha Inv, Pe. CANAL TG 8-4Documento4 páginasFicha Inv, Pe. CANAL TG 8-4hillary mogollonAún no hay calificaciones
- Pedagogía Diferencial y Atención A La Diversidad (Manuales) PDF - Descargar, LeerDocumento10 páginasPedagogía Diferencial y Atención A La Diversidad (Manuales) PDF - Descargar, LeerAna Foucault ButlerAún no hay calificaciones
- Sesion de MineralesDocumento2 páginasSesion de MineralesNeyler Sander Van Doorn Calderon100% (1)
- Trabajo de Lesgilacion y SeguridadDocumento11 páginasTrabajo de Lesgilacion y SeguridadNICOLAS MATIAS BENITEZ VARASAún no hay calificaciones
- Tratamiento Farmacológico en Preeclampsia en Casos SeverosDocumento31 páginasTratamiento Farmacológico en Preeclampsia en Casos SeverosCésar MedinaAún no hay calificaciones
- Taller Reconociendo La Riqueza de La Diversidad en Mi Territorio.Documento5 páginasTaller Reconociendo La Riqueza de La Diversidad en Mi Territorio.ips indigena paraisoAún no hay calificaciones
- LA VUELTA DE OBLIGADO Por Alberto Ezcurra MedranoDocumento14 páginasLA VUELTA DE OBLIGADO Por Alberto Ezcurra MedranoGustavo VeraAún no hay calificaciones
- Curso MatlabDocumento111 páginasCurso MatlabDänii MaartïnezAún no hay calificaciones
- Funciones Especificas Del Gerente ComercialDocumento2 páginasFunciones Especificas Del Gerente ComercialPaoloSantaCruzVelizAún no hay calificaciones
- Estrategias mercado industria harineraDocumento5 páginasEstrategias mercado industria harinerawilson dAún no hay calificaciones
- Desempeño de Áreas en Atención DiferencialDocumento41 páginasDesempeño de Áreas en Atención DiferencialJovana Isabel Solis CorderoAún no hay calificaciones
- Antropología en El MarketingDocumento2 páginasAntropología en El MarketingJCarlosAún no hay calificaciones
- AFIRMADODocumento28 páginasAFIRMADOwilsuelosAún no hay calificaciones
- Capitulo I Tesis Doctoral Emeregildo DelgadoDocumento9 páginasCapitulo I Tesis Doctoral Emeregildo DelgadosimonAún no hay calificaciones
- Venas de La CabezaDocumento3 páginasVenas de La CabezaJennifer Andrea Aguilar EstradaAún no hay calificaciones