Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Insuficiencia Ventricular Izquierda
Cargado por
Maried Valdivia OchoaDescripción original:
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Insuficiencia Ventricular Izquierda
Cargado por
Maried Valdivia OchoaCopyright:
Formatos disponibles
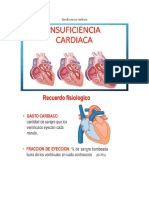
INSUFICIENCIA VENTRICULAR IZQUIERDA (IVI) El lado izquierdo del corazn moviliza la sangre desde la circulacin pulmonar de baja presin
hacia la circulacin sistmica, que se caracteriza por tener una mayor presin. Cuando se altera la funcin del lado izquierdo del corazn, disminuye el volumen minuto cardiaco, aumentan las presiones al final de la distole del ventrculo y aurcula izquierda, y se produce congestin de la circulacin pulmonar. Adems si la presin de filtracin capilar pulmonar supera la presin osmtica capilar, se produce un desvo del lquido intravascular hacia el intersticio del pulmn y se desarrolla un edema pulmonar. Las causas ms frecuentes de IVI son: Cardiopata isqumica Hipertensin Valvulopata artica y mitral Miocardiopatas
CLASIFICACION: La IVI puede dividirse por razones clnicas en: o IVI Sistlica se caracteriza por un GC deficiente, y sus causas son las que afectan la contractibilidad del ventrculo izquierdo. IVI Diastlica el GC est relativamente conservado en reposo, pero el ventrculo izquierdo es anormalmente fuerte o est restringido en su capacidad para relajarse durante la distole. Predomina en pacientes mayores de 65 aos y es ms frecuente en mujeres. Adems la hipertensin es su causa subyacente ms habitual; otros factores de riesgo son: - Diabetes mellitus - Obesidad - Estenosis bilateral de la arteria renal - Edad (por endurecimiento del corazn) HISTOPATOLOGIA: CORAZON: Los hallazgos varan segn el proceso patolgico. o Alteraciones estructurales macroscpicas: como infartos en el miocardio o una deformacin, una estenosis o una insuficiencia valvular. Sin embargo, en la insuficiencia provocada por la estenosis de la vlvula mitral o por miocardiopatas restrictivas atpicas, el ventrculo izquierdo suele estar hipertrofiado y muchas veces dilatado. Adems, el defecto en el funcionamiento del ventrculo izquierdo, a menudo causa una dilatacin de la aurcula izquierda y agrava su riesgo de fibrilacin.
Alteraciones microscpicas: son inespecficos, y consiste sobre todo en una hipertrofia de los miocitos y un grado variable de fibrosis intersticial.
PULMONES: o Alteraciones macroscpicas: la congestin pulmonar y el edema determinan que los rganos sean ms blandos y pesados. Alteraciones microscpicas: Edema perivascular e intersticial, fundamentalmente en los tabiques interlobulillares. Ensanchamiento edematoso progresivo de los tabiques alveolares Acumulacin de serosidad en los espacios alveolares. Algunos glbulos rojos pasan a los espacios alveolares, donde son fagocitados y digeridos por macrfagos, los cuales almacenan el hierro recuperado de la hemoglobina en forma de hemosiderina. Estos macrfagos repletos de hemosiderina son signos reveladores del edema pulmonar.
CLINICA: Los sntomas pueden ser bastante sutiles y muchas veces guardan relacin con la congestin pulmonar y el edema. La tos y la disnea, son las que aparecen ms
tempranamente; y a medida que avanza la insuficiencia, el agravamiento del edema pulmonar puede originar una ortopnea que exige al paciente dormir sentado o una disnea paroxstica nocturna. La disminucin del gasto cardiaco reduce la perfusin renal, lo cual activa el sistema renina angiotensina aldosterona; lo que va a propiciar la retencin de agua y sal, expandiendo los volmenes del lquido intersticial e intravascular an ms. Adems, si la hipoperfusin del rin es muy grave, puede ocurrir una alteracin en la excrecin de los productos nitrogenados, generando una hiperazoemia. Por otro lado, sta hipoxia puede alcanzar hasta al cerebro, generando una encefalopata hipxica, con irritabilidad, disminucin de la capacidad de concentracin e inquietud. Pudiendo llegar hasta estupor y coma.
También podría gustarte
- Patrón AtelectásicoDocumento27 páginasPatrón AtelectásicoFiorella Canevaro100% (1)
- Pie DiabeticoDocumento22 páginasPie DiabeticoLucero Robles Alarcón100% (1)
- Análisis Crítico de La Película 127 Horas PDFDocumento1 páginaAnálisis Crítico de La Película 127 Horas PDFFabricio Renato Vera ChavezAún no hay calificaciones
- Curso de Electrocardiograma-CLASEVDocumento2 páginasCurso de Electrocardiograma-CLASEVapi-3814371100% (2)
- Mecanismo Fisiopatológico de La Insuficiencia Cardiaca Derecha e IzquierdaDocumento6 páginasMecanismo Fisiopatológico de La Insuficiencia Cardiaca Derecha e IzquierdaMadeline MonteroAún no hay calificaciones
- Válvulas y Tonos Cardíacos Cardiopatías Valvulares y CongénitasDocumento24 páginasVálvulas y Tonos Cardíacos Cardiopatías Valvulares y CongénitasCamila Pumacayo Paredes100% (1)
- 3 Patrones Radiológicos Principales en TóraxDocumento9 páginas3 Patrones Radiológicos Principales en TóraxRafael AngüisAún no hay calificaciones
- Angina InestableDocumento19 páginasAngina InestableJosé Luis Cordero CidAún no hay calificaciones
- Todo Apuntes EdemasDocumento60 páginasTodo Apuntes EdemasKrLiita FeLix100% (1)
- Mecanismos CompensatoriosDocumento18 páginasMecanismos CompensatoriosMartinAntonioVegaTineo0% (1)
- EndocarditisDocumento42 páginasEndocarditisCarlos Maickol Reyes RamosAún no hay calificaciones
- Crecimiento Auricular DerechoDocumento3 páginasCrecimiento Auricular DerechoDiego DelgadoAún no hay calificaciones
- GlosarioCaso Clinico AnemiaDocumento6 páginasGlosarioCaso Clinico AnemiaNoemí Herrera SilvaAún no hay calificaciones
- Meningitis Aguda en NeonatosDocumento3 páginasMeningitis Aguda en NeonatosMireya RamirezAún no hay calificaciones
- Pulso ParadójicoDocumento3 páginasPulso ParadójicoNelson Yasid Chinchilla CardenasAún no hay calificaciones
- CAP 17 ExposionDocumento22 páginasCAP 17 ExposionsharollAún no hay calificaciones
- U2-M4-T1-Opinion DocumentadaDocumento3 páginasU2-M4-T1-Opinion DocumentadaMario TorresAún no hay calificaciones
- Insuficiencia CardíacaDocumento34 páginasInsuficiencia CardíacaCindy Palacios MosqueraAún no hay calificaciones
- Cap 40Documento6 páginasCap 40Jeesi RuizAún no hay calificaciones
- Insuficiencia AorticaDocumento9 páginasInsuficiencia AorticaXiomy Vilchez HidalgoAún no hay calificaciones
- 18 AscitisDocumento34 páginas18 AscitisStefany VilleAr100% (1)
- Preguntas de CardiologíaDocumento4 páginasPreguntas de CardiologíaJardel AcuñaAún no hay calificaciones
- Síndrome de Distrés RespiratorioDocumento64 páginasSíndrome de Distrés RespiratorioMayoly GuerreroAún no hay calificaciones
- Semiología de EsófagoDocumento15 páginasSemiología de EsófagoAlexis Barrientos Quichua100% (1)
- Examen CardiovascularDocumento22 páginasExamen Cardiovascularlagarrapata100% (1)
- Atelectasia - BronquiectasiaDocumento10 páginasAtelectasia - BronquiectasiaGaston GrenatAún no hay calificaciones
- S23 SEI Crisis Vs Emergencia HipertensivaDocumento21 páginasS23 SEI Crisis Vs Emergencia HipertensivaRosa BruckmannAún no hay calificaciones
- Circulacion CoronariaDocumento23 páginasCirculacion CoronariaPaulo Daniel Calle MolinaAún no hay calificaciones
- Resumen de Ciclo Cardiaco.Documento3 páginasResumen de Ciclo Cardiaco.Carlos Alexander A A100% (1)
- Tos, Disnea, Cianosis, Atelectasia Fisiopatología Respiratoria. DR CasanovaDocumento82 páginasTos, Disnea, Cianosis, Atelectasia Fisiopatología Respiratoria. DR CasanovaRenzo Donato Sairitupa RamirezAún no hay calificaciones
- Derrame Pleural y NeumotoraxDocumento2 páginasDerrame Pleural y NeumotoraxValeria Córdova ReyesAún no hay calificaciones
- Sindromes Respiratorios SemiologíaDocumento32 páginasSindromes Respiratorios SemiologíaVictorPerezAún no hay calificaciones
- Tromboembolismo Pulmonar: "T" HelperDocumento10 páginasTromboembolismo Pulmonar: "T" HelperJuan Carlos AguilarAún no hay calificaciones
- Estenosis TricuspídeaDocumento10 páginasEstenosis TricuspídeaLiussmyth Vega Sanchez100% (1)
- Síndrome de Insuficiencia Circulatoria PeriféricaDocumento22 páginasSíndrome de Insuficiencia Circulatoria PeriféricaÁngela RuizAún no hay calificaciones
- VALVULOPATIAS InformeDocumento34 páginasVALVULOPATIAS InformeGuillermo GutierrezAún no hay calificaciones
- Caso Clinico Covid y CorazonDocumento20 páginasCaso Clinico Covid y CorazonGiuliana MenachoAún no hay calificaciones
- Síndrome de Secreción Inadecuada de La Hormona AntidiuréticaDocumento5 páginasSíndrome de Secreción Inadecuada de La Hormona AntidiuréticaMelanny KarolinaAún no hay calificaciones
- Cap. 23 Valvulas y Tonos Cardiacos, Valvulopatias Congenitas ...Documento25 páginasCap. 23 Valvulas y Tonos Cardiacos, Valvulopatias Congenitas ...FaBian AŋDrIkAún no hay calificaciones
- Tiroiditis SubagudaDocumento21 páginasTiroiditis SubagudaJorge MontesinosAún no hay calificaciones
- Caso Clinico de CardiologiaDocumento11 páginasCaso Clinico de CardiologiaLuis Lozada RuizAún no hay calificaciones
- Semiologia CardiacaDocumento44 páginasSemiologia CardiacaKarina Andrea Vega VargasAún no hay calificaciones
- PericarditisDocumento61 páginasPericarditisGaby SantanaAún no hay calificaciones
- Fundamentos para Interpretación en Radiología General SimpleDocumento11 páginasFundamentos para Interpretación en Radiología General SimpleCarol Ibeth Valladolid EvaristoAún no hay calificaciones
- Síndrome de Distrés Respiratorio AgudoDocumento11 páginasSíndrome de Distrés Respiratorio AgudoLeida Mendoza CubaAún no hay calificaciones
- Fisiopatologia RespiratoriaDocumento64 páginasFisiopatologia RespiratoriajuanfasriashudsonAún no hay calificaciones
- Semiologia PancreasDocumento16 páginasSemiologia PancreasJefferson Lopez100% (1)
- Cardiopatía Hipertensiva PulmonarDocumento2 páginasCardiopatía Hipertensiva PulmonarHarold Emilio Montalvo GaiborAún no hay calificaciones
- Ruidos Cardiacos S1 y S2Documento47 páginasRuidos Cardiacos S1 y S2levKP100% (2)
- Estenosis AórticaDocumento8 páginasEstenosis AórticaRyuzaki ElleAún no hay calificaciones
- Edema Agudo de PulmonDocumento10 páginasEdema Agudo de PulmonMario Gustavo AliagaAún no hay calificaciones
- El Edema de Miembros InferioresDocumento1 páginaEl Edema de Miembros InferioresCristhian Jesus UzurriagaAún no hay calificaciones
- Enfermedad Intersticial Pulmonar DifusaDocumento79 páginasEnfermedad Intersticial Pulmonar DifusaHeynoeli Blanco0% (1)
- Reabsorción y Secreción TubularDocumento6 páginasReabsorción y Secreción TubularrodrigoAún no hay calificaciones
- Hemoptisis JFQCDocumento28 páginasHemoptisis JFQCClaudia AlessandraAún no hay calificaciones
- Grandes Vasos Arteriales y VenososDocumento23 páginasGrandes Vasos Arteriales y VenososCésar Morales100% (1)
- Sindrome de Insuficiencia CardiacaDocumento26 páginasSindrome de Insuficiencia CardiacaMarian Alejandra Gutiérrez PoncedeLeónAún no hay calificaciones
- Capitulo 15 - Distensibilidad Vascular y Funciones de Los Sistemas Arterial y VenosoDocumento3 páginasCapitulo 15 - Distensibilidad Vascular y Funciones de Los Sistemas Arterial y VenosoAlejandro Martinez100% (1)
- Analisis Caso Clinico CardioDocumento2 páginasAnalisis Caso Clinico CardioKaren GuerreroAún no hay calificaciones
- HipocolesterolemiaDocumento1 páginaHipocolesterolemiaNataly MendozaAún no hay calificaciones
- Ficha Spaar 2019Documento1 páginaFicha Spaar 2019Maried Valdivia OchoaAún no hay calificaciones
- TACHOSDocumento3 páginasTACHOSMaried Valdivia Ochoa50% (2)
- Modifican La R.M. #525-2012/MINSA, Que Reestructuró La Organización y Dependencia Funcional de Las Estrategias Sanitarias Nacionales Del MinisterioDocumento2 páginasModifican La R.M. #525-2012/MINSA, Que Reestructuró La Organización y Dependencia Funcional de Las Estrategias Sanitarias Nacionales Del MinisterioMaried Valdivia OchoaAún no hay calificaciones
- Historia Clínica Modelo VaronDocumento13 páginasHistoria Clínica Modelo VaronMaried Valdivia OchoaAún no hay calificaciones
- Perfil Del Smartphonero 2013Documento43 páginasPerfil Del Smartphonero 2013Maried Valdivia OchoaAún no hay calificaciones
- Embrio Labo 1Documento7 páginasEmbrio Labo 1Maried Valdivia Ochoa100% (1)
- Gestion Del TiempoDocumento31 páginasGestion Del TiempoMaría AlejandraAún no hay calificaciones
- Actividades Autoestima AdolescentesDocumento4 páginasActividades Autoestima AdolescentesMartina HaarthAún no hay calificaciones
- Textos MaldicionDocumento7 páginasTextos MaldicionNatalia FigueroaAún no hay calificaciones
- Educacion y Desarrollo Social PDFDocumento9 páginasEducacion y Desarrollo Social PDFRosita Ocas QuilicheAún no hay calificaciones
- FOFARDocumento21 páginasFOFARjaime polancoAún no hay calificaciones
- Teoria Del SoporteDocumento28 páginasTeoria Del SoporteARTURO PICON MONTOYAAún no hay calificaciones
- Bio-Etica Ambiental PrauDocumento2 páginasBio-Etica Ambiental Praujairo garciaAún no hay calificaciones
- Actividad Virtual 9 (Grupal) GRUPO 7Documento4 páginasActividad Virtual 9 (Grupal) GRUPO 7MARIAFE JEISY VILLANUEVA URDANEGUIAún no hay calificaciones
- Endocarditis Bacteriana: Refiere A Una Infección Bacteriana de Superficie Endocárdica y Válvulas CardiacasDocumento20 páginasEndocarditis Bacteriana: Refiere A Una Infección Bacteriana de Superficie Endocárdica y Válvulas CardiacasluisAún no hay calificaciones
- Directorio Web Mundial PDFDocumento25 páginasDirectorio Web Mundial PDFCésar Torrejón PrietoAún no hay calificaciones
- Tema 2 - Perspectivas Sociológicas Sobre Salud y EnfermedadDocumento4 páginasTema 2 - Perspectivas Sociológicas Sobre Salud y EnfermedadJuan Diego FebresAún no hay calificaciones
- Conocimiento Empírico y CientificoDocumento5 páginasConocimiento Empírico y CientificoCristian Lorenzo0% (1)
- Ministerio de Educación Secuencias X Grados 2022Documento7 páginasMinisterio de Educación Secuencias X Grados 2022Luz ArauzAún no hay calificaciones
- Presentación Sin TítuloDocumento2 páginasPresentación Sin TítuloAriadna BastidasAún no hay calificaciones
- CURSO DE NUMEROLOGÍA ADocumento28 páginasCURSO DE NUMEROLOGÍA Aangel arcosAún no hay calificaciones
- Festividades y Tradiciones IDocumento9 páginasFestividades y Tradiciones IElizabeth ChávezAún no hay calificaciones
- Aplicacion de Web Semantica para MovilesDocumento8 páginasAplicacion de Web Semantica para MovilesuspotAún no hay calificaciones
- PLANIFICACIÓNDocumento4 páginasPLANIFICACIÓNLUIS EDUARDO TORRES CUADROSAún no hay calificaciones
- Evaluación y Análisis de Los Mercados de ConsumoDocumento13 páginasEvaluación y Análisis de Los Mercados de Consumoyodith urbano ciriacoAún no hay calificaciones
- DocumentoDocumento3 páginasDocumentoFausto JeampierAún no hay calificaciones
- Resumen MicroorganismosDocumento24 páginasResumen MicroorganismosRobertoFernandezLopez100% (2)
- ROMERO Francisco. CulturicidioDocumento51 páginasROMERO Francisco. CulturicidioEmelia1Aún no hay calificaciones
- Prueba Historia IlustracionDocumento4 páginasPrueba Historia IlustracionUrbin OrtegaAún no hay calificaciones
- La Experiencia Del EmpleadoDocumento21 páginasLa Experiencia Del EmpleadoCarolina Gonzales Ayma100% (1)
- 34W3LPODocumento41 páginas34W3LPOKtherin Johana SierraAún no hay calificaciones
- DiagnósticoDocumento4 páginasDiagnósticoAna Carmenza Romero PenaAún no hay calificaciones
- Radicales Libres y Estrés OxidativoDocumento19 páginasRadicales Libres y Estrés OxidativoPaoVPAún no hay calificaciones
- Claves de Respuesta Cuestionario CEIDocumento4 páginasClaves de Respuesta Cuestionario CEISantiago Ortegón RestrepoAún no hay calificaciones
- ¿Qué Es Un Diagrama de GanttDocumento3 páginas¿Qué Es Un Diagrama de Ganttbto840531100% (1)