Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Hemorragia Del Segundo Mitad Del Embarazo
Hemorragia Del Segundo Mitad Del Embarazo
Cargado por
ELIAS MORALES ALTAMIRANO0 calificaciones0% encontró este documento útil (0 votos)
3 vistas30 páginasLa placenta previa causa hemorragias durante el segundo y tercer trimestre del embarazo. Se diagnostica mediante ecografía y el tratamiento depende de la gravedad de la hemorragia y la edad gestacional. En casos leves se realiza control en el hospital, mientras que hemorragias graves requieren finalizar el embarazo. Al final del embarazo, la cesárea es el método de parto para placentas previas oclusivas, mientras que las no oclusivas pueden intentar un parto vaginal monitoreado.
Descripción original:
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoLa placenta previa causa hemorragias durante el segundo y tercer trimestre del embarazo. Se diagnostica mediante ecografía y el tratamiento depende de la gravedad de la hemorragia y la edad gestacional. En casos leves se realiza control en el hospital, mientras que hemorragias graves requieren finalizar el embarazo. Al final del embarazo, la cesárea es el método de parto para placentas previas oclusivas, mientras que las no oclusivas pueden intentar un parto vaginal monitoreado.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
3 vistas30 páginasHemorragia Del Segundo Mitad Del Embarazo
Hemorragia Del Segundo Mitad Del Embarazo
Cargado por
ELIAS MORALES ALTAMIRANOLa placenta previa causa hemorragias durante el segundo y tercer trimestre del embarazo. Se diagnostica mediante ecografía y el tratamiento depende de la gravedad de la hemorragia y la edad gestacional. En casos leves se realiza control en el hospital, mientras que hemorragias graves requieren finalizar el embarazo. Al final del embarazo, la cesárea es el método de parto para placentas previas oclusivas, mientras que las no oclusivas pueden intentar un parto vaginal monitoreado.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 30
Hemorragia del segundo
mitad del embarazo
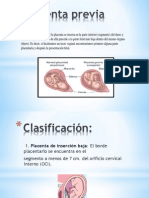
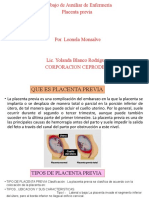
PLACENTA PREVIA
• Es la inserción total o parcial de la placenta en el segmento
inferior del útero.
Se clasifica en:
• Oclusiva: no permite el parto vaginal.
• No oclusiva: permite el intento de parto vaginal.
CLINICA
El hecho más característico es:
la hemorragia indolora de sangre roja y brillante, de presentación
insidiosa, escasa o abundante, recurrente según avanza la
gestación.
DIAGNÓSTICO
• Anamnesis: características de la hemorragia, factores causales, etc. Exploración obstétrica
externa (maniobras de Leopold). Es característico encontrar un útero relajado e indoloro. Con
frecuencia hay alteraciones de la estática fetal.
• Ecografía: La ecografía transvaginal y ecografía abdominal para localizar la placenta. El empleo
de tocolíticos ante la aparición de dinámica uterina y fetos no viables. El hallazgo de una
placenta previa, parcial o marginal, antes de la semana 24 debe interpretarse con precaución,
más aún si la paciente está asintomática; debe realizarse un seguimiento ecográfico hasta el
tercer trimestre, antes de establecer un diagnóstico definitivo.
• Cardiotocografía: para comprobar el bienestar fetal.
• Especuloscopía: permite comprobar el origen uterino de la hemorragia y confirmar o descartar
otras causas locales de hemorragia.
• Tacto vaginal: no se recomienda realizar.
• Exámenes Auxiliares: Hemograma completo, Grupo Sanguíneo y factor Rh, Perfil de
coagulación, Glucosa, Urea y Creatinina, Examen completo de Orina.
MANEJO EN HOSPITALIZACION
• a. El tratamiento conservador está indicado cuando:
• La hemorragia no es grave.
• El estado hemodinámico materno es estable.
• La edad gestacional es inferior a 36 semanas o hay inmadurez
pulmonar feta
• Feto vivo, sin signos de pérdida del bienestar, ni
malformaciones incompatibles con la vida.
• No existen otras complicaciones médicas u obstétricas del
embarazo que contraindiquen la prolongación de la gestación
• El manejo se basa en el control intrahospitalario, a través de:
• Estabilización hemodinámica: Abrir una vía venosa con catéter Nº 18 e iniciar
infusión con Solución Salina 0,9 % 1000 cc a 60 gotas/minuto.
• Control del bienestar fetal.
• Maduración pulmonar con corticoides en fetos ≤ 34 semanas.
• Reposo.
• Evitar los tactos vaginales.
• Mantener el hematocrito materno ≥ 30 % y la hemoglobina ≥ 10 g %
Una vez cedida la hemorragia, si el estado materno-fetal es adecuado,
podemos plantearnos el manejo ambulatorio tras 48-72 horas de ausencia
de hemorragia, siendo importante que la paciente acuda al hospital si
presenta un nuevo episodio hemorrágico, por pequeño que sea.
b. Si la hemorragia compromete el estado hemodinámico materno y/o
fetal, el tratamiento será la culminación de la gestación, con independencia
de la edad gestacional
• VII MANEJO DEL PARTO
• En pacientes con placenta previa sintomática y tratamiento conservador expectante, se
finalizará la gestación de forma electiva en la semana 37.
En pacientes con placenta previa asintomática:
• b. Cesárea electiva a las 37-38 semanas, si es “oclusiva”.
• c. Si es una placenta “no oclusiva”, se puede esperar al inicio del parto y decidir la vía del
parto en función de la evolución del caso.
• d. Antes del parto, la paciente debe ser informada de las diferentes alternativas (parto
vaginal o cesárea) en función del tipo de placenta previa que presente. Igualmente debe
conocer la posibilidad de precisar una transfusión.
• e. Se debe disponer de sangre y pruebas cruzadas en cantidad suficiente.
• f. Cesárea: El lugar de la incisión será aquél que mejor evite la inserción placentaria y
permita la extracción rápida y atraumática del feto.
• g. Parto vaginal: Se permitirá la evolución del parto si este transcurre sin hemorragia o con
sangrado mínimo y el estado materno y fetal no se altera. Debe realizarse monitorización
materno-fetal continua, si el cuello uterino es favorable, debe realizarse la amniorrexis
para facilitar el descenso de la cabeza fetal y que comprima el borde placentario y
disponer de sangre, pruebas cruzadas y quirófano preparado.
También podría gustarte
- Hemorragias 2da Mitad Del EmbarazoDocumento25 páginasHemorragias 2da Mitad Del EmbarazoMontserrat Staeps100% (1)
- Aborto (1) - PameDocumento51 páginasAborto (1) - PamerosarixxxxAún no hay calificaciones
- Minsa-Placenta Previa y Desprendimiento Prematuro MembranaDocumento8 páginasMinsa-Placenta Previa y Desprendimiento Prematuro MembranaManu TruxAún no hay calificaciones
- Placenta PreviaDocumento7 páginasPlacenta PreviaEmilmar OrtegaAún no hay calificaciones
- Patologias Del Primer Trimestre de La GestacionDocumento60 páginasPatologias Del Primer Trimestre de La GestacionCarlosAún no hay calificaciones
- ABORTODocumento21 páginasABORTOYUDITH OBLITAS MOGROVEJOAún no hay calificaciones
- Placenta PreviaDocumento11 páginasPlacenta PreviaAllison EzpuwithAún no hay calificaciones
- AbortoDocumento8 páginasAbortoYesenia Edith Plasencia VargasAún no hay calificaciones
- Hemorragias Segunda Mitad Del Embarazo FINALDocumento53 páginasHemorragias Segunda Mitad Del Embarazo FINALLeidy Tintaya YzaguirreAún no hay calificaciones
- Semana 4 Modulo 9Documento3 páginasSemana 4 Modulo 9ucremi2Aún no hay calificaciones
- Placenta Previa ExpoDocumento44 páginasPlacenta Previa ExpoJéssica MorenoAún no hay calificaciones
- Hemorragia Del EmbarazoDocumento64 páginasHemorragia Del EmbarazoEdwin Chávez HuamánAún no hay calificaciones
- Tarea - Pae de Hemorragias Del 1°,2°,3° Trimestre, Cuidado en Hiperemeses Gravidica Incomp Sanguinea.Documento4 páginasTarea - Pae de Hemorragias Del 1°,2°,3° Trimestre, Cuidado en Hiperemeses Gravidica Incomp Sanguinea.YAMILETH LISSETH ZELADA PRADOAún no hay calificaciones
- Placenta PreviaDocumento7 páginasPlacenta PreviaMaicol PhillAún no hay calificaciones
- Guía de Atención en Caso de AbortoDocumento8 páginasGuía de Atención en Caso de AbortoTorres Parra LizzethAún no hay calificaciones
- Hemorragia ObstétricaDocumento4 páginasHemorragia ObstétricaValeria GallartAún no hay calificaciones
- Hemorragia Del Tercer TrimestreDocumento39 páginasHemorragia Del Tercer TrimestreJorge Valentín Osuna VieraAún no hay calificaciones
- Placenta Previa 2014Documento45 páginasPlacenta Previa 2014Fernanda Pineda GeaAún no hay calificaciones
- Ginecobtetricia 2Documento52 páginasGinecobtetricia 2Gabriel Jaime Ossa RamirezAún no hay calificaciones
- AbortoDocumento106 páginasAbortoMary CarlosAún no hay calificaciones
- Embarazo Ectopico PresentacionDocumento40 páginasEmbarazo Ectopico Presentaciontavo17vm100% (4)
- Hemorragias de La Primera MitadDocumento16 páginasHemorragias de La Primera MitadJhordan VillalobosAún no hay calificaciones
- Embarazo-Ectopico-presentacion Tercera SemanDocumento41 páginasEmbarazo-Ectopico-presentacion Tercera SemanLiliana AltamiranoAún no hay calificaciones
- Embarazo EctopicoDocumento39 páginasEmbarazo EctopicoJack BauerAún no hay calificaciones
- Metrorragia IDocumento25 páginasMetrorragia Itegyn2011100% (1)
- Embarazo Ectópico: Universidad Privada San Juan Bautista Escuela de Medicina HumanaDocumento32 páginasEmbarazo Ectópico: Universidad Privada San Juan Bautista Escuela de Medicina HumanaMisaico achamizo Brisy jaquelinAún no hay calificaciones
- Amenaza de Parto PretérminoDocumento15 páginasAmenaza de Parto PretérminoYari QuirosAún no hay calificaciones
- Flashcards G.ODocumento6 páginasFlashcards G.OGabriel LangameAún no hay calificaciones
- Caso Clínico. JCCDocumento22 páginasCaso Clínico. JCCLeidy Farfan CamachoAún no hay calificaciones
- Placenta PreviaDocumento7 páginasPlacenta PreviaMiguel HerazoAún no hay calificaciones
- Exposicion - AbortoDocumento46 páginasExposicion - AbortoJackie LeónAún no hay calificaciones
- Ruptura Prematura de MemebranasDocumento14 páginasRuptura Prematura de MemebranasJonathan Berrio QuintanillaAún no hay calificaciones
- ExpoDocumento24 páginasExpoAngela RamírezAún no hay calificaciones
- Sangrado Del Segundo TrimestreDocumento30 páginasSangrado Del Segundo Trimestreas019198Aún no hay calificaciones
- Semana 5 DPPDocumento22 páginasSemana 5 DPPGrace RuizAún no hay calificaciones
- Hemorragias de La Segunda Mitad Del EmbarazoDocumento81 páginasHemorragias de La Segunda Mitad Del EmbarazoMilagros CAAún no hay calificaciones
- Parto NormalDocumento12 páginasParto NormalMaría Yanet Rodrìguez SoberònAún no hay calificaciones
- Hemorragia de La Segunda Mitad Del EmbarazoDocumento7 páginasHemorragia de La Segunda Mitad Del EmbarazoSergio Edmundo Tarrillo ZamoraAún no hay calificaciones
- Hemorragias de La Segunda Mitad Del Embarazo 1221622285501888 8Documento69 páginasHemorragias de La Segunda Mitad Del Embarazo 1221622285501888 8julio cesar toluca ramirezAún no hay calificaciones
- Hemorragias 2 Mitad Del EmbarazoDocumento12 páginasHemorragias 2 Mitad Del EmbarazoDaniel TeranAún no hay calificaciones
- Plac. Previa 2022Documento41 páginasPlac. Previa 2022JHEN SYNTIA HUAMAN SIERRAAún no hay calificaciones
- ExpoDocumento4 páginasExpoalejandra esparzaAún no hay calificaciones
- Embarazo Ectopico ExpoDocumento12 páginasEmbarazo Ectopico ExpoKatherine PachAún no hay calificaciones
- LegradoDocumento5 páginasLegradoIzareth SantanaAún no hay calificaciones
- GPC de Emergencias ObteticasDocumento35 páginasGPC de Emergencias ObteticasSheyla Mogollon CastilloAún no hay calificaciones
- Acretismo PlacentarioDocumento8 páginasAcretismo PlacentarioAnghelino Jesus Meza CentenoAún no hay calificaciones
- Hemorragia en La GestaciónDocumento16 páginasHemorragia en La GestaciónpalomaAún no hay calificaciones
- Guía - RPM (2018)Documento10 páginasGuía - RPM (2018)AmilcarLuisTinocoSalazarAún no hay calificaciones
- Atonia UterinaDocumento50 páginasAtonia UterinaKarla Hinojosa Rodriguez100% (1)
- Hemorragias de La Segunda Mitad Del Embarazo 1221622285501888 8Documento69 páginasHemorragias de La Segunda Mitad Del Embarazo 1221622285501888 8Lauri Morra AlvarengaAún no hay calificaciones
- Hemoorragia Primera Mitad Embarazo 154 0Documento55 páginasHemoorragia Primera Mitad Embarazo 154 0LuisM.CChAún no hay calificaciones
- Hemorragia Obstétrica en La Segunda Mitad Del EmbarazoDocumento9 páginasHemorragia Obstétrica en La Segunda Mitad Del EmbarazoManuel UlloaAún no hay calificaciones
- Expo Argomed AbortoDocumento16 páginasExpo Argomed AbortoAarón Castillejos TenazoaAún no hay calificaciones
- Hemorragia en La Primera Mitad Del EmbarazoDocumento20 páginasHemorragia en La Primera Mitad Del EmbarazoLuis LunaAún no hay calificaciones
- Metrorragias de La Segunda Mitad - Guia, Teorico y EncareDocumento7 páginasMetrorragias de La Segunda Mitad - Guia, Teorico y EncareLa Casa Del PapelAún no hay calificaciones
- Caso Clínico GinecologíaDocumento5 páginasCaso Clínico GinecologíaGabs MGpeAún no hay calificaciones
- Equipo 2 Materno-InfantilDocumento26 páginasEquipo 2 Materno-InfantilSharol Martínez DuránAún no hay calificaciones
- Casos Con Desarrollo 2017Documento37 páginasCasos Con Desarrollo 2017Javi BarreraAún no hay calificaciones
- Asegura tu maternidad: Todo lo que necesitas saber sobre el congelamiento de óvulosDe EverandAsegura tu maternidad: Todo lo que necesitas saber sobre el congelamiento de óvulosAún no hay calificaciones
- La Guía Del Reflujo Ácido: El reflujo acido en los niños, como controlarlo, complicaciones derivadas y mucho masDe EverandLa Guía Del Reflujo Ácido: El reflujo acido en los niños, como controlarlo, complicaciones derivadas y mucho masCalificación: 5 de 5 estrellas5/5 (1)
- 5 - Dr. Mizraim Carrasco - Efectos Fetales de La PEEDocumento57 páginas5 - Dr. Mizraim Carrasco - Efectos Fetales de La PEEENMANUEL JOSE MONTOYA ZAMORAAún no hay calificaciones
- El Embarazo en Adolescentes - Psicologia Del Desarrollo 2Documento4 páginasEl Embarazo en Adolescentes - Psicologia Del Desarrollo 2Bielka Altagracia Santiago AcostaAún no hay calificaciones
- Glandulas Endocrinas y ExocrinasDocumento10 páginasGlandulas Endocrinas y ExocrinasFlavia OliveiraAún no hay calificaciones
- TesisDocumento23 páginasTesisAbdil ChangirAún no hay calificaciones
- Guia CitoDocumento18 páginasGuia CitoGloria mardeniAún no hay calificaciones
- Una Defensa Del AbortoDocumento5 páginasUna Defensa Del AbortoYoimer Puello ZabaletaAún no hay calificaciones
- Evita Tocarte Los Ojos, Nariz y La Boca Antes de Lavarte Las ManosDocumento6 páginasEvita Tocarte Los Ojos, Nariz y La Boca Antes de Lavarte Las ManosChris Valentina Oñate CanoAún no hay calificaciones
- Crecimiento y Desarrollo Facial PrenatalDocumento41 páginasCrecimiento y Desarrollo Facial PrenatalAngie AriasAún no hay calificaciones
- Identificación Del Paciente: Antecedentes Personales, Familiares y SocialesDocumento6 páginasIdentificación Del Paciente: Antecedentes Personales, Familiares y SocialesANTHONY JESUS DIAZAPAZAAún no hay calificaciones
- Imss 052 08Documento12 páginasImss 052 08Keneck MorganAún no hay calificaciones
- CD 1516 - BAJAÑA HOLGUIN CHRISTHIAN ANDREScomplicaciones de Neonatos Con Muy Bajo Peso Al Nacer, Hospital Teodoro...Documento57 páginasCD 1516 - BAJAÑA HOLGUIN CHRISTHIAN ANDREScomplicaciones de Neonatos Con Muy Bajo Peso Al Nacer, Hospital Teodoro...leanderAún no hay calificaciones
- S4 T2 Tarea - Búsqueda de Fuentes ListoDocumento4 páginasS4 T2 Tarea - Búsqueda de Fuentes ListoNaye Gissell CFloresAún no hay calificaciones
- INFANTICIDIODocumento17 páginasINFANTICIDIOMARIA NAYELY JUAPE CHINGOAún no hay calificaciones
- Taller HormonasDocumento5 páginasTaller Hormonasmprv77Aún no hay calificaciones
- Articulo de Opinion - Embarazos A Temprana EdadDocumento2 páginasArticulo de Opinion - Embarazos A Temprana EdadcamilaaparicioguevaraAún no hay calificaciones
- Fertiloscopia Hidrolaparoscopia TransvaginalDocumento10 páginasFertiloscopia Hidrolaparoscopia TransvaginalNetzahualNetzahualAún no hay calificaciones
- Control Prenatal JicaDocumento9 páginasControl Prenatal JicaJorge Carvajal AldanaAún no hay calificaciones
- SALUD LACTANCIA MATERNA FINAL - Docx Con IntroduccionDocumento14 páginasSALUD LACTANCIA MATERNA FINAL - Docx Con IntroduccionVanessa PinedoAún no hay calificaciones
- Apuntes Caracteres Sexuales Primarios y SecundariosDocumento20 páginasApuntes Caracteres Sexuales Primarios y SecundariosMARIA DENISSE ZOZAYA PEREZAún no hay calificaciones
- Organizador EndocrinoDocumento2 páginasOrganizador EndocrinogabyAún no hay calificaciones
- Sistema Reproductor HumanoDocumento4 páginasSistema Reproductor HumanoSTEFANNY LIZBETH DE LA CRUZ ESPINOZAAún no hay calificaciones
- PUERPERIODocumento9 páginasPUERPERIOYusney PérezAún no hay calificaciones
- Atención PrenatalDocumento30 páginasAtención PrenatalCecilia Castillo100% (1)
- Consentimiento CitologíaDocumento4 páginasConsentimiento CitologíaSalud PachavitaAún no hay calificaciones
- Menstruaccion Web PDFDocumento42 páginasMenstruaccion Web PDFJuliana Herrera MaldonadoAún no hay calificaciones
- Selección y Manejo de Antirretrovirales en Mujeres Embarazadas Con VIH en Entornos Ricos en Recursos - UpToDateDocumento26 páginasSelección y Manejo de Antirretrovirales en Mujeres Embarazadas Con VIH en Entornos Ricos en Recursos - UpToDateJose Eduardo Cruz ZepedaAún no hay calificaciones
- El Embarazo Produce Diarrea - Buscar Con GoogleDocumento1 páginaEl Embarazo Produce Diarrea - Buscar Con GoogleJavier PizarroAún no hay calificaciones
- Infografia GestantesDocumento2 páginasInfografia GestantesVanessa MartinezAún no hay calificaciones
- Banco Pediatria 1Documento82 páginasBanco Pediatria 1Amachi Maquera Guina LizbethAún no hay calificaciones
- Balotario Mortalidad Materna y PerinatalDocumento3 páginasBalotario Mortalidad Materna y PerinatalKelly Tania Cordova CarrizalesAún no hay calificaciones