Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Células Del S.M
Cargado por
Lizbeth Rivera0 calificaciones0% encontró este documento útil (0 votos)
9 vistas34 páginasSistema inmune
Título original
Células del s.m
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoSistema inmune
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
9 vistas34 páginasCélulas Del S.M
Cargado por
Lizbeth RiveraSistema inmune
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 34
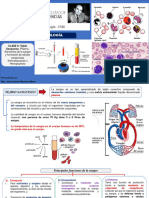
CÉLULAS QUE COMPONEN
EL SISTEMA INMUNE
DR. HECTOR PADILLA
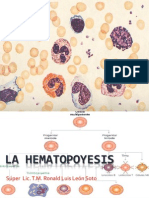
Hematopoyesis:
Todas las células sanguíneas provienen de un tipo de
célula llamada célula madre hematopoyética (HSC),
estas tiene la capacidad de diferenciarse en otros
tipos celulares; se renuevan por sí mismas,
mantienen así su población por división celular.
Debido a su capacidad de renovarse por sí mismas
(autorrenovarse), las células madre
hematopoyéticas se mantienen en concentraciones
estables durante toda la vida adulta; cuando
aumenta la demanda de hematopoyesis, las HSC
muestran una enorme capacidad de proliferación.
En un momento temprano de la hematopoyesis,
una célula madre multipotente se diferencia a lo
largo de una de dos vías:
-Célula progenitora linfoide: dan lugar a células B, T
y NK (asesinas naturales).
-Célula progenitora mieloide: generan progenitoras
de glóbulos rojos (eritrocitos), muchos de los
diversos glóbulos blancos (neutrófilos, eosinófilos,
basófilos, monocitos, células cebadas, células
dendríticas) y células generadoras de plaquetas
llamadas megacariocitos.
Células linfoides:
Los linfocitos constituyen 20 a 40% de los glóbulos
blancos del cuerpo. Los linfocitos pueden
subdividirse en tres poblaciones principales:
-Células B Son fundamentales para la inmunidad
adaptativa, portan cada uno su familia
-Células T característica de receptores de antígeno.
-Células asesinas naturales (NK): son linfocitos
granulares (así llamados por su aspecto granuloso al
microscopio) grandes que forman parte del sistema
inmunitario innato y no expresan el grupo de
marcadores de superficie característico de las
células B o T.
Los diferentes linajes de etapas de maduración de linfocitos
pueden distinguirse por su expresión de moléculas de
membrana reconocidas por anticuerpos monoclonales
particulares. Todos los anticuerpos monoclonales que
reaccionan con una molécula de membrana particular
pertenecen a un grupo de diferenciación (CD).
Linfocitos B (células B):
La designación B de los linfocitos procede de la
bolsa de Fabricio, sitio donde maduran estas células
en las aves; el nombre resultó adecuado dado que
la médula ósea es también su principal lugar de
maduración en varias especies de mamíferos, entre
ellas el ser humano y los ratones.
Las células B maduras se distinguen de forma
definitiva de otros linfocitos y de todas las demás
células por su síntesis y exhibición de moléculas de
inmunoglobulina (anticuerpo) unidas a membrana,
que sirven como receptores para antígeno. Cada
una de las alrededor de 150mil moléculas de
anticuerpo en la membrana de una célula B tiene
un sitio de unión para antígeno.
Cuando un linfocito B virgen (que no ha tenido un
encuentro previo con un antígeno) se topa con uno
que concuerda con su anticuerpo unido a
membrana, la unión del antígeno con el anticuerpo
hace que la célula se divida rápidamente; su
progenie se diferencia en células efectoras llamadas
células plasmáticas y en linfocitos B de memoria.
Linfocitos B de memoria:
Estos tienen un lapso de vida mayor que los
linfocitos B vírgenes, y expresan el mismo
anticuerpo unido a membrana que su célula B
progenitora.
Linfocitos T (células T):
Los linfocitos T derivan su nombre de su sitio de
maduración en el timo. Durante este proceso, la
célula T adquiere la capacidad de expresar en su
membrana una molécula única de unión a antígeno
llamada receptor de célula T (TCR). A diferencia de
los anticuerpos unidos a membrana de los linfocitos
B, que pueden reconocer antígenos libres, los
receptores de los linfocitos T sólo reconocen
antígeno unido a proteínas de membrana llamadas
moléculas del complejo mayor de
histocompatibilidad (MHC).
Las moléculas del MHC que intervienen en este
proceso de reconocimiento (llamado presentación
de antígeno) son glicoproteínas genéticamente
diversas (polimórficas) presentes en las membranas
celulares. Existen dos tipos principales de moléculas
MHC:
-MCH clase I: que son expresadas prácticamente
por todas las células nucleadas de los vertebrados.
-MCH clase II: que son expresadas sólo por unos
cuantos tipos celulares que se especializan en la
presentación de antígeno.
Cuando un linfocito T reconoce antígeno asociado con una
molécula MHC sobre una célula, en circunstancias
apropiadas el linfocito prolifera y se diferencia en diversas
células T efectoras y células T de memoria.
Existen dos subpoblaciones bien definidas de
células T:
-Células T colaboradoras (Tн)
-Células T citotóxicas (Tс)
Las células T colaboradoras y las citotóxicas pueden
distinguirse entre sí por la presencia de
glicoproteínas de membrana CD4 o CD8 en sus
superficies.
Las células T que exhiben CD4 generalmente
funcionan como linfocitos Tн, mientras que las que
exhiben CD8 por lo general funcionan como
linfocitos Tс. Por tanto, la proporción entre células
Tн y Tс en una muestra puede estimarse
determinando el número de células T CD4 y CD8.
Después de ser activadas por la interacción con
complejos antígeno-MHC adecuados, las células Tн
se diferencian en células efectoras que facilitan la
activación (o colaboración) de linfocitos B, linfocitos
Tс, macrófagos y otras células diversas que
participan en la inmunorreacción.
De manera alternativa, algunas células Tн se
diferencian en células de memoria en vez de
hacerlo en células efectoras. El reconocimiento de
complejos antígeno-MHC por una célula Tс
desencadena su proliferación y diferenciación en
una célula efectora llamada linfocito T citotóxico
(CTL) o en una célula de memoria.
Células asesinas naturales:
El cuerpo contiene una población pequeña de
linfocitos granulares grandes llamados células
asesinas naturales (células NK) que poseen
actividad citotóxica contra una amplia gama de
células tumorales y contra células infectadas por
determinados virus.
Una característica extraordinaria de estas células,
que constituyen 5 a 10% de los linfocitos en sangre
periférica humana, es su capacidad de reconocer
células tumorales o infectadas por virus a pesar de
que carecen de receptores específicos de antígeno.
Las células asesinas naturales son parte del sistema
inmunitario innato, y la mayoría está desprovista de
receptores de célula T o inmunoglobulina
incorporada en sus membranas plasmáticas; en
otras palabras, NO EXPRESAN las moléculas de
membrana ni los receptores que distinguen a los
linajes de células B y T, tiene en cambio, receptores
innatos capaces de detectar la ausencia de MHC,
algo muy común en celulas infectadas por virus.
Fagocitos mononucleares:
El sistema fagocítico mononuclear comprende
monocitos que circulan en la sangre y macrófagos
diseminados en los tejidos. Durante la hematopoyesis
en la médula ósea las células progenitoras de
granulocitos y monocitos se diferencian en
promonocitos, que salen de la médula ósea y pasan a
la sangre, en donde se diferencian de modo adicional
en monocitos maduros.
-Monocitos: circulan en el torrente sanguíneo
alrededor de ocho horas, durante las cuales crecen; a
continuación, migran hacia los tejidos y se
diferencian en macrófagos específicos de tejidos.
-Macrófagos: se dispersan en la totalidad del
cuerpo. Algunos residen en tejidos particulares y se
constituyen en macrófagos fijos, otros permanecen
movibles y se llaman macrófagos libres o errantes.
Los macrófagos libres se desplazan a través de los
tejidos mediante movimientos ameboides.
Las células macrófagos tienen diferentes funciones
en distintos tejidos y se denominan conforme a su
localización tisular:
‒ Macrófagos intestinales en los intestinos
‒ Macrófagos alveolares en el pulmón
‒ Histiocitos en los tejidos conectivos
‒ Células de Kupffer en el hígado
‒ Células mesangiales en el riñón
‒ Células microgliales en el cerebro
‒ Osteoclastos en el hueso.
La actividad del macrófago puede ser estimulada de
manera adicional por citosinas que secretan células
Tн activadas y por mediadores de la respuesta
inflamatoria.
Los macrófagos activados son más eficaces que los
que se encuentran en reposo para eliminar
patógenos potenciales por varias razones:
‒ Presentan más actividad fagocítica.
‒ Tienen mayor potencial de destruir
microorganismos ingeridos.
‒ Tienen mayor secreción de mediadores
inflamatorios.
‒ Tienen mayor capacidad de activar células T.
Células granulocíticas:
Los granulocitos se clasifican en neutrófilos,
eosinófilos o basófilos, según la morfología celular y
las características de tinción citoplásmica. El neutrófilo
tiene un núcleo multilobulado y un citoplasma
granuloso que se tiñe con colorantes ácidos y básicos;
con frecuencia se conoce como leucocito
polimorfonuclear (PMN) por su núcleo multilobulado.
El eosinófilo tiene un núcleo bilobulado y un
citoplasma granuloso que se tiñe con el colorante ácido
rojo eosina (de ahí su nombre). El basófilo posee un
núcleo lobulado y un citoplasma muy granuloso que se
tiñe con el colorante básico azul de metileno.
Los neutrófilos y eosinófilos son fagocíticos, no así
los basófilos. Los neutrófilos, que constituyen 50 a
70% de los glóbulos blancos circulantes, son mucho
más numerosos que los eosinófilos (1 a 3%) o los
basófilos (<1%).
Neutrófilos:
Los neutrófilos se forman por hematopoyesis en la
médula ósea.
Se liberan a la sangre periférica y circulan durante 7
a 10 horas antes de migrar a los tejidos, en donde
tienen un lapso de vida de sólo unos cuantos días.
En respuesta a muchos tipos de infecciones, la
médula ósea libera más de la cantidad usual de
neutrófilos y estas células suelen ser las primeras
que llegan al sitio de inflamación.
El incremento transitorio resultante del número de
neutrófilos circulantes, llamado leucocitosis, se
utiliza en clínica como una indicación de infección.
Al igual que los macrófagos, los neutrófilos son
fagocitos.
Eosinófilos:
Tal y como se observa con los neutrófilos, los
eosinófilos son células fagocíticas móviles que
pueden migrar de la sangre hacia los espacios
tisulares.
Su función fagocítica es significativamente menos
importante que la de los neutrófilos, y se piensa
que intervienen en la defensa contra
microorganismos parásitos secretando el
contenido de los gránulos eosinofílicos, lo cual suele
dañar la membrana de los parásitos.
Basófilos:
Los basófilos son granulocitos no fagocíticos que se
producen por hematopoyesis y cuya función es
liberar sustancias farmacológicamente activas de
sus gránulos citoplásmicos.
Estas sustancias tienen un papel importante en
ciertas reacciones alérgicas.
Células cebadas:
Los precursores de células cebadas, que se forman
en la médula ósea mediante hematopoyesis, se
liberan hacia la sangre como células indiferenciadas;
no se diferencian sino hasta que salen de la sangre y
penetran en los tejidos. Las células cebadas (o
mastocitos) pueden encontrarse en muchos tejidos,
que incluyen piel, tejidos conectivos de diversos
órganos y tejido mucoso epitelial de las vías
respiratoria, genital y digestiva. Las células cebadas,
aunadas a los basófilos sanguíneos, tienen una
participación esencial en el desarrollo de alergias.
Células dendríticas:
Identificadas en 1868 por Paul Langerhans durante
un detallado estudio anatómico de la piel, las
células dendríticas fueron las primeras células del
sistema inmunitario en ser descubiertas.
La célula dendrítica (DC) recibió ese nombre porque
está cubierta de largas extensiones membranosas
que semejan las dendritas de las células nerviosas.
Existen muchos tipos de esta célula, y se reconocen
al menos cuatro categorías principales: de
Langerhans, Intersticiales, Derivadas de monocitos
y Derivadas de plasmacitoides.
Cada una de ellas surge de células madre
hematopoyéticas a través de diferentes vías y en
distintos sitios.
DC de Langerhans: se encuentran en capas
epidérmicas de la piel.
DC Intersticiales: están presentes en los espacios
intersticiales de virtualmente todos los órganos
excepto el encéfalo.
DC derivadas de Monocitos: provienen de
monocitos que han emigrado del torrente
sanguíneo a los tejidos.
DC derivada de plasmacitoide: participan en la
defensa inmunitaria innata y como células
presentadoras de antígeno.
Aunque existen importantes diferencias en las
funciones y los fenotipos de las distintas variedades
de DC, todas exhiben moléculas MHC clase I y clase
II.
Las células dendríticas son versátiles; existen en
muchas formas y realizan las distintas funciones de
captura de antígeno en un sitio y presentación de
antígeno en otro.
También podría gustarte
- Inmunología órganos y células del sistema inmuneDocumento9 páginasInmunología órganos y células del sistema inmuneHarold NavarreteAún no hay calificaciones
- T.I. Parásito U1Documento21 páginasT.I. Parásito U1Brayan PérezAún no hay calificaciones
- Células Granulocíticas Inmuno InnataDocumento3 páginasCélulas Granulocíticas Inmuno InnataTucurulan100% (1)
- Taller Histologia SangreDocumento10 páginasTaller Histologia Sangrekaren martinezAún no hay calificaciones
- Celulas y Organos Del Sistema InmuneDocumento4 páginasCelulas y Organos Del Sistema Inmuneliz reyesAún no hay calificaciones
- Resumen de Inmunologia - Celulas y Organos Del Sistema InmuneDocumento7 páginasResumen de Inmunologia - Celulas y Organos Del Sistema InmuneEsmeralda HernándezAún no hay calificaciones
- Marco Teórico HematoDocumento25 páginasMarco Teórico HematogramrealAún no hay calificaciones
- AGRANULOCITOSDocumento7 páginasAGRANULOCITOSnelson canquiAún no hay calificaciones
- Inmunología - Semana 2Documento18 páginasInmunología - Semana 2NahomiAún no hay calificaciones
- Células, Tejidos y Órganos Del Sistema InmuneDocumento12 páginasCélulas, Tejidos y Órganos Del Sistema InmuneRocío StürtzAún no hay calificaciones
- HematopoyesisDocumento19 páginasHematopoyesisJocelyne Calderon PadillaAún no hay calificaciones
- Inmunología 3Documento33 páginasInmunología 3CnlsAllAún no hay calificaciones
- Capturas de Las ClasesDocumento52 páginasCapturas de Las ClasesEdwin Nuñez DiazAún no hay calificaciones
- Medula OseaDocumento24 páginasMedula OseaMinerva García G.0% (1)
- Que Son Los Leucocitos InvestigacionDocumento20 páginasQue Son Los Leucocitos InvestigacionDocumentary SolutionsAún no hay calificaciones
- Sistema InmunologicoDocumento22 páginasSistema InmunologicoAnibal Antonio MenjivarAún no hay calificaciones
- Los Componentes Del Sistema InmunitarioDocumento11 páginasLos Componentes Del Sistema InmunitarioDaniela Garcés QuirogaAún no hay calificaciones
- Los Neutrófilos Normalmente Se Encuentran en El Torrente SanguíneoDocumento67 páginasLos Neutrófilos Normalmente Se Encuentran en El Torrente SanguíneoBianca Cristel Garduza CerdaAún no hay calificaciones
- G3s2imuno Células y Órganos Del Sistema InmuneDocumento6 páginasG3s2imuno Células y Órganos Del Sistema Inmunelucia mayancelaAún no hay calificaciones
- Organos y Tejidos Del Sistema InmuneDocumento6 páginasOrganos y Tejidos Del Sistema InmuneChristian GavilánezAún no hay calificaciones
- Células SanguíneasDocumento11 páginasCélulas SanguíneasCristian Uvidia SalgueroAún no hay calificaciones
- Arquitectura Del Sistema InmuneDocumento7 páginasArquitectura Del Sistema InmuneCarlos QuitianAún no hay calificaciones
- Paraclínicos BásicossDocumento8 páginasParaclínicos BásicossAndrea PaosulineAún no hay calificaciones
- CLASE 8 Tejido Sanguineo y HematopoyesisDocumento16 páginasCLASE 8 Tejido Sanguineo y HematopoyesisCésar Rodrigo Lope FloresAún no hay calificaciones
- Anatomía y Fisiología Del Sistema InmuneDocumento39 páginasAnatomía y Fisiología Del Sistema InmuneCésar Morante ChavarryAún no hay calificaciones
- TEMA 2. Células y órganos del sistema inmune y circulación linfocitariaDocumento22 páginasTEMA 2. Células y órganos del sistema inmune y circulación linfocitariaNina Souto BlancoAún no hay calificaciones
- Inmunidad Semana 1Documento11 páginasInmunidad Semana 1Guillermo Peralta LopezAún no hay calificaciones
- Organos LinfaticosDocumento18 páginasOrganos LinfaticosWraysthell CordovaAún no hay calificaciones
- Banco de Preguntas de Inmunología en Orden FINALDocumento12 páginasBanco de Preguntas de Inmunología en Orden FINALxlz100% (1)
- Fisiología Sistema InmuneDocumento60 páginasFisiología Sistema InmuneChristell AguilarAún no hay calificaciones
- Capitulo 7 MurrayDocumento4 páginasCapitulo 7 MurrayPedro A Hdz GalvanAún no hay calificaciones
- Sistema inmune humano: introducción a las células y órganosDocumento15 páginasSistema inmune humano: introducción a las células y órganosARLEIDYS RODRÍGUEZ RODRÍGUEZAún no hay calificaciones
- Clase 05 Hematopoyesis Celulas Maduras e InmadurasDocumento199 páginasClase 05 Hematopoyesis Celulas Maduras e InmadurasWilliam Apaza MamaniAún no hay calificaciones
- INMUNIDAD ADQUIRIDA O ESPECÍFICA TeoricoDocumento8 páginasINMUNIDAD ADQUIRIDA O ESPECÍFICA TeoricoPedro Insfran LiuzziAún no hay calificaciones
- LEUCOCITOSDocumento6 páginasLEUCOCITOSBrayan BarajasAún no hay calificaciones
- Sistema HematopoyeticoDocumento4 páginasSistema HematopoyeticoANTONIO PERDOMOAún no hay calificaciones
- Capítulo 2Documento12 páginasCapítulo 2Angie Pamela Mirella Colop PuacAún no hay calificaciones
- Tejidos LinfoidesDocumento33 páginasTejidos LinfoidesMishel Jordan ZeballosAún no hay calificaciones
- Sesión 1 CelulasDocumento5 páginasSesión 1 CelulasDaniel Duran MoenaAún no hay calificaciones
- Organos Linfaticos Primarios y SecundariosDocumento7 páginasOrganos Linfaticos Primarios y SecundariosItzel SalasAún no hay calificaciones
- HematopoyesisDocumento26 páginasHematopoyesisDalila TerniAún no hay calificaciones
- 04- MORFOFISIOLOGÍA DEL SISTEMA INMUNEDocumento6 páginas04- MORFOFISIOLOGÍA DEL SISTEMA INMUNECristAmuert 3Aún no hay calificaciones
- Tejido LinfoideDocumento6 páginasTejido LinfoideDiana RangelAún no hay calificaciones
- HEMATOPOYESIS Resumen KiaraDocumento6 páginasHEMATOPOYESIS Resumen KiarakiaraAún no hay calificaciones
- HEMATOPOYESISDocumento37 páginasHEMATOPOYESISEva Nelvi Guzman100% (1)
- Sangre AnemiasDocumento12 páginasSangre AnemiasELMER ELOY MAQUI SANTOAún no hay calificaciones
- Anemia Para Todos: Medicina Para TodosDe EverandAnemia Para Todos: Medicina Para TodosCalificación: 3 de 5 estrellas3/5 (1)
- Aula 2 - Celulas y Tejidos Del Sistema InmuneDocumento42 páginasAula 2 - Celulas y Tejidos Del Sistema InmuneLuana AraujoAún no hay calificaciones
- Tipos de Células InmunitariasDocumento3 páginasTipos de Células InmunitariasTomás Sánchez Roca100% (1)
- LINNFOPOYESISDocumento6 páginasLINNFOPOYESISChristian HidalgoAún no hay calificaciones
- Caracterìsticas y Funciones de Las Células Del SIDocumento107 páginasCaracterìsticas y Funciones de Las Células Del SISara Elizabeth CisnerosAún no hay calificaciones
- Células, Órganos Y Microambientes Del Sistema InmuneDocumento11 páginasCélulas, Órganos Y Microambientes Del Sistema InmuneJose Fernando Ortiz CarrilloAún no hay calificaciones
- Capitulo 7Documento18 páginasCapitulo 7SUGEILY NATALI MORALES LOPEZAún no hay calificaciones
- Organos Hematopoyeticos GrupalDocumento15 páginasOrganos Hematopoyeticos GrupalAnthony Fernando Arias MaldonadoAún no hay calificaciones
- Organos LinfoidesDocumento3 páginasOrganos LinfoidesEduardo FalcónAún no hay calificaciones
- Células sanguíneas: funciones y tiposDocumento13 páginasCélulas sanguíneas: funciones y tiposemontalvillo100% (3)
- Fisiología de La HematopoyesisDocumento4 páginasFisiología de La HematopoyesisAdhee VillaRiosAún no hay calificaciones
- Repaso del sistema inmune: células, órganos y respuestasDocumento73 páginasRepaso del sistema inmune: células, órganos y respuestasKarla Gonzalez DiazAún no hay calificaciones
- Histologia Medica LinfaticoDocumento4 páginasHistologia Medica LinfaticoAbraham Estrada sandovalAún no hay calificaciones
- Inmunologia Unidad 3Documento25 páginasInmunologia Unidad 3Cristhian DiazAún no hay calificaciones
- Claudia Ivette Rangel Martinez25062021Documento2 páginasClaudia Ivette Rangel Martinez25062021Claudia RangelAún no hay calificaciones
- Ensayo Hematologia-HematopoyesisDocumento14 páginasEnsayo Hematologia-HematopoyesisFran RetruzAún no hay calificaciones
- Felix Alejandro Quispe HernandezDocumento3 páginasFelix Alejandro Quispe HernandezJOEL ANTONY TORRES VILLENAAún no hay calificaciones
- Sistema InmunologicoDocumento19 páginasSistema InmunologicoTenorio Iparraguirre JulioAún no hay calificaciones
- PreguntasDocumento9 páginasPreguntasSerCL1Aún no hay calificaciones
- Cuestionario de NeutrofiloDocumento2 páginasCuestionario de NeutrofiloPatrick MartinezAún no hay calificaciones
- Valores Normales para Hemograma Por Grupo EtarioDocumento6 páginasValores Normales para Hemograma Por Grupo EtarioJrc65Aún no hay calificaciones
- Examen Resultado Unidades Valores de Referencia: QuímicaDocumento3 páginasExamen Resultado Unidades Valores de Referencia: QuímicaJARWIN CAICEDO CORTESAún no hay calificaciones
- Para PDF 2018 - Curso Formato - Chile - Recetas para Un Hemograma Bien HechoDocumento244 páginasPara PDF 2018 - Curso Formato - Chile - Recetas para Un Hemograma Bien HechoKarina Belén Espindola GuerraAún no hay calificaciones
- CAPÍTULO 2 - Células, Órganos y Microambientes Del Sistema InmuneDocumento55 páginasCAPÍTULO 2 - Células, Órganos y Microambientes Del Sistema InmuneDaniela MonroyAún no hay calificaciones
- Serie Roja EjerciciosDocumento6 páginasSerie Roja EjerciciosDiana V Landero CanteroAún no hay calificaciones
- Globulos BlancosDocumento5 páginasGlobulos BlancosBeralexa Transformadores PadmoundAún no hay calificaciones
- Fisiopatologia de Enfermedades AutoinmunesDocumento47 páginasFisiopatologia de Enfermedades AutoinmunesSociedad Científica de Estudiantes de Medicina de Ica93% (27)
- Interlucinas ?Documento15 páginasInterlucinas ?Exequiel GonzálezAún no hay calificaciones
- NERALIDADES1 Mecanismos InmunológicosDocumento29 páginasNERALIDADES1 Mecanismos InmunológicosWendy RodriguezAún no hay calificaciones
- Hematologia: Cuadro HematicoDocumento3 páginasHematologia: Cuadro Hematicojheison guevaraAún no hay calificaciones
- Linfocitos TDocumento22 páginasLinfocitos TSamAún no hay calificaciones
- Cuestionario 1 FisioDocumento3 páginasCuestionario 1 FisioLu RAún no hay calificaciones
- HEMATOPOYESISDocumento78 páginasHEMATOPOYESISCindy Flores TipteAún no hay calificaciones
- Cuadro Comparativo de Células de La Sangre - Alanís LozanoDocumento2 páginasCuadro Comparativo de Células de La Sangre - Alanís Lozano样样100% (1)
- Histologia I - SANGREDocumento30 páginasHistologia I - SANGREdouglasrodrydasilvaAún no hay calificaciones
- Práctica 3 - Tejido SanguíneoDocumento61 páginasPráctica 3 - Tejido SanguíneoRichard CabelloAún no hay calificaciones
- Resultados de análisis clínicos de Jacobo López GarcíaDocumento1 páginaResultados de análisis clínicos de Jacobo López Garcíaalejandro ucAún no hay calificaciones
- Páginas Extraídas de Ross Histologia Texto y Atlas 7a EdDocumento4 páginasPáginas Extraídas de Ross Histologia Texto y Atlas 7a EdCarlosAún no hay calificaciones
- Max HemogramaDocumento2 páginasMax HemogramaEnrique Hernández SolisAún no hay calificaciones
- Maduración (Ontogenia) de Linfocitos T - Selección Positiva y Negativa - Compromiso de LíneaDocumento12 páginasMaduración (Ontogenia) de Linfocitos T - Selección Positiva y Negativa - Compromiso de LíneaJhonny M CubaAún no hay calificaciones
- Recuento Mínimo de Leucocitos para Realizar La Fórmula Leucocitaria en Frotis de Sangre PeriféricaDocumento20 páginasRecuento Mínimo de Leucocitos para Realizar La Fórmula Leucocitaria en Frotis de Sangre PeriféricaLuis Carlos Quinto CuzcanoAún no hay calificaciones
- F. Salud 9-3 - Tercera UnidadDocumento49 páginasF. Salud 9-3 - Tercera UnidadChristian CasusolAún no hay calificaciones
- Hematopoyesis 1Documento35 páginasHematopoyesis 1Ruben Rojas RAún no hay calificaciones
- Resultados de LaboratorioDocumento5 páginasResultados de LaboratorioMIGUEL ANGELAún no hay calificaciones