Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Apunte Urinario
Cargado por
allisonTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Apunte Urinario
Cargado por
allisonCopyright:
Formatos disponibles
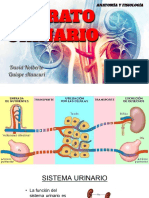
Anatomía sistema urinario
Características
o Número → 2 riñones
o Forma → frijol o habichuela
o Peso → 300 gr (masa renal total)
o Tamaño → 12 x 6 x 3 cm aprox
(𝒕𝒂𝒍𝒍𝒂 𝒆𝒏 𝒄𝒎 𝒙 𝟎. 𝟎𝟓𝟕 + 𝟐. 𝟔𝟒𝟔)
o Color → rojo pardo
o Caras → dos: anterior y posterior
o Bordes → dos: interno cóncavo y
externo convexo
o Polos → dos: superior a 4cm de la
LM e inferior a 6 cm de la LM
o Eje → oblicuo, de arriba-abajo,
adentro-afuera y detrás-delante
Tiene una superficie semi lobulada y en su borde interno (cóncavo) se encuentra el hilio
renal y el seno renal.
LOCALIZACIÓN
o Son retroperitoneales
o Localizados en la fosa renal
o Límite superior: T11 a T12
o Límite inferior: L2 a L3
o Entre: el ángulo de la 11º y 12º costilla y
el borde externo de la columna dorso
lumbar
FOSA RENAL
o Compartimiento “virtual” (relleno de
grasa perirrenal) que contiene al riñón
o Por fuera de esta grasa, existen hojas
de tejido fibroso que la rodea,
envolviéndola por todas sus caras,
bordes y polos (fascia renal)
o Cuando se hace referencia tanto a la
grasa perirrenal como a la fascia renal se le llama fascia fibroadiposa renal y es
el principal medio de sostén de los riñones
Paulina A. SISTEMA URINARIO
FASCIA
FIBROADIPOSA
o La hoja anterior de ésta fascia se llama fascia de Toldt y la hoja posterior de ésta
fascia se llama fascia de Zuckerkandl
o La fascia renal hacia arriba se fija en el diafragma, hacia abajo se prolonga sobre
los uréteres y se dirige hacia las fosas ilíacas, pero nunca se unen (siendo aquí el
único lugar donde ésta cápsula no está cerrada).
MEDIOS DE
FIJACÓN
Son cuatro medios principales de fijación de los riñones. Grasa perirrenal + fascia renal =
fascia fibroadiposa renal
1. Grasa perirrenal
2. Fascia renal (hojas anterior y posterior)
3. Elementos anatómicos que ingresan o egresan por el hilio renal
4. Vísceras abdominales por presión intra-abdominal
RELACIONES
ANATÓMICAS
o Caras posteriores de ambos riñones
o Diafragma
o 11º y 12º costillas
o Músculos de la pared abdominal posterior
▪ Músculo psoas mayor
▪ Músculo cuadrado lumbar
▪ Músculo transverso del abdomen
o Cara anterior del riñón derecho
o Hígado
o Duodeno (2º porción)
o Angulo hepático del colon
o Cabeza de páncreas
o Cara anterior del riñón izquierdo
o Bazo
o Cola del páncreas
o Intestino delgado
o Angulo esplénico del
colon
o Polo superior de ambos riñones
o Se relacionan con las
cápsulas suprarrenales
PAULINA A. SISTEMA URINARIO 2
Paulina A. SISTEMA URINARIO
I. Corteza
a. Color amarillo rojizo
b. Estructura estriada fija conocida como laberinto cortical
c. Se pueden identificar también, pequeños gránulos: corpúsculos renales
d. Presenta de 400 a 500 rayos medulares o pirámides de Ferrein
II. Médula
a. Color rojizo y aspecto estriado
b. Presenta pirámides del Malpighi, que tienen su base localizada entre los
límites de la corteza y la médula, la zona cortico medular; su vértice es la
papila renal y se proyecta hacia la luz de un cáliz menor
c. Presenta columnas de Bertin, que son prolongaciones de la corteza renal
hacia la médula, se encuentran a casa lado de las pirámides de Malpighi.
III. Lóbulo renal
a. Es el conjunto de una pirámide renal (Malpighi) con su cubierta cortical,
existen de 8 a 12 en cada riñón.
IV. Lobulillo renal
a. Conjunto de nefronas que drena en un mismo túbulo colector
V. Seno renal
a. Espacio de forma rectangular (10 x 30 x 70 mm aprox.)
b. Su entrada es el hilio renal
c. Se encuentra relleno de grasa
d. El seno renal contiene
i. Vasos renales y sus principales divisiones
ii. Vías urinarias superiores (excepto uretero)
iii. Nervios y linfáticos renales
iv. En ocasiones porción inicial del uréter
PAULINA A. SISTEMA URINARIO 3
Paulina A. SISTEMA URINARIO
e. En el fondo del seno renal se encuentran:
i. Papilas renales. En forma de cono que corresponden a la punta de
las pirámides de Malpighi; y son cribiformes. Ahí drenan los
conductos de Bellini
ii. Eminencias interpapilares. Son redondas que corresponden al final
de las columnas de Bertin
Es el 25% del gasto cardiaco.
El riñón está irrigado por una gran arteria renal única, rama lateral de la aorta
abdominal. Habitualmente sale inmediatamente inferior al origen de la arteria
mesentérica superior, entre las vértebras L1 y L2. El origen de la arteria renal izquierda
suele ser un poco más alto que el de la derecha y la arteria renal derecha es más larga
y pasa posterior a la vena cava inferior.
La arteria renal se divide cerca del hilio renal en ramas anterior y posterior, que irrigan
el parénquima renal. Son frecuentes las arterias renales accesorias. Nacen en la cara
lateral de la aorta abdominal, superior o inferiormente a la arteria renal primaria, entran
en el hilio con la arteria primaria o entran directamente en el riñón por otro punto, y se
les llama arterias extrahiliares.
Las venas renales izquierda y derecha se forman por la confluencia de múltiples venas
renales. Van anteriores a la arteria renal. Es importante considerar que la vena renal
izquierda, más larga, cruza la línea media por delante de la aorta abdominal y por detrás
de la arteria mesentérica superior y que un aneurisma de estos vasos puede
comprimirla.
El drenaje linfático de los riñones es hacia los nódulos lumbares (aórticos) alrededor del
origen de la arteria renal.
Tronco Prepiélico
Aorta → Arteria Renal → → Arterias Segmentarias → Arterias
Tronco Retropiélico Interlobulares
Arterias ← Arterias
↓
Glomérulo ← Arteriola Aferente ←
Interlobulillares Arqueadas
PAULINA A. SISTEMA URINARIO 4
Paulina A. SISTEMA URINARIO
Venas Interlobulillares → Venas Arqueadas → Venas Interlobulares → Venas Segmentarias
↓
Vena Cava Inf. ← Vena Renal ← Tronco Venoso Prepiélico
Tronco Venoso Retropiélico
Redes Linf. Superficiales y Profundas → Linf. Del Hilio Renal → Ganglios Aórtico-Lumbares
o Filetes nerviosos anteriores
o Se inician en el plexo mesentérico superior
o Filetes nerviosos posteriores
o Provienen de los nervios esplácnicos
PAULINA A. SISTEMA URINARIO 5
Paulina A. SISTEMA URINARIO
PAULINA A. SISTEMA URINARIO 6
Paulina A. SISTEMA URINARIO
PAULINA A. SISTEMA URINARIO 7
Paulina A. SISTEMA URINARIO
Histología sistema urinario
I. Lóbulo
a. Pirámide de Malpighi con su cubierta cortical
b. El concepto involucra a la médula + corteza
II. Lobulillo
a. Conjunto de nefronas que drenan en un túbulo colector
b. Los lobulillos sólo se encuentran en la corteza renal
III. Nefrona
a. Unidad morfo funcional del riñón
b. Polo vascular
i. Corpúsculo renal: glomérulo y cápsula de Bowman
c. Polo tubular
i. Túbulo contorneado proximal
ii. Asa de Henle
iii. Túbulo contorneado distal
iv. Túbulo colector
PAULINA A. SISTEMA URINARIO 8
Paulina A. SISTEMA URINARIO
d. Tipos de nefronas
i. Corticales
1. Son más pequeñas que las yuxtamedulares
2. Son más abundantes 7:1
3. Localizadas en los 2/3 externos de la corteza renal
4. Asa de Henle corta
5. Solo tienen capilares peritubulares
6. Función: filtración, resorción y secreción
ii. Yuxtamedulares
1. Más grandes que las corticales
2. Son más escasas que las corticales 1:7
3. Localizadas en el 1/3 interno de la corteza renal
4. Asa de Henle muy larga
5. Tienen capilares peritubulares y vasos rectos
6. Función: filtración, resorción, secreción y mecanismo de
contracorriente
IV. Corpúsculo renal
a. Glomérulo. Serie de capilares que se forman de la arteriola aferente
i. Capilares glomerulares. Compuestos por células endoteliales
fenestradas y cubiertas por una membrana basal continúa
constituida por mucopolisacáridos que mide 3500 a. de espesor.
Por fuera de ésta membrana basal, está la capa visceral de la capsula de Bowman;
también llamado epitelio glomerular o podocitos, que emiten prolongaciones
(pedicelos) que envuelven a los capilares a una distancia uniforme entre cada una de
ellas, más o menos 100 a (hendidura de filtración).
ii. Lóbulo. Se acomodan en lóbulos que se enrollan en un tallo o eje
común de disposición helicoidal (mesangio intraglomerular). Este
eje es el único lugar en donde los capilares están fijos. Los demás
sitios de los capilares, están libres en el espacio de Bowman.
iii. Barrera glomerular.
1. Endotelio capilar (fenestrado)
2. Membrana basal
3. Epitelio o podocitos
iv. Células mesangiales. También son llamadas células Lacis, tienen
características de tipo contráctil y fagocitario y de sostén. Se
localizan en el eje o talla de los lóbulos glomerulares (mesangio
intraglomerular). Fuera del glomérulo forman el cojinete celular o
cojinete de Polkinssen, entre las arteriolas aferente y eferente
(mesangio extraglomerular).
b. Capsula de Bowman
i. Capa visceral o epitelio glomerual
1. Célula principal es el podocito
a. Célula grande con abundante citoplasma
PAULINA A. SISTEMA URINARIO 9
Paulina A. SISTEMA URINARIO
b. Tiene prolongaciones celulares (trabéculas), de ellas
parten otras más pequeñas (pedicelos).
c. Entre sus prolongaciones están hendiduras de
filtración
d. En su citoplasma hay abundantes ribosomas y retículo
citoplasmático liso y existen vesículas de pinocitosis
ii. Capa parietal o epitelio capsular
1. Epitelio plano simple
2. Constituido por células planas simples con un núcleo que
sobresale al espacio de Bowman y con organitos
citoplasmáticos poco desarrollados
3. Rodeados de una membrana basal. Fuera de ella existe una
capa fibrosa que se continúa con el tejido de sostén del
intersticio renal.
iii. Espacio de Bowman o capsular
1. Es una hendidura angosta que tiene forma de “C”
2. Polo urinario. Es el lugar en donde la capsula se continúa con
el túbulo contorneado proximal. Sitio en donde el epitelio
cambia bruscamente de tipo.
3. Polo vascular. Sitio en donde se encuentran las dos arteriolas.
En este lugar se encuentra el aparato yuxtaglomerular.
PAULINA A. SISTEMA URINARIO 10
Paulina A. SISTEMA URINARIO
PAULINA A. SISTEMA URINARIO 11
Paulina A. SISTEMA URINARIO
PAULINA A. SISTEMA URINARIO 12
Paulina A. SISTEMA URINARIO
V. Túbulo contorneado proximal. Su epitelio es de células cuboideas, por arriba de
una membrana basal. En la base de las células existen profundas invaginaciones
que se interdigitan entre sí. En este sitio hay una gran cantidad de mitocondrias
ricas en crestas.
Sus células tienen gran cantidad de microvellosidades apicales en forma de cepillo. El
citoplasma contiene conductillos y vesículas de pinocitosis.
a. Longitud: 12 a 24 mm
b. Diámetro: 50 a 60 micras
VI. Asa de Henle. Constituida por un segmento o rama descendente. Una porción
delgada descendente y otra descendente (asa propiamente dicha), y un
segmento o rama ascendente. Las células de la porción delgada son planas
simples con un grosor mínimo, sus bordes celulares se interdigitan como dientes
de engrane.
VII. Túbulo contorneado distal. Sus células cúbicas, carecen de borde en cepillo.
También tienen invaginaciones basales que se interdigitan. Se continúan con el
túbulo colector por un arco de transición formado por células obscuras
granulosas intercaladas con células claras del túbulo colector.
VIII. Túbulo colector. Son conductos amplios de luz ancha y paredes gruesas. Inician
en la corteza externa y se dirigen hacia la medula. En la médula, se unen varios
conductos para formar uno más grande y ancho (conducto de Bellini) que
desembocan en el área cribosa de las papilas renales.
a. Epitelio de cubico o cilíndrico
b. Sus límites celulares con nítidos
c. Sus células son claras y otras obscuras intercaladas
d. Tienen citoplasma denso y gran cantidad de organitos.
IX. Aparato Yuxtamedular. Es el sitio en
donde la arteriola aferente está en
intimo contacto con el túbulo
contorneado distal. Ahí las células
de la capa muscular de la arteriola
aferente se diferencian en
yuztaglomerulares o células YG.
Ahí las células del TCD se diferencian en
células de la macula densa, dispuestas en
empalizada. Las células mesangiales
(lacis) se acomodan en el cojinete de
Polkinssen.
En este sitio de intimo contacto no hay
membrana basal en el TCD. La función de
este aparato, es secretora y de
regulación de la tensión arterial.
PAULINA A. SISTEMA URINARIO 13
Paulina A. SISTEMA URINARIO
a. Células Yuxtaglomerulares (YG).
Se encuentran en la pared de la
arteriola aferente que es una arteriola
de la pared muscular gruesa en donde
hace contacto con el TCD, las células
de su capa muscular se diferencian en
una clase especial: células YG
Las células YG son de origen
mioepitelial, son grandes que
contienen gránulos en su citoplasma y
abundante retículo citoplásmico
rugoso, su núcleo es esférico, y sus
gránulos contienen renina.
b. Mácula densa. Son células que se
encuentran en el túbulo contorneado
distal. Es el sitio en donde se
encuentran en contacto con la
arteriola aferente. Son células
especializadas del TCD que son
osmoreceptoras.
X. Intersticio renal. Tiene dos orígenes
a. De la cápsula fibrosa que envuelve al riñón
b. De las vainas conjuntivas de los vasos sanguíneos y de los linfáticos que
penetran en el hilio renal
Está principalmente constituido por fibroblastos, histiocitos, y una trama de fibras
reticulares y colágenas.
RIEGO SANGUINEO DE LA NEFRONA
I. Nefronas corticales. Solo tienen capilares peritubulares
La arteriola aferente da origen al glomérulo → arteriola eferente, que al salir del
corpúsculo orina → red capilar muy anastomosada que irriga a los TCP, Asas de Henle,
TCD y túbulos colectores (red capilar peritubulat). Esta red se conecta con la de otros
glomérulos.
II. Nefronas yuxtamedulares
Igual que las corticales hasta la red capilar peritubular. La diferencia es la presencia de
los vasos rectos que unen entre sí y acompañan el trayecto de las Asas de Henle en
médula.
PAULINA A. SISTEMA URINARIO 14
Paulina A. SISTEMA URINARIO
DRENAJE VENOSO DE LA NEFRONA
I. Nefronas corticales
Van de la porción venosa de los
capilares peritubulares → venas
estrelladas → venas interlobulillares →
venas arqueadas/arciformes → venas
interlovulares → venas segmentarias →
vena renal.
II. Nefronas yuxtamedulares
Van de los capilares peritubulares →
venas interlobulillares → venas
arqueadas/arciformes → venas
interlobulares → venas segmentarias →
vena renal.
O pueden ir de los vasos rectos → venas
arqueadas/arciformes → venas
interlobulares → venas segmentarias →
vena renal
PAULINA A. SISTEMA URINARIO 15
Paulina A. SISTEMA URINARIO
VíAS URINARIAS SUPERIORES
I. CALICES MENORES
CLASIFICIACION ANATOMICA o Sitio en donde se colecta la orina al salir de las papilas
• Cavidades renales renales
o Cálices menores o Existen 8 en promedio en cada riñón
o Cálices mayores o Miden 10 x 12 mm aprox
o Pelvecilla renal o Tiene forma tubular
• Ureteros o Uno de los extremos rodea una papila renal
o El otro extremo se fusiona con otros 3 o 4 para formar los
cálices mayores
II. CALICES MAYORES
o Generalmente hay 3 en cada riñón
o Formaciones huecas en forma de tubo
o Su extremo superior, se continua con los menos
o Su extremo inferior se fusiona con el de otros para formar la pelvecilla renal
III. PELVIS RENAL
o Tiene forma de embudo aplanado
o Mide aproximadamente 20 a 30 x 15 a 20 mm
o Se localiza en la parte posterior del hilio renal
o Su base es continuación de los cálices mayores
o Su vértice se continua con el uréter
o Su proyección en la pared posterior es en L1 a L2
IV. URETER
o Conductos de pared muscular gruesa
o Van desde la pelvecilla renal hasta la vejiga
o Longitud promedio de 25 a 30 cm
o Son retroperitoneales
o Diámetro promedio de su luz es de 5 a 6 mm
o Trayecto en forma de “S” itálica
o El uréter izquierdo es discretamente más largo que el derecho
o Su luz va decreciendo de arriba hacia abajo
o Inicia con un diámetro promedio de 10 a 15 mm
o Termina con un diámetro promedio de 4 mm
o Presenta 3 estrechamientos:
1. Unión uretero-piélica
2. Cruce con los vasos iliacos
3. Unión uretero-vesical
o Se le consideran 4 porciones
1. Abdominal o lumbar
PAULINA A. SISTEMA URINARIO 16
Paulina A. SISTEMA URINARIO
▪ Desde la unión con la pelvecilla renal hasta su cruce con el límite
superior de la pelvis ósea
▪ Mide aproximadamente 9 a 11 cm de longitud
2. Iliaca
▪ Desde la línea bicrestal hasta donde los uréteres cruzan los vasos
iliacos
▪ Mide aproximadamente 3 a 4 cm
3. Pélvica
▪ Desde el cruce de los vasos iliacos hasta la vejiga
▪ Mide aproximadamente 13 a 14 cm (es la porción más larga)
▪ En el hombre se relaciona con la arteria iliaca interna, con el
conducto deferente y la vesícula seminal
▪ En la mujer se relaciona con la fosita ovárica, con la base del
ligamento ancho, caras laterales de la vagina y arteria uterina.
4. Vesical
▪ Es el recorrido que hace a través de la pared vesical
▪ Mide aproximadamente 10 a 15 mm
▪ Su trayecto en la pared vesical es oblicuo
IRRIGACION ARTERIAL
o Cálices y pelvecilla renal. Proviene de la arteria renal
o Uréter. Proviene de la arteria renal, gonadales, aorta, iliacas primitivas,
hipogástricas, vesicales y arteria uterina (en la mujer).
DRENAJE ENOSO
o Cálices y pelvecilla renal. Plexo venoso retropiélico que desemboca en la vena
renal
o Uréter. Semejante al riego arterial
DRENAJE LINFATICO
o Cálices y pelvecilla renal. Ganglios retropiélicos
o Uréter. Ganglios yuxta aórticos y ganglios hipogástricos
INERVACION
o Cálices y pelvecilla renal. Proviene del plexo renal
o Uréter. Proviene de plexo espermático y plexo hipogástrico
ADVENTICIA O CONJUNTIVA EXTERNA
CLASIFICIACION histológica Es la prolongación de la cápsula propia del riñón. Formada
Todas las vías urinarias por tejido fibroso y elástico.
superiores tienen 3 capas:
o Adventicia o conjuntiva MUSCULAR O CAPA MEDIA
externa Compuesta por fibras musculares lisas. Está dispuesta
o Muscular o capa media principalmente en dos capas:
o Mucosa o capa interna o Longitudinal interna
o Circular externa que en los cálices es helicoidal; en la
unión pielo-calicial se dispone a manera de esfínter
PAULINA A. SISTEMA URINARIO 17
Paulina A. SISTEMA URINARIO
En el uréter la cantidad de músculo aumenta en su tercio inferior y puede tener hasta
tres capas (longitudinal interna, circular media y longitudinal externa). Pero en su porción
vesical pierde fibras musculares y su pared se adelgaza mucho. Por lo anterior, la orina
pasa fácilmente a la vejiga, pero cuando aumenta la presión intravesical, se colapsa,
formando un mecanismo de válvula.
En la vejiga en esta capa se forma un triángulo limitado por la desembocadura de los
uréteres y la salida de la uretra (el trígono vesical). Su función es evitar el reflujo vesico-
uretral.
MUCOSA O CAPA INTERNA
En los cálices menores es epitelio estratificado en su relación con la papila renal. Todo el
resto de las vías urinarias superiores, así como la vejiga y las porciones proximales de la
uretra tienen epitelio pseudoestratificado = epitelio de transición o urotelio. Por debajo
de este epitelio, existe una capa de tejido conjuntivo (lamina propia).
Las células de este epitelio, son cúbicas si esta distendida la luz que cubren o cilíndricas
si la luz está vacia. Las de la capa superficial tienen borde convexo a la luz, pueden ser
binucleadas. La membrana citoplásmica apical, tienen una hojuela externa más gruesa
que la interna, para evitar “fugas” de agua o iones de la célula a la orina o viceversa
de la orina a la célula.
VíAS URINARIAS inferiores
I. VEJIGA
CLASIFICIACION ANATOMICA
o Tiene forma de tetraedro
• Vejiga
o Órgano muscular hueco receptáculo de la orina
• Uretra
o Capacidad fisiológica 300 a 350 cc
o Situada por detrás de la sínfisis del pubis
o Ubicación pélvica cuando está vacía (
o Puede palparse fuera de la pelvis cuando está llena
(abdominopélvica)
a. MEDIOS DE FIJACION
o Su continuación con la uretra en la mujer
o Continuación con la próstata en el hombre
o Uraco ligamento que la fija al ombligo
o Fascia endopélvico
o Envoltura fibrosa de las arterias vesicales
b. RELACIONES ANATOMICAS
o Se encuentra en el espacio de Retzius
o Cara anterior se relaciona con el pubis
PAULINA A. SISTEMA URINARIO 18
Paulina A. SISTEMA URINARIO
o Caras laterales con los vasos iliacos externis y musculatura del piso pélvico
o La cúpula vesical con peritoneo y asas intestinales
o El resto de la vejiga está envuelta por la aponeurosis endopélvica.
o En el hombre se relaciona:
o Su base se relaciona con la próstata
o En su cara postero-inferior se relaciona con:
▪ Vesículas seminales
▪ Conducto eyaculador
▪ Conducto deferente
o En la mujer se relaciona:
o Su borde superior cubierto de peritoneo se relaciona con asas de intestino
o En su cara superior se relaciona con el útero
o En su c cara postero-inferior se relaciona con la vagina
o Cara posterior indirectamente se relaciona con el recto
RIEGO ARTERIAL
o Vesical superior → rama de la arteria umbilical
o Vesicales posterior e inferior → ramas de la hemorroidal medial
o Vesical inferior → rama de la hipogástrica
o Vesical anterior → rama de la pudenda interna
o Todas forman una red prevesical, una submucosa y una res mucosa
DRENAJE VENOSO
o También forman tres redes: mucosa, intramuscular y perivesical o superficial
o Drena a los plexos de Santorini y a la vena iliaca interna
DRENAJE LINFATICO
o Se forma una red alrededor de la vejiga que drena en los ganglios perivesicales
o Drena en los ganglios iliacos externos e internos y a los ganglios del promontorio
INERVACION
o Nervios motores
o Para el trígono vesical por nervios provenientes del SN Simpático
o Para el músculo detrusor por el nervio pélvico del SN Parasimpático (S2 a
S4)
o Inervación motora
o Para el esfínter externo y músculos perineales por el nervio pudendo
(voluntario)
o Inervación sensitiva
o Nervios de T9 a L2 simpáticos
o Nervios de S2 a S4 parasimpáticos
II. URETRA MASCULINA
o Se divide en 3 porciones:
o Uretra prostática
o Uretra membranosa
o Uretra esponjosa o peneana
PAULINA A. SISTEMA URINARIO 19
Paulina A. SISTEMA URINARIO
a. URETRA PROSTATICA
o Mide de 2.5 a 3 cm de longitud
o Está inmediatamente después de la vejiga
o Está rodeada de la próstata
o Su luz es como un huso
o En su pared posterior existe un repliegue que sobresale a su luz (cresta uretral)
o A los lados de la cresta uretral se encuentran la desembocadura de los senos
prostáticos. A la mitad de ésta cresta existe otra elevación (verumontanum) que
tiene 3 orificios: 2 son la llegada de los conductos eyaculadores, el otro
corresponde al utrículo prostático (remanente embrionario = útero masculino).
b. URETRA MEMBRANOSA
o Mide de 1 a 1.5 cm de longitud
o Atraviesa el periné medio
o Recorre exclusivamente el esfínter muscular
o Esta subdividida en 3 porciones:
o Segmento superior inicia el esfínter externo voluntario
o Segmento medio entre las dos hojas de la aponeurosis perineal, tiene a los
lados a las glándulas de Cowper
o Segmento inferior que se relaciona con la porción bulbar del pene
c. URETRA ESPONJOSA O PENEANA
o Trayecto de la uretra que es rodeado por el cuerpo esponjoso del pene
o Termina en el meato urinario
o Mide aproximadamente 13 cm de longitud
o Tiene un diámetro promedio de 6 mm
o Tiene 2 dilataciones:
o Proximal = uretra bulbar en el bulbo del pene
o Distal = fosa navicular
o La porción de uretra peneana que recorre el glande se llama uretra balánica
o Las glándulas de Cowper drenan en la porción bulbar de la uretra peneana
o A todo lo largo de la uretra peneana existen glándulas peri-uretrales que drenan
su secreción a través de amplios orificios o senos (lagunas de Morgagni).
o En la pared superior de la fosa navicular está un seno, el más grande (seno de
Guerin) que tiene un repliegue, la válvula de Guerin, a todo este conjunto se le
llama Laguna Magna.
d. CARACTERISTICAS ADICIONALES
o La luz uretral tiene porciones estrechas y dilatadas
o Porciones estrechas
▪ Cuello vesical (unión uretro-vesical)
▪ Uretra membranosa
▪ Meato uretral
o Porciones dilatadas
▪ Uretra prostática
▪ Uretra bulbar
▪ Fosa navicular
PAULINA A. SISTEMA URINARIO 20
Paulina A. SISTEMA URINARIO
o La uretra se divide en anterior y posterior
o Anterior del meato uretral a la uretra membranosa (móvil)
o Posterior de la uretra membranosa hacia atrás (inmóvil)
III. URETRA FEMENINA
o Tiene de 3 a 5 cm de longitud aproximada
o Va del cuello de la vejiga hasta el meato urinario
o Pasa por debajo de la sínfisis del pubis
o Descansa sobre la pared vaginal anterior
RIEGO ARTERAL
o En el hombre
o Para la uretra prostática y membranosa provienen de la arteria
hemorroidal media y vesical inferior
o La uretra peneana provienen de la arteria bulbo-uretral, de la cavernosa y
de la dorsal del pene
o En la mujer
o La irrigación proviene de las arterias vaginales, pudenda interna y de la
vesical inferior.
DRENAJE VENOSO
o En el hombre
o La vena dorsal profunda del pene → plexo de Santorini → plexo
vésicoprostático → vena pudenda interna.
o En la mujer
o A los plexos de Santorini, vaginal y vulvar.
DRENAJE LINFATICO
o En el hombre
o De la uretra prostática se mezclan con los de la próstata (plexo peri-
prostático), de ahí a los ganglios iliacos internos, externos y a los presacros.
o De la uretra membranosa y porción bulbar drenan a ganglios iliacos
externos y de la pudenda interna
o De la uretra peneana drenan a los ganglios superficiales de la ingle
o En la mujer
o Porción anterior de la uretra drenan en el plexo vestibular, ganglios
inguinales y subinguinales superficiales, así como cadena femoral e iliaca
externa
o Porción posterior de la uretra drenan a los ganglios iliacos externos,
internos, y en los sacros laterales, plexos uterino y cervical.
INERVACION
o En el hombre
o De la uretra prostática y membranosa proceden del plexo hipogástrico
o De la uretra peneana proceden del nervio perineal superficial y dorsal del
pene
PAULINA A. SISTEMA URINARIO 21
Paulina A. SISTEMA URINARIO
o En la mujer toda la inervación la proporcionan el plexo hipogástrico y el pudendo
interno.
CLASIFICIACION histológica I. VEJIGA
• Vejiga. Tiene 3 capas Su pared mide 8 a 15 mm si está vacía, y de 3 a 4 mm si está
o Serosa externa o llena. Tiene 3 capas: serosa externa o adventicia, muscular
adventicia media (músculo detrusor) y mucosa interna.
o Muscular media
o Mucosa interna SEROSA O ADVENTICIA
• Uretra (CAPA EXTERNA QUE RODEA A LA VEJIGA)
o Mucosa En la parte superior de la vejiga es peritoneo, y en el resto
o Muscular de la vejiga es la aponeurosis endopélvica.
o Adventicia
MUSCULAR VESICAL
Formada por el músculo detrusor dispuesto en tres subcapas: longitudinal externa,
circular media y longitudinal interna.
o La longitudinal externa se extiende hacia abajo por toda la uretra femenina y
hasta el extremo distal de la uretra prostática en el hombre.
o La circular media que termina en el cuello de la vejiga en donde constituye el
esfínter interno de la vejiga (involuntario).
o La longitudinal interna es la más delgada
En la vejiga en esta capa se forma un triángulo limitado por la desembocadura de los
uréteres y la salida de la uretra (trígono vesical). Su función es evitar el reflujo besico-
uretral (contrae el rodete interureteral y tracciona la salida de la uretra).
MUCOSA VESICAL O INTERNA
Formada por epitelio de transición (urotelio). Tiene una lámina propia formada por tejido
conjuntivo laxo y elástico.
II. URETRA
Formada por tres capas: mucosa, muscular y adventicia
URETRA MASCULINA
CAPA MUCOSA
La mucosa de la uretra posterior tiene epitelio de transición (urotelio) y lámina propia de
tejido conjuntivo laxo. La mucosa de la uretra anterior tiene epitelio cilíndrico
estratificado, excepto en la porción balánica en donde es plano o cúbico estratificado.
La uretra anterior en su porción peneana tiene una capa vascular a su derredor que
forma el cuerpo esponjoso del pene.
CAPA MUSCULAR
Está por fuera de la mucosa con predominio en las porciones proximales y mínima en las
distales, es la continuación de la muscular de la vejiga.
CAPA ADVENTICIA
PAULINA A. SISTEMA URINARIO 22
Paulina A. SISTEMA URINARIO
Se encuentra por fuera de la muscular y está constituida por tejidos propios de las
regiones que atraviesa en su recorrido hacia el meato urinario.
URETRA FEMENINA
CAPA MUCOSA
Contiene numerosos pliegues, el más prominente es la cresta uretral. A su derredor
existen glándulas peri-uretrales de Aztruc que drenan su contenido en la luz uretral. Hay
dos conductos de Skene que drenan atrás del meato uretral. Su epitelio en su inicio es
de tipo transicional y se vuelve escamoso en su parte distal.
CAPA MUSCULAR
Su tercio inferior tiene: capa circular externa y capa longitudinal interna. Y el tercio
superior tiene estas capas que se entrelazan y se continúan con la muscular de la vejiga.
CAPA ADVENTICIA
Se encuentra por fuera de la muscular, y se encuentra constituida por tejidos propios de
las regiones que va atravesando en su recorrido hacia el meato uretral.
Embriología sist. urinario
El sistema urinario y genital tienen un originen común, sin embargo, el sistema urinario es
el primero en formarse y deja estructuras que serán utilizadas por el sistema genital. La
mayoría de estos sistemas proceden del mesodermo intermedio, lateral y del
endodermo.
El mesodermo intermedio de cada lado del embrión se engrosa formando el cordón
nefrógeno. De ésta estructura se formarán el: pronefros, mesonefros y metanefros.
I. PRONEFROS
En el ser humano solo hay vestigios de él. Aparece a inicios de la 4ta semana de
gestación. Contiene de 7 a 9 pares de túbulos que se originan del cordón nefrógeno. Se
le forma un conducto que se continua en dirección caudal hacia la cloaca (conducto
néfrico). Conforme aparecen túbulos pronéfricos caudales, desaparecen los craneales.
En el ser humano ésta estructura no es funcional.
II. MESONEFROS
Aparece a finales de la 4ta semana de gestación. Contiene de 80 a 90 pares de túbulos
mesonéfricos que desembocan en el conducto néfrico (conduco mesonéfrico o de
Wolff). El conducto de Wolff desemboca en cloaca conforme se forman los túbulos
mesonéfricos caudales, y desaparecen los craneales.
PAULINA A. SISTEMA URINARIO 23
Paulina A. SISTEMA URINARIO
Los túbulos mesonéfricos
provienen de masas celulares
esféricas que se ahuecan y se
transforman en vesículas. Estas se
alargan convirtiéndose en
túbulos en forma de “S”. Uno de
sus extremos se une al conducto
mesonéfrico o de Wolff. El otro
extremo es invaginado por una
rama de la arteria aorta y forma
una cápsula de Bowman. La
arteriola eferente de estos
glomérulos forma la red capilar
peritubular. El mesonefros sí
funciona, pero temporalmente.
Finalmente degenera excepto en algunas porciones que forman parte del sistema
reproductor masculino, y algunos remanentes en el femenino.
III. METANEFROS
Aparece a principios de la 5ª
semana. Su inicio lo marca la yema
uretral, que es una evaginación del
conducto mesonéfricos cercano a
la cloaca. Este brote crece
cranealmente y se pone en
contacto la masa metanefrógena,
también llamada blastema
metanéfrico.
El contacto de la yema uretral y el
blastema metanéfricos es
indispensable para la diferenciación
posterior. en el sitio de contacto de
estas estructuras, la yema se
dicotomiza para formar los futuros
cálices mayores, y estás a su vez se
dividen y forman los cálices
menores. Estas subdivisiones
continúan para formar los túbulos
colectores del riñón.
a. TUBULOS METANEFRICOS
En el blastema metanéfricos, una masa sólida celular se relaciona con la terminación de
cada túbulo, y les aparece una cavidad para formar una vesícula renal. Cada vesícula
se alarga hasta formar un túbulo metanéfricos. Un extremo de los túbulos es invaginado
PAULINA A. SISTEMA URINARIO 24
Paulina A. SISTEMA URINARIO
por un asa y se forma la capsula de Bowman. El otro extremo del túbulo, desemboca en
un túbulo colector.
El metanefros funciona a partir de la 12ª semana. La orina que se forma de los riñones
fetales, se mezcla con el líquido amniótico. Sin embargo, los productos de desecho del
feto pasan a la sangre materna a través de la placenta.
b. ESTRUCTURAS QUE SE ORIGINAN DE LA YEMA URETRAL
o Ureteros
o Pelvis renal
o Cálices mayores y menores
o Túbulos colectores
c. ESTRUCTURAS QUE DERIVAN DEL BLASTEMA METANEFRICO
o Glomérulo
o Cápsula de Bowman
o Túbulo contorneado proximal
o Asa de Henle
o Túbulo contorneado distal
d. ASCENDO DEL RIÑON
o Inicialmente se encuentra en la región sacra
o Se inicia entre la 5ª y 8ª semana
o Crecimiento craneal de la yema uretral
o Rápido crecimiento de la región lumbar y sacra
o Termina al final del tercer mes
o Durante su ascenso también rotan
o Termina al final del tercer mes
URETEROS
Provienen de la yema ureteral. Los conductos mesonéfricos. Están incorporados en la
pared de la cloaca, y de ellos se inicia la yema ureteral, pero posteriormente
desembocarán en el seno urogenital, del que se desarrollará la vejiga, en la cual,
desembocarán en forma independiente.
CLOACA
Parte caudal del intestino posterior ligeramente dilatada, sitio en donde desembocan
los conductos mesonéfricos. Revestida de endodermo. A la cloaca la divide el tabique
urorectal en dos: (1) mitad posterior: recto primitivo; (2) mitad anterior: seno urogenital.
SENO UROGENITAL
La desembocadura de los conductos mesonéfricos en el seno urogenital lo subdividen
en una porción craneal y otra caudal.
1. Porción craneal que se continua con el alantoides, se denomina conducto
vesicouretral. De esta porción se deriva el epitelio de la vejiga, la muscular y
serosa se desarrolla del mesénquima subyacente. Al formarse la vejiga, el
PAULINA A. SISTEMA URINARIO 25
Paulina A. SISTEMA URINARIO
alantoides se involuciona y forma un tubo grueso (uraco) que va de la vejiga al
ombligo.
2. Porción caudal es el seno urogenital definitivo.
a. Porción pélvica: forma el epitelio de la uretra prostática y membranosa
b. Porción fálica: forma el epitelio de la uretra peneana excepto la porción
balánica que se origina por una invaginación ectodérmica.
URETRA PENEANA
La porción fálica (del seno urogenital) forma el epitelio de la uretra peneana, excepto
la porción balánica, que se origina por una invaginación ectodérmica.
PAULINA A. SISTEMA URINARIO 26
Paulina A. SISTEMA URINARIO
Malformaciones congénitas
RIÑON
MALFORMACIONES POR NUMERO
Falta de formación de ambos riñones. Se
presenta en 1:4000 nacidos vivos y los
Agenesia renal bilateral
productos mueren poco después de nacer.
Presentan facies de Potter.
Falta de formación de un riñón. Se presenta
Agenesia renal unilateral en 1:1000 nacidos vivos, y el riñón único
presenta hipertrofia compensatoria.
Ausencia de riñón pero con vestigios de
Aplasia renal
tejido renal.
Cuando se encuentra tejido diferente al
Displasia renal
original en los riñones.
MALFORMACIONES POR VOLUMEN Y ESTRUCTURA
Presenta múltiples quistes fusiformes o
Riñón poliquístico infantil cilíndricos. No presenta displasias y
generalmente es mortal.
Riñón poliquístico del adulto Se presenta en la 4ª década de la vida.
Igual que el poliquístico pero si tiene
Riñón multiquístico
displasia.
MALFORMACIONES POR LA FORMA
Riñón en herradura Riñón en torta
VIAS URINARIAS
MALFORMACIONES CONGENITAS Y POR LOCALIZACION
Doble pelvecilla renal Doble uretero
Megauretero Ectopia renal (con ectopia de vías urinarias)
Extrofia vesical Reflujo vesicoureteral congénito
Hipospadias Epispadias
AGENESIA RENAL BILATERAL FACIE DE POTTER RIÑON POLIQUISTICO INFANTIL
PAULINA A. SISTEMA URINARIO 27
Paulina A. SISTEMA URINARIO
Riñón poliquístico del adulto Riñón en herradura Riñón EN TORTA
Duplicación de las vías urinarias megauretero Ectopia renal
Extrofia vesical Hipospadias y epispadias
Fisiología renal; conceptos básicos
1. Ión. Partícula con carga eléctrica.
2. Catión. Ion con carga positiva (Na, K, H, Ca, Mg), atrae a los de carga negativa.
a. Principal catión intravascular: Na
b. Principal catión intracelular: K
3. Anion. Ion con carga negativa (Cl, HCO3, PO4, SO4, PROTS), atrae a los de carga
positiva.
PAULINA A. SISTEMA URINARIO 28
Paulina A. SISTEMA URINARIO
4. Electrolito. Partícula que cuando se disuelve en agua se carga eléctricamente
permitiendo el paso de corriente eléctrica; los iones son electrolitos que pueden
ser cationes o aniones. Su unidad de medida es meq/lt.
5. Coloide. Partículas grandes (1 a 100nm) suspendidas en un solvente como las
proteínas.
6. Cristaloide. Partículas pequeñas (<1nm) suspendidas en un solvente como los
electrólitos.
7. Osmosis. Es el paso de un solvente a través de una membrana semipermeable
de donde hay menor concentración de solutos hacia donde hay mayor
concentración de solutos. No hay gasto de energía.
8. Difusión simple. Es el paso de solutos a través de una membrana semipermeable
de donde hay mayor concentración de solutos hacia donde hay menor
concentración de ellos. No hay gasto de energía.
9. Presión hidrostática. Fuerza que
ejerce el líquido sobre las paredes que lo
contienen.
10. Presión oncótica. Fuerza que
ejercen las proteínas sobre el plasma
que las contiene y que tiende a evitar
que salga el líquido del vaso sanguíneo.
11. Presión osmótica. Fuerza que
ejercen los solutos del plasma para evitar
que el líquido que los contiene se salga
del vaso sanguíneo.
12. Osmolaridad. Cantidad de
partículas activas por litro de agua
a. Osmolaridad plasmática
normal: 290 a 310 mosm/lt
b. Hiperosmolar (>310 mosm/lt) =
hipertónico
c. Hipoosmolar (<290 mosm/lt) =
hipotónico
13. Perfusión. Aporte de circulación
sanguínea, ya sea natural o artificial a un
órgano, tejido o territorio corporal con la consecuente distribución de sustancias
nutritivas, y la eliminación de sustancias de desecho. Se explica por la ley de
Starling.
a. Lado arterial
i. Presión hidrostática +45 mmHg
ii. Presión oncótica -25 mmHg
iii. Presión tisular -10 mmHg
b. Lado venoso
i. Presión hidrostática +15 mmHg
ii. Presión oncótica -25 mmHg
iii. Presión tisular -10 mmHg
PAULINA A. SISTEMA URINARIO 29
Paulina A. SISTEMA URINARIO
Fisiología renal; mecanismos básicos
o Funciones renales
o Equilibrio hidro-electrolítico. Regula la distribución y volumen de agua y
electrolitos
o Endócrina. Secreción de eritropoyetina, sistema regina-angiotensina-
aldosterona, sistema calicreína-cinina, síntesis de prostaglandinas,
activación de vitamina D, interacción con la hormona paratiroidea,
interacción con la hormona antidiurética (HAD = vasopresina).
o Depuración de sustancias tóxicas.
▪ Endógenas: productos finales del metabolismo-urea, creatinina,
ácido úrico, etc.
▪ Exógenas: fármacos, venenos, etc.
o Equilibrio ácido-base. secreta hidrogeniones, reabsorbe bicarbonato.
MECANISMO SITIO DONDE SE LLEVA A CABO
Filtración Corpúsculo renal
Reabsorción Túbulo contorneado proximal
Secreción Túbulo contorneado distal
Mecanismo multiplicador de Asa de Henle
concentración por contracorriente
Mecanismo intercambiador por Vasos rectos/Asa de Henle
contracorriente
Dilución y concentración de la orina Túbulo colector
MOVIMIENTO DE LOS LIQUIDOS POR LA NEFRONA
Del capilar glomerular a la luz de la
Filtración
capsula de Bowman
De la luz de la nefrona a la luz del capilar
Reabsorción
peritubular
De la luz del capilar peritubular a la luz
Secreción
de la nefrona
Mecanismo multiplicador de De la luz de la nefrona al espacio
concentración por contracorriente intersticial y viceversa
De la luz del túbulo colector al intersticio
Dilución y concentración de la orina
y vicecersa
Fisiología renal; filtración glomerular
Paso de líquido desde el capilar glomerular a través de la barrera de filtración hacia el
espacio de Bowman, gracias a un gradiente de presión. Es un mecanismo
exclusivamente físico. El líquido resultante se denomina ultra filtrado o filtrado glomerular.
PAULINA A. SISTEMA URINARIO 30
Paulina A. SISTEMA URINARIO
La filtración se lleva a cabo en el corpúsculo renal, específicamente en la barrera de
filtración. La barrera de filtración selectiva (a tamaño y carga) está compuesta por: (1)
membrana basal (con carga negativa), (2) endotelio capilar fenestrado y (3)
prolongación del podocito. Y esto se filtra hasta la capsula de Bowman.
o Presión a favor de la filtración glomerular
o Presión hidrostática del capilar glomerular (+45 mmHg)
o Presiones en contra de la filtración glomerular
o Presión oncótica del plasma glomerular (-25 mmHg)
o Presión hidrostática de la cápsula de Bowman (-10 mmHg)
La suma de estas presiones se le llama Presión Efectiva de Filtración (+10 mmHg).
Pregunta DE EXAMEN Otros factores que afectan la barrera de filtración
PHC: +45 mmHg glomerular son la extensión y la permeabilidad de la
PHCB: -10 mmHg barrera. Esto quiere decir que la barrera de filtración
POPG: -25 mmHg glomerular debe tener una relación adecuada entre su
permeabilidad (tamaño de los poros) y su extensión
PEF +10 mmHg
(tamaño de su superficie). A esto se le llama Coeficiente de
filtración (FK).
FK: producto de la conductividad hidráulica del capilar entre el área de superficie de
filtración.
𝒔𝒖𝒑𝒆𝒓𝒇𝒊𝒄𝒊𝒆 𝒅𝒆 𝒇𝒊𝒍𝒕𝒓𝒂𝒄𝒊𝒐𝒏 𝒎𝒍
= 𝒄𝒐𝒆𝒇𝒊𝒄𝒊𝒆𝒏𝒕𝒆 𝒅𝒆 𝒇𝒊𝒍𝒕𝒓𝒂𝒄𝒊𝒐𝒏 (𝑭𝑲) = 𝟏𝟐. 𝟓 /𝒎𝒎𝑯𝒈
𝒑𝒆𝒓𝒎𝒆𝒂𝒃𝒊𝒍𝒊𝒅𝒂𝒅 𝒅𝒆 𝒍𝒂 𝒔𝒖𝒑𝒆𝒓𝒇𝒊𝒄𝒊𝒆 𝒎𝒊𝒏
Si multiplicamos el coeficiente por la presión efectiva de filtración (10 mmHg) nos
resultaría la Velocidad de Filtración Glomerular. Con esto vamos a poder saber cuánto
filtran los riñones por minuto.
𝒎𝒍
𝑷𝑬𝑭 (𝟏𝟎 𝒎𝒎𝑯𝒈) × 𝑭𝑲(𝟏𝟐. 𝟓 /𝒎𝒎𝑯𝒈) = 𝟏𝟐𝟓 𝒎𝒍/𝒎𝒊𝒏 (𝑽𝑭𝑮)
𝒎𝒊𝒏
o Por hora filtran: 125 ml x 60 min = 7,500 ml/hr
o Por día filtran: 7500 ml x 24 hrs = 180,000 ml/día
o Los riñones filtran 180 litros en un día.
El gasto cardiaco (cantidad de sangre que el corazón bombea en un minuto) es de +/-
5 lt/min. De estos 5 lt por minutos al riñó le corresponde +/- 25% de esta cantidad (1250
ml/min), a esto se le llama Flujo Sanguíneo Renal.
El plasma es de +/- el 55% de la sangre (hematocrito). Por lo tanto, el 55% de 1250 ml/min
sería: 1250 ml/min x 0.55 = +/- 650 ml/min. A esto se le llama Flujo Plasmático Renal (FPR
= 620 a 660 ml/min).
o Plasma que pasa por el riñón en una hora: 650 ml x 60 min = 39,000 ml
PAULINA A. SISTEMA URINARIO 31
Paulina A. SISTEMA URINARIO
o Plasma que pasa por el riñón en un día: 39,000 ml x 24 hrs = 936,000 ml
o 936 litros de plasma pasan por el riñón en un día
Solo se filtra una fracción del plasma que pasa por los riñones. Fracción de Filtración
Glomerular (FFG).
𝑽𝒆𝒍𝒐𝒄𝒊𝒅𝒂𝒅 𝒅𝒆 𝒇𝒊𝒍𝒕𝒓𝒂𝒄𝒊ó𝒏 𝒈𝒍𝒐𝒎𝒆𝒓𝒖𝒍𝒂𝒓 (𝑽𝑭𝑮) 𝟏𝟐𝟓 𝒎𝒍/𝒎𝒊𝒏 𝒎𝒍
= = 𝟎. 𝟏𝟗𝟐 (𝑻𝑭𝑮)
𝑭𝒍𝒖𝒋𝒐 𝒑𝒍𝒂𝒔𝒎á𝒕𝒊𝒄𝒐 𝒓𝒆𝒏𝒂𝒍 (𝑭𝑷𝑹) 𝟔𝟓𝟎 𝒎𝒍/𝒎𝒊𝒏 𝒎𝒊𝒏
La fracción de filtración es el 19% del flujo plasmático renal (rango de filtración normal
en la práctica es del 16% al 20%. Es decir, del total del flujo plasmático renal (650
ml/min) solo se filtrará el 19%.
650 𝑚𝑙/ min × 19% = ±𝟏𝟐𝟑 𝒎𝒍/𝒎𝒊𝒏
rango de FF: 80 a 120 ml/min
Los constituyentes del plasma si se puede filtrar. Constituyentes del plasma que no se pueden
o Agua filtrar.
o Electrolitos • Eritrocitos
o Urea • Leucocitos
o Ácido úrico • Plaquetas
o Creatinina • Lípidos
o Glucosa
o Aminoácidos
o Vitaminas
o Medicamentos no unidos a proteínas
o Hormonas no unidas a albumina
o Amoniaco
o Bicarbonato
Las enfermedades renales pueden afectar la filtración: (1) afectando la extensión de
la superficie, (2) afectando la permeabilidad de la barrera y (3) afectando la presión
del filtrado.
o Disminución en la extensión de la superficie. En donde se pierden nefronas
o Insuficiencia renal aguda
o Insuficiencia renal crónica
Si disminuye la extensión de la superficie > el FK y por lo tanto > la FF y por lo tanto
disminuye el filtrado (por daño renal)
o Disminución de la permeabilidad de la barrera de filtración. En donde se dañan
los poros del glomérulo
o Glomerulonefritis
o Lupus Erimatoso Sistémico
Si disminuye la permeabilidad de la membrana > el FK y por lo tanto > la FF y por lo
tanto disminuye el filtrado (por daño renal)
PAULINA A. SISTEMA URINARIO 32
Paulina A. SISTEMA URINARIO
o Modificación de la presión de filtrado.
o Disminución del FSR (disminución de la filtración)
▪ Hipovolemia por sangrado
▪ Constricción de la arteria renal
▪ Constricción de la arteriola aferente
▪ Contracción del mesangio
o Aumento del FSR (aumento de la filtración)
▪ Hipervolemia
▪ Dilatación de la arteria renal
▪ Dilatación de la arteriola aferente
▪ Constricción de la arteriola eferente
Aquí no hay daño renal de inicio, pero lo que se modifica son las condiciones
cambiantes del organismo, si > el FSR > la FF; si < el FSR < la FF
Fisiología renal; reabsorción glomerular
REABSORCION: paso de una sustancia o elemento que va de la luz de la nefrona a la luz
del capilar peritubular.
La reabsorción, se da más en la nefrona proximal (TCP) pues en esta parte de la nefrona,
es una función obligada. Se dice que es obligada porque su epitelio tiene:
o Borde en cepillo aumenta su superficie de absorción
o Interdigitaciones basales aumenta su superficie de absorción
o Gran cantidad de mitocondrias para proporcionar energía
Mecanismo de reabsorción en la nefrona con gasto de energía
o Reabsorción por bomba de cotransporte (simporte). También llamadas
bombas tipo 1 o simporte. Ejemplos:
▪ Bomba de sodio/cloro (entran Na y Cl; apical en TCD)
▪ Bomba de sodio/potasio/2cloros (entran Na, K y 2Cl; apical en
PGRAAH)
▪ Bomba de sodio/bicarbonato (basal en TCP)
▪ Bomba de glucosa/sodio (apical en TCP)
o Reabsorción por bomba de contra-transporte (contra simporte). También
llamadas bombas tipo 2 o contrasimporte. Un elemento entra y otro sale.
Ejemplos:
▪ Bomba de sodio/potasio (entra Na, sale K; basolateral)
▪ Bomba de sodio/hidrógeno (entra Na, sale H; apical)
o Reabsorción por taza o transportador máximo. Por medio de un transportador
limitado máximo intracelular, esta limitación se llama umbral. Ejemplo de la
glucosa es de 180 a 200 mg/dl
o Reabsorción por transporte gradiente-tiempo. Depende de la concentración
de la sustancia y del tiempo de su exposición con la membrana celular.
PAULINA A. SISTEMA URINARIO 33
Paulina A. SISTEMA URINARIO
Mecanismo de reabsorción en la nefrona sin gasto de energía
o Difusión facilitada. A favor de un gradiente de concentración
o Ósmosis (es transcelular). El agua pasa de un lugar menos concentrado
(hipoosmolar) a otro más concentrado (hiperosmolar).
El sodio puede ser transportado por: El potasio puede ser transportado por:
o Cotransporte o Transporte activo (bombas)
o Contra-transporte o Transporte pasivo (gradiente de
o Taza máxima concentración a nivel apical)
o Gradiente tiempo
Taza máxima: necesita de un transportador
intracelular con cupo limitado
Gradiente – tiempo: transportador intracelularmente
por concentración y tiempo Difusión facilitada: transportados intracelularmente
por gradiente de concentración
PAULINA A. SISTEMA URINARIO 34
Paulina A. SISTEMA URINARIO
Fisiología renal; Secreción glomerular
SECRECION: paso de una sustancia o elemento que va de la luz del capilar peritubular
a la luz de la nefrona.
La secrecion se da mas en la nefrona distal. Se le llama nefrona diatal al final del túbulo
contorneado distal y al principio del colector
Taza máxima: necesita de un transportador
intracelular con cupo limitado
Difusión facilitada: transportados intracelularmente Gradiente – tiempo: transportador intracelularmente
por gradiente de concentración por concentración y tiempo
PAULINA A. SISTEMA URINARIO 35
Paulina A. SISTEMA URINARIO
Reabsorción y secreción
de potasio
El sodio representa el 90% de todos los
cationes extracelulares. Por lo tanto, es el
único que necesita ser regulado en su paso
por la nefrona. Es, porque regulando el
principal catión, indirectamente se regulan
los aniones.
o Sodio 142 meq/lt
o Potasio 5 meq/lt
o Calcio 5 meq/lt
o Magnesio 3 meq/lt
Difusión simple: transportados intracelularmente
por gradiente de concentración o Los mecanismos más importantes para
electroquímico regular el sodio y el potasio son:
El sodio se reabsorbe por: El potasio se secreta por:
o Cotransporte con glucosa (sodio-glucosa) o Bomba de sodio-potasio (contra-
o Bomba de sodio-hidrogenión (cotransporte) transporte)
o Gradiente tiempo o Gradiente de concentración
o Bomba de sodio-potasio (contra-transporte)
BOMBAS CELULARES
o En las paredes basolaterales (en la base y a un lado de la célula), hay una bomba
de contratransporte
o La bomba de Na+/K+ saca tres sodios y entran dos potasios
o A nivel apical o luminal (en el borde que dá a la luz tubular), hay una bomba de
contratransporte
o La bomba Na+/H+
o A nivel basal (en la base de las células), hay una bomba cotransportadora por
gradiente electroquímico
o La bomba de Na+/HCO3-
PAULINA A. SISTEMA URINARIO 36
Paulina A. SISTEMA URINARIO
PAULINA A. SISTEMA URINARIO 37
Paulina A. SISTEMA URINARIO
El potasio también se secreta en otros lados, como en las nefronas yuxtamedulares.
Específicamente en su Asa de Henle en la porción gruesa.
PAULINA A. SISTEMA URINARIO 38
Paulina A. SISTEMA URINARIO
El riñón también participa en la calcemia. El calcio se absorbe en el intestino facilitado
por la vitamina D; y en el riñón en la PGRAAH y en el túbulo contorneado distal, el
calcio que se filtró se reabsorbe por efecto de la hormona paratiroidea.
Mecanismo multiplicador de concentración
por contracorriente
Definición. Es un sistema o mecanismo en el cual, su flujo circula paralelo a, en contra
de, y en intima proximidad a otro flujo durante un corto periodo de tiempo.
Este mecanismo se presenta en el asa de Henle larga de la nefrona yuxtamedular. El
asa de Henle tiene unas reglas biologicas:
o Rama descendente
o Permeable de agua
o Impermeable al sodio
o Por lo que su contenido se concentra mientra desciende en el asa
o Rama ascendete
o Impermeable al agua
o Permeable al sodio (por la presencia de bombas biologicas)
o Por lo que su contenido se diluye mientras asciende en el asa
Porción descendente del asa de
Henle: permeable al agua e
impermeable al NaCl
Segmento concentrador del
asa de Henle
PAULINA A. SISTEMA URINARIO 39
Paulina A. SISTEMA URINARIO
Porción ascendente del asa de
Henle: impermeable al agua y
permeable al NaCl
Segmento diluyente del asa de
Henle
Co-transportador NKCC
La osmolaridad de la médula
se iguala a la luz tubular.
Mientras más profunda, más
hiperosmolar
Este mecanismo sirve para reabsorber agua en la nefrona proximal (esta agua
reabsorbida, es el ± 90% del total de la reabsorción en la nefrona
PAULINA A. SISTEMA URINARIO 40
Paulina A. SISTEMA URINARIO
Este mecanismo sirve para:
o Reabsorber agua en la
nefrona proximal (esta
agua reabsorbida es el
± 90% del total de la
reabsorción en la
nefrona)
o Hacer hiperosmolar la
médula renal
o Complementarse con
el mecanismo
intercambiador por el
contrariocorriente (que
se da con los vasos
rectos)
o Mecanismo: es mecánico
o Multiplicador: multiplica los
solutos
o De concentración: porque
concentra la médula
o Por contracorriente: el flujo
va en contra sentido
PAULINA A. SISTEMA URINARIO 41
Paulina A. SISTEMA URINARIO
Mecanismo intercambiador por
contracorriente
Características del mecanismo intercambiador por contracorriente:
o Se da en los vasos rectos de la nefrona yuxtamedular
o La circulación del vaso recto fluye en dirección contraria al flujo tubular
o El agua ingresa al vaso recto en su rama ascendente
o Las moléculas que están en el intersticio el Na, ingresan al vaso recto por su rama
descendente.
Osmolaridad: 300 mmosm/lt
El agua ingresa por la rama
ascendente del vaso recto
La circulación del vaso recto
fluye en dirección contraria al
flujo tubular
Osmolaridad: 290 a 310 mosm/lit
El Na ingresa por la rama
descendente del vaso recto
PAULINA A. SISTEMA URINARIO 42
Paulina A. SISTEMA URINARIO
El Na ingresa por la rama
descendente del vaso recto
La osmolaridad con la
que sale la sangre del La sangre del vaso recto se
vaso recto es mayor hace hiperosmolar en su
que la del TCP porción más profunda
TCP
Reabsorción del 65% del
total de agua filtrado
Acuaporinas tipo 1
Para que el agua se reabsorba 25% sitio de acción:
en tal cantidad y velocidad en vasos rectos de la
este segmento, necesita de la 65% + 25% = nefrona proximal
ayuda de las acuaporinas tipo 1 90%
Acuaporinas tipo 1 que abren
Acuaporina tipo 1
poros en el endotelio de los
vasos rectos para que ingrese el
agua en ellos.
Vaso recto en nefrona proximal
En este mecanismo que se presenta en los vasos rectos, no hay bombas, solo hay
difusión. Este mecanismo sirve para que el Na y el H2O que se salieron durante el
mecanismo multiplicador de concentración por contracorriente no se acumulen en el
intersticio de la médula renal.
PAULINA A. SISTEMA URINARIO 43
Paulina A. SISTEMA URINARIO
Mecanismo de concentración y dilución
de orina
En el TCD la osmolaridad nuevamente
empieza a aumentar. Por reabsorción
facultativa de sodio y secundariamente
de agua, inducida por la aldosterona.
Al llegar al túbulo
colector tiene unos
300 mosm/lt
Al ir circulando por el túbulo
colector, la orina se encuentra
con la hiperosmolaridad medular
Esta hiperosmolaridad medular
jala agua del túbulo hacia el
intersticio renal
Orina concentrada
PAULINA A. SISTEMA URINARIO 44
Paulina A. SISTEMA URINARIO
La hormona anti-
diurética activa a las
acuaporinas tipo 2
Las acuaporinas abren
poros en las células del
túbulo colector
Éstos poros son los que
permiten que el agua salga
de su interior CONCENTRACION
DE ORINA
El riñón concentra orina cuando se están perdiendo líquidos de nuestro cuerpo, como
por ejemplo:
o Se pierde agua por sudor → la osmolaridad en plasma aumenta → esta
hiperosmolaridad la captan osmoreceptores del hipotálamo → esto hace que
se libere HAD, producida en hipotálamo, pero almacenada en la
neurohipófisis → HAD = Vasopresina octapéptido → activa a las acuaporinas
tipo 2, en el túbulo colector para que reabsorba más agua, y por lo mismo
disminuye la diuresis.
o Para diluir la orina el organismo simplemente disminuye la producción de HAD
(hormona anti-diurética)
ESQUEMA
(1) Los que toman mucha agua → (2) tienen la osmolaridad del plasma disminuido
→ (3) esta hiperosmolaridad la captan los osmoreceptores del hipotálamo → (4)
por lo que se bloquea el estímulo para liberar HAD → (5) por lo tanto no hay HAD
→ (6) así que no se activan las acuaporinas tipo 2, en el túbulo colector. Por lo
tanto, no se reabsorbe agua y con eso se va por la orina, con lo que aumenta la
diuresis.
PAULINA A. SISTEMA URINARIO 45
Paulina A. SISTEMA URINARIO
Depuración renal
Definición. Es la cantidad de plasma limpiado o aclarado de una sustancia en una
unidad de tiempo. En la depuración renal participa toda la nefrona.
“La depuración de una sustancia, es directamente proporcional a su cantidad en
orina e inversamente proporcional a su cantidad en sangre”
Si la sustancia se encuentra elevada en orina, el riñón si la está depurando. Si la sustancia
está elevada en sangre, el riñón no la está depurando. Para medir la depuración renal,
tendríamos que tener una sustancia con las siguientes características:
1. Que no se reabsorba
2. Que se secrete
3. Que no se metabolice
4. Que no sea tóxica
5. Que se filtre totalmente
6. Que no se una a proteínas
7. Que se pueda medir en sangre y orina
8. Que no se ionice
9. Que no interactúe con ningún elemento
10. Que no se almacene
Que todo lo que se introduzca de esta sustancia al organismo, sea totalmente eliminado
por el riñón.
Estas características se encuentran en la inulina, que es un polímero de carbohidrato o
también en el ácido paraaminohipúrico. Ambas sustancias exógenas, son muy caras.
El resultado de la depuración de la inulina que es la sustancia “perfecta” para usarla
como referencia del “ideal de depuración en un riñón sano”.
Para saber cuál es la depuración de inulina:
o Debemos conocer su concentración en orina (mg/ml)
o Esta se multiplica por el volumen urinario (ml/min)
o El resultado se divide entre su concentración plasmática (mg/ml)
o Todo esto se efectúa en orina de 24hrs.
PAULINA A. SISTEMA URINARIO 46
Paulina A. SISTEMA URINARIO
𝑚𝑔
𝑐𝑜𝑛𝑐𝑒𝑛𝑡𝑟𝑎𝑐𝑖ó𝑛 𝑒𝑛 𝑜𝑟𝑖𝑛𝑎 𝑒𝑛 𝑥 𝑣𝑜𝑙𝑢𝑚𝑒𝑛 𝑢𝑟𝑖𝑛𝑎𝑟𝑖𝑜 𝑝𝑜𝑟 𝑚𝑖𝑛𝑢𝑡𝑜
𝑚𝑙
𝑚𝑔
𝑐𝑜𝑛𝑐𝑒𝑛𝑡𝑟𝑎𝑐𝑖𝑜𝑛 𝑝𝑙𝑎𝑠𝑚𝑎𝑡𝑖𝑐𝑎 (𝑠𝑒 𝑠𝑎𝑐𝑎 𝑑𝑒 𝑙𝑎 𝑄𝑆 𝑒𝑛 )
𝑚𝑙
Si a un paciente se le inyecta 35.28 gr de inulina,y se lo multiplica por el volumen minuto
1,500 𝑚𝑙 𝑒𝑛 24 ℎ𝑟𝑠 62.5
que es ± 1 24
= 60
= 1.04 𝑚𝑙/𝑚𝑖𝑛 y se divide entre su concentración
plasmática (0.28 mg/ml) quedaría así:
𝑚𝑔 ℎ𝑟𝑠
(35.28 ) 𝑥 𝑣𝑜𝑙𝑢𝑚𝑒𝑛 𝑑𝑒 𝑜𝑟𝑖𝑛𝑎 𝑒𝑛 24 24 = 1 𝑚𝑙/𝑚𝑖𝑛
𝑚𝑙
60 = 𝟏𝟐𝟓 𝒎𝒍/𝒎𝒊𝒏
0.28 𝑚𝑔/𝑚𝑙
NOTA: La concentración en orina mg/ml, el dato lo da el laboratorio. Y el volumen
urinario por minuto se obtiene dividiendo el volumen urinario en 24 hrs/24/60 = ml/min.
La depuración de una sustancia ideal como la inulina debe ser igual a la VFG, que es la
velocidad a la que filtra normalmente el riñón. La DR de inulina es de 125 ml/min.
RIÑÓN ENFERMO
Ingresan a su organismo los mismo 35.28 gr de inulina pero solo se recolecta 650 ml en
orina de 24 hrs y en sangre hay 1.5 mg/ml daría como resultado:
ℎ𝑟𝑠
𝑚𝑔 24 24
(35.28 ) 𝑥 𝑣𝑜𝑙𝑢𝑚𝑒𝑛 𝑑𝑒 𝑜𝑟𝑖𝑛𝑎 𝑒𝑛 60 = 0.4 𝑚𝑙/𝑚𝑖𝑛
𝑚𝑙 = 9.40 𝑚𝑙/𝑚𝑖𝑛
1.5 𝑚𝑔/𝑚𝑙
Rangos normales en clínica, no es una cifra El riñón enfermo solo depura 9.4 ml/min
estática de inulina, en lugar de 125 ml/min. Tiene
una VFG de 9.4 ml/min. La depuración
Hombre 97 a 137 ml/min renal habla de la función renal.
Mujer 88 a 128 ml/min
En la práctica clínica, lo que se utiliza
Estadios para valorar la función renal para medir la depuración renal es la
creatinina, una sustancia endógena que
Estadio I Normal >90 ml/min reúne casi todas las características de la
Estadio II Daño leve 60 a 89 ml/min inulina y además casi toda se filtra, y lo
Estadio III Daño moderado 30 a 59 ml/min que no se filtró se secreta en el TCD.
Estadio IV Daño severo 15 a 29 ml/min
Estadio V Falla renal <15 ml/min
PAULINA A. SISTEMA URINARIO 47
Paulina A. SISTEMA URINARIO
ℎ𝑟𝑠
𝑚𝑔 𝑢𝑟𝑖𝑛𝑎𝑟𝑖𝑜 24
(𝑐𝑜𝑐𝑒𝑛𝑡𝑟𝑎𝑐𝑖ó𝑛 𝑑𝑒 𝑐𝑟𝑒𝑎𝑡𝑖𝑛𝑖𝑛𝑎 𝑒𝑛 𝑜𝑟𝑖𝑛𝑎 ) 𝑥 (𝑣𝑜𝑙𝑢𝑚𝑒𝑛 . 𝑣𝑜𝑙 𝑑𝑒 24 = 𝑚𝑙/𝑚𝑖𝑛)
𝑚𝑙 𝑚𝑖𝑛 60 𝑚𝑙
𝑚𝑔 = 80 𝑎 130
𝑐𝑜𝑛𝑐𝑒𝑛𝑡𝑟𝑎𝑐𝑖ó𝑛 𝑑𝑒 𝑐𝑟𝑒𝑎𝑡𝑖𝑛𝑖𝑛𝑎 𝑝𝑙𝑎𝑠𝑚á𝑡𝑖𝑐𝑎 (𝑛𝑙 0.4 𝑎 1.5 ) 𝑚𝑖𝑛
𝑚𝑙
Esto quiere decir que un resultado entre 80 y 130 ml/min es normal, y eso habla de que
ese riñón está depurando bien, su funcionamiento es normal. Cuando en la aumenta la
creatinina, el ácido úrico y la urea (azoemia) o retención de elementos nitrogenados, y
su se elevan mucho, pueden producir encefalopatía urémica.
DR de sustancias importantes en el organismo:
o DR inulina (DRi) 125 ml/min Mide VFG
o DR creatinina (DRc) 80 a 130 ml/min Mide VFG
o DR urea (DRu) 70 ml/min
o DR PAH 660 ml/min Mide FPR
o DR glucose (DRg) 0 ml/min
Cuando la DR de una sustancia es menor a la de la inulina, quiere decir que esa
sustancia se reabsorbe. Cuando la DR de una sustancia es mayor a la DR de inulina,
quiere decir que esa sustancia se secreta.
Mecanismo amortiguador acido-base
Definición de pH:
I. Es una unidad de medida de la concentración de hidrogeniones “libres” en una
solución
II. Es el potencial (en donde potencial es una medida) de hidrogeniones en una
disolución
III. Es el logaritmo negativo de la concentración de hidrogeniones en una disolución
acuosa
La concentración de hidrogeniones de una solución se expresa así: [H+] y se mide en
mOsm/l, y no es lo mismo que pH.
Ejemplo: el agua tiene una concentración de hidrogeniones de 0.0000001
mOsm/l y se expresa como [H+] H2O = 0.0000001 mOsm/l, pero su pH es de 7.
No es lo mismo, una cosa es la concentración
de hidrogeniones = [H+] y otro el pH que es una
medida práctica (logaritmo negativo) de la
concentración de hidrogeniones. El log
negativo de 0.0000001 = 7.
El pH mide la acidez o alcalinidad de una
solución acuosa con valores numéricos que
oscilan entre cero y catorce. La secuencia de
la escala es logarítmica, pues la diferencia
PAULINA A. SISTEMA URINARIO 48
Paulina A. SISTEMA URINARIO
entre una unidad y otra es diez veces mayor o menor entre ellas. Como dato de
referencia, se considera que el agua tiene un pH neutro con un valor numérico de 7.0
Si el pH de una solución es menor a 7.0 se le considera como una solución ácida, pero
si es una solución mayor a 7.0 se le considera como una solución alcalina.
Esto es determinado por la cantidad de
hidrogeniones “sueltos” que esa solución
contenga, mientras más hidrogeniones existan en
Jugo gástrico 1.0 a 3.0 esa solución, el pH se aproximará al extremo
Sangre 7.35 a 7.45 ácido. Y viceversa, mientras menos hidrogeniones
Orina 5.5 a 7.0 existan en esa solución, el pH se aproximará al
Saliva 6.5 a 7.50 extremo alcalino.
Secreciones vaginales 3.8
Secreciones intestinales 7.7 “El grado de acidez o alcalinidad que tiene esa
Jugo pancreático 7.8 a 8.0 solución.”
Bilis 7.8 a 8.8
LCR 7.45 En todas las soluciones acuosas, existen sustancias
que pueden ceder (soltar) hidrogeniones y
también hay sustancias que pueden aceptarlos, pero en esta toma y daca de ceder y
aceptar, estas sustancias no siempre están en equilibrio y por eso resulta que a veces,
hay muchos hidrogeniones “sueltos” y otras veces hay pocos hidrogeniones “sueltos”.
Ácido. Sustancia capaz de donar hidrogeniones H+
o Débil: ácido carbónico (H2CO3 → H + HCO3) no se disocia totalmente todavía
tiene un H
o Fuerte: ácido clorhídrico (HCl → H+ + Cl) se disocia totalmente
Base. Sustancia capaz de aceptar hidrogeniones H+
o Bicarbonato (HCO3- → H2CO3)
El pH se puede medir con la ecuación de Henderson-Hasselbach, que calcula el pH de
una disolución amortiguadora (reguladora, tampón o buffer). Con la ecuación se
puede medir el pH de cualquier disolución acuosa amortiguadora de nuestro organismo
PAULINA A. SISTEMA URINARIO 49
Paulina A. SISTEMA URINARIO
[𝐵𝐴𝑆𝐸]
𝑝𝐻 = 𝑝𝐾𝑎 + 𝑙𝑜𝑔
[Á𝐶𝐼𝐷𝑂]
pH sanguíneo
↑ [𝐻𝐶𝑂3 ]
𝑝𝐻 = 𝑝𝐾𝑎 + 𝑙𝑔 → 𝑑𝐶𝑂3 = 𝑎𝑥 𝑃𝑎𝐶𝑂2 → 𝑑𝑖𝑠𝑜𝑙𝑢𝑏𝑖𝑙𝑖𝑑𝑎𝑑
↑ [𝐻2 𝐶𝑂3 ]
[𝐻𝐶𝑂3 ]
= 𝑝𝐾𝑎 + 𝑙𝑔 pKa = 6.1
𝑎 𝑥 𝑃𝑎𝐶𝑂2
24 a = 0.03
= 6.1 + 𝑙𝑔 [HCO3] = 24 mmol/L
0.03 𝑥 40
20 PaCO2 = 40 mmHg
= 6.1 + 𝑙𝑔 = 𝟕. 𝟒
1
Ecuación de Henderson – Hasselbach (simplificada para el pH sanguíneo)
𝐻𝐶𝑂3 23.1 𝑚𝐸𝑞/𝑙 20 𝑏𝑎𝑠𝑒 7.35 𝑠𝑎𝑛𝑔𝑟𝑒 𝑣𝑒𝑛𝑜𝑠𝑎
𝑝𝐻 = = = = =
𝐻2 𝐶𝑂3 1.2 𝑚𝐸𝑞/𝑙 1 𝑎𝑐𝑖𝑑𝑜 7.45 𝑠𝑎𝑛𝑔𝑟𝑒 𝑎𝑟𝑡𝑒𝑟𝑖𝑎𝑙
o HCO3 → bicarbonato
o H2CO3 → ácido carbónico
o 23.1 mEq/l y 1.2 mEq/l → valores normales de bicarbonato y ácido carbónico
o 20/1 → relación entre bicarbonato y ácido carbónico
o 7.35 y 7.45 → valores normales de pH en sangre
> 7.35 = acidosis
< 7.45 = alcalosis
El riñón es el principal productor/ahorrador de bicarbonato y el que tiene que mantener
esa relación de 20 a 1. El organismo tiene tres mecanismos amortiguadores (que
“captan” hidrógenos sueltos), estos recursos van apareciendo en orden fisiológico
dependiendo de la gravedad del desequilibrio.
Mecanismo plasmático.
Es el primero y más rápido en entrar en acción, sin
embargo, también es el que más rápido se satura y
necesita el apoyo de los otros dos mecanismos.
Ejemplo: (moléculas que “captan”
hidrogeniones en sangre) proteínas como la Hgb
PAULINA A. SISTEMA URINARIO 50
Paulina A. SISTEMA URINARIO
funcionan como polianiones, también los fosfatos, sulfatos, bicarbonatos, etc., captan
hidrogeniones “sueltos”.
Mecanismo respiratorio.
Es el segundo en entrar en acción, así mismo es más duradero que el plasmático, pero
si la alteración persiste, necesita el apoyo del siguiente mecanismo.
Ejemplo: hiperventilación para liberar H2CO3 (ácido carbónico) por la
respiración en forma de CO2 y H2O.
Mecanismo renal.
Entra en acción para apoyar a los dos mecanismos anteriores en condiciones de
desequilibrio más severo y duradero.
Una de las principales funciones del riñón es ayudar a mantener en el organismo el
equilibrio ácido – base. Esta función renal se da en las siguientes porciones de la nefrona:
o 80% en TCP
o 15% en PAGAH
o 5% en Túbulos colectores
En sus porciones más corticales, específicamente en las células intercalares alfa.
Para ayudar a mantener el equilibrio ácido – base, el riñón también dispone de tres
mecanismos que eliminan hidrogeniones.
o Intercambio de bicarbonato
o Secreción de ácidos titulables
o Eliminación de amonio
I. INTERCAMBIO DE BICARBONATO
PAULINA A. SISTEMA URINARIO 51
Paulina A. SISTEMA URINARIO
NBCe1
N = Na
B = Bicarbonato
C = Co-transportador
NHE3 E1 = electrógeno tipo 1
N = Na
NBCe1 este co-transportador localizado
H = Hidrogenión
a nivel basolateral, solo funcionan en los
E = Exchanger
primeros segmentos del TCP (S1 y S2)
3 = tipo 3
NBCe1 en la acidosis metabólica,
NHE3 es una proteína
este contransportador aumenta
intercambiadora que se
significativamente su actividad
sintetiza in situ según las
para reabsorber más bicarbonato
necesidades, en los
segmentos S1 y S2 de los
TCP
En el último segmento del TCP (S3), el
NHE3 es el principal responsable de la bicarbonato también puede ser transportado
secreción de hidrogeniónes la luz tubular por el intercambiador Cl/HCO3
(70% aprox).
Es influenciado por la PTH y DOPA que
lo retarda y por angiotensina II que lo
activa
Proviene del
filtrado glomerular
Proviene del
filtrado glomerular
PAULINA A. SISTEMA URINARIO 52
Paulina A. SISTEMA URINARIO
Bomba H+ ATPasa
Cuyos dominios se encuentran
en la porción apical de las
microvellosidades de los
segmentos S3 del TCP
Su actividad aumenta con la
presencia de angiotensina II y en los
estados de acidosis metabólica
crónica (ERC)
Una vez excretado el hidrogenión a la luz tubular por la bomba H+ATPasa, sigue los
mismos caminos que en el intercambio de bicarbonato. La única diferencia, es que los
dominios de esta bomba se encuentran en los segmentos (S3) de los TCP.
En las células de la nefrona (TCP) debe hacer siempre la misma cantidad de cationes
y/o aniones dentro de ella para estar en equilibrio electrolítico. Por eso si saca (secreta)
un hidrogeno a la luz del túbulo, tiene que meter (reabsorber) un sodio para continuar
en ese equilibrio. Intercambio iónico.
El bicarbonato que se filtró neutraliza el hidrogenión que se secretó a la luz tubular
formando ácido carbónico que a su vez se disocia en agua y CO2 que se reciclan
nuevamente. No es el mismo bicarbonato que se formó, este último se generó de novo.
“por cada hidrogeno que se secretó, se formó una molécula de bicarbonato nuevo”
1
II. ELIMINACION DE ACIDOS
TITULABLES
La eliminación de ácidos titulables
(fosfato monosódico, sulfato
monosódico, etc.) sirve para que
la orina no sea tan acida, es decir,
que no haya tanto H+ suelto en la
orina
PAULINA A. SISTEMA URINARIO 53
Paulina A. SISTEMA URINARIO
2 3
4
5
PAULINA A. SISTEMA URINARIO 54
Paulina A. SISTEMA URINARIO
III. ELIMINACION DE AMONIO
La eliminación de amonio proviene del metabolismo de la glutamina (en el TCP, se lleva
a cabo la mayor parte de la excreción de amonio; pero también se presenta en los
túbulos colectores). Sirve para que la orina no sea tan acida (que no tenga tantos H+
sueltos).
𝑝𝐻 𝑎𝑙𝑡𝑒𝑟𝑎𝑐𝑖𝑜𝑛 𝑑𝑒 𝑙𝑎 𝒃𝒂𝒔𝒆 "𝒎𝒆𝒕𝒂𝒃𝒐𝒍𝒊𝒄𝒂"
= =
𝑎𝑐𝑖𝑑𝑜𝑠𝑖𝑠 𝑜 𝑎𝑙𝑐𝑎𝑙𝑜𝑠𝑖𝑠 𝑎𝑙𝑡𝑒𝑟𝑎𝑐𝑖𝑜𝑛 𝑑𝑒𝑙 𝒂𝒄𝒊𝒅𝒐 "𝒓𝒆𝒔𝒑𝒊𝒓𝒂𝒕𝒐𝒓𝒊𝒂"
↓ 𝑝𝐻 ↓ 𝐻𝐶𝑂3 (𝑎𝑙𝑡𝑒𝑟𝑎𝑐𝑖𝑜𝑛 𝑒𝑛 𝑙𝑎 𝑏𝑎𝑠𝑒) 𝒂𝒄𝒊𝒅𝒐𝒔𝒊𝒔 𝒎𝒆𝒕𝒂𝒃𝒐𝒍𝒊𝒄𝒂 𝒄𝒐𝒎𝒑𝒆𝒏𝒔𝒂𝒏𝒅𝒐
𝑐𝑜𝑛 =
(𝑎𝑐𝑖𝑑𝑜𝑠𝑖𝑠) ↓ 𝐻2 𝐶𝑂3 (𝑓𝑒𝑛𝑜𝑚𝑒𝑛𝑜 𝑐𝑜𝑚𝑝𝑒𝑛𝑠𝑎𝑡𝑜𝑟𝑖𝑜) (𝐸𝑅𝐶 𝑜 𝐿𝑅𝐴, 𝑖𝑛𝑡𝑜𝑥𝑖𝑐𝑎𝑐𝑖𝑜𝑛 𝑝𝑜𝑟 𝑠𝑎𝑙𝑖𝑐𝑖𝑙𝑎𝑡𝑜𝑠)
↓ 𝑝𝐻 ↑ 𝐻𝐶𝑂3 (𝑓𝑒𝑛𝑜𝑚𝑒𝑛𝑜 𝑐𝑜𝑚𝑝𝑒𝑛𝑠𝑎𝑡𝑜𝑟𝑖𝑜) 𝒂𝒄𝒊𝒅𝒐𝒔𝒊𝒔 𝒓𝒆𝒔𝒑𝒊𝒓𝒂𝒕𝒐𝒓𝒊𝒂 𝒄𝒐𝒎𝒑𝒆𝒏𝒔𝒂𝒏𝒅𝒐
𝑐𝑜𝑛 =
(𝑎𝑐𝑖𝑑𝑜𝑠𝑖𝑠) ↑ 𝐻2 𝐶𝑂3 (𝑎𝑙𝑡𝑒𝑟𝑎𝑐𝑖𝑜𝑛 𝑒𝑛 𝑒𝑙 𝑎𝑐𝑖𝑑𝑜) (𝐸𝑃𝑂𝐶, 𝑎𝑠𝑚𝑎, 𝑒𝑛𝑓𝑖𝑠𝑒𝑚𝑎, 𝑏𝑟𝑜𝑛𝑞𝑢𝑖𝑡𝑖𝑠, 𝑒𝑡𝑐. )
↑ 𝑝𝐻 ↑ 𝐻𝐶𝑂3 (𝑎𝑙𝑡𝑒𝑟𝑎𝑐𝑖𝑜𝑛 𝑒𝑛 𝑙𝑎 𝑏𝑎𝑠𝑒) 𝒂𝒍𝒄𝒂𝒍𝒐𝒔𝒊𝒔 𝒎𝒆𝒕𝒂𝒃𝒐𝒍𝒊𝒄𝒂 𝒄𝒐𝒎𝒑𝒆𝒏𝒔𝒂𝒏𝒅𝒐
𝑐𝑜𝑛 =
(𝑎𝑙𝑐𝑎𝑙𝑜𝑠𝑖𝑠) ↑ 𝐻2 𝐶𝑂3 (𝑓𝑒𝑛𝑜𝑚𝑒𝑛𝑜 𝑐𝑜𝑚𝑝𝑒𝑛𝑠𝑎𝑡𝑜𝑟𝑖𝑜) 𝑣𝑜𝑚𝑖𝑡𝑜 𝑝𝑒𝑟𝑠𝑖𝑠𝑡𝑒 𝑝𝑜𝑟 𝑝𝑒𝑑𝑖𝑑𝑎 𝑑𝑒 𝐻𝐶𝑙
↑ 𝑝𝐻 ↓ 𝐻𝐶𝑂3 (𝑓𝑒𝑛𝑜𝑚𝑒𝑜 𝑐𝑜𝑚𝑝𝑒𝑛𝑠𝑎𝑡𝑜𝑟𝑖𝑜) 𝒂𝒍𝒄𝒂𝒍𝒐𝒔𝒊𝒔 𝒓𝒆𝒔𝒑𝒊𝒓𝒂𝒕𝒐𝒓𝒊𝒂 𝒄𝒐𝒎𝒑𝒆𝒏𝒔𝒂𝒏𝒅𝒐
𝑐𝑜𝑛 =
(𝑎𝑙𝑐𝑎𝑙𝑜𝑠𝑖𝑠) ↓ 𝐻2 𝐶𝑂3 (𝑎𝑙𝑡𝑒𝑟𝑎𝑐𝑖𝑜𝑛 𝑒𝑛 𝑒𝑙 𝑎𝑐𝑖𝑑𝑜) ℎ𝑖𝑝𝑒𝑟𝑣𝑒𝑛𝑡𝑖𝑙𝑎𝑐𝑖𝑜𝑛 𝑒𝑛 𝑒𝑚𝑏𝑎𝑟𝑎𝑧𝑎𝑑𝑎𝑠, ℎ𝑖𝑠𝑡.
PAULINA A. SISTEMA URINARIO 55
Paulina A. SISTEMA URINARIO
Para que todas las reacciones bioquímicas que efectúa el organismo (metabolismo de
carbohidratos, lípidos, proteínas, reacciones enzimáticas, balance electrolítico, etc.) se
realicen de manera adecuada, se requiere de una homeostasis ácido-base perfecta, y
en esta homeostasis, el bicarbonato es el que tiene el rol principal de las bases, sin su
participación la homeostasis sería imposible.
Los riñones tienen dos importantes funciones en las que participan en la homeostasis:
1. Reabsorción del bicarbonato filtrado. Se filtran alrededor de 4200 mmol/día y se
reabsorbe casi el 100%, a este proceso se le conoce como reabsorción de
bicarbonato.
El NaHCO3 es usado para amortiguar la producción de ácidos, producidos por el
metabolismo celular, por su ingesta oral y para la perdida intestinal alcalina, y debe ser
continuamente repuesto para mantener la homeostasis ácido-base.
La reabsorción de bicarbonato es una función integrada de varias proteínas (el
intercambiador NHE3, la bomba H+ATPasa, el cotransportador sodio – bicarbonato
NBCe1 y el intercambiador aniónico AE2)
2. La generación de nuevo bicarbonato
3. Adicionalmente, los riñones pueden excretar bicarbonato o aniones orgánicos
lo cual es necesario para la prevención o recuperación de la alcalosis
metabólica o respiratoria
ASA DE HENLE
Reabsorbe el 15% del bicarbonato filtrado.
El mecanismo de reabsorción es muy parecido
al del TCP, pero para la secreción de
hidrogeniones, prácticamente solo interviene el
NHE3; la H+ATPasa no participa. Y para la
reabsorción de bicarbonato, además del
NBCe1, también participa un intercambiador
aniónico Cl/HCO3, el AE2 (anion exchanger tipo
2).
AUMENTA LA REABSORCION DE HCO3 DISMINUYE LA REABSORCIO DE HCO3
(EN LA PGRAAH DEL ASA DE HENLE) (EN LA PGRAAH DEL ASA DE HENLE)
Acidosis metabólica Alcalosis metabólica
Angiotensina II PTH
Hipo-osmolaridad medular Hiper-osmolaridad medular
Citocinas
PAULINA A. SISTEMA URINARIO 56
Paulina A. SISTEMA URINARIO
PAULINA A. SISTEMA URINARIO 57
Paulina A. SISTEMA URINARIO
Función hormonal renal
Renales:
RENALES
o Sistema renina-angiotensina-
SISTEMA RENINA-ANGIOTENSINA-ALDOSTERONA
aldosterona
o Sistema cinina-calicreína
Su inicia es en le aparato yuxtaglomerular. El aparato
o Eritropoyetina
yuxtaglomerular responde a cambios de:
o Vitamina D3
o Presión arterial (por medio de
dihidrocolecalciferol
barorreceptores en las células YG de la
o Prostaglandinas renales
arteriola aferente)
Extra-renales
o Determinada por:
o Aldosterona
▪ Resistencia periférica
o Hormona antidiurética
▪ Volemia
o Péptido natriurético auricular
▪ Fuerza de contracción
o Hormona paratiroidea
cardiaca
o Tirocalcitonina
o Osmolaridad (por medio de
osmorreceptores en las células de la
mácula densa)
o Determinado por:
▪ Concentración plasmática de
sodio
PAULINA A. SISTEMA URINARIO 58
Paulina A. SISTEMA URINARIO
Las posibles causas por las que se produce la liberación de renina:
o Hipotensión
o Diarrea
o Quemaduras
o Hiponatremia
SISTEMA CININA-CALICREINA
Su principal función es la “autorregulación” local del flujo sanguíneo en condiciones
especiales para asegurar una TFG constante o incluso mayor en situaciones de estrés.
Este sistema existe a tres niveles:
o Plasmático
o Tisular
o Renal (específicamente en el intersticio de la medula renal, TCD y TC)
Este sistema amortigua, modula al sistema R-A-A (básicamente produce vasodilatación
renal local y con esto, cesa la estimulación del SRAA localmente en el riñón).
PAULINA A. SISTEMA URINARIO 59
Paulina A. SISTEMA URINARIO
PAULINA A. SISTEMA URINARIO 60
Paulina A. SISTEMA URINARIO
Principales motivos por los que disminuye
la TA los medicamentos:
1. No hay conversión de angiotensina I
1. Entre la SRAA y las Cininas regulas FSR, FPR a II (que es la activa). Es la
y VFG vasoconstrictora y por lo tanto
2. El O.N se sintetiza a partir del aminoácido L disminuye la TA
arginina a través de unas enzimas 2. La ECA ya no inactiva a las cininas.
llamadas NOS (Nitric Oxide Sintetase) Quedando por más tiempo el efecto
3. Existe el NOS endotelial (de los vasos vasodilatador de las cininas y por lo
corticales y medulares) y NOS neuronal tanto disminuye la TA
(de la mácula densa, del TC y del
mesangio) Estos medicamentos son:
4. Existe un grupo de medicamentos o Inhibidores directos de la ECA (los
antihipertensivos a los que se les llama pilares)
inhibidores de la ECA o Inhibidores de los receptores ARA1 y
ARA2 de la ECA (los artanes)
ERITROPOYETINA
Otra función importante del riñón es la eritropoyesis
Antes del nacimiento: Después del nacimiento:
o Saco vitelino o Hasta la adolescencia: todos los huesos
o Hígado fetal o Después de la adolescencia: huesos membranosos
o Bazo y ganglios fetales (esternón, vertebras, costillas, iliacos, etc.)
o Riñón
PAULINA A. SISTEMA URINARIO 61
Paulina A. SISTEMA URINARIO
Cualquier paciente con EPOC cursa con hipoxia crónica (un bronquítico crónico, un
fumador, un enfisematoso, etc), por lo que inducen formación de eritropoyetina por la
hipoxia crónica. Por lo tanto, son poliglobúlicos.
VITAMINA D3 DIHIDROCOLECALCIFEROL (CALCITRIOL)
Los pacientes con IRC no activan la vitamina D3 y por lo tanto, tienen huesos débiles por
falta de Ca y por eso tienen raquitismo los niños o sufren de osteomalasia los adultos, y
también cursan con hiperparatiroidismo secundario.
PROSTAGLANDINAS RENALES
Prostaglandinas (eucosanoides de 20
carbones), que se sintetizan en el
intersticio medular renal y en T.
colectores, y que básicamente
producen vasodilatación local renal
(arteriola aferente), siendo al igual
que las cininas, un modulador del
SRAA. Su tiempo útil es de 15
segundos.
PAULINA A. SISTEMA URINARIO 62
Paulina A. SISTEMA URINARIO
Las prostaglandinas vasodilatadoras renales son: PgI y PgE2
o Los AINES (indometacina, ibuprofeno, AAS) bloquean a la COX1
o Los esteroides (potentes antiinflamatorios) bloquean a la COX2
o El AAS inhibe también la síntesis de los tromboxanos
Entre el SRAA, las cininas y las protaglandinas regulan FSR, FPR y VFG
EXTRA RENALES
ALDOSTERONA
La aldosterona es un mineralocorticoide sintetizado y secretado por la capa glomerular
de las glándulas suprarrenales, y que tiene por efectos:
o Reabsorción de sodio y secundariamente de agua en:
o PAGAH
o TC distal
o T. colector
Teniendo como efecto secundario el aumento en la presión arterial sistémica.
PAULINA A. SISTEMA URINARIO 63
Paulina A. SISTEMA URINARIO
PAULINA A. SISTEMA URINARIO 64
Paulina A. SISTEMA URINARIO
HORMONA ANTIDIURETICA O VASOPRESINA
Es un octapéptido producido en los núcleos SO y PV del hipotálamo.
La HAD activa a las
acuaporinas tipo 2. Las cuales
abren poros en las células
claras del túbulo colector
Estos poros permiten la salida
de agua del t. colector
PAULINA A. SISTEMA URINARIO 65
Paulina A. SISTEMA URINARIO
PEPTIDO NATRIURETICO AURICULAR
Su origen está en las células musculares de las aurículas, en donde esta almacenado
en forma de pequeños gránulos.
o Es un antagonista de la aldosterona
o Favorece la secreción de sodio y secundariamente de agua en el TCD
o Es liberado cuando existe hipernatremia
HORMONA PARATIROIDEA
La hormona paratiroidea producida en las glándulas paratiroideas.
PAULINA A. SISTEMA URINARIO 66
Paulina A. SISTEMA URINARIO
TIROCALCITONINA
La tirocalcitonina o también llamada calcitonina, es producida en la glándula tiroides y
es la antagonista de la hormona paratiroidea, es decir, tiene actividad osteoblástica (fija
calcio al hueso).
PAULINA A. SISTEMA URINARIO 67
También podría gustarte
- 10. Aparato Urinario 2024 -2Documento54 páginas10. Aparato Urinario 2024 -2Merilyn Acuña RodriguezAún no hay calificaciones
- Sistema UrinarioDocumento6 páginasSistema UrinarioAnthony Valverde100% (1)
- APARATO URINARIO TEORÍA - PRÁCTICA Por Frank Alfaro GarcíaDocumento5 páginasAPARATO URINARIO TEORÍA - PRÁCTICA Por Frank Alfaro GarcíaALEX JHAMPIER SALDA�A PEREZAún no hay calificaciones
- Renal Anatomía HumanaDocumento22 páginasRenal Anatomía HumanaDenis QuirozAún no hay calificaciones
- 17-Generalidades Del Aparto UrinarioDocumento15 páginas17-Generalidades Del Aparto UrinarioTomás FurnoAún no hay calificaciones
- Anatomía - NefronaDocumento7 páginasAnatomía - NefronaMariela VQ100% (1)
- S Urinario Ross 2009Documento9 páginasS Urinario Ross 2009JA Torres100% (5)
- Tema Aparato Urinario (Power)Documento103 páginasTema Aparato Urinario (Power)RebecaAún no hay calificaciones
- Anatomia Sistema EscretorDocumento135 páginasAnatomia Sistema EscretorAntony Hnry Conchucos DavilaAún no hay calificaciones
- Sistema urinario: anatomía macroscópica del riñónDocumento30 páginasSistema urinario: anatomía macroscópica del riñónKatia GutiérrezAún no hay calificaciones
- Anatomía RenalDocumento20 páginasAnatomía RenaleljuangmAún no hay calificaciones
- Tema 4 AP. Urinario AnatomíaDocumento11 páginasTema 4 AP. Urinario AnatomíaJuanjo MedinaAún no hay calificaciones
- Anatomía del Aparato UrinarioDocumento40 páginasAnatomía del Aparato UrinarioYENIFERT TATIANA CHECA CASTROAún no hay calificaciones
- Sesion 13. Anatomía Aparato Urinario - TaggedDocumento41 páginasSesion 13. Anatomía Aparato Urinario - TaggedCINTHYA GADELY HEREDIA JULCAAún no hay calificaciones
- RiñonesDocumento3 páginasRiñonesLyn DreamerAún no hay calificaciones
- Generalidades de Sistema UrinarioDocumento7 páginasGeneralidades de Sistema UrinarioRocioAún no hay calificaciones
- Anatomía renal enDocumento12 páginasAnatomía renal enFanny Saldaña100% (2)
- Fisiología RenalDocumento30 páginasFisiología RenalAnielaAún no hay calificaciones
- Estructura y función del sistema urinarioDocumento9 páginasEstructura y función del sistema urinarioSergio Bravo PecoustanAún no hay calificaciones
- Tema 8 - APARATO URINARIODocumento8 páginasTema 8 - APARATO URINARIOMONICA SALMERON MONTEROAún no hay calificaciones
- Aparato UrinarioDocumento58 páginasAparato Urinariomishael huancaAún no hay calificaciones
- Aparato UrinarioDocumento58 páginasAparato UrinarioJacob AlvaradoAún no hay calificaciones
- S. Renal - ApuntesDocumento11 páginasS. Renal - ApuntesIsabel RoboltAún no hay calificaciones
- Sistema RenalDocumento59 páginasSistema RenalMARIA GRACIA TAVARA MEJIAAún no hay calificaciones
- Sistema RenalDocumento90 páginasSistema RenalTtalgi Fst100% (1)
- Sistema UrinarioDocumento9 páginasSistema UrinarioIvoneVidalAún no hay calificaciones
- G. Aranalde - Fisiología Renal - 1º (2015)Documento16 páginasG. Aranalde - Fisiología Renal - 1º (2015)Ladydavila DelgadoAún no hay calificaciones
- Sistema Urinario-1Documento10 páginasSistema Urinario-1Maria CejasAún no hay calificaciones
- Sistema UrinarioDocumento35 páginasSistema UrinarioPaula CiroAún no hay calificaciones
- Sistema Urinario AnatomiaDocumento91 páginasSistema Urinario AnatomiaDoctora CangrejaAún no hay calificaciones
- Clase 17 RiñonesDocumento40 páginasClase 17 Riñonessamuteles17Aún no hay calificaciones
- Aparato UrinarioDocumento10 páginasAparato UrinarioMicaela GabelaAún no hay calificaciones
- Tema 14. Circulación Renal. Filtración Glomerular.Documento25 páginasTema 14. Circulación Renal. Filtración Glomerular.Pilar del Pino86% (7)
- Sistema GenitourinarioDocumento31 páginasSistema GenitourinarioGabriel EscuderoAún no hay calificaciones
- Capitulo Nº6Documento23 páginasCapitulo Nº6Maribel CabreraAún no hay calificaciones
- Anatomia Del Riñón y Pelvis Renal en Los Animale DomesticosDocumento11 páginasAnatomia Del Riñón y Pelvis Renal en Los Animale DomesticosBemjamin Jaramillo GomezAún no hay calificaciones
- Actividad de Aprendizaje N°1 Fisiopatologia FarmaciaDocumento11 páginasActividad de Aprendizaje N°1 Fisiopatologia FarmaciaRosa Maria Pillco CcahuaAún no hay calificaciones
- EXPOSICION 3-4 Sistema Urinario RiñonesDocumento52 páginasEXPOSICION 3-4 Sistema Urinario RiñonesOmar Ahumada De Leon0% (1)
- APARATO UROGENITAL SEMANA 7 CorrejidoDocumento107 páginasAPARATO UROGENITAL SEMANA 7 CorrejidoAngela SuárezAún no hay calificaciones
- RiñónDocumento15 páginasRiñónElba QAún no hay calificaciones
- Tutoria 2 CirugíaDocumento6 páginasTutoria 2 CirugíaKeila Daniela HerreraAún no hay calificaciones
- Histología y anatomía renalDocumento82 páginasHistología y anatomía renalLucia Quiñones ParedesAún no hay calificaciones
- 05 Aparato Excretor y AnimalDocumento17 páginas05 Aparato Excretor y AnimalDAYANA ANGELA CASTILLA VARGASAún no hay calificaciones
- Aparato Urinario - 221114 - 093913Documento59 páginasAparato Urinario - 221114 - 093913Rommel Paye PizarroAún no hay calificaciones
- Sistema Renal 2023Documento75 páginasSistema Renal 2023Elizabeth AlbercaAún no hay calificaciones
- Anatomia y Fisiología Del Aparato UrinarioDocumento7 páginasAnatomia y Fisiología Del Aparato UrinarioJuan García ContrerasAún no hay calificaciones
- Aparato UrinarioDocumento38 páginasAparato UrinarioCÁMELI LOURDES SAGUMA MARCELOAún no hay calificaciones
- Sistema UrinarioDocumento8 páginasSistema UrinarioAlexis S. RuizAún no hay calificaciones
- Sistema UrinarioDocumento30 páginasSistema UrinarioEduardo DavilaAún no hay calificaciones
- Material de Apoyo Al Estudio Del Aparato UrinarioDocumento19 páginasMaterial de Apoyo Al Estudio Del Aparato UrinarioEsmeraldaAún no hay calificaciones
- RiñonDocumento6 páginasRiñonMateo Colon VasquezAún no hay calificaciones
- Anatomia de RiñonDocumento18 páginasAnatomia de RiñonChristian Ruddy Jimenez BaozAún no hay calificaciones
- Sistema UrinarioDocumento88 páginasSistema Urinariocarlos perezAún no hay calificaciones
- RIÑONDocumento9 páginasRIÑONMELANY DIANA OQUENDO GUTIERREZAún no hay calificaciones
- Aparato urinario: riñones, cálices y conductos excretoresDocumento19 páginasAparato urinario: riñones, cálices y conductos excretoresCASTELLANOS CORONA VANESSA GWENDOLYNEAún no hay calificaciones
- Aparato Excretor Ades 1Documento59 páginasAparato Excretor Ades 1Bruno S.Aún no hay calificaciones
- anatomiayfisiologiadelrion-170917043625Documento20 páginasanatomiayfisiologiadelrion-170917043625Salma Valentina Pérez InfanteAún no hay calificaciones
- Anatomia de RiñonDocumento5 páginasAnatomia de RiñonKarime LopezavilaAún no hay calificaciones
- wuolah-free-TEMA-16-SISTEMA-URINARIO-gulag-freeDocumento17 páginaswuolah-free-TEMA-16-SISTEMA-URINARIO-gulag-freeUliAún no hay calificaciones
- Manual de función renal y enfermedades renales más frecuentesDe EverandManual de función renal y enfermedades renales más frecuentesAún no hay calificaciones
- Infecciones Del Tracto UrinarioDocumento17 páginasInfecciones Del Tracto UrinarioKevinJosueChAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento3 páginasAparato Reproductor MasculinoElizabeth AucapiñaAún no hay calificaciones
- Semiologia NefrourinariaDocumento24 páginasSemiologia NefrourinariaARIADNA JESSENIA FELICIANO CHAVEZAún no hay calificaciones
- Alteraciones Renales y GenitourinariasDocumento51 páginasAlteraciones Renales y GenitourinariasClarymar D. IG100% (1)
- Practica 14 FisiologiaDocumento28 páginasPractica 14 FisiologiaFrank Simbaña MoncadaAún no hay calificaciones
- Anexo 1tabla de Resultado Concentracion y Dilucion de La OrinaDocumento1 páginaAnexo 1tabla de Resultado Concentracion y Dilucion de La OrinaAngie VallejosAún no hay calificaciones
- Prostata AnatomiaDocumento22 páginasProstata AnatomiaLuis Anderson Aguilar Torres100% (1)
- Semiología UrogenitalDocumento93 páginasSemiología UrogenitalEstebanMoralesAún no hay calificaciones
- Revisión morfomicroendocrino reproductor PUC-EcuadorDocumento7 páginasRevisión morfomicroendocrino reproductor PUC-EcuadorEmiliano CarranzaAún no hay calificaciones
- Sistema UrinarioDocumento17 páginasSistema UrinarioximenaAún no hay calificaciones
- Informe RiñonDocumento10 páginasInforme RiñonNicki LeitonAún no hay calificaciones
- Urología Rafael GilDocumento48 páginasUrología Rafael GilEmely CruzAún no hay calificaciones
- Clase 15 - Guia Del Sistema Reproductor MasculinoDocumento16 páginasClase 15 - Guia Del Sistema Reproductor MasculinojackAún no hay calificaciones
- TEST 7 RESPUESTASDocumento4 páginasTEST 7 RESPUESTASpmartineziglesias85Aún no hay calificaciones
- Aparato Reproductor Femenino y MasculinoDocumento7 páginasAparato Reproductor Femenino y MasculinoPiero Alexander Olivos PinedoAún no hay calificaciones
- Expo. S. GenitourinarioDocumento103 páginasExpo. S. Genitourinariojuan pablo pelaez zapataAún no hay calificaciones
- Sistema renal: funciones y enfermedadesDocumento33 páginasSistema renal: funciones y enfermedadesMilagritos Calderon BarturenAún no hay calificaciones
- Sistema Urinario OCTAVODocumento4 páginasSistema Urinario OCTAVOLeonardo MuñozAún no hay calificaciones
- Pruebas UrodinamicasDocumento10 páginasPruebas Urodinamicaslauravigo26lAún no hay calificaciones
- Ficha Reproduccion Del Ser Humano para Sexto de PrimariaDocumento7 páginasFicha Reproduccion Del Ser Humano para Sexto de PrimariamarinAún no hay calificaciones
- Guia Tema 4 Malformaciones Congenitas Sistema UrinarioDocumento8 páginasGuia Tema 4 Malformaciones Congenitas Sistema UrinarioMaria AlejandraAún no hay calificaciones
- El Aparato Reproductor MasculinoDocumento13 páginasEl Aparato Reproductor MasculinoArgenisAún no hay calificaciones
- Diapositiva de Infeccion Del Tracto UrinarioDocumento15 páginasDiapositiva de Infeccion Del Tracto Urinariocarlos_mezaAún no hay calificaciones
- FimosisDocumento3 páginasFimosisDaniel AlarconAún no hay calificaciones
- Centellografía de Riñón y Vías UrinariasDocumento15 páginasCentellografía de Riñón y Vías UrinariasJudi AndresAún no hay calificaciones
- Practica Sistema UrinarioDocumento17 páginasPractica Sistema UrinarioAngelAún no hay calificaciones
- Urología Villamedic 2016 - Diapositivas de VideoclaseDocumento95 páginasUrología Villamedic 2016 - Diapositivas de VideoclaseFranz Arturo Lozada Hernández100% (1)
- Fisiología-velocidad orinaDocumento7 páginasFisiología-velocidad orinaAlexsandra Gutierrez PeñaAún no hay calificaciones
- Imagenologia en UrologiaDocumento78 páginasImagenologia en UrologiaPatricia victoriaAún no hay calificaciones
- Informe de Embriologia FinalDocumento59 páginasInforme de Embriologia Finalcarlos miguelAún no hay calificaciones